第一篇 总论第1章 急诊医学概论第一节 急诊医学是一门新学科急诊医学已被越来越多的医学界同行和专家们承认是一门新的独立学科。它的重要性也受到社会上更为广泛和充分的理解。它之所以成为专科是医学发展和社会需要..
第一篇 总论
第1章 急诊医学概论
第一节 急诊医学是一门新学科
急诊医学已被越来越多的医学界同行和专家们承认是一门新的独立学科。它的重要性也受到社会上更为广泛和充分的理解。它之所以成为专科是医学发展和社会需要这两个重要因素促成的。
现在不少大、中城市的综合医院和某些专科医院都设置了急诊科或急诊室,并配备医师、护士等医务人员。据1986年《中国卫生年鉴》(英文版)中报道,全国已有11497家县级以上的医院设置了配备合格医护人员的急诊科或急诊室。器械设备得到更新,向专业化、系列化和标准化的方向发展。不过目前不少医院成立急诊科只是重点解决行政管理问题。但发展急诊医学重要的是专业人员的培训,建立完善的急诊医疗体系和提高急诊医学水平,如何去实现,需要从事这个专业的人员去构思、实践和总结。目前并无现成的模式,要靠自己去探索、设计和建设。国际上的先进经验可以借鉴和参考,主要需结合我国的实际情况,创建适合我国社会的急诊专业。
像医学领域中所有专业学科一样,临床的经验和教训需要专业人员来分析和总结。这是发展和提高每一学科的必要条件之一。急诊医学也是如此,所不同的是它成立伊始,专业医师非常缺乏。但是它的发展是很快的。因为它属于医学
科学的一个新的组成部分,随着医学科学的发展,急诊医学必然也会迅速发展的。此外它是一门解决急性病和危重病的学科,并且要研究如何更迅速、更有效、更有组织地抢救急危病例,和处理“灾难医学”所遇到的问题,社会需要它,人民需要它。
以诊治一例急诊病人来看,如忽视或不够重视发病之初的处理,并及时安全地把他送到医院急诊室,而在急诊室亦未予恰当处理,等他的病情发展到危重阶段,才开始投入大量人力和采用各种先进器械来救治,即使挽救了他的生命,这并不能认为是现代急诊医学的主要目的。应该从病人发病之初或受伤之际就能给予恰如其分的诊治,并将他安全转送到医院,立即接受急诊室医师有效的初步诊断的治疗,然后根据病情,安排他们的转归。多数接受治疗后可以回家继续服药、休息治疗、少数危重病患者,就可以经适当处理或手术,然后转到强化监护医疗病室(intensive care unit,ICU),或冠心病监护室(coronary care unit,CCU),或专科病房。这是目前比较合理的救治急性病、伤人员的组织系统,也就是当今国际上很多国家在努力组建的新颖的急诊医疗系统,称为“急诊医疗体系”(emergency medical servicesystem,EMSS)。虽然我国目前还没有一个城市已组建成功一个完善的EMSS,但是为时不会太远的。很多城市已经在向这种方向努力着。
第一节 急诊医疗体系的基本组织形式和要素
如前所述,组建急诊医疗体系包括院前急救中心(站)、医院急诊室和ICU或CCU或专科病房有机地联系起来的一个完整的现代化医疗机构。
一、院前急救中心(站)
可以是独立的一个机构,也可以依托在一个综合医院内,但它的任务是院前急救,安全输送病人和组建急救医疗网。组建这样一个机构应具备下列诸要素。
(一)人员 无论是创建还是推动事业的发展,人才是最重要的。创建急诊医疗体系,专业人员和管理人员都是需经过特殊训练的,他们包括通讯、高度、急救、运输和指挥。从实际出发,院前急救的主要人员应该是“急救医士”。他们的培训可以在各地卫生学校或护士学校,增设专门训练班,培训时间可以为1.5~2年。从事院前急救工作的人员,即使是通讯人员,也应接受短期基本生命救护训练。
(二)体制 急救中心(站)的组织体制是使它的工作正常运行的基本保证。大、中城市的组织形式可以根据当地具体情况决定,但基本任务不应改变,那就是负责全城急诊的通讯、协助、指挥、现场抢救、安全运输等五个要点。它可以独立成一系统,在急诊、急救工作中,它是全城最高指挥者和组织者,把全城有条件的医院组织成网,分区负责,这样可以缩短抢救半径。可以根据本城面积和人口密集分布情况,划区分段设分中心或分站。它也可以依托在一个有条件的综合医院,有几点好处,特别适用于中等城市。①利于病人分流(patient flow);②利于抢救复杂的病人。但是这个依托于综合医院的急救中心(站)应有相对的独立性,那就是它主要还是全城急诊工作的通讯、协调和指挥所,还要负担现场抢救和安全运输的任务。所依托的医院不得干预。
(三)装备 急救中心(站)的主要装备为先进的通讯设备,可进行继续治疗和监护的救护车和其他运输工具,以及必要的抢救器械。
1.通讯设备 急救中心(站)应装备专用的通讯设备;无线电-电话联络系统(radio-telephone switch system,RTSS)。它可以快速联结病人所在地、急救中心(站)和医院急诊室。经过迅速的分诊和调度,一个恰当的现场急救、安全运输和接收医院急诊室之间的联系已迅速联系好,能在最短时间内分别行动和准备妥当。遇有特大灾难时,这个系统更能显示出它的优越性。全城,及至全国应有统一呼救电话号码,现在我国已规定为“120”。但要在全国范围都装备好,尚需一段时间。美国纽约市自1984年实行这一通讯系统以来,已能做到接到“911”(美国全国统一呼救电话号码)后,派车到现场,进行必要抢救,然后安全输送到指定的接收医院,总共所需时间为平均9分钟。
2.交通工具用于输送伤、病人员的交通工具应由国家统一规定标准。交通工具主要是陆路的救护车,在特殊情况下,也可使用直升机和医用小飞机。输送病人的交通工具应装备下列基本设施和条件。①行驰时平稳;②车内设有除颤器、临时起搏器、呼吸机、氧气供应、心电和呼吸监护机、固定受伤部位的夹板或抽气担架、抗休克设备(抗休克裤)、小缝合包、输液装置和必要的抢救药品及液体(包括干冻血浆);③车内应保持恒温;④无线电通讯设备;⑤司机也必须接受过基本生命抢救训练。
3.器械装备 急救中心(站)应配备可在现场进行抢救工作的各种器械。应有抢救记录。
4.资料储存 有关本市各接收医院的床位、手术室、监护室、专业人员实力、各类设备等的资料均应储入资料库,并每日检查变动情况。病人的资料,特别是高危险度病人的资料均应预先存入资料库,以便随时查询。
同时,资料库还应储存国内外有关急诊医学的进展和各处发生的重大灾害资料。
(四)急救网这是保证急诊医疗体系能顺利运转和提高抢救效率的重要步骤。按我国的传统情况,可以在原有的三级医疗网组织,予以加强和改进。
(五)横向联系急救中心(站)需要与本城的公安、消防、公共活动场所等处的服务人员建立联系。并培训这类人员以基本的抢救知识,应使达到合格标准。与此同时,还应对全体市民进行宣传教育,使它们掌握“自救”的基本知识。
(六)应变能力 这是对急救中心(站)能力的考验。平时注重培训,加强急救网的组织和联系。遇到意外灾难,就难快速作出有效的反应,组织救险人员迅速投入抢救,并有条不紊。
二、医院急诊室
这是与院前急救联系最密切的部分。是医院急诊工作的前哨。从某种意义讲,它是医院的“缩影”。随着急诊医学已成为独立的专科,它的组织和任务也有了新的含义和形式。
(一)组织结构急诊医学是一个跨学科专业,急诊室是进行急诊医学实践的场所。一个临床医师如缺乏急诊工作的训练,他就不可能是一个完善的临床医师。因此在任何时候,急诊室内均需有各专科轮流派来的医师值班工作。另一方面,急诊专业的医师也需要轮流到其他科室工作,特别是内科的心血管组、呼吸组,外科的普外组,以及麻醉科。在急诊科和ICU联合为一专科的医院,急诊专业医师的工作范围就广宽一些,如为两个专科(行政科室),急诊专业医师更需到ICU或CCU轮转学习。
从行政管理来看,急诊科应与其他临床科室有同样的编制。
(二)任务特点 急诊室每天接待的急症病人,极大多数(95%以上)是一般急症。需急救或组织专业人员急救的属少数(每天1~1.5人)。但如忽视或轻视极大多数急症病人的处理,其中有一部分就有可能演变成重症或甚至危重症病人。因此对每1例来急诊室就诊的病人都应认真对待。
(三)科研工作和教学工作
1.教学工作 急诊医学既然已是一门很年青的专科,培训大量专业医师是当务之急。目前只能从两条道路来培训;急诊医学临床研究生和接收住院医师。此外也应为其他医院培训进修医生。接收医学院的实习医师。有条件的单位,可以举办“急诊医学培训班”或急诊医学中某一专业的学习班,如“复苏学培训班”等。
2.研究工作由于急诊医学是跨科专业,所以它的科研工作必然与其他临床科室可能重叠。但是随着医学的进展,与急诊医学有关的科研工作也越来越专业化。例如复苏学的研究,休克的研究,复合伤的研究,循环衰竭或(和)呼吸衰竭的研究等等都进展得很快,而且越来越多地由急诊医学的专业医师去研究。
三、危重病的强化监护医疗病室或冠心病监护医疗病室
实际上这是急诊医疗体系的组成部分。这类监护医疗病室已渐渐增多,如呼吸监护医疗病室(respiratory intensive care unit,RICU),神经科监护医疗病室(neurololgical intensive care unit,NICU),胃肠道外加强营养、代谢监护病室(total parenteral nutritional and metabolism intensive careunit,TRN),儿科强化监护医疗病室(pediatric intensive careunit,PICU)等等。
总的来说,院前急救、医院急诊室与各类强化监护医疗病室都应密切联系,组成一个完善的“急诊医疗体系”,为急症和危重症病人提供最好的医疗服务,并可以在发生意外灾难时立即提供应急服务。
(邵孝鉷)
参考文献
[1]GemmaW:急救医疗系统规划和实施,邵孝鉷译和整理,国外医学情报,19845:199,
[2]RosenP,et al:Emergency Medicine-Concepts and Clinical Practice. The CV MosbyCompany, St Louis,1983.
[3]SchwartzGR,Safar P,Stone JH, et al:Principles and Practice of Emergency Medicine, 2nded, WB Saunders Company, Philadelphia, 1986.
[4]WilkinsEW,et al: MGH Textbook of Emergency Medicine. 2nd ed. The WilliamC.陈旧性心肌梗死,曲线上涂黑部分为晚电位。
近年来资料表明信号叠加心电图阳性结果与室速的发生相关密切,晚电位的敏感性89%,特异性69%,正确检出率81%。有的作者认为此项检查比动态心电图或射血分数等参数更为敏感。
晚电位阳性是否能预测室速之发生呢。Breidhardt等前瞻性随诊511例急性心梗病人至少半年以上。晚电位阴性组中死亡率7.2%,阳性组中死亡率17.3%,猝死率也较高。但将猝死时间限於1h内,则阳性和阴性组间无统计学差异。晚电位阳性对于预测持续性室速的敏感性78.6%,特异性63.3%。但在有限的随诊期限内还有相当多的阳性病例并不发生室速(假阳性)。
晚电位阳性与室律失常的种类有关系。反覆发作的室速中晚电位阳性率高,室颤病例中阳性率仅有9%~53%。原因不清楚,可能与心律失常的不同机制有关。当碎裂电活动持续时间较短,发生早,就可能被QRS波群掩盖,或者不均匀激动传导速度稍快,传布的范围较小等都使晚电位不能显现。既然室颤中异常的叠加信号阳性率不高,而猝死往往由突发的室颤所致,应用晚电位检查以识别猝死高危因素可能是不够满意的。此项检查问世日短,尚待积累更多临床资料以证实其实用价值。
第五节 心脏猝死的预防和治疗
心脏猝死者的生存决定于能否获得及时的抢救,Copley等比较了及时和不及时获得复苏的效果(表5-6)。猝死发生5min内成功地复苏者,住院生存率、心脏功能和中枢系统受到损伤的程度都与晚迟复苏有明显的不同。故自70年代初在一些猝死高发国家开展了群众性复苏技术的培训,经过数年的努力,猝死的生存率有很大的提高。
表5-6复苏时间早晚与预后的关系
| 早期复苏 | 晚期复苏 | |
| 肺动脉舒张末压kPa(mmHg) | 2.0(15) | 3.9(29) |
| 心排血指数(1/min·m2) | 3.1 | 2.2 |
| CRK (iu/1) | 501 | 5700 |
| 人工呼吸(时) | 2 | 53 |
| 住院日期(天) | 19 | 31 |
| 昏迷率(%) | 29 | 92 |
| 生存率(例) | 6/7 | 6/12 |
(选自 Copley et al.:Circulation1977,56:901)
猝死发生后的复犯机会很高,多年来学者致力于预防研究。预防的对象是有高危因素和有过猝死史的病人。措施是用抗心律失常药物控制紊乱的心律,或用非药物手段消除心电不稳性。
一、抗心律失常药物的应用
Furberg和May于1984年复习了1971~1983年间文献上报道的7组应用抗心律失常药物的心肌梗死后患者,分别为146~630例,随诊4~24个月,用药有苯妥英钠、室安卡因,慢心律及安搏律定。用药组与对照组比较,上述4种药物没有减低总死亡数的作用,其中四组报道用药组的死亡率比对照组为高,可能药物还有致心律失常的不良作用。长期用药但疗效不肯定的原因是多种的,其中之一是疗效标准不易掌握。公认的有效标准是不再发生室速及(或)室颤,但在相当长的一段时间不发生,一旦发生很突然缺乏预兆性的征象,此时才知道药物无效,而患者已再犯一次危险的心律失常。为了在较短时间内找出有效地控制再发的药物,近年来利用心电生理检查选择用药。
药理电生理学检查指导室性心律失常用药的理由是:①心脏猝死主要为室颤、室速,及由室速演变的室颤;②上述心律失常的机制为折返激动,故半数到4/5以上的病人可在程度调搏时诱发;③在发作时用药中止或能用药防止诱发,说明该药有效。药理电生理检查结果可以重复。Ruskin等对65例进行检查,5天后重复检查,其中61例(94%)两次检查对同一种药物的反应完全一致。有四组报道(表5-7)心电生理检查指导用药的结果。在平均1年3个月的随访中,坚持口服有效药物能减少危险室律失常的发作。反之,检查中未能找到有效药物,择机用药的结果是室律失常复犯很多。小部分患者(第四组中5例)都是自行停药或改用其他药物后发生的。
药理电生理学检查固然疗效好,但因其是创伤性检查,不易推广应用。有的学者主张先用心电图监测或动态心电图仪观察,药物是否能够减少危险因素的室早数目,或抑制短阵室速发作,仅将侵入性检查适应于效果不好的顽固病人。
在电生理检查中,对IA类型药物反应最好,防止诱发率达20%~50%;即使不能完全防止诱发,也能减慢室速率,改善血液动力学的影响。长期口服普鲁卡因酰胺或奎尼丁取得良好效果,复发率低於10%。双异丙吡胺有负性变力作用限制其长期应用,尤其室速/室颤患者往往伴有左室功能障碍。IB型的慢心律或室安卡因疗效不满意。IC型、Ⅲ型药物效果较好,但又有致心律失常的副作用。除少数外,Ⅱ型或Ⅳ型药物很好,有防治作用。室速或室颤的药物用量一般较大,故目前多主张联合用药,以增强其药理作用,减轻其不良反应。在没有合用禁忌时,各种类型药物均可合用。
表5-7电生理检查诱发VT/VF后静脉给抗心律失常药物
| 作 者 | 能 够 控 制 | 不 能 控 制 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 例数 | 复发 | 随诊月份 | 例数 | 复发 | 随诊月份 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ruskin等,1982 | 36 | 2(5%) | 18 | 11 | 4(36%) | 15 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Kehoe等,1982 | 5 | 14 | 9 | 7(78%) | 9 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Roy等,1983 | 24 | 4(17%) | 18 | 9 | 3(33%) | 16 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Horowitz 39:137 [2]Forrester JS, et al: Medical therapy of acute myocardical infarction by application ofhemodynamic subsets. N Eng J Med1976;295:1135,1904 [3]Miller RR,et al: Pharmacologic mechanism for left ventricular unloading in congestiveheart failure:Differential effects of nitroprusside, phentolamine andnitroglycerine on cardic function and peripheral circulation . Cir Res 1976;39:127 [4]Colucci WS,et al: New positiveinotropic agents in the treatment of congestive heart failure.N Eng J Med 1986;314:290 [5]Ehrich DA,et al: The hemodynamic response to intraaortic ballon counterpulsation in patients with cardiogenic shock chmplicating acute myocardialinfarction. Am Heart J 1977;93:274 [6]Taylor GJ et al: Intravenous versus intracoronary streptokinase therapy foracute myocardial infarction in Community Hospital.Am J Cardiol 1984: 54:256 [7]Collen D et al: Coronary thrombosis with recombinant human tissure type plasminogen activator:Aprospective randomized, placebo controlled trial. Circulation 1984:70:1012 [8]Mathey DG et al: Intravenous use of urokinase in acute myocardial infarction.Am J Cardiol 1985;55:878 [9]ISAM Study Group: A prospective trial of intravenous streptokinase in acutemyocardial infaretion. N Eng J Med 1986;304:1465 [10]Schroder R et al: 急性心肌梗塞静脉注射链激酶的前瞻性双盲对照多中心试验:远期死亡率和发病率。国外医学心血管疾病分册1987;14:245 [11]Erbel R et al: 溶栓疗法与气囊扩张术。国外医学心血管疾病分册 1987;14:247 第17章 心绞痛心绞痛和急性心肌梗死属常见冠心病的两种类型,绝大多数由冠状动脉粥样硬化引起的管腔狭窄或闭塞,导致局部心肌灌注不足,可逆性心肌缺血为心绞痛,持久而严重的心肌缺血发展为心肌坏死,则为心肌梗死。两者是心脏病中常见急诊。 一、病理生理 冠状动脉供血不足,心肌氧的供求不平衡是心绞痛发作的病理生理基础。最常见的病理解剖变化为冠状脉粥样硬化引起的管腔狭窄或闭塞。冠状动脉三主支和左冠主支都可发生病变,2~3支同时有明显病变的不在少数,严重病变常见于前降支。心肌缺血的病理形态改变,临床症状和动脉狭窄的程度有时不完全一致。一般说来,较大分支的高度狭窄,如发展慢,有足够的时间利于侧支循环的建立和发展,可不至引起显著的供血不足。当较大分支迅速发生闭塞,如动脉内血栓形成,侧支循环来不及充分建立,相应区域的心肌产生严重缺血或血供完全中断而发生坏死,形成心肌梗死。较轻的供血不足,可不引起症状或引起相对性的心肌缺血,在一般活动时,心肌的血液供应尚可满足需要不产生症状;体力劳动或情绪激动时,心肌负荷增加,血供不能满足需要,暂时引起缺血,临床上表现为心绞痛,待休息以后,心肌氧的需要和血液供应又达到了平衡,心绞痛随之消失,称为劳力型心绞痛。 在冠状动脉供血不足发生的原理中,尚不应忽视冠状动脉痉挛的因素。虽然绝大多数心绞痛患者,死后解剖或冠状动脉造影,可见冠状动脉1支或2、3大支的高度狭窄,以至完全闭塞,但同样的病变也可见于无心绞痛的患者。相反地,在少数病例,虽然冠状动脉病变较轻,甚至无明显狭窄,却有心绞痛发作。冠状动脉确能发生可逆性痉挛,已在冠状动脉造影中得到反覆证实。 在劳力型心绞痛时,冠状动脉痉挛也有重要作用,心外膜冠状动脉痉挛可能引起完全或近乎完全性的管腔闭塞,从而表现为休息时心绞痛,也可因较轻程度的血管收缩,加上运动时血供需求的增加,表现运动诱发的心绞痛。大多数劳力型心绞痛除明显的冠状动脉粥样硬化,使运动耐量明显下降外,冠状动脉收缩可进一步诱发缺血。 不稳定型心绞痛介于劳力型心绞痛与心肌梗死之间的缺血综合征,无论休息时心绞痛或劳力型心绞痛均可发展为不稳定型心绞痛。其发生机制较为复杂,可能为粥样硬化损害迅速发展,粥样硬化斑块破裂、冠状动脉痉挛、血栓形成,或以上诸因素的综合。部分病例与血小板的激活有关,易发展为心肌梗死或猝死。 急性心肌梗死多数由病变处血栓形成引起,但冠状动脉长时间持续痉挛引起的病例已陆续有报道。 Conti认为ST段抬高,在冠状动脉正常或轻度狭窄的患者,多数是由冠状动脉痉挛引起;冠状动脉狭窄50%~70%的患者,冠状动脉痉挛仍可起重要作用;当冠状动脉狭窄70%~90%,血流淤滞、湍流,血小板聚集可引起冠状动脉进一步狭窄,但冠状动脉痉挛的可能作用不能完全排除;≥90%的冠状动脉狭窄,冠状动脉内血栓形成是急性缺血的主要原因,与冠状动脉痉挛无关。 二、临床表现 (一)心绞痛临床特点 心绞痛具有一些鲜明的特点,疼痛可轻可重,为一种压迫或紧缩感伴窒息或濒死的恐惧感,位于胸骨后或心前区,少数病例位于胸骨下端,甚至上腹部。疼痛向左上肢放射,沿前臂内侧达小指及无名指。有时可放射至颈部、咽部、下颌部、牙齿和舌尖,或向后放射至左肩胛部。体力劳动、情绪激动、饱餐后和迎冷风走路为常见的诱发原因。多在劳动的当时而不在劳动以后,停止劳动很快消失。情绪激动时常伴交感神经兴奋、儿茶酚胺排泌增加,与体力劳动一样,能使心率加快,血压升高,心肌氧需量增加,并可引起冠状动脉痉挛,冠脉血流量减少,心肌氧的供求不平衡更为明显。一般心绞痛发作持续数分钟,经休息或除去诱因后即能迅速停止,舌下含硝酸甘油能很快缓解。严重心绞痛发作时间较长,可达10min以上,伴恶心、呕吐、大汗,舌下含硝酸甘油疗效较差,属不稳定型心绞痛。 变异型心绞痛为1959年Prinzmetal等报告的一组与典型心绞痛有明显区别的心绞痛,占心绞痛的2%~10%。发作年龄较轻,疼痛性质、部位与典型心绞痛相同,但常在安静发作,与劳动情绪无关,痛较重而历时长。一次心绞痛常为一系列短阵发作,隔数分钟再发。常于一日之同一时间发作,尤以午夜至清晨好发,可发展成心肌梗死。发作时心电图呈下壁或前壁导联ST段暂时性抬高,凹面向上,T波高耸,偶见T波倒置,R波宽,S波减小或消失。可发生室性心律失常、心动过缓或房室传导阻滞。本症是冠状动脉主支轻度粥样硬化或完全正常的基础上发生痉挛,心肌供血突然减少所致。发作前常无血压升高、心率增快、氧需量未有增加。 (二)心绞痛分型 根据预后和治疗方法的不同,一般将心绞痛分为三型。 1.稳定型心绞痛 发作有一定诱因,发作频率、疼痛性质和程度在一段时间内稳定,是最常见的一种。不少患者经过一段时间后,发作次数减少,甚至停止发作。提示冠状动脉病变稳定,侧支循环有了充足的发展,心血管的神经调节功能有了改善。 2.不稳定型心绞痛 发作频率、强度和持续时间均较稳定型心绞痛为重,易发展为心肌梗死或猝死。 (1)新近发生的心绞痛:过去无心绞痛史或有过稳定型心绞痛,已数月以上未发作,近一个月内发作,其频率、强度尚未稳定。 (2)进行性心绞痛:3个月内疼痛的频率、强度、诱发因素经常变动,进行性加重。 (3)中间型急性冠状动脉缺血综合征:疼痛常在休息时发生,性质及持续时间介于心绞痛与心肌梗死之间,但无心肌梗死的心电图和血清酶的改变。 (4)心肌梗死后心绞痛:心肌梗死后1个月内发生的心绞痛,可发展为再梗或梗死扩展。 3.变异型心绞痛 疼痛剧烈,历时长者说明冠状动脉主支痉挛,也可发展为心肌梗死。 (三)1979年WHO发表的冠心病命名和诊断标准 将心绞痛分为两大类。 1.奋力型心绞痛 由劳动引起心脏负荷增加,心肌氧需量上升。 2.自发型心绞痛 休息时发作,发作时心电图出现短暂的ST段抬高或压低,主要由冠状动脉痉挛引起,常不伴心肌氧需量的增加。 三、诊断 对胸痛或胸闷是否为心绞痛常根据病史中心绞痛的鲜明特点加以考虑。了解疼痛性质、部位(包括放射部位)、诱发因素、持续时间、缓解方式、对硝酸甘油舌下含的效应,结合年龄和冠心病的易患因素(高血压、高脂血症、糖尿病、吸烟)加以判断。日常医疗工作中不典型的心绞痛或含糊不清的胸痛、胸闷较多,很难下诊断。 心电图是诊断检查心绞痛的重要手段,包括常规休息时心电图,连续监测心电图和运动负荷心电图,急诊时则做常规休息心电图。 多数病例心绞痛发作时心电图可以有缺血或各种心律失常改变,但有少数病例症状典型而心电图无明显改变。国内诊断标准:①缺血型ST段改变呈水平型下降>0.05mV,如为下垂型则ST与R波的夹角>90°;②T波倒置或较原来加深,偶见原来倒置的T波变为直立,以上ST段及T波的改变在I、aVL、V3~6导联有意义;③各种心律失常,如频发室早、阵发性心动过速、房颤或传导阻滞及一过性心动过缓等。变异型心绞痛发作时的心电图改变主要为ST段暂时性抬高。 心绞痛不发作时心电图可以完全正常,冠状动脉病变较重者,可出现上述发作时的改变。有心肌梗死史者,则示陈旧性心肌梗死的图形。 四、特殊检查 如心绞痛症状可疑,休息时心电图正常或其意义不明确,则可做下列特殊检查,一般不在急诊室进行。这些特殊检查除能判断胸痛或胸闷是否为心绞痛外,还能了解冠心病的病变程度和预后。 (一)心电图运动试验 早期采用双倍二级梯运动试验,因运动负荷小,影响因素多,已被次极量分级运动试验所代替。次极量分级运动试验是按年龄、性别达到预计最大心率的85%为统一要求标准。有活动平板试验和踏车试验两种。活动平板试验以板的转速和坡度调节运动量,3min为一级。踏车运动试验是在可以调节并有仪表随时记录运动功量的固定自行车上分级增加运动量,功量以kg/min来计算。运动中经常用示波器观察心率、心电图和测血压。如已达到按年龄、性别估计的统一心率,或出现明显的心肌缺血症状或心电图改变、血压下降,严重时心律失常、极度疲乏、呼吸困难等,则应停止运动。诊断冠心病的敏感性为78%~85%,特异性为90%~93%。目前多采用Bruce阳性标准:ST段下降或抬高等于或大于0.1mV,5~10min运动停止后仍不能恢复到原有心率。禁忌证有严重高血压[>24/14.7kPa(180/110mmHg)]、不稳型心绞痛、心肌梗死的急性期。 (二)放射性核素检查 1.201Tl心肌灌注显象201Tl随冠脉血流很快被心肌所摄取,可以了解心绞痛患者心肌供血情况。采用201Tl心肌灌注显象,安静时大部分都正常,运动负荷试验后出现一时性心肌显象的缺损或稀疏缺血区,可提高检查的阳性率。 2.放射性核素心腔造影 静脉注射焦磷酸亚锡,被红细胞吸附后,再注射99mTc,红细胞标记上放射性核素,心腔内血池显影,可显示室壁局部运动和左室射血分数。放射性核素心腔造影运动试验的异常变化可在心电图ST段异常出现之前或完全正常者中出现,故敏感性较心电图运动试验为高。 (三)维超声心动图 冠心病患者的主要表现为室间隔、左室壁运动幅度节段性减弱或消失。收缩功能和舒张功能受损,后者常早于前者。运动负荷试验借助电子计算机,对各个节段的室壁活动幅度作运动前、后比较,可以增高其敏感性。 (四)选择性冠脉造影 国外自60年代逐渐普及,国内也在开展。用特制的心导管经股动脉或右肱动脉送到主动脉根部,分别插入左、右冠状动脉口,注入少量造影剂,使左、右冠状动脉及其主要分支得到清楚的显影。以左前斜与右前斜两个平面进行电影摄影,可发现各支动脉狭窄性病变的部位及程度。常先做左心室造影以分析左室收缩功能。冠状动脉造影主要指征为:①心绞痛程度较重,内科治疗疗效不满意,需明确动脉病变情况,以考虑冠脉腔内成形术或搭桥手术;②胸痛疑似心绞痛不能确诊者。 (五)激发试验 对变异型心绞痛或疑有冠脉痉挛者,运动负荷试验常阴性,可考虑激发试验。 1.麦角新碱激发试验 静脉推注马来酸麦角新碱,每次剂量递增0.025mg开始,0.05mg~0.075mg 、0.10mg、0.15mg、0.20mg、0.30mg,每次间歇时间为15min,出现ST抬高、心律失常、心绞痛、胸闷为阳性,并立即口含或静脉滴注硝酸甘油以对抗之。偶有痉挛可使冠脉完全闭塞,导致室颤、急性心肌梗死、猝死者,应严格掌握适应证。并需有抢救设备和措施,最好具有冠状动脉造影条件,必要时直接向冠脉内注射硝酸甘油。 2.过度换气试验 先让患者休息2~3min,然后进行深而快地呼吸5min,在进行过度换气的过程中和停止后的2~3min内,监测心电图和有无胸痛,如出现心肌缺血改变(ST抬高和心绞痛)立即做血气分析。多数患者在过度换气后2~3min出现轻度头痛,手脚发麻,停止过度换气后消失。动脉血pH从7.43上升到7.66,PCO2从5.33kPa(40mmHg)下降至2.93kPa(22mmHg)。 经以上特殊检查可将心绞痛分为高危者和低危者。高危者分级运动测验运动时限短,不能达到Bruce方案的第1级,最高心率小于或等于120次/min,收缩压降低幅度大于或等于1.33kPa(10mmHg),早期出现或持久存在ST压低小于或等于2mm;201Tl心肌灌注显象,运动或药物负荷试验出现广泛严重或可逆性灌注缺损;放射性核素造影运动射血分数降低,运动幅度减弱。低危者分级运动试验运动时限长,能达到Bruce方案第4级以上,最高心率大于或等于160次/min,ST段无明显移位;负荷201Tl显象未见异常,放射性核素心腔造影运动射血分数>50%。缺血时心电图ST段抬高和压低的心绞痛患者预后不同;ST段压低者,年龄大,有较长时心绞痛综合征史,其病死率较ST段抬高者为高,有着广泛的严重冠脉病变或左主干冠脉病变。ST段抬高者常提示局部血流量减少,可能为一支冠脉病变,多为良性,预后较好。 五、鉴别诊断 心绞痛发作应与下列急性胸痛疾病鉴别。 (一)急性心包炎 常有畏寒、发热,查体可有心包摩擦音。 (二)主动脉夹层动脉瘤 刀割样胸痛常涉及后背。二维超声心动图有助诊断。 (三)急性肺梗死 常伴呼吸困难、晕厥或休克,心电图示右室负荷过重或动态改变。X线胸片有利于诊断。 (四)带状疱疹早期 通过短期观察,发现特殊分布部位的皮疹可明确诊断。 (五)其他疾病 包括肋软骨炎、食管痉挛和食管裂孔疝等。 六、治疗 (一)一般治疗 立即停止活动,安静休息。医生要耐心了解病情,取得患者合作,予以解释和安慰。做心电图检查,对疼痛严重或较持久者,应给予心脏监护,以防发生猝死或及早发现各种严重心律失常。 (二)药物治疗 1.终止发作 可舌下含用硝酸甘油片0.3~0.6mg,1~2min内即可缓解,作用持续约30min,也可舌下含二硝酸异山梨醇(消心痛)片 2.5~5mg,常于2~3min内见效,维持约2h。初用该类药物时,患者常出现不同程度的头痛、颜面潮红。使用久后,逐渐减轻或消失,医生应事前做好解释。心绞痛患者随时可发生疼痛,应常随身备带此药。该药不仅能制止或减少心绞痛的发作,并能防止由于缺血引起的心肌损害和严重心律失常,还可防止防绞痛的发生。对剧烈心绞痛或疑有冠状动脉痉挛者,可静脉滴注硝酸甘油,从20μg/min开始,可增加至200μg/min,点滴过程中,注意勿使血压过低。 2.预防发作 常用药物有硝酸酯、β受体阻滞剂和钙拮抗剂。 (1)硝酸酯制剂:用于治疗心绞痛已久,疗效显著而明确,硝酸甘油应用颇广。其基本药理作用是使平滑肌松弛,动脉和静脉扩张,静脉扩张较动脉扩张明显,心脏前、后负荷减轻,心肌氧耗量降低。冠状静脉扩张后,冠脉流量增加,心肌氧的供求得以平衡。硝酸酯对血管张力较高者如心绞痛发作时,扩张作用较强。对心外膜冠脉的扩张强于腔内小动脉的扩张,从而避免了缺血区的“窃血”现象的发生。硝酸酯类有多种,硝酸甘油作用快而短,二硝酸异山梨醇作用较慢而较长。现已制成多种长效硝酸甘油出售,有含缓慢释放的微粒胶囊和经皮肤吸收的贴剂。近10年来硝酸甘油敷贴治疗引起了很大的兴趣,硝酸甘油分子小,敷贴后持续地迅速穿过皮肤,完全避免首次通过代谢,可长时间保持必要的血药浓度。经硝酸甘油敷贴治疗后,运动耐量增加,心绞痛发作减轻,且副作用轻微。24h内贴敷2.5~10mg,从小剂量开始,逐渐调整到所需的合适剂量,多数贴敷5mg/24h即足。二硝酸异山梨醇口服5~10mg,10~15min内起作用,维持4~5h,第4~6h一次。 (2)β肾上腺素能阻滞剂:已被证明是十分安全有效的抗心绞痛药物。其作用机制主要通过减慢心率、减弱心肌收缩力及降低动脉压以减少心肌耗氧量。与硝酸酯制剂联合应用,起协同作用。在控制心绞痛方面颇有效,并有抗心律失常作用。心脏选择性β阻滞剂,主要作用于心脏的β1受体,较少作用于β2受体。国内常用的氨酰心安为长效抗心绞痛药物,口服每次25~50mg,每日1~2次。为治疗心绞痛,一般所用β阻滞剂均为口服。因个体差异较大,宜从小剂量开始,根据疗效、心率、血压,逐步加大剂量。要求在用药的情况下,休息时心率低于60次/min,中等量的运动,心率增加低于20次/min。国内所用剂量心得安为每次10~40mg,每日3次。 (3)钙拮抗剂:对治疗心绞痛有效,临床上应有最广泛的制剂有硝苯吡啶、异搏停和硫氮 3.不同类型心绞痛的药物治疗 (1)慢性稳定型心绞痛:属劳力型心绞痛;由氧耗量增加引起。运动时,血中儿茶酚胺增高,通过α受体使冠状动态收缩。所以在治疗上除考虑除低氧耗量外,应同时加用冠状动脉扩张药,以阻止狭窄的冠状动脉进一步狭窄。常用硝酸酯类、钙拮抗制,可单独或联合β阻滞剂。 (2)不稳定型心绞痛:属混合型心绞痛,增加氧耗量和自发性血管痉挛均可诱发,根据临床表现和预后分为低危组和高危组。①低危组:包括新近出现的进行性心绞痛或慢性稳定型心绞痛突然加重,但无心电图改变。这类患者预后较好,应口服多种抗心绞痛药物,硝酸酯、钙拮抗剂或(和)β阻滞剂,并用阿司匹林。预防休息时心绞痛复发,可给硝酸甘油长效制剂或经皮肤吸收的贴剂。②高危组:包括静息心绞痛伴有或原有ST段改变。剧烈心绞痛持续时间较长的中间型急性冠状动脉缺血综合征,其预后差,心肌梗死发生率和病死率高,应入院积极治疗。仅用钙拮抗剂是不够的,可加用静脉滴注硝酸甘油和肝素,有主张用阿司匹林100~150mg/d,加用肝素钙皮下给药7500IU,每12h一次。有人报告用氨酰心安和肝素静脉用药治疗不稳型心绞痛,心肌梗死发生率和病死率显著降低。 (3)变异型心绞痛:血管痉挛型心绞痛,钙拮抗剂疗效好。多中心研究硝苯吡啶或硫氮 有些冠状动脉痉挛患者,舌下含硝酸甘油或静脉用硝酸甘油不能缓解,多见于冠状动脉造影时导管刺激或激发试验引起。可经导管将小剂量硝酸甘油(25~200μg)直接注入痉挛的冠状动脉内。 (金兰) 参考文献 [1]Taylor SH: The role of transdermal nitroglycerin in the treatment of coronary artery disease, Am HeartJ 1986;112:197 [2]Kaski JC et al: Improved coronary supply:Prevailling mechanism of nitrates inchronic stable angina.Am Heart J 1985;110:238 [3]Gill JB et al: Improved left ventricular performance during exercise withverapamil or nifedipine in patients with chronic stable angina.Am Heart J1987;113:700 [4]Nennis PH et al: Effort angina with adequate B-receptor blockade:Comparisonwith diltiazem alone and combination.JACC 1986;7:329 [5]Farhi J et al: The broad spectrum of unstable angina pectoris and itsimplications for future controlled trials.Am J Cardiol 1986;58:547 [6]Veterans Administration Cooperative Study. Protective effect of aspirin againstacute myocardial infarction and death in men with unstable angain.New Eng J Med1983;309:396 [7]White HD et al:Addition ofnifedipine to maximal nitrate and B-adrenoreceptor blocker therapy in coronaryartery disease.Am J Cardiol 1985;55:1303 [8]Hill JA et al: Randomized double-blind comparison of nifedipine and isosorbiddinitrate therapy in variant angina pectoris due to coronary spasm.Am Heart J1982;103:44 [9]Prida XE et al: Comparison of diltiazem and nifedipine alone and in combinationin patients with coronary artery spasm.JACC 1987;9:421 [10]Pepine CJ et al: Action of intracoronary nitroglycerin in refactory arteryspasm.Circulation 1982;65:411 [11]Conti CR:Definition,prevalence and diagnosis. Coronary spasm.p3,Marcel DekkerInc.New York 1986 第18章 高血压危象的急诊处理一、概述 高血压可分为良性和恶性两型。恶性又称急进型高血压,舒张压很高,引起肾脏坏死性小动脉炎,氮质血症,如不治疗,大约一年死亡。恶性高血压在原发性高血压中发生率为1%。 1914年Volhard和Fahr首先阐述了恶性高血压的临床表现和病理改变,以后Keith等进一步描述了恶性高血压时视网膜出血、渗出和视乳头水肿等眼底改变。在有效的聊压药应用之前,恶性高血压发生率高,舒张压大于15.35kPa(115mmHg)者,如不予降压治疗,10%~20%病人可发生恶性高血压。恶性高血压的病死率也高,25%以下存活1年,5年存活率仅1%,多数死于肾功能衰竭。目前有效的降压药应用于临床,恶性高血压的发生率下降,病死率亦降低。有效治疗后,70%以上可存活1年,50%存活5年。 恶性高血压时,舒张压常大于17.3kPa(130mmHg),有眼底视网膜渗出、出血,常有视乳头水肿,日期肾功能可能正常,数周后可出现肾功能衰竭。当恶性高血压血压突然升高,病情急剧恶化而危及生命时称高血压危象。高血压危象是以舒张压突然升高达18.7kPa(140mmHg)以上或更高为特征,收缩压相应升高达33.3kPa(250mmHg)以上。血压极度升高以至发生致命的血管坏死。高血压危象可发生在缓慢型或急进型高血压,也可发生在过去血压完全正常者,多为急性肾小球肾炎。原有慢性高血压者发生高血压危象,多为慢性肾小球肾炎、肾盂肾炎或结缔组织病。肾血管性高血压或嗜铬细胞瘤也可以发生高血压危象。由于原发性高血压占高血压的90%以上,故高血压危象也以原发性高血压为多。 二、高血压危象分型 (一)高血压脑病 血压突然急剧升高,发生严重血管病变导致脑水肿,出现神经系统症状,头痛为最初主诉,伴呕吐、视力障碍、视乳头水肿、神志改变,出现病理征、惊厥、昏迷等。脑脊液压力可高达3.92kPa(400mmH2O),蛋白增加。经有效的降压治疗,血压下降,症状可迅速缓解。 (二)高血压危象伴颅内出血 包括脑出血或蛛网膜下腔出血。 (三)儿茶酚胺突然释放所致高血压危象 见于嗜铬细胞瘤。肿瘤可产生和释放大量去甲基肾上腺素和肾上腺素,常见的肿瘤部位在肾上腺髓质,也可在其他具有嗜铬组织的部位,如主动脉分叉、胸腹部交感神经节等。表现为血压急剧升高,伴心动过速、头痛、苍白、大汗、麻木、手足发冷。发作持续数分钟至数小时。某些病人发作有刺激诱因,如情绪激动、运动、按压肿瘤、排尿、喷嚏等。发作间歇可无症状。通过发作时尿儿茶酚胺代谢产物VMA和血儿茶酚胺的测定可确诊此病。 (四)高血压危象伴急性肺水肿 (五)高血压危象伴肾脏损害 (六)高血压危象伴主动脉夹层动脉瘤 (七)妊娠高血压综合征 妊娠后期出现高血压、蛋白尿和水肿,严重时发生子痫。 三、病理生理 (一)高血压脑病 包括两个过程,一为功能性改变,即脑血管扩张,过多的脑血流灌注脑组织,引起高血压脑病;另一为器质性改变,即动脉壁急性损伤,纤维蛋白样坏死。这两个过程发生在血压极度升高之后,尚无肾素或其他体液因素参与时。经动物和临床研究,发现血压下降时血管扩张,血压上升时血管收缩,通过自动调节机制维持恒定的脑血流量。但当平均动脉压超过24kPa(180mmHg),自动调节机制丧失,收缩的血管突然扩张,脑血流量过多,液体从血管溢出,导致脑水肿和高血压脑病。脑循环自动调节的平均血压阈值正常者为16kPa(120mmHg),而高血压者为24kPa(平均血压=舒张压+1/3脉压),故正常人血压稍升高就发生高血压脑病,而慢性高血压者血压升得很高时才出现高血压脑病,在发生急性血管损伤时血压上升的速度比升高的程度更为重要。 (二)小动脉病变 肾脏和其他脏器的动脉和小动脉急性血管病变,内膜损伤,促使血小板聚集,纤维蛋白沉积,内膜细胞增生,微血管血栓形成。 (三)肾损害 严重高血压引起肾血管损害,造成肾缺血,通过肾素-血管紧张素系统,肾素分泌增加,使血管收缩,醛固酮分泌增加,血容量增多从而使血压更高。 (四)微血管内凝血 微血管溶血性贫血,伴红细胞破碎和血管内凝血。 (五)妊娠高血压综合征 经动物实验和临床观察发现,妊娠时子宫胎盘血流灌注减少,使前列腺素(PGE)在子宫合成减少,从而促使肾素分泌增加,通过血管紧张素系统使血压升高。妊娠中毒症出现蛋白尿时,经肾活检发现纤维蛋白和免疫球蛋白沉积在肾小球,从而认为肾脏损害由免疫机制所致。有人认为抗胎盘抗体可能为此免疫反应的原因,此观点虽未被普遍接受,但为探索妊娠中毒症的机理开辟了一条新的途径。 四、临床表现 (一)血压 舒张压高于17.3kPa(130mmHg),血压突然升高,病程进展急剧。 (二)眼底视网膜病变 出血、渗出或(和)视乳头水肿。 (三)神经系统表现 头痛、嗜睡、抽搐、昏迷。 (四)心脏 心脏增大,可出现急性左心衰竭。 (五)肾脏 少尿、氮质血症、尿毒症的表现。 (六)胃肠道 有恶心,呕吐。 高血压危象如不及时治疗,患者迅速死于脑损害,更多病人死于肾功能衰竭。如及时治疗,血压下降,高血压脑病恢复。恶性高血压的预后与肾脏损害程度密切相关,一组恶性高血压资料表明尿素氮低于180mg/L,5年存活率为64%;尿素氮高于180mg/L者,5年存活率仅23%。 五、高血压危象的治疗原则 (一)应尽快使血压下降 做到迅速、安全、有效。至于血压下降程度则因人而异,如肾功能正常,无脑血管病或冠心病者则血压可降至正常。但如病人为60岁以上高龄,有冠心病,或脑血管病,或肾功能不全,血压下降过快过猛可导致冠状动脉或脑动脉供血不足或少尿,其安全的血压水平是21.3~24.0/13.3~14.7kPa(160~180/100~110mmHg)。开始时降压药剂量宜小,使舒张压降至16.0kPa(120mmHg) 。密切观察是否有神经系统症状,心输出量降低,少尿等现象。然后逐渐增加剂量,使舒张压降至14.7kPa(110mmHg)。1~2日内逐渐降至13.3kPa(100mmHg),应使病人能够耐受血压下降的速度。静脉用药者1~2天内应加上口服降压药,争取短期内停用静脉给药。如一药无效可合并用药以提高疗效减少副作用。 (二)根据病情选择用药 以适宜的速度达到降压目的。硝普钠数秒钟起作用,低压唑数分钟起作用,利血平、甲基多巴、长压定数小时起作用。高血压危象时常用的降压药作用时间及优、缺点见表18-1。其中以硝普钠最为理想,无条件用硝普钠时,可静注低压唑,如病情不十分紧急,可肌注利血平。 表18-1 几种胃肠道外给药的降压药的比较
(三)监护 病人以在CCU或ICU治疗为宜,以获得密切的监测,避免脱水或补液过多,前者可引起肾前性氮质血症,后者可使血压进一步升高,并可引起心力衰竭。 (四)防治脑水肿 高血压脑病时加用脱水剂甘露醇、速尿等治疗;脑水肿、惊厥者镇静止惊,如肌注苯巴比妥钠、安定、水合氯醛灌肠等。 (五)抗心衰 合并急性左心衰竭时予强心、利尿及扩血管治疗,选用硝普钠最为理想。 (六)合并氮质血症者 应予血液透析治疗。 (七)嗜铬细胞瘤合并高血压危象时 由于瘤体分泌大量儿茶酚胺引起血压急剧升高,手术前应选用α受体阻滞剂酚妥拉明降低血压。 (八)合并妊娠高征时 早期通过限制活动和盐的摄入足以增加子宫、胎盘和肾的血流。如蛋白尿加重、血压升高、视力下降、尿量减少,体重增加或头痛应住院治疗,尤其是头痛应引起重视,提示可能发生子痫,在子痫发生之前应终止妊娠。若病人发生子痫,应静脉注射硫酸镁(10%10ml),给予镇静剂(以安定较适宜,必要时静注10~20mg)、中枢神经抑制剂,患者应绝对卧床休息,避免激惹而再度发生子痫。舒张压大于或等于15.35kPa(115mmHg)者应积极降压治疗。子痫发生后应延缓分娩,以子痫停止发作24~48h分娩为宜。 (九)恶性高血压 往往迅速发生高血压危象,必须积极治疗,根据临床症状的轻重决定降压速度。病情危急的恶性高血压,舒张压高于20kPa(150mmHg),需数小时内下降,而处在恶性高血压早期,病情尚不十分危急,血压可在数天内下降,可口服或间断静脉给药。恶性高血压伴氮质血症者即使积极治疗,远期存活率仍低,故应在肾功能损害前积极降压治疗。恶性高血压出现栓塞性微血管病变、血管内膜损伤、血小板聚集、纤维蛋白沉积、内膜细胞增生导致肾小动脉狭窄,氮质血症,故有人提出溶栓和抗凝治疗可减少或抑制内膜增生。恶性高血压75%患者起病时有体重下降,由于丢钠、丢水之故,尿内丢钠500mmol/d,1/3病人有低钠血症,故对体重下降的恶性高血压病人不宜限制钠盐摄入,因为低钠可促使肾素分泌,加重恶性高血压的血管病变。 六、几种常用的高血压急症降压药 (一)胃肠道以外用药 1.硝普钠 硝普钠为强有力的血管扩张剂,作用迅速,调节滴速可使血压满意地控制在预期水平,停药后血压迅速上升,故不至于发生低血压。静脉点滴数为50~400μg/min,适用于高血压脑病、主动脉夹层动脉瘤、恶性高血压。由于硝普钠降低心脏的前、后负荷,对高血压危象合并左心衰竭者尤为适宜。在无条件监测硝普钠的代谢产物硫氰酸盐的血浓度时,应用硝普钠不宜超过1周,一般数天之后尽早改为口服降压药,因为硫氰酸盐可引起神经系统中毒反应。 2.低压唑 低压唑亦为强有力的血管扩张剂,降压作用迅速。过去主张一次静脉注射300mg,目前推荐分次注射,每次75或150mg,以避免血压下降过低。 3.利血平 为中枢及周围性交感神经阻滞剂,以耗竭交感神经末梢的去甲肾上腺素为主要作用。用于恶性高血压尚无高血压危象立即危及生命者,可肌注0.5~1mg。作用较慢,常需数小时才能达到血压下降。 (二)口服降压药 高血压危象时胃肠道以外应用降压药使血压下降后应尽快改用口服降压药,对顽固的高血压可选用以下药物。 1.巯甲基丙脯氨酸(Captopril) 为血管紧张素转换酶抑制剂,抑制血管紧张素Ⅱ的产生,使血管扩张,外围阻力降低,血压下降,同时又减少醛固酮分泌,排钠保钾有利于降低血压。与利尿剂合用降压效果更好,并可弥补利尿剂排钾导致低血钾的副作用。剂量为25~100mg,一日3次,口服。口服后20~30min降压作用达高峰。该药对高肾素性肾血管性高血压疗效更为满意。巯甲基丙脯氨酸可降低肌酐清除率,从而使BUN和肌酐上升,需加注意。不良反应有皮疹、蛋白尿、粒细胞减少等。 2.长压定(Minoxidil) 为血管扩张剂,适用于顽固性高血压。该药不影响肾血流量和肾小球过滤率,可用于肾功能不全者。剂量为2.5~40mg/d。副作用有多毛、水钠潴留,此为不能长期坚持服用的原因。亦可反射性引起心动过速。 3.哌唑嗪(Prazosin) α受体阻滞剂,扩张血管降低外周阻力。对心排出量、心率、肾血流量和肾小球过滤率影响不大。口服1~2h血浆浓度达高峰。据点为位置性低血压,故首剂不宜太大以免发生低血压,第一剂可在睡前口服0.5mg,以后逐渐加量,从1mg,一日3次开始,降压剂量为3~20mg/d。 4.钙拮抗剂 抑制钙离子进入血管平滑肌细胞,抑制血管平滑肌收缩,导致血管扩张血压下降。1976年Aloki等首次证实硝苯吡啶治疗恶性高血压有效,以后陆续有21位作者用硝苯吡啶治疗高血压急症和严重高血压共439例,发现口服硝苯吡啶10~20mg后血压下降24%,口服30min达最大降压作用,持续3~5h。98%病人血压降至预期水平,认为该药对高血压急症患者可迅速、有效而且安全地降低血压,尤其适用于心绞痛伴高血压危象者。缺点是血管扩张引起头晕、头痛、反射性心动过速、水肿,起效迅速而强烈时可导致低血压,对某些病人可能加重脑水肿和高血压脑病。 5.氨酰心安(Atenolol) 为心脏选择性β受体阻滞剂。Bannan等证实口服氨酰心安100mg治疗血压高于26.7/17.3kPa(200/130mmHg)的严重高血压患者,12h内血压逐渐下降,收缩力下降7.47kPa(56mmHg),舒张压下降5.33kPa(40mmHg),而无副作用。认为氨酰心安适用于需迅速降压而又不能过猛以至引起心脑肾缺血的病人。口服剂量为25~100mg,一日1次,缺点为可引起心动过缓。 (朱文玲) 参考文献 [1] Pickering G:Reversibility ofmalignant hypertension.Lancet 1971;1:413 [2] Strandgaard S,et al: Autoregulationof brain circulation in severe arterial hypertension.Brit Med J1973;1:507 [3] Strandgaard S: Autoregulationof cerebral blood flow in hypertension patients.Circulation1976;53:720 [4] Beilin LJ,et al: High arterial pressure versus humaral factors inthe pathogenesis of the vascular lesions of malignanthypertension.Clin Scie Molec Med 1977;52:111 [5] Ferris TF: Toximia ofpregnancy: A model of humanhypertension. Cardiovasc Med 1977;2:877 [6] Birkeland SA,et al: A stateof mother-fetus immune inbalance.Lancet 1979;2:720 [7] Pagani M,et al: Hemodynamiceffects of intravenons sodium nitroprusside in the concious dog.Circulation1978;57:144 [8] Tuzel LH:Sodiumnitroprusside.A review of its clinical effectiveness as a hypotensive agent, JClin Pharmacol 1974;14:494 [9] The Lancet,Captopril:Benefitsand risks in severe hypertension.Lancet 1980;2:129 [10] Mitchell HC, et al:Long termtreatment of refractory hypertensive patients with Minoxidil.JAMA 1978;239:2131 [11] Brogden RN,et al:Prazosin: Areview of its pharmacological properties and therapeutic efficacy inhypertension. Drugs 1977;14:163 [12] Houston MC,et al:Treatmentof hypertensive urgencies and emergencies with Nifedipine.Am Heart J1986;111:963 [13] Bannan CT,et al: Emergencytreatment of high blood pressure with oralAtenolol. Br Med J 1981;282:1757 第19章 急性心力衰竭心力衰竭系心脏的排血量(cardiacoutput,CO)不能满足人体日常活动和机体代谢需要所出现的一种病理生理过程。多见于心脏病发展到一定严重程度,CO下降所致。某些患者,如甲状腺功能亢进、严重贫血和动静脉瘘等,即使心脏功能无明显降低,CO正常或相应增加,亦不能满足需求,而出现心力衰竭。因此心力衰竭可以认为是“供”与“需”之间的矛循所引起的临床综合征。 由于心肌收缩力减弱而致的心力衰竭称心肌衰竭;当心肌收缩力减弱严重,同时伴有心源性休克时亦称泵衰竭。 第一节 心脏泵功能的调节引起心力衰竭的原因很多,因为心脏泵功能是受很多因素调节的。 一、心脏的前负荷 亦称容量负荷。系心脏收缩前所承受的负荷,相当于回心血量或心室舒张末期的血容量(ventricular end-diastolic volume,VEDV)及其产生的压力(ventricular end-diastolic pressure,VEDP)(请参看第2章第一节)。 临床测定VEDP方便,可用以估计心肌初长度。自周围大静脉将漂浮导管顶端经右心房、右心室送入肺小动脉末端,测定肺毛细血管楔压(pulmonary capillary wedge pressure,PCWP),在无原发性肺部疾患和心脏机械性梗阻时,PCWP与左房压 (left atrial pressure,LAP)和左室舒张终末压(left ventricular end-diastolic pressure,LVEDP)近似相等,以此作为心脏前负荷的指标,反映左室功能。PCWP的正常值为0.8~1.6kPa(6~12mmHg);达2.0~2.67kPa(15~20mmHg)时,心脏处于最佳充盈状态,CO增加到最大限度;超过2.67kPa(20mmHg),则心肌收缩力反而下降,加之扩大的心室对氧和能量的消耗增加,致CO下降,并出现肺充血和左心衰竭的一些表现。PCWP升高是左室衰竭的最早的血液动力学改变。 二、心肌收缩性 指与心脏负荷无关的心室收缩能力(参看第2章第一节)。 心力衰竭患者交感神经兴奋性增高,构成机体应激时的首要调节机制。患者血中儿茶酚胺含量增加,与心肌细胞膜的β受体结合,使膜的慢通道开放,促使Ca2+内流,加之增快肌质网摄取和释放Ca2+的速度,故可代偿地增加心肌收缩力。 三、心脏的后负荷 亦称压力负荷。系心肌收缩排血时所受负荷,即心室射血阻抗(参看第2章第一节)。 四、心率 在一定范围内,心率加快,CO增加,轻度心力衰竭患者可藉以维持CO达到或接近正常水平。但是,心室舒张期随心率增加而相应缩短。当心率过快(>150次/min)时,则心室舒张期过短,充盈量过低,致心肌收缩力下降,CO反见减少。加之心率增快致心肌的氧和能量消耗增加,可致心力衰竭。心率显著过缓时,虽然每搏排出量(stroke volume ,SV)增加,但心脏指数(cardiac index,CI) 降低,亦可致心力衰竭。 五、心室收缩的协调性 心室收缩时室壁运动协调亦是维持正常CO的重要因素之一,此对冠心病、尤其是心肌梗死患者的心功能尤显重要。心肌缺血、心肌梗死时,可出现心肌局部运动减弱或消失,运动不同步甚至形成矛盾运动,使心室收缩失去协调性,患者CO降低(参看第2章第一节)。 第二节 急性心力衰竭的病因心力衰竭根据其发生的速度分为急性心力衰竭和慢性心力衰竭。急性心力衰竭以急性左心衰竭最常见,严重者表现为急性肺水肿。右心室对压力负荷的耐受性较差,各种引起肺血管阻力增加的疾患均可诱发右心衰竭,临床上右心衰竭常继发于左心衰竭。 一、急性肺水肿(一)心源性肺水肿 1.左室功能障碍 常见于急性心肌梗死、急性心肌炎和肥厚型心肌病等。冠状动脉粥样硬化所致的急性心肌梗死是急性肺水肿的常见原因,多为大面积或广泛的心肌梗死,一般梗死面积在25%以上。当梗死面积达40%,则左室射血分数(left ventricular ejection fraction,LVEF)由正常的0.66±0.10降至0.40,可出现心源性休克。前壁梗死面积常大于下壁和后壁,故易合并左心衰竭。鉴于梗死部位心肌多丧失收缩功能,甚至向外膨出,故左室心肌收缩力减弱,伴室壁运动障碍,LVEDP增加,SV和CO降低。 各种原因的心肌炎均可引起心肌纤维损害。如果损伤严重或病情发展迅速,使心肌收缩力显著下降,终致心肌衰竭。 肥厚型心肌病者室间隔呈非对称性肥厚,和肥厚的左室其他部位不成比例,可伴有流出道梗阻。患者心室僵硬度增加,即△P/△V增加,其中△P为压力变化,△V为容量变化。心室舒张受限且左室腔形状可能异常。其主要的血液动力学异常是心室充盈障碍,LVEDP多增加。加之室壁运动不协调,故当合并快速性心律失常、舒张期显著缩短、左室充盈显著受限时,则LAP急性升高,致急性肺水肿。 2. 心脏负荷过重 (1)前负荷过重:常见于某些病因引起的急性主动脉瓣关闭不全或二尖瓣关闭不全,如乳头肌急性缺血或坏死、腱索的严重损伤或断裂、感染性心内膜炎所致的瓣膜穿孔或破裂等,以及某些有分流的先天性心脏病。此时左室收缩力无减弱,但由于急性血液返流,左侧心腔容量负荷过重,LVEDP和(或)LAP升高,待肺静脉和肺毛细血管压升高至一定程度时,即可引起急性肺水肿。某些左向右分流的先天性心血管病,如房、室间隔缺损和动脉导管未闭等,当分流量大时,右心容量负荷明显增加,肺循环淤血致肺毛细血管压升高,亦可产生肺水肿。 某些心外疾患,如甲状腺功能亢进、脚气病、严重贫血、动静脉瘘和嗜铬细胞瘤等,由于血容量过多或循环速度加快致回心血量增加,CO代偿性增加,心搏功(strok work,SW)增加,但心肌的能量供给不足,亦可引起左心衰竭。 (2)后负荷过重:高血压、主动脉口狭窄等均可使左室压力负荷增加。急性左心衰竭主要发生于血压急剧升高或左 ■[此处缺少一些内容]■ 础鱒/△P降低。引起心脏舒张功能障碍,严重妨碍心脏舒张期血液充盈,CO降低,且心肌氧耗量增加。左室心内膜心肌纤维化,LVEDP升高、二尖瓣返流。这些疾患亦常引起严重的肺动脉高压,出现急性左心衰竭。 (二)非心源性肺水肿 根据发病原理,大致归纳以下几种。 1.肺泡毛细血管膜通透性增加 系物理、化学或生物因素等对肺泡上皮或肺毛细血管内皮的直接损伤所致,为非心源性肺水肿的最常见原因。患者常合并左室衰竭或灌注过多所致的肺毛细血管高压。见于成人呼吸窘迫综合征;严重肺部感染,如肺炎球菌、流感病毒性肺炎;氯气、氨气、二氧化氮和二氧化硫等毒性气体吸入;内毒素或蛇毒等进入血循环而形成循环毒素;急性变态反应;氧中毒;播散性血管内凝血;放射性损伤及尿毒症等。 2. 肺毛细血管压力升高 除心源性以外,尚可由下列因素引起。①血容量增加过多,见于输血或输液过多过快和溺水等;②肺毛细血管胶体渗透压下降,多见于门脉性肝硬变、肾病和严重营养不良,尤其当伴左心功能不全或输液过多时;③肺淋巴回流障碍,如矽肺或肺癌压迫、肿瘤细胞侵入淋巴管,均可造成淋巴管阻塞;④肺间质负压突然增加,见于快速、大量抽吸胸水或胸部腔内空气等。 3.其他 因多种原因或不明原因引起者,见于急性高原反应、有机磷中毒、肺栓塞、麻醉药过量和妊娠中毒等所致的肺水肿。 二、急性右心衰竭多数急性右心衰竭源于左心衰竭,个别急性右心衰竭系急性肺原性心脏病所致,这些患者多由急性肺栓塞引起,如果阻塞部位的肺组织发生缺血性坏死,则出现肺梗死(详见第116章急性肺梗死)。 第三节 心源性肺水肿的发病机制正常的血管以外肺组织仅含少量组织液,其生成和回流量处于动态平衡。当其生成量明显超过回流量,致肺泡和间质内积聚过多液体时即形成肺水肿。 肺内液体代谢主要在“肺终末液体交换单位”进行,它由肺毛细血管、肺泡、肺组织间隙和肺淋巴管组成。肺泡毛细血管膜由肺泡上皮、肺毛细血管内皮和二者共有的基底膜组成,其厚度小于1μm。肺泡膜的薄部为气体交换部位。肺泡上皮包括至少三种细胞:Ⅰ型细胞为扁平细胞,覆盖于90%以上的肺泡表面;Ⅱ型细胞内含嗜饿的板层小体,产生单分子磷脂的表面活性物质,具有降低肺泡表面张力的作用,从而降低肺泡回缩力,不使其在呼气末萎缩,此外亦与维持肺泡的干燥有关;另为肺泡巨噬细胞,对吞噬和清除进入肺泡的颗粒性物质具有重要作用。为了维持肺毛细血管内外液体交换的平衡,必须保持上述结构完好和功能正常。 除上所述,亦与左、右肺毛细血管内、外液体交换的因素密切相关,促进肺毛细血管液体向肺泡或间质滤出的因素包括肺毛细血管平均压、肺间质液的胶体渗透压、肺间质负压和肺淋巴回流负压。促使肺泡或间质液体回流入肺毛细血管的因素包括肺泡毛细血管胶体渗透压和肺淋巴管的胶体渗透压。与其他组织相比,肺组织的抗水肿能力较强,因为肺毛细血管的胶体渗透压与体循环的胶体渗透压相同,约3.60kPa(27mmHg),而肺毛细血管平均压明显低于周身毛细血管平均压,仅0.93kPa(7mmHg),利于液体自肺泡或间质流入肺毛细血管内。一般只有在肺毛细血管压快速增至4.0kPa(30mmHg)以上时才致肺毛细血管液体外漏,出现急性肺水肿。肺毛细血管压急剧上升是产生急性心源性肺水肿的重要原因。左心衰竭时LVEDP升高,相继引起LAP和肺静脉压升高,出现肺淤血,肺毛细血管压亦随之升高,使组织间液生成过多,而血管和淋巴管又不及引流,乃引起肺水肿。 第四节 急性心力衰竭的临床表现一、左心衰竭(一)症状 1.呼吸困难 呼吸困难是患者的一种主观感觉,自己感觉“喘不过气”、“呼吸费力”、“气短、气憋”。轻度左心衰竭,患者在安静状态下可无明显不适,体力活动时出现呼吸困难,称劳力性呼吸困难。待病情加重,即使在平卧状态下患者亦感“气短,气憋”,坐位后减轻,称端坐呼吸。其原因主要是平卧时下肢静脉血液回流增多,进一步加重肺淤血和肺水肿;而取坐位后,血液在重力作用下,部分转移到腹腔和下肢,肺淤血减轻;且坐位后膈肌下降,胸腔容量增加,肺活量增加,故呼吸困难减轻。 左心衰竭患者,尤其是出现端坐呼吸后,常发生阵发性夜间呼吸困难。患者入睡后突然气憋、胸闷而醒,频频咳嗽、喘息,有时伴细支气管痉挛而哮喘,称为心源性哮喘。轻者10余分钟后缓解,可继续入睡。重者可咯粉红色泡沫样痰,甚至发展为急性肺水肿。其发生机制可能包括:患者平卧后下半身静脉血液回流增多,肺淤血、水肿加重;膈肌上升,肺活量减少;睡眠时迷走神经紧张性增加,支气管口径变小,通气阻力增加,肺通气量减少。睡眠时神经反射的敏感性降低,待肺淤血严重时才能刺激呼吸中枢,乃突然出现呼吸困难。 急性肺水肿为左心衰竭的最严重表现,表现为突然端坐呼吸、剧烈气喘、面色青灰、唇指紫绀、冷汗淋漓、烦躁不安、恐惧和濒死感觉,可咯出或自鼻、口涌出大量粉红色泡沫样血痰,甚至咯血。早期双肺底可闻少量湿啰音,晚期双肺对称地满布干、湿啰音和哮鸣音;心率加快,心脏杂音常被肺内啰音掩盖而不易听出;血压正常或偏高。如病情严重、持续过久或抢救失利,则可因严重缺氧而昏迷,CO急剧下降而休克,导致死亡。 急性肺水肿多见于频现劳力性呼吸困难和阵发性夜间呼吸困难者,且多有前述的某些诱发因素。 肺淤血、肺水肿引起呼吸困难的可能机制为①肺顺应性降低。肺顺应性与肺弹性回缩力密切相关。当肺组织间隙渗入组织液和(或)血液后,肺泡表面活性物质被大量破坏或消耗,肺泡表面张力增加,肺弹性回缩力减弱,使肺不易扩张。故吸气时弹性阻力增加,产生限制性通气障碍。此外,小气道内液体增加,尤其当合并支气管痉挛时,管腔变窄而不规则,气道阻力明显增加,亦存在阻塞性通气障碍和通气/血流比例失调。②在限制性通气障碍时,肺-毛细血管旁感受器(J感受器)受刺激,冲动经迷走神经传入,兴奋呼吸中枢,反射性地使呼吸运动增强,患者感到呼吸费力。③肺毛细血管与肺泡间气体交换障碍,致动脉血氧含量降低,兼呼吸作功增加,乃加重缺氧和呼吸困难。 2.咳嗽、咯血 主要见于重度二尖瓣狭窄,二尖瓣狭窄引起二尖瓣口的机械性梗阻。正常二尖瓣口面积约4~6cm2,当瓣口狭窄、面积小于1.5cm2时,左房扩张超过代偿极限,致心室舒张期左房血难以充分流入左室,左房淤血,压力明显升高,尤其伴有心动过速、心室舒张期缩短时。随之肺静脉压和肺毛细血管压亦升高。当支气管内膜微血管破裂时,常咯血丝痰;支气管静脉与肺静脉侧支循环曲张破裂时,可喷射样咯血;出现急性肺水肿时可咯粉红色泡沫浆液痰。 3.其他 患者CO降低,骨骼肌缺血,故常感疲劳、乏力,休息后可缓解。严重二尖瓣狭窄伴肺动脉高压者,常现严重乏力。部分患者声音嘶哑,系左肺动脉扩张压迫左喉返神经所致。 (二)体征 1.左室扩大 除二尖瓣狭窄左房大而左室不大外,患者多左室不同程度扩大,心尖搏动向左下方移位。 2.心脏听诊 心率增快,第一心音减弱。心尖部可闻收缩期杂音,肺动脉瓣听诊区第二心音亢进。 3.心律失常 除原有心房颤动者外,尚可出现其他心律失常,如室上性心动过速、室性心动过速、窦性心动过缓伴交接区性逸搏和不同程度的房室传导阻滞等。 4.舒张期奔马律 心尖部舒张期奔马律常为左心衰竭的早期表现之一。一般认为其产生机制系LVEDP和LAP升高,心房强烈收缩使心室快速充盈所致。 5.交替脉 系左心衰竭的另一早期表现。脉搏规整,便强弱交替出现。明显者可用手扪出,不明显者测血压时可听出。 6.肺部啰音和胸水 湿啰音的分布部位随体位而变化。左心衰竭患者喜取半坐位,故湿啰音多分布在两肺底部。病情加重时湿啰音可波及全肺,并伴有干啰音或哮鸣音。部分患者可出现胸水。 7.紫绀 轻者劳累或平卧久后可现紫绀。紫绀随病情加重而趋明显。 (三)实验室检查 1.X线检查 胸部X线检查对左心衰竭的诊断有一定帮助。除原有心脏病的心脏形态改变之外,主要为肺部改变。 (1)间质性肺水肿:产生于肺泡性肺水肿之前。部分病例未现明显临床症状时,已先现下述一种或多种X线征象。①肺间质淤血,肺透光度下降,可呈支雾状阴影;②由于肺底间质水肿较重,肺底微血管受压而将血流较多地分布至肺尖,产生肺血流重新分配,使肺尖血管管径等于甚至大于肺底血管管径,肺尖纹理增多、变粗,尤显模糊不清;③上部肺野内静脉淤血可致肺门阴影模糊、增大;④叶间隙水肿可在两肺下野周围形成水平位的Kerley B线;⑤上部肺野小叶间隔水肿形成直而无分支的细线,常指向肺门,即Kerley A线。 (2)肺泡性肺水肿:两侧肺门可见向肺野呈放射状分布的蝶状大片支雾阴影;小片状、粟粒状、大小不一结节状的边缘模糊阴影,可广泛分布两肺,可局限一侧或某些部位,如肺底、外周或肺门处;重度肺水肿可见大片绒毛状阴影,常涉及肺野面积的50%以上;亦有表现为全肺野均匀模糊阴影者。 2.动脉血气分析 左心衰竭引起不同程度的呼吸功能障碍,病情越重,动脉血氧分压(PaO2)越低。动脉血氧饱和度低于85%时可出现紫绀。多数患者二氧化碳分压(PaCO2)中度降低,系PaO2降低后引起的过度换气所致。老年、衰弱或神志模糊患者,PaCO2可能升高,引起呼吸性酸中毒。酸中毒致心肌收缩力下降,且心电活动不稳定易诱发心律失常,加重左心衰竭。如肺水肿引起CO2明显降低,可出现代谢性酸中毒。 动脉血气分析对早期肺水肿诊断帮助不大,但据所得结论观察疗效则有一定意义。 3.血液动力学监护 在左心衰竭的早期即行诊治,多可换回患者生命。加强监护,尤其血液动力学监护,对早期发现和指导治疗至关重要。 应用Swan-Ganz导管在床边即可监测肺动脉压(pulmonary arterial pressure,PAP)、PCWP和CO等,并推算出CI、肺总血管阻力(total pulmonary resistance,TPR)和外周血管阻力(systemic vascular resistance,SVR)。其中间接反映LAP和LVEDP的PCWP是监测左心功能的一个重要指标。在血浆胶体渗透压正常时,心源性肺充血和肺水肿是否出现取决于PCWP水平。当PCWP高于 2.40~2.67kPa(18~20mmHg),出现肺充血,PCWP高于2.80~3.33kPa(21~25mmHg) ,出现轻度~中度肺充血;PCWP高于4.0kPa(30mmHg),出现肺水肿。 肺循环中血浆胶体渗透压为是否发生肺水肿的另一重要因素,若与PCWP同时监测则价值更大。即使PCWP在正常范围内,若其与血浆胶体渗透压之差小于0.533kPa(4mmHg),亦可出现肺水肿。 若PCWP与血浆胶体渗透压均正常,出现肺水肿则应考虑肺毛细管通透性增加。 左心衰竭患者的血液动力学变化先于临床和X线改变,PCWP升高先于肺充血。根据血液动力学改变,参照PCWP和CI两项指标,可将左室功能分为四种类型。 Ⅰ型 PCWP和CI均正常。无肺充血和末梢灌注不足。予以镇静剂治疗。 Ⅱ型 PCWP高于2.40kPa(18mmHg),CI正常,仅有肺淤血。予以血管扩张剂加利尿剂治疗。 Ⅲ型 PCWP正常,CI小于2.2L/(min.m2)。仅有末梢灌注不足。予以输液治疗。 Ⅳ型 PCWP高于2.40kPa(18mmHg),CI小于2.2L/(min.m2)。兼有肺淤血和末梢灌注不足。予以血管扩张剂加强心药(如儿茶酚胺)治疗。 二、右心衰竭多数右心衰竭继发于左心衰竭,故常兼左、右心衰竭的临床表现。单独的急性右心衰竭多系急性肺栓塞所致,患者起病急剧,突然呼吸困难、剧烈胸痛、烦躁不安,继之恶寒高热、咳嗽咯血,可合并严重心律失常或休克,重者可迅速昏厥、死亡。 第五节 诊断和鉴别诊断一、急性肺水肿心源性肺水肿的诊断需顾及三个方面,即肺水肿的存在、原发心脏疾患和诱发因素。 根据既往心脏病史,突发严重呼吸困难、剧烈咳嗽和咯粉红色泡沫样痰,典型心源性肺水肿的诊断并不困难。心脏杂音、舒张期奔马律、肺部湿啰音和紫绀等体征,以及胸部X线检查对确诊肺水肿可提供重要佐证。 左心衰竭常现夜间阵发性呼吸困难,可伴喘息,需与支气管哮喘相鉴别。心源性哮喘者,多有明确的冠心病、高血压或瓣膜病等既往史,发作时患者可咯泡沫血痰,除心脏体征外,双肺底可闻湿啰音;胸部X线检查可发现肺水肿征。支气管哮喘以年轻者居多,常有多年哮喘史,查体心脏正常,双肺野可闻哮鸣音,胸部X线检查心脏正常,肺部清晰。结合以上诸点,常可确立诊断。右一时难以鉴别,可先静脉注射氨茶碱,待症状缓解后再行有关鉴别检查。此前不宜使用吗啡,以策安全。 此外,有时尚需与吸入性肺炎鉴别,尤其对衰弱、卧床和原有心脏病者。吸入性肺炎常突发呛咳,多伴发热,且经治疗后肺部阴影消失速度远不及肺水肿迅速。 能否尽快查清心源性肺水肿病因亦与预后相关。其重要性在于患者临床症状一俟缓解,需进一步针对性治疗;且不同心血管病所致的肺水肿的治疗各有侧重面。例如,血压过高所致者,应首先投以快速血管扩张剂,行有效降压;主动脉口狭窄者,不宜以大量利尿作治疗手段,相反忌大量利尿;合并严重心律失常,应同时并用抗心律失常药;急性心肌梗死的治疗,旨在缩小梗死面积,当合并肺水肿时,所用强心甙剂量宜小,以免发生中毒和诱发心律失常,对发病第1~2日者慎用强心甙。 分析、清除或减轻诱发因素,以减少以后肺水肿复发的可能性。 二、急性右心衰竭多发生于急性肺栓塞,发病突然、剧烈胸痛、呼吸困难等急性表现,结合心电图呈急性肺源性心脏病改变,胸部X线呈肺动脉高压表现,不难确诊。严重肺梗死常须与急性心肌梗死相鉴别,但急性心肌梗死心电图多出现特异性动态改变,且血清肌酸磷酸激酶、谷草转氨酶和乳酸脱氢酶均升高,此有别于急性肺梗死。此外,有时尚需注意与肺炎和胸膜炎等鉴别。 第六节 急性心力衰竭的治疗急性心力衰竭的治疗可归纳如表19-1。 表19-1 急性心力衰竭治疗处理概况
一、急性左心衰竭急性肺水肿的急诊治疗措施大体相同,诸如消除患者紧张情绪、改善供氧、减轻心脏负荷、增加心肌收缩力和消除诱因等,且这些措施需同时进行。在积极抢救过程中尽快寻找病因,以行病因治疗。 (一)对症治疗 1.纠正缺氧 急性肺水肿均存在严重缺氧,缺氧又促使肺水肿恶化,故积极纠正缺氧是治疗的首要环节。 (1)鼻导管吸氧:氧流量4~6L/min,且常加用除泡剂(见下),对部分轻度肺水肿有效。 (2)面罩吸氧:可提高氧浓度,神志清醒者多不能耐受,适用于昏睡病例。 (3)加压给氧:适用于神志不清的患者。经上述方法给氧后(PaO2)仍低于6.67kPa(50mmHg)时,应行气管插管或气管切开,使用人工呼吸器。初始宜间歇正压呼吸给氧,如仍无效,可改用呼气末正压呼吸给氧。加压给氧可减少肺毛细血管渗出、破碎气道内的泡沫、改善通气和增加功能残气量。亦有效地阻止呼气时肺泡萎缩和提高血氧分压。 (4)体外膜式氧合器:简称肺膜给氧治疗。在其他治疗无效时常可挽救一些危重的肺水肿患者。 2.除泡剂的应用 严重肺水肿患者的肺泡、支气管内含有大量液体,当液体表面张力达一定程度时,受气流冲动可形成大量泡沫,泡沫阻碍通气和气体交换,乃加重缺氧。所以,降低泡沫表面张力以使泡沫破裂,亦是改善通气和保证氧供的重要措施。 经鼻导管吸氧时,可将氧气通过含75%酒精的滤过瓶,与氧一起吸入。初始流量2~3L/min,待患者适应后可增至5~6L/min,间歇吸入。 20%酒精经超声雾化吸入,可吸20min,停20min。 三甲基硅油消泡气雾剂(消泡净)雾化吸入。一般5min开始生效,用药后15~30min作用达高峰,有效率达90%以上。 在应用消泡剂的同时,应间断经吸引器吸取气道内的分泌物,保持呼吸道通畅。 3.降低心脏前、后负荷 除急性心肌梗死者外,应取坐位,腿下垂。同时可用止血带轮流,间歇结扎四肢,以减少回心血量,减轻心脏的前负荷。 应用血管扩张剂则是通过扩张周围血管减轻心脏前和(或)后负荷,改善心脏功能。根据药物的血液动力学效应,血管扩张剂可分为扩张小动脉为主、扩张静脉为主和均衡扩张小动脉和静脉三类。 对急性肺水肿采用静脉给药。常用制剂有硝普钠、酚妥拉明、硝酸甘油、哌唑嗪和巯甲丙脯氨酸。 (1)硝普钠:直接作用于血管平滑肌,均衡扩张小动脉和静脉。其作用强、起效快(2~5min即可生效),作用持续时间短(2~15min)。主要用于急性心肌梗死和高血压等引起的急性左心衰竭。对二尖瓣和主动脉瓣关闭不全所致的心力衰竭亦有效。 用法:静脉滴注,滴注速度从小剂量开始,初为12.5~25μg/min,再根据临床征象和血压等调节滴速。血压正常者一般平均滴速50~150μg/min有效。伴有高血压的左心衰竭者滴注速度可稍快,达25~400μg/min。 (2)酚妥拉明:为α受体阻断剂,以扩张小动脉为主,也扩张静脉。起效快(约5min),作用持续时间短,停药15min作用消失。 用法:静脉滴注,初始剂量0.1mg/min,根据反应调节滴速,可渐增至2mg/min,一般0.3mg/min即可取得较明显的心功能改善。紧急应用时,可用1~1.5mg溶于5%葡萄糖液20~40ml内,缓慢直接静脉注入,再继以静脉滴注。 该药可增加去甲肾上腺素的释放,使心率增快;剂量过大可引起低血压。 (3)硝酸甘油:主要扩张静脉,减少回心血量,降低LVEDP,减轻心脏前负荷。 用法:片剂0.6mg ,舌下含化。2min内生效,作用持续20min,每5~10min含服1次。静脉滴注时,将1mg硝酸甘油溶于5%~10%葡萄糖液内,初始剂量为10μg/min,每5~10min可增加5~10μg。在血液动力学监测下,酌情增、减剂量。待病情好转,可改用二硝酸异山梨醇(硝心痛)维持治疗,初始剂量5mg,每4h一次,可渐增至每次20~40mg。 (4)哌唑嗪:系轴突后α受体阻断剂,能均衡地扩张动脉和静脉,减轻心脏的前和后负荷。口服后45~60min出现最大效应,药效持续6h。可用以替代硝普钠等快速制剂,作维持治疗。 用法:小剂量始用,首次0.5mg,如无不良反应可增至1mg,每6h一次。嗣后每2~3日增至每次2~3mg,每6h一次。每日总量小于20mg。 (5)血管紧张素转换酶抑制剂:应用最广的是血管紧张素Ⅰ转换酶抑制剂—巯甲丙脯氨酸。该药通过降低血浆中血管紧张素Ⅱ和醛固酮水平而减轻心脏前、后负荷。服药后15~30min起作用,CO增加,PCWP和SVR降低。服药后1.5h作用达高峰,6h左右消失。当急性心力衰竭不宜用硝普钠时可选用本药。 用法:从小剂量开始,初为12.5~25mg/次,每日3~4次,饭前服用。根据病情酌增剂量,每日总量不宜超过450mg。 应用血管扩张剂治疗急性心力衰竭主要适用于伴LVEDP增高的患者。选用血管扩张剂宜在严密的血液动力学监护下进行。使用时应防止血压过度下降,一般收缩压不宜低于12.0kPa(90mmHg)。避免用药过量,当PCWP低于2.0kPa(15mmHg)、有效循环血量不足时,不应单独继续使用血管扩张剂,否则可因心脏前负荷不足致CO和血压下降,心率增快,心功能恶化。 4.加强心肌收缩力 加强心肌收缩力旨在对抗升高了的压力负荷,增加CO,降低LVEDP,缩小左室容量负荷,减少心肌张力,从而减少心肌氧耗量、改善心脏功能。 (1)强心甙类:洋地黄制剂迄今仍是加强心肌收缩力最有效的药物。治疗急性心力衰竭时应选用速效制剂。对冠心病、高血压性心脏病所致者,选用毒毛旋花子甙K较好,剂量为0.25~0.5mg加入5%葡萄糖液20ml内,缓慢静脉注射,必要时4~6h后可再给予0.125mg。亦可选用毒毛旋花子甙G(Ouabain),剂量与用法同上。对风湿性心脏病合并心房颤动者,选用西地兰或地高辛较好。西地兰0.4~0.8mg加入5%葡萄糖液20ml内,缓慢静脉注射,必要时2~4h后可再给予0.2~0.4mg。病情缓解后,可口服地高辛维持,剂量为0.25mg,每日1次。对二尖瓣狭窄而不伴心房颤动者,一般不宜使用强心剂,以免因右心室CO增加而二尖瓣口血流不能相应增加致肺淤血愈重。 (2)非甙类非儿茶酚胺类:①氨吡酮(Amrinone):为双吡啶衍生物,其正性肌力作用机制尚不完全明瞭。该药可增加CO,降低LVEDP和SVR,对心率和血压影响不大。静脉输注初始速度2~3min内为0.75mg/kg,嗣后按5~10μg/(kg·min)续以给药。口服量为50~450mg/d,分3次给予。②二联吡啶酮(Milrinone):系氨吡酮的同类药物,其作用较后者强10~40倍。副作用较少,静脉滴注75mg/kg。长期应用可改口服制剂。该类药物用于临床时间尚短,需进一步总结疗效。 (3)儿茶酚胺类:①多巴酚丁胺(Dobutamine):系合成的儿茶酚胺类,主要作用于心脏β1受体,可直接增加心肌收缩力。用药后CO、EF增加,LVEDP降低,SVR无明显变化。主要用于以CO降低和LVEDP升高为特征的急性心力衰竭。初始剂量为2.5μg/(kg·min),参照血液动力学指标调节剂量,可渐增至10μg/(kg·min)。②多巴胺:系去甲肾上腺素的前体,兴奋心脏β1受体而增加心肌收缩力。与其他儿茶酚胺类不同的是,小剂量时(2~5μg/kg·min)可作用于肾、肠系膜、冠状动脉和脑动脉床的多巴胺受体,致相应血管床舒张。当剂量超过10μg/(kg·min),兼兴奋α肾上腺素能受体而致全身血管床收缩。 实践证明,将扩血管药物与非甙类正性肌力药物合用,可发挥各药疗效,减少其副作用,比单用一种药物疗效佳。诸如硝普钠与多巴胺或硝普钠与多巴酚丁胺联合应用治疗急性左心衰竭,既能改善组织灌注,又可迅速解除肺水肿症状,避免血压过度下降。对CO降低、PCWP升高的患者可获较佳的血液动力学效应和满意的临床疗效。 5.利尿剂 利尿治疗主要是减少增加过多的血容量,即减轻心脏的前负荷、缓解肺循环和体循环的充血症状。对于急性左心衰竭、尤其是急性肺水肿患者,可酌选利尿剂以加强疗效。常用制剂包括速尿和利尿酸钠。除利尿作用外,静脉注射速尿还可扩张静脉、降低周围血管阻力,是缓解急性肺水肿的另一因素。静脉注射后约5min起效,疗效持续4~5h。 用法:速尿20~40mg溶于5%葡萄糖液20~40ml内,缓慢静脉注射。或利尿酸钠25~50mg溶于5%葡萄糖液30~50ml内,缓慢静脉注射。 此外,可用氨茶碱0.25g,溶于5%葡萄糖液20ml内,缓慢静脉注射,能加强利尿,兼可减轻支气管痉挛,改善通气。 利尿治疗以将PCWP维持在1.60~2.40kPa(12~18mmHg)为宜,需注意防止利尿过度而造成低血容量状态,此时因心室充盈不足而致CO下降。另外,利尿不当可引起电解质平衡失调,尤其是出现低钾血症和低镁血症等,诱发严重心律失常,甚至危及患者生命,故应注意监测血电解质,及时相应补充。 下列急性左心衰竭不宜应用强力的利尿剂:急性心肌梗死合并休克,而休克主要系低血容量所致者,应着重纠正低血容量;主要因左室顺应性降低所致的老年心力衰竭,对利尿治疗反应差;主动脉口狭窄合并心力衰竭,需要较高的左室充盈压来维持CO,过分利尿可导致CO急剧下降,病情恶化。 6.镇静剂 急性左心衰竭患者呼吸十分困难,精神极度紧张,既增加氧耗、加重心脏负担,又严重影响治疗,须尽快使患者安静下来。首选吗啡,5~10mg/次,皮下或肌内注射,对左室衰竭和心瓣膜病所致的急性肺水肿疗效尤佳。一次注射常可收到显效,必要时15~30min后可重复应用1次。吗啡系中枢抑制药,能有效地消除患者的紧张情绪,减少躁动,使患者安静下来,且可扩张周围血管、减轻心脏负荷和呼吸困难。对老年、神志不清、休克和已有呼吸抑制者应慎用。 此外,尚可选用杜冷丁,50~100mg/次,皮下或肌内注射。该药尚可用于合并慢性阻塞性肺部疾患或休克的肺水肿,以及颅内病变所致者。 一般镇静药和安定药疗效不如吗啡和杜冷丁。 7.糖类皮质激素的应用 此类药物作用广泛,可降低毛细血管通透性、减少渗出;扩张外周血管,增加CO;解除支气管痉挛、改善通气;促进利尿;稳定细胞溶酶体和线粒体,减轻细胞和机体对刺激性损伤所致的病理反应。对急性肺水肿的治疗有一定价值,尤其是伴通透性增加的肺水肿。应在病程早期足量使用。常用地塞米松5~10mg/次,静脉注射或溶于葡萄糖液内静脉滴注。或氢化可的松100~200mg/次,溶于5%~10%葡萄糖液内静脉滴注。嗣后可酌情重复应用,至病情好转。 8.机械辅助循环 严重的急性左心衰竭,如急性心肌梗死所致,尤其兼有休克时,仅用药物治疗常难奏效,有条件时行机械辅助循环,辅助左室泵功能,可望改善心脏功能。 所用方法为主动脉内囊反搏动和体外反搏动。前者是经股动脉将气囊导管送至胸主动脉上部,于体外有规律地经气泵向囊内泵入或抽出氦气,用心电图控制气泵的节律;在心脏舒张期将气囊充胀,以提高主动脉舒张压,增加冠状动脉、脑动脉和其他脏器的灌注;收缩期则气囊被排空,以降低主动脉压,减轻心脏后负荷。故能增加CO、降低LVEDP和减轻心肌氧耗量。 体外反搏动是将患者下肢置于封闭的水囊内,治疗原理与上相似。在心脏舒张期以加压,促使血液回流,提高主动脉舒张压;收缩期减低,降低左室射血阻抗,即减轻左室后负荷。 主动脉内囊反搏动创伤性治疗方法,疗效优于体外反搏动。对明显泵衰竭、尤其合并心源性休克者更适用。体外反搏动具非创性优点,适用于轻度泵衰竭和不稳定型心绞痛患者。 药物治疗与机械辅助循环常联合应用。 (二)消除诱发因素和积极治疗原发疾病 在抢救急性心力衰竭的同时或以后,应努力寻找和消除诱发因素,如消除心律失常、治疗感染、控制高血压、缩小心肌梗死面积、纠正休克和改善心脏收缩功能等。左房粘液瘤、瓣膜病变和某些先天性心血管病,嗣后可酌情手术治疗。 教会患者预防方法,如避免紧张过劳、饮食清淡、忌暴饮暴食和防治感染等,防止急性心力衰竭复发。 二、急性右心衰竭鉴于常见的右心衰竭多系左心衰竭引起,故处理与左心衰竭相似。对于急性肺栓塞所致的急性右心衰竭,因起病急剧,常需紧急处理。 (一)对症治疗 患者卧床、氧气吸入;剧烈胸痛者予以杜冷丁50~100mg或罂粟碱30~60mg皮下或肌内注射;心力衰竭可选用毒毛旋花子甙K或西地兰,用法同急性左心衰竭;合并休克者予以抗休克治疗。 (二)抗凝疗法 多选肝素50~75mg加入5%葡萄糖液内静脉滴注,根据凝血时间每隔6h酌量续用1次。亦可经右心导管将肝素直接注入栓塞部位,疗效明显。 应用过程注意监测血凝状态,使凝血时间(三管法)维持在20~30min为宜。有条件时,应同时监测凝血酶原时间和白陶土凝血活酶时间。对年老体弱、出血性体质、活动性消化性溃疡、严重肝肾功能不全和血压过高者慎用或不用。 (三)溶血栓疗法 目前溶栓药物主要有链激酶和尿激酶两种。 1.链激酶 50万u加入5%葡萄糖液100ml内静脉滴注,然后每h10万u续滴,至血栓溶解,疗效明显,一般用药12~24h。亦可通过右心导管将药直接注入栓塞部位,疗效更佳。 2. 尿激酶 由静脉滴注,每日剂量200万u~270万u不一。 一般认为,溶栓与抗凝药物不宜同时应用,溶栓治疗后可继以肝素或低分子右旋糖酐治疗。 (王子时、游凯) 参考文献[1] Braunwald E: HeartDisease---A Textbook of Cardiovascular Medicine. 2nd Ed,1984;Chap17.W.B.Saunders Co.,miladelphia. [2] Robin ED,et al: MedicalProgress:Pulmonary Edema. New Engl J Med 1973;288:239,293 [3] Parmley WW: Pathophysiologyof congestive heart failure.Am J Cardiol 1985;55:9A [4] Drobinski G,EugineM:Exploration Hemodynamique Cardiovasculaire.1982;Masson,Paris. [5] Chatterjee K,et al :The roleof vasodilator therapy in heart failure.Prog Cardiovasc Dis 1977;19:301 [6] Sonnenblick EH,et al: Newpositive inotropic drug for the treatment of congestive heart failure. Am JCardiol 1985;55:41A [7] Miller RR,et al: Combinedvasodilator and inotropic therapy of heart failure:Experimental and clinical concepts.Am Heart J 1981;102:500 第20章 急诊心律失常的诊治心律失常的机制是心脏传导系统自律性及(或)传导性异常。它不仅见于器质性心脏病也见于正常心脏。身体其他脏器疾病、药物中毒、电解质紊乱、外科手术、麻醉等都能有心律失常发生。在急诊遇到心律失常时,一方面要做出正确诊断,决定恰当的治疗措施,同时还应考虑诱发原因及病因,以便较彻底地防止其发作。 第一节 心律失常的血液动力学后果心脏功能是泵血以维持身体各器官和组织进行正常的新陈代谢。泵血功能受到三个主要因素的影响。①心室舒张末期容积,按Frank-Starling机制,心室肌收缩力决定于收缩前(舒张末期)肌纤维长度;②心肌的收缩能力的内在状况;③心房和心室收缩顺序的协调性。心律失常通过影响以上几方面的机制,使心肌供血和心脏泵血功能障碍时,就需急诊处理。 一、心率的变化 正常心脏可以承受范围广泛的心率变化,慢自40次/min,快到170次/min。在此范围内,心脏仍能保持一定的排出量。但是已有器质性心脏病情况就与正常不同。心动过速使舒张期缩短,心肌耗氧量增加。当心率只是略有增快,心室缓慢充盈期缩短,心搏出量稍下降。随着心室率进一步加快,心室快速充盈期也缩短,心搏出量更为降低。心率极快时,心搏出量过于减少,即使加快心率也不足以代偿明显降低的心排血量。舒张期缩短,除了心室充盈受损,也影响了冠状动脉的灌注。某些心脏病,如二尖瓣狭窄,原来就依赖于延长舒张期以提高心室充盈容积,此时可能出现失代偿的现象。又如冠心病人心率快速,心肌耗氧量增加,但冠脉灌注反而降低,就使缺血进一步恶化而出现心绞痛。心动过缓时每搏量增多但是相对固定,不能有效地适应活动和代谢的需要。同时长期多量搏出久而久之心脏扩大。若原有器质性心脏病则可导致心力衰竭。 二、心房的功能 心房是静脉系统与心室之间的通道。实验和临床研究证实心房尚有两项重要的功能:①心房在心室舒张后期主动收缩挤血入心室;②促使房室瓣在心室收缩之前已先关闭。心房主动收缩,可以排入心室的血量占心排血量的10%~30%,甚至达40%。心房和心室的激动顺序是很重要的。P-R间期0.10~0.20最多(0.30)s时心搏出量最大,低于或超过此范围,心搏出量、动脉血压和心室作功效率都会降低。心心纤颤、完全性房室传导阻滞、室性心动过速时,心房收缩功能和房室协调关系都受到影响,使已有降低的心排血量更为减少,出现不同程度的心脏失代偿的症状。在完全性房室阻滞中孤立的心室收缩前没有心房收缩促使房室瓣紧闭,可能发生瓣膜反流,这也是心排血量减少的因素之一。 三、心肌的状况 慢性器质性心脏病的心肌多有病变。心律失常的不良血液动力学变化加重心肌损伤,反过来又使血液动力学恶化。心肌受损又可能产生更为复杂的心律失常。 第二节 急诊诊断心律失常的原则绝大多数的心律失常通过病史询问,体格检查,及心电图检查,可以做出正确的诊断。 一、病史 应注意了解发作初始的情况,诱因,有无心脏病史,用药经过等。若是反复发作的心律失常,则应了解每次发作的症状,持续的时间,终止发作的规律,接受过何种治疗措施,效果如何。特别要注意有无易患因素,如电解质紊乱(低血钾),洋地黄制剂,排钾利尿剂的反应,及有无产生过副作用的药物。 二、体格检查 首先要注意患者的循环状态,血压、神志、肤色、脸色及尿量等。若是患者来时处于神志丧失和无脉状况,可以先给以前胸重击一拳,然后“盲目”除颤,不需先做系列的心电图或其他常规检查。 系统的体格检查时注意左、右心功能状况,有无心力衰竭的体征,以及其他合并症(如栓塞现象)。 三、心电图 是确定心律失常性质的关键。为了使临床工作人员能够从长条心律记录中尽快地获得正确诊断,宜按步骤有条不紊地进行分析。这些步骤是①有无心房活动?是否为P波?是否规则?是否为f或F波?②心室活动的QRS波群形态如何?时间正常还是增宽(>0.12s)?规则与否?③P波与QRS波群之间的关系如何?④有无其他需要解释的早搏或间歇? 四、心房活动 正常窦性心律的P波在标准肢体导联和右胸前导联中比较清晰易见。加做右胸V3R,V4R导联,或是右胸双极导联(CR),都能使心房活动显示更为清楚有助于识明P波。 食管导联是近年来国内广泛使用的非侵入性方法。食管紧贴左房后壁,所记到的心房波代表左房电活动,振幅较大易于辨识(图20-1)。 五、QRS波群 QRS波群的时间代表激动在心室中除极的过程。激动通过左、右束支的速度极快,故正常QRS波群时间远不及0.12s。QRS波群时间正常者,代表心室由室上或交界区传来的冲动所控制。
图20-1 食管导联心电图室速。显示心房电活动波群(P)。 QRS大于或等于0.12s有三种可能性:①冲动来源于心室;②室上性冲动伴束支功能性传导障碍,这种室内差异性传导是束支相对不应期尚未脱离所致;③室内传导系统原有病变。室性或上性伴差异传导的波群在心电图有一些鉴别特征(表20-1),但是特征都不是绝对的,有时仍难于鉴别。所幸,急诊处理宽大QRS波群心动过速的原则是根据临床情况决定治疗措施。当病人血液动力学状况不稳定时,应首选电转复终止快速心律,而心律失常的原因和机制可以留待病情稳定后进一步检查确定。 表20-1 室性和室上性伴差异传导的QRS波群的鉴别要点
第三节 常见急诊心律失常的诊断和治疗急诊时心电图是诊断心律失常的主要依据,下图是根据心电图上特点提供的诊断线索(图20-2)。
图20-2 根据心电图特征提示的心律失常诊断表 一、阵发性室上性心动过速(室上速)室上速包括阵发性房性和交接区性心动过速,实际从心电图上难以区分,现今统称为室上速。室上速的发生机制有折返激动和自律性增高两大类。折返激动可以发生在窦房结与心房之间、心房内、房室结内及房与室之间。后两种近返占室上速的90%以上,是急诊常见的一种心律失常。前两种折返,及自律性增高者不及10%,而且频率不是极快或者不是持续性的,不经常促使患者去急诊就医。 房室结内折返是房室结内存在两条电生理性能不同的途径:一条快径,传导快速但相对不应期较长;另一条慢径,传导缓慢但相对不应期较短(图20-3A)。正常时激动从快径下传。若激动提早下传遇到快径不应,激动于是从慢径下传。当激动传到慢径远端时快径已脱离了不应期,激动便可以通过快径逆行传到心房。此时慢径也已脱离不应期,激动得以再次经慢径下传,周而复始形成折返性心动过速。房室间折返的途径最常见于房室间旁路(或附加肌束)和正常传导系统,及心房和心室(图20-3B)。显性房室旁路,心电图表现为预激综合征(短P-R间期和△波)。隐性旁路心电图上无特殊表现,与正常无异,但是旁路仍有逆行传导的功能,而且近年来发现并不少见。室上速发作时,多数情况下激动由正常传导系统下传,从帝路逆行上传,QRS波群时间正常。约有10%在心动过速时激动从旁路下传到心室,再由正常传导系统递传到心房,此时的QRS波群宽大畸形,系心室完全预激。旁路折返室上速QRS波群窄的称为正向传导性,QRS波群宽的为逆向传导性。
图20-3 房室结内及房室间折返性室上速的示意图 室上速发生和终止都是突然的,这个特征有助于正确诊断。心动过速频率150~240次/min,很是匀齐。从心电图上不易区分房室结内抑是房室旁路的折返(在QRS波群正常时)。房室结折返的室上速频率167~190(平均178)次/min,旁路折返者为187~214(平均201)次/min。结内折返的逆行P波埋在心室波群内不能查见,而旁路折返的逆行P波紧跟在R波之后,仔细观察常规12导联心电图,往往能在某些导联中见到倒置的P波。室内差异性传导在旁路折返时也比结内折返远为多见,因此QRS波群呈束支传导阻滞图形。若有正常图形的心动过速作比较,出现束支阻滞图形时心率减慢(心动过速周期延长30ms以上)提示同侧旁路。偶尔在房室结内折返心速时出现2:1房室传导阻滞,但在旁路折返中绝对不会有房室阻滞而心动过速仍持续不止(图20-4)。
图20-4A 房室结内折返室上速心电图
图20-4B 旁路折返室上速心电图 逆向传导折返性室上速,QRS波群宽大、匀齐,与室性心动过速的心电图往往难于鉴别。 室上速的处理也是决定于血液动力学的状态。在器质性心脏病的基础上又发生了室上速,病人耐受差。逆向传导室上速中心室激动顺序完全不正常,对血液动力学的影响较大,同时有可能演变为心室纤颤。因此在血液动力学状态不稳定时宜选用直流电同步转复,迅速终止室上速。一般所需电量在100Ws上下。 多数室上速发生于无器质性病变的心脏,血液动力学状态稳定,即使有轻度胸闷、胸痛或轻度心脏失代偿的现象,也无需立即直流电转复,可试用下列治疗措施。 (一)刺激迷走神经 这种方法简便、易行,往往最先采用。其中以颈动脉窦按压和乏萨瓦(Valsava)动作效果较好。压迫眼球可能导致视网膜剥离,目前已较少采用。久犯的患者常自行引吐或蹲踞憋气试图终止发作。 压迫颈动脉窦时,病人取卧位或半卧位,以免发生晕厥。在约与甲状软骨上缘同一水平摸得颈动脉搏动最明显处用手指按压。先压右侧,如无效,数分钟后再按压左侧,不可双侧同时按压。每次按压不宜长过5s,并应进行心电监测,一旦心率减慢则立即停止。年龄超过75岁,有过脑血管病变者禁用此法。压迫颈动脉窦改变了血管内压力,压力升高的信息传递到心脏抑制中枢,反射性地增强了迷走神经张力。乏氏动作为会厌紧闭用力呼气,使肺内和胸膜腔内压力上升,肺内压力上升更多些。压力升高刺激了张力感受器,引起迷走反射减慢心率。另外在用力呼气胸内压力升高时回心血量减少,动脉血压及心搏出量也下降,一旦憋气动作停止,回心血量骤然增多,动脉血压突然上升,反射性地增强了迷走神经兴奋性。 兴奋迷走的措施一方面治疗心动过速,另外有鉴别作用。只有室上速可以因兴奋迷走而突然终止,而其他快速心律失常或无反应或逐渐减慢心率。 (二)升压药物 升压药物可以提高血压反射性地增加迷走张力。应注意升压药物仅能用于没有心、脑血管疾病者。一般当收缩压升高到21.3kPa(160mmHg)时心动过速常可终止,升压不宜过高。可选用的升压药有美速克新命(一次静注不宜超过15mg)、阿拉明、多巴胺、去甲肾上腺素及苯肾上腺素(5mg溶于50ml生理盐水缓慢静脉注射,使血压升到4.0~5.3kPa)。升压药还可以和抗心律失常药物同用,以提高疗效。 (三)抗心律失常药物 窄QRS波群的室上速,血液动力学稳定,异搏停是最有效的药物,可终止95%的发作。首次静脉推注剂量为5~10mg(0.1mg/kg体重)。初始的5mg可以稍快地推入,以后的剂量应按1mg/min的速度推进。多数发作于2~3min内奏效,无效时过15min再重复5~10mg。推注过程中监测心律,心动过速终止则停止注射。异搏停剂量过多,推注过快,可引起严重的窦性停搏,房室传导阻滞,及血压降低。已有血压编低的患者不宜选用维拉帕米,但是在升压之后仍不终止时可合用,往往能使心动过速迅速停止。合并轻度心功能障碍而血压正常者,维拉帕米并不禁忌,因为药物迅速终止发作反而有利于心功能的恢复。 西地兰0.4~0.6mg,或心得安0.1~0.15mg/kg体重静脉注射(1mg/min的速度)可以终止心动过速,或减慢心室率。 心律平是近年用于临床有效的药物,可用70mg溶于葡萄糖液中,5min内缓慢推入静脉。无效时,于20~30min后可重复注射。必要时还可注入第3个70mg。心律平半减期短无蓄积作用,相对安全,但它有致室律失常的副作用。 乙胺碘呋酮5mg/kg缓慢静脉推注,其终止心动过速的有效率约50%。但长期口服预防再犯的效果良好。 三磷酸腺苷20mg快速静注可迅速终止发作,其有效率与维拉帕米同。但该药副作用多,可致血压下降,窦性心动过缓,及异位室性搏动等。所幸此药半减期极短,副作用消失也快。 (四)电生理方法 由于90%以上室上速为折返性质,给以程序刺激延长折返途径中某一段组织的不应期,使再传来的激动无法如期通过,从而中止发作。 经皮静脉穿刺插入电极导管放置在右房或右室尖部,给以短于心动过速周期50ms左右的脉冲,连续3~10次刺激往往能终止发作。短阵突发刺激或持续10~20s的超速刺激也可奏效。 经食管左房调搏方法简便,可广泛应用。从患者鼻孔插入电极导管。成人插入深度为35~40cm。选择食管电图上房波振幅最高的部位进行程序刺激,容易夺获心房,达到治疗的目的。程序刺激电压20~40V,脉冲宽度10ms,方法如心内。 电灼希氏束区或房室旁路是在电生理检查基础上开展的新治疗,有待积累更多的经验后可能用于急诊治疗。 二、阵发性室性心动过速(室速)及扭转型室速室速的最常见病因是冠状动脉硬化性心脏病(冠心病),急性心肌梗死时或急性缺血时,有时没有明确的缺血征象也可能发生。各种心肌病、二尖瓣脱垂、主动脉瓣狭窄、先天性心脏病中伴有肺动脉高压和右室发育不良,以及电解质紊乱和酸碱平衡失调等都是室速的病因。一小部分患者在临床上找不到原因,即“原发性”室速,但尸检往往发现有心肌炎或心肌病的改变。 室速的机制主要为折返激动,少见的有自律性增强及洋地黄制剂中毒时的触发活动所致。室速在心电图上表现为宽大QRS波群,基本匀齐,频率多在150~180次/min间,更快的也不少见。其特征如表20-1。图20-5为一典型室速心电图。
图20-5 室性心动过速的心电图 从第4个QRS波群出现短阵的室速,隐约可见P波,与R波无关。 室速前后可见室性期前收缩,形态相同。 室速根据发作情况分为持续性和非持续性。持续性室性心动过速指发作延续15s以上,有的作者认为30s以上。非持续性室速多不引起明显的症状。持续性室速的临床症状取决于室速的频率和心脏功能。一部分出现严重的血液动力学障碍,另一部分则症状轻微。所以症状轻重不是诊断室速的指标。 出现严重血液动力学障碍的室速,必须立即直流电转复,不宜先试用抗心律失常药物。在转复为窦性心律后可以酌情用药维持并预防近期复发。只有当血液动力学稳定时才可用药物试行控制室速。 (一)利多卡因 此药半减期短,作用发生与消失均很迅速,对血液动力学也无明显影响,使用安全,是紧急情况下治疗室速的首选药物。利多卡因对急性室速,尤其是急性心肌梗死合并室速时疗效好,而对慢性、反覆发作的室速作用并不理想。 利多卡因只能静脉使用,应先给予负荷剂量(1~2mg/kg),每10~15min给一次,总量不超过250mg。开始给药就应维持静脉给药2~4mg/min。将静注和静滴结合起来给药可以迅速提高血浓度达到治疗水平。利多卡因给药浓度过多,速度加快,可能产生神经系统副作用,如嗜睡、乏力、震颤、抽搐等。 (二)普鲁卡因酰胺 普鲁卡因酰胺静脉注射,50~100mg,5min一次,总量不超过1g。室速终止发作后可用1~4mg/min的速度静脉维持点滴。 静脉用药的副作用是引起血压下降而被迫停止用药。还可能延长房室和室内传导,故用药时注射要缓慢,并监测血压及心电图,一旦出现不利副作用立即停药。控制室速后改用口服普鲁卡因酰胺,250~500mg,每4~6h一次防止再发。 (三)心律平 静脉点滴心律平对室速有较好的效果。心律平210mg溶于200ml5%葡萄糖液,以每分1~2mg的速度静脉点滴,直到生效。也可以分次静脉注射(见室上速节)。口服心律平450~600mg/d,分2~3次可以预防再发。 (四)溴苄胺 当首选的一线药物无效,可试用溴苄胺。它延长心肌不应期,提高室颤阈值,有协助电转复成功的作用。但是它有明显的副作用,溴苄胺阻断交感神经,开始用药时神经末端儿茶酚胺被释放使血压上升,过后血压又下降,在儿茶酚胺增多时可能诱发室性异位搏动。常用剂量为5~10mg/kg,稀释后缓慢静注(用10~20min),必要时可以重复给药。 (五)奎尼丁、乙胺碘呋酮、慢心律 都有一定的效果。 (六)β受体阻滞剂 对运动或窦律快速伴有交感张力过高状况时易发的室速,心得安、氨酰心安、美多心安等β受体阻滞剂可能控制其发作。当上述各种药物无疗效时可以合并用药,ⅠA型加ⅠB型或ⅠC型,或与β受体阻滞剂、Ⅲ型药物同用(药物分类型法见心脏病药物章)。 (七)维拉帕米 近年来发现部分病人,各种药物无效但对维拉帕米有效,使用方法同室上速。这部分室速的机制可能与触发活动(依赖钙离子浓度)有关,故钙拮抗剂可控制发作。 近年来开展电生理-药理学方法,能在较短时间内选到有效的药物。用程序刺激法诱发与临床发作相似的室速,当时给药就可以观察疗效,是终止发作,是预防诱发,或是无效。以不能再诱发或不再发生持续性室速为有效,继续改为口服长期使用有预防复发的作用。电生理检查在急诊时不易进行,若是药物控制不满意,心内安置的导管可用程序刺激以终止室速。 有一种特殊类型的、恶性的室性心动过速,其QRS波群形态多变,波群尖端上下翻动,也称为“尖端扭转性室速”(图20-6)。这种室速往往发生于Q-T间期延长:家族性Q-T间期延长综合征,药物尤其是抗心律失常药如奎尼丁、普鲁卡因酰胺、乙胺碘呋酮,甚至包括利多卡因都可能诱发。临床上低血钾、低血镁、心动过缓、心肌缺血或炎症,及急性中枢神经病变都可能是诱因。
图20-6 尖端扭转性室性心动过速 尖端扭转室速的心电图上可见不规则的QRS波群,增宽或不明显增宽,频率160~300次/min,Q-T间期延长,诱发的室早落在T波在下降支,QRS波群尖端时而朝上时而朝下。往往发作连续3~20个搏动,间以窦性搏动。由于频率过快可伴有血液动力学不稳定的症状,甚至心、脑缺血形象。持续发作控制不满意可能发展为室颤。 扭转性室速用电转复治疗只能暂时奏效,过后仍要复犯。常用的抗心律失常药物效果并不满意,ⅠA型药物中如奎尼丁、普鲁卡因酰胺、双异丙吡胺等有可能加重Q-T的延长,所以一般避免使用。 伴有低血钾时可用静脉点滴稀释后的氯化钾,可以减轻发作。硫酸镁与氯化钾合用,协助细胞钠-钾泵将钾离子转入细胞内,也可以单独应用控制扭转性室速的发作。25%硫酸镁20ml加入5%~10%葡萄糖100ml中以20~25滴/min的速度静脉点滴,过6~8h还可重复应用。 异丙肾上腺素静脉点滴可加快窦律,缩短Q-T间期,有利于夺获心室,减少发作。静脉点滴2~8μg/min,开始小剂量,每5min左右增多1μg。异丙肾上腺素的副作用是加快窦性心律,诱发室性早搏,扩张周围血管使血压下降,及增加心肌耗氧量。因此在用药期间要监测血压、心电图。 先天性Q-T间期延长综合征的机理是双侧心脏交感神经不平衡。右侧张力弱及(或)左侧张力过亢,致使出现扭转室速。给以β受体阻滞剂长期口服有预防作用。获得性药物或电解质紊乱造成的扭转性室速,清除诱因就可以不再复犯。 三、心房纤颤心房纤颤是最常见的心律失常,有阵发性及持续性两类,多见于器质性心脏病。风湿性心脏病二尖瓣狭窄和关闭不全、冠心病、高血压性心脏病是最多见的原因。心肌病、心包疾病,及某些非心脏病如甲状腺功能亢进、肺栓塞、慢性阻塞性肺部疾患都可能是其潜在的病因。有一小部分病例为阵发性心房纤颤,并无器质性心脏病的证据,更少的是无病因的持续性心房纤颤。近年来认为这部分病例中部分是心肌炎或是病态窦房结综合征的患者。 临床检查听诊时发现完全不齐的心律,多可以就此做出诊断。心电图(图20-7)示P波消失,代之以大小不一,间距不等的心房颤动波-f波。f波在Ⅱ、Ⅲ、aVF及V1导联比较明显,有时振幅太低不易辨明。QRS波间距绝对不等,可以是窄的也可以是宽的。原有束支传导阻滞即可呈现为宽QRS波群。若是间断地出现宽波群就需要鉴别室内差异性传导和室性早搏,两者在心房纤颤时都很常见。室内差异性传导因心室率快速,心动周期短于室内传导系统的相对不应期所致。一般出现在长心动周期后的短心动周期时。长心动周期时室内传导系统的相对不应期较短周期时延长,当心动周期突然缩短,室内传导组织仍处于相对不应状态,传导速度缓慢,使接踵而来的QRS波群时间增宽,表现束支传导阻滞的图型(图20-8)。室性早搏则不存在上述周期变化的规律。
图20-7 心房纤颤心电图
图20-8 心房纤颤时差异传导的QRS波群 第6、9、13、15个QRS波群为室内差异传导 心房纤颤时,由于失去了心房收缩对心室的充盈作用及快速而不规则的心室搏动,使心排血量降低。若是原有心脏病已近于失代偿,则能导致不同程度的心力衰竭,有时甚至难于恢复代偿状态。因此治疗房颤的最终目的是恢复窦性心律,并维持窦性心律。如果房颤不能纠正,则应控制心室率保持适当的心排血量。 (一)阵发房颤 对发作时间短且无明显症状者可不进行特殊治疗。嘱患者休息、给予镇静剂即可。但若发作时间长或有血液动力学影响时则应争取恢复窦性心律。恢复窦性心律的方法宜首选直流电转复,其次是药物,如乙胺碘呋酮、心律平等。奎尼丁是较有效的复律药物,用前需先给适量的洋地黄制剂,以减慢房室传导。 洋地黄制剂,如地高辛和西地兰,在治疗房颤中占有重要地位。对于不是正在接受洋地黄类药物治疗的病人,可静脉给予西地兰0.4~0.8mg溶于5%葡萄糖20ml中缓慢注射。其主要目的在于迅速减慢心室率,从而减轻由于心室率过快所造成的血液动力学异常及临床不适。必要时过4~6h后还可给西地兰0.2~0.4mg。西地兰纠正房颤恢复窦律的作用并不肯定,但是部分患者在房颤率减慢后能自行恢复。 (二)持续性房颤 由于心室率未能满意控制,引起临床症状加重,常使慢性房颤患者急诊就医。此时首先应详细了解病史,进行全面检查,找寻可能的诱发因素,并做相应处理。诱因去除后症状常可明显好转。 持续房颤患者多已长期口服洋地黄制剂,当心室率加快或心力衰竭加重时,需要分析药量不足抑或过多。血清地高辛浓度测定有一定帮助,高于20ng/L有过量之可能,10~20ng/L之间常表示用量合适。若无过量之可能,可酌情加口服地高辛0.125~0.25mg,或静注西地兰0.1~0.2mg,并严密观察心率和病情。 协助洋地黄制剂控制心室率的药物有钙离子拮抗剂维拉帕米。维拉帕米作用于房室结,减少房颤波的下传。口服40mg,一日2~3次,有人主张可小剂量静脉推注。但维拉帕米可成倍地提高地高辛的血浓度,引起临床洋地黄中毒症状。所以要慎重,实在心室率不能被满意控制必须加维拉帕米时,地高辛的剂量宜减半。β受体阻滞剂心得安也有减慢心室率的作用,注意事项同上。 持续房颤一般不作急诊直流电转复,需要进行全面检查,权衡病程、心脏大小、心房大小、有无血栓和栓塞,及长期预防复发等多方面条件后才能做出是否转复窦律的决定。 心房扑动多为阵发性,少数为持续性。心房扑动不如心房纤颤常见。心电图上扑动波(F波)在250~350次/min,呈不同比例下传心室。若呈2:1,甚至1:1下传,心室率极为迅速,病人可出现心悸、气短等症状。同步直流电转复成功率高达90%~100%,应首选。使用75~100Vs,甚至更低的电能量即可奏效。控制心室率的药物同心房纤颤,但效果往往不满意。 四、缓慢心律失常心率低于每分钟60次即为心动过缓。正常心脏即使只有30次/min的心跳,也能保持适当的心排血量。当心脏有器质性病变时,过于缓慢的心率可以引起一系列心排血量不足的症状,头痛、头晕、眼黑、乏力,甚至一过性晕厥。 严重的窦房结病态综合征(病窦)和高度房室传导阻滞是急诊中常见的缓慢心律失常。 (一)病态窦房结综合征病窦的临床表现有三种:窦性心动过缓(持续性)、窦房传导阻滞,及慢快综合征。持续的窦缓和阻滞比例高的窦房阻滞使心率降低到40次/min上下,甚至仅有30余次/min。慢快综合征的症状多发生在两种心律转换的时候,由慢突然变快(此时多为房性心动过速或房颤、房扑)病人觉得心慌、气短,由快变慢往往发生很突然,病变的窦房结受到快速心律的抑制,不能按正常时间恢复发放冲动,致心脏停搏较长时间,此时病人觉得一系列脑缺血的症状,甚至晕倒。正常窦房结恢复时间在1.5s以内,病变时可长达数秒之久(图20-9)。
图20-9 病窦的复律时间 病窦的病因有心肌缺血、心肌炎症及药物副作用。老年人窦房结细胞退行性变,可能在这基础上合并上述病因,病窦的发生率自中年后随年龄而增长。多种抗心律失常药物,如Ⅰ型快通道抑制剂,β受体阻滞,钙离子拮抗剂,和乙胺碘呋酮等都有抑制窦房结的作用。治疗剂量的药物对于正常窦房结没有或轻微作用,一旦窦房结功能障碍,药物抑制作用便可显现,以致发生严重的缓慢心率。 窦房结不正常还在1/4的病例中合并房室交接区的病变,使有代偿作用的交接区逸搏频率也很缓慢,甚至不出现,加重了患者的症状。 有症状的病窦,从心电图上就可以获得诊断。 处理的办法是:①药物提高窦房结频率。可用阿托品0.6mg静脉注射,如心动过缓未改善则可再给予0.4~0.6mg。阿托品作用持续10min至6h,若心动过缓再度出现可再给予阿托品,但在2.5h内总剂量不应超过2.5mg。阿托品的首次剂量大于0.8mg约有半数病例可出现窦性心动过速,若剂量过小(如0.3mg)可能使心率进一步减慢。阿托品适用急性心肌梗死,低血压,心力衰竭,或伴有室性早搏时的心动过缓。第二个药物是异丙肾上腺素,1mg溶于葡萄糖液内成2~4μg/ml。开始小剂量(1.0~2.0μg/min)静脉点滴,逐步调整剂量以达到最合适的心率。异丙肾上腺素是有力的β受体兴奋剂,可以加快心率,增强心肌收缩力,但是对周围血管为无选择性地扩张作用。周围血管扩张使心排血量增加,相对地肾血流量减少,动脉舒张压降低,可以使冠脉灌注压降低。心率和心肌收缩力增加,心肌耗氧量增多,另一方面冠脉灌注减少,有可能不利于心肌代谢,在冠心病中加重心肌缺血。②安装心导管临时起搏。消除诱因,给以药物后心率不增快,仍心排血量不足或心功能不全的症状时,宜经皮静脉穿刺送入起搏导管,留置于右心室心尖部(偶有在右心房临时起搏),进行起搏。临床起搏一般不超过7天,病情好转;若超过2周仍不缓解,则应考虑安置永久心脏起搏器。 (二)高度房室传导阻滞房室传导阻滞分为三度。Ⅰ度表现为P-R间期延长;Ⅱ度为房室传导部分受阻,P波后面心室脱落;Ⅲ度则为完全受阻,P波与QRS波群无传导关系。 Ⅰ度传导阻滞没有症状,往往因周身疾病就诊发现。治疗针对病因,注意随诊以防止其进展为Ⅱ度或Ⅲ度。 Ⅱ度传导阻滞时,阻滞比例较高,R波脱落较多,心室率就会明显缓慢,如2:1或3:1房室传导时心室率很慢。 Ⅲ度传导阻滞时,根据发生的急缓和心室率决定其症状,从头晕、乏力、活动时加重,直到阿-斯综合征(图20-10)。
图20-10 Ⅱ度及Ⅲ度房室传导阻滞的心电图 分析心电图上P波及QRS波群的传导时间及传导关系便可获得诊断。近年来经希氏束电图检查,将房室间分为房内、房室结、希氏束、希氏束远端等部分,进一步确定各种程度传导阻滞的部位。房室传导阻滞的定位有一定的临床意义,可以协助判断预后,因为阻滞部位越是靠下,心室率越慢,异位逸搏点的稳定性差,有可能发展为完全性阻滞而出现心脏猝死。房室结部位的阻滞,心室逸搏点在交接区,频率在55次/min左右,QRS波群正常。其病因为风湿性心肌炎、急性下壁心肌缺血或梗死,及洋地黄中毒等,原发病恢复后房室传导随之也好转或正常。希氏束内和希氏束远端传导阻滞,逸搏点在心室内,频率慢,40次/min上下,多数QRS波群宽大呈束支阻滞型。其病因为传导系统退行性变、心肌病,及广泛的前间壁心肌梗死,多反映病变广泛而病情严重。患者症状明显,是需要及时处理的。 处理上可以先试行给以异丙肾上腺素静脉点滴,剂量同病窦综合征。异丙肾上腺素可以提高逸搏频率,但也可能诱发室性搏动。阿托品静脉注射可能改善房室结传导,但对希氏束及其远端阻滞者加快了窦率,增重了传导阻滞部位的承受,反而减少了房室间的传导。急性心肌炎或心肌缺血可以试用静脉氢化考地松或氟美松,可能帮助消除传导部位的水肿。若是点滴2~3天无效则不宜长时间应用。 急性Ⅲ度房室传导阻滞常伴有明显的症状,病人可能时时发生心脑综合征。首先,立即以60~70次/min的频率,有节奏地拳击病人胸骨下部,以维持病人的心跳,为植入临时心脏起搏器赢得时间。因这种措施有可能使室颤发生,故应在心电监护下进行。国内有经食管调搏心室对Ⅲ度房室传导阻滞进行保护性起搏的成功报道。食管电极由鼻孔插入45±5cm,此时食管电图上房波很小,心室波明显,多呈QR或qR型。所用电刺激脉宽10ms,电压自15V开始渐增,直到夺获心室起搏。 五、特殊情况的处理(一)预激综合征合并宽大QRS波群的快速心律 正常房室结有递减传导性能,心房侧的激动周期缩短而房室结的不应期却延长,保护心室率不会过于快速。像在心房纤颤时,心房率超过300次/min,心室率就不会超过180次/min。但是在预激综合征时,由于旁路的不应期短,而且多数旁路不具有递减性能,不随心率的加快而延长传导。因此在两种情况下预激综合征并发快速心律时,心室率极快:①逆向折返室上速;②阵发性房颤。逆向折返室上速在前节谈到,旁路承担全部的室上性激动下传心室,QRS波群宽大,频率快速。预激综合征的病人约20%~30%合并房颤(合并房扑少见)。房颤时心室率极快,约1/4的病例可高达250次/min。心房冲动部分或完全地通过旁路下传,使QRS波群呈不同程度的预激(图20-11)。预激综合征合并宽大QRS波群的快速心律时容易发生血液动力学障碍,因为除了心室率过快之外,心室激动顺序不正常。若伴有血流动力学的恶化,应立即同步体外直流电转复。恢复窦律后可使用普鲁卡因酰胺、奎尼丁、乙胺碘呋酮等药物,这些药物可减少心房异位搏动及房颤的复发,同时也可延长旁路不应期,即使发生房颤,也可使心室率不致过快。
图20-11 预激综合征合并心房颤动 当血液动力学恶化不明显,可考虑静脉用上述药物以延长旁路不应期,减慢心室率。值得注意的是,若旁路不应期很短,以上药物的作用有限。 利多卡因对旁路不应期的影响不固定,有使用后心室率反而加快的报道。 地高辛使大约1/3的预激综合征的病人旁路不应期缩短,若合并房颤,心室率反而加快,因此当预激合并房颤时禁用洋地黄制剂。 静注维拉帕米也可延长正常传导组织不应期而使旁路传导更为容易,故亦应禁用。 当合并房扑时,心房扑动波经旁路1:1传导时,宽大的QRS波群与室速很相似,体表心电图上两者不易鉴别。置放一根食管电极导管辨明P与R的关系,对于诊断很有帮助。紧急处理与室速相同。 (二)洋地黄制剂中毒时心律失常 洋地黄制剂(以下均以地高辛为代表)是临床上治疗心脏病最常用的药物。由于剂量掌握不当或心肌功能太差,就容易发生中毒现象。或者由于合并应用某些抗心律失常药物,使地高辛血浓度增高而出现中毒症状。这些抗心律失常药物中常用的有奎尼丁、维拉帕米、心得安、双异丙吡胺、乙胺碘呋酮等。其中奎尼丁或维拉帕米与地高辛合用尤易发生,故宜将地高辛剂量减半。 洋地黄中毒时心律失常可以包括各种快速或缓慢心律失常。此时心律失常的发生机制为:①诱发浦肯野纤维的延迟后电位,引起触发活动性质的自律性增强;②通过迷走神经间接或直接作用于房室结区,使之传导延缓或阻滞。其他的作用如通过迷走神经影响窦房结和心房纤维,及改变心房肌不应期等均可能参与心律失常的形成。常见的洋地黄中毒心律失常有室性期前收缩(多源性常见)、Ⅱ度和Ⅲ度房室传导阻滞、非阵发性交接区心动过速、房性心动过速伴房室传导阻滞,及房颤时交接区心律。室性心动过速、窦房传导阻滞及阵发性新发生的房颤都可能是洋地黄制剂所致。 诊断上首先仔细询问病史,了解有无中毒的诱因,用药的过程等。心电图上若出现快速异位心动过速合并传导阻滞是提示可能中毒的线索。地高辛血浓度超过2μg/L,结合临床有利于过量的诊断。但是相反的情形和浓度低于2μg/L表现中毒的病例也是不少见的。 处理上应先停用洋地黄制剂,并严密观察。多数病例停药后逐步恢复,无需更多的特殊处理。血清钾低是洋地黄中毒的因素。检查若有血钾低于正常水平应静脉补充钾盐,尽快地使血清钾恢复正常。补充钾盐对房室传导阻滞有加重的危险,但是当血钾在不正常的低水平,宜严密观察下补充钾盐,速度适中。 洋地黄中毒合并室性早搏或室性心动过速多表示病情危重,预后不佳。苯妥英钠(大仑丁)有特效的作用,静脉注射100mg,5min一次,总量不超过1g。其副作用是降血压,减慢心率,并抑制中枢神经。利多卡因、普鲁卡因酰胺均可有效,奎尼丁最好避而不用。直流电转复是相对的禁忌证,在洋地黄中毒时电击可能造成严重的心律失常,必要时宜先给上述药物再行电转复。 洋地黄中毒时室上性心动过速,试用苯妥英钠也可奏效。静脉用苯妥英钠控制心律后改口服维持量。 其他急性心肌梗死时心律失常和起搏器心律失常将在有关章节中论述。 (吴宁) 参考文献[1]Benchimol A:Significance of the contribution of atrial systole to cardiac function in man.Am J Cardiol1969;23:568 [2]Kosowsky BD,et al: Reevaluation of the atrial contribution to ventricularfunction. Am J Cardiol 1968;21:518 [3]Brockman SK: Mechanism of the movements of the atrioventricular valves.Am JCardiol 1966;17:682 [4]Marriott HJL,et al: Crieria, old and new,for differentiating between ectopicventricular beats and aberrant ventricular conduction in the presence of atrialfibrillation.Prog Cardiovasc Dis 1966;9:18 [5]Josephson ME: Paroxysmal SVT:An electrophysiologic appraoch.Am J Cardiol1978;41:1123 [6]Thibault GE, DeSanctis RW:Cardiology:Arrhythmias.Wilkins EW,Jr.,Dineen JJ,Moncure AC, Gross PL(Eds):MGH Textbook of Emergency Medicine,2nd,ed.,Williams p 69 [7]Helfant RH,et al: The electrophysiological properties of diphenylhydantionsodium as compared to procaine amide in the normal and digitalis-intoxicatedheart. Circulation 1967;36:108 [8]Prytowsky EN: Selection of antiarrhythmic drugs based on electrophysiologicstudies,Dreifus LS(Ed):Cardiac Arrhythmias:Electrophysiologic Techniques andManagement.FA Davis,Philadelphia,1985;p239 第21章 心源性休克心源性休克是指心搏出量减少而致的周围循环衰竭。心搏出量减少,或是由于心脏排血能力急剧下降;或是心室充盈突然受阻。因此,称之为“动力衰竭”(power failure)或者“泵衰竭”(pump failure)。临床上最多见的病因是急性的心肌梗死(因心肌坏死,收缩能力降低而致泵血障碍),其他原因有急性心肌炎、重症的急性瓣膜病、严重心律失常、心包填塞、心脏创伤、室中隔穿孔、乳头肌腱索断裂、张力性气胸、肺栓塞、巨大心房粘液瘤以及心脏手术等。 住院急性心肌梗死病人的最常见死亡原因之一是“泵衰竭”其中约15~20%并发心源性休克;心源性休克是重度“泵衰竭”的表现,在死于心源性休克的急性心肌梗死患者尸检中,左心室心肌坏死的范围至少为40%。这些患者绝大多数均有包括左冠状动脉前降支在内的三支冠状动脉病变。近20~30年来,由于血液动力学以及代谢方面监护的开展,大大地增加了对心源性休克的病理生理机制的认识。一些新治疗技术的发展,如辅助循环装置及心脏外科手术等,虽取得了一定的效果,但本病病死率未见明显下降,最低者仍超过50%,值得临床努力加以研究改进。本文将着重讨论急性心肌梗死并发休克的病因,病理生理及其处理的进展。 一、临床表现 急性心肌梗死并发心源性休克的临床主要表现为重要器官血流灌注量的降低。如病人仅仅出现低血压则不足以诊断心源性休克。原因是许多病人发病后,在短期内会发生严重的低血压(收缩压低于10.7kPa)。此种低血压可较顺利地得到恢复,因此只有当低血压伴有其他循环功能不良的临床体征时方可以为有休克综合征的存在。 (一)临床特征 概括心源性休克患者应有以下一些特征:①血压降低,收缩压低于12.0kPa(90mmHg)或者原有高血压者,其收缩压下降幅度超过4.0kPa(30mmHg);②心率增加、脉搏细弱;③面色苍白、肢体发凉、皮肤湿冷有汗;④有神志障碍;⑤尿量每小时少于20ml;⑥肺毛细血管楔压(PCWP)低于2.67kPa(20mmHg)、心脏指数(CI)低于2L/(min·m2);⑦除外由于疼痛、缺氧、继发于血管迷走反应、心律失常、药物反应或低血容量血症等因素的影响。 (二)主要特征 急性心肌梗死病人出现第一心音减弱可认为有左心收缩力下降;当出现奔马律时,即可认为左心衰竭的早期衰竭现象;新出现的胸骨左缘响亮的收缩期杂音,提示有急性室间隔穿孔或乳头肌断裂所致急性二尖瓣返流,如杂音同时伴有震颤或出现房室传导阻滞,都支持室间隔穿孔的诊断。 (三)血液动力学的测定 心源性休克时,血液动力学的测定结果,表现为严重的左心室功能衰竭;心脏每搏作功降低,每搏血量减少,因而导致左心室舒张末压或充盈压上升,以及心排血量下降。此外,按一般规律,心输出量降低均会引起外周阻力的代偿性升高,心肌梗死病人中大部分心输出量的降低可由全身血管阻力的代偿性升高而得到代偿,血压不致明显下降。而在急性心肌梗死合并休克时,相当一部分病人的全身血管阻力(SVR)并没有预期的代偿性升高,而是处于正常或偏低的状态。因为心肌梗死时全身血管阻力受两种相反作用的影响。一种作用是心输出量降低,使主动脉弓和颈动脉窦的压力感受器的冲动减少,反射性地引起交感传出冲动增加,SVR升高。另一种作用是心室壁内的牵张感受器受牵引,拉长时反射性抑制交感中枢而使交感传出冲动减少,SVR降低,上述两种相反作用的力量对比决定着SVR的变化方向。因此,在急性心肌梗死休克时,SVR的变化很不一致,这不仅是因为心输出量降低的程度不同,而且还由于上述两种反射效应的相对强度不同所致。因此在急性心肌梗死合并及不合并休克时心脏指数(CI)、平均动脉压(MAP)、左室作功指数(LVWI)均有明显差异,而两者的SVR变化不完全一致,即多数表现增高,部分正常,少数则降低。心肌梗死休克时由于组织的血液灌注量减少,因而出现动脉血氧降低、高或低碳酸血症、代谢性酸中毒、血中乳酸盐增加等改变。 心肌梗死合并休克综合征可以在发病一开始即发生,但大多数是逐渐发生的。在急性心肌梗死出现后的数小时至2~3天内均可发生休克,且其危险性与过去是否曾发生过心肌梗死、高血压、充血性心力衰竭以及年龄是否超过60岁,有着密切的关系。此外,心脏增大、周围水肿和肺水肿的存在亦将使得死亡率增加;其中梗死面积大小和既往是否曾发生过心肌梗死是影响预后的重要因素。此与Alonso等的发现是相符合的。 (四)病程进展及监测 心源性休克病情进展甚快,一般在出现后24h内死亡,为此应严密观察病情和不断根据病人的血液动力学、呼吸以及代谢状态制订合理的治疗方案。当前大多数冠心病监护病房(CCU)所用的是视力观测心电图或检测心律失常的自动心率仪,其效率仅约为65%。 1.急性心肌梗死休克时,中心静脉压测定,由于种种原因,目前多数人已认识到它不再是左心室充盈压的可靠指标。1970年Swam—Ganz气囊漂浮导管用于临床后,通过肺动脉插管法测定肺毛细血管楔压,间断测定左心房和左心室的充盈压(或左心室舒张终末压),成为一种监护测定左心室功能简易和安全的方法。操作者可在病人床边经皮肤穿刺插入“漂浮”导管,导管甚至可留置1周。将导管顶端的气囊短暂注气,不致发生肺节段性缺血和肺梗死,却可反覆测定肺毛细血管楔压,并同时测得心排血量。测定肺毛细血管楔压或肺动脉舒张压对心源性休克的处理有以下重要意义。 (1)它是一种间接但可靠的估计左心室前负荷的方法,而前负荷则是决定心脏功能的一个主要因素。 (2)测定肺毛细血管压力。肺毛细血管压力是引起肺水肿的一个重要因素,当肺毛细血管楔压超过2.27kPa(17mmHg)时,即会有肺充血发生;超过3.33kPa(25mmHg)时出现肺泡性肺水肿。 (3)肺动脉舒张压、肺毛细血管楔压以及心排血管量等指标可作为鉴别心源性休克和血容量不足引起的低血压的重要依据。 (4)根据心排血量计算的各种指数,可用于估计病情预后,当心脏工作量大于3.0kg/m2时,预后较佳,低于此数值者预后差。如心脏指数小于2.4L/(min·m2),左室充盈压超过2.0kPa(15mmHg)者,病死率达50%;Afifi等认为心搏指数是估计预后的最可靠的单项血液动力学指标:若超过25ml/次者,预后佳,其可靠性为73%,如与动脉血乳酸浓度作为周围灌注不良的指标同时结合考虑,评价预后的正确性可增至88%。临床还可根据肺动脉楔压与血液渗透压计算出血浆胶体渗透压与静水压级差,用以预计发生肺水肿的可能性。当胶体渗透压减静水压级差降低至0.16±0.173kPa(1.2±1.3mmHg)时,X线检查可表现出肺水肿,如级差在正常范围内(平均为1.29±0.227kPa)即无肺水肿发生。 2.对于心源性休克患者,观察尿量的改变,对病情预后也是一项不可忽视的指标。有人分析指出,尿量超过60ml/min者,存活的可能性增大,其可靠性为50%。休克后的病人,如尿量维持在50ml/min者,预后较佳,可靠性为78%。所以对于心源性休克病人,为了保证测定尿量的准确性,应采用留置导尿管。 3.急性心肌梗死合并心源休克者常有低血氧发生,此可通过动脉血的常规气体分析测得。临床实践证实,动脉氧分压的降低往往早于肺水肿X线征象的出现,此为肺内存在分流的重要线索。 4.呼吸性酸中毒和碱中毒也是常伴随的临床表现,且可增加急性心肌梗死病人室上性和室性心律失常的发生率。为此需对病人常规进行血pH、二氧化碳以及重碳酸盐的监护测定。 5.对有血压低和周围血管收缩情况的严重心源性休克病人,常规气袖血压计测量血压不可靠,需采取动脉内插管测压,特别是在较大的动脉如股动脉,对初次测压和以后观察疗效均较可靠。有人认为初测的舒张压超过7.33kPa(55mmHg)者,其预后佳,可靠性为68%。如果同时用动脉内舒张压和动脉血乳酸浓度这两个指标来估计预后,则可靠性为80%。 二、发病机理 (一)心肌部分坏死致心输出量降低 缺血性损伤或细胞死亡所造成的大块心肌病变是导致急性心肌梗死心肌收缩力减退和引起休克的决定性因素。Alonso等观察了22例死于休克的急性心肌梗死患者,发现平均50%以上的左心室心肌丧失功能;与此对比,10例猝死但无休克者,只有25%以下的心肌丧失功能。证实了可收缩心肌量的显著减低是心肌梗死发生休克综合征的根本原因,并由此导致一系列病理生理变化。首先导致动脉压减低,从而使凭藉主动脉灌注压力的冠状动脉血流量减低,这又进一步损害心肌功能,并可扩大心肌梗死的范围,加上随之而来的心律失常和代谢性酸中毒,可促进上述结果的恶化(图21-1)。
图21-1 冠状动脉阻塞引起心源性休克和进行性循环衰竭的恶性循环 由于急性心肌梗死合并心源性休克时,心搏出量急性下降,在静脉回流无变化的情况下,使心室内残余血量增加,心肌纤维伸展的强度增加。根据Frank-Starling机制,心肌纤维伸展增强,长度增加,可使心排血量相应增加。Ross等研究表明,心室充盈压在2.67kPa(20mmHg)范围内,心搏出量的上升与压力的上升相平行;急性心包伸展障碍和急性梗死区域的心肌僵硬,均影响心室舒张期进一步扩张和充盈。由于充盈压上升,使心肌,特别是心内膜下心肌的灌注进一步减少。心搏出量的下降,还可影响心肌的化学和压力感受器与主动脉弓和动动脉窦内压力感受器之间的关系,使之趋向于强烈的反调节。此过程称为交感肾上腺反应,其结果是强烈地刺激了肾上腺,并使节后交感神经末梢释放儿茶酚胺。所以在急性心肌梗死伴有心源性休克时,血中儿茶酚胺比无合并症者明显增高。交感肾上腺反应可以使尚有收缩能力的心肌纤维的收缩力增强,还使心率加快,两者均使心肌耗氧量增加。此外,这一反应还可刺激周围血管的α受体,使血管收缩,其作用主要是维持动脉血压,并保证足够的冠状动脉灌注。这一点有决定性的意义,因为灌注压如低于8.66~9.33kPa(65~70mmHg),冠状动脉血流将不成比例地急剧下降。如原有冠状动脉狭窄,灌注量进一步减低,心肌缺血更为严重,坏死区域继续扩大,心排血量更为降低,心室充盈压继续上升,影响心肌灌注,构成恶性循环(图21-2)。
图21-2 心肌梗死合并休克的恶性循环 (二)心肌收缩运动不协调 梗死部位的心肌不仅本身不很好地收缩,且在梗死发生的早期,由于梗死的心肌尚保持一定的顺应性,在正常心肌收缩时,该部位被动地拉长,且向外膨出。这种不协调的心室收缩现象,严重影响了心脏作功,其作用犹如二尖瓣闭锁不全。继之梗死心肌变得僵硬,心脏收缩时梗死部位不再被拉长,但也不能起收缩作用,同样表现为心脏收缩期运动不协调,即未梗死部位的心肌必须增加舒张期长度以保持适当的心输出量。如果左室有大片心肌梗死,则剩余心肌即使最大限度地伸长也不能维持心输出量,每搏心输出量便明显降低。虽心率增加也不能使每分心输出量适应全身循环的需要。 (三)心肌抑制因子 Glenn等证实心源性休克以及其他休克过程中,血循环中存在一种心肌抑制因子(MDF)。MDF为一多肽类,胰腺因为缺血,其中的溶酶体便解体,酸性蛋白酶使内源性蛋白质分解,产生MDF。MDF可使心肌收缩力明显减弱,从而加重休克的进展。 (四)心肌自体抗原作用 近年来,有人提出起源坏死心肌的自体抗原,可能在急性心肌梗死休克的发生发展中起一定的作用。试验发现心肌梗死病人循环血液中存在自体抗原。梗死发生后6h自体抗原开始释放入血,并随时间的延长,其滴定度上升。如将心肌梗死的自体抗原静脉注入正常狗及致敏狗,可引起血压下降,心率增加。可见心肌自体抗原具有降压及心肌毒性作用,为此成为急性心肌梗死休克的附加发病因素。 (五)心律失常 正常心脏能适应较大范围的心率变化,缺血心脏的这种适应能力明显减弱。急性心肌梗死发生快速心律失常时使心肌耗氧量增加,进一步加重心肌缺氧,可引起严重的心输出量降低。发生慢性心律失常时,由于心脏贮备已经不足,心跳减慢本身即可成为心输出量降低的原因,或使已注降低的心输出量进一步减少。 (六)其他附加因素 虽然急性心肌梗死合并休克的基本发病环节是心肌部分坏死,导致心输出量的降低,但是血容量不足或恶心、呕吐、大量失水? ■[此处缺少一些内容]■ 的速度静注5%葡萄糖200~300ml,每3min测定一次尿量、静脉压。如有效则尿量增加、静脉压暂时性上升。嗣后点滴液体速度则可依据尿量、静脉压、血压、肺部体征或肺毛细血管楔压、心排血量而定。肺毛细血管楔压,应控制在2.67~3.20kPa(20~24mmHg),静脉压的上升限于1.47~1.96kPa(15~20cmH2O)左右,并结合临床肺水肿体征适当掌握输液量和速度。 (二)通气及纠正酸中毒 首先保持上呼吸道通畅,当意识不清时,因舌根容易下坠,去掉枕头,使前颈部伸展,经鼻导管供氧5~8L/min。意识不清或动脉血二氧化碳分压(PCO2)上升时,应做气管内插管,行辅助呼吸。当患者PCO2在6.13kPa(46mmHg)以上,pH7.35以下时,需采用人工呼吸机通气。另一方面,由于休克引起PCO2降低和呼吸肌过度活动,也可以用呼吸机加以抑制。对于肺水肿病人,采用呼吸机正压呼吸,有减轻和防止肺水肿的作用。 静注碳酸氢钠(5%或8.4%),可以纠正组织低氧引起的酸中毒,剂量可按下列公式计算。 体重(kg)×0.2×BE=mmolNaHCO3(8.4%) 开始给药可按计算所得的半量,以后根据血气分析的结果决定用药剂量。 (三)药物治疗 1.儿茶酚胺类 常用药物有去甲肾上腺素、肾上腺素、异丙肾上腺素、多巴胺、多巴酚丁胺等。在低血压的情况下,肾上腺素可以提高血压和心脏指数。当血压较高时,肾上腺素不能使心肌灌注量再增加,反而使心脏指数下降,故肾上腺素仅能短期应用,待血流动力学稳定后,尽快改用较弱的升压药。但也有人认为肾上腺素可使冠状动脉狭窄段后的血供区血流量相对降低,所以不适用于急性心肌梗死后心源性休克的治疗。心源性休克时,应用低浓度(0.03~0.15mg/kg·min)去甲肾上腺素,可通过提高心肌血流量而改善心肌供氧。异丙肾上腺素虽可提高心排血量,但由于扩血管作用降低血压,而使心肌氧供减少。多巴胺是去甲肾上腺素的前体,具有正性心力作用,用药后心率增加不明显。对不同的血管其作用与药物浓度有关,2~4(~8)μg/(kg·min)时对肾脏和内脏血管有扩张作用,引起肾血流量增加,尿量增加。因此适合于明显的心动过速和末梢循环阻力低下的休克患者,有时往往与异丙肾上腺素并用。用量从1μg/(kg·min)开始,逐渐可增加到15μg/(kg·min)。多巴酚丁胺(Dobutamin)是最近新发现的儿茶酚胺类药物,有与多巴胺相似的正性心力作用,有轻微的增加心率和收缩血管的作用,用药后可使心脏指数提高,升压作用却很弱。本药静脉点滴,治疗量为5~10μg/(kg·min)。 2.强心甙 在心源性休克时除特殊情况不应使用,因为洋地黄不能增加心源性休克时的心排血量,却可引起周围血管总阻力增加,反而减少心搏出量。还可诱发心律失常,因此只有在伴发快速性心律失常时方考虑应用。 3.其他药物 高血糖素、皮质激素、极化液对心源性休克均有其有利的一面,但其疗效不确切。血管扩张剂对急性二尖瓣返流和室间隔穿孔时的血流动力学障碍有调整作用。对于急性心肌梗死合并心源性休克者,有选择地给于抗凝治疗,可防止发展为消耗性凝血病,降低血栓栓塞并发症的发生率,预防左心室内腔梗死部位的附壁血栓形成,并可防止冠状动脉内的血栓增大。肝素常用量为3万~4万u/24h。此外,对于早期急性心肌梗死病人,冠状动脉内或周身采用溶血栓治疗,可使缺血心肌的血供恢复,从而改善心室功能与消除心源性休克的发生。因为冠状动脉闭塞后至形成心肌坏死尚需一段时间;目前认为在动脉闭塞后3~6h内,如能通过系统的或冠状动脉内溶血栓治疗,或是利用机械方法,使血管再通,恢复心肌血液供应,则至少有一部分心肌不致发展到坏死的程度。 (四)辅助循环 主要是指应用主动脉内气囊反搏(intra-aorticballonpumping,IABP)。IABP对心源性休克的治疗效果意见不一致,存活率为11%~70%,这和适应证的选择、使用时机,以及是否同时采取外科治疗措施有关。IABP是把前端带气囊的导管从股动脉插到锁骨下动脉,向气囊扩张,使舒张期主动脉压上升;于收缩期气囊收缩,则主动脉压减小(图21-3)。此法对心脏有如下四个优点:①由于收缩期压力减小,使心工作量减少;②心肌耗氧量减少;③由于舒张压力上升,使冠状动脉血量增加;④保持平均动脉压。
图21-3 气囊反搏示意图 总之,使用IABP者,存活率要比单纯药物治疗者高。所以,只要患者没有明显禁忌证(如主动脉瓣关闭不全,盆腔动脉栓塞性病变),且有可能接受手术治疗者,应采用IABP治疗。 (五)外科治疗 急性心肌梗死并发室间隔穿孔或乳头肌断裂而致急性二尖瓣返流者,半数以上的病人将发生心源性休克。对于这种病人如先经药物和主动脉内气囊反搏治疗,待病情稳定后3~6周再行选择性手术,可大大降低病死率。急性心肌梗死心源性休克,经保守治疗病情稳定12h后,作冠状动脉搭桥手术,其病死率也明显低于保守治疗者。 第22章 心血管病急诊药物临床药理学第一节 血循环功能不全对药代动力学的影响一、心脏急症时血循环功能不全的病理生理特点 (一)血循环功能不全 指血循环(主要为心脏)不能提供足够心排血量以满足机体组织代谢需要,它是心脏急症时改变药代动力学最重要和最常见的原因。 (二)心肺复苏 心肺复苏时心排血量明显减少,平均动脉压的下降,在病人大于50%,在实验狗,少于30%。麻醉狗的实验,室颤造成的心脏骤停时,脑血流量减少不明显,心和肾以及其他器官的血流量则明显减少。 二、受影响的药代动力学环节 上述病理生理改变往往涉及三个主要参数(图22-1)。
图22-1 循环功能不全对药代动力学的影响 (一)分布容量 心排血量减损,机体血流量重分布,较大部分的心排血量供给脑、心等器官的灌注。心功能不全患者的中心室分布容量较正常减小。因此按通常剂量给予药物常引起非期望的过高血药浓度,出现不良反应。 (二)清除率 药物自血浆的清除,可经肝而生物转化为其他形式(灭活性或活性);或经肾排泄;或经肝及肾两者而消除。决定消除率有两个独立因素:通过器官的血流率和清除机制的活性。这些因素在心功能不全时常降低。 其他因素如体液潴留可增加水溶性药物的分布容量;低蛋白血症可增加蛋白结合率高的药物分布容量,或减少高提取率药物的肝清除率。合用的药物可产生血流动力学效应,从而改变对药物处置。 (三)清除半减期(T1/2)大多数药物以一级动力学过程清除,即自血浆移除的药量与当时的血浆药物浓度成比例。分布容量(vd)与清除率(cl)决定清除半减期(T1/2),其关系为:T1/2=vd×0.693/cl,如vd减小,cl成比例也减少,可不改变T1/2;利多卡因常先给予负荷量以期加速达到治疗水平,但心衰时vd减小,故易使血浓度较高;cl延缓,T1/2也延长,因而心衰病人利多卡因达到稳态的时间也显著较长,增量时需更加逐步进行。 第二节 各别药物临床药理学心血管药物种类和制剂众多,本章的讨论包括其药理作用、药代动力学参数、临床应用、适应证、禁忌证、用法、剂量、剂型和注意事项、不良反应及药物交互作用。 表22-1 心血管病急症常用药物
{4}一、强心甙(洋地黄,Digitalis) 正性肌力药(强心药)大多属强心甙。目前国内急诊常用的强心甙有毛花甙丙、毒毛旋花子甙K、地高辛。 (一)药理作用 强心甙作用性质类同。 1.正性肌力作用 洋地黄抑制肌膜Na+-K+-ATP酶,增加Na+内流,K+外流,细胞内Na+堆积,促使Na+—Ca2+交换,Ca2+内流增加,改变细胞内[Ca2+]而增加心肌收缩力。强心甙使衰竭心脏的心排血量和心脏作功增加,左心室舒张末压和舒张末容量增加,它对心功能降低者的作用较正常心脏显著。 洋地黄有收缩血管作用。甚至发生在增强心肌收缩作用之前,对人冠状动脉也有类似作用,但仅出现在快速给药时,若给药缓慢则可避免。 2.电生理作用 洋地黄提高迷走神经活性,抑制窦房结,可减慢心率;通过减慢房室结传导速度和延长其有效不应期,可减慢心室反应(房颤时),中毒量强心甙可增高自律性,抑制传导性而产生各种心律失常。 (二)药代学 不同制剂在作用的强弱、快慢、久暂有差别。 西地兰(毛花甙丙,Cedilanid,Lanatoside-C)口服吸收差,仅10%~40%,主要静脉给药。地高辛仅小部分与蛋白结合,主要由肾排泄,80%为原型,17%为主要代谢产物地高辛。T1/2约36h。 地高辛(Digoxin)口服吸收60%~85%,25%与蛋白结合,60%~90%由肾排泄,T1/2为33~36h。肾功能不全时延长。主要口服,也可静脉给药用于急诊。 毒毛旋花子甙K(StrophanthineK)口服几乎不吸收(2%~5%)、90%~100%由肾排泄,T1/2为12~19h。 (三)临床应用 急诊时宜选用静脉给药。 1.主要适应证 ①房颤或房扑,伴室率增快者;②急性心力衰竭或原有心力衰竭加重;③折返性室上性心动过速(首选用维拉帕米,W-P-W综合征时不用)。 用法、剂量、剂型见表22-2。 表22-2 常用速效强心甙:成人剂量与用法
2.禁忌证 ①Ⅱ度或Ⅲ度房室传导阻滞或窦性心动过缓;②肥厚性梗阻性心肌病,洋地黄增加收缩性,可加重梗阻;③预激综合征;④直接电转复有发展严重室性心律失常危险;可能因钾与儿茶酚胺耦联,增加洋地黄毒性。转复前应先停地高辛24h,洋地黄毒甙72h。 (四)不良反应 洋地黄治疗指数低,常需近中毒量的60%以产生治疗效应。以下多种因素可影响机体对洋地黄敏感性,甚至在治疗剂量时也可能发生毒性反应(表22-3)。 表22-3洋地黄中毒易促因素
(五)血浓度监测的临床意义 测定稳态洋地黄甙血浓度(地高辛服后6h或下次给药前取血标本),对洋地黄中毒的判断有一定参考价值。治疗病例,通常地高辛血浓度为0.5~2ng/ml,在此范围,一般说血浓度测定对指导治疗无大意义;因血清中的含量不一定可靠地反映心肌内的含量。 (六)用药注意事项 ①给药前应详细了解近两周内使用洋地黄情况,如1周内曾用过洋地黄或不详者,不应按通常给药量,而应将剂量减少和分次给予,以防过量;②急性心肌梗死最初1~2天,避免用洋地黄,因此时期心肌心电不稳,易出现心律失常;③急诊静脉给药后常需换用口服制剂,常用地高辛,在末次西地兰后6h开始,0.125mg q6h,两次,次日起0.25mg,每日1次。 (七)药物交互作用 其他药物(如排钾性利尿药)产生的低钾可增强洋地黄甙不良反应。 奎尼丁同用时,可因减少地高辛肾清除率和改变组织分布容积而增高Digoxin血浓度,增加不良反应发生;可增加Digoxin血浓度,从而增加中毒危险性的药物尚有乙胺碘呋酮、维拉帕米、硝苯吡啶。 二、非强心甙类正性肌力药70年代以来有一系列非强心甙类增加心肌收缩力的药物陆续引入临床应用(表22-4),是近年心力衰竭治疗上一个方面的新进展。其中儿茶酚胺类的多巴胺、多巴酚丁胺、吡丁醇以及双异吡啶类的氨吡酮(Amrinon)、咪利酮(Milrinone)可静脉给药,作为急诊强心治疗。 表22-4强心药的作用机制
儿茶酚胺的正性肌力作用是通过兴奋心肌β1肾上腺素能受体。肌浆网的β受体受兴奋,激活腺甙环化酶,后者催化APT为3′、5′-cAMP。然后蛋白激酶受cAMP激活,使多膜系统磷酸化作用增加,结果增加钙离子逆转,更多的钙与收缩蛋白作用而产生正性肌力效应。β1受体兴奋同时也增加窦房释放和房室传导,致心动过速及(或)心律失常可能出现,因而可能限制这类制剂最大正性肌力作用的发挥。各种拟交感胺制剂对各种交感胺受体的作用不同(表22-5)。 (一)多巴胺(Dopamine) 1.药理作用 多巴胺为去甲肾上腺素的直接前体。多巴胺兴奋三种不同的受体:①兴奋多巴胺受体,小剂量(1~5μg/kg·min)即有突出效应,使肾血管、肠系膜及内脏血管扩张,血流增加,尿量增加。②直接兴奋心肌β受体(5~10μg/kg·min),也使去甲肾上腺素释放,产生正性肌力作用,使心排血量持续增加,心率仅轻微增加。③作用于α1受体,引起血管收缩,血压增高,小剂量时此效应不显,当剂量小于10μg/(kg·min)时,增高血压作用明显,可产生心动过速、心律失常;当剂量大于30μg/(kg·min),对周围血管作用似去甲肾上腺素,但不影响肾血流量。 表22-5心脏、血管的交感胺受体和拟交感胺制剂的作用
2.药代学 T1/2为1~2min,故此需持续滴注。受单胺氧化酶作用,75%代谢产物无活性,25%代谢形成去甲肾上腺素。 3.适应证 多巴胺可用于急性心肌梗死的心源性休克,开放式心脏外科手术和术后,创伤,内毒素性败血症,肾功能衰竭,对少尿、周围血管阻力降低或正常的病人更有益。对心源性休克,应在低血容量矫正后使用多巴胺。对已显示或正在发展过度血管收缩的病人宜与酚妥拉明或硝普钠合用,偶也可与异丙肾上腺素合用。 4.禁忌证 嗜铬细胞瘤、甲状腺功能亢进。当考虑期望的益处大于对胎儿的危险性时,多巴胺也可用于妊娠期。 有周围血管病史(如动脉硬化、动脉栓塞、冻创、雷诺病或Büerger病等),应用多巴胺时应密切监测肢体皮肤颜色或温度改变,避免肢体缺血或坏死,有时需减少剂量。 5.剂量和用法 多巴胺20mg加入5%葡萄糖液(或其溶液)100~200ml,静滴,自小剂量开始。根据体重及治疗反应调整浓度和速率。小剂量(2~5μg/kg·min)使尿量增加,心排血量不变或轻度增加;中等量(6~10μg/kg·min),增加心排血量,尿量维持,开始使心率、血压增加;较大剂量(11~20μg/kg·min)使心排血量增加明显,心率和血压增加,肺毛细血管压增加,可致心律失常,应用多巴胺过程需适当补充血容量,因尿量较大;停药时应逐步减少剂量再停用,防止低血压发生。 6.不良反应 最常见有心悸(由于期前收缩或心动过速)、恶心、呕吐、心绞痛、头痛、低血压、血管收缩表现(肢冷、脉压减小),其他如心动过缓、QRS增宽、血压增高、氮质血症等。 7.药物相互作用 与单胺氧化酶抑制剂合用时,多巴胺剂量应减少(前药可加强多巴胺作用),初始剂量可为通常剂量的1/10。 多巴胺增强利尿药作用,因它扩张肾血管,增加肾血流量和肾小球滤过液以及钠排泄。 多巴胺拮抗吗啡的镇痛作用。 多巴胺可与异丙肾上腺素、酚妥拉明或硝普钠合用。对利尿药或多巴胺反应差的病人,多巴胺与利尿药如速尿合用,可产生较好的利尿效果。 如多巴胺不能维持血压,可与间羟胺合用。 接受多巴胺的病人静脉给予苯妥英钠,可发生低血压和心动过缓,宜避免合用。 (二)多巴酚丁胺(Dobutamine,Dobutrex®) 1.药理作用 为一种合成的儿茶酚胺。①直接增强心肌收缩性(β1受体兴奋),作用强度相等于异丙肾上腺素,但变时性效应和增强周围阻力效应明显较小,为其优点。剂量小于7.5μg/(kg·min),心排血量增加,不增快心率和血压。②可降低肺毛细血管压,不像多巴胺甚至可增高肺毛细血管楔压。③剂量大于7.5μg/(min·kg)可微弱兴奋α受体,偶有轻度血管收缩,通常周围血管阻力降低。最适用于正常血压病人,继发于心排血量降低的中度低血压,因其可增加心排血量。显著低血压患者宜与加压药合用,不宜单用。多巴酚丁胺与多巴胺对心力衰竭患者血流动力学效应的异同见表22-6。 表22-6 多巴酚丁胺与多巴胺对心力衰竭患者的血液动力学效应的比较
—表示不变, ↓↓或↑↑表示明显减少或增加。 2.药代学 1~2min内生效,达高峰作用一般需10min;血浆T1/2为2min。主要代谢途径为儿茶酚甲基化和结合。人尿主要排泄产物为多巴酚丁胺的3—0—甲基多巴胺的葡萄糖醛酸盐,后者无活性。 3.适应证 心肌收缩力减弱所致成人心力衰竭,作为正性肌力支持治疗,可静脉短时给予(24、48至72h)。急性心肌梗死病例应小心应用。 4.禁忌证 肥厚性心肌病;心房颤动应先用洋地黄控制心室率;原有高血压,可致血压严重增高;妊娠,其对胎儿作用尚未明确。 5.用法、剂量 对大多数病人,多巴酚丁胺2.5~10μg/(kg·min),可获满意反应,对一些病人0.5μg/(kg·min)有效,另一些需40μg/(kg·min)。最好用输液泵控制给药。 每小瓶含多巴酚丁胺250mg或100mg,可加入5%葡萄糖液、生理盐水或N/6乳酸钠溶液中,溶液呈粉红色,随时间变深,不说明药效显著丢失。可按表22-7稀释。 表22-7多巴酚丁胺配制参考表
用药期间应持续监测心电图、血压,最好能监测肺动脉楔压和心排血量。用药前应用适当扩张血容量以矫正低血容量。 6.不良反应 常见恶心、头痛、心绞痛及非特异性胸痛,可引起心率增快,血压(尤其收缩压)增高。可引起异位心律,如房早、室早,偶见室性心动过速。过敏反应如皮肤红斑、发热、嗜酸粒细胞增多,偶有支气管痉挛。 7.药物交互作用 不应与β受体阻滞剂如心得安合用,因后者可干扰其作用。多巴酚丁胺可与洋地黄、亚硝酸类、利尿药、利多卡因等合用。 三、利尿药急诊选用的利尿药常要求作用迅速、强效,在各类利尿药中以髓襻利尿药如利尿酸、呋喃苯氨酸、布美他尼等符合上述要求。 (一)呋喃苯胺酸(速尿,Furosemide,Lasix) 1.药理作用 ①利尿迅速、效强,但相对短暂。主要作用于肾小管髓襻升支髓质部,抑制Cl-主动重吸收,Na+重吸收也随之减少;排Na+、排Cl-,也排K+,易致低血钾。②其他作用,速尿可刺激肾素分泌,扩张肾皮质血管,增加肾血流量(肾功能不全也适用)。还可能扩张其他器官血管床,静脉给药可改善肺充血,降低左心室充盈压,急性血流动力学效应出现在利尿之前。 2.药动学 肌注速尿30min达高峰,口服则为1h。作用持续4~6h。口服可吸收但不完全,蛋白结合率95%~99%,可诱过胎盘和自乳汁分泌。经肾排泄,大部分为原型,10%代谢,与葡萄糖醛酸结合,也经胆汁排泄。T1/2为30~70min,心衰、肾衰时延长。 3.治疗应用 适用于急性肺水肿或充血性心力衰竭、高血压急症、肾病综合征或肾硬变性水肿。对其他利尿药无效病例可能有效。 急诊常肌注或缓慢静注(1~2min),初剂20~40mg,至少等1~1.5h后,视情况再给第2剂。大剂量用于急性或慢性肾功能衰竭,有时用量达1000mg/d。10天以上的长期用药,利尿效应减弱。宜间歇疗法,给药1~3天,停用2~4天。每支20mg(2ml),片剂20mg。 4.不良反应 ①液体和电解质失衡:常见如低钠血症、低钾血症、低镁血症、低血容量可伴低血压。可出现电解质紊乱的一系列症状,如食欲不振、恶心、呕吐、疲劳、乏力、口渴、头晕、肌痉挛等。②其他代谢改变:高尿酸血症、高血糖症、尿糖阳性等。③不常见的不良反应,如胰腺炎、高渗性昏迷、光感性皮炎、皮肤红斑、骨髓抑制、颗粒细胞减少、血小板减少、暂时性耳聋、听力减退(血药浓度大于50μg/ml)。 5.药物相互作用 速尿抑制肾脏排泄庆大霉素、头孢菌素和地高辛,当与前两者合用时,可增加其肾和耳毒性,在肾功能衰弱时,此相互作用更易发生。速尿产生的低血钾增加洋地黄中毒的发生率和危险。 速尿可干扰水杨酸盐排泄,两者合用时,有时低剂量即可出现水杨酸中毒。 妊娠初3个月最好避免用速尿,前列腺肥大和排尿困难病例宜慎用。 速尿不应与强酸性溶液混合。 (二)利尿酸(Ethacrynicacid,Edecrin) 1.药理作用 似速尿,为襻利尿药,作用强。 2.药代学 利尿作用,静注10min左右出现,持续2h;口服30min后生效,2h达高峰。作用持续6~8h。95%血浆蛋白结合。分布于肝浓度较高,主要由近曲小管分泌和经胆汁排泄。在体内无蓄积作用。 3.治疗应用 治疗各种水肿。每支含利尿酸钠25mg,急性肺水肿时可以25~50mg利尿酸钠溶于20~40ml5%葡萄糖液或生理盐水,缓慢静注,或静点。 必需注意补钾。 4.不良反应 似速尿。如电解质紊乱,胃肠道症状常见;厌食、恶心、呕吐、腹泻、可致胃肠道出血;晕眩、暂时性或永久性耳聋。耳聋可出现在静注100mg后1h内,应避免与氨基糖甙类抗生素合用。少数病人可致肝细胞损害、粒细胞减少、皮疹等。 (三)布美他尼(丁尿胺,Bumetanide,Bumex) 1.药理作用 为较新的速尿类衍生物。作用机制似速尿。利尿效应较速尿强20~40倍,因而剂量较小。失钾作用较速尿轻。有扩张肾血管作用。 2.药代学 可静脉注射,数分钟后开始利尿,30~60min达高峰,作用持续2~4h。T1/2为1~1(1/2)h。口服吸收迅速,30min显效,1~4h达高峰,持续4~6h。蛋白结合率大于95%。分布容积0.2~0.3L/kg。部分代谢,部分以原型自尿排出。 3.治疗应用 用于各种顽固性水肿和肺水肿、急性左心衰竭可静注或肌注0.5~1mg(每支2ml含0.5mg),必要时30min再给1次。口服1~10mg/d,分次给(每片1mg)。 4.不良反应 同速尿,糖尿发生率低。不宜加入酸性溶液中静点,以避免发生沉淀。 四、抗心律失常药目前临床应用的抗心律失常药分类是根据药物主要电生理作用而区分的(表22-8)。 第Ⅰ类钠通道阻滞剂,也称膜抑制剂,有局麻作用,对心肌细胞膜电位。相有直接抑制作用,此外有抗胆碱能作用,通过植物神经间接影响传导系统,减慢传导;对动作电位时间,4相除极电位坡度也有不同程度影响,根据其影响程度又可分为ⅠA、ⅠB、ⅠC三亚类型。 表22-8 抗心律失常药分类—依据其作用机制
急诊常用的有利多卡因、奎 ■[此处缺少一些内容]■ 结影响小。②治疗剂量的利多卡因极少引起症状性或临床主要的血流动力学异常,可安全用于已洋地黄化的心衰患者。③利多卡因可影响中枢神经系统,小剂量具有镇静、中枢镇痛及抗惊厥作用,过大剂量则引起惊厥及呼吸停止。 2.药代学 利多卡因口服虽可吸收,但因其高度的肝清除率,故只宜静脉或肌注给药。静脉入壶,3min内即达峰浓度,持续10~20min。呈二室模型分布。消除半减期1~2h。利多卡因抗心律失常有效治疗血浓度为1.5~5μg/ml(即6.5~21μmol/L),浓度为3~5μg/ml时治疗作用与致毒作用交叉,大于6μg/ml(25~26μmol/L)常出现中枢神经中毒症状。心力衰竭、活动性肝病时利多卡因清除率降低,半减期延长,易出现中毒症状。利多卡因静滴24h,半减期也延长,可达4h,故宜减量使用。 3.适应证 ①各种室性早搏,特别是频发(5次/min以上),成联律或多源性,发生于T波顶峰;各种急诊情况,如急性心肌梗死、心导管检查或心外科手术时,疗效佳;②室性心动过速,效佳;③洋地黄中毒或电复律后的室性快速性心律失常;④室颤引起的心脏停止,效佳。 4.禁忌证 ①对胺类麻醉药过敏者;②高度窦房、房室或心室内阻滞;③窦性心动过缓伴室性(或房室交界性)逸搏,除非预先用异丙肾上腺素使心率增快,否则利多卡因可增加逸搏频率,或出现更严重的室性心律失常;④房颤伴差异性传导(QRS畸形),误给利多卡因可增加房室传导而增快心室率。 5.剂量用法 针刺,每支0.2g(10ml)或0.4g(20ml)。可由小壶入,静滴剂量为先50~100mg,小壶入(不稀释),或每15min50mg,必要时重复1~2次;同时静滴,速率1~3mg/min(即100~300mg利多卡因加入5%葡萄糖液100ml中),每分钟1ml或用恒速输液泵调节。 6.不良反应 与剂量有关,通常发生于剂量在200~300mg/h以上时。局部可发生血栓静脉炎。 神经系统可有头晕,激动或欣快,倦睡,耳鸣或听力减退,视物模糊或复视,呼吸、说话或吞咽困难,热、冷或发麻感觉,呕吐,肌肉震颤,局部或全身抽搐或发生惊厥,神志不清,呼吸抑制甚至呼吸停止。 心血管系统通常不受影响,但过量时可产生低血压、休克、心动过缓、完全性房室阻滞、窦房阻滞或心脏停顿。 如发生严重反应,应即中止给药;如有搐搦,可用超短作用的巴比妥盐,如硫贲妥钠0.1~0.2g或安定10mg静注。 7.药物相互作用 利多卡因与普鲁卡因酰胺间或利多卡因与奎尼丁间的交叉敏感罕见,但可发生。利多卡因与普鲁卡因同用,可增加中枢神经敏感性,产生烦躁不安、幻视或其他症状。 心得安可增加利多卡因毒性。甲氰咪胍也可增加利多卡因毒性。 (二)奎尼丁(Quinidine)为奎宁的右旋体。 1.药理作用 属ⅠA类抗心律失常药。①也直接作用传导系统,减缓AV传导,可延长P-Q间期,延长心室肌动作电位时间,可增宽QRS及QT间期,QRS较对照值增宽25%至50%为毒性症状。②有抗胆碱能作用,可加快心室率,特别于房颤或房扑时。③有β受体阻滞作用,在严重心脏病,快速性心律失常伴低血压,奎尼丁对心肌抑制作用。④α受体阻滞作用,使周围血管对α肾上腺素能兴奋剂不起反应,故奎尼丁引起的低血压严重。 2.药代学 口服吸收良好。口服单剂,达峰时间1~3h,作用持续6~8h,T1/2为6h,老年人延长(9.7h左右)。80%与血浆蛋白结合,经肝氧化途径消除。10%~20%以不变形式经尿排出。充血性心衰或肾功能不全时,奎尼丁尿排泄减慢,血中游离型浓度较高,宜减少剂量。碱性尿延缓奎尼丁排泄,酸性尿加速其排泄。治疗范围的血浆奎尼丁浓度为1.5~5μg/ml(平均3.5μg/ml),宜测峰值和谷值(末次剂量后1h后6~8h取血,如为奎尼丁葡萄糖醛酸盐,峰值在口服后4~8h)。肾功能不全时,奎尼丁血浓度可升高,但并不提示奎尼丁毒性。 3.适应证 ①房性早搏,效佳。②阵发性房性心动过速,效佳。③房颤转复和维持窦律,效佳。转复过程可出现暂时性房扑(如用药过程中房扑持续,应停奎尼丁)。为预防其阻滞迷走神经作用而增快心室率,宜先给速效洋地黄。④预激综合征合并阵发性房颤,效佳。⑤房扑转复(洋地黄化后),效可。⑥交界性早搏,效好。⑦交界性阵发性心动过速,效好。⑧室性早搏,室性心动过速,效好至效佳。⑨洋地黄所致室性心动过速,效可。 4.禁忌证 ①室颤,奎尼丁减低室颤波幅度,增加电复律电能;②Ⅱ度或完全性传导阻滞;③对奎尼丁或奎宁类药物严重不良反应或毒性史。 5.剂量、用法 硫酸奎尼丁,每片0.2g,主要口服。为复律目的。第一天0.2g,每2h一次,共5次。如无效也无毒性反应,第2天增至0.3g,每2h一次,连续5次,每日总量一般不超过2g。每次给药前应测血压与心电图。恢复正常心律后,即给维持量。一般为有效量减去0.2g,2~3次/d。奎尼丁有效剂量与中毒剂量之间距离甚狭窄。不宜静脉用奎尼丁。 6.不良反应 最常见不良反应为恶心、呕吐、腹泻、头晕或头痛、耳鸣、视力障碍(金鸡纳反应)。如不严重一般可不停药,其发生与血药浓度无相关。心血管系统可有心动过缓、心力衰弱、低血压、休克、完全性房室传导阻滞、心室停搏、扭转型室性心动过速、室颤等。晕厥为严重不良反应,由于尖端扭转型室性心动过速,可致猝死。奎尼丁晕厥甚至可发生于治疗血浓度范围内。过敏反应如血管神经性水肿、特异质反应、潮红与呼吸困难、丘疹等。 7.药物相互作用 奎尼丁抑制肾小管对地高辛的排泄,使地高辛稳态血浓度倍增。两者合用时,地高辛量应减半。苯巴比妥、苯妥英、利福平等增快奎尼丁的代谢清除,合用时奎尼丁量需增大。奎尼丁不宜与延长QT间期的药物(如普鲁卡因胺、胺碘酮、双异丙吡胺等)合用。利尿剂等引起的低血钾可减弱Ⅰ型抗心律失常药的效应,应用奎尼丁时应先纠正低血钾。 (三)普鲁卡因胺(普鲁卡因酰胺,Procainamide,Pronestyl,简称PA) 1.药理作用 属ⅠA型抗心律失常药,似奎尼丁。降低心肌自律性,减慢房室传导速度,延长动作电位时间和不应期,α肾上腺素受体拮抗作用。可发生低血压,可减弱心肌收缩力,增高左心室舒张期终末压,也降低心排血量和增高肺动脉压。 2.药代学 口服后几乎完全吸收。生物利用度为剂量的75%~95%。口服后1h,肌注后30min,血浓度达高峰。静脉单剂,符合开放式二室模型。平均T1/2α为5min;T1/2β为3h(2.2~5.0h),晚期肾功能不全显著延长。PA约50%在肝代谢,经乙酰化而形成主要代谢产物。肝疾病对PA代谢减弱,应减小PA剂量。充血性心衰病人也应相应减少负荷与维持剂量。治疗血浓度为4~8μg/ml(占85%病例),另10%有效病例血浓度为8~12μg/ml。 3.适应证 急、慢性房性或室性心律失常,特别对室性心律失常更有效,如室性早搏、室性心动过速效佳;用于洋地黄所致室上速不伴AV阻滞、室速效好。 4.禁忌证 Ⅱ度或Ⅲ度AV阻滞、重症肌无力、过敏反应者(与普鲁卡因可能产生交叉过敏反应)。 5.剂量、用法 紧急复律先用静注或静滴。静注为3~5min内静注100mg,每隔5~10min重复一次,直至有效,或总量不超过10~15mg/kg;也可静滴;0.5~1g溶于5%~10%葡萄糖液100~200ml,开始10~30min速度可适当较快,于1h内滴完,无效者,1h后可再给1次。总量不超过2g/d。 6.不良反应 ①恶心、呕吐、厌食,口服时常见。②心脏方面有低血压,甚至休克,尤其静脉用药时;可发生室内传导阻滞、QT间期延长、室性心动过速、心室颤动、停搏、心衰等。③特异体质病人可发生过敏反应,可见皮疹、发热、肌肉痛、粒细胞减少、血管神经性水肿等。毒性处理为首先停药。严重低血压有时需用升压药。明显QRS增宽伴心率减慢,可静脉给予碳酸氢钠。 7.药物相互作用 可与心得安合用,两药剂量宜减少。可与洋地黄合用。不宜与延长QT间期的其他药物如奎尼丁、胺碘达隆等合用。与利尿药、降压药合用时可加重低血压作用。PA可增强神经肌肉阻滞剂作用,合用时可产生严重呼吸抑制。 (四)双异丙吡胺(Disopyramide,Rythmodan,Norpace) 1.药理作用 ①似奎尼丁,具有Ⅰ类直接抑制细胞膜作用(属Ⅰa类),缩短、减低Vmax,抑制4相除极坡度,延长动作电位时间。②有较强的抗胆碱能作用。③有负性肌力作用,减弱左心室射血分数和心排血量,心储备功能降低时可诱发心力衰竭,尤易发生于静脉用负荷量时。 2.药代学 磷酸盐口服吸收迅速、完全(90%),峰浓度出现在2~3h后,血浆蛋白结合率50%~80%;表观分布容积0.5L/kg;约50%以原型自尿排出,部分经N-脱羟基作用代谢,代谢物具有突出的抗胆碱能作用。T1/26~10h,肾功能不全时延长。通常有效治疗血浓度为3~5μg/ml,其蛋白结合率为浓度依赖性。游离血浓度对不良反应呈线性关系,应用时应监测游离型血浓度。 3.适应证 可用于室性和室上性心律失常;对室性早搏、持续性和非持续性室性心动过速有效。长期口服,有效率50%以上。对自然发生的室速,静注后75%~95%终止发作。对20%~66%程序刺激诱发的室速有预防作用。对室上速效果较差。 4.禁忌证 心源性休克;原有Ⅱ度或Ⅲ度房室传导阻滞(未安装起搏器者);已知对本药过敏者;病窦综合征。前列腺肥大、轻度心力衰竭慎用。 5.剂量、用法 50~100mg稀释后静注,5~10min内缓慢注完,必要时45~60min后可再给1次;静滴,100~200mg以5%葡萄糖液500ml稀释,速度不宜太快,一般0.5~1mg/kg·h(即20~30mg/h),每支50mg(5ml)。口服100~150mg,每日3次。每个胶囊为100mg或150mg。缓释胶囊(Norpace CR)为100mg或150mg,每12h一次。 6.不良反应 ①口干、视力模糊、排尿困难常见(抗胆碱作用所致)。②主要副作用在心脏方面,可产生严重心力衰竭或心源性休克,慢性口服者也可发生。偶可引起多形性室性心动过速、室颤。发作前QRS增宽,QT间期延长。开始用药即应EKG监测,一旦发现QRS增宽即应停药。③胃肠道可发生恶心、呕吐、腹泻,可有肝功能损害,出现黄疸。④神经系统有头晕、乏力、倦怠等急性精神症状。⑤其他如低血糖。 7.药物相互作用 与Ⅰ类抗心律失常药合用时应防其相加作用,发现QRS增宽,应停药。与β受体阻滞剂心得安等合用,可加重负性肌力作用,诱发心衰。与地高辛合用可改善本品负性肌力作用。与苯妥英钠合用,可加速本品代谢,应增大剂量。 (五)茚满丙二胺(安搏律定,Aprindine,Aprinidine) 1.药理作用 属ⅠC类抗心律失常药。对窦房结影响较小,减慢心房及房室传导,延长A-H和A-V间期及其不应期。缩短浦肯野纤维动作电位时间,使有效不应期缩短,有阻断房室旁路传导作用,能延长旁路不应期。很少影响植物神经系统。静脉用药使心 ■[此处缺少一些内容]■ 50mg,每日3次;以后每日50mg,每日2次,或每次25mg,每日2~3次维持。也有报道首次100mg,以迅速提高血浓度,以后再按一般剂量服用。每片25mg或50mg。静滴时首次100~200mg,用5%~10%葡萄糖液100~200ml稀释,滴速为2.5(2~5)mg/min,必要时30min及6h可分别再给100mg,24h总量不超过300mg。次日改为口服。急诊病例可在心电图监测下滴速可增加为10mg/min。密切观察QRS,若增宽15%应减慢滴速;如需静滴维持,也须逐日减半剂量,50~100mg/d为维持剂量。 6.不良反应 有效治疗浓度范围很窄,易发生不良反应。①中枢神经系统反应有眩晕、感觉异常、颤抖、复视、幻觉,严重时可出现癫痫样抽搐,停药3~4天可恢复;②胃肠道反应;③剂量过大或注射速度过快可引起QRS增宽,P-R间期轻度延长,停药15~20min可逐步恢复,严重时可出现室性心动过速或室颤;④也有出现粒细胞减少症(常于初始4~6周出现)和黄疸的报道,应定期复查WBC、肝功能。 (六)丙胺苯丙酮(心律平,Profafenone,Rytmonorn) 1.药理作用 ①属ⅠC类,为表面麻醉药。降低细胞O相上升速度(Vmax),轻度延长动作电位时间和有效不应期。一次静脉给药,A-H、H-V、心房、心室有效不应期、A-V传导时间均延长。QRS波群、P-R间期增宽,但多在正常范围内,超过正常者与剂量过大、本身有器质性心脏病有关。QT间期延长20%左右,说明对整个传导系统均有抑制作用,也延长旁路传导。②有轻度抑制心肌作用,增加舒张末期压,减少搏出量,作用依赖剂量。 2.药代学 口服后吸收良好,2~3h达高峰血浓度。呈二室模型。半减期平均3h,但在体内代谢有强弱之分,T1/2长于10h者为弱代谢型,大部分为强代谢型。治疗血药浓度个体差异大。增加剂量,血浓度呈非线性上升。 3.适应证 对室上性和室性心律失常均有较好疗效。室早有80%以上病例完全抑制,室性心动过速控制率90%以上。对抑返性室上性心动过速效果比房性心动过速为好,至少可减慢心室率。对阵发性房颤、房扑、半数可转复,尤其WPW综合征伴房颤时,可明显减慢心室率,并可预防再发。 4.禁忌证 严重心力衰竭、心源性休克、严重窦缓、病窦综合征,明显电解质失调,严重阻塞性肺病患者,明显低血压禁用。 5.剂量、用法 静注,必要时在ECG监护下进行,70mg(每支70mg/20ml)于3~5min内注入,间隔10~20min可再给一次,最大量不超过350mg。也可按0.5~1mg/kg静注后,改口服。口服首次量300~600mg,以后600~900mg/d,分2~3次服用。片剂每片为50mg或150mg。 6.不良反应 较少。①恶心、呕吐等轻度胃肠道反应,可有味觉障碍;②轻度阻滞β受体作用,运动心率下降,收缩期血压降低,P-R延长(减慢心率作用不及心得安的1/4),于服药后1~2h消失;③有报道出现心功能损害,心力衰竭,个别出现束支和房室传导阻滞,室性心律失常发作较频繁。 7.药物相互作用 与地高辛同服时,本品可使地高辛血浓度增高。 (七)美心律(慢心律,Mexiletine) 1.药理作用 似利多卡因,属IB型抗心律失常药。可口服,抑制心肌快反应及膜反应性,缩短动作电位时间(APD),延长有效不应期(ERP)及ERP/APD比值。对植物神经系统无明显作用。 2.药代学 口服生物利用度高,近90%;2~4h达血浓度高峰;分布容积9L/kg,与血浆蛋白结合率中度(70%),消除T1/29~12h;有效治疗血浓度0.5~2μg/ml。约10%经尿排泄。 3.适应证 治疗,尤其预防室性快速性心律失常(如急性心肌梗死时,二尖瓣脱垂,QT延长综合征、洋地黄中毒等),对房性快速性心律失常可能无效。 4.禁忌证 中度以上传导阻滞、病窦综合征、严重心动过缓;心力衰竭时慎用。 5.剂量、用法 静注:70~100mg(针剂每支100mg/2ml)加入5%葡萄糖液20ml,缓慢静注(3~5min),如无效,隔10~20min重复一次,以后以1.5~2mg/min,静滴3~4h后,减慢速度0.75~1mg/min,并维持24~48h。口服:片剂每片50mg或100mg。一般每次150mg,每6~8h一次,有效后酌情减量,每次100mg,每日3次。 6.不良反应 中枢神经系统症状有头晕、震颤、复视、嗜眠等;消化道症状有恶心、呕吐;心血管反应有低血压、心动过缓、房室传导阻滞,尤其静脉用药后。 7.药物相互作用 其他局麻性抗心律失常药可加强其效应;可与β受体阻滞剂、地高辛安全合用;麻醉性止痛药可延缓其吸收。 (八)普洛萘尔(心得安,Propranolol,Inderal) 1.药理作用 为一种最常用的β受体阻滞剂。心脏仅有β1肾上腺素能受体,对去甲肾上腺素、肾上腺素(或异丙肾上腺素)起反应,结果产生正性肌力作用(增加收缩强度)和正性变时性效应(增快心率)。心得安于心肌及心脏传导组织β受体部位与儿茶酚胺进行竞争,结果产生负性肌力和负性变时变性效应,也增加肾小管钠重吸收而增加血容量(可致水肿及其他充血性心衰症状)。 心得安具有非特异性抗心律失常作用,属Ⅲ类抗心律失常药。其抗心律失常机制主要通过阻滞对起搏点电位的肾上腺素能激动作用,抑制应激性和传导性,这使交感神经过度刺激,如在急性心肌梗死或洋地黄中毒时产生的心律失常对β受体阻滞剂反应良好;β受体阻滞剂预防心肌缺血,可减少自律性,抑制折返机制。 心得安的负性肌力作用可引起左室舒张末压增高和心排血量降低(可被洋地黄部分抵销);心得安不干扰硝酸甘油类药物的扩血管作用;它可降低血压。 2.药代学 口服吸收良好,肝“首过”代谢显著,生物利用度通常低于40%,峰浓度出现在口服后1~4h,空腹时或进食后吸收更快,作用持续5~6h。心得安治疗血浓度30~100μg/ml,宜于服后1h和1~8h取血测峰值及谷值。如血浓度大于120μg/ml而抗心律失常作用未达到,不应再加剂量而应换药。在人体,心得安85%~95%与血浆蛋白结合。 静脉给药,最大效应发生于10min内,持续约1h? ■[此处缺少一些内容]■ mg,每日3次;嗜铬细胞瘤术前3天服药,每次10~20mg,每日3次;治心绞痛,每次10mg,每日3~4次,逐渐加量至80mg/d或更大。 6.不良反应 主要有①心动过缓;②心力衰竭(诱发或加重);③支气管哮喘(诱发或加重);④乏力、思睡、头痛、失眠、恶心、腹胀、便秘等;⑤周围血管收缩,甚至出现雷诺现象;⑥慢性应用心得安病人如突然停药,可出现心绞痛加重,甚至心肌梗死,宜逐步减量至停用。 7,药物相互作用 心得安等β阻滞剂常与其他抗心律失常药合用;可与洋地黄制剂合用,有助于加强控制房颤、房扑的心室率和减少β阻滞剂的负性肌力作用;与奎尼丁、普鲁卡因胺、利多卡因合用时需减小剂量,以防增强心肌抑制作用。原用利血平一类药,加用心得安可能产生过度交感阻滞;合用心得安可能加强中枢神经抑制药如麻麻醉药、止痛药、巴比妥类、其他镇静药及乙醇等的作用。甲氰咪胍抑制心得安肝代谢,可增高心得安血浓度;维拉帕米等钙拮抗剂与β阻滞剂合用可增强心动过缓,心肌抑制和低血压,特别静脉用药时,不宜合用。心得安可增强胰岛素或口服降糖药效应,甚至产生低血糖。心得安可阻滞甲基多巴的扩血管作用,合用时反可产生高血压(应激时)。与肾上腺素合用时可能产生高血压、宜慎用。 (九)胺碘酮(乙胺碘呋酮,Amiodarone,Cordarone) 1.药理作用 属Ⅲ类抗心律失常药。胺碘酮延长动作电位时间,对整个传导系统,包括旁路均有抑制作用。一次静脉注射(5mg/kg),减慢房室传导,延长A-H间期,增加房室不应期,并轻度延长窦房结复律时间,但不延长H-V间期和心房不应期;长期口服胺碘酮减慢窦率及A-V传导,也减慢希-浦纤维传导,心房、心室及A-V结不应期延长。心电图表现窦缓(不被阿托品拮抗);QT延长。 胺碘酮对血管平滑肌有松弛作用,可降低冠状及周围血管阻力,增加冠状动脉血流。静脉注射过快或量大可明显扩张血管,使血压下降。 本品为含碘化合物,0.2g含碘75mg,可干扰体内碘代谢及甲状腺功能。 2.药代学 吸收不完全,生物利用度20%~40%。口服后达高峰血浓度约4~7h。静注后作用出现快,15s至51min,最大作用为15min~3h,2~6h作用消失。本品为高度亲脂性,体内分布可能为三房室模型,口服4~5天已完成对心肌的分布(浅周边室达相对稳定),即可进行血浓度监测。消除缓慢,T1/2长达15天、3周甚至更长。有效治疗血浓度0.5~2μg/ml(谷值),不良反应与血浓度无直接关系。主要代谢产物为去乙基胺碘酮,其血浓度也随药物剂量而变化。小部分经肝或肾排泄。 3.适应证 对室上性和室性快速性心律失常均有效。阵发性房颤、房扑的预防;房颤转复,未复律者多数心室率明显降低;房室交界性折返性心动过速;伴随WPW的室上速或房颤;对反覆发作室速效果也较好;各种早搏有效;由于室颤、猝死存活者。 4.禁忌证 不宜用于原有重度阻滞或症状性心动过缓(未装起搏器者);甲状腺功能失调者;低心排血量性心力衰竭慎用。 5.用法、剂量 静注,一次量不超过5mg/kg(每支150mg~3ml),以5%葡萄糖液稀释成20ml,缓慢静注5min以上。再次注射间隔15min以上。 口服:国内主张负荷量较小,第1周每次0.2g,每日3次,第2周每次0.2g,每日2次,以后维持量为每日0.2g~0.1g;也可初两周负荷量较大;1.2g/d,分3次给,用2天,以后1g/d×8天,0.6g/d×4天,一日量分次给,再后维持量0.2g/d。每片0.2g。 6.不良反应 长程口服病例不良反应发生率约30%~50%。严重反应有甲状腺功能亢进或低下,需及时停药;肺纤维化;肝功能损害(SGPT增高);心血管方面有低血压(静脉注射过快),心衰可诱发,QT延长(QTC>0.6s需停药)、窦缓、传导阻滞;色素沉着,光敏感;恶心,便秘;视力障碍等。应定期查肝功能、甲状腺功能及X线胸片。 7.药物相互作用 胺碘酮增高地高辛血浓度,合用时应减少地高辛用量。胺碘酮与华法令等口服抗凝药合用时,可延长凝血酶原时间,应减少抗凝药剂量。 (十)维拉帕米(异搏定,戊脉安,Verapamile,Isoptin) 1.药理作用 属Ⅳ类抗心律失常药。特异性抑制慢通道钙(可能还有钠)的内流进入传导或收缩时的心肌细胞和血管平滑肌。窦房结和房室结的电活动取决通过慢通道的钙内流,因而维拉帕米对室上性快速性心律失常非常有效。 类似洋地黄,维拉帕米对伴房颤的WPW综合征病人可缩短不应期和增加心室反应,甚至产生室颤,因而不应给予此类病人。 有扩血管作用,并降低左心室心肌代谢需要,有抗心绞痛作用。 2.药代学 口服吸收良好,近90%,但生物利用度仅10%~22%,说明有明显肝“首过”代谢。呈二房室模型分布。T1/2-α为18~35min,消除T1/2170~440min。70%经尿排泄,16%粪排出。90%与蛋白结合。口服后电生理作用出现于2h,5h达高峰。静注维拉帕米,1~2min内出现效应,10~15min达高峰,维持6h。 3.适应证 静注用于阵发性室上性心动过速,伴或不伴结外途径;房颤或房扑伴快速心室率;由于冠状动脉痉挛引起的室性心率失常。口服用于与洋地黄合用,控制房颤或房扑的快速室率;肥厚性心肌病,如伴左心功能不全、病窦、显著房室结病变者不用。 4.禁忌证 病窦综合征,Ⅱ度或Ⅲ度房室阻滞,心源性休克,低血压(非心动过速所致),与心率无关的心力衰竭,疑洋地黄中毒。避免用于正在服用β阻滞剂、双异丙吡胺、利血平病人,也不用于WPW综合征伴房颤或房扑病人。 5.用法、剂量 静注首剂0.075mg/kg(总量不超过5.0mg),用5%葡萄糖20ml释稀,注射2min以上;如无效或无不良反应,10min后可重复1次上述剂量;仍无效,30min后可给0.15mg/kg一剂。针剂为每支5mg/2ml。口服为每次40mg,每6h一次;2~3天后,需要时渐增量至每次120mg,每6h一次。片剂为40mg/片。 6.不良反应 低血压,有时需用10%葡萄糖酸钙或氯化钙逆转,甚至需用儿茶酚胺;严重心动过缓,重度房室传导阻滞,有时需用异丙肾上腺素、阿托品、起搏器等;心力衰竭,诱发或加重;可有眩晕、恶心、呕吐、便秘等。 7.药物相互作用 维拉帕米可减少地高辛肾清除,增高其血浓度,合用时地高辛应减量;不宜与β受体阻滞剂合用,特别在充血性心肌病、心力衰竭、新鲜心肌梗死时,以防加重心肌抑制。应用维拉帕米前48h和以后24h内不宜与双异丙吡胺合用。 (十一)阿托品(Atropine) 1.药理作用 为阻断M-胆碱受体的抗胆碱药。药理作用多方面。能解除肠道、膀胱及血管平滑肌痉挛和刺激有关的括约肌;抑制汗腺、支气管及其腺体分泌;解除迷走神经对心脏的抑制,增快心率;散大瞳孔,使眼压升高;兴奋呼吸中枢。 2.药代学 口服吸收良好,但经肝“首过”代谢。心脏效应持续2h,其他全身效应可持续24h。 3.适应证 在心脏方面解除迷走神经张力所致窦缓,药物所致心动过缓(如洋地黄、吗啡等);治疗锑剂引起的阿-斯综合征;治疗有机磷中毒;各种内脏绞痛等。 4.禁忌证 前列腺肥大、幽门梗阻、青光眼。 5.用法、剂量 针剂每支为0.5mg或1mg或2mg(以上心脏病常用);尚有5mg及10mg(治疗有机磷中毒用)。皮下或肌注每次0.5mg;静注每次1~2mg,5%葡萄糖10~20ml稀释。口服:片剂为每片0.3mg,每次0.3~0.6mg,每6~8h一次。 6.不良反应 口干,眩晕、皮肤潮红、瞳孔扩大、心率增快、兴奋、谵语、惊厥等。原有前列腺肥大时可引起尿潴留。 (十二)三磷酸腺苷(腺三磷,Adenosinetriphosphate,ATP) 1.药理作用 ATP为一种重要的中间代谢物,参与多种重要生化途径,调节一系列生理过程,包括冠状动脉及体循环血管张力、血小板功能、脂肪组织分解等。 使A-H间期延长,延缓或阻滞房室结的前向传导,阻断折返环路以终止心动过速;房内传导时间、希浦系传导时间等无变化;此外还有较强的拟迷走神经作用,复律后可同时出现窦性停搏及(或)窦性心动过缓。 2.药代学 血浆清除迅速,约30s。作用快,药效消失也快。 3.治疗应用 用于室上性心动过速(维拉帕米无效时可试)。病窦综合征、严重窦缓禁忌;老年人慎用;有过敏史(本品为生物制品)不用。 针剂每支20mg-2ml或粉剂20mg,附磷酸缓冲液2ml。首剂20mg,用葡萄糖液稀释成5ml,5~20s静注,无效者,5min后可再入30mg,单剂量不超过40mg。应用心电图蓝测,观察血压变化和病人反应。 4.不良反应 本品有报道对室上速复律率较高(88.5%),但不良反应发生率也高(90.4%)。可有轻重不等全身不适、胸闷、头晕、头胀、四肢麻木、腹痛、恶心、面部潮红;一般1~2min后可自行缓解;可出现窦停搏、窦缓、Ⅰ~Ⅱ度房室传导阻滞、室性早搏、短阵室性心动过速、房早等;一般对血压影响不大。 (十三)苯妥英钠(Phenytoin,Dilantin,DPH) 1.药理作用 属ⅠB类抗心律失常药。在洋地黄中毒时可使房室传导时间和房室结不应期缩短,减少自律性,减小浦肯野纤维4相坡度。皮外,苯妥英钠可能降低心排血量,增加左室舒张末压,可能引起血压下降。抗癫痫,对大脑皮质运动区有高度选择性抑制作用;抗周围神经痛。 2.药代学 口服吸收慢,个体差异大,高峰血浓度出现在2~8h。充分药物作用出现在口服7~10天后。停药后作用仍可持续1周左右。静脉注射作用发生于5~20min。治疗血浓度10~20μg/ml,高于16μg/ml可能中毒。可于静脉负荷量后2~4h,取血测浓度以明确治疗浓度是否已达到。口服药物,1周后开始可测下次剂量前的谷浓度。蛋白结合率高,约90%。5%以原形自尿排出;主要在肝代谢,代谢慢,苯环被肝微粒体羟化,再与葡萄糖醛酸结合,经胆汁、尿排出。其清除取决于肝代谢能力,T1/2在成人一般为24h(20~30h),肝病时可延长。 3.适应证 本品为一种二线抗心律失常药,很少单独应用。目前主要用于洋地黄毒性反应引起的异位心律,如房性心动过速、房颤、房扑、室早、室性心动过速等。 4.禁忌证 伴完全性传导阻滞的室上性心动过速(非洋地黄所致);肝、肾功能衰竭。血浆蛋白低患者慎用,应适当减量。 5.用法、剂量 粉针剂每支0.1g或0.25g。静注每次100mg(注射用水5~10ml稀释),3~5min缓慢注射,每隔5~10min可重复,共3~4次。为维持治疗可改口服,每次0.1g,每日3~4次。 6.不良反应 静脉注射过快可引起低血压、休克、呼吸抑制、心动过缓、传导阻滞、心室颤动、心停搏,甚至猝死。注射速度每分钟不超过50mg,以防其发生。中枢神经反应有头晕、头痛、眼球震颤、运动失调、嗜睡、语言障碍。长期服用可发生恶心、呕吐、厌食、牙龈增生、皮疹、白细胞减少、全血减少或巨细胞性贫血(叶酸缺乏)、紫癜等。 7.药物引互作用 可诱导或抑制肝混合性功能氧化酶的药物均可改变DPH代谢。 与华法令等双香豆素口服抗凝药合用,彼此的血浓度均增高(服DPH,且需口服抗凝剂时,最好换苯茚二酮);阿司匹林、丙戊酸钠等取代血浆蛋白结合,可一过性增加DPH作用;异烟肼、安定药、三环类抑制剂等抑制肝代谢,也增加DPH血浓度,加强其作用,DPH可加强心得安作用。 (十四)异丙肾上腺素(喘息定,异丙肾,Isoproterenol,Isoprenaline,Isuprel) 1.药理作用 为一种强的合成拟交感胺的非选择性β受体激动剂(表22-5);增快心率及心肌收缩性;扩张肾及肠系膜血管,此外,也降低周围血管阻力;增加心排血量,轻度增加收缩压,但降低平均动脉压;对心脏组织的兴奋性和传导性一般增加;增加心肌氧耗量。松弛平滑肌,使变态反应性刺激后的组胺释放减少;松弛妊娠子宫。在人体的主要代谢作用为使游离脂酸稀放。临床作为支管扩张剂、心脏刺激剂以增加房室传导和抗休克药用。 2.药代学 口服吸收完全,但有明显的“首过”代谢。在小肠经硫化作用。T1/2为2.5h。静脉给药的代谢情况不同于口服或吸入。静脉注射后,66%以原形排出,其余游离或结合为3-间-甲基代谢物。口服后,排出的原形占6%~10%;3%~11%以主要结合型3-间-甲基异丙肾排出,其余80%为与硫酸结合的异丙肾形式。3-间-甲基异丙肾为一种非常弱的β肾上腺受体拮抗剂。舌下给药,于15~30min开始作用,持续45min至2h。 3.适应证 抗休克,特别当感染性休克伴有周围血管收缩时;Ⅲ度房室传导阻滞,包括在急性心肌梗死时;治疗哮喘。 4.禁忌证 急性心肌梗死心源性休克时因本品有增加心肌氧耗量作用,一般主张不用。伴血容量不足情况应先扩张血容量,再用异丙肾。 5.剂量、用法 抗休克,在初步扩张血容量后,用0.2~0.4mg异丙肾加入200ml溶液,静滴(每支1mg/2ml)。根据心率反应调整速率。高度房室传导阻滞,心率低于40次/min,0.5~1mg加入5%葡萄糖液200~300ml,静滴。轻者可10mg舌下含服,每日3次。每片10mg。 6.不良反应 心动过速;心律失常(室早、室性心动过速);心悸、头痛、头晕、面部潮红、肌肉震颤、恐惧等。为控制毒性必要时可用β受体阻滞剂。 7.药物相互作用 与其他拟交感胺药物(如肾上腺素等)、氨茶碱等合用可能增加其毒性。 (十五)钾盐 1.药理作用 体内钾大部分集中细胞内,是细胞内主要阳离子,参与细胞内渗透压和酸碱平衡调节、糖及蛋白质合成和能量代谢、神经冲动传导以及心肌和骨骼肌收缩等。心肌细胞内、外钾浓度对心肌的自律性、传导性和兴奋性都有影响。低血钾增加浦肯野纤维自律性,增加静止膜电位和复极速率,使机体对洋地黄敏感性也增加,可诱发多种心律失常;高血钾抑制心肌自律性、传导性和兴奋性。 2.药代学 正常成人自食物摄取钾,每日约2~4g,大部分自肠吸收。正常血钾浓度3.5~5mmol/L。钾离子很快进入细胞内,细胞外液中过量的钾离子迅速经肾由尿排出。 3.适应证 洋地黄中毒引起的阵发性心动过速,如房性心动过速伴房室传导阻滞、交界性心动过速和频发室性早搏;防治低血钾,补充电解质以维持平衡。 4.禁忌证 无尿、高血钾忌用;肾功能严重减退尿少时慎用;除洋地黄中毒外,传导阻滞者慎用。 5.用法、剂量 急诊常用的钾盐制剂有二:氯化钾或门冬氨酸钾镁。氯化钾常用10%氯化钾溶液,每支1g/10ml,含钾20mmol。静滴一般每次用10%~15%溶液10ml,加入5%~10%葡萄糖液500ml稀释,慢滴,溶液浓度一般不超过0.2%~0.4%;为治疗心律失常必要时浓度可加至0.6%~0.7%,即10%氯化钾10ml(或15%7ml)加入葡萄糖溶液200~300ml,在心电图监护下缓慢静滴,多数病例滴注1~2g可见效。滴注过程如心房率开始减慢,预示有效剂量已接近。心律失常控制后改口服制剂。 门冬氨酸钾镁注射液(Potassium magnesium aspartateinjection)为10%溶液,每支10ml含钾2.9mmol,还含镁1.75mmol。门冬氨酸参与柠檬酸循环和鸟氨酸循环,对细胞亲和力强,可作为钾离子载体而使钾离子重返细胞内,相当氯化钾1/4量的门冬氨酸钾,即可充分起治疗作用。10~20ml,加入5%或10%葡萄糖液250~500ml缓慢静滴。 6.不良反应 静滴过量时可出现疲乏,肌张力减低,反射消失,周围循环衰竭,心率减慢甚至心脏停搏。溶液浓度过大可引起局部剧痛、静脉炎。 (十六)镁盐 1.药理作用 镁和钾一样同是细胞内最主要的阳离子。人体镁47%分布细胞内,仅0.4%分布于血浆。在各种与能量有关的活动中,镁是ATP的一种辅因子,也是细胞膜Na+-K+-ATP酶的辅因子。低血钾时此酶活性降低,除非也补充镁,钾返回细胞内也受到限制。硫酸镁注射后可抑制中枢神经系统,松弛骨骼肌,有解痉、镇静、降颅内压作用,可用于惊厥、子痫、尿毒症、破伤风及高血压脑病等。 失钾利尿药过分应用,吸收不良综合征,慢性酒精中毒或其他产生低血钾条件,可致镁缺乏,一般为慢性和发展缓慢。 血镁急剧下降,临床可见于作为应激后,游离脂酸增高的结果,如撤停酒精、急性心肌梗死、心脏搭桥外科手术、暴露于极端寒冷中,应用肾上腺及氨茶碱的后果。洋地黄中毒也伴高发生率的低镁血症,常伴有严重心律失常,需补充镁盐以治疗。 2.药代学 正常血清镁浓度0.75~1.2mmol/L(或1.8~2.9mg/dl)。但即使血镁正常,有时镁盐治疗也有效。硫酸镁虽口服吸收,但治疗心律失常主要用静滴或肌注。 3.治疗应用 用与镁缺乏有关的快速性心律失常、阵发性房性心动过速或室性心动过速、洋地黄产生的心律失常、尖端扭转型室性心动过速。禁忌证为有致高血镁条件者如肾功能不全,心脏传导阻滞。洋地黄化病人小心应用。 硫酸镁常用为每支10%10ml,10%20ml或25%10ml。肌注用25%溶液,每次10ml。或以此量加5%~10%溶液10ml,以5%葡萄糖液10ml稀释后缓慢静注。也可用门冬氨酸钾镁溶液,能同时补钾盐。 4.不良反应 镁为心脏及中枢神经的抑制剂,静脉给药或肌注可产生血压下降,甚至心脏停搏;可产生室性早搏,或室性心动过速。毒性心电图表现包括P-R延长,QRS增宽。血清镁浓度高于2mmol/L可出现高镁血症的症状:出汗、面部潮红、低血压、深腱反射抑制、弛缓性麻痹、体温降低、心功能抑制、中枢神经抑制,甚至导致致命性呼吸抑制。可产生低血钙。 中毒治疗为立即静注10%葡萄糖酸钙10~20ml。钙盐可迅速对抗镁对中枢神经系统的作用。 5.药物相互作用 于洋地黄化病人,当镁中毒给予钙时可产生传导阻滞。当与其神经肌肉阻滞剂合用,可产生过分的神经肌肉阻滞。 五、血管扩张剂、其他降压药、抗心绞痛药近年在心血管急诊应用相当广泛的一类药物为血管扩张剂,常用于治疗高血压、急性和慢性心力衰竭、心绞痛、瓣膜疾病等。血管扩张剂根据其主要作用部位可区分为三大类:有些扩张动脉为主,直接松弛血管平滑肌,或激动血管壁α受体;有些主要扩张静脉;还有些均衡扩张动脉和静脉(表22-9)。 表22-9 常用血管扩张剂分类——根据其作用部位
高血压特征为周围血管阻力增加,直接作用于血管平滑肌的药物使阻力血管松弛而迅速降低血压。血管扩张剂治疗心力衰竭的作用机制一方面通过扩张静脉,增加静脉容量,减少回心静脉血量,降低肺毛细血管压和左室舒张末期压(前负荷),从而减轻肺充血;另一方面,也通过扩张小动脉,减轻外周血管阻力,从而减轻后负荷,改善左心室泵血功能,增加心搏量及心排血量,使左室舒张期容量减少,肺毛细血管压降低,从而心力衰竭好转。血管扩张剂减轻前、后负荷,也减少心肌氧消耗,有利改善心肌缺血(图22-2)。
图22-2 血管扩张剂治疗心衰的机理 血管扩张剂能诱发或加剧严重心力衰竭患者的低血压,而使其应用受限制。血管扩张剂的效应取决其剂量。一般分三个阶段。小剂量时心排血量增加,肺毛血管压降低而动脉压很少变化;如滴注速度加快,在进一步增加心排血量及降低肺毛血管压同时,动脉压也开始下降;如再增快速度,则心排血量、肺毛血管压及动脉压均下降,严重时甚至可危及生命。因此多主张治疗心衰时采用小剂量以发挥其治疗效果和避免量过大。应用时必需遵循两项原则:①只用于伴肺充血、肺毛血管压力增高者,当后者低于2.0~2.4kPa(15~18mmHg)(临床估计,肺底无啰音),不再应用这类药物;②使动脉压保持在生理范围内,一般收缩压不应低于13.3kPa(100mmHg)。 (一)硝普钠(Nitroprusside sodium) 1.药理作用 为一种强力短效血管扩张剂,直接使小动脉及静脉平滑肌松弛,降低周围血管阻力及使静脉贮血。由于血压下降,可引起轻至中度心动过速,对心肌梗死和心力衰竭可改善心排血量。 2.药代学 仅静脉给药。1~2min内起效,作用持续5~10min。一分子硝普钠释出5分子氰化物离子,可与红细胞及组织的巯基结合,形成氰化物,后者于肝转化为硫氰盐。硝普钠半减期极短,约几秒钟;而硫氰盐半减期为7天,几全部经尿排泄。 3.适应证 各种高血压危象,需迅速降压,如高血压脑病、急进型高血压、急或慢性肾小球肾炎或急性左心衰竭合伴高血压急诊、颅内出血、嗜铬细胞瘤、主动脉夹层动脉瘤;急性心肌梗死时的心源性休克伴血管收缩状或左心衰竭;其他原因所致左心衰竭。 4.剂量、用法 硝普钠为水溶粉剂,每支50mg,用5%葡萄糖液溶解(其他溶液可能产生毒性产物)。为避免开始血压下降过快,宜先静点5%葡萄糖液,调节速度(8滴/min开始),再将新鲜溶好的25~50mg加入500ml溶液中。从15μg/min开始(伴高血压者可自25μg/min开始),每3~5min监测血压,调整滴速,直至肺毛血管楔嵌压降至正常,而动脉血压在13.3kPa(100mmHg)以上。如无血液动力学监测,在血压增高者,速度为25~400μg/min,血压正常者为25~150μg/min。对硝普钠的通常反应,血压立即下降30%~40%。对心衰病人,注意使血压下降不超过2.67kPa(20mmHg),心率增加不超过20次/min。 硝普钠水溶液不稳定,应临用前新鲜配制溶液。遇光易降解为铁氰化钠和氰化物。使溶液颜色变深褐,故滴注过程所用滴器,滴管均应避光(可用黑布、黑纸或银纸包遮)。治疗时间长,特别肾功能衰竭者应监测血硫氰盐浓度(毒性开始于50~100μg/ml)。 5.不良反应 滴注过快可产生恶心、呕吐、烦躁不安、头痛、头晕、胸骨后不适、腹痛、肌肉颤搐等;也可产生皮肤潮红、精神症状、减慢或中止滴注可迅速好转。用药时间长,硫氰盐蓄集产生中毒症状,如手足抽搐性痉挛、缺氧综合征。可引起进展迅速的甲状腺功能减退,明显乏力、恶心、低血压甚至死亡。可产生变性血红蛋白,维生素B12缺乏,乳酸性酸中毒。硫氰盐可被透析消除。羟钴胺(Hyhroxycobalamine)也可用于治疗中毒。 (二)酚妥拉明(苄胺唑啉,Phentolamine,Regitine) 1.药理作用 为一种α受体阻滞剂。对突触前受体(α1)和突触后受体(α2)均有强的阻滞作用。对心肌有直接的正性肌力和变时性作用;对血管壁平滑肌还有直接松弛作用,可降血压。对胃肠道还有组胺样作用。 血液动力学效应似硝普钠,降低小动脉张力,也减低静脉张力,增加静脉容量,降低增高的左室舒张末压;降低动脉压,使降低的心排血量明显增高。易引起心动过速,加上正性肌力作用,可增加正肌氧耗量。静滴5min达作用高峰,作用持续15~30min。 2.治疗应用 适应证为预防和治疗嗜铬细胞瘤高血压危象(术前准备或手术时);服单胺氧化酶抑制病人的高血压危象;抗休克,当有过分血管收缩时,尤其当肺毛血管楔压大于2.67kPa(20mmHg)或中心静脉压大于1.96kPa(20cmH2O);难治性心力衰竭;肾上腺素或多巴胺等缩血管药漏出血管外,可作皮肤浸润,以预防坏死;嗜铬细胞瘤诊断(酚妥拉明试验)。老年人、溃疡病患者禁用。 针剂每支10mg/1ml。10mg加入5%葡萄糖液50~100ml,以0.1~1mg/min速率静滴。口服每片25mg。 3.不良反应 静脉用药可引起窦性心动过速或快速性心律失常,心绞痛发作,头晕、恶心、面部潮红;严重者可有低血压;大剂量可产生鼻堵、腹泻、溃疡活动。 4,药物相互作用 可与去甲肾上腺素、多巴胺等合用,以治疗休克;可与心得安合用,治疗嗜铬细胞瘤高血压。宜待酚妥拉明作用过后应用洋地黄制剂。 (三)硝酸盐类(Nitrates)急诊常用的有硝酸甘油(Nitroglycerin,GTN),二硝酸异梨醇酯(消心痛,Isorbide nitrate,Sorbitrate,Isoket),单硝酸异梨醇酯(Isorbide-5-mononitrate,Elantan)。 1.药理作用 硝酸盐类松弛血管壁平滑肌,特别是毛细血管后的血管,包括大静脉。增加外周血池,减少回心血量,减轻左室舒张末压;也轻度降低动脉压力,扩张冠状动脉,有利减少心肌氧耗量;此外尚能促进侧支循环,增加缺血区的血流量,以缓解心绞痛,也用以治疗心力衰竭。 硝酸盐类对其他平滑肌也有松弛作用,可缓解幽门痉挛、胆绞痛、肾绞痛等。 2.药代学 硝酸甘油口服,因100%的首过肝代谢而无效。可自口腔粘膜和皮肤吸收,但也迅速被肝代谢。T1/21~2min。少数资料提示硝酸盐反覆应用可使循环效应产生耐受性(动物可发生)。骤停药可能导致血管收缩。 二硝酸异山梨醇酯口服后,20%~70%经肝“首过”代谢为单硝酸脂,后者也有扩血管作用。T1/2:消心痛为0.5h;2-单硝酸异山梨醇酯为1.5h;5-单硝酸异山梨醇酯为5h(4~6h)。5-单硝酸代谢产物吸收慢,半减期长,可产生较恒定的效应,有异于硝酸甘油。由肾排泄的为原形的药物部分,为灭活的代谢产物。 3.适应证(静脉用药) 左心衰竭(尤其急性心肌梗死所致);急性心肌梗死伴发严重的心绞痛;严重心绞痛,口服抗心绞痛药效差;外科过程中产生可控制的低血压。 4.禁忌证 过敏体质(对硝酸盐类过敏史);低血压或未纠治的低血容量(可产生严重低血压,器官灌流不足,甚至血栓形成);肺毛细血管楔压正常或降低的患者;颅内压增高(如颅脑外伤、脑出血等);缩窄性心包炎或心包压塞。 5.用法、剂量 硝酸甘油片剂为每片0.5mg或0.6mg,舌下含;注射剂为1mg/1m1或50mg/10ml(Tridil)。一支(1mg)临用前以5%~10%葡萄糖液100~200ml稀释后静滴,开始剂量5~10μg/min,每隔5min可增加剂量,最大量不超过200μg/min。一般剂量0.6~12mg/h。有效后,应缓慢减量,不应骤停,防心绞痛复发。 经皮贴剂为每贴含硝酸甘油为0.5、5、10、15mg不等。每24h一贴,贴天胸腹部皮肤。 5-单硝酸异山梨醇酯(Elantan)片剂每片20mg或40mg。每次20mg~40mg,每日3次。 6.不良反应 低血压伴反射性心动过速,静脉用药时易有此作用,如血压降低明显,应暂中止滴注,抬高肢体,很快消失。出现正铁血红蛋白血症,当硝酸甘油剂量超过500μg/min,可致紫绀;正铁血红蛋白血浓度>1.5%,也可出现紫绀。用药过程如出现紫绀,应减量或中止滴注,必要时给予美蓝,2mg/kg,10min内静脉注射。头痛常见,此外可有心悸、心动过速、头晕、焦虑不安、胸骨后不适、肌肉搐搦、腹痛等。 7.药物相互作用 不宜与硝普钠等其他扩血管药合用;可与β受体阻滞剂或钙拮抗剂合用。静脉用药时,应停用其他硝酸盐类药物。 (四)巯甲丙脯酸(Captopril,Capotan) 1.药理作用 为一种转化酶(即激肽酶Ⅰ)竞争性口服抑制剂,抑制血管紧张素转化酶活性,降低血管紧张素Ⅱ(有强烈收缩血管作用),舒张小动脉;也抑制内源性缓激肽降解;抑制醛固酮形成和抗利尿激素分泌,对各类型高血压均有明显降压作用;对高肾素和正常肾素和正常肾素型高血压降压最明显,对低肾素型高血压加用利尿剂后降压也明显;由于扩张小动脉、小静脉,减轻心室前、后负荷,尤其是后负荷,从而改善心脏功能。 2.药代学 口服吸收迅速,1h达血浓度高峰,一般吸收70%,食物可降低药物吸收率至30%。60%以原型自尿排出,余下30%代谢为灭活性产物。蛋白结合率30%;T1/2为4h。肾功能损害时蛋白结合减少,半减期延长。 3.治疗应用 适用于治疗常规疗法效差的严重高血压(各种类型);常规方法疗效差的慢性难治性心力衰竭。过敏体质者忌用。 每片为25mg、50mg或100mg。治疗高血压时每次25mg,每日3次(饭前服用);渐增量至每次50~100mg。每日最大量为450mg。治疗心力衰竭从小剂量6.25~12.5mg开始,每日3次。效差病例可加利尿剂。 4.不良反应 常用有皮疹、发热、关节痛、搔痒、味觉障碍、消化道症状;长程用药个别可发生蛋白尿、膜性肾小球病变或肾病综合征;粒细胞缺乏症、中性细胞减少,减量或停药后上述副反应可消失或避免。 (五)降压嗪(氯甲苯噻嗪唑,低压唑,Diazoxide,gyperstat) 1.药理作用 为一种非利尿性噻嗪类。直接松弛动脉平滑肌,降低周围血管阻力,使血压急剧下降。增快心率,反射性使心排血量增加。初始,肾血流量下降,以后增加。抑制胰脏β细胞分泌胰岛素,可产生暂时性血糖增高,通常12h内作用消失。可产生钠、水潴留。 2.药代学 分布容积0.2L/kg,与蛋白结合率为90%~95%。肾功能不全时结合率减少。本品可通过胎盘。T1/2为20~40h(成人),55%~60%被代谢,其余尿排出。静脉注射,血压下降于1~5min最显著,随后10~20min血压相对迅速回升,降血压作用持续2~12h。口服100%吸收。 3.治疗应用 用于高血压危象(高血压脑病、急进型高血压),此外可作为升血糖药,治疗胰岛细胞瘤、糖元累积症、幼儿特发性低血糖症引起的低血糖。 禁用于嗜铬细胞瘤,与单胺氧化酶抑制剂反应有关的高血压危象,继发于主动脉缩窄或动静脉分流引起的高血压,合并心力衰竭、缺血性心脏病或糖尿病的高血压,对噻嗪类药物过敏者。妊娠、肾功能不全慎用。 针剂每支300mg,附专用溶剂20ml。治疗高血压危象,静注,单剂75~150mg(1~3mg/kg,最大量150mg),卧位快速静注或小壶入,心避免与血浆蛋白结合;必要时5min后重复1次剂量或静滴5mg/kg。 4.不良反应 常见的严重不良反应为浮肿、心衰加重(重复用药易有)、低血糖。不常见的严重不良反应为低血压伴心动过速,心绞痛,心肌梗死、尿素氮增高。可出现一时性脑缺血,发热感,头痛、恶心、失眠、便秘、腹部不适等。治疗严重低血压有时可用多巴胺,心动过速用心得安。 5.药 ■[此处缺少一些内容]■ 技亮靠晌?.25mg,1~2h后如无过分血压下降可增量。 4.不良反应 一般剂量可引起鼻塞、乏力。较大剂量(>0.5mg/d)可引起嗜睡、体重增加、阳萎、腹泻等;可引起帕金森综合征、精神忧郁症、溃疡病活动出血;妊娠期应用可增加胎儿呼吸系统合并症。 5.药物相互作用 与洋地黄合用,可增加洋地黄毒性,洋地黄也增加利血平的心脏作用,可发生室性快速性心律失常或心动过缓。与奎尼丁合用可增加心肌抑制和降压作用。与利尿剂或其他降压药合用,可增强降压效应。利血平降压作用可被拟交感胺类(如麻黄碱或三环抗忧郁剂)所拮抗,胍乙啶减弱其降压作用和产生心动过缓或精神抑郁。麻醉药显著增强利血平降压作用,手术前两周应停本品,或诱导麻醉前预先用阿托品防止过度心动过缓。与单胺氧化酶抑制剂合用可突然血压升高或严重忧郁症。 六、抗凝药、溶栓药(一)肝素 1.药理作用 是一种粘多糖硫酸酯,其结构中所含磺胺基有强负电荷,是抗凝血活性的有效基团。肝素有多方面的作用。 (1)抗凝血:对凝血链锁反应的多个环节,血小板粘附、聚集,以及纤维蛋白溶解系统均有影响。肝素的抗凝活性是由于它与蛋白质,尤其凝血因子相互作用而引起。肝素需抗凝血酶Ⅲ为辅因子,凝血酶及凝血因子Ⅸ、Ⅹ、Ⅺ等,都是具有以丝氨酸为活性中心的蛋白水解酶。肝素与抗凝血酶Ⅲ的赖氨酸残基结合,发生空间构象改变,使它易于与活性丝氨酸部位反应,因而抑制上述凝血因子的促凝活性,主要抑制凝血酶和激活的凝血因子Ⅹ。由于抑制了在凝血机制中占中心位置的激活的凝血因子Ⅹ,使凝血酶原不能转为凝血酶;由于也抑制已形成的凝血酶活性,使纤维蛋白原不能转变为纤维蛋白,使凝血时间延长。肝素也抑制凝血酶对Ⅷ、Ⅴ、Ⅷ因子的激活,血小板第3因子释放等方面的作用。肝素也抑制纤维蛋白所致的血小板聚集。 (2)激活脂蛋白脂肪酶:促使血脂蛋白转运,脂血廓清。 2.药代学 口服无效,必需注射。静滴部分被血小板第4因子中和。主要在肝代谢(80%),休克时肝血流量减少,代谢减弱。20%以原型尿排出。T1/2依赖于剂量,小剂量时(<5000IU,静滴)约为1h;较大剂量时2~6h。不通过胎盘,不自乳汁排泄,可用于妊娠。 3.治疗应用 肝素抗凝作用迅速,半减期短,常用于短期内需抗凝或口服抗凝剂之前。 适应证为治疗和预防血栓形成和栓塞,如严重不稳定型心绞痛而预防心肌梗死;深静脉炎,肺栓塞,肢体动脉栓塞等;弥漫性血管内凝血;心脏外科手术体外循环。禁忌证有出血素质或凝血障碍患者,活动性溃疡病,新创口未愈者,产后或先兆流产者,休克,感染性心内膜炎,严重肝、肾功能不全及恶性高血压患者。糖尿病患者慎用,血小板明显减少患者应减量,酸中毒者应先纠正酸中毒。阿司匹林、链激酶等避免与肝素合用。 国内针剂每支12500IU(1ml相当100mg)。负荷量为1mg/kg(或5000IU),静注或加入5%~10%葡萄糖液或生理盐水100ml滴注,每分钟20~30滴。维持量用1000~1500IU/h,或者每6h静滴(最好用输液泵)0.5mg/kg。预防用低剂量可以5000IU深部皮下(腹壁或骼嵴)注射,每8~12h一次。不宜肌注,因可造成注射部位血肿。还必须根据病情、病期、有无出血症状及实验室监测随时调整剂量。具体剂量应个体化。 凝血时间(试管法)为实用监测方法,可床旁进行。给药前测,下次给药前1h重复,使凝血时间控制在正常值的2~3倍(20~30min),正常值为8~12min。活化部分凝血活酶时间(APTT),正常值约35s,做为剂量指标宜控制在正常值的1.5~2.5倍(即60~80s)。凝血时间大于30min,或APTT大于100s则表示已过量。改口服抗凝药时,应有3~5天重叠。 4.不良反应 自发性出血,为主要的并发症,往往因过量或存在禁忌证,宜监测以避免。血小板减少(可逆性),偶有过敏反应,有荨麻疹、鼻炎、结合膜炎、发热等。长期使用患者,可发生暂时性秃发、骨质疏松等。 当肝素引起出血症状,或存在禁忌,需迅速中止其作用时,可用鱼精蛋白(Protaminesulfate)中和,1%鱼精蛋白5ml可中和肝素50mg(缓慢静注)。如最后一次肝素注射已2h,鱼精蛋白用量可减半。如因心脏手术、血透析,需迅速中和肝素,鱼精蛋白量可为肝素的1.5~2倍。大剂量鱼精蛋白本身可引起出血、过敏反应等,甚至危及生命。 5.药物相互作用 阿司匹林及其他水杨酸制剂给予用肝素治疗的病人,可能引起出血。口服抗凝药轻度增加肝素作用。抗组胺药、洋地黄、奎尼丁、青霉素、四环素等抑制肝素的抗凝作用。 溶血栓治疗是指用药物(激活剂)激活纤维蛋白溶解系统,使血浆素原转变成大量血浆素,后者引起纤维蛋白降解,从而加速已形成的血栓溶解。溶血栓治疗可使血块迅速、完全地溶解,但出血并发症发生率也较高。目前用于临床的主要有链激酶、尿激酶,尚在研究中的组织型血浆素原激活剂(TPA)将成为有前途的药物。 (二)链激酶(Streptokinase,SK) 1.药理作用 为一种间接的血浆素原激活剂(由β-溶血性链球菌所产生的非酶蛋白质)。它与人血浆素原或血浆素形成复合物后具有活性。循环复合物渗入血栓,并激活吸附、沉积在血栓中的血浆素原,引起血栓内在性溶解;循环中所产生的血浆素和血浆中的抗血浆素结合,在血栓形成部位释放,产生血栓的外源性溶解。SK是一种异体蛋白,可以引起免疫反应而降低药物效应,并引起过敏反应。既往曾有链球菌感染的患者,体内几乎均存在抗链球菌激酶抗体,故首次剂量必须超过溶栓的需要量以中和这种抗体。 2.药代学 T1/2为10~12min。 3.适应证 肺栓塞;深部静脉血栓形成;周围动脉栓塞;急性心肌梗死,症状开始6h内;动静脉瘘血栓形成(血透析病人)。 4,禁忌证 绝对禁忌证为活动性内出血;新近发生的脑血管意外、脑肿瘤(2个月内),中度的凝血机制障碍、血小板缺陷或出血素质。相对禁忌证为外科大手术、创伤,或创伤性检查后未满10天;未控制的严重高血压;心房颤动(可能促发脑栓塞);妊娠或产后未满10天;心、肺复苏后伴肋骨骨折;原有内科出血条件者,如支气管扩张,严重的肝、肾功能不全,脓毒性血栓静脉炎。 5.用法、剂量 开始治疗前应测定凝血时间、凝血酶时间、活化部分凝血激酶时间、凝血酶原时间、血红蛋白、血小板计数、血球积压,以除外凝血障碍及作为以后监测的基准。 粉剂每瓶100000或600000IU。静滴时150万IU,60min内持续滴注,监测上述指标以调整剂量,使凝血酶时间延长至正常的2~4倍。开始治疗前如已用肝素或口服抗凝药,需等APTT或凝血酶原时间恢复后再开始本药治疗,用本药后需再用肝素治疗以预防血栓形成再发。 6.不良反应 (1)出血:为最常见的并发症。严重者需中止治疗,发生率约25%。尽量减少静脉穿刺次数,避免肌肉注射或动脉取标本,不同时使用非类固醇抗类药或口服抗凝药,以减少出血的发生。出血处理,一般终止滴注,溶解活性即可中止。如出血严重,应输鲜血,或新鲜冰冻血浆,有时需用氨已酸(EACA)或氨甲苯酸(PAMBA)以拮抗血浆素原。如静脉穿刺部位持续渗血可用浸有EACA的止血棉按压止血。 (2)过敏反应:用SK治疗者发生率约15%。包括荨麻疹、潮红、头痛,偶发生支气管痉挛、低血压。可用氢化考的松静脉注射(100mg)。为预防其发生,可给药前30min肌注非那更25mg,或静注地塞米松2.5~5mg。 (3)发热、发生率约30%。 (三)尿激素(Urokinase,UK) 1.药理作用 是一种由肾细胞合成的蛋白水解酶,为血浆素原的直接激活剂、人肾组织培养中含有大量以无活力的前体形式存在的尿激酶,通过蛋白水解作用而形成具活力的尿激酶,低分子系列可作为临床溶栓药。人尿提取的高、低分子系列可作为溶栓药、尿激酶直接使血浆素原转变为血浆素,对纤维蛋白原或其他血浆蛋白有溶解作用。 2.药代学 T1/2为12~16min. 3.治疗应用 适应证、禁忌证均同SK。粉针剂每瓶分别为6000、60000、250000IU等。负荷量为40万IU/min,静脉注射(10min),以后以40~60万IU于1~2h内静滴。UK目前价格昂贵。 4. 不良反应 也可引起出血、发热,但罕引起过敏反应,此点不同于SK。 (四)组织血浆素原激活剂(Tissueplasminogen actirator,t-PA) 为一种血浆素原的直接激活剂,与纤维蛋白结合的亲和力很强,大大超过尿激素。t-PA与血栓内的纤维蛋白结合成复合体,作用于血浆素原转变为血浆素而溶解新鲜的纤维蛋白,t-PA只引起局部的溶纤而不产生全身溶栓状态,此为前述两者所不及。t-PA主要来自血管壁,由内皮细胞合成,并不断释放。1983年自人黑色素细胞瘤细胞株中找出携带t-PA的基因,通过DNA重组技术,在大肠杆菌中进行表达后,能大量生产t-PA。t-PA不具抗原性,不会引起过敏反应,生物半减期短暂,有利于溶栓失败者及时进行冠状动脉旁路搭桥和冠状动脉形成术,为很有前途的溶栓药物。治疗应用的适应证同SK。剂量10mg于10min内静注;继以第1h输入50mg,第2h40mg。 (游凯) 参考文献[1] Pentel P,et al: Drug therapyfor cardiac emergencies:pharmacokinetic consideration.In: scheinman MM(ed):Cardiac Emergencies.p288,Saunders. philadelphia. 1984 [2] Goldberger E(ed):Teatment ofCardiac Emergencies 4th ed.p323,Mosby,St.Louis. 1985 [3] Leier CV(ed):CardiotonicDrugs.A clinical Survey pp85,199,Marcell Dekker.New York. 1982 [4] Ewy GA,Bressler R(eds):Cardiovascular Drugs And the Management of HeartDisease.p57,69,95,103,157.Raven. New York.1982 [5] Conh CR(ed): Cardiac DrugTherapy.Davis.philadelphia.1984 [6] Gould LA(ed:) Drug Treatmentof Cardiac Arrhythmias.Futura.Mount Kisco.1983 [7] 陈新谦等(主编):新编药物学,第12版。人民卫生出版社,1985 [8] Bochner F et al(eds):Handbook of Clinical Pharmacology.2nd ed .Little Brown.Boston.1983 [9] British National FormularyNo.9 London.1985 [10] Gillies Hc,et al(eds):ATexbook of Clinical pharmacology.2nd ed. Hodder and Stoughton.London 1986 [11] Gilman AG,Goodman LS,etal(eds): The pharmacological Basis of the Therapeutics.7th edp716,1338.MacMillan.New York ,1985 [12] Laffel GL et al:Thrombolytic Therapy : a new strategyfor the treatment of acute myocardial infarction.N Eng1 J Med 1984; 311:710,770 第四篇 呼吸系统疾病急诊第23章 急性呼吸衰竭与成人呼吸窘迫综合征第一节 急性呼吸衰竭的诊治当人体的气体交换发生严重障碍不能维持正常的氧合功能,不能排出代谢所产生的二氧化碳时,即为呼吸衰竭。它表现为严重的低氧血症伴或不伴有高碳酸血症。因此呼吸衰竭是一种功能失常的病理生理学过程,并非是一种独立的疾病。可以引起呼吸衰竭的疾病很多,而呼吸衰竭常能危及患者的生命,从事急诊医学专业的医务人员应当熟悉它的临床表现以便及时诊断,正确救治。由于呼吸衰竭并没有显着特征性的症状或体征,它的诊断很大程度要依靠动脉血液气体分析测定。一般来说,当一成年人,位于海平面,呼吸空气,在静息状态下,若动脉血氧分压(PaO2)低于8.0kPa(60mmHg),二氧化碳分压(PaCO2)正常或低于正常时即为低氧血症型或Ⅰ型呼吸衰竭;若PaO2小于8.0kPa,PaCO2大于或等于6.67kPa(50mmHg)时即为高碳酸血症型或Ⅱ型呼吸衰竭。 呼吸衰竭又因起病的急缓,分为急性或慢性呼吸衰竭。急性呼吸衰竭在数秒或数小时内迅速发生。呼吸功能障碍在数日或更长时间内缓慢发展,机体内相应产生一系列代偿性的代谢改变如血碳酸氢盐增高等即为慢性呼吸衰竭。本章只介绍急性呼吸衰竭的诊治要点。但也应注意到在实际临床工作中,经常会遇到在慢性呼吸衰竭的基础上,由某些激发因素,又发生急性呼吸衰竭。 一、急性呼吸衰竭的病理生理学改变 呼吸衰竭的病理生理学基础在于气体交换的障碍,包括四个主要环节(参阅第3章)。 (一)肺泡通气不足 指单位时间内新鲜空气到达肺泡的气量减少。由于每分钟肺泡通气量(
(PAO2,PB和PH2O分别表示肺泡气氧分压,大气压和水蒸气压力,FiO2代表吸入气氧分数,R代表呼吸交换比值)。由已测得的PaCO2值,就可推算出理论的肺泡气氧分压值。如PaCO2为9.33kPa(70mmHg),PB为101.08kPa(760mmHg),37℃时PH2O为6.25kPa(47mmHg),R一般为0.8,则PAO2理论值为7.18kPa(54mmHg)。假若PaCO2的升高单纯因 又如当测得的PaO2的下降明显超过理论上因肺泡通气不足所引起的结果时,譬如上述患者实测得PaO2为4.0kPa(30mmHg),则应考虑存着除肺泡通气不足以外的其他病理生理学变化。在实际临床工作中,单纯因肺泡通气不足引起呼吸衰竭不多见。 (二)通气/血流灌流(
图23-1 通气/血流灌注失调
图23-2 提高吸入氧浓度不能纠正因通气/血流比例失调所致低氧血症 (三)肺内分流量增加 在某些疾病引起的呼吸衰竭如肺水肿、成人呼吸窘迫综合征(ARDS)中,
(四)弥散功能障碍 已如前述,由于人体弥散功能的储备巨大,虽是发生呼吸衰竭病生理改变的原因之一,但常需与其他三种主要的病理生理学变化同时发生,参与作用使低氧血症出现。 总之,不同的疾病发生呼吸衰竭的途径不全相同,经常是一种以上的病理生理学改变的综合作用。 二、急性呼吸衰竭的病因 可以引起低氧血症和高碳酸血症的疾病很多,多数是呼吸系统的疾患,但也常因肺外其他系统疾病引起。 (一)各种导致气道阻塞的疾病 急性病毒或细菌性感染,或烧伤等物理化学性因子所引起的粘膜充血、水肿,造成上气道(指隆突以上至鼻的呼吸道)急性梗阻。导物阻塞也是一项可以引起急性呼吸衰竭的原因。 (二)引起肺实质浸润的疾患 感染性因子引起的肺炎是此类病中主要疾患。误吸胃内容物,淹溺或化学毒性物质以及某些药物也可引起严重肺实质炎症而发生急性呼吸衰竭。 (三)肺水肿 ①各种严重心脏病、心力衰竭引起的心源性肺水肿。②非心源性肺水肿,有人称之为通透性肺水肿(permeability pulmonaryedema),如急性高山病,复张性肺水肿。成人呼吸窘迫综合征(ARDS)为此种肺水肿的代表。此类疾病可造成严重低氧血症。 (四)肺血管疾患 肺血栓栓塞是可引起急性呼吸衰竭的一种重要病因。 (五)胸壁胸膜疾患 如胸壁外伤、自发性气胸或创伤性气胸、大量胸腔积液等均有可能引起急性呼吸衰竭。 (六)神经肌肉系统疾患 即便司气体交换的肺本身并无病变,因神经或肌肉系统疾病造成肺泡通气不足也可发生呼吸衰竭。如安眠药物或一氧化碳中毒,呼吸中枢抑制。或颅脑损伤、脑炎、脊髓外伤使呼吸肌麻痹或呼吸衰竭。也可因多发性神经炎、脊髓灰白质炎等周围神经性病变,或因多发生肌炎、重症肌无力等肌肉系统疾病,造成肺泡通气不足而呼吸衰竭。 三、急性呼吸衰竭的临床表现 因低氧血症和高碳酸血症所引起的症状和体征是急性呼吸衰竭时最主要的临床表现。由于造成呼吸衰竭的基础病因不同,各种基础疾病的临床表现自然十分重要,需要注意。 (一)低氧血症 神经与心肌组织对缺氧均十分敏感,低氧血症时常出现中枢神经系统和心血管系统功能异常的临床征象。如判断力障碍、运动功能失常、烦躁不安等中枢神经系统症状。缺氧严重时,可表现为谵妄,癫痫样抽搐,意志丧失以致昏迷、死亡。在心、血管方面常表现为心率增快、血压升高。缺氧严重时则可出现各种类型的心律紊乱,进而心率变缓,周围循环衰竭,四肢厥冷,甚至心脏停搏。 肺泡缺氧时,肺血管收缩,肺动脉压升高,使肺循环阻力增加,右心负荷增加,乃是低氧血症时血流动力学的一项重要变化。 缺氧患者的呼吸系统表现也是一项重要的临床征象。患者表现为呼吸困难,呼吸频率可增速,鼻翼煽动,辅助呼吸肌肉运动增强,呼吸节律紊乱,失去正常规则的节律。缺氧严重,中枢神经和心血管系统功能严重障碍时,呼吸可变浅、变慢,以至呼吸停止。 当PaO2低于6.67kPa(50mmHg)时,患者口唇粘膜、甲床部位出现紫绀。但因患者血红蛋白含量、皮肤色素和心功能状态等因素影响以及受观察者鉴定能力的限制,紫绀虽是一项可靠的低氧血症的体征但不够敏感。 (二)高碳酸血症 由于急性呼吸衰竭时,二氧化碳的蓄积不但程度严重而且发生时间短促,因此产生严重的中枢神经系统和心血管功能障碍。临床表现为头痛,反应迟钝,嗜睡,以至神志不清,昏迷。扑翼样震颤也是二氧化碳蓄积的一项体征。二氧化碳蓄积引起的心血管系统的临床表现因血管扩张或收缩程度而异。如多汗,球结膜充血水肿,颈静脉充盈,周围血压下降等。 (三)其他重要脏器的功能障碍 严重的缺氧和二氧化碳蓄积可以影响或加重肝、肾或胃肠功能障碍。临床上将出现黄疸、肝功能异常;尿中可出现蛋白、血细胞或管型,血液中尿素氮、肝酐含量增高;也可能出现呕血、黑便等由应激性溃疡造成的消化道出血等。 实际上,急性呼吸衰竭常与其他重要脏器的功能同时或先后出现,近来乃有多脏器功能衰竭(MOF)的概念出现,并引起临床工作者尤其是从事急救医学工作者的重视。 (四)引起呼吸衰竭基础疾患的临床症状与体征 这些基础疾患的特征常与上述低氧血症和高碳酸血症的临床表现同时并存。如感染时的畏寒、高热,肺炎时的咳嗽、胸痛等。应当及时辨认,以便采取针对性的治疗措施。 (五)水、电解质和酸碱平衡的失调 因严重低氧血症和高碳酸血症几乎均伴随着酸碱状态的失常。如缺氧而通气过度可发生急性呼吸性碱中毒;急性二氧化碳潴留可表现为呼吸性酸中毒。严重缺氧时无氧代谢引起乳酸堆积,肾脏功能障碍使酸性物质不能排出体外,二者均可导致代谢性酸中毒。代谢性和呼吸性酸碱失衡又可同时存在,表现为混合性酸碱失衡(参见第7章)。 与酸碱平衡失调的同时,将会发生体液和电解质的代谢障碍。在诊断和处理急性呼吸衰竭时均应予以足够的重视。 四、急性呼吸衰竭的诊断 一般说来,对存在着可能发生急性呼吸衰竭基础病因的患者,如胸部外伤或手术后、严重肺部感染或重症革兰阴性杆菌败血症患者等,当密切注意其呼吸、循环和中枢神经系统的表现,及时做出呼吸衰竭的诊断是可能的。但对某些急性呼吸衰竭早期的患者或低氧血症、二氧化碳蓄积程度不十分严重时,单依据上述临床表现做出诊断有一定困难。动脉血气分析的结果直接提供动脉血氧和二氧化碳分压水平,可作为诊断呼吸衰竭的直接依据。因此,不能否认血气分析在呼吸衰竭诊断上的重要地位。 应当强调的是不但要诊断呼吸衰竭的存在与否,尚需要判断呼吸衰竭的性质,是急性呼吸衰竭还是慢性呼吸衰竭基础上的急性加重,更应当判别产生呼吸衰竭的病理生理学过程,明确为Ⅰ型或Ⅱ型呼吸衰竭,以利采取恰当的抢救措施。 在诊断和紧急处置的过程中,应当尽快鉴定产生呼吸衰竭的基础病因,否则有可能患者经氧疗或机械通气后因得到足够的通气量维持氧和二氧化碳分压在相对正常的水平,若基础病因未被发现与去除,仍不能脱离再次发生呼吸衰竭的威胁。 五、急性呼吸衰竭的处理 急性呼吸衰竭是需要急抢救的急症。对它的处理要求迅速、果断。数小时或更短时间的犹豫、观望或拖延,可以造成脑、肾、心、肝等重要脏器因严重缺氧发生不可逆性的损害。同时,及时、合宜的抢救和处置才有可能为去除或治疗诱发呼吸衰竭的基础病因争取到必要的时间。 (一)保证呼吸道通畅 通畅的呼吸道是进行各种呼吸支持治疗的必要条件。在重症急性呼吸衰竭尤其是意识不清的患者,咽部肌肉失去正常的肌肉张力,软组织松弛。舌根后倒均可阻塞上呼吸道(上气道系指自气管隆突以上的呼吸道包括鼻、咽、喉、正气管)。呼吸道粘膜水肿、充血、痰液壅滞,以及胃内容物误吸或异物吸入都可以成为急性呼衰的原因或使呼衰加重。保证呼吸道的畅通才能保证正常通气,所以是急性呼吸衰竭处理的第一步。 1.正确的体位 立即使患者头部取侧卧位,颈部后仰,抬起下颌。此种体位可以解除部分患者上气道的梗阻。 2.有效的气管内负压吸引 以负压吸引清除堵塞于呼吸道内的分泌物,血液或误吸的呕吐物,淹溺时的淡、海水等,有时即可立即解除梗阻,改善通气。 无论是直接吸引或是经人工气道(见下节)吸引均需注意操作技术。尽量避免损伤气管粘膜,在气道内一次负压吸引时间不宜超过10~15s,以免引起低氧血症、心律紊乱或肺不张等因负压吸引造成的合并症。 吸引前短时间给病人吸高浓度氧,吸引管不要太粗,吸引后立即重新通气。操作者的无菌技术,和每次吸引时均换用新灭菌后的吸引管,或者使用一次性吸引管等是防止发生下呼吸道感染的措施。 3.建立人工气道 当以上两种措施仍不能使呼吸道通畅时,则需建立人工气道。所谓人工气道就是用一导管直接插入气管,于是吸入气就不经鼻咽等上气道直接抵达下气道和肺泡。为了解除上气道的梗阻,保护无正常咽喉反射患者不致误吸,为了充分有效的气管内吸引或为了提供机械通气时必要的通道等目的乃建立人工气道。其方法或将鼻咽导管由口放入可使后倒的舌根不再堵塞气道,但因导管远端恰位于咽部可引起咽反射而恶心、呕吐甚至误吸。除意识不清患者一般均不能耐受,因此不宜久用。并且此种鼻咽管不能用以进行机械通气,临床上常用的人工气道为气管插管和气管造口术后置入气管导管两种。 气管插管有经口和经鼻插管两种。前者藉喉镜直视下经声门插入气管,容易成功,较为安全。后者分盲插或借喉镜、纤维支气管镜等的帮助,经鼻沿后鼻道插入气管。与经口插管比较需要一定的技巧,但经鼻插管容易固定,负压吸引较为满意,与机械通气等装置衔接比较可靠,给患者带来的不适也较经口者轻,神志清醒患者常也能耐受。唯需注意勿压伤鼻翼组织或堵塞咽鼓管、鼻窦开口等,造成急性中耳炎或鼻窦炎等合并症。 当有经验的耳鼻喉科或外科医师从容不迫操作时,气管造口术引起合并症的发生率可以很低。但实际上由于病情或其他条件的限制,手术死亡率达0.9%~5.1%。即时合并症有出血、气胸、空气栓塞、皮下及纵隔气肿等。24~48h后的后期并发症有感染、出血等。气管狭窄则是晚期并发症。与气管插管相比,经气管造口置入气管导管这种人工气道完全不通过鼻或咽部等上气道,固定最为稳定为靠,患者的耐受最好。因此,估计患者病情短期内不会被纠正,需要人工气道时间较久者可采用此种方法。 近年来已有许多组织相容性较理想的高分子材料制成的导管与插管,为密封气道用的气囊也有低压、大容量的气囊问世,鼻插管可保留的时间也在延长。具体对人工气道方法的选择,各单位常有不同意见,应当根据病情的需要,手术医生和护理条件的可能,以及人工气道的材料性能来考虑。肯定在3日(72h)以内可以拔管时,应选用鼻或口插管,需要超过3周(21天)时当行气管造口置入气管导管,3~21日之间的情况则当酌情灵活掌握。 使用人工气道后,气道的正常防御机制被破坏,细菌可直接进入下呼吸道;声门由于插管或因气流根本不通过声门而影响咳嗽动作的完成,不能正常排痰,必须依赖气管负压吸引来清除气道内的分泌物;由于不能发音,失去语言交通的功能,影响患者的心理精神状态;再加上人工气道本身存在着可能发生的并发症。因此人工气道的建立常是抢救急性呼吸衰竭所不可少的,但必须充分认识其弊端,慎重选择,尽力避免可能的并发症,及时撤管。 4.气道湿化 无论是经过患者自身气道或通过人工气道进行氧化治疗或机械通气,均必须充分注意到呼吸道粘膜的湿化。因为过分干燥的气体长期吸入将损伤呼吸道上皮细胞和支气管表面的粘液层,使痰液不易排出,细菌容易侵入,容易发生呼吸道或肺部感染。 保证患者足够液体摄入是保持呼吸道湿化最有效的措施。目前已有多种提供气道湿化用的温化器或雾化器装置,可以直接使用或与机械通气机连接应用。 湿化是否充分最好的标志,就是观察痰液是否容易咳出或吸出。应用温化装置后应当记录每日通过湿化器消耗的液体量,以免湿化过量。 (二)氧气治疗 简称氧疗,是纠正低氧血症的一种有效措施。由于氧气也是一种治疗用药,使用时应当选择适宜的给药方法,了解机体对氧的摄取与代谢以及它在体内的分布,注意氧可能产生的毒性作用。 由于高浓度(>21%)氧的吸入可以使肺泡气氧分压提高。若因PAO2降低造成低氧血症或主因 氧疗的设备、方法,注意事项等请参阅第27章。 (三)机械通气 近20余年来,随着敏感的传感器和专用的微处理机及微电脑等高技术的推广,使机械通气机性能日益完善,再加对呼吸生理学认识和深入和血液气体分析技术的应用,使呼吸衰竭的治疗效果显著提高,也是急诊医学领域中一项重要进展。 1.机械通气的目的 保证适合患者代谢所需的肺泡通气量和纠正低氧血症及改善氧运送是机械通气机(此名较人工呼吸器更恰当,故在本文中均用机械通气机一名)的主要用途。 2.通气机的类型 过去曾被临床应用的负压通气机(铁肺)已很少使用。目前应用最为广泛的通气机属于气道正压通气机类型。它又因机器开始送气进入吸气相的方法,提供送气气源方式和使吸气相终结的方法各异而有不同类型。习惯上,以吸气相终止的方法来区分比较容易理解,也就是可分为容量转换型、压力转换型、时间转换型和流量转换型等。当一事先预置的吸入气潮气量送入机体时,吸气相终止,机器立即转入呼气相,此种通气机即称为容量转换型通气机。若按预置压力转换吸气相,或按预置时间、预置流量转换者即相应称为压力、时间或流量转换型。现在设计师们更将容量、时间、压力等条件按要求结合起来设计出更新类型的通气机。 晚近10余年来,又出现了一种高频通气机,包括高频喷射通气、高频正压通气和高频震动三种,机器设置、通气原理和机体反应都和习惯常用的正压通气不同,尚待进一步观察与研究,方可评价它的实用意义和价值。 3.通气型式 虽然通气机类型不同,通气型式基本上不外以下几种(图27-1)。 (1)控制或控制/辅助通气(CMV、AMV):通气机控制患者的呼吸频率、潮气量或每分钟通气量,呼吸时比也由通气机设定,以上参数不受患者的动力或反应所变动,此即为控制式通气(CMV)。通气频率越慢(如少于12次/min),气道内均压较低,对静脉回流影响也少。潮气量决定着吸入气的肺内分布和肺泡通气量,也就是决定着二氧化碳的排出。医师们通过通气机控制着患者的有效通气量、呼吸时比、呼吸频率,也就是掌握着患者的通气型式。 当患者的自发呼吸,产生一基线以下的吸气压力(触发压力),通气机即按医师设置的要求开始吸气相,一旦患者自发的呼吸频率过低或不能产生足够的吸气负压,机器自动进入控制式通气,此即为控制/辅助式通气(CMV/AMV)。 (2)间歇指令通气(IMV)和同步间歇指令通气(SIMV):采用此种通气方式时,患者一方面接受通气机按预定时间间隔给予的间歇正压通气,一方面患者自己可以通过通气机管路进行自发呼吸,与通气机气流并不发生阻抗,而所吸入的气体是经通气机提供的经适宜温化、湿化和饱含氧气的气体,此为间歇指令通气(IMV)。通气机按需给以间断通气,为达到此目的,在通气机的管路中需设有持续气流系统。 当患者一方面可以通过通气机自发呼吸,不与通气机的间歇正压通气发生阻抗,而且预置的由通气机提供的正压送气均与患者的自发吸气相同步,即为同步间歇指令通气(SIMV)。这需要在通路中设有按需找开的活瓣,保证按需气流系统才能完成。与持续气流系统相较,患者所需承受或进行的呼吸功较大,以致有的患者在病情的一定时期不能接受SIMV通气方式。 (3)呼气末正压通气(PEEP)和持续气道内正压通气(CPAP):通气机呼出管路增有设施,使呼气期末保持高于大气压力。当患者自发呼吸,通过装置使呼气末处于正压,此时吸气期气道内也同时为正压,于是整个呼吸周期气道内均为正压通气。 PEEP的通气方式在抢救呼吸衰竭中已为临床广泛接受,尤其是在抢救成人呼吸窘迫综合征患者时,因其确能提高患者已经十分降低的功能残气量,使肺内分流量得以降低,部分病人可以吸入低于60%浓度的氧气就可以提高PaO2到能维持组织氧合代谢的需要而得以存活。至于呼气末正压以多少为合适,也就是最佳PEEP,就要兼顾动脉血氧分压和PEEP对血流动力学的干扰及气压伤等几个方面来考虑了。 4.全部呼吸支持(FVS)与部分呼吸支持(PVS)CMV或AMV等均为由通气机提供了患者通气所需的能量,患者不用再作任何呼吸功。IMV和SIMV最初应用于临床时曾只做为一种撤离通气机的方式,近年来有学者认为只有IMV和SIMV两种通气型式可以由通气机补足患者自己进行通气作功不足时所需的能量,也就是后两种通气型式具有部分通气支持的特点。PVS具有FVS所不具备的优越性,更符合于生理状态。这些新概念的提出值得在日后工作中进一步观察与验证。 绝大部分患者在呼吸衰竭的最初几个小时,全部呼吸支持(FVS)可使病情迅速稳定,提供进行病因、病情诊断的足够时间,和得以确定合适的治疗方案。一旦获得足够生理学数据的佐证,当患者已能耐受部分通气支时(PVS)时,则宜尽早有计划、逐步地降低通气机提供正压通气的频率,进入PVS。下一步就是判断撤退通气机的时机。 5.使用通气机的适应证和撤机 当患者呼吸骤停,或发生急性通气性呼吸衰竭,二氧化碳急骤升高,严重低氧血症,经过一般给氧治疗仍不能纠正等均应视为机械通气的绝对适应证。当各种原因使患者需要依靠通气支持以减轻心、肺功能、纠正已经发生或即将发生的呼吸衰竭,也具有应用通气机的指征。不但要了解诱发呼吸衰竭的原因疾病,同时更需了解该种疾病影响呼吸病理生理的严重程度,才能据之作出是否应当使用通气机的判断。不同的参考书籍列举出许多具体肺功能参数作为用应用通气机的指标,诸如肺活量低于15ml/kg,呼吸频率超过35次/min,最大吸气峰压低于-1.96kPa(-20cmH2O),以及PaCO2、PaO2、pH等最高或最低限度等等。实际上,这些具体数据均不能作为绝对性依据,必需结合患者的具体病情来考虑,有时甚至不得不考虑到医疗、护理、监护力量等因素才能使通气机的应用合理。 撤机同样应当选择合宜时机。尽早撤机已是公认的原则,但撤机的最佳时机不由医、患者主观意愿决定,应当根据诱发患者发生呼吸衰竭的原因是否得到适当控制,心肺功能和呼吸肌肌力是否恢复到能够支持代谢所需等作出科学客观的判断。一般认为当肺活量恢复到10~15ml/kg,吸气压达到-1.96kPa(-20cmH2O),在吸入气氧分数(FiO2)小于0.4时PaO2能超过8.0kPa(60mmHg),PaCO2低于6.67kPa(50mmHg)即达到撤机条件。同样,绝对数值仍为参考依据,患者的个体性必需重视,而患者的信心,医护人员的经验,医、患间的密切配合也是很重要的。 撤机可通过上述IMV通气型式合用T形管技术达到,患者通过T形管呼吸,同时逐渐延长停用呼吸机时间,最后完全撤机。撤机过程是一有计划、需密切观察的过程。一旦出现需要重新连机的征象则应及时恢复。一般使用通气机时间越久,撤机中遇到困难可能会越多。 6.使用通气机的并发症 通气机均需通过人工气道连接,因此人工气道的并发症亦为使用通气机过程中可能发生的合并症。此外,气压伤和循环系统血流动力学的影响是通气机使用中应注意防止的两项重要合并症。 当气道内压过高时,可引起气胸、纵隔气肿等气压伤。胸腔内压过高,影响回心血量,干扰心室顺应性,使心排血量降低,均可增加已经十分危重的患者的病情。在应用较大潮气量行CMV或较高PEEP时必需小心观察与防止。 7.使用通气机时的床边监测 除必要的血流动力学参数外,通气机是否按计划正常运转,患者气道内压力变化,肺及总顺应性改变,气道阻力等机械力学方面的变化也应做为监测内容。定时血气分析的数据,或通过经皮电极连续监测得到的氧和二氧化碳分压等数据,可作为气体交换的指标,都是不可缺少的监测项目。最为直观重要的依然是患者血压、脉搏、一般状况、神志状态、呼吸型式等。 总之,机械通气在呼吸衰竭治疗中的应用,提高了呼吸衰竭抢救的成功率。另一方面,也提高了呼吸衰竭危重患者对医护条件的要求。 (四)心血管系统功能的监测与改善 低氧血症和二氧化碳潴留本身会影响心脏功能,常与呼吸衰竭并存的心血管疾患也将增加呼吸衰竭治疗的困难。在治疗急性呼吸衰竭过程中,应当注意观察各项心血管系统功能的指标。如有条件,对危重患者应采用漂浮导管了解心排血量、右心室压力、肺动脉压力、肺毛细血管楔压和肺循环阻力,并可直接测定混合静脉血氧和二氧化碳浓度。 经氧疗或机械通气后,低氧血症仍不能纠正时,可用以上数据分析除呼吸功能障碍以外是否还存在着心功能不全、心排血量不足。混合静脉血氧分压(PVO2)可提供组织供氧状况,帮助了解氧运送的状况。 如此可以更适宜地调整通气机的各项指标,必要时也当配合给予强心、利尿剂。 (五)肾、脑、肝功能和水电解质,酸碱平衡的维持 脑水肿的预防与治疗,肾血流量的维持以及肝功能和各种电解质、酸碱平衡的维持都是不可忽视的重要环节。 (六)病因治疗 引起急性呼吸衰竭的病因很多,治疗各异。例如重症肺炎时抗生素的应用,哮喘持续状态时支气管解痉剂和肾上腺皮质激素的合理使用,均各具特殊性。需强调指出,必需充分重视治疗和去除诱发急性呼吸衰竭的基础病因。 第二节 成人呼吸窘迫综合征(ARDS)成人呼吸窘迫综合征,以下简称ARDS,是急性呼吸衰竭的一种,由于它的发病率较高且病死率一直高达50%左右而受到人们的重视。从1967年美Ashbaugh等首次提出此名称,20年来围绕此病征开展了大量的临床和实验室研究,至今仍未能阐清它的发病机制,在急诊医学中亦占有重要位置。 一、简史 早在40年代就有关于“创伤后湿肺”的报道,描述在严重创伤后发生的急性呼吸衰竭;1950年又有作者以“充血性肺不张”的名称诊断类似病征;60年代以来,由于创伤和失血性休克等治疗条件的改善,急性呼吸衰竭的重要性渐又突出,“休克肺”的诊治问题再次被重视。至1967年美Ashbaugh等人首次报道平民创伤后的急性呼吸衰竭,提出临床表现与新生儿呼吸窘迫综合征颇多相似之处,当时认为表现活性物质代谢和功能失常是病征的主要病因,提出了成人呼吸窘迫综合征(ARDS)这一名称。经历了20年发病机制方面的研究,虽然已知表面活性物质的失常在此病征中的作用与新生儿呼吸窘迫综合征中并不相同,但ARDS这一病名已为较多学者所接受,取代了众多各种类似的名称。 ARDS指的是一组严重的临床综合征,其特征是进行性加重的呼吸困难,一般常用的给氧方法难以纠正的低氧血症,X线胸片示双肺弥漫性浸润阴影。可引起本病征的病因很多,患病率较高,1976年美国约有150000名患者,1982年美费城某医学中心本病占该院危重住院患者的5%,在美克拉雷多州三个医院的本病征高危因素患者(指休克、败血症、外伤等)993人中发现ARDS 88例。国内虽无准确发病率的调查报告,但有关本病征较大数目的病例报道日多。而病死率虽经20年的努力仍高达50%左右,故一般均认为它是重危患者致命的重要病因。 二、ARDS的病因 多种致病因子或直接作用于肺,或作用于远离肺的组织,造成肺组织的急性损伤引起相同的临床征候。 (一)直接作用于肺的致病原因 如创伤、误吸、毒物吸入、各种病原体引起的严重肺部感染和放射性损伤等。 (二)间接原因 如败血症、休克、肺外创伤、药物中毒、输血、坏死性胰腺炎、体外循环等。 三、ARDS的病理形态学和病理生理学改变 ARDS的组织形态学改变可分为三期。渗出期(于发病后24~96h)特点是间质和肺泡内水肿、毛细血管充血,间质内红、白细胞浸润。Ⅰ型肺泡上皮细胞呈不同程度退行性变,甚至坏死脱落,裸露出基底膜。于严重上皮细胞损伤处,特别在呼吸性细支气管和肺泡管处可见到透明膜形成。血管内皮细胞变化相对较轻。微血管中常见到由白细胞、血小板、纤维蛋白形成的微血栓。病变严重处呈现出血坏死区。增生期(发病第3~10天)Ⅱ型肺泡上皮细胞增生,覆盖肺泡表面,间质因白细胞、成纤维细胞浸润和纤维组织增生而变厚,毛细血管减少,肺泡塌陷。纤维化期(自发病第7~10天开始)特点为肺泡间隔和透明膜处纤维组织沉积和纤维化,并渐发展至全肺。 急性期肺组织外观充血、水肿、出血、实变。因此,病理形态学的表现并无特异性,实际上反映了严重广泛的肺组织损伤的共同性变化。 由于本病征最关键性的变化是肺泡上皮和血管内皮细胞受损,使肺泡毛细血管膜通透性增加,蛋白含量高的水肿液渗漏入肺泡间隔和肺泡腔内。于是肺的顺应性下降,肺变硬。同时Ⅱ型肺泡上皮细胞损伤,肺泡表面活性物质生成障碍,使肺泡表面张力降低,肺泡变得不稳定,容易塌陷,产生微小肺不张,肺顺应性进一步下降,以致功能残气量下降,肺弹性回力增加,肺组织更易萎陷。此时,存在大面积的低/ 四、ARDS的临床表现 (一)起病 一般多在原发致病因子(如休克、创伤等)发生后,经过一短暂的相对稳定期(也被称为潜伏期,约24~48h)出现下述呼吸困难等症状,但也有时起病急骤、迅即出现严重呼吸衰竭者(即暴发型),也有时起病较缓渐者。潜伏期发生的原因可能与表面活性物质的代谢或与白细胞的动员有关。 (二)临床特征 患者表现严重的呼吸困难,呼吸频率增速可达30~50次/min。鼻翼煽动,辅助呼吸肌运动增强。口唇、甲床明显紫绀。肺部体征常不如症状明显,呼吸音增强,有时可闻及哮鸣音或少量湿性啰音。胸部X线早期只表现纹理增深,常迅速出现以侧弥漫性浸润性阴影。 呼吸功能检查可发现每分钟通气量明显增加,可超过20L/min。肺静态总顺应性可降至153~408ml/kPa(15~40ml/cmH2O)。功能残气量显著下降。 动脉血氧分压降低,吸入气氧浓度大于50%(FiO2>0.5)时,PaO2仍低于8.0kPa(60mmHg),PaCO2可正常或降低,至疾病晚期方增高。PA-aO2显著增加,当FiO2=1.0时,PaO2低于46.7kPa(350mmHg)。计算QS/QT常超过30%,或PaO2/PAO2≤0.2。 以漂浮导管进行血流动力学监测时,肺毛细血管楔压(PCWP)≤2.13kPa(160mmHg)是一项重要诊断指标,但当合并左心功能不全或应用呼气末正压通气(PEEP)治疗时,应当注意它们对PCWP测量结果的影响。 五、诊断 目前各临床单位对ARDS的诊断标准虽不尽相同,一般不外从以下诸方面考虑:即严重的低氧血症需依赖机械通气的支持,胸片示双肺弥漫性浸润性阴影,静态肺顺应性≤510kPa(50ml/cmH2O),PaO2/PAO2≤0.2和PCWP≤2.13kPa(16mmHg)。当患者能够满足以上指标时虽能得到较肯定的诊断,但病情均已发展到重笃阶段,病死率甚高。即使近十几年来随着机械通气方式的改进,ARDS患者藉机械通气的帮助,虽有时能使PaO2保持在6.67kPa(50mmHg)以上,可保证必要的氧合功能,但仍常因心血管、肾、脑或肝等脏器同时或相继出现功能衰竭而最终归于不治。加以最近有些学者提出多系统器官衰竭(MSOF或MOF)的概念,认为MSOF与ARDS具有共同的病理生理学变化,肺常是第一个出现衰竭的器官。因此对临床工作者提出早期诊断的要求,以便及时诊治,提高ARDS或MSCF的存活率。事实上,已有学者对存在发生ARDS高危因素的患者如重症肺炎、感染中毒性休克病人中进行前瞻性监测,及时检出ARDS患者,以期改善本病征的预后。但仍然需要寻找—可靠、为临床实用的早期诊断指标,这一要求的实现有赖于对ARDS发病机制的继续深入研究,一旦了解肺泡毛细血管膜通透性改变的机制,有可能寻求到早期诊断的指标,同时也就有可能有针对性地提高治疗效果。 目前,对肺灌洗液的临床测定,某些物质如血管紧张素转换酶,纤维连接蛋白,人白细胞弹性蛋白酶,纤维蛋白降解产物碎片等测定的观察,均是在寻找能够作为早期诊断的标帜物,迄今尚未有理想的发现,仍是临床研究工作者继续努力的目标。 六、ARDS的发病机制 虽然公认肺泡毛细血管膜通透性改变,形成非心源性肺水肿是本病征发病的中心。但究竟如何产生通透性改变,由哪些环节介导发生此变化等问题,虽经大量实验室和临床研究仍未阐明。多数学者接受的假说是中性多形核白细胞(PMN)最可能是主要负责的、介导细胞。 (一)白细胞及其发生损伤的机制 在ARDS患者肺内,支气管肺泡灌洗液中均发现有较多PMN隔离或存在;在实验动物中若以内毒素或其他各种微栓造成肺泡毛细血管膜通透性增加时均可见到周围血中PMN一过性减少,而肺内有大量PMN隔离在微血管中;若以去除白细胞动物进行类似实验时,肺水肿较轻;离体培养的内皮细胞也显示白细胞对它的损伤作用,均支持PMN可能是介导肺损伤的主要介导细胞。白细胞释放氧自由基和弹性蛋白酶可以起破坏作用,损伤肺组织。白细胞中其他物质如前列腺素类物质,以及白细胞和其他炎性细胞间相互作用也可能与产生肺损伤有关。 但白细胞减少的患者仍可发生ARDS,在人体中直接说明白细胞损伤的证据还不够充分。目前一方面均肯定PMN在ARDS发病中可能存在的重要作用,但也有可能它不是唯一的介导细胞,对巨噬细胞、淋巴细胞的作用也在研究之中。 (二)血小板、血液凝集和纤维蛋白溶解在发病中的作用 ARDS患者的肺微血管中常发现血小板凝集与微栓存在;弥散性血管内凝血(DIC)患者是发生ARDS的高危因素;急性呼吸衰竭患者经血管造影可见肺血管中有血栓栓塞发生;实验动物中纤维蛋白、纤维降解产物(FDP)都是形成肺泡毛细血管膜损伤的必要条件,以纤维蛋白裂解产物碎片D输入家兔中,动物出现呼吸困难,PaO2下降;血小板激活因子(PAF)又有使PMN在肺内隔离的作用。 凝血与纤溶在ARDS发病过程中的作用是十分值得重视的。 (三)前列腺素和其他生物活性物质的作用 肺也是产生、灭活前列腺素类物质的场所。在实验动物因内毒素诱发的肺损伤中,已证实早期肺动脉高压期有TXA2和PGI2的升高。对含蛋白水肿液在肺泡内,间质中渗漏认为与脂氧化酶代谢产物白三烯类物质(LTCLTD)等有关。 七、治疗 1986年以来已有临床上以PGE1治疗ARDS得到效果的报道。至于其他生物活性物质如血管紧张素转换酶、纤维连结蛋白、调节肽类物质的研究均在进行中。 由于ARDS的发病学仍未阐明,无论在诊断或治疗上都存在相当困难。目前对ARDS的治疗基本上属于支持疗法,尽力维持必要的氧合功能,和保证足够的心排血量以维持脑、肾、肝等脏器的功能。 (一)机械通气 合理、适时的应用机械通气,可能是使ARDS由早期严重病死率降至目前50%左右的主要原因之一。若间歇正压通气仍不能使PaO2维持在6.67kPa(50mmHg)以上时,则应采用呼气末正压通气(PEEP)。在密切观察下,调整呼气末正压至最佳PEEP即能使QS/QT降至最小,心排出量最大,PaO2维持在最佳时的最低呼气末压。使用PEEP时要注意观察气道内压力,及心排血量,以减少气压伤和影响回心血量的不利作用。 (二)体液控制 由于输入液体不当时,可继续渗漏入肺间质而使肺水肿加重,故一般均采取严格观察液体的出入量,使之控制在尽力减少输入量,以使肺血管内液量尽可能最小,但同时需保证足够的左室充盈以维持心排血量。在有条件单位则可用漂浮导管取得必要的血流动力参数以指导治疗。不然,则需严格细致观察尿量作为参数。 (三)原发病的治疗 是至为重要的治疗原则。 (四)其他药物治疗 经过多中心治疗观察对大剂量皮质激素治疗基本持否定态度,认为弊多于利,应在有应用皮质激素的具体适应证情况下再应用。皮质激素对ARDS本身并无肯定的治疗效果。 应用甲氰咪呱等组胺受体拮抗剂以预防因应激性溃疡产生的消化道出血。 抗生素则视感染情况针对性使用。 若存在支气管痉挛时可使用解痉剂。 八、预后 ARDS是一预后差、病情凶恶的疾病,虽经20年努力病死率仍高达50%左右。大多数患者若存活,多不留有肺功能慢性损伤,但亦有因ARDS修复后形成间质纤维化的报道。 (朱元珏) 参考文献[1] ZapolWM 134:825 [3]Kirby RR 2:123 第25章 咯血支气管、肺咯血是患者来急诊就诊的常见症状,大咯血者常可因窒息而死亡,因此熟悉和掌握咯血尤其是大咯血的诊断和处理,具有重要的临床意义。 喉以下呼吸道任何部位的出血,经喉头、口腔而咯出称咯血。确定是否是咯血,首先应除外鼻、咽和口腔部的出血,此外还需与呕血鉴别。呕血为上消化道出血,经口腔呕出。咯血与呕血的鉴别一般不困难,但在有些情况,如患者病史诉说不清,或出血急剧,鉴别并不容易(表25-1)。 表25-1 咯血与呕血的鉴别
一、病因和发病机理 对咯血病人虽然应用了各种检查方法,仍有5%~15%病人的咯血原因不明,称隐匿性咯血。部分隐匿性咯血可能由于气管、支气管非特异性溃疡、静脉曲张、早期腺瘤、支气管小结石及轻微支气管扩张等病变引起(表25-2)。 表25-2 咯 血 的原 因
虽然许多肺内外疾患、全身性疾患均可咯血,但咯血的机制各不相同。例如外伤使肺血管破裂引起出血;异物引起粘膜损伤、局部充血、水肿及感染而出血;各种原因的急、慢性炎症侵及血管壁破裂或造成血管病于剧咳或剧烈动作破裂而出血或大出血;细菌毒素使血管壁通透性增加,红细胞由毛细血管壁间隙逸入肺泡,可使痰中均匀地混血或有小血点;肿瘤本身坏死或溃疡,肿瘤侵犯邻近血管而致咯血;此外肺动脉压升高,风湿性心脏病二尖瓣狭窄引起肺淤血亦可引起不同程度的咯血。 二、诊断及鉴别诊断 对咯血的病因、出血量及影响咯血诊治的有关因素的估价,必需详细询问病史、全面的体格检查与必要的实验室及特殊检查(表25-3)。 表25-3 咯血的实验室检查
对咯血量的估计有不同的定义。大咯血通常指在24h内咯血量超过600~800ml或每次咯血量在300ml以上;小量咯血指每次咯血少于100ml;中等量咯血指每次咯血100~300ml。 急诊对认识大出血、防止窒息的诊断和处理十分重要。大咯血可由于病变部位广泛,咳血量较多,患者心肺功能不全,体质衰弱咳血力量不足;或有气管移位,支气管引流障碍;或精神过度紧张等原因,导致声门或支气管痉挛;或咳血后误用多量镇静、止咳剂,使血不易咳出,阻塞支气管而发生窒息,可继发肺水肿及心室纤颤而死亡。如患者咯血后突然出现胸闷、呼吸困难、烦躁不安、急要坐起作端坐呼吸、或张口瞠目、面色苍白、咳血不畅及缺氧等表现,均需警惕由于大咯血而发生窒息,需积极处理。 (一)病史 咯血量、性状、发生和持续时间及痰的性状对咯血病因的鉴别诊断有重要价值。脓性痰伴咯血多见于支气管炎、支气管扩张症或肺脓疡。肺水肿多见为粉红泡沫痰。长期卧床、有骨折、外伤及心脏病、口服避孕药者,咯血伴胸痛、晕厥应考虑肺栓塞。40岁以上吸烟男性者要警惕肺癌的可能。女性患者于月经周期或流产葡萄胎后咯血,需要警惕子宫内膜异位或绒癌肺转移。对年轻女性,反覆慢性咯血,不伴其他症状,需考虑排除支气管腺瘤(表25-4)。 表25-4 咯血病史的询问
(二)体征 应详细检查肺部。当胸部X线检查尚未能进行时,为尽早明确出血部位,可用叩诊法,如咯血开始时,一侧肺部呼吸音减弱或(及)出现啰音,对侧肺野呼吸音良好,常提示出血即在该侧。物理检查也能支持一些特异性的诊断,如二尖瓣舒张期杂音有利于风湿性心脏病的诊断;在限局性肺及支气管部位出现喘鸣音,常提示支气管腔内病变,如肺癌或异物;肺野内血管性杂音支持动静脉畸形;杵状指多见于肺癌、支气管扩张症及肺脓疡;锁骨上及前斜角肌淋巴结肿大,支持转移癌。 (三)实验室检查 根据病史做必要的实验室检查是必要的。血常规、有关凝血机制的检查、痰内抗酸杆菌、瘤细胞、肺吸早卵、痰普通培养及真菌培养等,对明确咯血的病因帮助很大。 (四)X线检查 对每个咯血者均应进行胸部X线透视,必要时进行胸部后前位及侧位摄影、休层及CT摄影。如发现胸部平片有圆形支气管影、双轨征,有利于支气管扩张的诊断;有气液平面支持肺脓疡的诊断,团块样阴影有利于肺癌的诊断,肺曲霉菌病在圆形团块阴影内可见一新月形X线透亮阴影,为霉菌球。胸部X线阴影不是特异性病因的表现,需与病史、体征及其他等检查综合分析、判断咯血的原因。约有1/3咯血者胸部X线检查可表现正常。此外,由于咯血吸入到邻近肺野亦可形成淡片状阴影,一般咯血停止后1~2周可吸收。支气管碘油造影是诊断支气管扩张症的主要方法,停止咯血4周后进行较为安全。对经支气管造影和纤支镜检查仍不能确定咯血原因和部位的隐原性咯血者,可采用选择性支气管动脉造影,以显示区域性支气管动脉异常,确定出血部位,有高度敏感性。但大多数血管异常是非特异性的,可与其他检查方法互为补充,在某些疾病如支气管动静脉蔓状血管瘤则是唯一诊断的手段。在了解出血部位的基础上,可行支气管动脉栓塞治疗止血,有的患者可获较好的效果。但也有的患者由于造影剂经吻合支进入脊髓前动脉,可引起神经毒性或脊髓缺血的严重并发症,应严格选择适应证,操作尤需注意。 (五)支气管镜检查 咯血期间纤维支气管镜检查的适应证为:①大咯血内科治疗不能控制,考虑手术或选择性支气管动脉栓塞术,但胸片阴性,或胸片双侧均有病变,或一侧有病变其性质不能满意解释咯血来源,只有靠纤支镜检查确定咯血来源。②诊断不明,不能进行合适的治疗。③支气管栓塞术有广泛的适应证,可作为手术前急救措施,栓塞术前最好经纤支镜检查确定出血来源。④胸外伤咯血,了解有无支气管断裂。⑤肺切除术后咯血,了解血是否来自支气管残端,检查病变有无复发。⑥须经纤支镜注入止血药或放入细导管填塞支气管止血等。患者咯血量较大时,因纤支镜吸引管腔较小,血液易阻塞管腔,模糊镜面,无法辨认,吸引血流及通气效果均不如硬质气管镜,此时也可考虑将纤支镜通过硬质气管镜进行检查,既能观察到较细的支气管病变,又能较好地吸引和维持通气。对老年伴有脊柱后突或伴有颈椎不稳定的外伤患者,不适宜应用硬质气管镜。 三、治疗 咯血急诊治疗的目的是:①制止出血;②预防气道阻塞;③维持患者的生命功能。 (一)一般疗法 1.镇静、休息和对症治疗 少量咯血,如痰中带血者,一般无需特殊处理,适当减少活动量,对症治疗即可;中等量的咯血应卧床休息;大量咯血则应绝对卧床休息,以患侧卧位为宜,尽量避免血液溢入健侧肺,若不能明确出血部位,则暂取平卧位。对精神紧张,恐惧不安者,应解除不必要的顾虑,必要时可给少量镇静药,如安定10mg或苯巴比妥纳0.1~0.2g肌注,或口服安定、鲁米那、芬那露、奋乃静等。咳嗽剧烈的大咯血者,可适当给予镇咳药,如口服或皮下注射可待因0.03g,或口服咳美芬10mg,或克咳敏5mg。禁用吗啡,以免过度抑制咳嗽,使血液及分泌物淤积气道,引起窒息。 2.加强护理,密切观察 大、中量咯血者,应定时测量血压、脉搏、呼吸。鼓励患者轻微咳嗽,将血液咯出,以免滞留于呼吸道内。为防止患者用力大便,加重咯血,应保持大便通畅。对大咯血伴有休克的患者,应注意保温。对有高热患者,胸部或头部可置冰袋,有利降温止血。须注意患者早期窒息迹象的发现,做好抢救室息的准备。大咯血窒息时,应立即体位引流,尽量倒出积血,或用吸引器将喉或气管内的积血吸出。 (二)大咯血的紧急处理 1.保证气道开放 取轻度侧头仰卧位(trendelen/burg position);或向出血患侧侧卧位;紧急气管内插管直达主支气管(如出血在右侧,用Forgarty或Foleg堵塞,然后撤回气管内管到隆突上2cm;如右侧主支气管无出血,然后行补助通气),经硬质气管镜补助通气。 2.安排实验室检查 包括全血计数,分类及血小板计数;血细胞容积测定;动脉血气分析;凝血酶原时间和不完全促凝血激酶时间测定;X光胸片检查。 3.通知血库 查血型及配血;在适当时间用新鲜冰冻血浆纠正基础凝血病。 4.适当应用止咳、镇静剂 如用硫酸可待因,每次30mg,肌注,每3~6h一次,以减少咳嗽。用安定以减少焦虑,每次10mg,肌注。 5.应用静脉注射药物 慢性阻塞性肺疾患者用支气管扩张剂;如有指征,用抗生素;止血药物的应用。 6.及时通知内、外科有关人员 如第一线内科医师、胸外科、支气管镜检查者、血管造影者、麻醉师及手术室工作人员等。 (三)止血药的应用 1.垂体后叶素 本药为脑垂体后叶的水溶性成分,内含催产素与加压素,加压素有强烈的血管收缩作用,可使肺小动脉收缩,使血管破裂处血栓形成而止血。是大咯血的常用药。 (1)静脉给药:突然大量咯血时可取该药5~10u,用5%~25%葡萄糖液20~40ml稀释后缓慢静脉注射,5~20min注完,作用可维持10h左右,必要时隔6h以上重复注射。每次极量20u。大量咯血停止后仍有反覆咯血者,可将该药10u溶于生理盐水或5%葡萄糖100~500ml内静脉点滴,维持3~5日。 (2)肌内注射:每次5~10u。 用药后可有面色苍白、出汗、心悸、胸闷、腹痛、便意及过敏等不良反应,对高血压、冠心病、肺原性心脏病、心力衰竭、孕妇原则上禁用,如非用不可,宜从小剂量开始,并应在密切观察下进行。 2.普鲁卡因 用于大量咯血不能使用垂体后叶素者。用法为:0.5%普鲁卡因10ml(50mg),用25%葡萄糖液40ml稀释后缓慢静脉注射,1~2次/d。或取该药150~300mg溶于5%葡萄糖液500ml,静脉点滴。用药需注意:①用药前必须先作皮试;②用药量不能过高,注入速度不宜过快,否则可引起颜面潮红、谵妄、兴奋、惊厥,对出现惊厥者可用异戊巴比妥或苯巴比妥钠解救;③有该药过敏史者禁用。 3.安络血 能降低毛细血管渗透性,缩短出血时间。用法为肌注每次10mg,每日2次。口服每次2.5~5mg,每日3次。癫痫及精神病患者忌用。 4.维生素K 能促使肝脏合成凝血酶原,促进血凝。用法为维生素K1每次10mg肌注或缓慢静脉注射,每日1~2次;维生素K3每次4~8mg,每日2~3次,肌注或口服。 5.仙鹤草素 能缩短凝血时间,用法为每次10mg肌注,每日2次。 6.止血敏 能促使血小板循环量增加,增强血小板功能及血小板粘附性,增强毛细血管抵抗力,缩短凝血时间。用法为每次0.25~0.75g,肌注或静注,每日2~3次。静脉快时可发生休克,须密切观察。 7,氨已酸(6-氨基已酸) 能抑制纤维蛋白溶酶原的激活因子,使纤维蛋白溶酶原不能激活为纤维蛋白溶酶,大而抑制纤维蛋白的溶解,达到止血作用。用法为每次4~6g,以5%~10%葡萄糖液或生理盐水100ml稀释,15~30min内滴完,然后以1g/h维持12~24h或更长。 8.云南白药 每次0.3~0.5g每天3次,口服。止血粉每次0.5~1.0g,每日3次,口服。 9.酚妥拉明 10~20mg加入5%葡萄糖或5%葡萄糖盐水500ml,静脉滴注,滴速每分钟5~8ml,每日一次,连用5~7天,亦有报道对大咯血者治疗有效。其止血机理推测是酚妥拉明为α肾上腺素能阻滞剂,有直接扩张血管平滑肌作用,使肺血管阻力降低,肺动静脉压降低,肺淤血减轻而使咯血停止。 (四)萎陷疗法 经各种方法治疗,咯血仍不能控制者,可用萎陷疗法。若出血部位明确,可采用人工气胸法,若出血部位未明或出血来自下肺者,可用人工气腹疗法。如有膈肌及胸膜粘连,或心肺功能不全者,不宜采用萎陷疗法。 (五)紧急外科手术治疗 国外报道,大咯血内科保守治疗死亡率高达23.2~64.5%,手术近期死亡率4.9%,认为对有适应证的病例,宜尽早选用手术治疗。手术治疗的适应证为:①咯血量大,如24h内超过600ml,或咯血过猛,如16h内达600ml,内科治疗无止血趋向者;②反覆大量咯血,有发生窒息及休克者;③一叶肺或一侧肺有慢性不可逆病变,如纤维空洞、肺不张、毁损肺、支气管扩张症、慢性肺化脓症,对侧肺健全或病变已稳定,适于手术治疗者;④全身情况及主要器官可接受大手术者;⑤出血部位明确者。 (六)选择性支气管动脉造影及栓塞治疗 对药物治疗无效,又不宜行手术治疗的大咯血者,是一个有效治疗的途径。部分病例可使大咯血长期缓解或使咯血减轻和暂时控制。可出现严重脊髓损伤的并发症,需严格掌握适应证,和需要熟练的技术。 (七)支气管镜止血 用硬质气管镜和纤维支气管镜插入出血侧支气管,将血液吸出,注入血管收缩剂、止血药或作气囊填塞,控制出血,或对有肺叶切除术适应证者作术前准备。 (八)原发病的治疗 根据咯血的不同原因,采取不同的治疗方法。如二尖瓣狭窄、急性左心衰竭所致咯血,应按急性左心衰竭处理;全身性出血性疾病者,可少量多次输新鲜血;肺结核、肺炎等引起的咯血,针对不同病因,选用适当的抗生素控制感染。 (九)合并症的处理 咯血常见的并发症为窒息、出血性休克、肺不张、结核病灶播散、继发肺部感染、继发贫血等。肺不张时可将血液吸出或用少量支气管扩张剂,促使肺叶复张;出血性休克时可适量输血或用血浆代用品,维持正常血压;不可输血过多,使血压偏高而造成再咯血。其他抗体克的治疗,参考休克有关章节。 第26章 肺栓塞肺栓塞(pulmonary embolism,PE)是由于肺动脉的某一支被栓子堵塞而引起的严重并发症,最常见的栓子是来自静脉系统中的血栓。当栓塞后产生严重血供障碍时,肺组织可发生坏死,即称肺梗死。 PE是急性肺部疾病的常见原因。目前美国每年发病率约60万人以上,死亡于PE的达20万,在临床死亡原因中居第三位。值得注意的是凡及时作出诊断及治疗的PE病人中,只有7%死亡,而没有被考虑PE诊断的病人中60%死亡,其中33%在第1h内迅速死亡。鉴于上述结果,目前出现过多地诊断PE及抗凝治疗,从而又增加了病死率。据报告生前能被确诊者仅10%~50%,因此早期正确诊断PE是内科医生极为重要和困难的问题。在我国本病发病率较低,据我院病理资料,PE的尸检检出率为3%。近年来PE发病率在我国也有逐渐增多的趋势。 一、病因 (一)栓子来源 1.血栓 最常见的肺栓子为血栓,由血栓引起的PE也称肺血栓栓塞(pulmonary/thromboembolism,PTE)。约70%~95%是由于深静脉血栓(deepvenous thrombi,DVT)脱落后随血循环进入肺动脉及其分支的。原发部位以下肢深静脉为主,文献报告达90%~95%,如腘、股、深股及髂外静脉。行胸、腹及髋部手术时,患脑血管意外及急性心肌梗死的患者中DVT发生率很高。于手术中或手术后24~48h内,小腿腓静脉内可形成血栓,但活动后大部分可消失,该处5%~20%的血栓可向高位的深静脉延伸,并有3%~10%于术后4~20天内引起PTE。腋下、锁骨下静脉也常有血栓形成,但来自该处的血栓仅1%。盆腔静脉血栓是妇女PTE的重要来源,多发生于妇科手术、盆腔疾患等。极少数血栓来自右心室或右心房。另应注意,下肢浅静脉炎虽不能直接产生PTE,但其中20%与DVT有密切关系。 2.其他栓子 如有脂肪栓、空气栓、羊水、骨髓、寄生虫、胎盘滋养层、转移性癌、细菌栓、心脏赘生物等均可引起PE。 (二)静脉血栓形成的条件 1.血流淤滞 为最重要条件,使已激活的凝血因子不易被循环中的抗凝物质所抑制,有利于纤维蛋白的形成,促使血栓发生。常见于老年、久病卧床、下肢静脉曲张、肥胖、休克、充血性心力衰竭等患者或妊娠的妇女。据北京协和医院病例资料,40%PE有各种性质的心脏病,其中以风湿性心脏病最为常见。 2.静脉血管壁损伤 如外科手术、肿瘤、烧伤、糖尿病等。因组织损伤后,易产生内源性和外源性的活性凝血活酶。 3.高凝状态 见于肿瘤、真性红细胞增多、严重的溶血性贫血、脾切除术后伴血小板溶解、高胱氨酸尿症(homocystinuria)、口服避孕药物等。我院100例PE中,35%患者有各种恶性肿瘤史,其中以肺癌多见。国外文献报告胰腺癌具有最高的DVT的发生率。因此DVT可能成为恶性肿瘤的预兆。实验室检查报告在反覆发作DVT的患者中有凝血机制的异常,如血小板粘着性增加及寿命降低、第Ⅴ及Ⅶ因子增加、抗凝血酶第Ⅲ因子(antithrombinⅢ)缺乏、纤维蛋白原异常、静脉壁内皮细胞内纤维蛋白溶酶原激活剂降低、纤维蛋白溶酶原及纤维蛋白溶酶的抑制剂增高等。 凡能产生上述条件的疾病和病理状态,即孕育着血栓形成的危险,并成为血栓栓子的发源地。 二、病理 PTE常见为多发及双侧性,下肺多于上肺,特别好发于右下叶肺,约达85%,这无疑是与血流及引力有关。尸检中仅5%~10%的PTE患者发现肺梗死。这主要因肺组织的供氧来自三方面:肺动脉、支气管动脉及局部肺野的气道。只有上述两个以上的来源受严重影响时才发生梗死。但当患有慢性肺疾患、左心衰竭时,即使小的栓子也易发生肺梗死。通常情况下决定于血管栓塞的程度及速度。 栓子的大小可以分:①骑跨型栓塞:栓子完全阻塞肺动脉及其主要分支;②巨大栓塞:40%以上肺动脉被栓塞,相当于两个或两个以上的肺叶动脉;③次巨大栓塞:不到两个肺叶动脉受阻塞;④中等栓塞:即主肺段和亚肺段动脉栓塞;⑤微栓塞:纤维蛋白凝块、聚集的血小板等进入深部的肺组织。 当肺动脉主要分支受阻时,肺动脉主干即扩张,右心室急剧扩大,静脉回流受阻,产生右心衰竭的病理表现。若能及时去除肺动脉的阻塞,仍可恢复正常。如没有得到正确治疗,并反覆发生PTE,肺血管进行性堵塞,以致形成肺动脉高压,继而出现慢性肺原性心脏病。 肺梗死时,显微镜下可见肺泡壁有凝固性坏死,肺泡腔内充满红细胞及轻微的炎性反应。一般1周后胸部X片可显示出上述浸润性梗死阴影。不完全性梗死时,肺泡腔内有渗出的红细胞,便没有肺泡壁坏死,因此胸片上显示的浸润阴影约2~4天即可消失,也不留疤痕。肺梗死时约30%病人可产生血性胸膜腔渗出。 三、病理生理
图26-1 肺动脉栓塞的病理生理 PTE发生后,肺血管被阻塞,随之而来的神经反射、神经体液的作用,可引起明显的呼吸生理及血流动力学的改变(图26-1)。 (一)呼吸系统的病理生理 1.肺泡死腔增加 被栓塞的区域出现无血流灌注,使通气-灌注失常,不能进行有效的气体交换,故肺泡死腔增大。 2.通气受限 栓子释放的5-羟色胺、组胺、缓激肽等,均可引起支气管痉挛,通气降低。表现为中心气道的直径减小,气道阻力明显增高。 3.肺泡表面活性物质丧失 表面活性物质主要是维持肺泡的稳定性。当肺毛细血管血流中断2~3h,表面活性物质即减少;12~15h,损伤已非常严重;血流完全中断24~48h,肺泡可变形及塌陷,出现充血性肺不张,临床表现有咯血。 4.低氧血症 由于上述原因,低氧血症常见。当肺动脉压明显增高时,原正常低通气带的血流充盈增加,通气-灌注明显失常,严重时可出现分流。心功能衰竭时,由于混合静脉血氧分压的低下均可加重缺氧。 5.低碳酸血症 为了补偿通气-灌注失常产生的无效通气,产生过度通气,使动脉血PaCO2下降。 (二)血流动力学改变 发生PTE后,即引起肺血管床的减少,使肺毛细血管阻力增加,肺动脉压增高,急性右心室衰竭,心率加快,心输出量猝然降低,血压下降等。70%病人平均肺动脉压高于2.67kPa(20mmHg),一般为3.33~4.0kPa(25~30mmHg)。血流动力学改变程度主要由如下条件决定。 1.血管阻塞程度 肺毛细血管床的储备能力非常大,只有50%以上的血管床被阻塞时,才出现肺动脉高压。实际上肺血管阻塞20%~30%时,就出现肺动脉高压,这是由于神经体液因素的参予。 2.神经、体液因素 除引起肺动脉收缩外,也引起冠状动脉、体循环血管收缩,而危及生命,至呼吸心跳骤停。 3.栓塞前心肺疾病状态 可影响PTE的结果,如肺动脉压可高于5.33kPa(40mmHg)。 (三)神经体液介质的变化 新鲜血栓上面覆盖有多量的血小板及凝血酶,其内层有纤维蛋白网,网内具有纤维蛋白溶酶原。当栓子在肺血管网内移动时,引起血小板脱颗粒,释放各种血管活性物质,如腺嘌呤、肾上腺素、核苷酸、组胺、5-羟色胺、儿茶酚胺、血栓塞A2(TXA2)、缓激肽、前列腺素及纤维蛋白降解产物(fibrindegradation products,FDP)等。它们可以刺激肺的各种神经,包括肺泡壁上的J受体和气道的刺激受体,从而引起呼吸困难、心率加快、咳嗽、支气管和血管痉挛、血管通透性增加。同时也损伤肺的非呼吸代谢功能。 四、临床表现 临床症状及体征常常是非特异性的,且变化颇大,与其他心血管疾病难以区别。症状轻重虽然与栓子大小、栓塞范围有关,但不一定成正比,往往与原有心、肺疾病的代偿能力有密切关系。 (一)急性大块PTE 表现为突然发作的重度呼吸困难、心肌梗死样胸骨后疼痛、晕厥、紫绀、右心衰竭、休克、大汗淋漓、四肢厥冷及抽搐。甚至发生心脏停搏或室颤而迅速死亡。体检见高血压或血压降低,颈静脉充盈、肝颈反流阳性,肺动脉瓣第二音增强及分裂,于胸骨左缘有室性奔马律及三尖瓣关闭不全杂音,后两者在吸气时增强,若用Valsalva方法检查时,即减轻或消失。当心输出量明显下降时,肺动脉瓣第二音可正常或降低。 (二)中等大小的PTE 常有胸骨后疼痛及咯血。当病人原有的心、肺疾病代偿功能很差时,可以产生晕厥及高血压。体检可无明显发现。有时有胸膜摩擦音,肺实变体征,如震颤增强,叩浊,管状呼吸音,语音增强。胸腔积液时语颤降低、叩诊浊音、呼吸音低,或使实变的体征消失。有些病人可没有症状。也有表现长期(几个月至几年)反覆发作,终至肺原性心脏病及心力衰竭。 (三)肺的微栓塞 可以产生成人呼吸窘迫综合征。因微栓塞引起肺血管阻力增高,通透性增强,导至通气-灌注比例失调、肺内分流,产生严重的缺氧型呼吸衰竭。 (四)肺梗死 常有发热、轻度黄疸。体温一般37.8~38.3℃,如高于39℃应考虑伴感染。 总之PTE最常见症状有不能解释的呼吸困难、胸痛、恐惧、烦躁、咳嗽、突然发生和加重的充血性心力衰竭。主要体征有呼吸频率增快(大于20次/min)、心动过速(100次/min以上)、固定的肺动脉第二音亢进及分裂,其次有室上性心律紊乱、局部湿性啰音及哮鸣音。仅35%病人有深静脉炎表现。偶在肺部可听到血管杂音,为收缩期增强的喷射性杂音,吸气时明显,提示血流经部分阻塞的肺动脉,一般出现在栓子溶解时。 五、实验室检查 (一)血常规及酶谱 乳酸脱氢酶、SGOT、CPK对诊断PTE是无意义的。当有肺梗死时,血白细胞及血沉可增高。 (二)可溶性纤维蛋白复合物(soluble fibrincomplexes,SFC)和FDP SFC提示最近有凝血酶产生,FDP提示纤维蛋白溶酶活动。在PTE中的阳性率为55%~75%。当两者均为阳性时,有利PTE的诊断。但FDP的水平受肝、肾、弥漫性血管内凝血的影响。血浆中游离DNA于发病后1~2天即能测得,持续约10天。本试验法较快速,可增加诊断的特异性及敏感性。但当病人有血管炎或中枢神经系统损伤时也出现阳性。 (三)动脉血气分析及肺功能 ①吸空气时,约85%PTE患者显示PaO2低于10.7kPa(80mmHg)。其可提示栓塞的程度。②肺泡氧分压与动脉血氧分压差(PA-aDO2)的测定,较PaO2更有意义。因发生栓塞后,病人常有过度通气,因此PaCO2下降,肺泡气的氧分压(PAO2)增高,PA-aDO2应明显增高。③死腔气/潮气量比值(VD/VT)在栓塞时增高,当病人无限制性或阻塞性通气障碍时,比值大于40%提示PTE可能,小于40%又无临床栓塞的表现可排除PTE。 (四)心电图检查 主要表现为急性右心室扩张和肺动脉高压。显示心电轴显著右偏,极度顺钟向转位,右束支传导阻滞,并有典型的SⅠQⅡTⅢ波型(Ⅰ导联S波探、Ⅲ导联Q波显著和T波倒置),有时出现肺型P波,或肺-冠反射所致的心肌缺血表现,如ST段抬高或压低的异常。上述变化常于起病后5~24h内出现,大部分在数天或2~3周后恢复。只有26%的病人有上述心电图变化,大多数病人心电图正常,或仅有非特异性改变。因此心电图正常,不能排除本病。另外心电图检查也作为与急性心肌梗死的鉴别的手段。 六、胸部X线表现 由于肺栓塞的病理变化多端,所以X线表现也是多样的。疑肺栓塞的患者应连续作胸部X线检查,约90%以上的患者出现某些异常改变。如正常也不能除外肺栓塞,常见改变可以参看本书第116章。 七、肺灌注显象和肺通气/灌注显象 肺的放射性同位素灌注显象(以99mTc标记的巨聚白蛋白颗粒静注后扫描显象)简便安全,提高了PE的诊断正确性。当肺动脉某一支被阻塞,该支的灌注显象显示出肺叶或段的放射性缺损。但它不是高度特异性,如慢性气管炎、肺气肿、支气管哮喘、支气管扩张、支气管癌、肺炎、胸水等均可产生肺灌注显象的缺损。因此需结合同位素99mTc气溶胶显象、局部通气功能检查,以提高正确性。两者结合也称之 八、肺动脉造影 选择性肺血管造影是目前诊断PE最准确的方法,阳性率达85%~90%,可以确定阻塞的部位及范围。若辅以局部放大及斜位摄片,甚至可显示直径0.5mm血管内的栓子,一般不易发生漏诊,假阳性很少,错误率6%。有时因栓子太小不易检出,因此可产生灌注显象阳性,而肺动脉造影阴性。作为肺栓塞诊断依据,肺动脉造影的X线征象:必须见到肺动脉腔内有充盈缺损或血管中断。其他具有提示意义的征象如局限性肺叶、肺段的血管纹理减少,或血流缓慢及血量减少等。 肺动脉造影时还可得到一些其他有助诊断的资料,如肺动脉楔压可指示有无左心衰竭存在;导管与心影的距离,可决定是否有心包炎;正确地测到肺动脉压。但肺动脉造影有4%~10%发生并发症,如心脏穿孔、热原反应、心律失常(多见房性和室性期前收缩)、支气管痉挛、过敏反应、血肿等。偶有死亡发生,死亡率0.4%。因此选择性肺动脉造影必须结合临床、胸片及 九、其他检查 数字减影血管影(digital subtractionangiography,DSA),本方法可明显降低造影剂浓度、用量及副作用,基本无并发症及死亡发生。与
图26-2 肺栓塞的数字减影血管造影 核磁共振成象技术也是提供诊断肺动脉高压及肺动脉内栓子的有效方法,但价格太昂贵。 十、DVT的检测方法 (一)肢体静脉造影 是测定下肢DVT的最精确方法,可显示静脉阻塞的部位、范围及侧支循环。当肺 (二)电阻抗静脉图像法(impedence phlebography,IPG)利用下肢血管内血容量变化引起的电阻改变原理,来测定静脉血流的情况。如静脉回流受阻,静脉容量和最大静脉回流量就明显下降。 (三)放射性纤维蛋白原测定 静脉内注入125I标记的纤维蛋白原,然后定时在下肢各部位扫描,以测定纤维蛋白原沉着部位及计数。本试验只能测检小腿静脉血栓的形成,当数值增加20%以上,表示该处深静有血栓形成。另,标记的纤维蛋白原必须在血栓形成前结予,反之纤维蛋白原就不再沉积于病变处,本试验就显示阴性。 (四)多普勒超声血管检查 当发生DVT时血流在静脉中的响声就消失,这响声用多普勒超声可检出,因此有助DVT的诊断。 十一、诊断及鉴别诊断 PTE的诊断比较困难,尤在我国发病率较低,因此在临床工作中易忽略,如不及时诊断,往往使病人丧失抢救时机。在诊断过程中应注意以下几点。 (一)发现可疑病人 1.有引起肺栓塞的原因,如外科手术、骨折、长期卧床、肿瘤、心脏病(尤其合并房颤)、分娩、肥胖及下肢深静脉炎等。 2.突然发生呼吸困难、胸痛、咯血、紫绀、心律紊乱、休克、昏厥、发作性或进行性充血性心力衰竭、慢性阻塞性肺疾病恶化、手术后肺炎或急性胸膜炎等症状。 3.遇有上述情况时,庆考虑排除其他心肺疾病。如①大块PTE:表现为剧烈的前胸痛和(或)高血压,这时应除外心肌梗死、降主动脉瘤破裂、急性左心衰、食管破裂、气胸等;②中等大小的PTE没有发生梗死时,应与过度通气综合征、哮喘、外源性过敏性肺泡炎、病毒引起的胸膜炎、结缔组织疾病引起的浆液性胸膜炎等鉴别;③急性PTE伴肺梗死时往往与大叶性肺炎、支气管粘液栓、支气管肺癌伴阻塞性肺炎、脓胸、结核性胸膜炎鉴别。
图26-3 肺血栓栓塞的检查步骤 4.下述的临床表现往往不可能是PTE,即没有引起PTE的原因存在;反覆胸痛,且固定在同一部位;胸片正常,病人却有反覆咯血,量在5ml以上;血压明显且突然增高,而没有颈静脉充盈;有胸膜摩擦音,同时又伴心包摩擦音。 由于临床对PTE常常误诊,临床已确诊的PTE,约2/3在尸检时被否定;同样尸检中确诊为PTE,其中2/3临床没能诊断。因此对已发现的可疑病人还必须作进一步检查。 (二)可疑PTE病人检查步骤 可参考图26-3步骤进行。 表26-1肺栓塞临床诊断标准
1.常规实验室检查如胸片、心电图、血液气体分析、血液生化试验,必要时可进行纤维支气管镜、痰细菌培养等,其中一部分病人被排除PTE而确诊为其他心脏疾病。又可按表26-1将可疑PTE的病人分为临床高度可疑及低可疑病人。 2.肺灌注显象及 3,肺动脉造影 经 十二、预防静脉血栓的形成 凡有形成静脉血栓危险因素者应予预防及治疗,是防止PTE的最好方法。 (一)物理方法 高龄、长期卧床、行手术等患者应注意加强腿部的活动,经常更换体位,术后早期活动及抬高下肢,必要时穿弹性长袜、电刺激腓肠肌和下肢气囊压迫,以减轻下肢血液的淤滞,预防产生DVT。 (二)药物抗凝预防血栓形成 1.小剂量肝素 预防术后DVT的发生有肯定效果。特别年龄40岁以上,肥胖、患肿瘤及静脉曲张者,行盆腔、髋部等手术前,测定部分凝血活酶时间(PTT)及血小板,若正常,于术前2h皮下注射肝素5000u,以后每12h用药1次,至病人能起床活动,一般5~7天。因肝素剂量低,不易有并发症,不需作凝血机制的监测。 2.口服抗凝剂 如新抗凝片(Acenocoumarol,Sinfrom)、华法令(苄丙酮香豆素,Warfarin)常用于有DVT史、严重静脉曲张者,作预防性抗凝。 3.抗血小板制剂 潘生丁,每日100mg口服,可抑制血小板集聚及粘连。非甾类抗炎剂,如小剂量阿司匹林(每日口服0.3~1.2g)、消炎痛即可抑制凝血酶A2,减少静脉血栓形成。 十三、内科治疗 (一)一般治疗 本病发病急,需作急救处理。应保持病人绝对卧床休息,吸氧,有严重胸痛时可用吗啡5~10mg,皮下注射,休克者避免使用。纠正急性右心衰竭及心律失常。为减低迷走神经兴奋性,防止肺血管和冠状动脉反射性痉挛,可静脉内注射阿托品0.5~1mg,也可用异丙基肾上腺素、苄胺唑啉。抗休克常用多巴胺200mg加入500ml葡萄糖液内静滴,开始速率为2.5μg/(kg·min),以后调节滴速使收缩压维持在12.0kPa(90mmHg)(在10~25μg/kg·min)。右旋糖酐可作为主选扩容剂,而且还具有抗凝、促进栓子溶解、降低血小板活性作用。 (二)抗凝疗法 1.肝素 凡临床一经确诊或高度可疑急性肺栓塞,又无抗凝绝对禁忌证者,应立即开始肝素治疗。它是一种硫酸粘多糖,具有特别高的阴电荷,且是本药的生物效应。分子量平均为15000,静脉用药时,半减期为90min,主要在肝脏中降解。它可抑制血小板聚集及脱颗粒,防止活性物质大量释放。当肝素与抗凝血酶结合时,即可中止凝血酶的形成,它也能促使纤维蛋白溶解,从而中止栓的生长,并促其溶解。 肝素使用方法: (1)持续静脉内滴注:适用巨大肺栓塞,首次应用大剂量肝素(10000~20000u)静脉内冲入,这样抑制血小板粘附于栓子上。2~4h后开始标准疗法,每小时滴入1000u,由输液泵控制滴速。每日总量25000u。 (2)间断静脉内注射:每4h(5000u肝素)或每6h(7500u肝素)静脉内给肝素一次。每日总量为36000u。 (3)间断皮下注射:每4h(5000u)或8h(10000u)、或12h(20000u)皮下注射一次肝素。必须避免肌内注射,防止发生血肿。 肝素一般连续使用9~10天,当栓塞危险因素消失,移动病人,没有发生PTE症状,此时可合用口服抗凝剂,待口服抗凝起效时,即可停用肝素。 肝素并发症主要是出血,出血部位常见于皮肤插管处,其次胃肠道、腹膜后间隙或颅内。凡年龄大于60岁、异常凝血、尿毒症、酒精性肝炎、舒张压高于14.7kPa(110mmHg)或严重肺动脉高压症,易发生出血。因此在用肝素治疗时,必须作PTT及凝血时间的监测,保持其为正常值的1.5~2倍。一旦发生出血,立即停用肝素,并用等量鱼精蛋白对抗肝素。待出血停止后再用小剂量的肝素治疗。 使用肝素的禁忌证为两个月内有脑溢血,肝、肾功能不全,患有出血性疾病、活动性消化性溃疡,10天内刚做过大手术(尤其是颅内及眼科手术)及亚急性细菌性心内膜炎。 2.维生素K拮抗剂 为常用的口服抗凝剂,可抑制依赖于维生素K的凝血因子。目前国内最常用的是新抗凝片,起作用快,口服后36~48h即达高峰,首次量为2~4mg,维持量为1~2mg/d。也可用双香豆素或新双香豆素,首剂均200mg,次日100mg口服,以后每日25~75mg维持。华弗令首剂15~20mg,次日5~10mg,维持量为每日2.5~5mg。上述口服抗凝剂维持量均根据凝血酶原活动调节,使其保持在20%~30%。双香豆素、新双香豆素及华弗令发挥治疗作用要有一定时间,因此需合用肝素数天,直到口服抗凝剂作用,才停用肝素。一般口服抗凝剂需持续3个月。以后是否继续服用,则取决于栓塞危险因素的存在情况及继续抗凝治疗的危险性来权衡。 (三)纤维蛋白溶解剂 即溶栓治疗。纤维蛋白溶解剂可促进静脉血栓及肺栓子的溶解,恢复阻塞的血循环,是一安全的治疗方法。一般在栓塞后5日内用纤维蛋白溶解剂治疗,效果较好,更适用于急性巨大肺栓塞,此时可与肝素同用,亦可待其疗程结束后再用肝素。常用药物有链激酶及尿激酶,请参看第16章。 十四、外科治疗 (一)肺栓子切除术 据报告死亡率高达65%~70%。但本手术仍可挽救部分病人的生命,必须严格掌握手术指征:①肺动脉造影证明肺血管有50%或以上被阻塞,栓子位于主肺动脉或左、右肺动脉处;②抗凝或(和)溶栓治疗失败或有禁忌证;③经治疗后病人仍处于严重低氧血症,休克,肾、脑损伤。 (二)腔静脉阻断术 主要预防栓塞的复发,以至危及肺血管床。方法有手术夹、伞状装置、网筛法、折叠术等。腔静脉阻断术后,侧支循环血管管径可能增大,栓子可通过侧支循环进入肺动脉,阻断器材局部也可有血栓形成,术后的复发率为0%~20%,因此术后需继续抗凝治疗。 十五、非血栓性栓塞 (一)最常见脂肪栓塞 栓子主要来自长骨骨折,骨折时可形成骨髓脂肪栓。长骨骨折及骨盆骨折中仅2%病人发生典型的肺栓塞,有50%的病人可出现亚临床的脂肪栓塞,如暂时性缺氧及血小板降低。偶尔栓子也可来自外伤的脂肪组织及肝内脂肪。 临床表现:潜伏期约12~36h,或更长。在潜伏期内病人可无症状。以后突然出现呼吸困难,心动过速、发热(体温可达39℃以上)、紫绀、精神不安宁、易激动、谵妄,继之昏迷。体检可见上胸部、腋窝及颈部有瘀斑,甚至也见于结膜及眼底视网膜。胸片显示正常,或有弥漫性小片状密度增高阴影,也有线样纹理增多,上述阴影似从肺门处向外辐射。实验室检查见贫血、血小板降低、显微镜下可发现外伤部位的静脉血内有脂肪颗粒、血沉增快、PaO2降低及一些凝血试验异常。静脉内的脂肪颗粒也可用冷冻法及滤过法测定。滤过法是使静脉血经8μm孔的Millipore过滤器,剩留下的脂肪颗粒用苏丹Ⅲ染色即可显示出。本病的病理生理目前还不清楚,可能与脂肪组织释放脂蛋白酶有关,它可使水解的甘油三酯产生自由脂肪酸,从而引起内皮细胞损伤,血小板和纤维蛋白聚集,形成血栓。也可能肺小动脉被集合的脂肪阻塞后产生一系列病理生理改变。为什么仅少数病人易产生脂肪栓塞呢?推测这些病人可能有碳水化合物、脂肪代谢及凝血机制的异常,使血管脆性增高,对外来的刺激易引起异常的神经反射。确实在脂肪栓塞的病人中常有糖尿病、β脂蛋白增高及血小板聚集的异常。 脂肪栓塞的诊断依据是1个主要症状和4个次要临床表现,并证明静脉血内有脂肪微粒及低氧血症。主要症状:①呼吸功能不全;②脑部损伤;③瘀斑。次要临床表现为:①发热;②心动过速;③视网膜改变;④黄疸;⑤肾功能改变;⑥贫血;⑦血小板计数下降;⑧血沉增快。由于病人的临床表现不同,基本可分三类。①超急性反应:患者往往死于脑及冠状动脉的脂肪栓塞;②典型的临床表现:有明显的肺水肿,轻度凝血酶原时间及活性凝血酶原激酶时间延长,血小板下降,低氧血症,必须吸入40%浓度的氧才得到纠正,有典型胸片表现;③成人呼吸窘迫综合征型:胸片有急性肺水肿表现,明显低氧血症,必须吸入60%浓度的氧才得到纠正,有弥漫性血管内凝血,如凝血酶原时间及活性凝血酶原激酶时间明显延长、血小板下降、纤维蛋白原浓度降低,并出现纤维蛋白的降解产物。 治疗方法:最重要的是吸氧,一般吸氧浓度达50%以上。必要时作气管插管,并用呼气末正压呼吸(PEEP)。肾上腺皮质激素的使用对病人可能是有益的,常用甲基氢化泼尼松,剂量为30mg/kg体重,于8h内静脉滴入。及时使用激素后可防止低氧血症、凝血机制异常及血小板下降。必要时进行抗凝治疗。前列环素PGI2对减轻肺的脂肪微栓塞可能有一定效果。由于目前尚无很好的治疗方法,因此病死率达8%。 (二)羊水栓塞 偶可发生在正常分娩或剖宫产。突然引起大块栓塞,或肺微血管栓塞,导至休克和死亡。症状的轻重决定于进入静脉系统的羊水量。羊水特别容易诱发肺血管或其他处的血栓形成。治疗方法主要是支持疗法及抗凝治疗。 (三)气体栓塞 1.可发生于潜于员作潜水操作中,尤其从10m以下深水向上潜升时。一旦有意外故障,或突然发生支气管痉挛时,使体内的压缩气体不易排出,此时作用于机体的压力越来越降低,体内的空气容量随之渐增大。当作用于肺实质压力为10.7kPa(80mmHg)时,肺泡发生破裂,气体即进入循环系统,引起气栓塞。发生气栓栓塞的其他原因有减压性爆炸、肺瘤转移至大血管或心脏、乳腺损伤及医源性空气栓塞。后者见于头颈部手术,如颅骨切除术静脉气栓发生率为21%~29%,枕部颅骨切开术的发生率为40%。也见于血管破裂、各种手术、血液透析及静脉注射。特别应警惕锁骨下静脉内插管输液,当有意外时,空气进入血管的速度为100ml/s,已有报告注入100~300ml气体可至死。 2.临床表现 决定于气体栓塞是静脉抑或是动脉、气体的量及种类。静脉栓塞时,气体可进入右心腔和肺血管网,当气体进入血管的速率为1ml/min,或进入量为1ml/kg体重,病人尚能耐受,若进入气体量较上述明显增多时即可产生临床症状。大量气栓时,可阻塞血流进入右心腔,称之空气阻断(air lock),此时有生命危险。气泡进入肺动脉后,可产生急性肺动脉高压、右心衰竭、肺水肿,病人出现不适感、气短、胸骨后疼痛及心律紊乱。体检见血压下降、紫绀、哮鸣音、大理石样皮肤及特殊的磨坊轮转的杂音(millwheel murmur)。这一杂音在心脏区可听到,也如压缩的海绵声,或大声咀嚼声。动脉气栓栓塞时常伴有脑神经损伤、感觉障碍、复视、癫痫、单瘫或偏瘫、关节活动障碍;眼底镜显示视网膜血管内有气泡可见;利贝迈斯特体征(Liebermeister’s sign)阳性,即由于动脉堵塞后,舌急剧发白;皮肤行小切开后可见有气泡的血流;头颅相显示血管内有气泡。 当发生动脉、静脉气栓栓塞时,ECG常显示急性肺心病、室内传导阻滞及心肌缺血。动脉血气分析示PaO2下降,PCO2稍增加。 3.治疗方法 (1)压缩治疗:是气栓栓塞主要治疗方法。立即将病人送入高压室内,若是静脉栓塞,置病人左侧卧褥疮位,以防止右心室气体进入肺血管网,或从未闭卵圆孔进入动脉系统。若是动脉栓塞,可置病人于Trendelenbury位,即垂头仰卧位。并给病人吸纯氧。然后增加室内压力,静脉栓塞时压力增为304kPa,动脉栓塞压力增为608kPa。经上述处理使体内气体立即收缩,随后进入较小的血管分支,以减少气栓的危险性。并使中枢神经系统的损伤得到最大程度的恢复。当气栓消失后再逐渐减压。 (2)中心静脉插管:尤其大量气栓时,插管可使气体移动,进入右心室,然后用注射器抽取。 (3)吸纯氧:可防止氮气进入血流;吸纯氧后,使血流中氮浓度降低,产生有利于氮向组织弥散的梯度。 (4)输入等渗液体:因血容量低下时,气栓的严重度也加重。 (5)应用肝素抗凝及肾上腺皮质激素治疗。 (四)非栓子性血管炎性肺动脉阻塞 目前有增多趋向,常与静脉内用药有关。药物本身,或与药物混合的滑石可诱发血栓形成及血管炎,与PTE很难区别,长期反覆发作可成为不可逆性,并逐渐形成肺动脉高压。 (李龙云) 参考文献 [1] Smith W: Cecil Textbook of Medicine.ed17,p426,WB Saunders Company,Philadeiphia,1985 [2] Hirsh J: Venous Thrombosisand Pulmonary Embolism Diagnostic Methods.edl,p123,ChurchilLivingstone,Edinburgh London Melbourne,1987 [3] Fulkerson WJ et al: Diagnosisof pulmonary embolism Arch.Intern.Med.1986;146:961 [4] Hull R et al: Pulmonaryangiography,ventilation lung scannigng and venography for clinically suspectedpulmonary embolism in the abnormal perfusion scan.Ann Intern Med.1983;98:891 [5] Piers DB et al: A comparativestudy of intravenous digital subtraction angiography and ventitation perfusionscans in suspected pulmonary embolism Chest 1987;91:873 [6] Braunwald et al: Harrison’sprinciples of internal medicine.edll,p1105,McGraw-Hill book company,New York,1987 [7] Flenley DC et al: Recentadvances in respiratory medicine.p135.Churchill Livingstone New York .1986 [8] Brenner,BE et al:Comprehensive management of Re respiratory emergencies.p273.An aspenpublication Aspen sysetems corporation Rockville.1985 [9] Leeper KV et al : Treatmentof massive acute pulmonary embolism;The use of low doses ofintrapulmonary arterial streptokinases combined with full doses of systemicheparin.Chest ,1988;93:234 第27章 自发性气胸胸膜腔内存在空气称气胸,可由创伤或非外伤原因引起。自发性气胸(spontaneous/pneumothorax,SP)是由于肺脏表面及脏层胸膜破裂,空气进入胸膜腔所致。气胸按有无原发疾病,分为特发性及继发性两类。 一、病因和发病机制 (一)特发性气胸 指经常规胸部X线检查未发现病变者发生的气胸,青年男性多见,男女之比为6:1,在美国年发病率为9/10万。SP的发病机制一般人为是因肺尖部位胸膜下肺大泡(subpleural bleb,SB)破裂。发生SP的机理是如下。 1.跨肺压增大 正常人在坐位时,使肺收缩和扩张的跨肺压在肺底部0~0.196kPa(0~2cmH2O),而在肺尖部位则高达0.784~1.18kPa(8~12cmH2O),对瘦高体型人,因胸腔狭长使跨肺压的区域性差别变得更大,肺尖部位的肺泡因承受相当大的平均扩张压可破裂,其空气沿着肺小叶间隔进入肺周围形成SB。 2.血液供应差 与肺尖部距肺门大血管远有关,因抵抗力弱易形成SB。 3.非特异性炎症 炎性浸润分别使细支气管及周围发生活瓣样阻塞和纤维增殖病变,使肺泡或肺间质发生气肿样改变。 4.遗传因素 SP患者存在HLA-A2B4抗原的频率高于正常人群,这表明SP发病与遗传有关,另有家族性同时发生特发性气胸的报告。 5.其他 肺泡壁弹力纤维先天发育不良,胸膜局部先天性囊肿或炎症以及吸烟,均是SP形成的可能原因。 (二)继发性气胸 指有明显肺部疾病患者发生的气胸,男女之比为3.2:1,美国年发病率是3.8/10万,常见于慢性阻塞性肺病、肺结核、尘肺引起的肺气肿,还有肺炎、肺囊肿,其他疾病还有结节病、组织细胞增多症X、硬皮病、嗜酸粒细胞肉芽肿、原发性或转移性肺癌、囊肿性肺纤维化、胆汁性肝硬化、马凡综合征、特发性肺含铁血黄色沉着症、先天性肺囊肿、类风湿性关节炎、间质性肺炎、放射性肺炎、肺包虫病、淋巴瘤等。其发病机制是在肺部疾病基础上形成的肺气肿、肺大泡破裂或直接损伤胸膜所致。而肺结核在胸膜下的干酪样病灶或空洞、肺囊肿合并感染或肺脓肿以及金黄色葡萄球菌肺炎愈合过程中的气囊肿,当他们破溃到胸膜腔时,有时可产生脓气胸。 (三)特殊类型的气胸 1.月经性气胸 与月经周期有关的反覆发作性的气胸,约占女性SP患者的5.6%,以30岁以上女性多见,常在月经48h内发生,气胸多发生在右侧。其发生的机制可能是肺、胸膜或横膈的子宫内膜移位使①SB自发性破裂;②前列腺素使细支气管收缩,管腔部分阻塞使远端肺泡充气过度后破裂;③子宫和输卵管的空气,经过右横膈小孔进入胸腔。 2.正压机械呼吸引起的气胸 发生率3%~5%,并随呼吸机使用时间的增长和通气时平均气道压力的增高而增多。临床表现为突然呼吸加速,与呼吸机对抗,最大吸气压突然升高,肺顺应性下降,很容易产生张力性气胸。其气胸原因是受感染的(有时呈脓性的)肺实质,或肺气肿、肺大泡因过度充气而破裂所致。 二、临床类型 根据肺-胸膜裂口情况,胸膜腔压力测定,结合临床表现,将气胸分为三类。 (一)单纯性或闭合性SP 胸膜裂口较小,在肺脏萎缩同时,裂口自行闭合,但胸腔内有不等量的气体存在,压力常为负压或低度正压,一般-0.098~0.196kPa(-1~2cmH2O),抽气后不再上升为正压,此类型SP最为多见。 (二)开放性或交通性SP 胸膜裂口较大,或因胸膜粘连的牵拉影响肺脏萎缩,使裂口张开或形成支气管胸膜瘘。胸膜腔压力在“O”上下波动,抽气后不能保持负压又回复到原来压力,此类型SP因与支气管相交通,容易发生感染形成脓气胸。 (三)张力性或高压性SP 胸膜裂口呈活瓣样,吸气时裂口张开空气逸入胸腔,呼气时随肺脏回缩而闭合,使胸腔内气量增加,压力高张,在0.981kPa(10cmH2O)以上,抽气后压力可下降但很快又升高。此类型SP把纵隔推向健侧,压迫大静脉,使回心血量减少,心搏出量减少,患者除有严重呼吸困难外,并可出现休克等循环障碍。 这三种类型SP在病情发展过程中可以相互转换,因此,对于任何类型的SP,均应严密观察,以及时发现病情的转变。 三、临床表现 (一)症状 依气胸发生的快慢、肺萎缩程度、肺脏及身体原来健康情况,以及有无并发症而不同。 1.胸痛 90%的病人患侧有不同程度的胸痛。这是由于胸膜牵拉、撕裂的结果。空然发生的胸痛可向肩背部、腋侧或前臂放射,深吸气或咳嗽使之加重。 2.呼吸困难 常与胸痛同时发生,肺萎缩小于20%、原来肺功能良好者,可无明显呼吸困难;反之,原有肺功能不全或肺气肿、肺纤维化患者,即使肺萎缩10%以下,呼吸困难也很明显;张力性SP常呈进行性严重呼吸困难,有窒息感,不能平卧,甚至呼吸衰竭。 3.休克 见于严重的张力性气胸或自发性血气胸,偶见于剧烈胸痛者。患者除呼吸困难,可血压下降、紫绀、大汗淋漓、四肢厥冷、脉搏细速(大于140次/min)和大小便失禁等,若不及时抢救可很快昏迷死亡。 4.咳嗽 因胸膜反射性刺激引起,多为干咳,合并支气管胸膜瘘者可有脓性痰,且常与体位改变有关。 (二)体征 小量(100~200ml)积气仅患侧呼吸音减低;大量时则胸廓膨隆,肋间隙增宽,运动减弱,触诊纵隔推向健侧,叩诊呈鼓音,语颤及呼吸音减弱或消失。左侧气胸或并发纵隔气肿时,有时可听到在心脏收缩期时出现的一种劈拍音(Hamman’s征)。 四、实验室检查 (一)X线检查 气胸部位透光度增高无肺纹理,受压的肺向肺门处萎陷,透光度减低,在萎陷肺的边沿,脏层胸膜呈外凸的纤细发线影,纵隔可向健侧移位,横膈下降。有时患侧肺可疝入对侧,亦可并发胸腔积液。我院108例次气胸X线检查,左侧46例次占42.6%,右侧57例次占52.8%,双侧5例次占4.6%,有胸腔积液36例次占1/3。呼气象有助于发现少量气胸,因为此时肺体积缩小密度增高,而气胸量无改变,密度不变,因此气胸占胸腔比例相对增大,与肺可形成鲜明对比。 (二)肺功能检查 如急性气胸肺萎陷大于25%左右,由于肺容量减少、通气、血流比例失调,解剖分流增加(大于10%),在发病最初几小时内可产生轻度低氧血症,使A-aDO2增加,此后经机体自身调节或吸氧,低氧血症常可纠正。慢性气胸的肺功能改变主要是限制性通气功能障碍,表现为肺活量的减低,一般不引起呼吸功能不全。 五、诊断和鉴别诊断 依据典型症状和体征,一般诊断并不困难,局限性少量气胸或原有肺气肿者,须借助X线检查确诊。气胸须与支气管哮喘、肺气肿、肿栓塞、膈疝、消化性溃疡穿孔鉴别,支气管哮喘、肺气肿患者,突然呼吸困难加重,应考虑发生气胸的可能,下述两病酷似SP,更应警惕。 (一)急性心肌梗死 可突发胸痛,但还有高血压和既往心绞痛病史,且无气胸体征,X线、心电图可作出诊断。偶左侧气胸在卧位时亦出现类似心肌梗死的心电图改变,但患者直立位的心电图正常。 (二)巨型肺大泡、支气管囊肿 起病缓慢,无突发胸痛,胸闷、气急亦不很明显,穿刺测压压力在大气压上下,不若气胸之高。在X线上,肺大泡长期无明显变化,大泡向四周膨胀,将全肺推向肺尖区、肋膈角或心膈角,因此大泡周围有被压挤的致密组织。此外,肺大泡腔壁的内侧与胸壁夹角大于90度,而气胸将肺压向肺门,腔壁内侧与胸壁夹角小于90度,呈锐角。 六、并发症 (一)脓气胸 常合并绿脓杆菌、金黄色葡萄球菌、克雷白杆菌、厌氧菌所致的坏死性肺炎及肺结核,或因食管穿孔至胸膜腔引起。 (二)血气胸 发生率2.8%~12%,可因肺组织和脏层胸膜破裂,损及肺及胸膜表面血管,或胸膜粘连部位撕裂引起出血,一般在肺复张后,出血多能停止。 (三)纵隔气肿 发生率约1%,系漏出的气体沿着肺间质中支气管和血管鞘进入纵隔所引起。胸部X线检查可见纵隔旁有索条为界的透明度增高带。 (四)慢性气胸 指肺不能完全复张、气胸持续3个月以上者,发生率低于5%,使气胸慢性变的影响因素是:①胸膜的增厚粘连使破裂口持续开放;②胸膜肺裂口由肺大泡或肺囊肿引起;③支气管胸膜瘘;④弥漫性肺气肿,有多个气肿泡先后破裂。 七、治疗 根据气胸类型、程度、是初发还是复发,以及患者年龄、一般状况、有无呼吸循环不全等并发症确定治疗方针,治疗主要包括卧床休息等一般疗法、排气疗法、手术治疗和防止复发治疗。 (一)一般疗法 应卧床休息。气胸量小于10%、无明显症状者,如单纯性气胸不需排气。由于胸膜腔内空气压100.42~100.81kPa(755~758Torr)高于其周围的静脉或毛细血管血液的压力93.90kPa(706Torr)=[PO25.32kPa(40Torr)-PCO26.12kPa(46Torr)+PN276.21kPa(573Torr)+PH2O6.25kPa(47Toor)],因此胸膜腔内气体向混合静脉血弥散,直至完全吸收,一般每日可吸收胸腔容积的1.25%左右的气体。如经1周肺仍不膨胀者,则需要采取其他疗法。气胸腔内气体主要是氮气,而呼吸纯氧可降低动脉血氮浓度,因此可加快气胸的吸收。 (二)排气疗法 气胸量较大,有呼吸困难,特别是张力性气胸,应该尽快排气。 1.一般排气法 用50或100ml注射器在患侧锁骨中线第2肋间或腋前线第4或5肋间消毒后穿刺排气,至患者气急缓解,一般以800ml左右为宜。可每日或隔日抽气1次。包裹性气胸应在透视下选定合适部位进行排气。对极度缺氧的张力型气胸,为争取救治时间,可将粗针头尾端扎一橡皮指套,指套头部剪一小孔,形成膜瓣式排气瓣,达到单向排气目的。气胸器可侧压抽气,主要用于单纯性气胸,一般在抽气后呼气时胸腔内压保持在-0.196~-0.392kPa(-2~-4cmH2O),常需反覆多次抽气。 2.闭式引流排气 开放性或张力性气胸经反覆抽气仍不能使患者呼吸困难缓解,或胸内压不能下降至负压时,应作胸腔插管水封瓶引流。插管部位一般取患侧锁骨中线第2肋间,伴有胸腔积液时,引流部位宜在积液底处,常选择侧胸部第4或5肋间。在插管前应用气胸器测压以确定气胸类型,并选用前端剪成鸭嘴状开口并剪成1~2个侧孔的大号导管(或用3~4mm口径的硅胶管)送入胸腔,导管另一端接水封瓶。 (1)水封瓶闭式引流:利用胸膜腔内压力增高,通过水封瓶引流排气。引流管置于瓶内水面下1~2cm,过浅易脱离水面,过深不利排气。此方法简便,但因排气不彻底,肺复张较慢。 (2)负压吸引水封瓶闭式引流:在水封瓶排气管中,安装一个压力调节瓶调节负压,压力调节管下端离水面8~12cm,即抽吸负压为0.784~1.18kPa(8~12cmH2O),最深不宜超过14cm。如负压过高,外界空气可由压力调节管进入瓶内。如有胸腔积液,可在水封瓶前加一个液体收集瓶,以便观察排液情况。本方法适用于经水封瓶引流48h肺尚未复张的张力性气胸、液气胸、闭合性气胸或合并肺气肺者,疗效较好,肺复张较快,有利于病灶愈合。如负压吸引水封瓶引流仍不能使肺复张,可加机械吸引装置,使负压持续吸引。 3.注意事项 (1)肺萎陷时间较长,尤其超过3天者宜用低负压排气,否则可因肺复张太快引起肺水肿(常在术后2~4h发生)。现有人认为间断低负压吸引有利于预防急性肺水肿。吸引负压过大,还可因脏层胸膜、肺气肿泡多处破裂使气胸加重。 (2)负压吸引数小时肺仍未复张时,须考虑有否引流装置漏气、支气管阻塞、开放性气胸或萎缩肺因表面受纤维包膜限制不能张开等情况存在。 (3)肺完全复张24h后,可试停负压吸引,夹住引流管让病人活动,如1~2天后无气胸再出现,可拔除导管,伤口以蝶形胶布拉拢,纱布覆盖。 (三)胸膜粘连术 非手术治疗的气胸容易在1年内复发,1次、2次和3次气胸后的复发率分别是20%、50%和80%。胸膜粘连术是将无菌的刺激性物质注入胸膜腔,诱发化学性胸膜炎,使脏层、壁层胸膜粘连,避免气胸复发。用滑石粉2g(或20%悬液10ml)、四环素(红霉素)0.5g、阿的平100mg/d共用2~4天、硝酸银溶液(10%5~10滴)、樟脑油(1%10ml)、陶土粉3~5g,在局麻下注入胸膜腔或径引流导管,或经纤维支气管镜/胸腔镜将上述物质喷洒在胸膜腔或涂布于裂口表面及附近,均可引起胸膜粘连,效果较好。为减少胸痛及防止胸腔感染,可同时注入2%普鲁卡因4~8ml,及青、链霉素(应先作皮试)。此外,应嘱病人多方向转动,以使注入物质均匀涂布在胸膜表面。既往使用的自家血、高渗葡萄糖等粘着剂,因效果不佳现渐被弃用,近年来较有效的粘着剂还有支气管炎菌苗等。 Tribble等认为粘着剂中数滑石粉最佳,安全、病人能耐受,无并发症,治疗5例囊性肺纤维化合并气胸患者,经随访6月至4年,治疗侧无1例复发。 (四)手术治疗 用于保守治疗无效的能耐受手术气胸者,可作瘘道修补、胸膜剥离或肺切除术,其适应证是①张力性气胸或肺压缩70%以上,症状明显的气胸,径引流排气24h肺仍不复张;②慢性气胸;③3次以上复发或对侧也发生气胸者;④胸内有进行性出血、积脓并发症。 (陆慰萱) 参考文献 [1]Jenkinson,SG: Pneumothorax..Clinics in Chest Medicine.(Sumposiun on PleuralDisease).1985;6(1):153 [2]Harvey ,JE Jeyasinghaw: The Difficult Pneumothorax.Br J Dis Chest 1987;81(3):209 [3]Thurer RJ Palationos GM:Surgical Aspects of the Pleural Space. Seminars inRespir Med.1987;9(1):98 [4]Gray R et al: Catamenial Pneumothorax Case Report and Literature Review.JThorax Imaging 1987;2(2):72 [5] 胡华成、过中方:自发性气胸的若干近展,中华结核和呼吸杂志。1987;10(1):50 继发性腹膜炎一、病因和病理 继发性腹膜炎是继发于腹腔内器官炎症穿孔、损伤破裂,或血运障碍坏死等的腹膜炎症。最常见的原发病为急性阑尾炎穿孔、十二指肠溃疡穿孔、急性胆囊炎并发穿孔、绞窄性肠梗阻、急性胰腺炎,此外尚有胃肠道肿瘤坏死穿孔、溃疡性结肠炎穿孔、坏死性肠炎、肠伤寒穿孔、憩室炎穿孔、创伤所致胃肠道穿孔等。手术引起的吻合部位漏或端瘘、胆道漏等均是继发性腹膜炎的病因,胃肠道内容物一旦进入腹腔,必致化学性或细菌性腹膜炎症。腹膜充血水肿、大量渗出、脓液形成,毒素的产生和吸收,遂出现临床症状。 引起腹膜炎的细菌多系消化道常驻细菌,大肠杆菌最为常见,其他细菌如粪链球菌、变形杆菌,绿脓杆菌均很常见,另一常见细菌为一大类无芽胞厌氧菌。继发性急性腹膜炎常有混合感染,治疗中有时不注意厌氧菌,结果厌氧菌感染得以发展,常造成腹腔各处脓肿,如膈下、盆腔、肠间隙等,脓液中无芽胞厌氧菌的检出率很高,故治疗时不能忽视。 根据患者的机体抵抗力,腹膜炎可以局限,也可发展而不可收拾。原发病对预后亦有重要影响,总的来说毒血症和休克在继发性腹膜炎发生率很高,是本病的一个特点,也是强调外科手术处理的一个原因。 二、临床表现和诊断 总是先有原发病的表现,外伤则有外伤史;也有无明显病史突然发作者,如急性出血坏死性胰腺炎、少数十二指肠溃疡穿孔。临床主要表现为腹痛、开始部位和原发病部位一致,很快弥散,这是腹膜炎的一个特点,但又不一定扩展到全腹部。疼痛变为持续性,改变了原发病疼痛的性质为又一特点。一般均很剧烈,咳嗽、翻身均可加剧,故病人常取平卧位或侧向一侧。 胃肠道症状可以是原发病所有,如呕吐、恶心,在继发性腹膜炎时也可以并不明显。腹胀往往很突出,或病人自觉发胀,待麻痹性肠梗阻发展到后期,腹胀常是一个严重问题。 体温上升、脉率变快,中毒症状、脱水症状、少尿等均是常见的表现。 原发病的症状有时为继发性腹膜炎掩盖,有时仍显著。 体格检查常见病人呈急性病容,腹式呼吸减弱或甚至消失,腹肌紧张明显,压痛、反跳痛亦很明显,但可因年龄、肥瘦、病因、感染严重程度等因素在程度上有所不同。肠鸣音减弱或消失是常见体征。晚期中毒症状显著时可以观察到病人神志恍惚、面容憔悴。眼球凹陷、额出冷汗、鼻翼煽动、口唇发绀、口干舌燥、腹部膨胀等一派危象。此为弥漫性腹膜炎的后期表现,现在已不多见。至于局限性腹膜炎则情况要好得多。局限性和弥漫性可以互相转化是处理时应考虑之点。 诊断腹膜炎不难,诊断原发或继发有时不易;诊断继发于何种原发性如病人就诊早一般不难,如就诊过晚,病史不清则有时相当困难。X线、超声等诊断手段有助于诊断,如腹腔有游离气则可知有消化道穿孔。超声可以诊断阑尾有无病变,胆道有无扩张。血清淀粉酶检查可以帮助诊断胰腺炎,有的应做血清脂肪酶和尿淀粉酶检查。转氨酶、乳酸脱氢酶升高显著有助于诊断肠坏死。 腹腔穿刺在诊断继发性腹膜炎时帮助很大,且有助于鉴别原发病(表35-1)。 表35-1 腹腔穿刺液的鉴别诊断
三、治疗 继发性腹膜炎需要以手术为主的综合治疗,只有在少数情况下,允许采用非手术疗法,如有恶化则迅速转为手术治疗。 (一)一般支持疗法 亦须加强,输液、输血及血浆、补充血容量,维持水和电解质平衡、保持酸碱平衡、抗休克、改善微循环、改善缺氧情况、胃肠减压、应用有效抗生素包括应用针对厌氧菌的药物,均需尽量全面地考虑到。但根本还是在作适当准备后采取手术治疗。 (二)手术治疗 1.手术目的 ①引流脓液,消除中毒、休克的来源;②找到原发病,并予以处理,如切除已穿孔的阑尾、胆囊,引流坏死穿孔的胆道,切除坏死的肠道,切除坏死的胰腺组织,切除坏死穿孔的胃肠道肿瘤,修补十二指肠穿孔等等;③预防合并症,冲洗腹腔,引流易于形成脓肿的膈下、肝下、小网膜囊、盆腔等处,冲洗与否并非一律;④胃肠减压造瘘,或为今后胃肠营养而作空肠造瘘;⑤明确诊断。 2.手术麻醉的选择 如病人情况良好,可采用连续硬脊膜外;如休克前期或休克病人则宜采用气管内插管,以保证给氧及抢救之用;剖腹麻醉可以较浅,辅以肌肉松弛剂常可得到满意效果,比硬膜外要相对安全。手术探查务必彻底,不要遗留问题,否则需再次手术,危险性极大。 3.术后 为促进胃肠功能恢复,针灸、中药常有帮助。术后营养支持早期可用全胃肠外营养,以后用胃肠营养支持。 尽管如此,由于病人的全身情况,原发病、腹膜炎的程度,处理的早晚等因素,仍有相当高的病死率,医师在处理时应全面考虑,严密注意变化及时处理,不可掉以轻心。 第28章 机械通气和氧气治疗第一节 机械通气治疗的目的、适应证和禁忌证一、治疗目的 (一)维持代谢所需的肺泡通气 这是治疗的基本目的。应用气管插管或气管切开保持呼吸道通畅,加上正压通气以维持足够的潮气量,保证患者代谢所需的肺泡通气。 (二)纠正低氧血症和改善氧运输 呼吸机的应用可改善换气功能,近来由于应用了呼气末正压呼吸(positive/end-expiratory pressur,PEEP)等方法,可使肺内气体分布均匀,纠正通气/血流比例失调,减少肺内分流,从而提高氧分压。 (三)减少呼吸功 应用机械通气可减少呼吸肌的负担,降低其氧耗量,有利于改善缺氧,同时也可减轻心脏的负荷。 二、适应证 (一)预防性通气治疗 危重患者有时虽然尚没有发生呼吸衰竭,但是如从临床疾病的病理过程、呼吸功、心肺功能储备等诸方面判断,有发生呼吸衰竭的高度危险性。预防性通气治疗能减少呼吸功和氧消耗,从而减轻患者的心肺功能负担。其指证如下。 1.有发生呼吸衰竭高度危险性的患者 ①长时间休克;②严重的头部创伤;③严重的慢性阻塞性肺部疾病(chronic obstructive pulmonary disease,COPD)的患者腹部手术后;④术后严重败血症;⑤重大创伤后发生严重衰竭的患者。 2.减轻心血管系统负荷 ①心脏术后;②心脏贮备功能降低或冠状动脉供血不足的患者进行大手术后。 (二)治疗性通气治疗 临床上当患者出现呼吸衰竭的表现,如呼吸困难、呼吸浅速、紫绀、咳痰无力、呼吸欲停或已停止、出现意识障碍、循环功能不全时;患者不能维持自主呼吸,近期内预计也不能恢复有效的自主呼吸,呼吸功能受到严重影响时,可应用机械通气治疗。通气治疗的呼吸功能指标列于表28-1。 表28-1 机械通气的肺功能指标
■[此处缺少一些内容]■ 撸∕OF)伴肺炎或ARDS;⑤连枷胸;⑥呼吸肌衰竭。 总之,机械通气的适应证,常因疾病种类和患者的具体情况而异,要综合临床实际病情和急诊单位的实际抢救设备等进行考虑,统一的具体指标很难确定。有些咳嗽、排痰无力者,呼吸衰竭对全身状态影响较大者,宜早用机械通气治疗;当发现多器官功能衰竭时,才想到机械通气,往往为时已晚,失去抢救意义。 三、禁忌证 应用机械通气的禁忌症主要包括①气胸及纵隔气肿未行引流者;②肺大泡;③大咯血;④急性心肌梗死;⑤出血性休克未补充血容量之前 第二节 机械呼吸机的类型一、定压型呼吸机 呼吸机向肺部释出一定压力的气体,使肺泡扩张,随着胸廓和肺脏的扩大,呼吸道的压力逐渐升高,达到压力预定值时,气流中止,即转换为呼气相。该类型呼吸机所释出的潮气量,与呼吸机预置的压力、吸气时间、流速等因素有关。如流速低、预定压力低、吸气时间短则潮气量小,反之则潮气量增大。此外如患者的肺部顺应性下降(如肺不张)或气道阻力增加(如支气管痉挛)均可导致潮气量下降。所以使用时需经常测定所释出的潮气量,这是定压型呼吸机的一大缺点。但这类呼吸也有优点,即在通气管道中如有少量漏气,也能维持适当的通气。Bird系列呼吸机为定压型呼吸机的典型。 二、定容型呼吸机 呼吸机在一定压力下将预定的潮气量释入呼吸道,使肺部扩张,当该容量的气体释出后,即转为呼气相。如患者肺部顺应性下降或气道阻力增加,释出潮气量不会降低,但气道压力可增加。目前这类呼吸机大多有压力限制装置,当达到压力限制值时可报警,并中止吸气相;或打开减压阀,但释出的潮气量将减少,如这种情况持续存在,会发生通气不足。这类呼吸机的优点是不论肺部顺应性和气道阻力如何变化,呼吸机均能保持适当通气,直到一定的压力限制。但是定容型呼吸机不能补偿管道中漏气。属于这类呼吸机的有:上海医疗器械四厂的SC型系列呼吸机;进口呼吸机中Engström Erica、Bear系列呼吸机,Bennett7200也属此类。 三、定时型呼吸机 此类呼吸机的结构和性能兼有定压型与定容型呼吸机的某些特点,按预定时间将气体送入肺部,潮气量与吸气时间及流速有关。潮气量=流速(ml/s)×吸气时间(s),潮气量相对稳定。浙江绍兴产KTH-3型多能呼吸机,航天部二院SC500多功能呼吸机为定时型呼吸机;Servo 900B、C New PortE100i,SIMV-Pulmolog,EV-A等进口呼吸机均属此类。 除了上述三种类型的机械呼吸机外,目前还出现了高频通气呼吸机,具有高呼吸频率、低潮气量、非密闭气路的特点,这是近年来机械通气中新发展的一种技术。高频通气时潮气量低于解剖死腔,吸气相占呼吸周期15%~35%,可完全抑制自主呼吸而保持有效通气和换气。按频率和潮气量不同,高频通气可分为①高频正压通气:呼吸频率约60~150次/min,潮气量100~300ml;②高频射流通气:频率150~500次/min,潮气量低于100ml;③高频振荡通气:呼吸频率500~3000次/min或更高,潮气量仅数毫升。由于开放气路和小潮气量,吸气相对呼吸道和胸内压甚小,对心脏循环几乎无影响,故适用于心功能差、低血压或休克等难以应用普遍正压呼吸机治疗的患者,也可应用于气管胸膜瘘、气胸、进行咽喉部及气管部位手术的病例。支气管镜检查时,于侧管同时进行高频通气,可维持适当的气体交换,提高安全性。但是由于高频通气的机理还不十分清楚,应用时无常规可循、监测困难,临床普及还有待于探索。 第三节 机械通气对生理功能的影响机械通气是借助呼吸机进行呼吸,与正常人的自主呼吸有显着的差别。正常人自主呼吸时,胸廓扩张、膈肌下移使胸腔内产生负压,从而气管到肺之间形成一个压力梯度,产生吸气气流。而机械通气时,呼吸机产生正压,吸气过程中胸内压从-0.49kPa(-5cm H2O)增至+0.294kPa(+3cmH2O),这种胸内压和肺内压力的增加,是呼吸机对人体正常生理过程产生影响的基本原因。 一、对呼吸生理的影响 (一)增加肺泡通气量 机械通气时可扩张气道和肺泡,增加肺容量,使肺泡通气量增加。肺泡通气量不仅与潮气量和呼吸频率有关,而且与无效腔/潮气量(VD/VT)比值相关。潮气量增加则减小VD/VT的比值(最好维持在0.3~0.4),可改善肺泡通气。但是如潮气量太大,VD/VT则少于0.3,产生通气过度并增加循环的负担。 (二)肺内气体分布 机械通气时进入气体的分布取决于呼吸道内压力、气道阻力和局部组织的弹性。纵隔及中间部位的支气管周围肺组织充气较多,边缘肺组织充气相对较小,相同压力下,气道阻力低和弹性好的肺泡量先充气、充气量也较多;而气道阻力高,弹力差的肺泡充气慢、充气量也少。此外机械通气时,气流通过分支曲折的呼吸道,吸气流速愈高,就愈容易形成涡流,可增加气道阻力,加重气体分布不均。如适当延长吸气时间或吸气末加压,则可使吸入气体分布均匀。 (三)对通气/血流( (四)对呼吸动力的影响 1.增加肺顺应性 机械通气后肺泡通气增加,减轻肺脏充血及肺水肿,复张萎陷的肺泡,改善肺泡弹性,从而增加肺顺应性。 2.降低气道阻力 ①扩张细支气管;②增加肺泡充气,提高肺泡压力,增加咳嗽和排痰效能,保持气道通畅;③缺氧缓解,呼吸性酸中毒的纠正,可使细支气管舒张;④如应用较慢的呼吸频率,较大潮气量,控制吸气流速,也可使气道阻力相对下降。 3.减少呼吸功 机械通气应用适当,由于呼吸肌的工作被代替,呼吸功减少,氧耗量也降低,循环负担可减少。但是如呼吸机应用不当,自主呼吸与呼吸机拮抗,呼吸功反可增加。 二、对循环系统的影响 正常情况下,心输出量与静脉回流量有关。静脉回流量又与周围静脉与中心静脉的压力差有关。自主呼吸时,吸气期间胸内负压增大,中心静脉压下降,使周围静脉与中心静脉之间的压力差增大,促使静脉回流及心脏充盈。机械通气时,胸膜腔及肺内成为正压,导致静脉回心血量减少,心输出量下降,血压降低。如加用PEEP,则静脉血回流减少和心输出量降低的效应更为明显。因为①右心室前负荷降低:PEEP使胸内压增加,静脉回流的阻力也增加,回心血量下降,右心室前负荷降低;②右心室后负荷增加:PEEP使肺容量增加,膨胀的肺组织压迫毛细血管前动脉,导致肺血管阻力增加,使右心室后负荷随之增加;③左心室前负荷降低:PEEP治疗后,有室间隔的左移及左室横断面活动的减弱。右室舒张末容量则扩大,而左室舒张末容量和左室舒张终末压则降低,因左室顺应性下降,左心室前负荷降低,使心输出量减少。 机械通气的方式也影响静脉回流及心输出量的降低程度。控制通气+PEEP,即连续正压通气(continuous positive pressureventilation,CPPV)对心输出量影响较大。因CPPV在整个通气周期内气道中压力始终为正压。而间歇强制通气(intermittent mandatory ventilation,IMV)+PEEP时,患者可间断自主呼吸,平均气道压力较低,故对心输出量的影响小于CPPV。如以连续气道正压(continuous positive airwaypressure,CPAP)的形式接受PEEP治疗,其平均气道压力最低,所以对心输出量的影响比IMV+PEEP还要小些。 由于机械通气对循环系统的作用,故在调整呼气与吸气的比值时,应在保证肺泡通气及氧合的前提下,尽可能缩短吸气时间,减轻其对静脉回流和心输出量的副作用,一般吸气与呼气的比值为1:1.5~1:2。 机械通气对循环的影响,如患者心功能良好,血容量正常,则能通过交感神经反射和血管加压受体使周围静脉收缩,恢复周围静脉与中心静脉的压力差,恢复足够的静脉回流。 三、对中枢神经系统的影响 机械通气时,如通气过度,PaCO2低于2.67kPa(20mmHg),脑血流量可减少到正常血流量的40%。这与呼吸性碱中毒使脑血管收缩、脑循环阻力增加有关。过度通气减少脑血流量的同时,脑脊液压力也降低,故可降低颅内压。因而临床上可应用机械通气,减少头部创伤后的脑水肿及降低颅内压。另一方面,如果机械通气时应用PEEP,尤其是高水平PEEP时(>1.96kPa),胸内压的增加,中心静脉压也增加,可影响大脑静脉回流,血液郁积在头部,使颅内压升高。为减少这种影响,患者的床头应抬高30度。此外当PEEP突然降低时,颅内压也会增加,故如要停用PEEP,则应以0.196~0.490kPa的量逐渐降低。 四、对肾功能的影响 机械通气可使肾血流量、肾小球滤过率和尿量减少,尤其加用PEEP时更为明显。其原因与机械通气时心输出量减少和血压降低、肾血流灌注下降有关。另外也与肾脏神经功能的改变与激素水平的变化有关。机械通气可影响肾交感神经活动,血中抗利尿激素、肾素和醛固酮水平是升高的,这些均能减少尿液生成和排出。 第四节 机械通气的模式现代呼吸机可选择机械通气模式,通气模式(modes of ventilation)可决定呼吸机如何开始吸气和如何对患者的自主呼吸作出反应,包括呼吸机的性能、适应范围及其管道系统等。各种通气模式均有其有利的一面,又有其局限性。现常用的通气模式有以下几种,图28-1示常用的几种通气模式的气道压力曲线。 一、控制通气 控制通气(controlmode ventilation,CMV)是指呼吸机完全取代患者的自主呼吸,并提供全部通气量的工作方式。呼吸机和其管道系统对患者的吸气企图或反应完全置之不顾。患者不能改变和影响通气周期中的任何环节。呼吸机的频率和潮气量均是预置的。应用CMV时,不能允许患者进行自主呼吸,否则会造成患者与呼吸机的拮抗,所以有时需应用镇静剂或麻醉剂来抑制自主呼吸。正由于这个问题,现在CMV应用较小,但是当有呼吸肌麻痹或自主呼吸完全消失时,仍需应用CMV。 二、辅助/控制通气 辅助/控制通气(asist/control mode ventilation,AMV)是指在自主呼吸的基础上,呼吸机再补充自主呼吸通气量的不足。患者自主呼吸初的吸气,在管道中产生负压,这一负压触发呼吸机释出一次潮气量。故患者能控制通气频率,但每次释出的潮气量仍由呼吸机所控制。假如患者的自主呼吸频率低于预置的呼吸机频率,则机械通气转变为CMV。总之AMV只允许患者影响呼吸频率,与CMV相比,患者可触发吸气,减少与呼吸机发生拮抗的可能性。AMV理论上有两个优点:①患者能根据生理要求,自动调节通气量,减少呼吸功;②吸气肌主动收缩,吸气相时使胸内压相对低于控制呼吸,因而可减轻对心脏循环的负担。但实际上AMV只有在呼吸中枢功能正常,吸气肌能产生较强的吸气负压,并且患者能配合的情况下,才能得到较好的效果。重症呼吸衰竭患者因缺乏这些条件,应用AMV不一定能奏效。
图28-1 几种通气模式的典型气道压力曲线 图中虚线示正常的自主呼吸(引自文献1) 三、间歇强制通气(IMV) IMV,即呼吸机在一定预定间隙期间,自动释出预定的潮气量,患者也可自主呼吸,决定自己的呼吸频率和潮气量。IMV自1973年起得到广泛应用,最初是作为脱离呼吸机的一项措施,而现在已成为机械通气的一种模式。IMV与CMV、AMV之不同在于,无论是CMV还是AMV,患者均不能进行任何自主的负压呼吸(AMV、只能使呼吸同步化),IMV则允许患者不受任何阻力影响,自主地呼吸由呼吸机提供的相同温度、湿度和氧浓度的气体,并且呼吸机每隔一预定时间给予一次正压通气,正压通气也不受自主呼吸的影响。IMV有两种,即非同步IMV(简称NIMV)和同步间歇强制通气(synchronized intermittent mandatory ventilation,SIMV)。NIMV可能在自主吸气刚完时,呼吸机又给予一次正压通气,因而可能产生对心、肺功能的副作用,这就导致了正压呼吸与自主呼吸同步技术的出现,SIMV允许患者自主呼吸,每隔预定时间,由患者自主呼吸的吸气负压触发呼吸机,给予一次同步正压通气。SIMV与NIMV相比,非同步的IMV的吸气流量阻力较小,因而所需的呼吸功相当小。而SIMV系统中有一个按需控制阀,吸气初开放时需一定的负压,因而患者所作出的呼吸功较大。但SIMV可连续监测自主呼吸以及呼吸机的潮气量和每分钟通气量,这是SIMV优于NIMV处。 NIMV和SIMV的优点为:①预防患者与呼吸机发生拮抗,达到通气同步化,无需用镇静、麻醉或肌肉松弛剂;②预防呼吸性碱中毒,理论上患者能自行调整PaCO2;③降低气道压力,减少因胸内压升高所致的并发症;④应用SIMV或NIMV时,自主呼吸与机械通气相结合,理论上可使气体均匀地分布到整个肺区;⑤停用(weaning)机械通气的时间可缩短;⑥预防呼吸肌萎缩;⑦减少机械通气对心血管系统的副作用,适用于血流动力学已受损的患者。 但NIMV和SIMV也有缺点:①自主呼吸时因呼吸功的增加,氧耗量也增加;②呼吸驱动力受损患者(如甲状腺功能低下),不适于应用NIMV、SIMV;③如应用不当,停用机械通气的时间反可延长。 四、自主通气 有NIMV或SIMV的呼吸机,如将机械通气频率调为0,则允许患者自行呼吸而无正压通气。现代呼吸机常另外专门设置了自主通气按钮,来调节自主呼吸。自主呼吸时加用PEEP,则为CPAP,有的呼吸机上把这一装置标为CPAP,PEEP为OkPa,则能自主呼吸。 五、扩展型强制每分钟通气(extended mandatory minuteventilation,EMMV) EMMV是呼吸机提供预定的每分钟通气量(MV),这一预定MV可完全由机械通气供给,也可完全由患者的自主呼吸提供,或两者结合起来提供。如自主呼吸的通气量低于预定的MV,不足的气量则由呼吸机按预定频率、以平均潮气量、以正压通气的方式强制供给患者。相反,当自主呼吸通气量大于预定MV时,超出的气量则通过单向活瓣排出。另外如自主呼吸停止时,患者也能获得预定的每分钟通气量。这类呼吸机常有微处理机装置,可进行信息处理,指导呼吸机工作,具有初步人工智能。 第五节 完全通气支持与部分通气支持一、完全通气支持(full ventilatory support,FVS) FVS是指CMV和AMV时,呼吸机提供维持有效肺泡通气所需的全部能量。即不需要患者进行自主呼吸以吸入气体及排出二氧化碳。 FVS适用于下列情况:①呼吸停止;②急性呼吸衰竭;③因呼吸功增加或因呼吸窘迫而使心血管系统不能维持有效的循环;④自主呼吸的驱动力低下,不能产生有效的呼吸肌活动;⑤机械通气治疗开始后12h内,为稳定临床情况及放置必要的治疗和监测导管时也需要FVS;⑥中枢神经系统疾病或功能衰竭;⑦呼吸肌麻痹。 FVS治疗目前规定呼吸机频率在8次/min以上,潮气量为12~15ml/kg,能使PaCO2维持在6.0kPa(45mmHg)以下。所以CMV和AMV均能提供FVS。当IMV(SIMV)频率较高(>8次/min)时,足以维持有效的肺泡通气,使PaCO2维持正常,故也能提供FVS。由于CMV常需用镇静剂或麻醉剂以避免患者与呼吸机发生拮抗,所以目前应用CMV较少。目前临床上喜欢应用IMV或SIMV作为FVS。这是因为IMV(SIMV)容易通过减少呼吸机频率,成为部分通气支持。总之FVS可由各种通气模式(CMV、AMV、IMV、SIMV)来提供。 二、部分通气支持(partial ventilatory support,PVS) PVS是指患者和呼吸机共同维持有效的肺泡通气,换言之,PVS要求患者有自主呼吸,因呼吸机只供给所需通气量的一部分。 PVS的适应证为:①患者有能力进行自主呼吸,并能维持一定的通气量;②自主呼吸与PEEP相结合时,可避免胸内压过度升高;③减少正压通气对循环系统的副作用;④进行呼吸肌锻炼。PVS只能由IMV或SIMV来实施,且呼吸机频率在7次/min以下。据报道目前机械通气治疗12h后,仍用FVS者不足20%,80%以上运用PVS治疗。临床上部分患者不能耐受PVS,原因为①患者临床情况不能适应呼吸功的增加;②技术因素,如使用按需气流系统,传感装置不敏感,患者须用力才能产生一个明显负压,以打开按需阀。这时最好采用FVS。 第六节 PEEP和CPAP的应用PEEP为机械呼吸机在吸气相产生正压,气体进入肺部,在呼气末气道开放时,气道压力仍保持高于大气压的一种通气类型。 一、PEEP的功能 PEEP在ARDS中的应用,主要从下列方面改善肺功能和气体交换:①增加功能残气量:PEEP通过扩张肺泡、复原塌陷的肺泡,使功能残气量增加;②改变小气道关闭时的肺容量:PEEP在呼气时使气道内保持正压,故可防止小气道和肺泡早期关闭,并可使关闭的小气道重新充气;③改善肺部顺应性,降低呼吸功;④改善动脉血氧合,使吸氧浓度低于50%,防止氧中毒;⑤改善通气和血流分布,减少肺内分流。
图28-2 PEEP 治疗的各种机械通气类型 (1)CPPV,持续正压通气,PEEP用于接受正压通气(PPV)、进行完全通气支持的患者;(2)IMV+CPAP,部分通气支持的患者应用CPAP;(3)CPAP,持续气道正压,PEEP用于自主呼吸的患者,吸气和呼气时的气道压力均高于大气压;(4)EPAP(expriatory positive airway pressure),呼气末气道正压,PEEP用于自主呼吸的患者,在吸气相,气道压力低于大气压。(引自文献2) 二、PEEP治疗的通气模式 PEEP可用于各种机械通气治疗模式(CMV、AMV、IMV、SIMV及自主呼吸),产生以下几种通气类型(图28-2)。 三、PEEP和CPAP的适应证 (一)ARDS PEEP可防止肺泡萎陷,增加气体分布和交换,减少肺内分流从而提高PaO2。 (二)新生儿透明膜病 连续气道正压治疗可缩短病程和减少病死率。 (三)术后呼吸支持 患者麻醉及术后仰卧时,功能残气量减少,肺内分流增加,可产生低氧血症,PEEP有一定治疗作用。 (四)治疗左心衰竭和肺水肿 PEEP使胸内压升高,左心室后负荷降低,可改善左心室功能。 (五)横膈麻痹 膈神经麻痹为心胸手术并发症,横膈反常运动,通气量减少,可引起低氧血症和增加呼吸功。PEEP或CPAP能增加肺容量和防止反常呼吸。 (六)阻塞性呼吸睡眠暂停 通过鼻腔,用CPAP(0.294~0.981kPa),可防止气道萎陷。 (七)预防性应用PEEP/CPAP 可防止肺泡表面活性物质灭活及肺泡萎陷,但能否降低ARDS的发生率尚有争论。 四、PEEP的应用方式 (一)PEEP的常用水平 为0.981~2.94kPa(10~30cmH2O)。应用时需注意①PEEP的增加或减少应小量进行,通常以增加或减少0.49kPa(5cmH2O)为宜。每次增减之前,应测血气、血压、必要时监测心输出量;②适当的心室充盈(前负荷)对有效的PEEP治疗是必不可少的,故须保证适当的液体入量;③如有心输出量降低的证据(如低血压等),虽已适当增加心脏前负荷及运用心脏正性药物,但仍然无效,则应降低PEEP水平;④吸入氧浓度的改变不要与PEEP水平的改变同时进行;⑤PEEP水平较高时,应进行血流动力学监测。 (二)合宜的PEEP 应为肺部顺应性好,并能获得最大的氧输送,PaO2高,而对心输出量影响最小。因PEEP较高时也会增加并发症,所以现主张应用“最小量”PEEP,合宜的PEEP应是最低的,并能使PaO2≥8.0kPa(60mmHg),吸入氧浓度≤50%,且无明显的血流动力学恶化。 (三)低水平PEEP的应用 也称为生理性PEEP,一般为0.294~0.490kPa(3~5cmH2O)。气管插管时可给予低水平PEEP,目的在于消除气道闭合的倾向及功能残气量降低的趋势。这一低水平PEEP对治疗非心源性肺水肿有益,而对心输出量影响甚微。 (四)PEEP水平的降低 ARDS患者如病情稳定,符合下列标准可缓慢降低PEEP:①无感染且感情稳定;②吸氧浓度<50%;③PaO2高于10.7kPa(80mmHg)已在12h以上;④PEEP降低0.490kPa(5cmH2O)时间为3min,PaO2下降小于20%。 五、CPAP的使用 CPAP可在吸气相及呼气相均保持预定的压力,但呼吸机不主动进行正压通气而靠患者的自主呼吸,来吸入呼吸机提供的湿化的、含一定氧浓度的气体。适用于清醒合作、无二氧化碳潴留、气道防卫机制正常者。 (一)鼻罩CPAP 用于治疗阻塞性睡眠呼吸暂停综合征、较安全易耐受。 (二)面罩CPAP 清醒合作者,如无恶心、呕吐可使用,但有些患者难以耐受。 (三)鼻导管CPAP 将鼻导管插入鼻咽部,CPAP为0.981~1.96kPa(10~20cmH2O)。要注意选用适当的鼻导管。 (四)气管插管使用CPAP 患者需耐受气管插管。 六、反比通气(inverse ration ventilation,IRV) 常规正压通气时,吸/呼之比为1:2或1:3;而反比通气时,吸/呼之比为1.1:1至1.7:1,最高可达4:1,并同时可运用低水平PEEP或CPAP。其特点为吸气时间延长,机制类似PEEP,可增加功能残气量,防止肺泡萎陷,减少肺内分流,增加肺部顺应性,改善氧合。但IRV也有缺点,平均气道压力升高,减少心输出量并增加肺部气压伤的可能性。 第七节 机械通气治疗和呼吸机的调节一、呼吸机与患者的连接 这关系到机械通气的效果,如连接欠佳,管道漏气,则气道压力下降。发生通气不足,可造成各种并发症。常用连接方式有①接口:置于齿唇之间,与鼻夹配合使用,可用于神志清楚、能合作和短期使用机械通气的患者;②面罩和鼻罩;③气管插管:适用于神志不清或昏迷的患者,包括经口插管和经鼻插管,应用合成材料制成的插管导管,插管可保留14日左右甚至更长时间,但橡胶导管只能保留72h;④气管切开:需长期机械通气的患者,应作气管切开,放置气管套管,其优点为容易清除分泌物,呼吸道阻力及死腔明显减少,患者可以进食。为避免漏气,无论气管插管还是气管切开插管,通气管均应带套囊。套囊的充气量以刚能阻止漏气为度,每4h开放套囊5min,以避免气管壁长期受压造成坏死。目前较理想的套囊为低压套囊,注气后压力可均匀地加在气管内壁上,压力不高,但可取得密闭效果。 二、合理设置各项工作参数 (一)呼吸频率、潮气量和每分钟通气量 通常可按机械呼吸常数列线图(图28-3)来调节呼吸频率和潮气量。COPD患者,呼吸频率可选用8~12次/min;限制型通气功能障碍患者,呼吸频率可为12~18次/min。机械通气时,潮气量较大,一般为600~800ml,每分钟通气量为10000~15000ml,这与呼吸机有较大的死腔有关。机械通气时,部分气体被压缩在管道中而不能释放给患者,这部分气量受吸气峰压、管道、湿化器水位的影响,一般0.098kPa(1cmH2O)的气道压力损失3~8ml潮气量。临床上每分钟通气量可以实际监测到的数据为准。
图28-3 机械呼吸常数列线图 (二)吸氧浓度 机械通气开始时,吸氧浓度应为100%,以防止任何可能出现的低氧血症,测定血气分析后可降低吸氧浓度,使PaO2低于8.0kPa(60mmHg)。 (三)吸/呼时间比 该比值的调节,要考虑呼吸和循环两方面,既要使吸气在肺内分布均匀,肺泡气能充分排出,又不增加心脏循环的负担。通常吸气时间为0.5~1.5s,很少超过2s。吸/呼之比为1:2,但COPD患者可为1:3到1:5,而限制型通气障碍患者可为1:1到1:1.5。 (四)通气压力 定压型呼吸机,气道压力决定呼吸机吸气相和呼气相的交换及潮气量的大小。该参数应根据气道阻力和肺顺应性而定,肺内轻度病变时为1.18~1.96kPa(12~20cmH2O),中度病变需1.96~2.45kPa(20~25cmH2O),重度病变需2.45~2.94kPa(25~30cmH2O),对严重肺部疾病或支气管痉挛的患者可达3.92kPa(40cmH2O)。定容型呼吸机,通气压力取决于潮气量、流速、气道阻力、肺部顺应性等因素。这类呼吸机设有压力限制,达到一定压力时,停止吸气并开始呼气,以防止产生肺部气压伤。通常这一压力限制应高于正常通气压力约1.47~1.96kPa(15~20cmH2O)。造成压力过高的原因有:分泌物阻塞、管道扭曲或受压、患者与呼吸机拮抗等。 (五)高峰流速率(peakflow rate,PFR)呼吸机释出潮气量时的最大流速率。通常呼吸机释出一个方形流速波,流速迅速上升,在整个吸气时期内维持该流速(某些呼吸机也用逐渐下降的流速波)。流速率应与迅速释出的潮气量相匹配,如潮气量或呼吸频率增加时,高峰流速率也应增加,以维持适当的吸/呼比例。使用常规潮气量和频率时,高峰流速率一般为40~60L/min较为合宜。 (六)灵敏度(sensitivity)有的呼吸机上也称为触发水平(trigger)。该参数用来决定呼吸机对患者自主呼吸的反应。灵敏度是指在该触发水平上,呼吸机能为患者自主呼吸所触发,以AMV或IMV的形式协同呼吸。降低灵敏度,则患者需要作出较大努力来触发一次呼吸;如灵敏度太敏感,患者很易触发呼吸机,造成实际呼吸频率的增加,导致通气过度。CMV时灵敏度钮关闭,这样呼吸机对自主呼吸无反应。有的呼吸机(如Servo900B)应用PEEP时,灵敏度应作相应调整,实际灵敏度为PEEP与调节值的差值。 (七)叹气功能(sigh)正常自主呼吸时潮气量为5~7ml/kg。如机械通气也选用该潮气量作标准,则会产生气道陷闭及微小肺不张,使肺内分流增加。而健康人常有偶尔叹气(为潮气量的2~4倍),可避免此类并发症。现代呼吸机备有叹有功能,模仿正常人的呼吸,一般每小时为10~15次叹气样呼吸,叹气的气量为潮气量的2~2.5倍,可预防肺不张。但一般呼吸机所用的潮气量较大,故叹气功能常不需要。 (八)吸气末停顿(end-inspiratorypause,EIP) 又称吸气屏气或吸气平台(图28-4)。EIP占吸气时间5%~15%,或占整个呼吸周期的30%左右,有血流动力学损害或患心血管疾病者,可设在5%~7%。EIP的主要作用使气道压力提供最佳的吸入肺泡气分布,减少死腔量。现在机械通气时,常把EIP作为常规,EIP尤其对肺部顺应性明显下降或气道阻力显著增加的患者有效。
图28-4 正压通气和吸气末停顿的压力曲线图解 阴影部分表示向气道释出一定潮气量后的吸气时间,气道压力的迅速下降,是因为气 流从上气道分布到肺之缘故,压力平台可维持到呼气开始。(引自文献2) 三、湿化(humidification) 气管插管或切开后,患者丧失了呼吸道天然的湿化功能,加上使用呼吸机,通气量增加,呼吸道丧失大量水分,可造成分泌物干结,纤毛运动减弱,易发生肺部感染。为克服这一缺点,可采用加热湿化、喷雾湿化或超声湿化等方法来湿化吸入气体。湿化的程度与温度、气体与水接触面积以及时间成正比。现较理想的为恒温湿化器,每日湿化水量为500~600ml。至于吸入气体的相对湿度应达到100%,而温度则接近32℃即可。吸入气温度太高可影响肺功能,也可产生呼吸道灼伤,高于41℃时纤毛活动可停止。另外湿化过度可导致水潴留、心力衰竭、肺不张及肺部感染。近来推荐使用一种热和湿气交换过滤装置(如 四、自主呼吸和呼吸机的同步 机械通气时,有时自主呼吸和呼吸机会发生拮抗,可导致每分通气量下降、气道压力增加、呼吸功的增加并可加重循环系统负担,这样非但不能达到机械又通气的目的,反而可引起休克和窒息。拮抗的原因有:①呼吸机调节不当,通气不足;②痰液阻塞气道或管道漏气;③患者咳嗽、疼痛或体位不当;④气管插管滑入右主支气管、气胸、支气管痉挛及病情恶化(并发心力衰竭、肺栓塞等)。 临床上可采取下列措施,处理自主呼吸和呼吸机的拮抗。①必要的体格检查:观察胸廓扩张情况,听诊呼吸音,作血气分析,摄床旁胸部X线片明确气管插管位置及肺部情况;②手控气囊法:机械通气前可先用简易呼吸器过渡,逐渐增大压力及通气量,待缺氧缓解,PaCO2降到一定水平时,自主呼吸消失或减弱,再使用呼吸机;③适当调节呼吸机的灵敏度:患者的吸气在呼吸道内产生的负压(-0.098~-0.196kPa)可触发呼吸机,从而达到同步化;④必要时应用药物抑制自主呼吸:如安定、吗啡、巴夫龙(Pavulon,Pancruoniun)等;⑤处理管道漏气、吸引气道分泌物,如有气胸应及时治疗。 第八节 机械通气的并发症一、气管插管、套管的并发症 (一)插管困难 进行气管插管的时间超过3min或试插3次以上时,为插管困难,可能导致胃内容物吸入、胃扩张、气囊划破等。 (二)右主支气管内插管 插管过深或固定不佳,均可使导管进入支气管。因右主支气管与气管所成角度较小,插管易进入右主支气管,可造成对侧肺不张及同侧气胸。插管后应立即听诊双肺,如一侧肺呼吸减弱并叩浊提示肺不张,呼吸音减低伴叩诊呈鼓音提示气胸。发现气胸应立刻处理,因这类气胸往往是张力性气胸。 (三)气管粘膜溃疡、出血 气囊充气过多、压力太高,压迫气管,气管粘膜缺血坏死,形成溃疡,可造成出血。现提倡使低压高容量气囊,避免充气压力过高,能减少这类并发症。 (四)气管导管阻塞 分泌物的粘连可引起导管部分阻塞或完全阻塞,故在通气治疗应经常吸引和清除分泌物,必要时要更换气管导管。 (五)导管脱出或自行拔管 对神志不清的患者,应防止自行拔管。 二、机械通气的直接并发症 (一)通气不足 管道漏气或阻塞均可造成潮气量下降,肺部顺应性下降的患者,如使用潮气量偏小,可造成通气不足;自主呼吸与呼吸机拮抗时,通气量也下降。 (二)通气过度 潮气量过大、呼吸频率太快可造成通气过度,短期内排出大量二氧化碳,导致PaCO2骤降和呼吸性碱中毒。 (三)低血压 机械通气时,因心输出量的下降可发生低血压。对血压明显下降的患者,除适当调节潮气量、吸/呼之比及选用最佳PEEP外,还可选用下述措施:①适当补充血容量,使静脉回流量增加,恢复正常的心输出量;②应用增强心肌收缩药物,选用氯化钙、多巴胺、多巴酚丁胺或洋地黄增强心肌收缩力。 (四)肺部气压伤 机械通气时,如气道压力过高或潮气量过大,或患者肺部顺应性差、原患肺气肿、肺大疱等,易发生肺部气压伤。包括肺间质水肿、纵隔气肿、气胸等。为预防肺部气压伤,可采用较低的吸气峰压。 (五)肺部感染 呼吸机的应用,原有的肺部感染可加重或肺部继发感染。这与气管插管或切开后,上呼吸道失去应用的防卫机制及与吸引导管、呼吸机和湿化器消毒不严有关。 (六)胃肠道并发症 如气囊充气不足,吸入气体可从气囊旁经口鼻逸出,引起吞咽反射亢进,导致胃肠充气。 (七)少尿 长期机械通气的患者,可影响肾功能,出现少尿与水、钠潴留。 第九节 机械通气的监护和呼吸机的停用一、机械通气的监护 (一)呼吸机运转的监护 定容型呼吸机,应观察输入压力的变化。在每分钟通气量不变时如压力增加,表示呼吸道或管道阻塞或肺部病变加重;压力减低,表示有漏气或肺部病变好转。定压型呼吸机,需监测潮气量或每分钟通气量。 (二)临床观察 ①一般情况:缺氧或二氧化碳潴留时,患者可有烦躁、意识障碍、惊厥等症状;②肺部检查:机械通气时,两侧胸廓活动应对称,呼吸音应一致;③循环系统:观察心率、心律、血压和心电图的变化。如病情恶化,表现为肢体潮冷、血压下降和尿量减少;呼吸机输入压力过高,血压也可下降;病情好转时则血压稳定、肢体温暖,尿量超过每小时0.5ml/kg。 (三)肺功能的监护 ①血气分析:机械通气开始后30min应作首次血气分析,尽可能应用较低的吸氧浓度,而使PaO2维持在8.0kPa(60mmHg);PaCO2为观察通气的指标,但不急于使PaCO2恢复至正常,最好维持在5.33~6.67kPa(40~50mmHg)。②呼出气监护:有些呼吸机有CO2分析仪,可监测呼气末的二氧化碳浓度以间接了解体内的二氧化碳变化(正常人呼气末二氧化碳浓度约5%)。③呼吸功能监护:机械时需监测潮气量、肺部顺应性、吸气峰压、气道阻力、吸氧浓度等,应用现代呼吸机可在床边迅速读出这些指标。④胸部X线片:可帮助确定插管位置、发现肺水肿及并发症(气胸、皮下气肿等)、发现肺部感染、肺不张等,胸部创伤性检查后,应常规摄胸部X线片;⑤血流动力学监测:测定心输出量以监护血容量及选择最佳PEEP,并可测定肺动脉楔压。 二、停用呼吸机的标准 机械通气治疗后患者病情改善、呼吸功能逐渐恢复,需考虑停用呼吸机,符合下述标准者可停用。①所需机械通气治疗的基础疾病或创伤已稳定或得到明显改善;②败血症已得到控制;③心血管功能需基本稳定,心脏指数大于2L/(min·m2);④每分钟通气量应小于180ml/(kg·min);⑤吸氧浓度小于40%时,PaO2大于8.0kPa(60mmHg);⑥PEEP≤1.96kPa(10cmH2O):如大于1.96kPa(10cmH2O)则不可能成功地停用呼吸机。 三、停用呼吸机的方法 (一)短暂停机试验法 开始停用呼吸机时,每日停用3~5次,每次5~10min。停用时观察一般情况,如无异常逐渐增加停用次数和时间,直到完全停用。 (二)IMV法 IMV是为停用呼吸机而设计的。通过逐渐降低IMV频率,使自主呼吸次数增加。在呼吸机的协助下,增加患者呼吸肌肉活动,使患者在体力及精神上得到支持。待IMV频率降至2次/min时,且患者呼吸平稳、血气大致正常,即可停用呼吸机。 (三)T管法 在气管套管上连接一个T形管,可保证局部氧环境的稳定,气源流量10L/min,贮气管至少有120ml容量,即可保证50%的吸氧浓度。此法可用于机械通气时吸氧浓度已降到40%以下的患者。 四、拔管 停用呼吸机之后,可继续让患者通过气管插管或气管切开套管,吸入含一定氧浓度的湿化、加温的气体,同时观察一般情况、血气以证实患者不再需要机械通气治疗,即可拔管。对停用呼吸机无困难者只需观察1h左右,但长期通气治疗的患者,停用呼吸机后至少观察24h以上。 (一)拔除气管插管 拔管之前需对患者作适当解释。患者取半坐位,先用简易呼吸器给予人工呼吸,使患者肺部充分扩张,同时吸氧。然后吸引气道、口腔内的分泌物,尤其要吸引套囊周围的分泌物。再抽尽套囊内的气体,即可迅速拔管。拔管后立即让患者咳嗽,使呼吸道保持通畅。选择拔管的时间,一般应在上午,以便监护患者。有些患者拔管之后可出现喉部水肿,表现为吸气性呼吸困难,临床上可发现患者在吸气时,胸骨上窝及气管和软组织发生回缩,伴吸气性哮鸣音。如发生此类情况首先保守治疗。①吸入冷的湿化气体;②患者取坐位;③肾上腺素(1‰)0.25到0.5ml,加入3ml生理盐水,用面罩湿化吸入,每3~4h一次;④氟美松1mg加入10ml生理盐水吸入;⑤短期内(约3日)应用氟美松4mg静脉注射,每4~6h一次,如无效或出现威胁生命的气管阻塞,则需立即重新插管,插管时可选用较小的气管插管,或作气管切开。 (二)拔除气管切开套管 一般说来与上述方法大致相似。拔除后需用无菌纱布覆盖切开口,当患者咳嗽或说话时,应该用手按压该部位,切开口几日后可闭合。拔管后几小时内应禁食,以后先进流食,如无吸入再进普通饮食,个别患者拔管后有吞咽功能受损,严重者可持续几周 第十节 氧气治疗氧疗的目的在于提高动脉血氧分压、氧饱和度及氧含量以纠正低氧血症,确保对组织的氧供应,达到缓解组织缺氧的目的。氧气如同药物一样应正确应用。氧疗有明确的指征,有其流量,并应通过临床观察及实验室检查帮助估计适当的流量。 一、氧疗的指证 (一)心脏、呼吸骤停 任何原因引起的心脏停搏或呼吸骤停者,在进行复苏时应立即氧疗。但应注意,如患者无呼吸,可用简易呼吸器,或气管插管可用呼吸器或麻醉机加压给氧。 (二)低氧血症 无论其基础疾病是哪一种,均为氧疗的指证。从氧解离曲线来看,PaO2低于8.0kPa(60mmHg),提示已处于失偿边缘,PaO2稍再下降会产生氧饱和度的明显下降。按血气分析,低氧血症分为两种。①低氧血症伴高碳酸血症:通气不足所致的缺氧,伴有二氧化碳潴留,氧疗可纠正低氧血症,但无助于二氧化碳排出,如应用不当,反可加重二氧化碳潴留。②单纯低氧血症:一般为弥散功能障碍和通气/血流比例失调所致。弥散功能障碍,通过提高吸入氧浓度,可较满意地纠正低氧血症,但通气/血流比例失调而产生的肺内分流,氧疗并不理想,因为氧疗对无通气的肺泡所产生的动静脉分流无帮助。 (三)组织缺氧 心输出量下降、急性心肌梗死、贫血时,可能并无明显的低氧血症,但组织可有缺氧。这时测定混合静脉血的PO2可作为组织氧合指标。氧疗有效时组织缺氧改善,混合静脉血的PO2可达4.67kPa(35mmHg)以上。 二、氧疗的目的 (一)纠正低氧血症 氧气可提高肺泡内氧分压,增加氧弥散量,使肺毛细血管的氧分压上升,纠正因通气/血流比例失调及弥散功能障碍所引起的低氧血症,使PaO2上升。 (二)减少呼吸功 对低氧血症的反应,通常是呼吸功的增加。氧疗能使肺内气体交换恢复到较正常水平,以维持适当的肺泡氧分压,使总通气量下降,减少呼吸功,降低氧耗量。 (三)减轻心脏负荷 心血管系统对缺氧和低氧血症的反应为心率增快,增加心脏作功,氧疗能有效地降低心脏的作功、减轻心脏负荷。 三、氧疗的方法 目前氧疗方法,按氧流量的大小可分为低流量系统和高流量系统两大类。低流量系统所供给的气流不能完全满足吸入气量的需要,因而必须提供室内空气以补充部分吸入气体;高流量系统则能完全满足所有吸入气量的需要。 过去常把鼻导管给氧提供的流量作为低浓度供氧技术,这一所谓“持续低流量”给氧曾风行一时,许多人认为“低流量给氧”即为“低浓度给氧”的同名词,实际上之种看法是不正确的。因为氧流量只是关系到全部气体的流量,而吸入氧的浓度又是另一不同的概念。各种氧流量所提供的吸氧浓度,只是由不同的设备以及患者自身因素所决定。低流量系统供氧时可提供低浓度的氧,也可提供高浓度的氧;而高流量系统供氧也能提供从低浓度至高浓度的氧。 (一)高流量系统供氧 该系统提供全部的吸入气量,换言之,患者只呼吸来自该系统的气体。高流量系统供氧的特点为能够提供稳定的吸氧浓度,包括从低浓度到高浓度的氧,吸入氧浓度从24%~70%,所以高流量供氧并非是吸入高浓度的氧。 最常用的高流量供氧系统为Ventruri面罩。其原理为高速氧气喷射通过一限定的管道,在其周围产生一种负压,即气体流动的Bernoulli原理,将周围空气从侧孔吸入,使空气进入吸入气流。通过改变氧气流速和流出口径,以及调节管道壁上侧孔大小就可以控制吸入的高气量,从而调节吸入氧的浓度,使之达到预定水平。 高流量系统有以下优点:①只要该系统调节适当,可供给持久和正确的吸氧浓度,并不受患者通气量的变化;②能控制吸入气体的温度和湿度;③可监测吸入氧浓度。但需注意高流量供氧系统必须满足患者吸气高峰流速,一般至少应为每分通气量的4倍,才能保证吸氧浓度恒定。 (二)低流量系统供氧 由于该系统所释出的气流速度较低,所以不能完全提供全部吸入气量,故部分潮气量将由室内空气供给。这种方法可使吸氧浓度从21%到80%。低流量系统供氧方法如下。 1.鼻导管法 用橡皮导管经一侧鼻孔置于鼻咽部,使用简便,为常用的给氧法,缺点为易被分泌物所阻塞。吸氧浓度可用公式:吸氧浓度(%)=21+4×氧流量(L/min)。 2.面罩法 吸入氧浓度可达50%~60%,但面罩密闭,患者不舒服。 3.贮氧气囊面罩法 可提供高浓度氧,吸入氧浓度可达70%。 4.T管法 见前述。 这些为传统的供氧方式,较为方便。但其缺点是吸入氧浓度不稳定且不能精细的调节,受下列因素的影响。①患者的通气类型:潮气量和频率;②氧流量(L/min);③贮氧气囊的大小:一般说来,在相同的氧流量时,患者通气量越大,则吸氧浓度就越低;反之通气量越小,吸氧浓度就越高。此外,面罩给氧时吸氧浓度较鼻导管法要高,如再加用贮氧气囊,则吸氧浓度可达70%。 四、高压氧疗法 高压氧是用高于101.325kPa(latm)的100%氧,其目的在于改善组织缺氧,并可在厌氧菌感染时,抑制厌氧细菌生长。高压氧能增加血液中的氧溶解量。在303.975kPa(3atm)下吸入100%氧,血浆中溶解的氧可达6.6ml,这些物理溶解的氧能为组织利用。高压氧疗的指征为①失血性贫血;②一氧化碳中毒;③急性氰化物中毒;④急性气体栓塞;⑤气性坏疽等。 五、氧疗效果的监测 临床上可从三方面来判断。①心血管系统反应:氧疗后应观察神志、血压、心率、心律、周围组织灌注(皮肤色泽等),记录尿量。如氧疗效果理想,则上述指标应有明显改善。②呼吸系统的反应:氧疗后,呼吸困难、气促等应改善,呼吸运动平稳,呼吸频率变慢,呼吸功减少。③血气分析示PaO2上升。 六、氧疗的副作用及氧中毒 氧疗如使用不当,可产生以下副作用,严重时可出现氧中毒。 (一)二氧化碳潴留 低氧血症时,PaO2的降低可刺激颈动脉窦化学感受器,反射性兴奋呼吸中枢,增加肺部通气。如果患者的呼吸是靠这一反射兴奋维持时(如肺原性心脏病),吸入高浓度的氧后,PaO2的升高可使这一反射机制消除,抑制患者的自主呼吸,使肺泡通气量下降,造成PaCO2上升,甚至可出现肺性脑病。故对这类患者应给予低浓度的氧吸入,氧疗时监测患者的PaCO2变化。 (二)吸收性肺不张 高浓度氧吸入后,使肺泡内氮气大量被冲洗出去,肺泡氧分压逐渐升高。当有支气管阻塞时,肺泡内氧即可被肺循环的血流迅速吸收,产生肺不张。 (三)氧中毒 长期吸入高浓度的氧可发生氧中毒,使肺泡表面活性物质减少,纤毛活动被抑制,肺毛细血管充血,通透性增加,引起肺泡内渗液,出现肺水肿。长期氧中毒可出现肺间质间质纤维化。氧中毒的危险性由两个因素所决定。①吸入氧浓度;②吸氧时间。 1.氧中毒的症状 氧中毒的早期表现为气管刺激症状,如难以控制的干咳、呼吸急促、胸骨后锐痛等。通常吸入100%的氧后约6h内可发生这些症状。早期肺功能可无异常,18h后出现肺活量降低,继而肺顺应性下降。24~48h内可伴发ARDS,发生肺间质和肺泡内液体渗出。由于肺部毛细血管上皮受损,可有咯血的临床表现。3天后肺泡细胞受影响,肺泡表面活性物质减少,胸部X线片可见到双侧弥散性浸润灶,可有肺不张。晚期表现为肺间质纤维化及多脏器功能受损,以至死亡。 2.氧中毒的预防 目前认为吸入60%~70%的氧在101.325kPa(latm)下可安全使用24h;40%~50%的氧则能继续使用24h;如吸氧浓度大于40%,2~3天后氧中毒的可能性大为增加。所以对需要氧疗的患者应有的放矢,不能因低氧血症而盲目提高氧浓度(如有肺内右向左分流的存在,提高吸氧浓度无效)。氧疗的同时应辅以其他必要的治疗措施,如应用支气管扩张药、积极排痰、应用强心利尿剂等,必要时可应用PEEP,使吸氧浓度能保持在能产生氧中毒以下的水平,同时使PaO2能达到8.0~9.33kPa(60~70mmHg)以上的水平。 (蔡柏蔷) 参考文献[1]Cane RD, et al: Mechanicalventilation support.JAMA 1985;254:87 [2] 朱贵卿等:呼吸内科学,第一版,北京人民卫生出版社,1984 [3]Otto CW: Ventilation management in the critically III.Emerg Med Clin NorthAmerica 1986,4:635 [4]Luce JM: The cardiovasculareffects of mechanical ventilation and positive end-expiratorypressure.JAMA1984;252:807 [5] 蔡柏蔷等:呼气末正压通气在成人呼吸窘迫综合征中的应用。国外医学·呼吸分册1987;3:133. [6]Shapiro BA,et al: Positive end-expiratory pressure therapy in adules withspecial reference to acute lung injury:A review of the literture and suggestedclinical correlations .Critical Care Med 1984;12:127 [7]Popovich J Jr:Mechanical ventilation:Physiology, equipment design andmanagement .Postgrad Med 1986,79:217 [8]Hall JB, et al: Liberationof the patient from mechanical ventilation.JAMA 1987;257:1621 [9]Tinits P: Oxygen therapy and oxygen toxicity.Am Emerg Med 1983;12:321 第29章 呼吸系统急诊时用药为了避免重复,在本书其他各章中涉及的呼吸系统于急诊时应用的药物本章将予省略。急诊时呼吸系统患者一般需要刺激呼吸调理的药物、止咳药物、消痰药物、制止咯血药物和扩张支气管药物等。 一、刺激呼吸调理的药物 呼吸的控制和调理受到延髓呼吸中枢和周围的化学感受器的影响。下面几种药物有的只作用于呼吸中枢,有的只作用于周围。呼吸受到刺激可以增加呼吸频率和通气量,因而可以改善血氧饱和度,避免二氧化碳潴留。然而,必须指出,投予此类刺激呼吸药物时应考虑到造成呼吸功能失调的病理基础,比如某个病例由于肺部炎症而有呼吸困难,治疗的基本原则是消除炎症;又如某病例由于肺水肿而致呼吸失调,其治疗的关键是解决肺水肿。在急诊处理时,采用各种呼吸兴奋剂无疑地将改善呼吸,但应时刻注意造成呼吸失常的病理基础。 (一)尼可刹米 又称可拉明(Nikethamidum,Coramine)。可刺激呼吸中枢各部,也可以同时兴奋颈动脉窦和主动脉体的化学感受器。它适用于呼吸衰竭且有高度碳酸血症病例。在缺乏呼吸机的情况下,对于慢性呼吸衰竭且有二氧化碳潴留者可予本药作静脉点滴,其剂量为:成人,每2~3h一次,每次以25%尼可刹米2ml静滴。 副作用为大剂量尼可刹米应用后可致抽搐,往往是阵挛性的。投用大剂量之后可引起中枢神经系统,包括呼吸中枢受抑制。 (二)香草酸二乙胺(Ethamivan)药物作用和毒副作用与尼可刹米相似,但其作用时间较短,静脉给药一次可维持10min。静滴可采用0.05~0.10mg/(kg·min)。但不宜超量,否则可发生惊厥。 (三)吗乙苯吡酮(Doxapram)较上述两药安全性高,其副作用为高血压、心率增速、心律失常和呕吐。在急性呼吸衰竭时,给予本药并输氧可以防止动脉血中PCO2升高。手术后的患者,为了减少疼痛可以在投用吗啡等止痛剂的同时合并给予吗乙苯吡酮,这样可以对抗吗啡等止痛剂的抑制呼吸的作用。本药可以促使手术后患者进行深呼吸,加强咳嗽,因此可以减少手术后的肺部并发症。对于危重的急诊患者本药也可以帮助咳嗽排痰,减少急重患者的并发症。剂量为每次0.7mg/kg,静脉给予。这样的剂量可以在2min内达最大呼吸兴奋反应,其作用持续5~10min。比较可拉明、氨苯噻唑、香草酸二乙胺和马乙苯吡酮等药,后者改善低氧血症的作用最强。 二、止嗽药物 止嗽对于急诊患者是对症的,非根治性的,但往往是必需的。肋骨骨折的病人咳嗽时胸痛,镇咳是必要的。支气管内膜结核的患者往往咳嗽频剧,夜间剧咳也需要止咳药物,否则影响睡眠。虽然减轻咳嗽不是肺结核的病因治疗,根本的治疗应当是抗结核,然而为了不影响患者休息,止咳是很重要的对症治疗。镇咳止嗽的药物种类较多,现在仅举个别在急诊情况下可选用的药品。 (一)可待因 是常用的镇咳止嗽药物,它对咳嗽的抑制作用较强,对呼吸中枢的抑制作用较微。其成瘾性比较吗啡为轻。剂量为:成人每次15~30mg,口服或皮下注射,每日3~4次。 副作用:反覆使用可引起胃肠道反应,如恶心、便秘,成瘾性弱。 (二)磷酸苯哌丙烷(咳快好) 为非麻醉性镇咳药,其镇咳作用经动物实验观察优于可待因。剂量为每日3次,每次20mg。 副作用:口干、食欲不振,头晕等。 三、消痰药物 急诊病人若有粘稠痰液而不加有效处理将堵塞支气管。支气管哮喘患者的周围末梢支气管倘为粘稠的痰栓堵塞将引起哮喘发作加重,甚至于造成肺不张,重症病例往往因未经妥善处理而死亡。因此分解痰液中的粘性糖蛋白,稀释痰液,使之容易咳出或更容易吸引排除是很重要的。 (一)乙酰半胱氨酸(或称痰易净、易咳净,Acetylcysteine)本药的巯基可使粘蛋白中的S-S键断裂,使痰的粘性降低。重症病例已做气管切开者可用本药5%溶液1~2ml作气管内滴入,每日4次。也可以喷雾吸入,5%~10%溶液,每次喷吸1~2ml,每日2~4次。口服本药,每日2~3次,每次200mg,对于分解粘痰改善症状有作用。 副作用:滴入本药可能引起支气管痉挛,须加注意。预先滴入数滴扩张支气管的药物,如舒喘灵气雾剂等,可以预防或减轻可能发生的支气管痉挛。 (二)α-糜蛋白酶 本药可分解肽键使粘稠的痰液稀化。可作气管内滴入,以0.5mg/ml浓度的药液3~5ml,滴入或雾化吸入,每日3~4次。 四、制止咯血药物 急诊时咳血的处理,一般属中等量以上咯血。呼吸道出血对病人的威胁与消化道出血对患者的威胁有所不同,咯血量增多应注意窒息。大量咯血致死原因首先是窒息,它不像呕血或便血,后两者往往导致失血性休克。在急诊室处理此类病例时应注意吸引,保持呼吸道通畅,促使支气管内或肺内的血液顺利排出,必要时插管引流或体位引流。濒临窒息的大咯血患者首先需要解除窒息的威胁,与此同时采用药物止血。 针对急诊情况下以药物治疗中等量以上咯血,建议采用脑垂体后叶素。在紧急情况下可将该药10u加于40ml生理盐水或25%葡萄糖液中缓慢静脉注射,注药时注意病人的反应,特别是有无头痛、腹痛、血压突然升高等。如咯血持续或间断出现可以静脉点滴输入脑垂体后叶素。伴有冠状动脉心脏病、高血压的病例或孕妇忌用脑垂体后叶素。 中药三七粉,0.5g冲服,或其他止血、凝血药物均可酌用,但其即时纠正中等量咯血的效果均不如垂体后叶素为佳。 五、扩张支气管药物 为了避免重复,请参阅支气管哮喘一章。 第30章 肿瘤引起的气管阻塞气管肿瘤不是常见病,却是危及生命的重要疾病,是呼吸困难、气管阻塞的重要原因之一,也是综合医院急诊部门遇到气管阻塞时的重要鉴别诊断。尤其重要的是,如无认识,气管肿瘤最易被误诊为哮喘。前一时期,几乎所有气管肿瘤病人,均不同时间地按哮喘治疗过。所以综合医院的急诊医师、呼吸内外科的专科医师,非常需要了解气管肿瘤病人的临床特点、诊断方法以及治疗要点和病人预后的概况。 一、气管的解剖及生理 喉部以下自环状软骨至气管隆突为气管,长约10~13cm,有18~22个气管软骨环,平均每厘米两个软骨环。气管前后径(约1.8cm)小于左右径(约2.3cm),呈扁圆形。软骨环占据前及左右壁,后壁为膜状部,无软骨。 气管由纤维肌肉、软骨环及粘膜组成,左右、上下及前后均有伸缩性,上端与喉,下端与左、右主支气管相连接,也有活动性。平静时约一半气管在颈部、胸骨柄切迹以上,一半在胸腔以内。头颈仰伸时,部分胸内气管可伸展到颈部,咳嗽前瞬间,胸内压力突然增高,隆突可高达5cm。低头屈颈时几乎所有颈部气管均可进入胸骨柄切迹以下。 小儿气管活动性大,年岁大时软骨环间纤维组织变硬,活动性及伸缩性均减弱。小儿及肺气肿病人气管的前后径较大。胸腔内压力增高时,气管受压,左、右壁相靠近,管腔明显变小。左、右胸膜腔压力不同时,气管可向一侧移位、变形。 颈部气管位于皮下,胸部气管则位于主动脉及心包之后,向下、向后斜行15度,而非垂直下降。年岁大、肺气肿、驼背时,倾斜更为明显。 外伤及手术后气管可有钙化。 气管后壁为膜状部,由纤维组织及肌肉组成。膜状部下疏松的结缔组织与食管相贴近。所以气管肿瘤向后生长可累及食管,病人有咽下不畅的症状。 二、气管肿瘤的发病率 一般说来,气管肿瘤无论良性、恶性均不多见。D‘Aunoy及Zoeller1931年从文献中仅找到351例气管肿瘤,Holingek(1950)发现气管肿瘤远少于喉部肿瘤,其比例为1:300,甚至达1:800。Gilbert统计文献中(1953)530例成人原发性气管肿瘤中,49%为恶性。43例婴儿及儿童原发性气管肿瘤中只有7%为恶性。 协和医院1961年以来手术治疗气管肿瘤,24例中18例为恶性及低度恶性肿瘤。 气管肿瘤按性质可以分为恶性、低度恶性、良性三种。恶性有鳞状上皮细胞癌、腺癌及分化不良型癌,其中最多为鳞癌;低度恶性肿瘤中有腺样囊性癌、圆柱瘤、粘液类上皮癌及类癌,三者以腺样囊性癌最为多见。良性气管肿瘤有平滑肌瘤、错构瘤、乳头瘤、神经纤维瘤、延腺混合瘤及血管瘤。 按病理细胞来源分析,来自上皮细胞的有鳞状上皮细胞癌及乳头瘤;来自上皮粘膜腺体的有腺样囊性癌;来自上皮Kultschiztsky细胞的有类癌;来自中胚组织的有平滑肌瘤、软骨瘤、血管瘤、错构瘤及神经纤维瘤等。上述乳头瘤及神经纤维瘤虽属良性,但切除后可以复发,乳头瘤可以多发,与其他良性肿瘤有不同之处。 气管肿瘤无论良性恶性,多起于后壁膜状部,或膜状部与软骨环交界处的两后角。癌呈浸润性生长,易侵犯喉返神经及食管。侵犯食管的鳞状上皮细胞癌,活检病理检查也难于从细胞形态上鉴别究属来自气管、抑属来自食管。腺样囊性癌可呈息肉状在气管腔内生长,阻塞管腔,可沿软骨环间的软组织浸润性生长,沿气管粘膜下生长。可以直接侵犯附近的淋巴结,突入管腔内的肿瘤虽无完整的粘膜覆盖,但可不形成溃疡面。隆突部的腺样囊性癌可向两侧主支气管生长,乳头瘤呈簇状生长,根部以细蒂附于膜状部,肿瘤呈细胞粒,脆而易碎,容易脱落。乳头瘤具有多发性及复发性,给治疗带来困难。错构瘤、软骨瘤均有细蒂附着于管壁,肿瘤表面光滑坚硬,活检钳很难咬到组织材料,所以内镜活检是不易得到病理诊断。 三、临床表现 气管、支气管肿瘤虽然同属上呼吸道,但症状绝然不同。支气管腔内肿瘤,无论是主支气管或叶支气管,当梗阻不完全时表现为慢性化脓性感染,当梗阻完全时则表现为一叶或一侧肺不张。气管腔内肿瘤主要表现为呼吸梗阻、呼吸困难、喘鸣。无论良、恶性,症状产生的主要原因是通气障碍。由于气管本身功能储备大,腔内肿瘤体积小时,无明显症状,只有当管腔梗阻达到1/2~2/3时,才产生严重通气障碍,出现明显症状。气管肿瘤体积小时,胸部透视或胸部平片,无论正位及侧位均难以发现病变。 气管(包括隆突部)肿瘤病人常见症状是干咳、气短、哮鸣、喘鸣、呼吸困难及紫绀等。肿瘤体积小时,易被误诊为气管炎、哮喘,几乎所有气管肿瘤病人,在手术前均曾按哮喘治疗过。一旦出现严重梗阻,则表现为呼吸困难、紫绀、喘鸣等。症状变化往往与病人体力活动、体位改变、气管内分泌物等因素有关,此时突然来急诊求治。 恶性气管肿瘤可以有声音嘶哑、咽下困难、颈部淋巴结肿大等,但在肿瘤早期,无论良性、恶性病变,主要症状都是通气障碍,而甚少其他区别之处。症状严重程度主要与管腔内肿瘤体积大小、管腔阻塞程度有关系。 四、诊断 如前述胸部透视及胸部平片,无论正位及侧位,均难发现气管内病变。最简单有效的是气管体层相后前位、及侧位,以及气管分叉部体层相,对体积很小的病变有时则难于判断。 气管碘油造影对气管肿瘤的诊断具有重要意义,可以清楚显示病变部及轮廓。但由于检查具有一定痛苦,管腔阻塞明显时也有窒息的危险,所以近来已较少使用。 内镜检查术除可直接观察病变表面结构外,还能取到病变组织,可以进行病理细胞学诊断,对治疗提供重要情况。尤其是近来使用纤维光导内镜技术,病人易于接受检查。但内镜活检对质硬的软骨瘤、错构瘤不易取到组织,而被覆有坏死组织或正常粘膜的肿瘤同样也难以得到病理细胞学诊断。 如前述气管肿瘤病理形态、生长特点,对诊断良性抑恶性有一定帮助,但如未活检到病理细胞学诊断,对良性、恶性的鉴别,有时还有困难。 五、鉴别诊断 如前述气管(包括隆突部)肿瘤最易被误诊为哮喘及气管炎,胸部透视及胸部平片难发现气管内病变,为除外气管肿瘤病人也不易接受内镜检查,这是气管肿瘤常被误诊的客观原因,而过去对此疾病较少认识则是主观原因。 对原因不明的呼吸困难,要警惕气管肿瘤的可能性,而气管体层相则是简易、无创性的重要的诊断手段。 甲状腺癌侵犯气管时也可引起通气障碍。 六、处理原则 切开气管直接探查病变既是治疗措施,也是诊断方法,可以确切了解病变特点及范围,可以采取组织作冰冻切片病理诊断。 在未进行手术治疗之前,吸氧、雾化吸入、控制炎症、消除气管管腔阻塞处的粘膜水肿,都可暂时缓解呼吸困难。 手术治疗的目的是消除梗阻,解除通气障碍和彻底切除病变,病变切除应求彻底。但根据气管特点,权衡利害,有时不能根治,或不能完全切除病变时,也应缓解气道梗阻,姑息性解除通气障碍。手术途径根据病变位置可以经颈部,或开胸进行。 良性肿瘤可行局部切除,方法简单,有细蒂的可电灼根部,或切除少许管壁,修补缝合。 窗形切除适于基底较宽的良性肿瘤,或低度恶性肿瘤也称侧壁切除。切除后遗留的缺损,可将上、下切缘拉拢缝合。气管壁切除4cm以下时,一般均可缝合,张力不大,术后不致狭窄,也不会造成成角畸形。 气管节段性切除术指切除一段气管,然后将上、下段端拉近吻合,也称气管环形切除术。切除长度可达4~6cm。 隆突切除术指切除隆突,并重造气道,手术涉及两侧主支气管,适于低度恶性肿瘤,位于隆突部者。 放射治疗对鳞癌及囊性腺样癌均有重要帮助。 七、预后 气管肿瘤中鳞状上皮细胞癌及囊性腺样上皮癌最多见,鳞癌预后最差,目前遇到的往往属于较晚时期,无论手术或放射治疗均难有长期治愈。囊性腺样癌、类癌、粘液类上皮癌三者中,以前者最常见,类癌其次,而粘液类上皮癌最少见。前两者预后较好,可有长期治愈,切除彻底,或切除不彻底加以放射治疗,均可有长期治愈,数年或十数年。 如上述病理特点,良性肿瘤如神经纤维瘤切除后可以复发,乳头瘤切除后,其他部位可再发。一般切除后均可治愈。 (徐乐天) 参考文献 [1] 朱贵卿主编:呼吸内科学,p532,人民卫生出版社,北京,1984 [2] 吴英恺主编:胸部外科,p403,人民卫生出版社,北京,1984 [3]Gilbert JG, Mazzarella LA, Feit LJ:Primary tracheal tumors in the infant and Adult,Arch otolaryngol1955;58:1 [4]Grillo HG: Trachealtumors:Surgical management.Ann Thorac Surg 1978;26:112 [5]Le-Tian Xu, Zhen-Fu Sun, Ze-Jian Li:Cinical and pathological Characteristics inpatients with tracheo-bronchial tumor:Report of 50 patients.Ann Thorac Surg 1987;43:273 第五篇 消化系统疾病急诊第31章 消化道出血消化道出血一般以Treitz韧带为界划分为上、下消化道出血。由于空肠和回肠引起出血的病变较少,因此下消化道出血主要来自结肠。 急性消化道出血是临床十分常见的急症,尽管近年来增加了许多新的诊断方法,但消化道出血的病死率仍在10%左右。 呕血(红色或咖啡状)是上消化道出血的特征性表现。呕血的颜色取决于出血量的多少及血液在胃内停滞时间的长短。如果血液在胃内经盐酸作用后变成酸性血红素则呈咖啡色,若出血量大,未经胃酸充分混合即呕出,则为鲜红色或伴有血块。多量上消化道或高位小肠出血后排出的大便呈黑色或柏油状,后者粘稠而有光泽,一般需要血液在肠道内停留8h以上,使血红蛋白的铁经肠内细菌作用与硫化物结合形成硫化铁可致。当出血量大、速度快,大便可呈暗红或鲜红色,容易误为下消化道出血。有时低位小肠或回盲部出血量少,在肠道停留时间较长,粪便亦可呈黑色,但一般不呈柏油状,勿误以为上消化道出血。直肠部位以下的出血不仅血色鲜红,排出体外后尚可凝成血块。 在确定消化道出血前,应排除口腔、鼻咽部出血所咽下的血液,注意区分咯血,并识别由于服用铁剂、铋剂、炭片、美鼠李皮、中草药等以及进食富含动物血食物所致的黑便。一般药物所致的黑便缺乏光泽。 当发生消化道出血后,需迅速对下列问题作出判断,以便及时采取相应的处理措施。 第一节 失血量的估计失血量的估计对进一步处理极为重要。一般每日出血量在5ml以上,大便色不变,但匿血试验就可以为阳性,50~100ml以上出现黑粪。以呕血、便血的数量作为估计失血量的资料,往往不太精确。因为呕血与便血常分别混有胃内容与粪便,另一方面部分血液尚贮留在胃肠道内,仍未排出体外。因此可以根据血容量减少导致周围循环的改变,作出判断。 一、一般状况 失血量少,在400ml以下,血容量轻度减少,可由组织液及脾贮血所补偿,循环血量在1h内即得改善,故可无自觉症状。当出现头晕、心慌、冷汗、乏力、口干等症状时,表示急性失血在400ml以上;如果有晕厥、四肢冰凉、尿少、烦躁不安时,表示出血量大,失血至少在1200ml以上;若出血仍然继续,除晕厥外,尚有气短、无尿,此时急性失血已达2000ml以上。 二、脉搏 脉搏的改变是失血程度的重要指标。急性消化道出血时血容量锐减、最初的机体代偿功能是心率加快。小血管反射性痉挛,使肝、脾、皮肤血窦内的储血进入循环,增加回心血量,调整体内有效循环量,以保证心、肾、脑等重要器官的供血。一旦由于失血量过大,机体代偿功能不足以维持有效血容量时,就可能进入休克状态。所以,当大量出血时,脉搏快而弱(或脉细弱),脉搏每分钟增至100~120次以上,失血估计为800~1600ml;脉搏细微,甚至扪不清时,失血已达1600ml以上。 有些病人出血后,在平卧时脉搏、血压都可接近正常,但让病人坐或半卧位时,脉搏会马上增快,出现头晕、冷汗,表示失血量大。如果经改变体位无上述变化,测中心静脉压又正常,则可以排除有过大出血。 三、血压 血压的变化同脉搏一样,是估计失血量的可靠指标。 当急性失血800ml以上时(占总血量的20%),收缩压可正常或稍升高,脉压缩小。尽管此时血压尚正常,但已进入休克早期,应密切观察血压的动态改变。急性失血800~1600ml时(占总血量的20%~40%),收缩压可降至9.33~10.67kPa(70~80mmHg),脉压小。急性失血1600ml以上时(占总血量的40%),收缩压可降至6.67~9.33kPa(50~70mmHg),更严重的出血,血压可降至零。 有人主张用休克指数来估计失血量,休克指数=脉率/收缩压*。正常值为0.58,表示血容量正常,指数=1,大约失血800~1200ml(占总血量20%~30%),指数>1,失血1200~2000ml(占总血量30%~50%)。 有时,一些有严重消化道出血的病人,胃肠道内的血液尚未排出体外,仅表现为休克,此时应注意排除心源性休克(急性心肌梗死)、感染性或过敏性休克,以及非消化道的内出血(宫外孕或主动脉瘤破裂)。若发现肠鸣音活跃,肛检有血便,则提示为消化道出血。 四、血象 血红蛋白测定、红细胞计数、血细胞压积可以帮助估计失血的程度。但在急性失血的初期,由于血浓缩及血液重新分布等代偿机制,上述数值可以暂时无变化。一般需组织液渗入血管内补充血容量,即3~4h后才会出现血红蛋白下降,平均在出血后32h,血红蛋白可被稀释到最大程度。如果病人出血前无贫血,血红蛋白在短时间内下降至7g以下,表示出血量大,在1200ml以上。大出血后2~5h,白细胞计数可增高,但通常不超过15×109/L。然而在肝硬化、脾功能亢进时,白细胞计数可以不增加。 五、尿素氮 上消化道大出血后数小时,血尿素氮增高,1~2天达高峰,3~4天内降至正常。如再次出血,尿素氮可再次增高。尿素氮增高是由于大量血液进入小肠,含氮产物被吸收。而血容量减少导致肾血流量及肾小球滤过率下降,则不仅尿素氮增高,肌酐亦可同时增高。如果肌酐在133μmol/L(1.5mg%)以下,而尿素氮>14.28mmol/L(40mg%),则提示上消化道出血在1000ml以上。 第二节 判断是否继续出血临床上不能单凭血红蛋白在下降或大便柏油样来判断出血是否继续。因为一次出血后,血红蛋白的下降有一定过程,而出血1000ml,柏油样便可持续1~3天,大便匿血可达1周,出血2000ml,柏油样便可持续4~5天,大便匿血达2周。有下列表现,应认为有继续出血。 1.反复呕血、黑粪次数及量增多,或排出暗红以致鲜红色血便。 2.胃管抽出物有较多新鲜血。 3.在24h内经积极输液、输血仍不能稳定血压和脉搏,一般状况未见改善;或经过迅速输液、输血后,中心静脉压仍在下降。 4.血红蛋白、红细胞计数与红细胞压积继续下降,网织细胞计数持续增高。 5.肠鸣音活跃。该指征仅作参考,因肠道内有积血时肠鸣音亦可活跃。 如果病人自觉症状好转,能安稳入睡而无冷汗及烦躁不安,脉搏及血压恢复正常并稳定不再下降,则可以认为出血已减少、减慢甚至停止。 第三节 出血的病因诊断对消化道大出血的病人,应首先治疗休克,然后努力查找出血的部位和病因,以决定进一步的治疗方针和判断预后。 上消化道出血的原因很多,大多数是上消化道本身病变所致,少数是全身疾病的局部表现。据国内资料,最常见的病因依次是:溃疡病,肝硬变所致的食管、胃底静脉曲张破裂和急性胃粘膜损害,胃癌。其他少见的病因有食管裂孔疝、食管炎、贲门粘膜撕裂症、十二指肠球炎、胃平滑肌瘤、胃粘膜脱垂、胆道或憩室出血等。 下消化道出血的病因,国内以恶性肿瘤(多数是大肠癌)、肠息肉、炎症性肠病最为多见,其次是痔、肛裂、肠血管畸形、小肠平滑肌瘤、缺血性肠炎、肠憩室、肠套叠及贝切特(Behcet)病等。国外便血的病因则以癌及憩室为最常见。 一、病史及临床征状 急性消化道出血时,往往病情重,病人不宜接受详细问及查体,因此应抓住关键,突出重点。据病史及症状、体征、多数病人可作出初步病因诊断。 (一)消化性溃疡病 出血是溃疡病的常见并发症。据国内、外报道,溃疡病出血约占上消化道出血病例的50%,其中尤以十二指肠球部溃疡居多。致命性出血多属十二指肠球部后壁或胃小弯穿透溃疡腐蚀粘膜下小动脉或静脉所致。部分病例可有典型的周期性、节律性上腹疼痛,出血前数日疼痛加剧,出血后疼痛减轻或缓解。这些症状,对溃疡病的诊断很有帮助。但有30%溃疡病合并出血的病例并无上述临床症状。 溃疡病除上腹压痛外,无其他特异体征,尽管如此,该体征仍有助于鉴别诊断。 (二)食管、胃底静脉曲张破裂 据北京地区5191例成人上消化道出血病例统计,食管、胃底静脉曲张破裂出血占25%。绝大部分病例是由于肝硬化、门脉高压所致。临床上往往出血量大,呕出鲜血伴血块,病情凶险,病死率高。如若体检发现有黄疸、肝掌、蜘蛛痣、脾大、腹壁静脉怒张、腹水等体征,诊断肝硬化不难。但确定出血原因并非容易。一方面大出血后,原先肿大的脾脏可以缩小,甚至扪不到,造成诊断困难;另一方面肝硬化并发出血并不完全是由于食管、胃底静脉曲张破裂,有1/3病例合并溃疡病或糜烂性胃炎出血。肝硬化合并溃疡病的发生率颇高。可能因肝功能减退或门腔分流,使正常存在于门静脉血液内的胃促分泌物不能灭活,导致胃分泌过多的结果。而肝硬化合并急性糜烂性胃炎,则可能与慢性门静脉淤血造成缺氧有关。因此,当临床不能肯定出血病因时,应尽快作胃镜检查,以便及时作出判断。 (三)急性胃粘膜损害 急性胃粘膜损害包括急性应激性溃疡病和急性糜烂性胃炎两种疾病。而两者主要区别在于病理学,前者病变可穿透粘膜层,以致胃壁穿孔;后者病变表浅,不穿透粘膜肌层。以前的上消化道出血病例中,诊断急性胃粘膜损害仅有5%。自从开展纤维胃镜检查,使急性胃粘膜损害的发现占上消化道出血病例的15%~30%。 1.急性应激性溃疡 这是指在应激状态下,胃和十二指肠以及偶尔在食管下端发生的急性溃疡。应激因素常见有烧伤、外伤或大手术、休克、败血症、中枢神经系统疾病以及心、肺、肝、肾功能衰竭等严重疾患。严重烧伤所致的应激性溃疡称柯林(Curling)溃疡;颅脑外伤、脑肿瘤及颅内神经外科手术所引起的溃疡称库兴(Cushing)溃疡。据认为严重而持久的应激会引起交感神经强烈兴奋,血中儿茶酚胺水平增高,导致胃、十二指肠粘膜缺血。在许多严重应激反应的疾病中,尤其是中枢神经系统损伤时,可观察到胃酸和胃蛋白酶分泌增高(可能是通过丘脑下部-垂体-肾上腺皮质系统兴奋或因颅内压增高直接刺激迷走神经核所致)从而使胃粘膜自身消化。至于应激反应时出现的胃粘膜屏障受损和胃酸的H+回渗,亦在应激性溃疡的发病中起一定作用。可见,应激性溃疡的发生机制是复杂的。归结起来是由于应激反应造成神经-内分泌失调,造成胃、十二指肠粘膜局部微循环障碍,胃酸、胃蛋白酶、粘液分泌紊乱,结果形成粘膜糜烂和溃疡。溃疡面常较浅,多发,边缘不规则,基底干净。临床主要表现是难以控制的出血,多数发生在疾病的第2~15天。因病人已有严重的原发疾病,故预后多不良。 2.急性糜烂性胃炎 应激反应、酗酒或服用某些药物(如阿司匹林、消炎痛、利血平、肾上腺皮质激素等)可引起糜烂性胃炎。病灶表浅,呈多发点、片状糜烂和渗血。 (四)胃癌 多数情况下伴有慢性、少量出血,但当癌组织糜烂或溃疡侵蚀血管时可引起大出血。病人一般在45岁以上,出血前常有食欲不振及消瘦,贫血与出血的程度不相称,出血后上腹疼痛不减轻,有时反而加剧。如果上腹触及包块、左锁骨上窝及直肠周围淋巴结肿大,则胃癌已属晚期。 (五)食管裂孔疝 多属食管裂孔滑动疝,病变部位胃经横膈上的食管裂孔进入胸腔。由于食管下段、贲门部抗返流的保护机制丧失,易并发食管粘膜水肿、充血、糜烂甚至形成溃疡。食管炎以及疝囊的胃出现炎症可出血。以慢性渗血多见,有时大量出血。食管裂孔疝好发于50岁以上的人。可能由于年龄大,食管裂孔周围支持组织松弛有关。患者平时常有胸骨后或剑突下烧灼痛症状,向左肩、颈、前胸放射,伴反酸、嗳气。在饱食后、负重、弯腰或平卧时易发作,站立走动后缓解。有以上表现的上消化道出血病人,应高度怀疑为本症,并作相应的检查,及时确诊。 (六)食管-贲门粘膜撕裂症 本症是引起上消化道出血的重要病因,约占8%。酗酒是重要的诱因。有食管裂孔疝的患者更易并发本症。多数发生在剧烈干呕或呕吐后,造成贲门或食管下端粘膜下层的纵行性裂伤,有时可深达肌层。常为单发,亦可多发,裂伤长度一般0.3~2cm。出血量有时较大甚至发生休克。 (七)胆道出血 肝化脓性感染、肝外伤、胆管结石、癌及出血性胆囊炎等可引起胆道出血。临床表现特点是出血前有右上腹绞痛,若同时出现发热、黄疸,则常可明确为胆道出血。出血后血凝块可阻塞胆道,使出血暂停。待胆汁自溶作用,逐渐增加胆道内压,遂把血凝块排出胆道,结果再度出血。因此,胆道出血有间歇发作倾向。此时有可能触及因积血而肿大的胆囊,积血排出后,疼痛缓解,肿大的胆囊包块亦随之消失。 (八)大肠癌 直肠或左半结肠癌多伴有血便或脓血便、里急后重及大便习惯的改变。后期可出现肠梗阻。右半结肠癌大便可呈酱红色甚至黑色。有时病人突出表现为贫血。病变部位往往有压痛,有时可扪及包块。 (九)肠息肉 肠息肉便血多数为间歇性,量少,个别有大出血。有时息肉自行脱落后,蒂部血管出血可致休克。由于肠息肉多分布在左半结肠及直肠,因此排出的血色鲜红或暗红。 (十)炎症性肠病 此类疾患在下消化道出血病例中占相当比重,仅次于大肠癌及肠息肉。其中,非特异性溃疡性结肠炎最常见,临床症状特点除便血外,往往伴腹泻腹痛。发生急性大量便血者大约占3%。 (十一)肠血管畸形 过去认为肠道血管畸形十分少见,近年来随着纤维内镜、选择性血管造影及核素扫描的临床应用,肠道血管畸形病例的检出日渐增多,肠道血管畸形是造成慢性或急性消化道出血的一种不可忽视的原因。按Moore将血管畸形分为血管扩张(telan giectasis)、血管发育不良(angiodysplasia)及遗传性出血性毛细血管扩张症Osler-Weber-Rendersyndrome)等三型。这些病例往往是经过常用检查手段,而仍然原因未明的消化道出血患者。 二、化验检查 急性消化道出血时,重点化验应包括血常规、血型、出凝血时间、大便或呕吐物的匿血试验(有条件可作放射性核素或免疫学匿血测定法),肝功能及血肌酐、尿素氮等。有条件应测血细胞压积。 三、特殊检查方法 (一)内镜检查 在急性上消化道出血时,纤维胃镜检查安全可靠,是当前首选的诊断方法,其诊断价值比X线钡剂检查为高,阳性率一般达80%~90%以上。对一些X线钡剂检查不易发现的贲门粘膜撕裂症、糜烂性胃炎、浅溃疡,内镜可迅速作出诊断。X线检查所发现的病灶(尤其存在两个病灶时),难以辨别该病灶是否为出血原因。而胃镜直接观察,即能确定,并可根据病灶情况作相应的止血治疗。做纤维胃镜检查注意事项有以下几点。 1.胃镜检查的最好时机是在出血后24~48h内进行。如若延误时间,一些浅表性粘腹损害部分或全部修复,从而使诊断的阳性率大大下降。国内报道一组904例上消化道出血、24h内做胃镜找到出血灶者占77%,48h则降至57.6%,72h降至38.2%。因此,必须不失时机地抓紧检查。 2.处于失血性休克的病人,应首先补充血容量,待血压有所平稳后做胃镜较为安全。 3.事先一般不必洗胃准备,但若出血过多,估计血块会影响观察时,可用冰水洗胃后进行检查。 (一)下消化道出血时首先用硬式乙状结肠镜检查,直肠炎、直肠癌以及肛周病变引起的出血经检查能迅速得以明确。大量便血时作紧急纤维结肠镜检查往往不易成功,因为大量血液及血凝块难以清除掉,影响操作及观察。如果出血不多或慢性出血,则可以经肠道准备后做纤维结肠镜检查。 (二)选择性动脉造影 当消化道出血经内镜和X线检查未能发现病变时,应做选择性动脉造影。该项检查对肠血管畸形、小肠平滑肌瘤等有很高的诊断价值,而且,尚可通过导管滴注血管收缩剂或注入人工栓子止血。据国外动物实验结果,若造影剂外渗,能显示出血部位,则出血速度至少在0.5~1.0ml/min(750~1500ml/d)。故最适宜于活动性出血时做检查,阳性率可达50%~77%。一般选择肠系膜上动脉及腹腔动脉造影已足够显示所要的范围。禁忌证是碘过敏或肾功能衰竭等。一些有严重的动脉硬化的病人,插管亦十分困难,不易成功。 (三)X线钡剂造影 尽管内镜检查的诊断价值比X线钡剂造影优越,但并不能取而代之。因为一些肠道的解剖部位不能被一般的内镜窥见,而且由于某些内镜医师经验不足,有时会遗漏病变,这些都可通过X线钡剂检查得以补救。但在活动性出血后不宜过早进行钡剂造影,否则会因按压腹部而引起再出血或加重出血。一般主张在出血停止、病情稳定3天后谨慎操作。对某些诊断困难病例,可以用Miller-Abbot管达小肠,分段抽吸肠液,在带血肠液部位注入钡剂检查。此法有时可以提高诊断阳性率。注意残留钡剂可干扰选择性动脉造影及内镜的检查。 (四)放射性核素扫描 经内镜及X线检查阴性的病例,可做放射性核素扫描。其方法是采用核素(例如99m锝)标记病人的红细胞后,再从静脉注入病人体内,当有活动性出血,而出血速度能达到0.1ml/min,核素便可以显示出血部位。注射一次99m锝标记的红细胞,可以监视病人消化道出血达24h。经验证明,若该项检查阴性,则选择性动脉造影检查亦往往阴性。 第四节 治疗一、迅速补充血容量 大出血后,病人血容量不足,可处于休克状态,此时应首先补充血容量。在着手准备输血时,立即静脉输入5%~10%葡萄糖液。强调不要一开始单独输血而不输液,因为病人急性失血后血液浓缩,血较粘稠,此时输血并不能更有效地改善微循环的缺血、缺氧状态。因此主张先输液,或者紧急时输液、输血同时进行。当收缩压在6.67kPa(50mmHg)以下时,输液、输血速度要适当加快,甚至需加压输血,以尽快把收缩压升高至10.67~12kPa(80~90mmHg)水平,血压能稳住则减慢输液速度。输入库存血较多时,每600ml血应静脉补充葡萄糖酸钙10ml。对肝硬化或急性胃粘膜损害的患者,尽可能采用新鲜血。对于有心、肺、肾疾患及老年患者,要防止因输液、输血量过多、过快引起的急性肺水肿。因此,必须密切观察病人的一般状况及生命体征变化,尤其要注意颈静脉的充盈情况。最好通过测定中心静脉压来监测输入量。血容量已补足的指征有下列几点:四肢末端由湿冷,青紫转为温暖,红润;脉搏由快、弱转为正常、有力;收缩压接近正常,脉压差>4kPa(30mmHg);肛温与皮温差从>3℃转为<1℃;尿量>30ml/h;中心静脉压恢复正常(5~13cmH2O)。 二、止血 应针对不同的病因,采取相应的止血措施。 (一)非食管静脉曲张出血的治疗 1.组胺H2受体拮抗剂和抗酸剂 胃酸在上消化道出血发病中起重要作用,因此抑制胃酸分泌及中和胃酸可达到止血的效果。消化性溃疡、急性胃粘膜损害、食管裂孔疝、食管炎等引起的出血,用该法止血效果较好。组胺H2受体拮抗剂有甲氰咪胍(Cimetidine)及雷尼替丁(Ranitidine)等,已在临床广泛应用。甲氰咪胍口服后小肠吸收快,1~2h血浓度达高峰,抑酸分泌6h。一般用口服,禁食者用静脉制剂,每次400mg,每4~6h一次。雷尼替丁抑酸作用比甲氰咪胍强6倍。每次口服150mg,早晚各一次。静脉滴入每次50mg,每8h一次。抑酸作用最强的新药是质子泵阻滞剂洛赛克(Losec),口服20mg,每日一次。 2.灌注去甲肾上腺素 去甲肾上腺素可以刺激α—肾上腺素能受体,使血管收缩而止血。胃出血时可用去甲肾上腺素8mg,加入冷生理盐水100~200ml,经胃管灌注或口服,每0.5~1h灌注一次,必要时可重复3~4次。应激性溃疡或出血性胃炎避免使用。下消化道出血时,亦可用该液反覆灌肠3~4次止血。 3.内镜下止血法 (1)内镜下直接对出血灶喷洒止血药物:如孟氏液(Monsell)或去甲肾上腺素,一般可收到立即止血的效果。孟氏液是一种碱式硫酸铁,具有强烈收敛作用。动物实验证明,其作用机理是通过促进血小板及纤维蛋白的血栓形成,并使红细胞聚集、血液加速凝固而止血。常用浓度5%~10%,每次50~100ml。原液可使平滑肌剧烈痉挛,曾有使纤维胃镜因肌肉挛缩过紧不能拔出的报道,故不宜使用。孟氏液止血有效率85%~90%,去甲肾上腺素可用8mg加入等渗盐水20ml使用,止血有效率80%。 (2)高频电凝止血:电凝止血必须确定出血的血管方能进行,决不能盲目操作。因此,要求病灶周围干净。如若胃出血,电凝止血前先用冰水洗胃。对出血凶猛的食管静脉曲张出血,电凝并不适宜。操作方法是用凝固电流在出血灶周围电凝,使粘膜下层或肌层的血管凝缩,最后电凝出血血管。单极电凝比双极电凝效果好,首次止血率为88%,第2次应用止血率为94%。 (3)激光止血:近年可供作止血的激光有氩激光(argon laser)及石榴石激光(Nd.YAG)两种。止血原理是由于光凝作用,使照射局部组织蛋白质凝固,小血管内血栓形成。止血成功率在80%~90%,对治疗食管静脉曲张出血的疗效意见尚有争议。激光治疗出血的合并症不多,有报道个别发生穿孔、气腹以及照射后形成溃疡,导致迟发性大出血等。 (4)局部注射血管收缩药或硬化剂:经内镜用稀浓度即1/10000肾上腺素作出血灶周围粘膜下注射,使局部血管收缩,周围组织肿胀压迫血管,起暂时止血作用。继之局部注射硬化剂如1%十四烃基硫酸钠,使血管闭塞。有人用纯酒精作局部注射止血。该法可用于不能耐受手术的患者或年老体弱者。 (5)放置缝合夹子:内镜直视下放置缝合夹子,把出血的血管缝夹止血,伤口愈合后金属夹子会自行脱落,随粪便排出体外。该法安全、简便、有效,可用于消化性溃疡或应激性溃疡出血,特别对小动脉出血效果更满意。国外报道用J型水夹止血有效率70%以上。 (6)动脉内灌注血管收缩药或人工栓子:经选择性血管造影导管,向动脉内灌注垂体加压素,0.1~0.2u/min连续20min,仍出血不止时,浓度加大至0.4u/min。止血后8~24h减量。注入人工栓子一般用明胶海绵,使出血的血管被堵塞而止血。 (二)食管静脉曲张出血的治疗 1.气囊填塞 一般用三腔二囊管或四腔二囊管填塞胃底及食管中、下段止血。其中四腔二囊管专有一管腔用于吸取食管囊以上的分泌物,以减少吸入性肺炎的发生。食管囊和胃囊注气后的压力要求在4.67~5.33kPa(35~40mmHg),使之足以克服门脉压。初压可维持12~24h,以后每4~6h放气一次,视出血活动程度,每次放气5~30min,然后再注气,以防止粘膜受压过久发生缺血性坏死。另外要注意每1~2小时用水冲洗胃腔管,以免血凝块堵塞孔洞,影响胃腔管的使用。止血24h后,放气观察1~2天才拔管。拔管前先喝些花生油,以便减少气囊与食管壁的摩擦。气囊填塞常见并发症有以下几项:①气囊向上移位,堵塞咽喉引起窒息死亡。当病人有烦躁不安,或气囊放置位置不当,食管囊注气多于胃囊或胃囊注气过多破裂时尤易发生。为防止意外,应加强监护,床头置一把剪刀,随时在出现紧急情况时剪断皮管放气。②吸入性肺炎。③食管粘膜受压过久发生坏死,食管穿孔。 气囊填塞对中、小量食管静脉曲张出血效果较佳,对大出血可作为临时应急措施。止血有效率在40%~90%不等。 2.垂体加压素 该药使内脏小血管收缩,从而降低门静脉压力以达到止血的目的。对中、小量出血有效,大出血时需配合气囊填塞。近年采用周围静脉持续性低流量滴注法,剂量0.2~0.3u/min,止血后减为0.1~0.2u/min维持8~12h后停药。副作用有腹痛、腹泻、诱发心绞痛、血压增高等,故高血压、冠心病患者使用时要慎重。当有腹痛出现时可减慢速度。 3.内镜硬化治疗 近年不少报道用硬化治疗食管静脉曲张出血,止血率在86%~95%。有主张在急性出血时做,但多数意见主张先用其他止血措施,待止血12h或1~5天后进行。硬化剂有1%十四烃基硫酸钠、5%鱼肝油酸钠及5%油酸乙醇胺等多种。每周注射一次,4~6周为一疗程。并发症主要有食管穿孔、狭窄、出血、发热、胸骨后疼痛等。一般适于对手术不能耐受的患者。 胃底静脉曲张出血治疗较难,有使用血管粘合剂止血成功。 4.抑制胃酸及其他止血药 虽然控制胃酸不能直接对食管静脉曲张出血起止血作用,但严重肝病时常合并应激性溃疡或糜烂性胃炎,故肝硬化发生上消化道出血时可给予控制胃酸的药物。雷尼替丁对肝功能无明显影响,较甲氰咪胍为好。所以从静脉滴入,每次50mg,每12h一次。一般止血药物如止血敏等效果不肯定,维生素K1及维生素C或许有些帮助。 三、手术治疗 在消化道大出血时做急症手术往往并发症及病死率比择期手术高,所以尽可能先采取内科止血治疗,只有当内科止血治疗无效,而出血部位明确时,才考虑手术治疗止血。 (麦灿荣) 参考文献[1]中华内、外科杂志编委会:关于上消化道急性出血的诊断和治疗问题座谈记要。中华内科杂志1979;18:305 [2]中华内、外科杂志编委会:关于下消化道出血的诊断和治疗问题座谈记要。中华内科杂志1981;20:114 [3] 尹朝礼等:上消化道出血若干诊断方法的评价。中华内科杂志1984;23:211 [4]Fleischer D:Etiology andprevalence of severe persistent upper gastrointestinal bleeding.Gastroent1983;84:538 [5]Athanasoulis CA: Therapeutic application of angiography.New End Med 1980;302:1117,1174 [6]MacDougall BRD,et al:Increased long-term survival in variceal heaemorrhage using injectionsclerotherapy.Lancet 1982;1:124 [7]Som P, et al: Detection of gastrointestinal blood loss with99mTc-labeled,heat-treated red blood cells.Radiology 1981;138:207 [8]Bohlman TW,et al: Fiberoptic pansigmiodoscophy:An evaluation and comparission with rigid sigmoidoscopy.Gastroent1977;72:644 第32章 急腹症的诊断与鉴别诊断腹痛为急腹症的主要表现形式,处理的正确与否对病人的安危有很大的关系。现仅就与急腹症鉴别诊断有关的若干问题,进行简要的讨论。 一、腹痛的机制 (一)解剖概念 腹部的神经分为脊髓神经和植物神经。前者司腹壁的运动和感觉;后者管内脏的运动和感觉,痛觉纤维随交感神经传导到中枢。从腹壁来的感觉神经和从内脏传入的痛觉神经纤维均汇集于脊髓的背根(图32-1)。
图32-1 腹痛发生的神经传导 简言之,内脏的感觉冲动随交感神经的传入纤维进入脊髓的背根,此时,与某一皮肤区域传入的感觉神经,在脊髓灰质的同一区域内替换神经元;然后,再过渡到脊髓对侧的白质内,随脊髓丘脑束上升,在丘脑内再替换神经元;最后传达到大脑皮质的躯体感觉区。在这一感觉通路上,由腹部脏器传来的冲动将会提高相应脊髓中枢的兴奋性,从而影响邻近的中枢。因此,内脏的疼痛经常反映在同一脊节背根神经所支配的皮肤感觉区;反之,某些躯体病变的刺激冲动也能通过同一感觉通路表现为腹痛,这种现象叫做“牵涉痛”。这一点,对于腹痛的鉴别诊断有重要意义。 由于上述神经传导的解剖关系,内脏的疼痛反应到体表,常呈一定的脊髓节段性分布。一般来说,支配腹部皮肤感觉的脊节自胸。到腰1。我们可以根据体表的某些标志物来记住腹部相应脏器痛觉传导的神经分布(表32-1)。 表32-1 体表标志物与腹部内脏神经分布
(二)腹痛的类型 从神经机制腹痛可分为三种基本类型。 1.单纯性内脏疼痛 传入途径纯系交感神经通路,脊髓神经基本不参与或较少参予。例如,胃肠收缩与牵拉时的某些感觉。疼痛的特点:①深部的钝痛或灼痛;②疼痛部位含混,通常比较广泛或接近腹中线;③不伴有局部肌紧张与皮肤感觉过敏;④常伴有恶心、呕吐、出汗等迷走神经兴奋症状。 2.牵涉痛 交感神经与脊髓神经共同参与疼痛的机制。又分为牵涉性躯体痛和牵涉性内脏痛。前者实际上是一种体神经的机制,例如,当横膈中央部分受到刺激时,可放射到肩部,这是由于分布于横膈中部的膈神经进入颈维3-5节脊髓水平,该节脊髓神经沿着臂丛分布于肩部的缘故。而后者是我们主要要讨论的,其疼痛的特点为:①多为锐痛,程度较剧烈;②位置明确,在一侧;③局部可有肌紧张或皮肤感觉过敏。 此种疼痛在临床上的意义比较大,通常反映器官有炎症或器质性病变而非功能性。 3.腹膜皮肤反射痛 只有体神经或脊髓神经而无内脏神经参与疼痛的机制。脊髓神经的感觉纤维分布于腹膜壁层、肠系膜根部及后腹膜。病变侵犯到接近以上神经末梢的部位时,疼痛就反映到该脊节所支配的皮区。疼痛的特点为:①具有脊髓节段性神经分布的特点;②程度剧烈而持续;③伴有局部腹肌的强直、压痛与反跳痛,一般代表有腹膜受侵。 在临床工作中,我们所接触的腹痛实际上常为混合型,可有一种以上的疼痛机制参与。有时,随时间推移,腹痛的类型亦可起变化。如阑尾炎早期,阑尾的管腔剧烈地收缩,企图排除粪石,表现为纯内脏疼痛,部位在脐周,并可伴有恶心、呕吐;当炎症出现以后,痛觉感受阈降低,兴奋性增加,在传导途径中影响了脊髓背根中的体神经,遂发生牵涉痛,疼痛的部位转移到右下腹;最后,炎症的发展波及邻近的腹膜壁层,又出现腹膜皮肤反射痛,疼痛的程度更剧烈,且伴有局部的压痛、反跳痛和腹壁的肌紧张。 二、腹痛的病因 (一)腹部病变 1.腹膜刺激或炎症 包括细菌感染或化学刺激(如穿孔所致的胃液、肠液、胆汁、胰液的外漏以及内脏破裂出血等)引起的病变。 2.空腔脏器的梗阻 包括膈疝、贲门、胃与十二指肠、小肠、结肠、胆管、胰管等部位的梗阻;可因炎症、溃疡、蛔虫、结石、肿瘤等引起。 3.供血失常 ①栓塞与血栓形成;②扭转或压迫性阻塞,包括绞窄性疝、肠扭转、囊肿蒂扭转等。 4.支持组织的紧张与牵拉 如肝包膜张力的剧增,肠系膜或大网膜的牵拉等。 5.腹壁肌肉的损伤或炎症。 (二)腹外邻近器官的病变 1.胸腔病变 例如肺炎常有上腹部的牵涉痛;心冠状动脉供血不足常有胸骨后、剑突下和疼痛并放射至左臂。 2.盆腔病变 包括输尿管、膀胱、生殖系。例如,输尿管结石的疼痛常在腹部两侧,向后腰及腹股沟放射。 3.胸腰椎病变 有时疼痛在上腹部,并可因增加脊柱的屈曲度而加重,仔细检查常可发现脊柱的畸形与压痛。 (三)新陈代谢紊乱与各种毒素的影响 糖尿病酸中毒,尿毒症,化学毒物如砷、铅中毒均可引起腹痛。此外,卟啉病或一些过敏性疾病亦可发生腹痛。 (四)神经源性 1.器质性 如脊髓痨、带状疱疹、末梢神经炎等均可表现腹痛症状。 2.功能性 包括中空脏器的痉挛,肠运动功能失调及精神性腹痛等,均需与急腹症加以鉴别。 三、临床常见类型的腹痛 (一)食管 脊髓节段为胸1~胸6。①疼痛的部位常在胸骨后;②疼痛常在病变水平;③可伴有吞咽困难和吞咽疼痛。 (二)胃与十二指肠 脊髓节段为胸7~胸9。①部位通常在中上腹,有时可偏右或左侧,偶尔可在乳头水平和脐之间;②疼痛加重时,范围可较广泛并放射至背部或肩胛间区;③可具有以下特点:与饮食有关;可因进食、服用抗酸剂或呕吐而减轻;常于夜间加重;消化性溃疡的疼痛常有节律性和季节性。 (三)胰腺 脊髓节段为胸12~腰2。①疼痛可在上腹部,但有时范围广泛;一般说来,头部病变位于中线右侧;胰体病变痛在脐周或中线部位;胰尾病变在中线左侧;②疼痛常可感觉于腰背部;③疼痛通常为持续性且较重,但有时可以轻微。 (四)胆道 脊髓节段为胸6~胸10,主要为胸9。①胆囊的疼痛和压痛通常位于右上腹;②胆管的疼痛位于剑突下或中上腹;③疼痛常放射到右肩胛区和肩胛间区;④起病突然,为剧烈绞痛,常伴有发热与黄疸。 (五)小肠 脊髓节段为胸10。①疼痛部位在脐周;②通常为绞痛性质。 (六)结肠 脊髓节段为胸8~胸12。①部位:横结肠和乙状结肠的疼痛在脐与耻骨之间,升结肠的疼痛在脐右,降结肠在脐左,直肠在恥骨上或腰骶部;②疼痛可为绞痛性质;③可因排便或排气而减轻;④可伴有排脓血或粘液。 (七)肾与输尿管 脊髓节段为胸12~腰1。①解剖部位在腹膜后,属于躯体痛,在患侧腰部可有压痛和叩击痛;②泌尿系结石呈绞痛,向下放射至会阴部和大腿内侧;③可伴有排尿痛或血尿。 (八)妇科疾病 与急腹症鉴别诊断有关的妇科疾病主要是宫外孕、卵巢囊肿或肿瘤扭转和卵巢破裂。特点如下:①疼痛部位主要在下腹;②与月经有关;可有停经史,疼痛发生在月经中期或中期后;③可有内出血症状;④阴道、腹部双合诊有时可触及有压痛的肿块。 四、急腹症的诊断与鉴别诊断 (一)病史采取和症状分析 1.问腹痛 由于腹痛是急腹症的主要表现形式,所以首先要问腹痛,并询问有关腹痛的情况。 (1)腹痛的部位:可反映腹部不同器官的病变,有定位价值,在鉴别诊断上很有重要(表32-2)。 表32-2 腹痛部位的鉴别诊断
(2)腹痛的性质:通过对腹痛性质的了解,对诊断也有参考意义。例如,绞痛往往代表空腔脏器的梗阻,如肠梗阻、胆管结石等,并常有阵发性加重;胆道蛔虫则常有剑突部位的钻顶痛;消化性溃疡穿孔多为烧灼性或刀割样的锐痛,可迅速扩散到全腹;胀痛常为器官包膜张力的增加、系膜的牵拉或肠管胀气扩张等所致。 (3)腹痛的程度:有时和病变严重的程度相一致,如腹膜炎、梗阻、绞窄、缺血等病变腹痛剧烈;但病人对疼痛的耐受性有很大差异,如老年人或反应差的病人,有时病变虽重,疼痛却表现不太重。 (4)腹痛的放射或转移:由于神经分布的关系,一些部位病变引起的疼痛常放射至固定的区域,如胆道或膈下的疾患可引起右肩或肩胛下疼痛;胰腺位处腹膜后,其疼痛常涉及后腰背;肾盂、输尿管的病变,其疼痛多沿两侧腹向腹股沟方向放射。此外,疾病不同阶段的牵涉痛,可引起腹痛部位的转移,最典型的例子,是阑尾炎的疼痛。根据这些特点,对引起腹痛病变的定位诊断有很重要的参考意义。 2.问病程 包括腹痛发生的时间,起病是缓渐的还是突然的,疼痛是持续还是间歇等。 腹痛发生的时间结合病人的周身状况对我们判断病情的轻重缓急有很大的关系,如发病时间很短而病人的周身情况恶化或伴有休克,常提示有严重的腹膜炎或内出血。此外,腹痛发生的时间对我们考虑应采取何种诊断性措施亦有关系,例如刚发生不久的中上腹或脐周围痛、不伴有右下腹的压痛和反跳痛,并不能否定阑尾炎的存在,此时,需要进一步的观察。又如,在病程1~2h之内的急性胰炎往往血清淀粉酶并不升高,需要再过一段时间重复取血才能确定诊断。 穿孔或肠扭转等常发病突然,有些炎症则起病缓渐而呈逐渐加重。此外持续的疼痛常提示炎症或血运障碍;间歇而阵发加重的疼痛常表示空腔脏器的梗阻或结石。 3.问呕吐 胃肠道疾病常伴有呕吐。对疼痛与呕吐的关系,进食与呕吐以及吐后疼痛是否减轻都应该注意。此外,呕吐出现的早晚,吐的内容物(酸、苦、食物、粪质、蛔虫等),对判断梗阻的部位和原因等都有重要的意义。 4.问有关症状 如腹痛是否伴有排便的改变,骤然发作的腹痛若伴有腹泻和脓血便常提示有肠道的感染;反之,如腹痛无排便和排气则可能有肠梗阻。腹痛伴有尿急、尿频、尿痛、尿血、尿石头等表示患有泌尿系的感染或结石。此外,是否伴有塞战、发热、黄疸、脱水、休克等,亦须加以注意。 5.问诱因 一些急腹症有时和一定的诱发因素有关。例如饮酒和进油腻食物可诱发急性胰腺炎或胆道疾病;暴饮暴食后可发生急性胃扩张或溃疡穿孔;急性胃肠炎可因饮食不洁而发生。此外,创伤、受凉、精神因素等都可能是某些急腹症的诱因。 6.问往史 过去的病史可能有助于急腹症的诊断。例如,过去有无类似发作,频度及规律;以往的患病和手术史以及长期接触某种有害物质的职业史等,可能都与现疾病有一定的关系。 7.问月经 对女病人要问月经。末次月经的日期,既往周期是否规律,有无停经及停经后有无再出血,血量与以往月经量是否相同等,都应仔细询问。 8.问治疗 应了解患者过去的治疗经验,这次疾病发作后用了哪些治疗及其对治疗的反应,作为诊断和处理的参考。 (二)体格检查 1.要重视周身情况 观察患者的一般状况、神志、呼吸、脉搏、血压、体温、舌苔、病容、痛苦程度、体位、皮肤情况以及有无贫血、黄疸。不忽视全身体检,包括心、肺。 对周身情况的观察在急腹症是十分重要的,可以初步判断患者病情的轻、重、缓、急,是否需要作一些紧急处置,如输液、输血、解痉、镇静、给氧等,然后再作进一步的检查。对危重病人,检查的顺序有时也不能按一般常规,也不能过于繁锁;可重点地进行问诊和最必要的体检后先进行抢救生命的处理,待情况允许再作详细检查。这一点是与对待一般疾病有区别的。 2.腹部检查 要重点注意下列各点。 (1)观察腹部外形有无膨隆:有无弥漫性胀气,有无肠型的蠕动波,腹式呼吸是否受限等。 (2)压痛与肌紧张:①固定部位的、持续性的深部压痛伴有肌紧张常为下面有炎症的表现。②表浅的压痛或感觉过敏,或轻度肌紧张而压痛不明显、疼痛不剧烈,常为邻近器官病变引起的牵涉痛。③全腹都有明显压痛、反跳痛与肌强直,为中空脏器穿孔引起腹膜炎的表现。 对于急腹症,触诊的手法要轻柔;先检查正常或疼痛轻的部位,逐渐移向疼痛的中心部位。诱导反跳痛有两种方法:①在病变部位的腹壁上轻轻进行叩诊;②让患者咳嗽。这样,即可引出反跳痛。 (3)腹部有无肿块:炎性肿块常伴有压痛和腹壁的肌紧张,因此境界不甚清楚;非炎性肿块境界比较清楚。要注意肿块的部位、大小、压痛、质地(软、硬、囊性感)、有无杂音及活动度等。 (4)肝浊音界和移动性浊音:肝浊音界消失,对胃肠穿孔有一定的诊断意义。但有时肺气肿或结肠胀气可使肝浊音界叩不出。此外,胃肠穿孔时,肝浊音界也不一定都消失,这决定于穿孔的大小和检查时间的早晚。所以,要辅以腹部X线透视。少量积液时不容量发现移动性浊音,但发现时对腹膜炎的诊断很有意义,可用诊断性穿刺来证实。 (5)听诊:对肠鸣音的改变要连续观察,要重视音调的改变,如金属音、气过水声等,高亢的肠鸣音结合腹部胀气或发现肠襻提示可能有肠梗阻存在。但肠梗阻在肠麻痹阶段也可有肠鸣音的减弱或消失。 3.直肠、阴道检查 对于下腹部的急腹症,直肠检查有时可以触及深部的压痛或摸到炎性的肿块。对已婚妇女请妇科医生协助做阴道检查可有助于对盆腔病变的诊断。 (三)实验室诊断 1.化验 血白细胞、尿、粪常规、酮体及血清淀粉酶是最常做的急诊化验。怀疑卟啉病要测尿紫质;疑铅中毒应查尿铅。 2.X线检查 作胸腹透视目的在于观察胸部有无病变,膈下有无游离气体,膈肌的运动度以及肠积气和液平面。有时需摄腹部平片(取立位或侧卧位)。当怀疑乙状结肠扭转或肠套叠时可行钡灌肠检查。 3.B型超声诊断 近年来B型超声检查在急腹症的诊断中起重要作用,可以发现胆系的结石,胆管的扩张和胰腺、肝脾的肿大等。对于腹腔少量的积液,B超检查较腹部叩诊为敏感。在宫外孕的诊断中,有时可看到子宫一侧胎儿的影象或输卵管内的积液。B超对于腹内的囊肿和炎性肿物也有较好的诊断价值。 4.诊断性穿刺及其他 对于腹膜炎、内出血、胰性腹水及腹腔脓肿等可试行诊断性穿刺。目前较多采用超声定位下的细针穿刺,既准确,且安全。对穿刺物应立即作常规、涂片显微镜检查及细胞培养。对妇科急腹症患者有时需作阴道后穹窿穿刺或腹腔镜检查。 5.手术探查 当诊断不能确定,内科治疗不见好转而病情转危的紧急情况下,为挽救生命应考虑剖腹探查。 五、诊断原则和经验教训 (一)诊断原则 对急腹症,在诊断方面必须依次回答以下三个问题。 1.有无外科情况需要紧急处理?在不能明确此点之前,绝不能掉以轻心,并要慎用麻醉性镇痛剂,以免影响诊断,延误及时治疗。 2.是器质性还是功能性腹痛?原则上要首先除外器质性疾病,不要轻率诊断功能性腹痛。 3.腹痛最后的病因是什么?不论何种腹痛,最后总要归结到病因问题。只有弄清病因,才能有最正确的处理。故不能满足于对症处理,要争取尽早弄清诊断。 (二)经验教训 1.急腹症的及时和正确的诊断,不单纯取决于业务技术,往往需要医生对患者有高度的责任心,才能认真仔细地观察病人,有时需要不分节、假日,夜以继日地工作。 2.早期正确的诊断,必须有一个科学的、实事求是的态度;应提倡亲临第一线观察病人,客观全面地掌握病情资料,避免主观片面性;还是善于分析各种检查结果,“去粗取精,去伪存真”,学会运用唯物辩证法,抓住主要矛盾。 3.要注意观察和随诊。我们对于疾病的认识,不但常常受着科学条件和技术条件的限制,也受着客观过程的发展及其表现程度的限制。所以,必须注意连续观察,在发展变化的过程中去鉴别疾病。这一点对急腹症的鉴别诊断尤为重要,因急腹症的发展变化是较快的。例如急性阑尾炎,在最初数小时内,腹痛往往在脐周,但10余小时后则每每呈现出典型的右下腹转移性疼痛。故医务人员要认真观察病情的变化,对于一时不能确诊而病情又有危险的病人,不要轻易放过。 4.急腹症是一个变化多端的复杂过程,且同一疾病在不同条件下差异极大,不一定都符合书本上的典型描述。例如肠穿孔,在老年、反应差及农民患者(对痛的耐受性较强)的表现程度不一,稍一麻痹大意即容易造成漏、误诊。因此,医生决不能故步自封,满足于书本上的知识。对于任何疑点和不能解释的问题,都要当作新课题去进行探索,必要时应请示上级医生并进行会诊。 (潘国宗) 参考文献 [1] 邵孝鉷,蒋朱明主编:急诊临床;人民卫生出版社,北京,1985;p257~276 [2] Harrison’s principles ofinternal medicine;ed. by Braunwald E et al. 11th.ed.,McGraw-Hil BookCo.,NY.1987;p23~26 第33章 急性胆道病急性化脓性胆管炎或急性胆囊炎对病人的生命都有严重威胁,是我国胆石病人死亡的主要原因。 一、病因和发病机理 胆管急性梗阻使胆汁淤滞,胆管内压迅速升高,当其超过胆管壁所能承受的压力时,即可使肝内、外胆管的粘膜屏障发生程度不等的损害,为细菌侵入引起急性化脓性感染提供了有利条件。感染的菌种主要是革兰阳性杆菌,其中以大肠杆菌最常见,其次为变形杆菌、绿脓杆菌等。 造成胆管急性梗阻的原因以结石嵌塞最为常见。胆总管末端的生理缩窄区是最常发生结石嵌塞的部位,其次是病理性的疤痕狭窄环。这种疤痕狭窄环可以发生在胆总管、肝总管、左右肝管开口部,以及肝内胆管。狭窄环口径小于正常胆管者称真性狭窄,有的狭窄环口径等于甚至大于正常胆管,但因其上游的胆管更为扩张,对比之下仍明显狭窄者称为相对狭窄。少数病例手术时发现胆管狭窄处有肉芽组织增生,堵塞管腔但无结石。此外进入胆管的蛔虫常引起急性化脓性胆管炎,有结石和胆管狭窄者更是如此。胰头部或胆管本身的肿瘤所造成的梗阻一般进程较慢,梗阻逐渐加重而不引起感染,但个别病例也可并发急性化脓性胆管炎。 二、病理生理 胆管的化脓性炎症向四周蔓延,向胆囊和肝外胆管周围蔓延,可引起脓性渗出和粘连。向肝内胆管周围蔓延,则引起胆管炎性化脓性肝炎和肝脓肿。脓肿或小胆管破裂可以引起弥漫性腹膜炎或肝周围局限性脓肿,如膈下或肝下脓肿,并可因而引起反应性的胸腔或心包积液,脓肿也可破入支气管或心包。胆管周围炎侵蚀门静脉或肝动脉,可引起胆道出血。当然含菌的胆汁也可沿此途径进入血流,这可说明急性化脓性胆管炎的病人常迅速出现感染性休克,并易发生败血症的原因。 如果在出现致命的后果之前,梗阻得以解除,炎性渗出物和坏死组织被吸收机化,胆囊和胆总管壁增厚并与周围器官粘连,也可引起或加重胆管狭窄,致使胆道的梗阻和感染容易复发,使上述病变重演。 三、临床表现 急性化脓性胆管炎以上腹绞痛、寒战、高热、黄疸为特点。腹疼常先出现,位于上腹或右上腹,呈持续痛,阵发加重。旋即出现高热寒战。黄疸于发作后数小时或数日才出现,为梗阻性黄疸。体检见剑突下或右上腹有明显压痛,肌紧张,部分病人可触到胀大的胆囊或肿大的肝脏,并伴有压痛。实验室检查血白细胞计数明显升高,尿胆红素阳性,血清总胆红素和直接胆红素以及SGPT升高。严重者并有低血压或休克。如果治疗不及时,可在数小时内昏迷、死亡。 四、诊断 (一)B超 B超在胆道疾病诊断中起着重要的作用。超声不仅能够清楚显示胆囊外形和大小,观察有无畸形、结石、炎症及肿瘤等;还能够用于探测肝外胆管及其分支,查明有无胆管扩张、阻塞,提示阻塞的原因,为梗阻性黄疸的诊断和鉴别诊断提供了有力的帮助。超声检查简便易行,无痛无创伤,其敏感性为67%~93%,特异性为82%~100%。但有时超声难以鉴别门静脉及扩张的肝内胆管,同时由于肠内气体干扰,有时胆总管下端结石难以显示。因此在急性化脓性胆管炎病人,超声检查阴性也不能完全排除胆道结石存在。 (二)逆行胰胆管造影 逆行胰胆管造影(endoscopic retrogracle cholangio-pancrea-tography,ERCP)对鉴别黄疸性质的诊断正确率在75%~89%,造影提示梗阻部位和病变性质与手术病理结果相符率为85.7%。临床上胆石症有时颇难与胆管癌相区别,ERCP可以帮助确诊。胆石常伴有胆管扩张,有时可看到胆石嵌顿于壶腹部而引起乳头区明显充血,肿胀。胆石一般不引胆管完全梗阻,造影剂往往从胆石周围包绕而过。但管癌造成充盈缺损常在一侧壁或造成胆管完全梗阻。ERCP总的并发症为2.5%,病死率为0.001%~0.2%。胆管炎致败血症是ERCP致命的并发症,发生率为0.65%~0.8%,病死率为0.005%~0.1%。因此急性化脓性胆管炎作ERCP,同时必须做引流,避免败血症发生或加重。 (三)经皮肝穿刺胆道造影术 经皮肝穿刺胆道造影术(percutaneous cholangiography,PTC)操作简单,并发症少,胆系显影成功率高(93%),胆系影象清晰,较完整,结石诊断率高(94%)。PTC在急性胆道病患者中除用作诊断外,还可用作引流,术前胆道减压,可使临床症状迅速缓解,争取择期手术治疗。 (四)胆道闪烁显象术 正常人静脉注射99mTc-HIDA(二甲基亚胺二乙酸)5min,除清晰的肝影外,胆总管和十二指肠也出现放射性;注射15~30min,除肝影外,胆总管、胆囊管和胆囊、十二指肠清晰显象。假如在注射后2h内胆囊不显影,则可注射胆囊收缩素后30min再注射99mTc-HIDA。若胆囊仍不显影,证明胆囊管阻塞,存在急性胆囊炎。Weissmann报道诊断正确率98%,特异性100%,假阴性5%,假阳性0%。但Hirvis报道特异性38%,假阳性54%。 五、治疗 (一)经内镜非外科手术疗法 1.经内镜乳头括约肌切开术 经内镜乳头括约肌切开术(endoscopicsphincterectomy,EST)是近十几年来由ERCP发展起来的一项新技术,成功率90%~95%,其适应证为①胆管结石并发原发性阻塞性化脓性胆管炎(primary obstructive suppurative cholangitis,POSC),结石<2cm,一般情况较好,能耐受EST者;②原发性胆总管结石或残余结石,结石直径<2cm者;③原发性乳头括约肌狭窄,狭窄段限于胆管肠壁段者;④胆管蛔虫合并胆管下端狭窄或并发结石者;⑤壶腹周围肿瘤引起的梗阻性黄疸。 切开方法有两种。 (1)退刀切开法:该法适用于乳头开口较大,胆管肠腔内隆起明显。按ERCP法将乳头切开刀导管由乳头开口插入胆管,至刀丝全部进入为止。先注入造影剂,经透视证实导管已进入胆管下端,随后外拉导管,使1/2~2/3的刀丝露于乳头开口处,再根据乳头切开刀的种类,将刀丝拉成弓弦或推成弓背状,置刀丝于乳头开口11~12点处,核对电流波型及频率后,即可通电约3~5s切开。一次切开不满意时,可反覆进行3~5次。 (2)推进切开法:适用于①扁平乳头,乳头开口硬化或狭窄,因开口小不能将刀丝全部插入胆总管下端者;②壶腹周围肿瘤,导管不能完全插入时。方法是首先施行ERCP,胆管显影后注意导管在乳头的位置和角度,改换乳头切开导管,将前端按ERCP部位和角度插入或顶住乳头开口,轻轻拉起或推起刀丝,边推进边通电。烧灼切开,直至开口扩大将刀全部插入胆管,继之采用退刀法完成切开。切开长度以胆管肠腔内隆起为切开标志。乳头切开后用取石篮取出结石。若结石过大难以取出时,可留置引流导管,以缓解急性化脓性胆管炎毒血症的症状,待病人情况缓解改善后进行手术治疗。乳头切开术病死率1%,并发症8%~10%,祗有1%~2%患者需要做外科急症手术。 (二)乳头开窗或由瘘道进刀法 适用于①胆总管壶腹部结合嵌顿,导管推石失败,乳头切开刀不能从乳头开口进入者;②乳头过大,开口不清,无法从乳头开口处进刀者;③壶腹十二指肠瘘,乳头切开刀可直接由瘘道进入胆管者。先用电凝头在胆管肠腔内隆起最明显处开窗,将电凝头紧贴粘膜并及时通电,反覆烧灼直至进入胆管腔,再由开窗处或瘘道口插入乳头开刀切开,至满意时为止。 (三)经内镜胆管引流术 胆管疾患(如肿瘤、结石等)引起梗阻性黄疸,急性化脓性胆管炎需及早作出诊断并进行减黄引流术。非外科手术的胆管引流可分经皮经肝和经乳头两类,两类又可分为外引流和内引流。 1.经皮经肝胆管外引流(percataneous cholangialdrainage,PTCD)常用于肝外胆管梗阻性黄疸、急性化脓性胆管炎。先作PTC后置引流管,瘘管扩张后,经瘘管插入胆管镜,可作胆道检查及取石等治疗。如需要经胆管镜将引流管经胆总管末端进入十二指肠留置,即为内引流。 2.经口经乳头外引流(鼻胆管引流) 用加长一倍的ERCP导管作ERCP,导管端部越过狭窄部位留置,撤出十二指肠镜,导管自鼻孔引出。多用于急性化脓性胆管炎的引流及减黄。可自留置导管注入药物,作溶石、抗炎、清洗及造影。但有胆汁丢失,多作暂时应用。 3.经口经乳头内引流(endoscopic retrograde biliarydrainage,ERBD)多在EST后进行。1980年Scehendra曾用猪尾形导管经十二指肠镜插入,一端越过狭窄部,一端留于肠腔,能可靠地引流。管理方便,可长时间留置,胆汁不丢失。 以上几种内镜手术疗法目前国内已广泛应用。 (四)手术疗法 急性化脓性胆管炎外科手术死亡率9%~40%。目前国内外大多采用内镜手术疗法,多数病人经内镜手术治疗后,结石排出,急性炎症即可减退,则不需进行外科手术。但对于伴有胆囊结石或胆管有狭窄的病例,特别是肝内胆管狭窄合并结石的病例,经内镜手术排石法恐难以奏效,并难防止胆管炎复发。因此对这类病人一般倾向择期外科手术治疗。 (陆星华) 参考文献 [1]Weissman HS ,et al: Cholescinitigraphy,ultrasoundand compterized tomography in the evaluation of biliary tract disorders.SeminNucl Med 1979;9:22 [2]Zeman RK,et al: Diagnostic utility of cholescintigraphy and ultrasound in acutecholecystitis Am J Surg 1981;141:446 [3]Rall PW,et al:Prospective evaluation of99mTc-IDA cholescintigraphyand grey-scale ultrasonography in the diagnosis of acutecholescystitits.Radiology 1982;144:369 [4]Mirvis SE,et al: The diagnosis of acute acalculous cholecystitis:A comparisonof sonography:scintigraphy and CT.AJR 1986;147:1171 [5]Chau EM,et al: Recurrentphyogenic cholangitis:Ultrasound evaluation compared with endoscopicretrographic choleangiopancreatography.Clin Radiology1987;38:79 [6] 中国医科院首都医院等:逆行胰胆管造影对395例黄疸性质的鉴别。中华内科杂志1981;20:622 [7]沈立荣等:经皮肝穿胆道造影术诊断原发性胆管结石的价值。中华外科杂志1983;21:328 [8]Gogel HK,et al:Acute suppurative obstructive cholangitis due tostones:Treatment by urgent endoscopic sphincterotomy.Gastrointes Endosco1987;33:210 第34章 急性胰腺炎一、病因和发病机理 急性胰腺炎在急腹症中相当常见,按发病情况可分为急性胰腺炎和急性复发性胰腺炎。前者既往无发作史,后者为反复发作者,包括以前仅有一次发作者。按病理可分为急性水肿型胰腺炎,主要病理改变为间质水肿;另一类型为严重的急性出血性胰腺炎,也有称为急性出血坏死性胰腺炎。两种病理类型在理论上可以由前者演变恶化为后者,但临床上往往看到水肿型起病轻,发展慢,过程比较平稳,而并不发展为险恶的出血坏死型,临床上且以水肿型为多见。出血坏死型病情凶险,常为暴发性,症状体征均严重,并发症多,病死率高。据国外文献报道死亡率为20%~40%,我国近年报道为21%~38%。 致病原因,国外强调与长期饮酒有关,我国和胆道疾病尤其和胆石症关系密切。其他因素很多,一般外科参考书均有叙述。关于急性胰腺炎的发病机理亦有几种说法,比较普遍被接受的解释为:胰管因功能或器质性的原因而引起梗阻。在这种情况下,又因食物、药物等原因刺激十二指肠,产生大量促胰液素,促胰液素使胰液大量分泌,使胰管内压力急剧上升,胰酶逆行进入胰腺间质,遂触发急性胰腺炎。Anderson MC等于1967年提出的机制,迄今仍被主要外科参考书引用(图34-1)。
图34-1 急性胰腺炎发病机理 二、临床表现 (一)急性腹痛 起病往往急骤。位于上腹部以剑突下为中心,可偏右或偏左,有时为整个上腹部疼痛。持续性,可同时伴背痛。因胆道疾病原发而致的急性胰腺炎,腹痛可起自右上腹,有的放射到肩部,疼痛通常均较剧烈。 (二)胃肠道症状 往往有恶心或呕吐,上腹部胀满感等,发展到一定时候,均有腹胀,有的病例上腹胀闷难受的感觉甚至较疼痛更突出。 (三)体格检查 常可发现上腹部肌紧张及压痛和反跳痛,左右常不等。合并胆道疾病者,右季肋下胆囊区亦常有压痛。严重的出血坏死性病例可见到侧腰部皮下瘀血(Grey Turnes征)和脐周皮下出血(Cullen征),为病情严重,预后不良的征兆。 (四)发热 体温升高但开始很少高烧。脉速常达100次/min以上;严重的病例可达150次/min。心率不齐、血压下降、周围循环衰竭的表现在严重病例亦不少见。 (五)实验室检查 血白细胞升高,中性多形核升高几乎每例均有,只说明有炎症存在。有诊断意义的检查为: 1.血清淀粉酶 血清淀粉酶超过500u(Somogyi法)有诊断意义。尿淀粉酶亦有诊断价值,尿中淀粉酶在胰腺炎病例可持续3~6天,超过124u Winslow单位有诊断意义。由于在溃疡病穿孔、胆石症、绞窄性肠梗阻等情况下亦常有血清淀粉酶升高,惟后者升高程度不如胰腺炎高,且有其他诊断依据,但如测定淀粉酶和肌酐肾清除率比值,对诊断更有意义。比值的计算方法如下:
当比值超过6%时提示为急性胰腺炎。 2.脂肪酶 血清脂肪酶升高超过1.5u(Comfort法),有诊断意义,不少医师认为比血清淀粉酶更可靠。但本法需24h出报告,不能符合临床急症要求;湖南医学院近来报告应用Shihabi改良快速比浊法,认为比淀粉酶有更高的敏感性和特异性,时间也大为缩短。 3.血钙 血钙降低系胰腺炎引起腹内脂肪坏死皂化与钙结合所致,降低的程度和胰腺炎的严重性有关,如血钙低于7mg%,示预后不良。血糖升高在胰腺炎病人也较常见,重要性不如血钙降低。 4.腹腔穿刺液中淀粉酶的检查 在坏死性胰腺炎病人常出现腹胀,移动性浊音阳性,用细针于侧腹部穿刺可得到血性渗液,测淀粉酶常很高,有助于诊断。 5.血气分析 急性胰腺炎易合并呼吸窘迫综合征(ARDS),在临床出现呼吸功能衰竭以前,血氧分压实际早已下降,及早发现可有助于改善缺氧,间接有助于预后。 6.影象诊断 实时B型超声检查可发现胰腺肿大,界限模糊,但也可正常或变小,和胰腺炎的病理改变和病期有关。对发现钙化和假性囊肿、腹腔内脓肿尤有价值。CT检查亦有助于诊断,如发现胰腺肿大,呈峰窝状等。但在急性胰腺炎并非必需,也不如B超方便经济。 7.X线腹、胸片 为急性胰腺炎病人的常规检查项目。腹部平片可见前哨肠襻即空肠襻局限性扩张胀气和横结肠胀气扩张,系胰腺炎渗出致附近肠襻麻痹的表现。稍后可以有广泛小肠胀气,与渗出物刺激内脏神经有关。胸片往往可发现左膈上积液,肺野模糊,为胰腺炎所致肺间质水肿,ARDS的早期表现。 三、诊断和鉴别诊断 (1)根据病史、体征、血清淀粉酶、B超、X线片所见,一般诊断并不困难。腹腔穿刺常有帮助。腹腔穿刺液的结果,可以鉴别十二指肠穿孔、绞窄性肠梗阻和出血坏死性胰腺炎等(表34-1),但应和其他临床所见结合再鉴别。 表34-1 腹腔穿刺液的鉴别
(2)急性胰腺炎和易混淆的一些急腹症的鉴别诊断见表34-2。 四、急性出血坏死性胰腺炎的并发症 水肿型胰腺炎过程平稳,病程亦短,并发症亦较少。急性出血坏死性胰腺炎则不然,不仅变化多,甚至危象丛生,多器官功能衰竭的发生率很高,其严重性也日益为临床医师所认识。主要累及的器官按发病的先后和频变叙述如下。 (一)肺功能衰竭 据统计约80%的急性出血坏死性胰腺炎病人发生ARDS,但有程度的不同。ARDS的发生和循环、休克无直接关系,主要是由于胰腺坏死。胰腺破坏而释出的磷脂酶A(Phospholipase A)可使肺表面活性物质失活,肺泡内渗出和肺不张;胰腺炎渗出引起脂肪坏死,释出甘油酸酯类和它的代谢产物、游离脂肪酸等,造成肺泡损害。此外,血管舒缓素原(Kallikreinogen)、胰蛋白酶原被激活,产生缓激肽及微血管增渗酶,可对全身和肺循环产生影响,也可造成肺脏的直接损害。约20%的急性出血坏死性胰腺炎死于呼吸衰竭。 表34-2 与急性胰腺炎易混淆的一些急腹症的鉴别诊断
(二)肾功能衰竭 在急性出血坏死性胰腺炎而出现过休克的病人都会发生肾衰,有些即使临床上血压下降未达休克的程度亦有相当多病例发生肾衰,因为休克不是仅以血压下降来断定的。胰腺出血坏死,大量渗出,体液丢失以腹腔、腹膜后的结果,血容量锐减、血压下降、肾滤过压降低以及肾脏缺血,临床出现少尿。实际上常有肾小管坏死和肾功能衰竭,有时开始时肾衰并不严重,但如病程拖长,并发症迭出,感染发展等,肾功能可以恶化,临床发展为无尿,病人最终死于肾衰。 (三)肝脏、心脏受损 最常见的肝脏损害为肝功能不正常,如SGOT、碱性磷酸酶升高,血清胆红质升高等。后者还常因有梗阻的因素,但几乎都有肝细胞受损害。血糖升高部分原因也和肝功能损害有关。心率快、心律失常、心排出量降低等常是心肌损害的的表现。病人有肺水肿、ARDS、肺动脉高压等也加重了左心的负担,这些在出血坏死性胰腺炎时并不少见。 (四)其他并发症 1.静脉血栓形成 首先发生在坏死胰腺组织附近的静脉如脾静脉、肠系膜静脉等,严重的可引起结肠坏死。这和胰酶渗出直接侵犯静脉有关,也和胰腺坏死分解产生的酶可促使静脉内血栓形成有关,包括周围静脉在内。 2.弥散性血管内凝血 即DIC。胰酶分解胰腺组织产生的促凝物质,休克、微循环障碍、肝功能障碍等因素,均可促使发展为DIC。 3.其他 如胰腺脓肿、胰腺假囊肿、胃和十二指肠腐蚀穿孔,附近血管受侵蚀破裂后反覆大出血等均有报道,成为病人最终死亡的原因。 五、治疗 (一)支持疗法的抑制胰腺外分泌 1.水肿型胰腺炎可采用禁食,胃肠减压,输液保持水、电解质平衡,保持尿量等。对于出血坏死型,一般输液常难维持血容量,多需输血浆或蛋白溶液,待稍稳定后可采用全胃肠外营养疗法。因这类病人病程长、消耗重,需一开始就要有力的支持治疗,输血只是时间问题。抗生素的选用是必要的,一般采用两种以上联合治疗,常用者如青霉素和庆大霉素。 2.抑制胰液外分泌及抑制胰酶的活性,除禁食以避免食物刺激外,早期可用抑肽酶(Trasylol)。理论上本药为强有力的抗胰蛋白酶和抗微血管增渗酶的药物,但如出血坏死已经形成,其作用就很有限。一般应用剂量首8h可静滴8万~12万u,以后每8h8万u,连续48h。应用时要注意过敏反应。 3.5-氟脲嘧啶有抑制胰腺腺泡细胞分泌胰酶的作用,在适当的病例可以选用。近来的报道意见不一,有的认为有效,有的认为无效,多数报告均缺乏严格的对照。据最近的实验研究,5-氟脲嘧啶在相当高的浓度时确有作用,但通常静脉给药方法不易达到此浓度或者患者不能耐受。如果能给动脉局部灌注,其效果可能要好些。给药途径可试行股动脉插管到腹腔动脉,经肝总动脉或更好是胃十二指动脉给药。但多数情况下不具备此条件。周围静脉给药以短时间内给完比均匀持续小量为好,每日可以两次,每次0.5g。 其他如胰高血糖素也有过报道,但此药国内不易获得,也并非必需。肾上腺皮质激素的使用在早期适应证较强,在减轻水肿、减轻中毒症状,改善微循环和使溶酶体(lysosome)稳定等作用。对ARDS也有些好处,在抗休克阶段用之似有益而少弊。但到后期,尤其感染已经产生、血糖很高的情况下使用,则恐有害而无益。使用剂量以较大剂量、短期应用为原则。 (二)恢复血容量 除了输液,补充电解质外,应输血浆或白蛋白等胶体,使尽快恢复血容量,某些情况下可输全血。在急性出血坏死性胰腺炎,由于渗出量很大,第1日需800~1000ml血浆者相当普通。输液的指标要使尿量达到50ml/h,此数值也仅为参考,因常有肾功能受损,尿比重降低。一般最好监测中心静脉压,使之保持在0.98kPa(10cmH2O)左右;对有休克倾向或已发生休克者,最好作血液动力学的监测;有条件单位应放Swan-Ganz漂浮导管,对于输液的指导,出现ARDS、急性肺水肿或心功能不全的监测十分有用。通过导管可测右房压、肺动脉压、脉动脉楔压、心输出量,并可分别从右心房及肺动脉取血行血气分析,通气所得数据,结合心率、血压等可以分别算出心脏指数、心搏出量、外周血管阻力等,以指导治疗。 (三)发生ARDS 使用呼吸器的指征,需根据临床总的情况而加之考虑。止痛药物的应用可给杜冷丁,有止痛镇静作用。忌用使Oddi括约肌痉挛的药物。抗生素的应用多倾向于选用针对腹腔内坏死胰腺和肺部感染。国外多选用头孢菌素属,要根据病情调节剂量和改换种类,剂量可用常规剂量。也有报告用氨基苄青霉素者。由于急性胰腺炎尤其是出血坏死者的预后是由很多因素决定的,很难判断何种抗生素是起了关键作用,但总的倾向还是应给抗生素。 (四)中药治疗 水肿型或者不很严重的出血性胰腺炎可给中药,以清胰汤为主,基本方为:柴胡10g,白芍15g,郁金10g,木香15g,延胡索10g,生大黄10g(后下)。如合并胆囊炎加黄芩、银花、连翘、菌陈、栀子、木通等,剂量均各在15g左右。每日可以服两贴。 (五)其他辅助治疗 补钙,尤其表现有低血钙时可补葡萄糖酸钙,静脉给予。其他如H2阻滞剂甲氰咪胍,300mg,每日4次静脉滴入。可抑制胃酸分泌,减少对胰腺的刺激。如有呋喃硝胺(Ranitidine)更佳,其作用比甲氰咪胍大5倍而副作用小。 此外还有作内脏神经封闭以减轻腹膜后的刺激等,如病人情况许可均可应用。 (六)外科治疗 1.外科治疗适应证 可归纳为①病情进展,临床诊断为出血坏死性胰腺炎;②诊断虽不确定而临床病情发展很快;③合并胆道梗阻,或胆总管结石;④来院时已较晚,已有并发症如脓肿等;⑤各种非手术治疗效果不好,中毒症状明显而病灶部位坏死组织仍在起作用者。以上仅为参考,其他如内出血、肠坏死穿孔、严重腹膜炎等均为手术的指征。 2.手术方法 多数外科医师均认为过去采用的切开胰包膜及引流小网膜囊和腹腔是不够的。有几种方法可供选择。 (1)如出血坏死不严重,坏死没有明显界限,则除切开包膜外,可作腹腔灌洗引流术。 (2)不规则坏死胰腺切除是将坏死部分切除,出血创面用填塞法止血,腹壁伤口开放。可以采用将胃大弯缝于横切口上部腹膜,横结肠缝于横切口下部腹膜,利用大网膜和腹膜缝合,开放小网膜囊,填塞盐水(可加抗生素)纱布以后便于更换填塞敷料。也可用尼龙加链缝于横切口上、下,可开、可关,便于引流、冲洗和观察小网膜囊底部胰腺炎的情况。 (3)规则性切除是在病变局限于体尾冲,作体尾部切除,或者规则性与不规则相结合。 不论何种方式,充分的引流是原则,坏死组织消除是否彻底和经验、技术有关,也和胰腺炎继续发展的结果有关,故有的需几次手术清除。 (4)发生小网膜囊内脓肿、膈下脓肿,均应手术引流;有胆道梗阻者应解除梗阻。 空肠造瘘为不少外科医师所推荐,可以用作胃肠内营养,对维持出血坏死性胰腺炎的高消耗有用,早期可用全胃肠外营养,有了空肠造瘘,适当时机即可过渡。 六、预后的预测 目前国际上仍公认Ranson所提出的判断急性胰腺炎预后的因素有重要参考价值。 (一)入院时 ①年龄大于55岁;②血糖高于11.1mmol/L(200mg/ml);③白细胞计数高于16×109/L;④乳酸脱氢酶大于700IU;⑤血清GPT高于250u(Sigma-Frankel单位)。 (二)第1个48h ①血球压积下降大于10%;②血清钙低于2mmol/L;③乳酸酶缺乏大于4mEq/L;④血中尿素氮升高1.79mmol/L以上;⑤组织间液体滞留大于6L;⑥动脉血氧分压低于8kPa。 如果有3个以上因素存在则认为预后不好。 不少医师认为这些因素的重要性并不相等,这些因素的不同组合其意义也不尽相同,另外有些因素应考虑在内,如消化道广泛弥漫性出血,胃肠减压持续出现咖啡样液体,48h不见减少,病人的神志意识状态,以及腹腔和肺部的继发感染等,也是判断预后的重要因素。尽管如此,在治疗上不能因为判断结果不好有所放松,而更应千方百计抢救。由于医务人员的努力和医学技术的进步,不少病人还是得救的,急性出血坏死性胰腺炎的病死率近年来也有所下降。 第35章 急性腹膜炎原发性腹膜炎一、病因和病理 病原菌经血行、淋巴途径,或经肠壁、女性生殖器而进入腹腔,引起急性化脓性腹膜炎症。细菌多为溶血性链球菌、肺炎双球菌,少数为革兰阴性杆菌如大肠杆菌。小儿患者比成年人发病率高,女性比男性发病率高。小儿患肾病、系统性红斑狼疮易得原发性腹膜炎。可能发病前有耳部或上呼吸道感染史,成年人中也常因营养不良或抵抗力低下而发病,如肝硬化腹水、肾炎等情况下发病较高。近年来革兰阴性杆菌感染有增高趋势。 二、临床表现和诊断 主要症状为突发急性腹痛,部位不定。女性因细菌来自生殖器,故常见有下腹部疼痛,一般扩散较快。有的可达全腹,亦有始终局限下腹部。疼痛一般尚可。常伴有胃肠道刺激症状,如恶心、呕吐,也有出现肠麻痹者,但肠鸣音不致完全消失。检查可发现有体温升高、脉速,中毒症状一般不很严重。腹部常有胀气,有腹肌紧张,但不呈板状,压痛、反跳痛往往很显著,叩诊多数可以呈腹腔积液征。血白细胞数升高,中性粒细胞百分比升高几乎都有。 诊断腹膜炎相对比较容易,有上述表现即可诊断,腹腔穿刺可以明确诊断。液体少时可让病人侧卧片刻,上身半坐位,于左或右下腹部穿刺可以得到标本。妇女可作后穹窿穿刺。穿刺液的鉴别诊断详见表35-1,一般呈脓性、无息味,在排除继发性腹膜炎后即可确诊。有时诊断暂时不能确定,则可边治疗边观察,腹腔穿刺可反覆进行,但需注意勿损伤肠管。穿刺得液后应作细菌学检查。 三、治疗 诊断为原发性腹膜炎后,可先用非手术疗法。根据穿刺液涂片染色所见的细菌择用抗生素,采用头孢菌素类常很有效;如脓液有臭味,或染色发现有革兰阴性杆菌,还需考虑有厌氧菌混合感染的可能,这类细菌属无芽胞厌氧菌,女性生殖道很多见,治疗时可加用甲硝唑(灭滴灵),口服每日3次,每次400mg,在急性腹膜炎时以静脉滴注为佳,1g/d,也可以在腹腔内注入,剂量相同,或者同时应用。此外尚需输液,保持水、电解质平衡等。 如上述处理效果不好,病情进展,腹胀严重,出现全身中毒症状,则宜剖腹探查,引流腹腔。术中还需检查有无脏器,尤其是胆道、肠道疾患,以排除继发性腹膜炎。 在诊断不确定,而病情不见好转情况下,也应考虑剖腹探查。 妇女生殖器来源所致原发性腹膜炎,预后很好。如肝硬化腹水感染等则处理很困难,感染不易控制,引流则腹水大量流失,蛋白质的丢失会加重肝脏的损害,预后有时很差。小儿原发性腹膜炎一般如抗生素应用得当,预后很好。 第36章 肝性脑病肝性脑病(hepatic encephalopathy)又称为肝昏迷或门体脑病(portal systemic encephalopathy)。它是指肝病进行性发展,肝功能严重减退,伴有(或)广泛门体短路时出现的神经系统症状和体征等。 一、病因、诱因 肝性脑病的病因分①急性肝性脑病:如暴发性、重症病毒性肝炎,药物性肝炎,化学药品如四氯化碳或毒蕈引起的中毒性肝炎,以及急性妊娠期脂肪肝。②慢性肝性脑病:见于各种病因的晚期肝硬化、门-腔吻合术后、晚期肝癌、门静脉血栓形成以及任何慢性肝病的终末期。 引起肝性脑病的诱因可归纳为三方面:①增加氨等含氮物质及其他毒物的来源,如进过量的蛋白质、消化道大出血、氮质血症、口服铵盐、尿素、蛋氨酸等。便秘也是不利的因素,使有毒物质排出减慢。②低钾碱中毒时,NH4+容易变成NH3,导致氨中毒,常由于大量利尿或放腹水引起。③加重对肝细胞的损害,使肝功能进一步减退。例如手术、麻醉、镇静剂、某些抗痨药物、感染和缺氧等。在慢性肝病时,大约半数病例可发现肝性脑病的诱因。 二、发病机制 迄今为止,肝性脑病的发病机制仍不甚明了。但动物和临床研究表明肝功能衰竭时,许多有毒物质不能在肝内代谢解毒,或由于门-体短路绕开肝脏直接进入体循环,并通过通透性增高的血脑屏障,引起脑病。这些有害物质有氨、硫醇、短链脂肪酸、过多的芳香族氨基酸、假性神经递质以及γ-氨基丁酸等,其中多数为含氮物质。 (一)氨、硫醇、短链脂肪酸 传统的氨中毒学说为众所周知。血氨增高后易进入脑内,先和α-酮戊二酸结合成谷氨酸,进而谷氨酸与氨生成谷氨酰胺。这不仅消耗ATP,且影响柠檬酸循环,减少ATP的形成,导致脑内能量代谢的障碍。但单纯的氨中毒并不直接引起昏迷,它产生中枢神经兴奋反应,表现为过度的运动和抽搐前状态,最后才导致昏迷。临床上,动脉血氨浓度和肝性脑病的程度并不都平行,血氨过高本身并不出现肝性脑病时的脑电图表现。一些研究表明,由肠道细菌产生的硫醇在血内的浓度与肝性脑病的严重程度有关。此外,短链脂肪酸的增加也加重神经症状。很可能是氨、硫醇、短链脂肪酸在肝性脑病的发病中起协同作用。 (二)氨基酸代谢异常和假性神经递质形成 暴发性肝衰竭时,血浆支链氨基酸(BCAA,包括亮氨酸、异亮氨酸和缬氨酸)浓度正常或降低,其余氨基酸浓度增加。慢性肝病时,血浆BCAA的浓度下降,而芳香族氨基酸(AAA,包括苯丙氨酸、酷氨酸、色氨酸)的浓度增高。因为肝脏为AAA代谢的主要部位,肝功能减退时,血内AAA升高。而BCAA主要在肌肉组织和脂库内代谢,肝功不全时,其代谢增快,同时血胰岛素浓度升高也促进了BCAA的降解,故血内BCAA浓度下降。AAA进入脑内后,起了真性神经递质即去甲肾上腺素、多巴胺、5-羟色胺前体的作用,因而抑制了这些生理性神经递质的合成。苯丙氨酸和酷氨酸作为酷氨酸羟化酶的底物互相竞争,过多的苯丙氨酸抑制了酷氨酸转变成多巴胺和去甲肾上腺素。脑内过量的色氨酸也增加5-羟色胺的合成,产生神经抑制作用。此外,增多的酷氨酸和苯丙氨酸在肠道内、脑内均可分别变成鱆胺和β-苯乙醇胺。它们为假性神经递质,与真性神经递质的结构十分相似,通过竞争结合于受体部位,但假性神经递质所起的作用仅为真性的1%。 研究表明,以上进入脑内的氨基酸(又称为神经性氨基酸)与脑内谷氨酰胺的增加有关。而谷氨酰胺是氨进入脑内后与谷氨酸结合的产物。因此,假性神经递质学说与氨中毒有一定的关联。 (三)抑制性氨基酸神经递质优势学说 研究表明,γ-氨基丁酸(γ-aminobutyric acid,GABA)为脑内主要的抑制性神经递质。正常时,GABA储藏于突触前神经元细胞内。只有当它释放,并与突触后神经元的GABA受体结合时,方起到抑制性神经递质的作用。肝病严重时,肠菌丛产生大量GABA,却不能在肝内得到进一步的代谢,进入脑内后,引起意识的改变。肝性脑病时神经抑制的病理生理基础是抑制性氨基酸神经递质介导的神经传导增强,兴奋性氨基酸神经递质介导的神经传导减弱。其中,抑制性氨基酸主要为GABA,还有甘氨酸等;而兴奋性氨基酸为谷氨酸、天门冬氨酸等。 肝性脑病的发病机制错综复杂。很可能上述各有害因子的协同和综合作用导致发病(图36-1),还可能有未知因子。
图36-1 肝性脑病的发病机制 三、病理生理 肝性脑病时,不仅中枢神经系统,而且其他脏器功能也有明显改变。 (一)脑 暴发性肝衰竭时,81%~99%的患者有脑水肿。慢性肝功能衰竭时,也可发生脑水肿。这一方面是由于血脑屏障的通透性、渗透性增加,使细胞外液体增加多,出现血管性水肿。另一方面由于缺氧和毒素的作用,发生脑细胞水肿。深度昏迷患者,脑水肿加重。持续的时间越长,病变损害越难逆转。 (二)心、肺 暴发性肝衰竭、慢性肝病晚期时,心率增快,心排出量增加,周围血管阻力低,血压可低于正常。心排出量增加以保证足够的肝动脉血流。但由于肝内微循环的阻塞,使血流在肝内、外形成短路,肝血流量并不代偿性增多。肝内微循环损害、缺氧为肝功能严重减退的可能机制。同时,肝功失代偿时,肝脏不能代谢内源性或外源性的舒缩血管物质。肠血管活性肽(VIP)和P物质增加,使血管扩张,周围血管阻力下降。进而反射性刺激交感神经,使血内去甲肾上腺素和肾上腺素增多,导致不合理的血流分布。 门静脉与食管周围、纵隔、气管甚至肺静脉可形成交通短路,肺内动、静脉也形成短路,患者常有低氧血症。部分患者的肺血流异常还与高动力的周围循环有关。 (三)肾 暴发性肝炎、肝硬化晚期,尤其有大量腹水、消化道出血或合并感染时,不少患者发生肾功能衰竭,称为肝肾综合征(hepato-renal syndrome)或肝性肾病(hepaticnephropathy)。肝肾综合征与急性肾前性肾功能衰竭很相似,两者都存在肾灌注下降、尿少、尿钠排出明显下降、氮质血症。肾脏本身无明显组织解剖的异常。但肾前性者对扩容反应好,而肝肾综合征时血容量正常甚至高于正常,扩容无效。引起肾灌注不足可能与交感神经兴奋、肾素-血管紧张素系统的参与有关,更可能由于内毒素的作用,使肾血管持续收缩,肾小球滤过率下降。 (四)电解质和酸碱平衡 常见的有低钠、低钾,少尿时出现高钾。此外,还可有低镁。低钠常为稀释性的,机体总的可交换钠增加。近曲小管钠的吸收增加,同时醛固酮增加,都造成水钠潴留。此外,还可能有细胞膜缺损,使钠泵受损,细胞内钾外流,而钠内流,进一步使细胞外钠浓度下降。应用强力利尿剂时,血钠可低至110mmol/L。但一般的低钠发展慢,机体可以慢慢适应。除利尿剂引起低血钾外,其他的因素如碱中毒、醛固酮增多、胃肠道丢失钾均可引起血钾下降。肾小管酸中毒和低镁均可导致低钾血症。2%的Mg2+存在于细胞外液,从肾小球滤过的Mg2+在近曲小管回吸收。肝功能衰竭时,利尿剂阻碍Mg2+再吸收,导致Mg2+丢失。肝功能衰竭时酸碱平衡失调呼吸性碱中毒外,低钾时可伴有代谢性碱中毒。出现肾功能衰竭则有代谢性酸中毒。乳酸在肝脏内代谢,肝功能严重减退时,血乳酸浓度增高,故乳酸性酸中毒并非少见。 (五)免疫功能 急性和慢性肝功能衰竭时容易并发感染。90%网状内皮系统,包括枯否细胞,位于肝内。严重的肝脏病变使肝内网状内皮系统功能明显下降。门脉高压明显或门-腔短路术后,肝外门静脉血内细菌旁开肝脏,直接流入体循环,导致菌血症,进而细菌可入腹水,或细菌直接透过肠壁进入腹水,引起原发性腹膜炎。腹水穿刺、内镜检查、静脉输液,导尿等都容易导致各种感染,使预后凶险。 不少肝性脑病患者如晚期肝硬化,或暴发性肝炎肝实质严重损害,使肝功能衰竭,临床上不仅表现为肝性脑病,还有各脏器功能损害,这使临床表现、诊治更为复杂。 四、临床表现 (一)脑病表现 肝性脑病主要表现为意识障碍、智能损害、神经肌肉功能障碍。根据症状、体征轻重可分为四级(表36-1)。 神经系统体征表现为肌张力增强、腱反射亢进,可出现踝阵挛、扑击样震颤。有的患者作怪脸、眨眼睛,可出现吸吮等初级反射。随着病情发展,可出现锥体束征。严重时有阵发性惊厥。晚期神经反射消失,全身呈弛缓状态。 表36-1 肝性脑病的临床分级
肝性脑病如不及时治疗,尤其Ⅲ、Ⅳ级重度患者,神经损害常不可逆,症状、体征则持续存在。 脑电图上可出现异常的δ波率,两侧同时出现高电压的慢波。脑电图是一项较敏感的检查方法,但并不特异。 肝性脑病的起病、病程、表现因病因、诱因和病理基础不一而异。暴发性肝炎患者可在数日内进入昏迷,可不经过Ⅰ、Ⅱ级,预后差。肝硬化晚期消化道大出血或伴严重感染时,病情发展也很迅速。而门-腔吻合术后或门体侧支循环广泛形成时,可表现为慢性反覆发作性木僵。 (二)肝病表现 主要表现为肝功能减退、衰竭,伴有门脉高压症。前者常表现有黄疸、肝臭、出血倾向等。门脉高压症表现为门-体侧支循环形成,腹水,脾大,脾功能亢进。有些患者有门—体吻合术史。 (三)其他 包括各种基础疾病以及肝病的并发症的表现,后者如食管、胃底曲张静脉破裂出血、原发性腹膜炎、严重的电解质紊乱、肝肾综合征等。它们可以成为肝性脑病的诱因,或在肝性脑病中同时出现。 五、诊断 很难说某种临床表现或某项实验室检查能确定肝性脑病。所以,肝性脑病的诊断是基于有进行性肝病,有神经系统异常的表现,又除外了其他引起神经异常的各种病因而作出的(图36-2)。 首先要确定有无脑病存在。即患者有无意识、精神异常和神经肌肉的异常表现。脑电图为较敏感的检查,可显示异常改变。 如果有脑病,则要明确是否为肝性脑病。或者说肝病患者出现有关的神经系统症状时,要进一步明确是否有脑病和肝性脑病。肝功能减退、衰竭和门脉高压往往提示肝病为脑病的病因。有的患者脑病表现突出,但无明显的肝病病史和表现,而目前常用的肝功能试验与肝实质损害的严重性相关较差,这给诊断带来一定的困难。在各项肝功能检查中,SGOT、SGPT以及BSP试验为较敏感的试验,凝血酶原时间、血清白蛋白和胆红素常可反映肝病的严重性。有人认为测血浆凝血因子Ⅱ、Ⅶ、Ⅹ,或结合血清白蛋白为最有用的肝功能损害的指标。提示肝病而致代谢紊乱的检查有测血氨、血清BCAA/AAA比例、脑脊液谷氨酰胺、α-酮戊二酸浓度等。其他调查是为了除外其他脑病,例如BUN、血糖、电解质等。重度低钠或低镁血症可出现类似于脑病的表现,应予注意。 进而要明确肝性脑病的临床分级、急或慢性,调查了解肝性脑病的诱因和肝病的病因,估计各脏器的功能状态,以便及时处理、指导治疗和估计预后(图36-2)。 六、治疗 对肝性脑病应早期诊断、及时处理。肝性脑病的治疗是综合性、多环节的。
图36-2 肝性脑病的诊断程序 (一)去除诱因 许多肝性脑病有明确的诱因,这些诱因可增加血氨、其他含氮物质以及毒物的水平,促使肝性脑病的发生。因此,控制这些诱因常可有效地制止肝性脑病的发展。例如食管曲张静脉破裂大出血后可发展成肝性脑病,积极止血、纠正贫血、避免输库存血、清除肠道积血等可以制止肝性脑病的发生。合并感染时,肝功能恶化,可促发肝性脑病,而感染的临床表现可很不典型,故要警惕。对躁动的患者,主要是治疗肝性脑病,应避免使用镇静剂,尤其是苯巴比妥类药物,以免加重病情。 (二)营养支持治疗、改善肝细胞功能 肝性脑病患者往往食欲不振,或已处于昏迷状态,不能进食,仅靠一般的静脉输液远远不能满足机体的需要。 1.饮食 应以碳水化合物为主,禁蛋白质,至少3天。随着病情改善,可给蛋白质20g/d,并逐渐增加至30~50g/d,以选择牛奶、奶酪、植物蛋白为佳。每日热量不低于6278~8371kJ。可少量多次鼻饲或经中心静脉予肠道外营养。每日葡萄糖总量可达300~400g。 2.水、电解质和酸碱平衡 记录每日液体出入量,定期查血钾、钠、氯、二氧化碳结合力、血尿素氮、血细胞比积、尿钾、尿钠等。 每日入液量一般为2000ml,不宜超过2500ml。有腹水、浮肿、脑水肿者,应减少液量,并限钠,氯化钠量<3~5g/d。腹水多时,不给钠或<0.25g/d。如水潴留和低血钠同时存在,多为稀释性低钠血症,应同时限制水和钠。但如重度缺钠时,水中毒对机体造成威胁,而影响最大、危害最重的是脑神经组织,此时可给高渗盐水,同时严格限水,每日700~1000ml左右。血钠水平纠正到120mmol/L即为安全范围。此外,腹膜透析可用于纠正严重的低钠,以移去过多的水。对缺钠性低钠、低钾血症,以补钾为主,补钠为辅。进食困难者,要静脉补钾,每日给氯化钾3g,低钾碱中毒时,补钾量还要增加。如伴有低镁血症,也应予以补镁。 肝性脑病患者如出现肝肾综合征时,预后很差。要注意有无引起急性肾前性肾功能衰竭的各种因素。可试给低分子右旋糖酐、白蛋白扩容,并在此基础上,再给多巴胺以增加肾小球灌注,然后静注100~200mg速尿。应严格限制入液量,1000~1500ml/d,或以前一日尿量加上1000ml为当日输液总量。也有主张应用血透或腹膜透析,但疗效较差。 对肝功能衰竭时各类酸碱失衡,主要针对原发病因处理。 3.维生素和能量合剂 宜给予各种维生素,如维生素B、C、K,此外还有维生素A、D、叶酸。有人认为不宜给维生素B6,因为它使周围神经的多巴转变成多巴胺,影响多巴进入脑部,因而减少中枢神经系统内神经递质的形成。此外,可给ATP20mg,1~2/d,肌注或静滴;辅酶A 50u,1~2/d,肌注或静滴。 4.血浆白蛋白 胃肠道大出血或放腹水引起肝性脑病时,可静滴血浆白蛋白,25~50g/次,可维持胶渗压。补充白蛋白对肝细胞的修复也有利。 (三)减少或拮抗氨及其他有害物质,改善脑细胞功能 1.减少肠道内氨及其他有害物质的生成和吸收 (1)导泻或灌肠:清除肠道内积食或积血,减少氨、含氮物质及其他有害物质的来源,是一重要的辅助治疗。如无上消化道出血,可口服50%硫酸镁40ml导泻。肝硬化患者上消化道大出血后合并肝性脑病时,口服20%甘露醇100~200ml效果称好,能使血NH3和氨基酸浓度迅速下降。 (2)改变肠道的pH,减少NH3的形成:乳果糖和乳糖均为不能在小肠内消化吸收的双糖,在结肠内被细菌分解成乳酸、甲酸、乙酸,酸化肠内容物,使NH3变成NH+4。同时还增加肠内渗透性,起到渗透性通便的作用,加速肠内有害物质的排出。如用食醋加盐水,使pH<5,也可促进NH3变成NH+4。 (3)抗生素:可抑制肠内细菌繁殖,进而抑制毒素的形成。常用新霉素,也可口服卡那霉素、巴龙霉素或灭滴灵。不能口服时可选氨苄青霉素静滴。 (4)其他:乳酶生含乳酶杆菌,可干扰大肠杆菌生长。乙酰氧肟酸或辛酰氧肟酸抑制细菌尿素酶的作用,因而减少有毒物质产生。阳离子交换树脂可减少肠道脑毒素的形成和吸收。 2.降低血氨、减少和拮抗假性神经递质 (1)降血氨药物:如谷氨酸及其盐类能和NH3结合成谷氨酰胺,从而降低脑内NH3的氨水平。精氨酸和天门冬氨酸钾镁参与肝内鸟氨酸循环,降低血氨。可根据病情选择用药。有腹水、低血钾碱中毒时可选用精氨酸钾。还可给大剂量的维生素C,以使血略呈酸性,使血氨下降。 (2)左旋多巴:能透过血脑屏障,在脑内转化为大量的多巴胺和去甲肾上腺素,对抗假性神经递质的作用。类似的药物还有溴隐亭。 (3)BCAA:抑制并减少AAA进入脑内,减少假性神经递质产生。慢性肝病时,患者常有低蛋白血症,同时表现对蛋白质的不耐受。限制蛋白质摄取常使体内储存的蛋白质进一步消耗,而补充BCAA可减少体内蛋白分解,有可能使负氮平衡变为正氮平衡,使疾病预后改观。 3.其他 有脑水肿时,应予以脱水治疗。此外,肝性脑病患者有低氧血症,应予以吸氧,有报道,高压氧疗法可取得较好的效果。 (柯美云) 参考文献 [1] 潘国宗等:肝昏迷,急诊临床,邵孝鉷、蒋朱明编:北京人民卫生出版社,1985 [2] 陈敏章等:肝硬化的水和电解质代谢。陈敏章、蒋朱明主编:临床水和电解质平衡。北京人民卫生出版社。1980 [3] 潘国宗等:水和钠的正常和异常代谢。陈敏章、蒋朱明主编:临床水和电解质平衡。北京人民卫生出版社。1980 [4] Scharschmidt BF: Acute andchronic hepatic failure with encephalopathy.In: Cecil.Textbook ofMedicine.pp.845-848 17th Edition.Edited by Wyngaarden JB and Smith LH ,W BSaunders.1985 [5] Jones EA:Potential neural mechanisms in the mediation of hepatic encephalopathy.In:Edited by Roger Williams;Live Failure.Longman Group Limited,ChurchillLivingstone,1986 [6] Ede RJ et al: Occurrence andmanagement of cerebral oedema in liver failure .In: Edited by Roger Williams;LiverFailure.Longman Group Limited,Churchill Livingstone,1986 [7] Bihari DJ et al: Disturbancesin cardiovascular and pulmonary function infulminant hepatic failure.In:Edited by Roger Williams;LiverFailure.Churchill Livingstone,1986 [8] Ring-Larsen H: Associatedrenal failure.In: Edited by Roger Williams;LiverFailure.Churchill Livingstone.1986 [9] Rimola A et al:Infectivecomplications in acute and chronic liver failure:basis and control.In: Editedby Roger Williams;Liver Failure. ChurchillLivingstone,1986 [10] Morgan MY:Amino acids inhepatic failure.In: Edited by Roger Williams;Liver FailureChurchill Livingstone.1986 第37章 自发性食管破裂自发性食管破裂系指健康人突然发生食管破裂,因多数发生于饮酒、呕吐之后,食管壁全层破裂,故有人称之为呕吐后食管破裂。有时与胃酸分泌有关系,有人称之为食管消化性穿孔。为了区别器械损伤等外伤性穿孔,有人称之为非外伤性食管穿孔。 与Mallory-Weiss综合征不同处是后者仅有食管粘膜撕裂、出血,而非全食管壁穿孔。故有人认为Mallory-Weiss综合征是不完全食管破裂,而自发性食管破裂为完全性的食管撕裂。 过去一向认为自发性食管破裂是严重致命的,成功救治是困难的,但近来由于对此病认识上的提高,诊断及时,处理合理,病变率有所下降。 一、发病原因 自发性食管破裂的原因和机理尚未完全清楚。虽然不是100%的病人都在发病时有呕吐,但大多数病人(70%~80%)均先有呕吐继有食管穿孔,所以呕吐仍为最重要的发病原因。与呕吐相联系的是饮酒,呕吐的病人多数是过食、饮酒之后发生呕吐。但确有自发性食管破裂病人,在穿孔前既无饮酒,也无呕吐。报道其他自发性食管破裂的原因有分娩、车祸、颅脑手术后、癫痫,等等。 呕吐动作是复杂的生理活动(图37-1),既有体神经也有内脏神经参与,结果是将胃内容物排出体外。参加呕吐活动的有下述部分:唾液腺增加分泌,舌骨及喉头拉向前方,软腭上举,声门关闭,食管肌壁扩张,贲门部松弛,横膈强力收缩向下压迫胃,胃底部则松弛,腹壁肌肉,如腹直肌、腹外斜肌,腹内斜肌,有力收缩而向内压迫胃部,与胃贲门部松弛相反,幽门部收缩,所有上述动作协调起来,将胃内容物经食管从口排出体外。如动作不协调,例如食管上口环咽缩肌未松弛反而痉挛,结果造成食管内压力上升,由于胸膜腔压力小于食管内压力,导致食管破入胸膜腔内。上段及中段食管周围组织器官较多,有支持力,而下段食管周围少支持,成少最常见的破裂处。尚未见到奇静脉以上,主动脉弓以上水平食管破裂的报道。食管下段左右侧均可发生破裂,使食管内容物进入两侧胸膜腔。 以上解释对大多数病例可以适用,对胸腹压增加的情况,如分娩、车祸、癫痫发作后的食管自发性破裂也能适用。但对一些无呕吐的病人、颅脑手术后发生食管破裂的病人则难以解释。
图37-1 呕吐动作的机理
图37-2 自发性食管破裂部位 二、临床表现 男性患者明显多于女性,多数为青壮年,也可发生于50岁以上。 (1)病初症状为呕吐、恶心、上腹痛、胸痛。1/3~1/2病人有呕血。呕吐的病人往往可有饮酒或过食史。痛的位置多为上腹部,也可在胸骨后、两季肋部、下胸部,有时放射至肩背部。症状严重时可有气短、呼吸困难、紫绀、休克等。 (2)体格检查多表现为急腹症,可有液气胸的相应体征,上腹压痛,肌紧张,甚至板状。食管、胃内容物进入胸、腹膜腔可引起化学性胸、腹膜炎,可以有急性化脓性纵隔炎及胸、腹膜炎的表现(图37-2)。 食管破裂病人早期可以无发热,血白细胞也不升高;稍晚则可以有发热、寒战、血白细胞增高。 (3)X线胸部透视具有重要价值,不少病人经急诊胸部透视发现一侧液气胸,而引起注意。X线胸片侧位可见到纵隔气肿,颈部皮下气肿影,后前位有时可见到后下纵隔一侧气肿阴影,呈三角形。考虑到食管破裂时,应作吞碘油拍片,明确诊断。 (4)发现液气胸后,行诊断性穿刺,简易而且必要。如抽出物为血性酸味液体,或发现食物渣滓,则可以确诊。如穿刺前口服少量美蓝液更能明确显示。穿刺液淀粉酶值可以很高。 如食管内容物先破入纵隔,形成包裹,经过一段时间再破入胸膜腔内,则临床表现有相应的变化。 食管破裂所引起的纵隔、胸膜感染,多为杂菌性。临床表现凶险,进展迅速。少数病例食管、胃内容物破入两侧胸膜腔,则呼吸困难明显,可危及生命。 三、诊断及鉴别诊断 自发性食管破裂的诊断并不复杂,过去误诊原因主要是①对此病无认识;②对急腹症等病人没有执行必要的常规胸部透视;③对急腹症病人临床表现异常时,没有找胸外科专科医师会诊。 急诊医师对急腹症病人应进行以下检查,则能发现自发性食管破裂:①呕吐后腹痛、胸痛病人要进行胸部透视,检查有无液气胸;②对液气胸应立即作诊断性穿刺,检查积液性质,根据情况,可以先口服少量美蓝液;③胸部透视如显示不清,应摄正、侧位立位胸片,观察有无纵隔气肿;④饮酒、过食后呕吐病人诉急性腹痛、胸痛时,如情况允许可吞咽40%碘酒剂行食管造影。 四、处理 自发性食管破裂的治疗方法及病人预后,与诊断早晚、破裂口大小、进入胸腔胃内容物的数量、污染程度等有密切关系。自发性食管破裂一般为纵形破口,很少横行,一般长度4~7cm。如破口小,病人立即来诊,进入胸膜腔内的食物残渣少,胸腔引流彻底,感染得以及时控制,可以不经手术修补,破口的愈口机会大。如破口大,进入胸膜腔内的胃内容物量多,食物残渣未能引流干净,病人来诊较迟,肺膨胀不佳,或延误诊断,形成脓胸、纵隔炎等,则单纯引流、鼻饲或空肠造瘘往往形成慢性食管-胸膜-皮膜瘘,破口自行愈合的机会甚小。 一旦形成食管-胸膜-皮肤瘘则需延期修补,甚至需作部分食管切除,以肠管代替食管的手术。有时需作部分肋骨切除,以消灭脓腔及瘘道。 如破裂后不超过24h,积极早期行开胸、局部食管修复手术,也有愈合的机会。如果胸腔冲洗干净,胸腔术后引流通畅,肺膨胀良好,经过胃肠道外营养支持,或空肠造瘘营养支持,使破口愈合,则能缩短治疗时间,避免复杂的治疗措施。 过去认为自发性食管破裂是严重致命并难以成功救治的。近来由于认识提高,能够早期诊断,及时治疗,有所改观。但总的说来病死率仍然很高,应予警惕。 (徐乐天) 参考文献 [1] 严嘉顺,金旦年,郭介基等:自发性食管破裂,中华外科杂志。1980;18:526 [2]Barrett NR: Report of a case of spontaeous perforation of the oesophagussuccessfully treated by operation.Brit J Surg 1947;35:216 [3]Abbott OA et al: Atrumatic so called‘Spontaneous’rupture of the esophagus:Areportof 47 personal cases with comments on a new method of surgical therapy.JThorac 59:67 [4]Michel L et al: Mallory-Weiss syndrime-evolution of diagnostic and therapeuticpatterns over two decades.Ann Surg 1980;192:716 [5]Chamberlain JM et al: Rupture of the esophagus.Am J Surg 1957;93:271 [6]Bruno MS et al: Spontaneous lacerstion and rupture of esophagus and stomach,Mallory- Weisssyndrome,Boerjaave syndrome,Roerhaave syndrome,and their variants.Arch InteralMedicine 1963;112:547 [7]Baglio CM et al: Spontaneous rupture of the stomach in the adult.Am J Dig Dis,1962;7:75 [8]Anderson RL:Spontaneius rupture of the esophagus.Ann J Surg 1957;93:282 [9]Naclerio EA:The‘V ’Sign in the diagnosis of spontaneous rupture of the esophagus.(Anearly roentgen clue)Am J Sirg 1957;93:291 [10]胡其光:自发性食管破裂。中华外科杂志,1957;5:579 [11]杨志山、李厚文、马富锦等:自发性食管破裂的诊断及治疗。中华外科杂志。1986;3:163 第38章 胃肠系统病急诊临床药理学一、抗呕吐药物(一)呕吐的治疗原则 1.针对病因治疗,例如解除肠梗阻、停服某些药物。 2.用药物阻断呕吐反射,虽基本病因无法迅速去除或不能去除,例如急性胰腺炎常由于严重腹痛反射性引起呕吐,止痛可有效止吐。接受化疗期间,可用药阻滞或减轻呕吐反应。 3.例如完全性机械性幽门梗阻呕吐时,胃窦已处于高动力状态,就不能再用增强胃窦动力的胃复安。术后胃不全麻痹引起呕吐,给予阿托品会加重胃的潴留。 4.对剧烈呕吐时,不宜口服给药,以免因呕吐达不到疗效。 5.应加强支持治疗,纠正水电失衡。 (二)治疗用药 1.抗胆碱能药物 (1)丁溴东莨菪碱(解痉灵,Scopolamine butylbromide,Buscopan):为外周抗胆碱能药,对中枢作用较弱。对平滑肌的解痉作用比阿托品强,能选择地缓解胃肠道、胆道、泌尿道平滑肌痉挛,解除由于痉挛性腹痛引起的呕吐。肌注或静注20~40mg后,3~5min即出现药效,持续2~6h。其副作用比阿托品、654-2轻。不过,青光眼、前列腺肥大患者忌用。 (2)其他:例如654-2、阿托品等。 2.抗多巴胺受体阻滞剂 (1)甲氧氯普胺(胃复安,Metoclopramide):通过延髓的多巴胺受体而产生强力的中枢止吐作用。周围性止吐是其作用于胃肠道平滑肌的多巴胺受体,产生胆碱样神经作用,增加下食管括约肌压,增快胃的排空,降低发生蠕动的压力阈值,增加纵行平滑肌收缩频率,协同胃体、幽门、十二指肠的动力活动,产生一致性的离口运动。肌注10mg胃复安后10min开始作用,持续2h。本药可用于①非梗阻性胃潴留引起的呕吐,例如胃术后不全麻痹、胃窦节律紊乱综合征、特发性胃郁积;②某些药物引起的呕吐,包括化疗药物、洋地黄、某些麻醉剂、四环素、对氨基水杨酸等;③尿毒症、糖尿病酮中毒的呕吐;④晕动病;⑤脑部肿瘤或外伤等疾患。 由于胃复安可通过血脑屏障,所以患者常有瞌睡、乏力等副作用。少数人有锥体外束征,如眼震颤、下肢肌肉抽搐、双眼上视、发音困难、共济失调。这都是由于阻断中枢的多巴胺受体后,使胆碱能受体的作用相对亢进。口服安坦有抗胆碱能作用。胃复安的这些副作用限制了它的长期使用。 (2)多潘立酮(Domperidone)又称吗丁啉(Mortilium)。为作用较强的多巴胺受体拮抗剂。它不能通过血脑屏障,只有外周阻滞作用,副作用比胃复安轻。半减期8h,在肝内变成无活性的代谢产物,随胆汁排出。主要用于各种非梗阻性胃潴留引起的呕吐。可口服,每次10~20mg,每日3次;也可用其栓剂,60mg/次,纳入肛内,一日3次。 3.H1受体阻滞剂 其止吐是通过延髓的化学受体触发带(chemoreceptor trigger zone CTZ) 和中枢的抗胆碱起作用的。主要用于晕动病、早期妊娠呕吐和化疗后引起的呕吐。除苯海拉明、异丙嗪外,安其敏(Buclizine)和眩晕停(Diphenidol)的止吐作用更强些。 4.吩噻嗪类 常用的有氯丙嗪。氯丙嗪(冬眠灵,Chlorpromazine)为一复杂的稠环化合物,由于其优势结构部分与多巴胺的相重叠,因而它能与多巴胺受体亲和,并阻断多巴胺受体。小剂量氯丙嗪抑制延脑的CTZ的多巴胺受体,大剂量则直接抑制呕吐中枢。可用于各类中枢性呕吐。肌注25~50mg后,迅速达到血药浓度高峰,斗减期30h左右,主要在肝脏代谢,从肾脏排泄。由于氯丙嗪具有α—肾上腺素受体阻滞作用,可引起血管扩张和体位性低血压,应予以注意。一般用25~50mg,肌注。 二、止腹泻药(一)腹泻的治疗原则严重的腹泻可迅速导致脱水、丢失大量电解质和失碱性酸中毒。腹泻的药物治疗原则除针对病因及腹泻机理外,可根据有无蠕动增快或异常选药。如有胃肠运动加快,可选用抗胆碱能或其他使胃肠运动减慢的药物。但并不是凡腹泻都用这些药物。肠运动异常减弱时,小肠细菌可过度繁殖,影响消化酶的作用,细菌分解结合胆盐,可引起腹泻,对此如应用增加胃肠蠕动的药物并予以抗炎治疗,可望收效。局限于直肠、乙状结肠的溃疡性结肠炎患者的腹泻主要是由于炎症激惹、刺激,而全胃肠通过时间并不缩短,应予抗炎治疗。 (二)治疗用药 1.哌替啶衍生物 (1)苯乙哌啶(止泻宁,Diphenoxylate,Lomotil):为哌替啶(度冷丁)的衍生物。无镇痛作用,能减少肠蠕动,并有收敛作用。可用于各种因胃肠运动增快引起的腹泻,例如某些所谓“功能性腹腹泻”,又如溃疡性结肠炎全结肠型或累及范围广泛时,结肠通过常增快。服药后45~60min起作用,持续3~4h。吸收后迅速在肝脏代谢,其代谢产物随胆汁排出,少量从尿中排出。临床上常用复方苯乙哌啶,每片含苯乙哌啶2.5mg,阿托品0.025mg,1~2片,3次/d。常规剂量副作用很小,大剂量时可产生欣快感,长期服用会成瘾,产生依赖性。肝、肾功能损害,尤其是严重肝病时,此药可诱发肝昏迷。重症溃疡性结肠炎时,由于抑制肠蠕动,可诱发中毒性结肠扩张。 (2)苯丁哌胺(咯哌胺Loperamide,或易蒙停Imodium):其化学结构与苯乙哌啶相似。可抑制平滑肌收缩、抑制肠蠕动。其作用强度比吗啡、阿托品大。口服后易吸收,4~6h达高峰,半减期为9~13h。分布于肝、肾,并从尿、粪排出。应用的适应证同苯乙哌啶。其作用还有①阻断钙通道,抑制肠动力;②抑制分泌;③抑制调钙蛋白,增加Na+、Cl-吸收。比苯乙哌啶作用强,用药后迅速止泻。每日2~3次,每次2mg。病情好转后可酌情减量或停用。 2.肾上腺素能药物 可乐宁(氯压定,Clonidine):为α2肾上腺能药物,它刺激肠细胞上特异的节后α2肾上腺素能受体,促进Na+和Cl-的吸收,抑制HCO-3和Cl-的分泌,为强力的止泻剂。但其中枢性低血压和镇静作用限制了它的应用。例外的是糖尿病患者合并严重的植物神经病变时,不出现低血压,仅有止泻作用,口服可乐宁后,吸收良好,30min起作用,2~4h达高峰,半减期为8.5h。部分在肝脏代谢,但60%以原形从尿排出。 3.生长抑素(Somatostatin,STT) 为14个氨基酸的多肽,存在于全胃肠道粘膜、胰腺和中枢神经系统。STT抑制肠运动,并强力抑制胰、胃肠分泌。它的止泻不是直接作用于粘膜的结果,而是抑制肿瘤细胞释放促分泌素。在胰性霍乱,静滴STT后,血浆血管活性肠肽(VIP)水平下降至正常,空肠的净分泌转为吸收。静滴STT也抑制类癌和甲状腺癌的腹泻。但对非激素性腹泻无效。STT还能减轻短肠综合征患者的腹泻,这是由于STT降低胰高糖素、抑胃肽、胰多肽水平的结果。 STT半减期很短,需要连续静滴。SMS201~995为STT的同类药物,由10个氨基酸组成的长效制剂,比天然的STT作用大75倍以上。不仅可抑制某些肿瘤的促分泌素的分泌,也能控制回肠切除术后、结肠假性肠梗阻、获得性免疫缺陷症以及隐胞子虫感染引起的腹泻。这表明SMS201~995还有直接抑制粘膜分泌作用。 4.非激素抗炎药物 消炎痛(Indomethacine):前列腺素(Prostaglandine E,PGE)促进肠上皮的分泌,口服或灌入肠腔后可引起严重的腹泻。口服消炎痛后能抑制胰性霍乱、甲状腺癌以及直肠绒毛腺癌的分泌性腹泻,都由于消炎痛降低PGE2水平而达到止泻效果。但在溃疡性结肠炎和Crohn病,消炎痛没有止泻作用。 近来的研究表明,5-aminosalicylicacid(5-ASA)和Sulfasalazine能抑制组织的PGE合成酶,减少PGE水平而达到止泻。前列腺素合成酶抑制剂的止泻作用可能有发展前景。 5.钙和调钙蛋白拮抗剂 细胞内游离钙在调节肠道离子和水的主动转运中起重要作用。细胞内游离钙增多使Na+和Cl-吸收减少,却刺激Cl-的分泌。控制液体和电解质转移的最后一关不是细胞内的游离钙,而是细胞内结合钙的蛋白质,称为调钙蛋白(calmodulin)。它很可能是调节粘膜Na+和Cl-渗透性的信使。钙通道阻滞剂和调钙蛋白拮抗剂均有止泻作用。 (1)硝苯吡啶(Nifedipine)、维拉帕米(Verapamil)及硫氮 (2)苯丁哌胺:见前。 6.收敛吸附剂 如矽碳银、鞣酸蛋白、次碳酸铋等,可选择使用于炎性腹泻。皆为每日3次,每次0.6g,口服。 7.鸦片制剂 抑制肠神经,刺激分泌,刺激肾上腺素作用,促进吸收,抑制分泌、运动。如脑啡肽、鸦片酊。 三、通便药(一)便秘的治疗原则 1.针对病因治疗,避免滥用泻药。 2.对完全性机械性肠梗阻引起的便秘,主要在于解除梗阻,可禁食、胃肠减压,禁用口服泻药。对慢性不完全肠梗阻,用润滑泻药,使粪便软化,变稀,有利于通便。如是假性肠梗阻或肠蠕动减弱时,则应刺激肠蠕动,促进排空。 3.对于习惯性便秘,重点在于建立正常的排便反射,养成定时排便习惯,降低引起便意的阈值,不可滥用泻药。 4.对易引起粪块嵌塞、排便困难者,应予泻药,软化大便。如已形成粪便嵌塞,则应予以开塞露、肥皂水灌肠,软化粪便,必要时带手套抠出直肠内硬质的粪块。 5.老年便秘患者滥用过多泻药后,有的易引起大便失禁。此时,不宜过分用止泻剂,以免又引起便秘。应停药或选用一种缓泻剂,可收到良好疗效。 (二)治疗用药 1.接触性泻药 (1)酚酞(Phenolphthalein):遇碱性肠液后,形成可溶性盐,刺激结肠粘膜,促进结肠蠕动;并阻滞肠液吸收,增加水和电解质向肠腔内扩散,起到缓泻作用。临睡前服0.1~0.2g,8~10h后引起排便。约15%的酚酞吸收,大部分进行肠肝循环,其作用可持续3~4天。 (2)蒽醌甙类:如大黄、番泻叶、芦荟等。口服大黄(Rheumofficimale)、番泻叶(Sennalenf)或芦荟后,自小肠吸收,在体内变成大黄素后,再由大肠分泌。大黄素刺激大肠,增加推进性蠕动,引起缓泻,不伴腹痛。服大黄3g或番泻叶5g,当茶饮,6~8h后可引起排便。 (3)蓖麻油 (Castor oil):口取后,在小肠上段被脂肪酶水解为有刺激性的蓖麻油酸,促进肠道,尤其是小肠的蠕动。口服20~30ml,2~6h引起排便。为强力泻药,导泻后可引起暂时性便秘。 2.容积性泻药 (1)硫酸镁(Magnesium sulfate):为盐类泻药。硫酸镁不被吸收,在肠内保持一定的渗透压,使肠内保留大量的水分,增加容积,机械性地刺激肠蠕动,引起腹泻。引起排便的时间与浓度有关,服5%400ml后2~4h即腹泻,而20%100ml需较长时间,故应多饮水。 (2)甘露醇(Mannitol)为多醇的糖。口服后,在胃肠道内不吸收。5.07%水溶液为等渗溶液,口服高渗的甘露醇溶液使肠内渗透压增高,从而容积增大,刺激肠蠕动,引起水泻。服用20%甘露醇100~250ml后1~2h,再分别喝水300~500ml,可增加水泻。用于肠道清洁、急性中毒,或肝硬变患者并发消化道出血时防止肝昏迷等。 (3)乳果糖(Laotulose):为人工合成的双糖,在肠道不为双糖酶水解,进入结肠后被肠菌分解成乳酸和乙酸,增加渗透压,达到渗透性通便作用,见肝昏迷用药。 (4)开塞露:内含硫酸镁、山梨醇等。注入直肠后,刺激直肠粘膜,引起直肠排便反射。 3.润滑性泻药 (1)液状石蜡(Liquid paraffin):在肠内不被吸收,软化粪便,使之变稀,润滑肠壁使粪便易于排出。临睡时口服15~30ml,或10ml 3/d,可排出稀便。 (2)花生油(Arachis oil):临睡前口服100~200ml花生油,次日可排出稀软便。用于不全肠梗阻者,尤其有必要作肠道钡剂检查时,口服花生油后确保每日排便,再行肠道钡剂检查,检查后继续用花生油,使钡剂全部排出。 四、腹痛用药(一)腹痛的治疗原则 1.腹痛病因未明,慎用止痛剂,尤其是麻醉性镇痛剂,以免掩盖病情,延误诊断。 2.针对病因和腹痛机制治疗。急性胃肠炎的腹痛应抗炎,有肠痉挛时应解痉止痛。急性肠梗阻、穿孔时应禁食、胃肠减压、及时手术和积极抗炎。肝脓肿或急性充血性肝肿大时应减低肝包膜的张力,前者穿刺引流脓液,后者应强心利尿剂。 3.纠正水电解质和代谢紊乱。急性腹痛患者常伴有呕吐、腹泻、高热等,丢失水、盐应予补充;有的需要紧急手术,应在术前纠正水电解质平衡,予以支持疗法。 4.对非外科性腹痛又伴有明显精神因素患者,除治疗原发病外,必要时结合暗示治疗,避免用镇痛剂,以免成瘾。 (二)治疗用药 1.抗胆碱能药 主要用于中空脏器痉挛性腹痛,如肠痉挛、胆绞痛等。 (1)丁溴东莨菪碱:请见止吐药物。 (2)其他:如654-2、阿托品、服止宁等。 2.抗酸剂和抑酸剂 溃疡病、糜烂性胃炎时,高酸分泌刺激溃疡、糜烂面时可引起上腹痛,有时疼痛严重。抗酸剂可立即中和胃酸,抑酸剂则抑制酸的分泌,从而减轻疼痛。常用的抗酸剂有氢氧化铝凝胶、胃得乐、乐得胃、胃速乐,后三种抗酸剂由几种抗酸药物组成,以增强作用、减轻副作用。抑酸剂有以下几类。 (1)H2受体拮抗剂:常用的有甲氰咪胍(Cimetidine)、呋喃硝胺(雷尼替丁,Ranitidine)。口服甲氰咪胍后,迅速在近端小肠吸收,60~90min达到血浓度峰值,半减期为2h。口服300mg甲氰咪胍后,抑酸效果可维持4h以上。呋喃硝胺抑酸作用比甲氰咪胍强5~6倍。口服150mg呋喃硝胺后抑酶作用长达12h。甲氰咪胍可引起神经系统反应,这是由于药物通过血脑屏障作用于神经组织中H2受体的结果。少数患者可引起血清转氨酶升高。而呋喃硝胺的副作用比甲氰咪胍为小。 (2)胃泌素受体拮抗剂:丙谷胺(Proglumide)的结构与胃泌素结构的末端相似,能竞争壁细胞上胃泌素受体,从而抑制胃酸分泌,对粘膜也有保护作用。 (3)胆碱能受体拮抗剂:抗胆碱能药作用于壁细胞上胆碱能受体,抑制胃酸分泌;同时也通过对迷走神经的抑制作用而使胃酸分泌减少;此外,还能解除平滑肌痉挛达到止痛。 3.亚硝酸类和钙通道阻滞剂 硝酸甘油(Nitroglycerol)和硝酸异山梨醇(消心痛,Isosorbide dinitrate)。这些药物直接松弛平滑肌。解除胆道括约肌痉挛。口含后2~3min即起作用,硝酸甘油维持30min,消心痛可达6h以上,用于胆绞痛。由于亚硝酸类能降低下食管括约肌压力,口含后能减轻贲门失弛缓症患者的进食发噎、胸痛等症状。 钙通道阻滞剂使钙内流阻滞,松弛平滑肌,也可用于平滑肌痉挛引起的疼痛。近年来,已用于治疗贲门失弛缓症,口含心痛定后10min,下食管括约肌压力下降,1~2h达最大效应(请见止泻药物)。 亚硝酸类和钙通道阻滞剂可扩张血管,服后可能引起头痛、眩晕。 4.硫酸镁(Magnesium sulfate) 为盐类泻药(见前)。口服33%硫酸镁50ml,可刺激十二指肠粘膜,反射性地松弛胆总管下端Oddi括约肌,使胆囊收缩,胆汁排空。对于小结石引起的胆绞痛,结合其他治疗有可能达到排石止痛。 5.镇痛剂 (1)吗啡(Morphine):为阿片受体激动剂,有强大的镇痛作用。其镇痛机理是与中枢神经系统内有关的阿片受体结合,模拟内源性抗痛物质脑啡肽的作用,激活体内抗痛系统。吗啡兴奋平滑肌,增加胆管、输尿管、支气管平滑肌张力。因此单独用于胆绞痛、肾绞痛时,反而加重胆管、输尿管痉挛,所以应与解痉药物合用。也用于腹部术后、腹部外伤。肌注后30min吸收,疗效维持4~6h,半减期为2~3h。吗啡在肝脏代谢,经肾排出,可引起眩晕、呕吐、便秘。禁用于阻塞性肺疾患、严重肝病,以免加重呼吸衰竭和肝功能衰竭。 (2)哌替啶(度冷丁,Pethidine,Dolantin):其作用机理与吗啡基本相同。镇痛作用比吗啡弱(约相当于1/8~1/10)。主要用于内脏剧烈绞痛,也需与抗胆碱能药物合用。肌注50~100mg度冷丁后,10min产生镇痛效果,维持2~4h,半减期为3h。度冷丁也在肝内代谢。 6.乙酰水杨酸(阿司匹林,Aspirin) 蛔虫喜碱恶酸,遇酸后退缩,由于阿司匹林为酸性,用于治疗胆道蛔虫症的胆绞痛。服用后2~3天,胆绞痛停止后驱蛔。注意溃疡病患者应慎用。 五、肝昏迷(一)肝昏迷治疗原则参看第36章。 (二)治疗用药 1.降血氨药物 这一类药物与氨结合,使成为胺类,因而降低氨对脑的毒性影响。 (1)谷氨酸(Glutamic acid 1)及其钠、钾、钙盐:其降血氨是由于与氨结合成谷氨酰胺。根据病情,静滴谷氨酸钠或谷氨酸钾,二者可以3:1或2:1混合静滴。低血钾时,则用钾盐;如缺钙,可给谷氨酸钙。静滴内加入5~10g维生素C,以免液体偏碱不利降血氨。注意谷氨酸盐不宜静滴太快。对肝硬化伴广泛门-体侧支循环形成者,有明显的使血氨升高的诱因者,可能有较好的降血氨和改善症状的效果。用药时,要注意检测血液pH和电解质、肾功能。 (2)精氨酸(Arginine):氨的去路之一是形成尿素,在尿素形成的鸟氨酸循环中,精氨酸与氨生成尿素和鸟氨酸。对伴有碱中毒,不宜输入大量钠离子的肝昏迷患者,可选用精氨酸。但由于肝昏迷者的精氨酸酶活性往往也降低,故影响其降血氨效果。同时精氨酸为盐酸制剂,易致高氯酸血症,在肾功能不全时要慎用。 2.减少肠道产氨药物 (1)乳果糖甙(Lactulose):由于小肠内无双糖酶水解乳果糖,所以进入结肠后被细菌分解成乳酸和醋酸,使肠内pH变为酸性,因而NH3容易变成NH+4;同时结肠内NH3的吸收也受肠内pH的影响,当pH低于5时,结肠粘膜不再吸收NH3,还要向肠道内排出NH3。此外,乳酸和醋酸生成使肠腔内渗透压增高,导致渗透性腹泻,对便秘者尤为合适。口服乳果糖甙45g/d,分3次口服。可明显改善肝昏迷患者症状。如剂量不够则难以奏效。也可用灌肠,有报道15%的乳果糖1000ml,直肠灌肠1h后,可降低血氨浓度,使肝昏迷明显好转。 (2)乳糖:为双糖,多数人缺乏乳糖酶,因此不被消化吸收,在结肠内被细菌发酵生成乳酸、甲酸等,与乳果糖的作用机制相似,也可以灌肠。用法:20%乳糖,每次100ml,一日3次,口服。 (3)食醋:食醋稀释后灌肠,pH4~5,可减少肠道氨的产生和吸收,降低血氨。 (4)抗生素:血循环中的尿素弥散到肠道,被肠内细菌分解成氨。此外,细菌也分解蛋白质产生氨,尤其在消化道出血时,使血氨明显升高。因此抑制肠道细菌可减少产氨。常用的抗生素为新霉素(Neomycin),与乳果糖合用可增强抑制产氨,也增加对食物蛋白质的耐受性。但不宜长期服用,以免吸收引起肾脏和第Ⅷ对脑神经的毒性反应。也可选用氨基苄青霉素、卡那霉素(口服时吸收少)、巴龙霉素或灭滴灵。 (5)乳酶生(表飞鸣,Biofermin):含乳酸杆菌,能分解糖类,生成乳酸,使肠内酸度增高,抑制肠道病原菌繁殖,干扰大肠杆菌生长,减少氨的产生。使用时,要注意有效期,要有足够的活乳酸杆菌,每次服3~4g,每日3~4次,不宜与抗生素、抑菌药物、吸附剂合用。 3.假性神经递质拮抗剂 (1)支链氨基酸3H(branched-chain amino acid 3H,BCAA,3H):支链氨基酸族包括亮氨酸、异亮氨酸以及缬氨酸。抑制减少芳香族氨基酸(aromatic amino acid,AAA)进入脑内,抑制、减少假性神经递质产生,改善脑细胞功能,使患者苏醒。同时BCAA可减少肌肉、肝脏的蛋白质分解,作为肌肉能量来源,也补充了患者机体内缺乏的必需氨基酸,促进蛋白质合成代谢。支链氨基酸3H的浓度为国外FO80的3倍。静滴每次4.26%BCAA250ml,每日2次,能使多数肝硬化肝性脑病患者清醒。但对重症肝病效果较差,停药后BCAA/AAA比值又下降。 (2)14氨基酸800:由14种氨基酸(包括亮氨酸、异亮氨酸及缬氨酸)以适当比例配制而成。能使BCAA/AAA比值升高,抑制和减少假性神经递质产生。可提高血浆蛋白含量,降低血浆非蛋白氮和尿素氮的含量,有利于肝细胞的增生和肝功能的恢复。适用于肝硬化肝昏迷、肝炎肝昏迷和肝功能不全低蛋白血症者。每次250ml14氨基酸800与等量的10%葡萄糖静滴,每日2次。清醒后减半,可用10~15天。 (3)左旋多巴(Levodopa,L-dopa):为去甲肾上腺素和多巴胺的前身,能通过血脑屏障,可使肝昏迷患者苏醒。正常时,蛋白质在肠道被水解成氨基酸后,经脱羧酶的作用,产生苯乙胺、酷胺等胺类物质,在肝内分解而清除。但肝脏功能衰竭时,这些胺类不能在肝内分解,由体循环进入中枢神经系统。侧链β位二羟化后,形成苯乙醇胺或去甲新福林,为假性神经递质,其结构与去甲肾上腺素、多巴胺相似。左旋多巴在中枢神经能转化为大量多巴胺、去甲肾上腺素,对抗假递质,使患者苏醒。口服1h后达血浓度峰值,半减期为1~3h。由于吸收后在肝内又成多巴胺,肝病严重时,多巴胺形成减少,左旋多巴进入中枢神经系统而发挥以上作用。由于兴奋延脑化学受体促发带(CTI),可引起恶心、呕吐。还可有体位性低血压等。 4.溴克丁(溴隐亭,Bromocriptine) 为多巴胺受体激动剂,特异地兴奋多巴胺受体。其作用机制类似左旋多巴。对顽固性慢性肝性脑病有效,不受于治疗急性肝性脑病。 六、消化道出血(一)消化道出血的治疗原则参看第31章。 (二)治疗用药 1.垂体后叶素 含加压素(Vasopressin)和催产素(Oxytocin)。均为含有二硫键的9个氨基酸所组成的多肽。加压素收缩内脏毛细血管、小动脉,减少门脉血流,降低门脉压。同时,加压素也收缩食管平滑肌,增高下食管括约肌压力。因此,加压素能减少食管曲张静脉出血时胃食管侧支血流量,达到减少出血、止血的目的。静注垂体后叶素3~5min后开始起作用,维持20~30min。加压素大部在肝、肾破坏,所以应维持用药。紧急出血时,可用10u加5%葡萄糖20~40ml静注,然后以0.1~0.3u/min静滴维持。动脉灌注垂体后叶素除用于食管曲张静脉出血外,也用于动脉性出血。但有一定的技术难度,可发生并发症,不作为首选。由于加压素收缩冠状动脉,引起心肌缺血,老年人,尤有冠心病患者应特别慎用。 2.血管扩张剂 硝酸甘油、消心痛直接扩张血管,心痛定为钙通道阻滞剂,使血管扩张。由于门静脉分支和肝内血管扩张,使门脉压下降;同时由于动脉压下降,反射性引起内脏动脉收缩,进一步降低门脉血流,降低门脉压。食管曲张静脉破裂大出血时,经补充血容量后,如与垂体后叶素合用,可抵消垂体后叶素的升高血压、收缩冠状动脉的作用,又达到降低门脉压和止血的目的。一般不单独使用这些药物,以免血管扩张而血压下降。 3.生长抑素(Somatosatin,STT)能选择性地扩张内脏血管,因而降低门脉压,其疗效与垂体后叶素相近,但对冠状动脉的影响很小,半减期为1~4min。首次静注50μg,再以250~450μg/kg静滴维持。生长抑素也能用于其他原因的消化道出血。 4.胃复安(Metoclopramide)、多潘立酮(Domperidine)均为多巴胺受体阻滞剂,由于增高下食管括约肌压,加强阻断食管-胃交界血流,作为食管曲张静脉出血的辅助治疗。每次10mg,每6~8h一次,肌注。多潘立酮可用栓剂,60mg/次,纳入肛门。 5.H2受体拮抗剂 这类药物可用于溃疡病、应激性溃疡、返流性食管炎等引起的上消化道出血。高酸刺激使病变活动,引起出血、加重出血。H2受体受阻断后,抑制胃酸分泌,因而减轻粘膜糜烂、溃疡病变,使出血控制。急性上消化道出血时,常静脉注射给药。常用甲氰咪胍每次400mg,每8h一次。严重时每次400mg,每6h一次,可用到100mg/h,静滴。病情减轻后减量,并可改成口服。呋喃硝胺抑酸强,作用时间长,每次50mg,每8h一次,静脉缓注。口服剂量每次150mg,每12h一次。洛赛克(Losec)抑制作用更强。每日1~2次,每次20mg,口服,还有静脉用制剂。 6.血管收缩剂 用于粘膜糜烂、溃疡引起的消化道出血。去甲肾上腺素兴奋α受体,收缩小动脉和小静脉。口服后吸收很少,在肠内为碱性肠液迅速破坏。上消化道出血时可口服或经胃管灌注,用于局部止血。但如胃内有大量血液,宜抽吸净后再用药,并要使药液与出血病变接触。近年来在内镜下对出血病变直接注射或喷洒肾上腺素,浓度为1:10000,可立即止血。 7.孟氏液(Monsell’s solusion) 为碱式硫酸铁,分子式为Fe4(OH)2(SO4)5。是一种强有力的收敛剂,在出血创面上形成一层棕黑色膜,使血液凝固,达到止血作用;并使胃壁收缩,增强止血。可用于应激性溃疡、出血性胃炎、溃疡病、胃切除后出血以及食管静脉曲张出血等。孟氏液在胃肠道不吸收,但有胃肠刺激症状,涩味、酸性强,可经鼻饲入或加服4%碳酸氢钠,以消除不适感。 8.硬化剂 内镜下进行食管静脉硬化治疗已成为重要的治疗手段。在曲张静脉周围及静脉内注射硬化剂,使静脉周围组织凝固坏死、纤维增生、静脉受压、管壁增厚、管腔栓塞,阻断胃-食管侧支血流,防止再出血。常用的有乙氧硬化醇(Aethoxysklerol)、鱼肝油酸钠(Sodmorrhuate)等。 第六篇 血液系统疾病急诊第39章 严重急性贫血严重贫血是指病人的血红蛋白(hemoglobin,Hb)低于60g/L、红细胞压积(hemotocrit,HCT)低于15%。在急诊室遇到的严重贫血病人往往是由于急性情况所造成,必须尽快明确诊断,给予恰当的处理以挽救病人的生命。造成严重贫血的常见原因是急性外伤出血、先天性或继发性凝血机制障碍引起的出血和急性溶血。部分严重贫血是由于骨髓造血功能障碍或无效应红细胞生成所致。这类贫血发病缓慢,机体已有代偿作用,病人虽然有严重贫血,还能耐受或仅有轻微的症状,只在有感染或全身其他疾病时,贫血症状加重或出现某些系统症状,病人不能耐受而来看急诊。 严重贫血的临床表现与病人的年龄,基础疾病,脑、心血管的基本情况,贫血发生的速度及有无并发症有关系。 病人来急诊时,首先应根据病人的临床表现估计失血量。此时Hb、RBC或HCT不一定能反映实际的失血量,因为在失血的最初几个小时,体内血液的调整和平衡尚未完成(约需24~48h),这三项测定都是用单位体积表示,体内的总血容量与之关系不大,故用它们来估计失血量是不可靠的。应该注意观察病人的血压、脉搏及病人的全身状况,立即给氧气吸入,用大号针头作静脉穿刺,维持静脉通道。先输入生理盐水,即查血型,根据所估计的失血量配血并准备输血。同时重点询问病史及查体,待病人情况稳定后,积极寻找造成贫血的原因。 一、急性失血大多数健康人短时间失血量在500ml以下时,很少引起症状。如失血量达1000ml,稍事活动后会有轻微的心血管症状。个别人可能出现血管迷走神经反应,表现为头晕、乏力、出汗、恶心、心律缓慢及血压下降或短暂的昏厥。失血量达1500~2000ml时,出现口渴、恶心、气促、头晕明显甚至短暂的意识丧失,测血压、中心静脉压及心输出量均会降低,尿量减少。若失血量达2500ml,可以产生休克或甚至死亡。病人如有慢性疾病、感染、营养不良或本来就有贫血,失血量较上述为少时,也可导致休克或死亡。 急性大量失血除外伤情况所致外,应首先考虑消化道疾患,如胃、十二指肠溃疡,胃癌,食管静脉曲张破裂,肝癌破裂或肠伤寒出血;其次是妇科疾患,如宫外妊娠、前置胎盘等;或血液疾病,如血友病、血小板减少性紫癜、急性白血病及再生障碍性贫血的可能。应该重点了解有关的病史、体格检查及做必要的辅助检查以证实。急性大出血后,血象会有白细胞、血小板及网织红细胞轻度增多。 治疗应针对失血的基本病因,尽快止血。输入全血、血浆或右旋糖酐以补充血容量。注意预防或纠正休克。 二、急性溶血性贫血急性溶血性贫血是指在短时期内红细胞大量破坏而骨髓造血功能代偿不足时发生的贫血。贫血的程度有时很严重。除贫血造成的组织器官缺氧外,大量红细胞破坏形成的碎片可导致心、肺及肾筀等脏器的损害,凝血机制障碍和抗体抗原反应,严重者可危及生命。 (一)血型不合输血后引起的急性溶血此类急性溶血多系ABO血型不合引起,少数为Rh血型不合引起。输血后发生溶血的时间长短不一,取决于抗体的效价和输入的血量。部分病人物别是Rh血型不合者,可于输血后数天或数周后出现迟发性溶血反应。表现症状为腰背疼、头胀、心前区压迫感、寒战、发热、恶心、呕吐、气促,也可以有苍白、大汗、不安、皮肤潮湿、血压下降等休克症状和少尿、无尿等急性肾功能衰竭的症状。当大量血管内溶血时,血浆中的游离血红蛋白超过了结合珠蛋白(haptoglobin)所能结合的量时,或转变为高铁血红蛋白后,超过了血红素结合蛋白(hemopexin)所能结合的高铁血红素时,游离血红蛋白便通过肾小球从尿中排出,成为血红蛋白尿,尿色呈暗红色或酱油样。 治疗原则是停止输入不合血型的血,静脉输液及利尿。为减轻溶血,可静脉点滴氢化可的松。 (二)药物引起的溶血性贫血多种化学药物可以引起溶血性贫血,可有不同的发病机理。 1.对红细胞直接的毒性作用 如砷化氢是一种气体,在金属冶炼时,由酸与含有砷的金属或矿物接触后产生。吸入后可以发生急性溶血。其他如氯化钠(或钾)、铅、铜、苯等也可对红细胞有直接的毒性作用。 2.通过免疫机制作用 (1)半抗原型(青霉素型):用大剂量青霉素(每天用量超过1000万~2000万u)一定时间(1周以上)后,青霉素能作为半抗原与正常红细胞膜上的蛋白质牢固地结合,产生IgG温抗体,这种抗体只破坏有青霉素结合的红细胞,发生的溶血性贫血多为轻度或中度贫血。少数病人用药时间过长,亦可有严重贫血。病人在发作时抗人球蛋白试验(Coombs test)呈阳性。治疗原则是停用青霉素。多数病人不一定需要输血,血象可逐渐恢复。 头孢菌素偶尔亦可起类似的半抗原作用,但大多数只是表现抗人球蛋白试验阳性,不一定有溶血或贫血。 (2)免疫复合物型(奎尼丁型):奎尼丁、奎宁、非那西汀、利尿酸、对氨水杨酸、磺胺类及口服降脂药等能刺激IgM抗体的产生,并与之牢固地结合成复合物。这种复合物被吸附于红细胞膜上,可以激活补体发生溶血。复合物与红细胞的结合不牢固,离解后还可与其他红细胞结合并激活补体。因此,少量的抗体就能引起大量红细胞的破坏,发生血管内溶血和血红蛋白尿。贫血发生很快,可以出现严重贫血,或伴有急性肾功能衰竭、弥散性血管内凝血(DIC)。 治疗原则是首先停用有关药物。贫血严重者可给输血,但需注意输血可能提供补体而加重溶血。有血红蛋白尿者补充液体及碱性药物。如有急性肾功能衰竭或DIC,均应注意给予相应的处理。 (3)自体免疫型(甲基多巴型):α-甲基多巴、多巴、甲灭酸及利眠宁可作用于抗体形成机构,使免疫细胞发生获得性的改变,产生抗自身红细胞的抗体。在病人的红细胞膜上及血清中存在IgG抗体,故抗人球蛋白直接试验与间接试验均可为阳性。这类溶血性贫血起病缓慢,一般症状较轻,不大会在急诊室遇见。 表39-1 诱发性溶血的药物
3.诱发G6PD缺乏症病人溶血 一些药物(表39-1)对葡萄糖6-磷酸脱氢酶(glucose-6-phosphatedehydrogenase,G6PD)缺乏症病人可诱发急性溶血。这些药物能通过影响红细胞的代谢,导致红细胞膜的氧化性损伤及血红蛋白氧化成高铁血红蛋白,进而凝聚、变性及沉淀,使红细胞的可变形性降低,易于碎裂。病人常于服药后数小时至1~2天后发病,以血管内溶血为主。大量的溶血除有血红蛋白尿、黄疸及严重贫血外,病人可发生休克或急性肾功能衰竭。溶血发作期间病人红细胞内能观察到变性珠蛋白小体(Heinz body)。由病史及G6PD过筛试验或G6PD活性测定可以诊断。 治疗原则是停用诱发溶血的药物,贫血严重者可以输血,有休克或急性肾功能衰竭者给对症处理。 (三)感染引起的急性溶血性贫血某些感染,如产气荚膜杆菌败血症时,红细胞迅速被破坏,出现急性溶血性贫血,贫血严重,还可发生急性肾功能衰竭,病死率较高。伤寒或病毒性肝炎亦可并发急性血管内溶血。少数恶性疟疾也可以发生严重的溶血。 一些慢性溶血性贫血病人,如遗传性球形红细胞增多症、G6PD缺乏症、丙酮酸激酶(pyruvate kinase,PK)缺乏症、不稳定Hb病及自身免疫性溶血性贫血等发生感染时,贫血会加重,可以出现严重贫血。 感染引起溶血或贫血加重的原因是综合性的。红细胞破坏增加、骨髓造血功能减退、红细胞生成素减少或利用减低以及铁的利用减少等。 治疗原则是以治疗感染为主,贫血严重的可以输血。 (四)阵发性睡眠性血红蛋白尿症(paroxysmalnocturnal hemoglobinuria,PNH) PNH是一种慢性血管内溶血性贫血,常会急性发作血红蛋白尿而加重贫血。PNH的病因尚不清楚。用扫描电镜观察病人的红细胞,发现有损伤性改变。病人的红细胞内乙酰胆碱脂酶活力降低,脂质减少,三磷酸酰苷酶活力增加。除红细胞外,病人的白细胞及血小板对活化补体的敏感性亦增加。粒细胞的功能有改变,如中性粒细胞碱性磷酸酶及乙酰胆碱酯酶活性降低、化学趋向性异常等。少数PNH病人在病程中可转变为不同类型的白血病或骨髓纤维化。故有人将PNH列为骨髓增生性疾患的一个类型,认为它是造血干细胞发生基因突变的结果。 PNH病人发作血红蛋白尿前常有一定的诱因,如上呼吸道感染、发热、输血反应、某些药物或食物、剧烈运动、过度疲劳、精神紧张、情绪波动、手术及妇女月经期等。发作的程度及持续时间的长短有不同。除贫血症状加重外,病人常伴有排尿困难、尿道刺痛、腰痠、四肢关节痠痛及恶心、呕吐、腹痛等症状。确定诊断须靠酸溶血试验(Ham test)、蛇毒因子溶血试验及尿含铁血黄素试验(Rous test)。 治疗原则是去除诱因;贫血严重者应输入用生理盐水洗涤过的红细胞;肾上腺皮质类固醇对部分病人可以控制血红蛋白尿的发作。 (五)镰状细胞贫血镰状细胞贫血主要分布在热带非洲和美洲的黑人中,是HbS的纯合子疾病。HbS是β珠蛋白链第6位上正常的谷氨酸被缬氨酸代替的异常血红蛋白。在缺氧时,HbS的各分子聚合起来,形成螺旋形的细丝,使红细胞扭曲成镰形。这种镰变的红细胞的可变性降低,在通过脾窦时易于破坏,造成溶血性贫血。体内各组织中的局部缺氧时,在微血管中也会发生红细胞的镰变。镰变的红细胞可增加血液的粘滞性,使血流变慢,引起微血管的堵塞,加重了缺氧状态,使更多的红细胞发生镰变,逐渐引起的血管内血栓形成、组织梗死和出血。 在临床上,镰状细胞贫血的病人常于感染、麻醉、飞机减压、脱水或酸中毒时诱发红细胞镰变。病人除有贫血、黄疸和脾大外,常伴随有器官损伤(表39-2),容易误诊,如关节疼痛常被误诊为风湿性关节炎,剧烈腹痛易误为急性阑尾炎,胃、十二指肠穿孔或其他急腹症。鉴别靠血片中可找到镰状红细胞,确诊需做血红蛋白电泳,HbS占80%以上。 表39-2 镰状细胞贫血伴随的器官损害
治疗原则是去除或治疗诱发镰变的原因对症治疗。给氧、止痛及纠正脱水现象。贫血严重时可输血,条件许可时可用部分换血输血。 (六)溶血尿毒症综合征溶血尿毒症综合征属微血管病性溶血性贫血。病人主要表现为急性血管内溶血和肾功能衰竭,多发生于婴幼儿。本病的发病机理尚不清楚,有人认为可能是病毒感染触发肾脏内微血管的局灶性血管内凝血引起。 病人通常发病较急,有发热、胃肠道症状,伴贫血、黄疸、尿少。皮肤粘膜可出血,部分病人会有高血压。病人很快发生尿毒症或心力衰竭,可以出现神志模糊、抽搐等神经系统症状。 实验室检查有严重贫血、血小板减少、网织红细胞增多,血片中有破碎的红细胞和球形红细胞。尿中有蛋白、红细胞、白细胞及管型、血红蛋白。进一步检查则见血浆游离血红蛋白和胆红质增高,尿素氮和肌酐明显增高,可以有DIC的实验室发现。 本病预后不良,多数病人死于急性肾功能衰竭。治疗原则是积极治疗肾功能衰竭。输红细胞、肾上腺皮质类固醇、肝素及抗血小板聚集剂的应用等。 三、急性再生障碍性贫血(急性再障)急性再生障碍性贫血是由于某种原因使骨髓造血功能发生急性障碍所引起的一种严重的血液疾病。其发病机理不明。目前多数学者认为是由于骨髓多能干细胞和(或)微循环受损产生的一系列骨髓功能和形态变化所致。近来有人认为也有免疫学机理参与致病。有些急性再障病人的药物(主要是氯霉素、保太松、磺胺类等)的服用史或放射线接触史。 急性再障的临床表现除有不同程度的贫血外,常伴随较严重的多处出血倾向,除皮肤粘膜外,还可以有消化道、泌尿道、子宫、眼底或颅内等脏器的出血。少数病人可发热,多为严重的感染及败血症所致,体温多在39℃以上。 急性再障的血象表现为十分严重的全血细胞减少。血红蛋白可降至30g/L左右,白细胞可在1×109/L左右,中性粒细胞低于0.5×109/L,血小板10×109/L,网织红细胞少于1%,绝对值低于15×109/L。骨髓穿刺涂片(多部位)示增生不良,三系造血细胞均减少,非造血细胞增多。 根据病史、体格检查无明显淋巴结、肝、脾肿大及实验室检查有上述发现,急性再障的诊断并不难,但要注意除外其他全血细胞减少的疾病,如PNH、低增生性白血病、恶性组织细胞病及巨幼细胞性贫血等。 急性再障的治疗原则是中断与致病因素的接触;贫血严重者需输血以维持血红蛋白在一定的水平;积极治疗失血及感染;有条件时应予胎肝移植或骨髓移植。 第40章 白血病急诊白血病是造血组织常见的恶性疾病,在儿童和青年的恶性肿瘤中列居首位。其特征是某一类型白细胞及其前身细胞在骨髓及其他造血组织中呈异常的弥漫性增生,并浸润各组织器官产生各种症状,外周血中白细胞有质和量的变化。近年来由于治疗的进展,某些类型白血病已有得到长期生存者。本病有时发病很急因而急诊,及时准确作出诊断才能有针对性处理。 一、病因 尚未彻底阐明,本病可能由于多种因素相互作用的结果。 (一)电离辐射 射线可诱发白血病已被证实,但它在白血病病因中只占很少一部分。 (二)化学因素 在人类中肯定能引起白血病的化学物质有苯及其衍生物甲苯。 (三)病毒 现已分离到C型RNA逆转录病毒(HTLV-1型)为成人T淋巴细胞白血病的病因,但其他类型白血病是否也与病毒有关尚待进一步研究。 (四)遗传因素 已有证据表明遗传缺陷可能导致白血病。 (五)基因突变 近年的研究认为染色体异常与易位与细胞癌基因被激活而失控,发生了白血病。 二、分类与分型 白血病通常根据自然病程及骨髓中原始细胞的多少分为急性与慢性;又根据增生的细胞系统分为粒细胞、单核细胞、淋巴细胞白血病及一些特殊类型白血病,如毛细胞白血病等。 (一)急性白血病 是一组在形态学方面极多样化的疾病,由于分类对治疗有实用价值且统一分型的命名有利于经验交流,近十多年来大多数国家逐渐采用FAB协作组(由法国、美国和英国7位血液学家组成)在国际上提出的命名方案。 1.急性淋巴细胞白血病(ALL) 根据形态学分三型:L1型(儿童ALL85%为止型);L2型(成人ALL以L2型占多数);L3型(少见)。 2.急性非淋巴细胞白血病(ANLL)或急性髓性细胞白血病(AML)根据形态学分7型:M1型(粒细胞未分化型);M2型(粒细胞部分分化型);M3型(颗粒增多的早幼粒细胞型);M4型(粒-单细胞型)尚有一变异型M4E;M5型(单核细胞型),又分M5a及M5b;M6型(红白血病);M7型(巨核细胞型)。 分型除依赖光镜下形态学检查外,尚需借助细胞化学染色和(或)免疫学方法,互为辅助诊断。 (二)慢性白血病 主要分为两类。 1.慢性粒细胞白血病(CML) CML的病程分慢性期及恶变期两个阶段。 2.慢性淋巴细胞白血病(CLL)。 三、临床表现 (一)急性白血病 发热、出血、贫血及浸润为急性白血病四大主要临床表现。发热常为首发症状。贫血早期即可发生,呈进行性加重。出血可轻可重,部位以鼻腔、口腔、皮肤为多见,严重者可有脏器及颅内出血等。白血病细胞浸润各脏器及组织,由于浸润程度及部位不同,临床表现而有差异,例如肝、脾、淋巴结肿大,骨及关节疼痛,颅神经麻痹,胸腔积液,牙龈乳头增生,单侧眼球突出,睾丸无痛性肿大等。 (二)慢性白血病 CML在慢性期阶段症状不多,有些乏力,消瘦及低热等。恶变期之后可有高热、骨关节痛、贫血、出血等急性白血病表现。CLL早期症状也不多,乏力、消瘦、淋巴结肿大等,晚期多有贫血、出血、感染及恶液质。 四、实验室检查 (一)急性白血病 1.外周血检查 贫血,白细胞计数可减低、正常或增高,血小板计数多减少,血片分类有不同数量的原始及幼稚细胞,在ANLL可见棒状小体(Auer小体)。 2.骨髓检查 骨髓增生程度可自明显活跃到极度活跃(个别病人增生低下),原始及幼稚细胞显著增生,红系大多明显减少(M6型红系亦增生,且可见幼红细胞类巨变),巨核细胞也明显减少。 3.其他 血尿酸多增高,脑膜白血病时脑脊液可找到幼稚细胞。 (二)慢性白血病 1.外周血检查 白细胞计数明显增高,分类可见中幼、晚幼粒细胞以及嗜酸、嗜碱粒细胞增多,是CML主要特征。白细胞计数增高或正常,但以淋巴细胞明显增多,且分类中成熟淋巴细胞占60%以上是CLL主要特点。CML及CLL早期可无贫血,血小板正常(CML可增高),晚期均可出现贫血及血小板减少。 2.骨髓检查 CML示粒系统明显增生,中幼、晚幼及杆状粒细胞增加,原粒及早幼粒可稍偏高,嗜酸及嗜碱粒细胞增多。CLL示增生活跃,成熟淋巴细胞在40%以上,原始淋巴细胞不超过2%。 3.其他 ph1染色体阳性可见于CML。而CLL血清中免疫球蛋白常减低。 五、急性白血病的诊断 除临床表现及外周血象有变化外,最重要的骨髓涂片检查某一系列的原始及幼稚细胞高于30%以上才能诊断(注意与骨髓增生异常综合征及类白血病反应相鉴别)。 六、急性白血病的治疗 除支持疗法外,近10多年来采用诱导缓解、长期维持并强化的间歇联合化疗方案。治疗分三个阶段。 (一)诱导缓解期 采用联合数种作用于细胞周期不同时相且毒性不同的药物,大剂量短期冲击杀灭白血病细胞,促使骨髓原始及幼稚细胞下降至5%以下,达到所谓的骨髓完全缓解。此期需应用几个疗程不等,若无效则另换方案重新诱导。 (二)巩固治疗期 继续应用原有治疗方案巩固1~2个疗程。目的使体内残存的大量白细胞进一步被消灭。 (三)维持治疗期 此期应用小剂量的化疗药物,轮流单药序贯,并定期给以短疗程强化治疗,目的延长缓解期。至于维持治疗的时限可3~5年不等。 此外,尚需防治中枢神经系统白血病,定期鞘内注射化学药物。男性患者应定期检查睾丸是否肿大,若有浸润不加以治疗可成为白血病复发的潜在病灶。 七、常见的白血病急诊及处理 (一)出血 白血病的出血可遍及全身各部位,致命的出血需要及时处理。 1.由于急性白血病并发弥散性血管内凝血(DIC)引起的严重或广泛出血 急性白血病细胞可释放凝血活酶样物质激活凝血系统,产生典型的DIC,尤以M3型发生率最高,其次为M5型,而ALL较少发生。M3型特点是发病急,病情较凶险,出血倾向可严重,自然病程短,大约两周左右,常死于脑出血或胃肠道出血并感染等。此型报道于1957年,约占急性白血病的6%,过去病死率高,近年来有效的化疗药物增多,M3的预后大为改观,若治疗及时并处理恰当,常可获得长期生存。因此,遇有患者皮肤出血呈瘀点或大片瘀斑,穿刺部位易发生皮下出血或血肿,或多部位出血;如鼻腔、牙龈、口腔粘膜、球结合膜下、眼底等出血,严重者咯血、便血、尿血等,肝、脾及淋巴结肿大及胸骨压痛不明显者,应急查外周血尤其是血涂片,并同时静脉取血测凝血时间、凝血酶原时间、3P试验、纤维蛋白原半定量、优球蛋白溶解试验、FDP定量等检查。若血涂片发现有多数异常的早幼粒细胞(胞浆内充满粗大和深染的嗜苯胺蓝颗粒,但有时可为淡黄色细小颗粒),M3型多可基本确定(仍需作骨髓确诊,但有时涂片常不满意,因此型早期有高凝,骨髓液很易凝固)。若凝血时间缩短,凝血酶原时间延长,纤维蛋白原减少,3P试验阳性,FDP定量增加则说明存在DIC,应给以肝素治疗。由于白血病细胞的促凝活性增高是发生DIC的起因,不消灭这些细胞就不能从根本上解决,因此需要早期进行化疗。然而化疗又使白血病细胞大量破坏,常又诱发或加重DIC,所以必须化疗与抗凝同时进行,即肝素治疗1~2天后开始同时进行化疗。目前对M3型的抗凝治疗与其他病因引起的DIC有些不同,即肝素应用的剂量应更偏小,一般第1日可50~100mg静滴,以后每日25~50mg维持,5~7天即可停用。至于化疗方案,前几年国内多采用HO-AP方案(高三尖杉、长春新碱、阿糖胞苷及强的松),1987年全国白血病化学治疗讨论会上,上海血液学研究所使用全反式维甲酸诱导分化治疗M3型23例,其21例获得完全缓解,且无一例发生DIC。因此,可采用HOAP半量的方案或小剂量高三尖杉加口服维甲酸的方案。至于DIC过程中是否联合应用纤溶抑制剂则取决于临床过程(DIC晚期或优球蛋白溶解少于90分时要用)。如出血倾向严重,已用肝素后或化疗开始后,应每日或隔日输以新鲜血(库存血会加重DIC,不宜用)补充所缺乏的凝血因子。M3型大多数白细胞计数均偏低,不能因此而推迟化疗。 2.由于血小板减少或血管壁遭浸润破坏而引起的出血 (1)脑出血:常为白血病致死原因之一。白血病脑出血前常先已有皮肤粘膜的出血及贫血等病史,诊断未明确前可按一般处理原则,如保持安静、避免搬动、给氧等。诊断明确后输注浓缩血小板悬液或新鲜血,静脉滴注肾上腺皮质类药物如氟美松20mg/d,分次静滴,及每6~8h静脉速滴20%甘露醇250ml,目的减轻脑水肿以防止脑疝。 (2)胃肠道出血:由于血小板减少或白血病细胞局部浸润引起溃疡出血均有可能。除输新鲜血外,上消化道出血可口服或胃管注入冰生理盐水200ml内加正肾上腺素8~10mg,也可口服云南白药、三七粉、凝血酶或鲜藕汁,也可试用静脉滴注甲氰咪胍。下消化道出血可试用琥珀酸氢考100~200mg加100ml生理盐水保留灌肠。 (3)阴道出血:如为月经经血量过多,可肌注丙酸睾丸酮100mg,每日1次,连用3~5天,并可于月经第5日开始复方十八甲(避孕药)较长期服用,暂时避免月经来潮,以免加重贫血。如为年青女性可试用苯甲雌乙醇以达到止血目的。阴道出血一般多来自宫腔内出血,如子宫功能性出血,但对年青女性仍应注意除外流产、宫外孕等可能。此外有提出采用三联药(丙酸睾丸酮、乙菧酚及黄体酮),但对白血病病人不合宜,因止血后尚有撤退出血问题,年龄较大的妇女可请妇科会诊,可否采用棉酚治疗,促使绝经。若出血量很大,不能止住,亦需征求妇科意见有无子宫填塞或子宫切除的适应证。 (4)鼻衄:是白血病最常见的出血。出血量不大时,鼻部冰袋冷敷,局部压迫止血可用沾有肾上腺素、麻黄素等血管收缩剂的纱条填塞,或沾有凝血酶、中药止血粉等纱条填塞。若出血量大需请耳科医生协助前、后鼻道均填塞。需要注意的是填塞物应于48h,最迟不能超过72h取出,否则易引起局部继发感染。 (5)牙龈渗血:亦可采用局部冰敷或压迫止血(附以止血药物),佐以1.5%双氧水或凉血、止血的中药汤剂含漱。 3.获得性凝血因子异常的出血 一部分已确诊的白血病在门诊进行化疗,晚期病人应用大剂量化疗有时对肝功能有明显损害,例如ALL晚期应用左旋门冬酰胺酶或中~大剂量氨甲喋啶等治疗,若发生出血而急诊时,应想到此种可能性。因许多凝血因子是在肝脏合成,肝有实质性损害时易发生出血倾向,其中以维生素K依赖性凝血因子的合成障碍最常见。除应停止化疗外,应输新鲜血浆,并给以维生素K静注及保肝治疗。 (二)发热 白血病患者若以发热为首发症状急诊时,如不详细查体常可误为感冒等;应注意检查有无皮肤、粘膜苍白、出血点,不对称的眼球突出(眼眶为绿色瘤的好发部位),牙龈乳头是否肿胀、增生、易出血,口腔有无溃疡,唾液腺及泪腺有无肿大,胸骨后有无疼痛,肢体骨及关节有无触痛,肝、脾、淋巴结是否肿大等。如有可疑应查全血象,仅查白细胞计数易于漏诊。发热主要与感染有关,因正常白细胞减少以及免疫功能降低所致。其次与白血细胞增殖代谢亢进有关。初发的白血病未治前早期的发热,一般较易控制;而经过多次化疗病情未控制或复发及晚期病人的发热较难控制。因经多次化疗机体免疫功能低下,加以粒细胞减少,炎症反应低下,感染部位多而潜在,常不易找到明显的感染灶。尤其患者经常到医院就医,而医院病原菌多而杂,且常为耐药菌株或真菌、病毒等。遇到白血病长期发热而未得到控制者,应注意①积极寻找感染灶及病原菌的检查,可摄胸片、血培养(包括厌氧菌培养)、咽拭子及痰培养,痰抗酸杆菌及口腔涂片等检查。②根据医院资料经细菌学证实的感染中,革兰阴性杆菌的感染明显高于革兰阳性球菌的感染,因此,在未获得细菌培养结果前,选择包括对革兰阴性杆菌有效的广谱抗生素,或联合有针对性的抗菌药物,并最好经静脉给药。③注意除外真菌感染,可多作口腔或痰涂片检查,如发现有鹅口疮,并疑及有呼吸道或胃肠道真菌感染时,可加用5-氟胞嘧啶或克霉唑治疗。④若长期发热而自觉症状尚好,未找到明确感染灶者亦可试用抗痨试验治疗一时期。⑤中性粒细胞明显减少者,有条件时输粒细胞或输新鲜血细胞成分(离心沉淀移去血浆)。⑥凡局部有感染灶者应注意同时进行局部处理,如口腔溃疡感染、肛周感染、软组织感染等可局部清洁后加用中药外用等治疗。⑦初治或白血病复发伴发热而又未发现明确的感染灶时,可能为白血病本身所致,可在抗感染的同时进行化疗。 (三)贫血 白血病的贫血有时与出血程度并非平行,因贫血是由于红细胞生成受抑制,并与红细胞寿命缩短、无效性生成增加以及溶血或广泛出血丢失有关。一般早期ANLL较ALL贫血为明显,尤以M6型。白血病进行化疗亦常加重贫血,如化疗引起骨髓抑制贫血更为明显。严重贫血可诱发心力衰竭而导致急诊,此时应及时输红细胞或新鲜全血,并给以利尿剂、氧吸入等,单纯给强心药物并无益处。在CLL病人约有20%~30%患者在晚期可发生自家免疫性溶血性贫血(抗人球蛋白试验阳性),应给以肾上腺皮质激素治疗。 (四)骨及关节剧痛 白血病细胞大量增殖浸润骨皮质和骨膜可造成肢体骨及关节剧痛,但局部无红、肿、热现象。此情况多见于ALL,有时见于CML急变时。病人常呼叫,辗转不安,遇此情况应提高警惕,免误诊为风湿病。确诊后需给以强效镇痛剂,并及时早日给以化疗。 (五)急性肾功能衰竭 急性白血病化疗时因有大量白细胞被破坏,血尿酸更加增高。若化疗期间胃肠道反应重(呕吐、进食少),则脱水尿少,当肾小管pH低于5.5,则尿酸易在远端肾小管、集合管结晶沉淀,造成阻塞性肾脏损害,严重者产生急性肾功能衰竭。此时应补液、静滴碳酸氢钠以碱化尿液,必要时进行血透析或腹膜透析。 (六)中枢神经系统受侵犯 白血病细胞浸润中枢神经系统甚为常见,尤以ALL发生率高。中枢神经系统白血病可发生在白血病病程的任何阶段,虽然大多数病例发生于白血病确诊后,甚至常在白血病治疗完全缓解后,因此,不难诊断。但有一小部分(本院资料约11.2%)却以头痛、呕吐、脑神经麻痹、尿潴留,甚至昏迷为首发症状,虽然于急诊时已作腰穿,但由于未作脑脊液找幼稚细胞检查,也可误为结核性脑膜炎。若能仔细查体此时患者多已有贫血,如作全血象检查,常可及时发现白血病。因此,提高此方面认识,多加以警惕,及时作出正确诊断也是不难的。脑膜白血病确诊后可腰椎穿刺、鞘内注射氨甲喋呤10mg及氟美松2mg,但注射要缓慢,边注射边反覆抽吸脑脊液与药液混匀,以免药液浓度高而刺激脑脊髓。 (七)其他 CML患者由于巨脾个别病例于诊断前、后因外伤可发生脾破裂而急诊,此时需紧急手术治疗。某些化疗药物如柔红霉素注射到血管外而发生局部肿胀甚至坏死而急诊,或化疗药物的副作用,如出血性膀胱炎等。 第41章 急性出血性疾病出血性疾病是指由于止血功能失常而又不能以局部因素来解释的异常出血。表现为自发性出血,创伤后持续出血,出血程度和创伤不平行。由于止血是一个复杂的概念,急诊出血的患者更易造成诊断上的疏忽或延误,因此正确的诊断和处理出血患者必需基于对凝血机制的理解。 一、止血生理组织受损后的快速止血,是一种极为重要的防御机制。在分析病因时往往把血小板或凝血缺陷分开考虑,实际上在维持止血功能方面,两者是密切相关的。 (一)血小板在止血中的作用 血小板在小血管破损的止血中起着重要作用。在血管受损部位,血小板首先发生粘附。粘附的血小板释放出ADP。ADP和暴露的内皮下胶原共同促使血小板发生聚集反应,形成血小板聚合物。血小板聚合物加入被粘附的血小板形成初期止血栓,起着初期的防卫作用。聚集的血小板释放出血清素可诱发受损血管的收缩,使受损部位血流减慢而有助于止血。 初期止血栓形成的同时,暴露的内皮下组织激活凝血系,形成纤维蛋白丝,纤维蛋白丝网络血小板血栓,加固止血栓,并有助于止血栓更牢固地粘在血管壁上。然后,血块开始收缩,形成持久的止血栓。 (二)凝血过程 凝血过程是一系列凝血因子相继激活的过程,是一种酶的连锁反应。可以划分成三个阶段(图41-1)。
图41-1 凝血过程 1.凝血活酶的生成(thromboplastinformation) 可用活化的因子X(Xa)来简单地代表凝血活酶。它的作用是使凝血酶原转变成凝血酶。有两种产生Xa的机制。①内源性凝血过程,涉及4组凝血因子在钙存在的条件下被激活:接触激活的凝血因子:因子Ⅺ、Ⅻ与潮湿的表面相接触;抗血友病因子:因子Ⅷ、Ⅸ;血小板3因子(PF3);凝血酶原复合物,因子Ⅴ和Ⅹ。②外源性凝血过程,涉及3组凝血因子的相互作用:组织凝血活酶(因子Ⅲ);因子Ⅶ;凝血酶原复合物:因子Ⅴ和Ⅹ。 2.凝血酶(thrombin)的生成 凝血活酶在钙的作用下,水解凝血酶原,使之转化成凝血酶。 3.纤维蛋白(fibrin)的生成 凝血酶在因子ⅩⅢ作用下,将可溶性纤维蛋白原转化成不溶性纤维蛋白。 (三)凝血的抑制因子 凝血过程在生理情况下受一系列抑制因子的制约,主要是抗凝血酶Ⅲ(AT-Ⅲ)和纤维蛋白溶解系。纤溶酶原(又名血浆素原)是一种正常的血浆成分,它在血块形成过程中自动转化,或者在某些激活剂作用下转化成纤溶酶(血浆素)。纤溶酶是一种蛋白溶解酶,可将纤维蛋白和纤维蛋白原裂解成许多裂解产物(FDP)。机体纤溶活性过盛,可导致出血倾向,类似凝血异常。 二、出血患者的临床和实验室判断正常情况下,凝血、抗凝血、纤溶系统三者之间存在着一种微妙的平衡,既保证机体的有效止血,又不发生过度的血栓形成(图41-2)。任何一个系统发生异常即可造成出血或血栓形成的病理情况。因此,止血机制异常可有多种原因。在呈现出血情况时首先要判断是否属于局部组织损害(如溃疡病)抑或止血异常。
图41-2 凝血、抗凝血与纤溶的平衡机制 (一)临床判断 轻度止血异常往往有外伤或局部病变时才显露出来。静脉穿刺部位的持续渗血,压迫部位的广泛紫癜,引流管的持续失血,均提示患者的止血功能可能发生异常。止血异常的常见病因见表41-1,大致可分为先天性或后天获得性。仔细地询问病史和体检将可提供临床线索。病史和体检应包括下列几方面。①出血的特点:自发抑或外伤诱发,初发抑或终生性,发生频率,严重程度;②出血家族史:有否性联遗传,遗传方式;③过去及目前的治疗:药物诱发,如阿司匹林、双香豆素类、肿瘤化疗,输血疗效等。④同时存在的全身性疾病:如白血病、尿毒症、肝病、感染、肿瘤等。 表41-1 止血异常的病因
(二)实验室筛选 为进一步确定止血缺陷的性质,还需要依靠实验室检查的结果(表41-2)。 表41-2 实验室筛选试验的临床意义
注 plat:血小板数 Fib:纤维蛋白原 BT:出血时间 DIC:弥散性血管内凝血 PTT:部分凝血活酶时间 VWD:血管性假血友病 PT:凝血酶原时间 1.血小板计数 大多数医院采用光学镜计数,正常值为(100~350)×109/L,血小板数在(70~90)×109/L之间可无出血症状,如果无血小板计数的条件,可用血涂片估计法,正常时血小板:红细胞为1:20。 2.出血时间(bleedingtime,BT) 反映血小板形成初期止血栓的能力,取决于血小板的数量和功能。平板出血时间能较正确地反映血小板功能状况。方法:在维持5.33kPa(40mmHg)血压的状况下,在前臂皮肤划一5mm长、1mm深的破口。每30s间歇以滤纸吸干血滴。在血小板数高于100×109/L时,出血时间超过8min,认为血小板有数量或质的异常。出血时间不受抗凝药或凝血因子的影响。 3.凝血酶原时间(prothrombintime,PT) 血浆中加入过量的组织凝血活酶(兔脑浸出液)和Ca2+,测得的凝固时间。反映外凝系的完整性。正常值12~14s,比正常对照高出3s以上有诊断意义。常用于口服抗凝治疗的监察。 4.部分凝血活酶时间(partialthromboplestin time,PTT) 是内源性凝血系及共同通路的凝血因子的筛选试验。血浆中加入不完全的组织凝血活酶,如脑磷脂,并加入细微的带负电荷的表面(白陶土)使内凝系Ⅻ激活。正常值25~40s。延长则反映除因子Ⅶ、ⅩⅢ以外的任何一种凝血因子的缺乏。 5.正常血浆的混合 如果延长的PT、PTT不能被1:1混合的病人血浆和正常血浆所纠正,则说明循环中存在凝血抑制物。延长的凝血时间可被完全纠正则说明凝血因子缺乏。 6.凝血因子水平测定 把患者血浆和缺乏某一因子的血浆以一定比例混合测得的凝固时间,与同样稀释度的正常混合血浆相比较,从正常曲线上测得患者血浆中某一因子的水平,以正常血浆的%来表示。正常值约50%~150%。 7.凝血酶凝固时间(thrombintime,TT)患者血浆中加入标准化的凝血酶,使纤维蛋白原转变成纤维蛋白的时间。反映纤维蛋白原的量和质,以及凝血第三阶段的有关因素。正常值20s,较正常对照延长5s以上有意义。延长见于类肝素样抗凝物质增加,AT-Ⅲ活性显著增加,纤维蛋白原质和量的异常,DIC和原发性纤溶。 8.纤维蛋白裂解产物(fibrindegradation products,FDP) 当纤溶系过度激活时产生FDP。常是DIC和原发性纤溶的标志。正常值低于20mg/L。 9.纤维蛋白原水平(fibrinogenlevel) 有几种方法测定,或用凝血酶凝固时间来粗略反映。正常值2B~4g/L。 10.纤维蛋白稳定因子(因子ⅩⅢ)定性 缺少症很少见,分为先天性和获得性。有自发性出血倾向,但其他止血机制试验都正常。患者的纤维蛋白凝块很不牢固,极易溶解于1%醋酸和30%尿素溶液。 三、几种典型的出血性疾病(一)紫癜性疾病 1.过敏性紫癜 是一种非血小板减少性紫癜。特征为明显的过敏表现,包括皮疹和水肿。部分病例是由于对食物、昆虫叮咬、细菌或病毒感染,或某些食物过敏而引起。当关节腔或胃肠系有病理损害、水肿、渗血,患者可有非游走性关节疼痛、腹痛、便血或呕血。诊断首先须排除血小板性或其他血管性紫癜,并取决于特殊的皮疹,成片出现的新旧不等、大小不等、对称分布的斑丘疹。止血功能的筛选试验往往正常。 2.原发性血小板减少性紫癜(idiopathicthrombocytopenic purpura,ITP) 由于免疫机制的参与,血小板破坏增多,表现为瘀点、紫癜和粘膜出血。患者血小板减少,BT延长,但PT、PTT、TT都正常。诊断需除外其他血小板抑制性疾病,如药物诱发的血小板减少、败血症、酒精中毒、维生素B12或叶酸缺乏、骨髓抑制、血栓性血小板减少性紫癜(thromboticthrombocytopenic purpura,TTP)、DIC和脾功能亢进。 3.血小板质的缺陷 药物(尤其阿司匹林)和尿毒症是获得性血小板功能异常的常见原因。当患者出血时间延长而血小板数正常,并有正常的凝血相时应怀疑本病。在急诊处理中进一步分类并不必要。目前的实验诊断方法对进一步分类均不敏感。 4.异常蛋白血症 冷球蛋白、单克隆球蛋白病(见于多发性骨髓瘤或巨球蛋白血症),或少数多克隆球蛋白病的患者,由于异常蛋白干扰血小板功能、血管完整性,或凝血因子而发生出血疾病。止血功能的检查都正常。 (二)凝血缺陷性疾病 1.血友病 是性联遗传的内凝系凝血因子缺乏症。往往由于单个凝血因子Ⅷ(经典的血友病,又名血友病A)或因子Ⅸ(血友病B,或名PTC,Christmas症)的缺乏。患者几乎全部是男性,儿童期即有过度出血的表现。轻度缺乏的患者可以无症状,直到成年后在应激、外伤或手术情况下才表现出来。患者PTT延长,特殊凝血因子水平测定或纠正试验可以区别Ⅷ抑或Ⅸ,或是另一些少见的因子Ⅺ或Ⅻ缺乏症。 2.纤维蛋白溶解 纤溶酶可以消化、干涉各种凝血因子而引起严重的凝血障碍病。原发性纤溶较少见。纤维蛋白溶解常伴有低纤维蛋白原血症、凝血时间延长、FDP增多。纤维蛋白溶解本身并不引起血小板数减少。 3.香豆素或肝素毒性反应 口服抗凝剂过量可引起因子Ⅱ、Ⅶ、Ⅸ和Ⅹ功能减退。患者PT和PTT延长。肝素也可使PTT延长,大剂量肝素则PT也延长。这两种抗凝剂的过量都可以引起单个或多个部位的出血。 4.循环抗凝物质存在 如果患者的凝血缺陷对所采用的治疗措施无效,则应考虑是否存在某种抑制物,抑制凝血过程的某一阶段。患者凝血的特异试验不能被正常血浆成分所纠正。 (三)复合性缺陷 1.血管性假血友病(vonWillebrands disease,VWD) 是一组先天性疾病,少数患者为获得性。男女均可发病。患者血小板功能受损(粘附不良),同时有凝血缺陷(因子Ⅷ生成减少)。临床表现轻重差异很大。某些患者仅有轻度实验室异常而无临床症状。诊断依据BT延长,因子Ⅷ减少(凝血活性和VWF同时减少),以及患者血小板对瑞斯托霉素无聚集反应。某些患者的异常有很大的波动性,需重复试验才能获得诊断。对某些患者,输血可暂时地刺激因子Ⅷ生成。 2.弥散性血管内凝血(DIC) 是一种在血管内发生的获得性凝血异常。由于凝血因子耗竭而患者有严重出血倾向。因子Ⅴ、Ⅷ和纤维蛋白原被迅速消耗,不能及时代偿,使血浆水平低下。产生的FDP有抗凝性而加重出血倾向。DIC并不是一种原发疾病,常伴发于危重病程中,被某种因素促发,如感染、休克、严重组织损伤、产科并发症等。如果同时发生血小板减少、凝血缺陷和纤维蛋白溶解,应该疑及本病。由于血管内形成的纤维蛋白网丝机械地损伤红细胞,患者常伴有微血管性溶血性贫血。严重肝病时对DIC的诊断较困难,因为两者有相似的临床和实验室改变。肝病患者如果发生迅速进展的血小板减少,因子Ⅴ、Ⅷ受抑制和凝血障碍(因子Ⅷ不在肝脏产生)即应怀疑DIC(详见第42章)。 四.急诊处理大多数止血措施都有些副作用,治疗取决于是否存在危及性命的出血,或严重的外伤。一旦确定需要纠正性治疗,实验室筛选试验将提示应选用的最合适的血液成分或药物。新鲜全血应用最广,但对止血并不是万能的,因为只有超耐受的过量输注,才能纠正血小板或凝血缺陷。 (一)一般处理 器质性病亦所致的出血和出血性疾病患者同样需要注意在可进入的出血局部加压,和注意补充血容量。电灼、缝合或其他可引起损伤的措施都应该推迟到止血缺陷被纠正后。应该避免肌肉或皮下注射。静脉穿刺和注射部位应注意延长压迫时间。出血患者应避免使用阿司匹林类影响血小板功能的药物。 (二)血小板减少的治疗 25ml浓缩血小板约含有70%200ml新鲜血内的血小板。理论上,成人输注1u血小板可升高血小板5×109/L,输注总单位数理论上应使血小板升到(40~60)×109/L。急诊手术时剂量加倍。一般说来,血小板产生障碍所致的减少症,经上述输注可达到预期的水平,而免疫性血小板减少(如ITP),输后血小板数常不能升高。但认为仍然值得一试。因为输入的某些血小板可能会逃脱被破坏,或是在破坏前已起止血功能。 无条件输注血小板或输注无效者,给以大剂量(1mg/kg·d)强的松,在7~10天内可有效地升高血小板数。但大多数患者在激素减量后血小板数不能维持,应考虑脾切除术。发生急诊威胁生命的出血时,需考虑急诊脾切除。术后24h即可见血小板值上升。 输注血小板应该谨慎,因为血小板带HLA抗原,即使ABO和Rh配合,重复输注可产生抗体,使以后的输注无效。无症状患者的预防性输注血小板,应该掌握在血小板数低于10×109/L或仅是暂时抑制生成的情况下。 (三)血小板质缺陷的治疗 临床可有严重出血,阿司匹林可引起血小板功能缺陷。治疗主要是替代性,可输注血小板浓缩物(成人6~8u)。尿毒症的血小板功能不良继发于环境因素,可采用透析法来暂时解除。有人认为可输注冷沉淀物。 (四)内凝系缺陷的治疗 因子Ⅷ缺乏者(血友病A)的替代性治疗,最方便的是输注冷沉淀物。1凝血单位相当于1ml正常新鲜血浆所含的因子Ⅷ或Ⅸ活性。由于制备过程中的损失,1袋冷沉淀物(来自200ml血浆)约含80u。因子Ⅷ缺乏,首剂为2袋/12kg体重,继之半量,每12h一次维持。 凝血酶原复合物含因子Ⅱ、Ⅶ、Ⅸ和Ⅹ,可用于因子Ⅸ缺乏症的治疗(表41-3)。但有携带肝炎病毒的危险,因此更常使用的是新鲜冷冻血浆。 当内凝系缺陷性质未定时,应输注新鲜血浆或鲜冷冻血浆。首剂相当于所需补给量的20%,必须注意超负荷问题。 表41-3 替代性治疗
关节出血的患者,为减轻持久的膝关节损伤,可在纠正治疗后行关节抽吸。 (五)肝素过量的治疗 临床很少测定肝素血浓度,肝素过量而致出血的患者可用50%的鱼精蛋白注射剂对抗。1mg鱼精蛋白可中和100u肝素,稀释后静脉缓慢推注,静脉注射时间需超过10min。 (六)外凝系缺陷的治疗 凝血酶原时间延长,大都是由于服用香豆素类抗凝药物、维生素K缺乏或肝病。香豆素类衍生物如华法令和Dishydroxycoumarin(Dicumarol)拮抗维生素K1的作用,使肝合成有生理功能的凝血因子受抑制。服用后凝血因子Ⅱ、Ⅶ、Ⅸ和Ⅹ的抑制速度分别为5、25、40、72h。在中止抗凝治疗后这4种凝血因子以同样顺序恢复。 口服抗凝剂的毒性反应或过量,如无临床出血症状,只需停药几天,因一旦采用维生素K1纠正治疗将会使以后的口服抗凝治疗产生耐药。如患者有出血倾向,维生素K110~25mg肌注,足以在12~24h内迅速纠正低凝血酶原状况。如出血严重,则采用维生素K120~50mg静注。在急诊情况下,可输注新鲜冷冻血浆或凝血酶原复合物以补给凝血因子。 (七)DIC的治疗 请参看第42章。 (八)纤维蛋白溶解的治疗 6-氨基已酸(epsilonaminocaproic acid,EACA)类药物可抑制纤溶活性。临床常见的纤溶活性增加一般继发于DIC,并随DIC被控制而平息,常不需抗纤溶治疗。如果抗纤溶治疗有指征,则必须同时使用肝素来减少血栓形成的危险性。并且可考虑补充纤维蛋白原,方法同DIC。 原发性纤溶远较DIC为少见。只有在前列腺癌、前列腺手术、严重肝病、胸科手术中可能会发生。治疗可用EACA,首剂4g溶于100ml等渗氯化钠溶液,5%葡萄糖液,或林格溶液内静脉滴注15~30min,继之以1g/h速度静脉输注8h或直到出血症状得到控制。口服每次2g,每日3~4次,持续7~10天。 止血环酸(Tranexamic acid)抗纤溶活力比EACA强10倍。用法为每次250~500mg,每日1~2次,静脉推注或滴注。每日总量可达2g。 (九)血管性假血友病的治疗 可输注冷沉淀物,治疗相似于因子Ⅷ缺乏。 (十)凝血筛选试验正常者出血的治疗 坏血病对维生素C反应迅速。血管性紫癜对强的松1~2mg(kg·d)有效。异常蛋白血症的出血,无特殊急诊处理,注意补充血容量和血浆置换。 第42章 弥散性血管内凝血弥散性血管内凝血(disseminatedintravascular coaglation,DIC)是由多种原因引起的一种中间病理过程。血液先处于高凝状态,多部位的血管,特别是微血管内发生纤维蛋白沉积和血小板聚集,因此称之为DIC。随着凝血过程的发展,凝血因子和血小板被大量消耗,同时继发纤维蛋白溶解亢进(简称溶纤),导致低凝状态而发生多部位出血,因此本病又称为消耗性凝血障碍或去纤维蛋白综合征。 第一节 病因发生DIC的基础疾病就是其病因,国内DIC的常见病因如下。 一、感染 各种感染是DIC的主要原因之一,约占30%左右。其中以革兰阴性杆菌所致的严重感染最为多见,如败血症、胆道感染、泌尿道感染、伤寒、中毒性菌痢等。革兰阴性球菌脑膜炎双球菌所致的暴发性流行性脑脊髓膜炎,以往曾称为Waterhouse-Frideriehsen综合征,亦即急性肾上腺皮质功能衰竭综合征,重症流行性出血热、肝炎、麻疹、水痘等病毒感染及疟疾也是诱发DIC的重要原因。 二、恶性肿瘤和急性白血病 所占比例与感染相近。恶性肿瘤并发DIC主要见于消化道的各种粘液腺癌,大多发生于已有广泛转移的晚期病人。急性白血病中以急性早幼粒细胞白血病占首位,临床上十分常见。 三、产科并发症 仅次于上述两种病因,约占DIC的5%~10%。胎盘早期剥离、羊水栓塞、死胎滞留、先兆子痫、败血性流产、产后重症感染及羊水内注药引产等为常见原因。 四、手术和创伤 所占比例和产科并发症近似。胸腔手术、体外循环、人工心脏瓣膜置换及器官移植等大型手术,大面积烧伤和严重的挤压伤综合征等为常见原因。 五、肝病 暴发性肝炎、亚急性肝坏死和肝硬化等严重肝病的全身性出血常和DIC有关。 六、其他 严重的输血、输液反应,肺原性心脏病、急性坏死性胰腺炎、急性坏死性肠炎、某些结缔组织病、药物过敏、毒蛇咬伤及中暑等都可能诱发DIC。 第二节 发病机理DIC的发病机理分下列四方面阐述(图42-1)。
图42-1 DIC发生机理 一、血管内皮损伤 细菌及其毒素、病毒及其代谢产物、抗原抗体复合物、长时间休克、缺氧及酸中毒等均可导致血管内皮损伤,使基底膜胶原纤维暴露,从而激活因子Ⅻ,继而启动内源性凝血系统;同时损伤的血管内皮可释放组织因子,激发外源性凝血系统。内、外源泉凝血系统激活的共同后果为循环内生成凝血酶,使纤维蛋白原变为纤维蛋白,即红色血栓,造成血管内凝血。此外,血管内皮广泛损伤使前列环素(PGI2)合成减少,有利于血小板聚集,形成白色血栓。 二、组织促凝物质及其他促凝物质进入循环 孕期宫腔内容物(羊水、胎盘组织、死胎等)、大量组织损伤(大面积烧伤、严重外伤及大手术等)所释放的组织因子均为强烈的组织促凝物质。肿瘤细胞、放疗及化疗后肿瘤或白血病细胞破坏时所释放的内容物,革兰阴性杆菌的内毒素及胰酶等均为促凝物质,具有组织因子的活性。上述物质都可启动外源性凝血系统。 三、血细胞大量损伤 各种原因引起的严重溶血(如血型不合的溶血性输血反应、药物过敏、自家免疫、溶血尿毒症综合征等),由于红细胞大量破坏释放红细胞素;血小板大量破坏(如急性血栓性血小板减少性紫癜、人工心脏瓣膜、药物过敏、自家免疫等)所释放的磷脂;白细胞大量破坏(如某些严重感染引起的急性粒细胞减少或缺乏)所释放的溶酶体酶。上述三种血细胞的释放物都具有强烈的促凝活性,可激活内、外源凝血系统。 四、继发性纤溶亢进 这是机体的一种保护性代偿机能。实际上在DIC初期就开始了纤溶过程。激活的因子Ⅻ、生成的凝血酶、纤维蛋白在血管壁的沉积,受损的组织或血管内皮细胞释放的纤溶酶原活化素等,都能使纤溶酶原变为纤溶酶。纤溶酶为一种蛋白分解酶,可溶解纤维蛋白。当纤溶酶浓度进一步增高时,也可溶解纤维蛋白原、因子Ⅴ、因子Ⅷ。纤维蛋白及纤维蛋白原经纤溶酶消化先后形成碎片X、Y、D、E,称之为纤维蛋白(原)降解产物(FDP)。FDP能干扰纤维蛋白单体的聚合,对抗凝血酶及影响凝血活酶的生成,干扰血小板聚集,故FDP具有强烈的抗凝作用。 继发性纤溶亢进加之大量凝血因子及血小板在DIC过程中的消耗,使血液由高凝状态逐渐转为低凝状态。 上述DIC的发病机理在一个具体病人中往往为多种原因、多种机制同时相互作用,其过程极为复杂。 下列因素常有利于DIC的发生、发展。①血浆凝血因子及血小板数增加:故孕妇分娩时易发生高凝状态,其中一部分孕妇如并发产科合并症则可导致DIC;②纤溶活性减低:如激素可抑制纤溶活性;③单核-巨噬细胞系统阻滞:长期应用肾上腺皮质激素、脾切除及肝功能障碍时该系统功能减低,循环中形成的纤维蛋白,进入循环的促凝物质及已被激活的凝血因子不能及时清除,易于发生血管内凝血;④血流淤滞:心力衰竭、应用α肾上腺能药物、巨大血管瘤等可使全身或局部血流淤滞,有利于血管内凝血的发生。 第三节 病理生理一、血栓形成及相应的脏器功能衰竭 内、外源凝血系统的激活及血小板聚集的结果是微血管内形成广泛的血栓,即为DIC的本质。微血栓形成的部位以肺、肾、肝、脑、皮肤、心及肾上腺等器官最易累及。受累的器官由于微血管内广泛血栓形成,血液灌注明显减少,必然发生功能障碍,直至功能衰竭。其中以急性肾功能衰竭最为常见,病理上可见肾小球入球动脉及毛细血管内有微血栓形成,肾小管广泛缺血、间质水肿,严重者有肾皮质坏死。急性呼吸功能衰竭也较为多见,镜检可见肺毛细血管广泛微血栓形成,伴点状出血及肺水肿,加之此时肺动-静脉短路开放,肺动脉血流未经气体交换直接经短路进入肺静脉,造成明显缺氧。肝内微血管广泛血栓形成可发生肝点状坏死、出血及肝功障碍。肾上腺皮质受累时,由于出血和坏死造成急性肾上腺皮质功能不全。 部分病例尸检时找不到微血栓,可能由于DIC晚期以纤溶为主,已将微血栓溶解;也可能由于死后微血栓已自溶。 二、微循环衰竭 DIC时发生微循环衰竭的原因为:①回心血量明显减少:微循环内广泛血栓形成使循环受阻,回心血量减少,心搏量随之减少,导致微循环灌注不足。②血管活性物质释放:因子Ⅻ及纤溶酶可使循环中的激肽释放酶原变为激肽释放酶,后者进一步使激肽原转变为缓激肽。缓激肽是一种强烈的舒张血管的活性物质,使全身小血管扩张,血浆渗出,有效循环血量减少。纤溶产生的FDP也可增加血管壁的通透性,加重血浆渗出。此外,纤维蛋白原转变为纤维蛋白过程中,裂解出的纤维蛋白肽A(FPA)及肽B(FPB)以及循环中生成的凝血酶,都可引起血管痉挛,进一步加重微循环灌注不足。③心功能障碍:心肌微血管受累可影响心肌功能,降低心排血量,甚至发生心源性休克。④出血:DIC后期以低凝状态为主时,可发生广泛的出血而进一步降低血容量。 一旦发生微循环衰竭,由于严重的组织缺氧,酸中毒及血流淤滞等可加重DIC,造成恶性循环。 三、出血 由于广泛的血管内凝血,消耗了大量的凝血因子,如纤维蛋白原、因子Ⅱ、Ⅴ、Ⅷ、Ⅻ、ⅩⅢ 同时也消耗了大量血小板;纤溶系统启动后,如发生继发性纤溶亢进,将使纤维蛋白原及因子Ⅴ、Ⅷ等进一步减少;纤溶中形成的FDP的抗凝效应无疑将加重血液的低凝状态。上述三方面病理变化的共同结果可引起严重的全身性出血。 四、微血管病性溶血 DIC时血管内形成的广泛微血栓及某些血管活性物质释放使微血管管径变窄,红细胞难以通过,或勉强通过时遭机械性损伤而发生变形、破裂,直至溶血。如溶血发生迅速,程度严重,超过骨髓代偿能力,即可产生与出血不成比例的贫血——微血管病性溶血性贫血。溶血时红细胞释放的红细胞素等促凝物质又可加重DIC。 第四节 临床表现一、与血栓形成有关的表现 血栓形成可发生在皮肤等浅表部位,也可发生在内脏。前者临床常见的有肢端、鼻尖、耳垂等部位发绀、疼痛,严重时上述部位可见坏死。常见发生于内脏的血栓形成有①肾:肾微血管内血栓形成十分常见,临床表现为少尿、无尿、恶心、呕吐,实验室检查血尿素、肌酐、钾等明显升高,血pH值降低,发生氮质血症、代谢性酸中毒及高钾血症,形成急性肾功能衰竭。凡临床上遇有原因不明的急性肾功能衰竭,应考虑到DIC的可能。②肺:肺微血管内血栓形成使肺泡渗出增加,甚至肺水肿。临床表现为气短、胸闷、紫绀,严重者可出现明显的呼吸困难及意识障碍。血气分析示PO2降低,PCO2升高。肺部X线检查可见弥散性浸润阴影。部分患者可因急性呼吸功能衰竭而死亡。③肝:肝内微血管血栓形成可表现为肝肿大、黄疸、转氨酶升高等肝功异常。肝功能损害可影响凝血因子的合成,加重出血倾向。④脑:脑微血管血栓形成及随后伴发的脑灶性出血、水肿可出现嗜睡、烦躁及意识障碍,重者可有抽搐、肢体瘫痪、昏迷。偶而可发生大血管血栓形成,脑动脉、肺动脉、肢体动脉或静脉均可累及,临床可出现上述部位类似动脉栓塞或静脉血栓形成的症状和体征。 二、休克 约有半数的病人发生休克,且大多发生在DIC早期。其临床表现和其他原因引起的休克基本一致,但DIC引起的休克多甚顽固,常规的抗休克治疗往往难以奏效。临床上遇有原因不明的顽固性休克,需想到DIC的可能。 三、出血 出血可见于大部分DIC病人,且多数出现在凝血因子、血小板已大量消耗的低凝期,如已进入纤溶亢进期,出血倾向更为明显。出血的特征为皮肤大片深紫色瘀斑及注射部位渗血,特别是以注射点为中心的出血性斑丘疹较为特殊。切口渗血不止和血不凝,分娩和产后出血不止也颇为多见。上述类型的出血往往是DIC的信号,应引起临床医生的警惕。此外,DIC时也可发生鼻衄、牙龈出血、咯血、呕血、便血及尿血,如发生颅内出血可迅速致死。遇有不易用原发病解释的、突然发生的多部位出血,要考虑DIC的可能。 必须指出,在DIC早期的高凝阶段可无出血症状,如此时即进行积极治疗,则整个病程中可始终无出血表现;某些起病急骤的重症DIC,可因顽固性休克或重要脏器功能衰竭而迅速死亡,也可无出血症状;少数亚临床型患者当然更无出血症状。故出血并非是诊断DIC的必不可少的条件。 四、溶血与贫血 微血管病性溶血可见于部分DIC患者。临床表现为黄疸及与出血程度不相平行的贫血。实验室检查示血间接胆红素增高,血红蛋白下降及网织红细胞升高。更为有意义的是周围血涂片上出现红细胞片和变形红细胞,若超过红细胞总数的2%,即有实验室诊断意义。此外,仅有黄疸而无贫血时,需和DIC所致的肝损害及原有的肝胆疾病相鉴别。部分病人贫血和溶血无关,可能和并存的出血或原发病有关。 DIC是一种由多种疾病引起的中间病理过程。病情的轻重缓急又不一致,因此不同的病人临床表现颇为悬殊。但一般急性DIC至少会有两种临床表现:在发病早期的高凝阶段,以休克及血栓形成引起脏器功能障碍为主要表现;在凝血因子、血小板消耗后及纤溶亢进期,出血常成为突出的问题。亚急性和慢性DIC主要表现为出血,休克及脏器功能障碍较少见,部分慢性DIC可无症状,仅通过实验室检查才证实,故又称之为亚临床型。 第五节 实验室检查一、血小板质与量的改变 (一)血小板计数 DIC时血小板明显减少者占90%以上,有人认为若血小板数正常,DIC的诊断几乎难于成立。故此项简单的实验室检查具有很大的实用价值。必须强调指出,动态观察血小板计数更有意义。凡有可能发生DIC的病人,应立即进行血小板计数,为以后的变化作对照。因为某些患者的血小板数在正常值的高限,发生DIC后虽有明显下降,但仍在正常值的低限以上而造成判断错误。应该注意的是白血病、肝病患者的血小板数在发生DIC前,已明显减少,因此这一指标失去了判断意义。 (二)血小板激活的分子标志的测定 近年来研究发现,血管内皮损伤、免疫复合物、凝血酶等可刺激和激活血小板,并释放激活物质,如β血栓球蛋白(β-TG)、血小板第4因子(PF4)、血栓素A2和B2(TXA2、TXB2)等,称之为血小板激活的分子标志。目前临床已可应用放射免疫法测定β-TG、PF4和TXB2,以此作为体内高凝状态的敏感指标,DIC时均有明显的升高。血浆正常值,β-TG为20~40μg/L,PF4为10~20μg/L,TXB2为0~5ng/L。 二、反映凝血因子消耗的检查 (一)凝血时间 可反映内源性凝血过程中各凝血因子的综合水平。可选用试管法和复钙法,玻片法影响因素甚多,已无使用价值。在DIC早期的高凝阶段,凝血时间可明显缩短,有时在抽血过程中血液即迅速凝固,此对诊断早期DIC有很大价值。随着凝血因子的消耗及纤溶亢进,凝血时间逐渐延长。 (二)激活的部分凝血活酶时间(APTT) 也反映内源性凝血过程中各凝血因子的综合水平。白陶土部分凝血活酶时间(KPTT)的意义和APTT相似,DIC时大部分有不同程度的延长。在DIC早期APTT和KPTT也均可缩短。 (三)凝血酶原时间(PT) 反映外源性凝血过程中各凝血因子的综合水平。DIC时90%以上有不同程度的延长,但部分病例早期可正常,甚至缩短。 (四)纤维蛋白原 DIC早期常正常,部分亚急性或慢性DIC患者纤维蛋白原的消耗和合成可大致平衡,无明显减少。故只有一部分DIC病人降低,不是一个敏感的指标,尤其不能用于早期诊断。 (五)因子Ⅷ测定 DIC时因子Ⅷ中的凝血活性部分,即Ⅷ:C常明显降低,而因子Ⅷ抗原部分,即VWF:Ag常正常,甚或升高,故Ⅷ:C/VWF:Ag比值明显降低。 三、反映循环中有凝血酶作用于纤维蛋白原的检查 内、外源凝血系统激活的共同结果是在循环中形成凝血活酶,使凝血酶原变为凝血酶,随后凝血酶即作用于纤维蛋白原,形成纤维蛋白单体并先后释放出FPA和FPB。如能从循环中检出FPA或FPB以及检出纤维蛋白单体,则可有力地证实已有血管内凝血。目前已能用放射免疫法测定FPA和FPB。已普遍使用的副凝试验可检出纤维蛋白单体,其原理为纤维蛋白单体遇早期FDP碎片X可结合成可溶性复合物,如加入鱼精蛋白,复合物可迅速析出纤维蛋白单体,聚合为絮状物。这种不经凝血酶的作用而发生的凝聚现象称为“副凝”。在血浆中加入鱼精蛋白检测有无纤维蛋白单体的试验即血浆鱼精蛋白副凝试验(plasma protamine paracoagulation 3P试验)。DIC晚期由于纤维蛋白原大量消耗,纤维蛋白单体失去来源,同时血浆中以晚期FDP碎片Y、D、E为主,碎片X极少,故3P试验呈阴性。此外,虽3P试验在DIC早期较为敏感,但凡有血管内凝血,而不一定是DIC,3P试验均可阳性,故其特异性较差。 测定出循环中有纤维蛋白单体或纤维蛋白肽A、B存在,表示已有凝血酶生成,目前尚不能直接从循环中测定凝血酶,但已知凝血酶原在凝血活酶作用下首先分裂出碎片1、2,生成中间体Ⅱ,中间体Ⅱ再经凝血活酶作用生成凝血酶。故如从循环中测得碎片1、2,实际上反映了循环中有凝血活酶生成,同时已形成凝血酶,提示血管内凝血已开始,据此可用于诊断DIC的存在。目前已可用放射免疫法等测定之。 四、反映继发性纤溶亢进的检查 局部纤溶和全身性纤溶亢进时都可从血浆中检出FDP,上述的3P试验除证实循环中存在纤维蛋白单体外,一般也可间接反映有FDP存在。目前常用的直接检测循环中FDP的方法如下。 (一)葡萄球菌猬集试验 含有FDP碎片X的血浆可使凝固酶阴性的金黄色葡萄球菌(Newmen D2株)猬集,可根据猬集的程度来推测FDP的含量。 (二)FDP免疫测定 目前应用较多的有鞣酸红细胞血凝抑制试验及乳胶颗粒凝集试验。 (三)凝血酶时间 如肝素治疗前测定可反映血浆纤维蛋白原和FDP水平;如纤维蛋白原水平正常或测定时加入一定量纤维蛋白原于受检血浆中,则可间接反映FDP水平。 五、测定有无全身性纤溶亢进的检查 (一)优球蛋白溶解时间 优球蛋白是血浆在酸性环境中可析出的蛋白质成分,包括纤维蛋白原、纤溶酶原及其活化素,但不含纤溶抑制物。使上述蛋白溶解后加入凝血酶或钙即生成纤维蛋白凝块,此时含在凝块中的纤溶酶原被其活化素激活成纤溶酶,在37℃下观察凝块的溶解时间可间接了解全身性纤溶活性。正常应大于90min,DIC时明显缩短。本试验操作简单,1~2h可出结果,但阳性率仅30%~40%,一般在DIC晚期才有阳性结果,因此不能用于早期诊断。 (二)纤溶酶原定量测定 正常血浆中含有丰富的纤溶酶原,DIC时被活化素活化,纤溶酶原转变成纤溶酶,含量明显降低。受检血浆加入活化素(链激酶)使纤溶酶原变为纤溶酶,再以酷氨酸为底物测定其纤溶活性,正常值为0.7~1.2g/L。 (三)肽段β1~42及β15~42测定 纤溶酶作用于纤维蛋白可释放出肽段β1~42及β15~42,纤溶酶作用于纤维蛋白原,则释出肽段β1~42及β1~118。故如血浆中β1~42及β15~42等含量增加可反映纤溶活性增强。有人提出如单纯β1~42、β15~42增多,而无FPA、FPB增多则为原发性纤溶,如两类物质同时增加则为DIC伴发的继发性纤溶亢进,据此可鉴别原发性纤溶和DIC。 第六节 诊断和鉴别诊断10余年来国内外先后制定了不同的DIC诊断标准,如著名的Colman诊断标准曾被广泛采用,但只有实验室指标,缺乏原发病及临床方面的标准,仍失之全面,根据此标准易将非DIC误诊为DIC。国内在1982年的全国血栓与止血会议上制定的诊断标准,经几年的试用证明基本上适合我国的国情。1986年首届中华血液病学会全国血栓与止血学术会议对1982年诊断标准中的实验室检查部分作了部分修正,使之更适用于我国的临床实际。现附该诊断标准于后。 (一)存在易于引起DIC的基础疾病 (二)有下列两项以上临床表现 ①多发性出血倾向;②不易用原发病解释的微循环衰竭或休克;③多发性微血管栓塞症状、体征,如皮肤、皮下、粘膜栓塞坏死,及早期出现的肾、肺、脑等脏器功能不全;④抗凝治疗有效。 (三)实验检查有下列三项以上异常 ①血小板低于100×109/L或呈进行性下降(肝病DIC低于50×109/L)。②纤维蛋白原低于1.5g/L或进行性下降,或高于4g/L(肝病DIC低于1g/L)。③3P试验阳性或FDP高于200mg/L(肝病DIC高于600mg/L)。④凝血酶原时间缩短或延长3s以上,或呈动态性变化,或APTT缩短或延长10s以上。⑤优球蛋白溶解时间缩短,或纤溶酶原降低。⑥疑难、特殊病例应有下列1项以上实验异常:因子Ⅷ:C降低,VMF:Ag升高,Ⅷ:C/VWF:Ag比值降低;AT-Ⅲ含量及活性减低;血浆β-TG或TXB2升高;血浆纤维蛋白肽A(FPA)升高或纤维蛋白原转换率增速;血栓试验阳性。 最易与DIC混淆的疾病是伴有全身性出血的重症肝病,因为重症肝病可因凝血因子合成减少及可能同时存在的血小板减少而发生多部位的出血。但重症肝病也可诱发DIC。目前要将两者清楚地加以鉴别尚有许多困难,下列几点更倾向于DIC的存在,而非由于肝病本身所致的出血。①突然发生的休克;②有皮肤、肺等脏器的微血管内血栓形成的有关临床表现;③Ⅷ:C/VWF:Ag比值降低(单纯肝病时,Ⅷ:C及VWF:Ag可升高或正常,比值不变);④3P试验阳性;⑤FPA、FPB升高;⑥血小板激活的分子标志如β-TG、PF4及TXB2升高。 第七节 治疗一、病因治疗 及时去除病因是治疗成败的关键。临床经验证明,凡是病因能迅速去除或控制的DIC,预后较好,如部分产科意外诱发的DIC,往往在胎儿及胎盘娩出后,未经抗凝治疗即获痊愈;某些感染触发的DIC,经积极控制感染、纠正休克、水电解质及酸碱平衡后,DIC即可消失。相反,多数恶性肿瘤或白血病引起的DIC虽使用肝素及其他多种措施,DIC仍难以控制,或仅获暂时效果,不久又再度恶化。 二、抗凝治疗 (一)肝素的应用 肝素抗凝的药理机制是肝素与AT-Ⅲ首先结合,使AT-Ⅲ构型改变,活性大大增加,继而灭活凝血酶及激活的因子Ⅹ。故肝素的抗凝作用在一定程度上受到体内的AT-Ⅲ水平和活性的影响。 近年来国内、外某些作者对肝素的应用提出异议,有报告肝素治疗组的病死率并不低于非肝素治疗组;一部分DIC患者尸检时无微血栓形成的证据,认为肝素治疗无益,甚至会加重出血。我们自己的尸检材料和临床治疗结果表明,DIC的基本病理变化仍是广泛的血管内凝血,临床应用肝素在部分病例中确有疗效,因此肝素仍应作为治疗DIC的一种有效措施供临床谨慎使用。部分病例肝素治疗失败,可能和以下因素有关。①原发病太重或DIC来势过猛,肝素未发挥作用前患者就因休克或重要脏器功能衰竭而死亡,因为肝素只能阻止血管内凝血的进展,对已形成的血栓无清除作用;②使用时机掌握不当,如DIC已进入纤溶亢进期,血栓形成不是主要矛盾,此时单独使用肝素反可加重出血;③酸中毒未及时纠正,可影响肝素的活性;④患者血浆中AT-Ⅲ含量过低,或PF4水平过高;⑤剂量过小或超量使用。 鉴于应用肝素有可能加重出血的弊端,必须严格掌握适应证;①基本病因短期内不能去除的严重急性DIC,尤其是感染所致者;②需补充血小板、凝血因子或使用纤溶抑制剂时,但又不能肯定体内凝血过程是否已中止,可同时或提前使用肝素;③慢性、亚急性DIC,肝素疗效较好,值得选用。在应用肝素的同时,应采取综合治疗措施,为肝素治疗创造良好的条件。已有颅内出血及DIC晚期以纤溶亢进为主时禁用肝素。肝病引起的DIC、有血管损伤或新鲜创面和切口的病人、肺结核空洞和溃疡病患者应慎用。 肝素的剂量应因人而异。一般首次用量为0.5~1mg/kg,每4~6h给一次维持量,维持量一般为0.25~0.5mg/kg。具体应根据试管法凝血时间的测定来监护肝素用量,使凝血时间控制在20~30min,如小于20min,可酌情加量;大于30min,应及时减量或停用。同时严密观察临床病情进展和有无出血加重的倾向。我们在实际应用中往往选用较上述更小的剂量而奏效。急性DIC一般需持续治疗3~5天,当临床上出血基本停止、休克纠正、急性肾功能衰竭等血栓形成表现得以恢复,即可开始减量,2~3天内完全停用。实验室检查结果也可作为减量和停药的参考。如病因尚未去除,应适当延长使用时间,停用后必须密切追查,注意有无复发。慢性和亚急性DIC一般每12~24h给药一次即可,疗程往往较长,根据出血好转和实验室检查结果逐渐减量和停药。 (二)血小板聚集抑制剂 血小板聚集形成白色血栓只是DIC的一个组成部分,因此血小板聚集抑制剂难以逆转整个DIC过程,一般应和肝素同时使用。如短期内病因能去除的轻型DIC及DIC基本控制,已停用肝素的患者也可单独应用。 常用的血小板聚集抑制剂为潘生丁,它通过抑制血小板内磷酸二酯酶,提高血小板环磷酸腺苷的浓度而抑制血小板聚集。潘生丁同时通过抑制血小板TXA2合成酶,阻止TXA2合成,从而减弱血小板聚集,影响血小板释放反应和血管收缩。潘生丁剂量为每日400~800mg,静脉滴注。本药副作用小,使用安全。 低分子右旋糖酐也有抑制血小板聚集的作用,同时具有扩充血容量、降低血液粘稠度、保护血管壁的光滑完整、阻止红细胞聚集等作用。每日用量为500~1500ml,静脉滴注。 (三)抗凝血酶Ⅲ 当患者体内AT-Ⅲ水平明显低下时,可影响肝素的抗凝作用,此时如同时补充AT-Ⅲ,可取得满意的疗效。 三、溶栓治疗 在血管内凝血启动的同时,体内即开始了纤溶过程,这是机体为维持微循环畅通的一种保护机能,所以一般无需溶栓治疗。但当微血栓所致的顽固性休克和(或)重要脏器功能衰竭,而包括肝素在内的各种治疗无效时,值得试用纤溶激活剂。纤溶激活剂使纤溶酶原转变为纤溶酶,溶解已形成的血栓,疏通微循环,恢复组织灌注及重要生命器官的功能。 以往常用的溶栓药物为链激酶和尿激酶。链激酶有引起过敏反应及易抗药的缺点,目前,已很少应用。尿激酶有30%的患者发生程度不一的出血性并发症,因此剂量必须个体化,并应以凝血酶时间及FDP测定来监护。一般每日用量为20万~40万u,静脉滴注。 组织纤溶酶原激活剂(tissue-typeplasmogen activator,t-PA)对纤维蛋白具有高度的亲和性,其对纤溶酶原的激活在纤维蛋白表面进行,而对循环中的纤溶酶原及凝血因子无影响,所以大大减少了出血性并发症;同时t-PA无变态反应,故远较链激酶和尿激酶安全,目前已开始应用于临床治疗各种血栓栓塞性疾病。剂量为1000u/(kg·次)。当DIC已进入低凝阶段,甚至以纤溶为主时,理应禁用。 四、纤溶抑制剂的应用 纤溶抑制剂可抑制纤溶酶原激活剂的形成,从而使纤溶酶生成减少,降低机体的纤溶活性,大剂量时尚可直接灭活纤溶酶。纤溶抑制剂在DIC早期的高凝阶段忌用,因可加重微血管内的血栓形成,导致DIC恶化。故纤溶抑制剂只适用于DIC的消耗性低凝血期及继发性纤溶亢进期,如此时不能肯定血管内凝血是否已中止,应与肝素合用。 常用制剂有①抗血纤溶芳酸(PAMBA),又名对羧基苄胺,用量为每日400~800mg,静脉滴注;②凝血酸,又名止血环酸,每日500~1000mg,静脉滴注;③抑肽酶,除抑制纤溶外尚能抑制凝血活酶生成及对抗因子X,故可阻止血管内凝血发展,剂量为每日8万~10万u,静脉滴注。 五、血小板及凝血因子的补充 DIC时大量血小板及凝血因子在微血管内血栓形成过程中被消耗,因此,对有明显出血倾向及需手术治疗的患者。应在病因治疗和充分抗凝治疗的基础上补充适量的血小板和凝血因子,一般应同时给予肝素治疗。必须指出,贮存1周以上的库血含血小板及凝血因子很少,加之血细胞破坏后可释放出各种促凝及纤溶物质,故不宜应用。无贫血的病人,原则上不应输全血,输新鲜血浆即可,其中也含有较多的血小板。有时需补充血小板悬液,1个单位血小板(含1×1011血小板)约可使血小板数增加10×109/L左右。纤维蛋白原应慎用,因其传播肝炎的可能性较输血浆高32倍以上。 六、明上腺皮质激素的应用 在DIC时是否用尚有争论。它具有抗炎、抗休克、抗过敏及减低血管通透性等作用,因而有利于改善微血管灌注,增加机体抗内毒素能力及止血功能。在华-佛综合征时尚有替代治疗的效能。但另一方面它保护溶酶体膜,纤溶酶原不易激活,一定程度上抑制了纤溶;长期应用可阻滞单核-巨噬细胞系统,阻碍纤维蛋白及被激活的凝血因子的清除,故可加重DIC。鉴于上述原因,在内毒素休克,急性肾上腺皮质功能衰竭综合征、出血倾向明显及DIC晚期以纤溶为主时,可短期应用,其他情况下应慎重。 对在急诊中已确诊而急需治疗的DIC患者,可根据具体情况给予相应的紧急处理。处于高凝期的病人首选肝素;已进入低凝期伴明显出血倾向者应补充凝血因子和血小板,也可根据实验室检查结果酌情应用纤溶抑制剂;对尚不能确定血管内凝血是否已中止者,则应同时加用小剂量肝素治疗。总之,高度个体化是治疗DIC的基本原则。 (单渊东 张之南) 参考文献[1] 邓家栋主编:临床血液学,上海科学技术出版社,上海,1985 [2]沈迪、宋善俊主编:弥散性血管内凝血,上海科学技术出版社,上海,1985 [3] 陈娟:DIC的若干进展。国外医学内科学分册1984;11:234 [4]Nossel HL:Relativeproteolysis of the fibrinogen B Chain by thrombin and plasmin as a determinentof thrombosis. Nature 1981;291:165 [5]Feinstein DI: Diagnosis and management of DIC:The role of heparin therapy.Blood1982;60:284 [6]Colman RW:DIC-An approach review.Am J Med 1972;52:679 [7]单渊东等:播散性血管内凝血的诊断和治疗。中华内科杂志。1983:22:512 第43章 急诊的输血问题输血是急救治疗中重要组成部分之一。由于合理而科学地使用血液成分,可使一些危重患者免于死亡。急诊工作者应了解什么情况下应立即输血,各种血液成品和制品的特点,知道如何恰当地选择灌注各种血液制品,及时发现和处理常见的输血反应,以及在特殊病情中如何掌握输血问题。 第一节 失血时血液动力学的变化失血是指血细胞与血浆丢失。有的疾病是以血细胞丢失为主,有的则是血浆丧失为突出,更多的是两者同时失却。在急诊中以创伤、烧伤为最常见的失血病因,其次是消化道出血、妇产科病理性失血,较少见的为血友病及其他出血性疾病等引起的出血。 由于出血的速度、量与机体素质——生理代偿限度的差异,临床表现可有很大不同。轻者仅失去全血容量的10%~13%,并无不适感觉。若原有缺陷如严重贫血与心肌损害则对急性失血之代偿可迅速达到极限。与全血丧失相比,患者对失血浆耐忍性较佳。但失血的共同特点为血容量不足引起血液动力学改变。 在血管内流动之血液,以体重为70kg的成年男性为例,约为4.5~5.0L,红细胞压积45%。其中65%~75%分布在静脉系统内;动脉系内约为11%~20%,余者在毛细血管床及细胞周围。可见静脉系具有极强的代偿能力。当出血量不超过1000ml时,可通过静脉系的适当收缩作用,使血容量在短期内无多大改变。另一方面,组织内液、细胞内液、血管内液三者之间保持着动态平衡。当血管内液急剧下降,即出血量为总血容量的15%时,细胞内液通过组织内液进入血管内液,往往经24h之后又达到新的平衡。此时发生血液稀释,血细胞压积降低10%,这也是出血初期的一种代偿,又称之为“自体输血”。若能及时止血,经36h后,血容量可恢复正常。当上述液体之移动不能使血容量恢复时,机体利用压力感受器反射性引起外周血管收缩,心脏血管扩张,血流重新分布:皮肤、骨骼肌、肾、内脏血流下降而保证心脏、脑等重要脏器之血容量。由于收缩后外周血管阻力增加,迫使心率加快、心肌收缩力加强以维持足够的输血量,因此血压仍正常或稍高。只有当心输出量降低25%时,血压才开始下降7%。当失血量为20%时,心输出量降低45%,血压降低15%。因而失血初期,血压的变动并不能正确估计失血的程度。 若失血未能控制或血容量未恢复,毛细静脉扩约肌收缩,组织缺氧,血管渗透值增加,血液粘稠度增高,使红细胞凝集性增加。血液淤滞更助长了静脉回流阻力,心搏出量更为下降,使组织缺氧,而此举又使细胞受损,导致细胞膜的钠泵失控,细胞外钠离子与氯离子进入细胞内,同时带进相应细胞外液,造成细胞内液积聚。机体为保持平衡又迫使血管内液外流,其结果又使心输出量急剧下降、血压减低,组织灌注更差。无氧酵解加速,酸性产物大量积聚形成酸中毒,毛细血管通透性增高,血管内失液加重。如此恶性循环,最终导致不可逆改变。 临床人员就应尽可能及时地抓住患者自身代偿期短暂过程,尽早恢复血容量,纠正组织缺氧,阻断恶性循环,是失血性休克治疗成功的关键。 第二节 治疗失血所用血液制品及其他制剂的特点一、治疗全血或血浆丢失的基本目标 基本目标为①阻止继续丢失;②恢复并维持血容量以保证组织灌流;③保证血循环有足够的携氧能力。 不同病情,此三项目标有不同侧重点。出血是造成低血容量主要原因,因此必须及早地迅速止血,而休克是出血的结果,只有纠正休克才能维持生命,并为止血提供治疗时间。一般情况下,此三项同时进行。若病人休克不重,在抗休克同时,治疗重点在止血;反之,休克严重,并可危及生命时,应以迅速恢复血容量为重点,并兼顾止血。 (一)止血 视其病因而定。一般有手术止血与非手术止血两种。对于由于凝血因子缺陷或减少所致出血,应输注相应凝血因子,临床常用的有新鲜冰冻血浆、血浆冷沉淀物、纯化Ⅷ因子(抗血友病球蛋白)、纤维蛋白原及凝血酶原复合物等血浆制品及浓集血小板,分别用于治疗缺乏这些成分引起的出血。 (二)恢复血容量 用以恢复血容量的制剂甚多,以下分述较常用者。 1.晶体溶液 包括电解质溶液,常见的为等渗盐水、乳酸钠林格液、碳酸氢钠林格液(后两者又称平衡液)。等渗盐水在体内存留时由于其含氯量高于血浆的50%,大剂量使用可致高氯血症反加重酸中毒。乳酸钠林格液的电解质含量与血浆相似,且输入后1/3留在血管内扩充血容量,2/3补充细胞外液,故可恢复血容量,改善内环境,降低血液粘稠性,疏通毛细血管灌注,从而纠正酸中毒,防止肾功能衰竭,维持肾细胞正常功能,又可抑制抗利尿激素和醛固酮的分泌,同时也补充了钠盐,故该制剂已是目前主要扩容剂。但若有肝功能异常、严重血容量不足、长时期(超过5h)休克和婴儿血容量低者,因有影响乳酸代谢因素,故宜改用碳酸氢钠格林液。 2.右旋糖酐 是一种长链分子葡萄糖。根据分子量可分为超低分子量、低分子量、中分子量及高分子量四种。临床用于扩容者以6%中分子量与低分子量为多。其特点是输入后,可疏通血管内淤滞的红细胞,增加组织内灌注量,促使静脉回心血量增加,中心静脉压上升,末梢血管阻力下降,循环时间缩短,心搏出量增加,心与脑血流增多;且能抑制细胞代谢,降低组织耗氧量。但排泄较快,维持胶体渗透压及扩充血容量效果短暂;在肾血流量明显减少时可产生不可逆性肾小管阻塞。大量输用时(30ml/kg体重)可出现凝血机制障碍。据统计,有出血倾向者约为30%。另在体外有使红细胞产生自凝现象,影响血型确定与交叉配血试验,因此必须在输用前抽取血标本。鉴于上述缺点,本制品常在输电解质液基础上适量输注。 3.干血浆 混合人血浆的冻干沉淀物,再经真空升华去水制成干燥剂,内含5.5~6%蛋白质。临用时,用相当于原血浆容积的0.1%枸橼酸液溶解。在特殊情况下可用注射用水、5%葡萄糖液或生理盐水溶解。此溶解剂pH大于9,大量使用不利于保持机体酸碱平衡。应于3h内输完,以防加溶液时可能带入的细菌继续生长。另因系ABO血型混合,可使受用者,尤其是AB型血型患者的红细胞发生溶血。此制品已逐渐被淘汰。 4.新鲜冰冻血浆 在采集全血6h内取自1~2个供血者的血浆,迅速低温冰冻。它含有全部凝血因子,主要用于补充凝血因子。也作扩容剂。 5.血浆蛋白溶液 亦由大量人血浆制得,蛋白质含量为4.5%~5%,其中92%~97%为白蛋白,其余为球蛋白。 6.全血 是未分离的血液,内含红细胞、白细胞、血小板及血浆。一般在枸橼酸盐葡萄糖(ACD)或枸橼酸盐磷酸盐葡萄糖(CDD)液中保存。但血液在储存中可发生一系列变化(详见大量输血反应),因此特殊情况下应采用新鲜血。所谓新鲜血的标准不一,通常是指采血后6h、24h、3天到5天内的ACD血。肝素血是另一种新鲜血,在特殊情况下采用,应于采血后24h内输完。输血前必须进行血型鉴定与交叉配血试验,输血应在ABO及Rh血型相同个体间进行。 (三)用于恢复红细胞携氧能力的制剂 1.浓集红细胞 新鲜全血分离后移去血浆即得。根据移动血浆之多少,可分成不同浓度的红细胞,其中以红细胞压积为70%者最佳。本品含有原血中大部分白细胞及血小板。 2.冰冻红细胞 浓集红细胞经液氮低温冰冻,可保存数年。输用前需融化、洗涤、重新制成悬液。常用于稀有血型、有严重输血反应史者。 3.洗涤红细胞 浓集红细胞,用生理盐水洗涤数次,再配成悬液。用于有输血反应史、某些血液病及免疫性疾病患者。 4.全血 见上述。 第三节 输血途径一般情况下输血都经静脉输入。但在急性大量出血后、休克严重或濒于死亡时,毛细血管已萎陷,输入静脉的血液进入肺循环、排入静脉系统中,多量输用可引起右心衰竭。因此宜采用动脉灌注法,以便迅速增加有效循环血量,改善冠脉血流量、增强心搏出量。一般认为收缩压在8kPa(60mmHg)时可考虑应用,而在5.33kPa(40mmHg)时则是绝对适应证。动脉灌注的途径很多,最简单而常用的途径为股动脉穿刺加压输入法;而最可靠的方法是股动脉切开,心导管插入主动脉弓处行“中心灌注”。其他还有桡动脉切开输入。在施行动脉灌注时,动脉内输注压力,开始时为6.67~8.0kPa(50~60mmHg),以后再加压至20.0~26.7kPa(150~200mmHg)。不宜过高,以防引起内脏血管破裂。输注速度以100ml/min左右为好。输注血量以400~500ml即够。而输用之血液以室温或37℃较合适,过低则引起动脉痉挛。待血压及血液量复苏后应改用静脉输血。 第四节 输血用量及各种制剂的选择急诊中输血用量及各种制剂的选择并无固定公式,主要取决于病人血容量丢失程度与速度及其对治疗的反应。失血量估计有时是较困难的,特别是严重创伤、多发创伤及闭合创伤时,而血压、血红蛋白及红细胞压积在失血初期并不能如实反映失血量。因而必须严密观察,应以需要多少就补多少为原则,既需早期而有效地纠正低血容量,也需避免发生心力衰竭和肺水肿,随时调整速度与用量。 一、失血量约占总血量20%(1000ml)以下 可单用电解质溶液来恢复血容量,不必输血。 二、失血量约为总血容量的20%~40% 或原有贫血者,则首先应用电解质溶液、胶体液(血浆或右旋醣酐)使其血容量恢复后,输用浓集红细胞。红细胞用量可按每输4ml红细胞压积60%的浓集的红细胞可使血红蛋白上升10g/L来估计。若用全血,则按每输500ml全血增加血红蛋白8~12g/L来计算。要求其最终血红蛋白在100~110g/L左右(红细胞压积达30%以上)。电解质溶液、胶体液与血液使用量之比例为3:1:0.5。 三、若出血量超过40% 均伴有休克症状。此时机体已处于缺氧状态,酸中毒、血液淤滞与浓缩已成为主要矛盾,必须要用5%碳酸氢钠溶液及晶体液快速推入(例如可用3000ml电解质液,1000ml6%右旋糖酐,400ml5%白蛋白液或血浆)扩充血容量以补充细胞外液,在此基础上输用2~4单位浓集红细胞(450ml全血中所分离的红细胞为1单位),或全血1000ml。其电解质溶液、胶体液及血液用量之比为3:1:1。 四、血容量减少80%~90%的特大出血 此时常伴有明显凝血因子损失,血小板减少70%或更多。除用晶体液、胶体液扩容外,每失400ml血量,就应输用1单位红细胞与200ml血浆,按我国现状输用500ml新鲜全血更为现实,必要时还须加用浓集血小板。其电解质液、胶体液及血液用量之比为3:1:1.5~2或以上。 至于输血速度可根据血压变动粗略地计算:当血压为12.0kPa(90mmHg)时,1h内可输血500ml,10.7kPa(80mmHg)时可为1000ml,8.0kPa(60mmHg)时可达1500ml,需加压输血时,每分可达100ml。 输血、输液已够,血容量已恢复的指标是血压上升,皮肤温暖、红润,周围静脉充盈良好,尿量每小时增至30~50ml,血细胞压积接近正常。但有时在已输用较多液体与血液,且能确定无进一步出血情况下,血压仍未上升时,要肯定是过量还是不足,应以中心静脉压作为参考。 表43-1 血压、中心静脉压及输血、输液量之关系
此表摘自黎鳌等主编:创伤治疗学。人民卫生出版社,1980。 表43-1的第3种情况用毒毛旋花甙K或异丙基肾上腺素等药物治疗后,若血压上升,表明输液量已够;反之,则说明液量未达到要求,仍需输液、输血。单纯根据中心静脉压调节输液量仍不完善,因其不能反映左心室负荷,临床上可见到部分患者已出现肺水肿,但其中心静脉压并未上升现象,故有条件时,应同时测定肺动脉压或毛细血管楔压。 第五节 急诊时需输血治疗的几种主要病症一、创伤 各种机械性与损伤性创伤所致急性出血,原则上首先控制出血。但为了急救,也要争取在手术前输血,以便立即改善急性贫血状况,提高对手术的耐受性。有严重血管损伤或内脏破裂,如腹部大血管创伤、骨盆骨折合并脏器破裂、女性生殖器创伤等,均合并有大出血,常致病人迅速休克,故入院急诊时,首要任务是抗休克。 (一)以最快速度建立输血、输液通道 尽可能在上肢与颈部,最好在上腔静脉插管,既可保证输液、输血速度,又可测中心静脉压,也可避免输入的液体在未入心脏前于手术野中流失。立即抽取血标本送作血型鉴定与交叉配血试验。 (二)快速推入平衡溶液及其他扩容剂 使血压上升,等待输血。 (三)大量、快速或加压输血 输血量一般较大(3000~9000ml),特别在开初几小时内,其速度可达100ml/min。 (四)在输血同时应作有关检查 如X线摄片、腹腔穿刺等,一旦明确出血部位,立刻进行止血措施,如结扎血管、修补组织或切除损伤器官或手术探查止血。 (五)留置导尿管 记录每小时尿量,检查尿液,包括pH值、潜血。 (六)止血剂应用 必要时应用强心剂与利尿剂。 (七)大量输血应注意 ①不可能全部应用新鲜血,在绝大多数场合是用库存血,而库存血中血细胞与血浆成分均发生质与量的变化。因此,在运用过程中必须进行血液成分的合理组合才能达到预期目的。②可能会出现各种不良反应。为此,随时检测受血者的血小板计数、血浆中游离血红蛋白、钾、钠、氯、钙、血气分析,心电图等(见后)。 二、产科的大出血疾病 包括妊娠子宫破裂、异位妊娠、流产、胎盘性出血(前置胎盘、胎盘早期剥离)及产后出血等,为产科中极其险恶的疾病,如抢救不及时,往往致母婴双亡。由于妊娠妇女的血容量高于正常人,尤其在妊娠后期,可增加30%,故对出血有较大耐受性。因此孕妇常在大量出血后才出现症状,这在抢救中,估计出血量时应注意此特点。另对胎儿而言,若在产前出血量超过1000ml,病死率增加一倍。故及早诊断、尽快输血、补液及迅速手术为治疗三大原则。 又由于妊娠后,尤其是多次妊娠后,孕妇血清中可有同种异型血型抗体,若输入具有相应抗原的血液时,可能会引起溶血性输血反应,使原发病恶化。因而在输血前尽可能作有关不全抗体的检测,根据其结果选择适用制品。在等待输血时期内,应大量补液。若情况万分紧急,无法再等待时,可输用O型而抗A、抗B凝集素阴性或滴度最弱的血液,并且最好是Rh阴血之全血1000ml。若无此条件时,可用O型浓集红细胞2~4u,再加用适量血浆。 三、上消化道出血 (一)胃及12指肠溃疡出血 当出血量不多时,除应用各种止血措施外,可予平衡液或中分子右旋醣酐。但若出血量多,红细胞压积少于30%,或患者年龄较大,可予全血或浓集红细胞,以使血红蛋白达到100~110g/L为宜。一般经过上述处理后出血停止,血压上升,心率减慢。但若输血总量已达1000ml以上,症状并无改善,或上升之血压在停止输血后又下降时,应考虑手术治疗。 (二)肝硬化食管、胃底静脉曲张破裂出血 出血量较大,一般常在1000ml以上。由于本病患者肝功能不良,代谢功能降低,对缺血耐受性较差,常可由于血容量减少,长时间缺氧而导致肝功能进一步恶化而诱发肝性脑病。故应加速输血、补液,纠正休克,同时积极配合止血措施。一般血红蛋白在80g/L以上时,首先补给碳酸氢钠林格液或5%葡萄糖生理盐水,血压不能维持时,应加用中分子右旋醣酐500~1000ml。若患者有水肿或有腹水,应限止钠盐输入,改用干冻血浆或白蛋白液,以纠正低蛋白血症。若当时血红蛋白在80g/L以下,应予输血。 输血应注意①由于肝功能不全及脾功能亢进,凝血机制多有缺陷,如血小板数低下,凝血酶原、第Ⅴ因子、第Ⅶ因子、纤维蛋白原含量降低,因而输新鲜全血最为适宜(以采血后24h内新鲜血为佳)。②若无新鲜全血,可用浓集红细胞加新鲜冰冻血浆。③若病情紧急,一时无新鲜血时,只能用库存血。为防止枸橼酸中毒及低钙血症、出血倾向、血氨剧增诱发肝昏迷,每输1000ml血,应检测一次血钙、血小板计数、凝血酶原及部分凝血酶原时间、血氨含量。根据其结果酌情加用新鲜全血、浓集血小板、钙剂、碳酸氢钠及谷氨酸或精氨酸。④输血用量以达到血红蛋白维持在120~140g/L较好,为的是若在数日内再次出血,再用晶体或胶体液恢复血容量时有较好耐受性。 四、弥散性血管内凝血(DIC) 是一种多种原因引起的临床综合征,也是许多疾病的一个共同的中间过程(处理方法参看第42章)。 五、急性溶血 各种原因引起的红细胞在血管内大量破坏,起病急、病情发展快者常需紧急处理。因其溶血机理不同,处理上也不尽相同。 (一)免疫性溶血性贫血 免疫性溶血性贫血一般为慢性,不需输血,尤其是自身免疫性溶血性贫血(AIHA)。由于体内有自身性抗体存在,不仅破坏自身红细胞,还与外来红细胞发生反应,因而尽量不予输血。但在感染、妊娠或其他因素刺激下,可有急性溶血发作;亦有病人甚至出现再障危象——骨髓抑制、全血细胞减少;有些病人,骨髓未受抑制,仍呈红系统增生图象,但网织红细胞极度低下。这类病人常呈严重贫血,血红蛋白低于20g/L,出血倾向严重,甚至发生贫血性心脏病及心力衰竭,病死率甚高,此时输血治疗成为抢救生命的重要措施。虽然已探明此时输入的红细胞也同样遭到迅速破坏,但其生存期比病人自己的红细胞稍长些。借助外来红细胞这一短暂的生存期力图维持患者基本氧量的需求,在其他治疗(包括排除诱因等)产生作用前,使病人渡过危机,挽回生命。这类病人进行输血前的配血时需考虑两人问题。①要确定病人血清中是否有同种抗体;②自身抗体之特异性。由于温性抗体可与所有红细胞发生反应,从而可以干扰同种异型抗体的检测,从而增加了由于血型不合引起溶血反应的危险。在这种情况下可用自身红细胞吸附法进行配血。 输血时应注意①输血速度要慢,并严密观察患者情况,必要时动态检查病人血浆游离血红蛋白含量,若急剧增加,则应停止输成分血;②对冷性抗体者输血时,应予保温措施;③在血中加氟美松2~5mg,以减少反应;④输血量以达到血红蛋白在60g/L为宜;⑤以输用洗涤红细胞为主,若无条件亦应用浓集红细胞。 (二)阵发性睡眠性血红蛋白尿(PNH) PNH患者红细胞膜上的缺陷使其对血清中的补体溶血作用异常敏感,致使红细胞易于溶破,出现慢性血管内溶血性贫血。在服用某些药物、过劳、妊娠、感染或精神刺激下,亦可有急性溶血发作、导致患者极度贫血,以致危及生命,此时必须予以输血治疗。输血目的是①改善贫血症状,供应需氧量;②抑制异常红细胞增生,从而阻止急性溶血发作。然输用全血易引起严重溶血反应,这种反应并非由于红细胞本身抗原-抗体反应所致,而是全血中的白细胞与血小板发生抗原反应,激活了液相中补体成分。因此只能输用洗涤红细胞、冰冻红细胞。若无条件制备上述红细胞,至少得输用浓集红细胞。 (三)6-磷酸葡萄糖脱氢酶(G-6PD)缺乏所致的急性溶血 如药物性溶血、蚕豆病,在我国并不少见。G-6PD在保持红细胞稳定性和抵抗药物氧化作用中发挥重要作用。当其缺乏或活性下降时,每于服用或接触诱发物(某些药物或蚕豆)后出现急性血管内溶血,其时症状凶险,除立即与诱发物脱离接触、予大剂量肾上腺皮质激素静滴以终止继续溶血外,输血仍为治疗本病主要措施,常可使病情迅速得到改善。输血的指征依病情与血源而定。血红蛋白降至30g/L以上,神志不清楚、脑缺氧征明显时,应立即给予输新鲜全血。输血量为10~20ml/kg体重,连续输用2~3日。输血时加入地塞米松,每100ml血液中加入1~2mg,以便减轻溶血、减少输血反应。在蚕豆病高发地区选择供血员,首先要排除病孩的母亲,除非已作过G-6PD活性检测证明系正常者,因本病系不完全显性性联遗传性疾患。异常基因来源于母亲,她们在临床上有时可无异常表现,若输入母血后,有可能接触患者体内残存的诱发物或其他尚未明确的机制,触发再次溶血,造成严重后果。其次,对每例供血员亦应作G-6PD活性测定。 六、凝血因子缺乏的出血性疾病 临床上较为多见的是血友病甲。这类病人常在手术后、拔牙时出血不止;或系自发性关节出血、软组织血肿形成;少见的有内脏出血,表现为呕血、便血、咯血及尿血等;而最严重的为颅内出血,是血友病致死原因之一。由于本病系因子Ⅷ凝血活性缺乏所致,因此治疗上主要是输入含有Ⅷ因子的制剂,使其血浆中因子Ⅷ达到可以止血的水平。但患者血浆因子Ⅷ的止血浓度与临床出血部位及出血程度等因素有关,因而补充治疗所需的因子Ⅷ的剂量也有所不同。一般而言,损伤部位越广泛、出血程度越严重者,所需因子Ⅷ的剂量也越大(表43-2)。 表43-2 不同出血情况下因子Ⅷ的补充量
也可用下列公式计算:输注的剂量(u)=希望提升的因子Ⅷ水平×体重(kg)×0.5。 一般急剧出血的病人可用血浆冷沉淀物治疗,既方便、价廉而又高效。亦可用因子Ⅷ浓缩液,中纯制品的纯化比为15~20倍,高纯制品的纯化比为130倍。由于其活性高、输注量小,可极大地减少耗血量,常用于大手术及严重出血者。若无上述制品,亦可用新鲜血浆,甚至新鲜全血,但用量较大。 由于Ⅷ因子的半寿期约为8~12h。为了维持止血水平,通常必须每8~12h重复输注1次,但第2次注射量可减少至首剂之1/2。一般只要使Ⅷ因子在血浆中含量达30%以上即可停止输用。 另有报道,10%~20%的甲型血友病人可产生抗因子Ⅷ抗体。因此在出血时用因子Ⅷ治疗无效,可用Ⅸ复合物(内含Ⅱ、Ⅶ、Ⅸ及Ⅹ)来止血,但其机理尚待研究。 七、烧伤 烧伤患者,尤其是中等面积与大面积烧伤,创面变化会影响到全身。早期变化为烧伤休克,其血容量减少以血浆丧失为主。在最初24h内,毛细血管通透性增高,有大量蛋白质进入组织中,形成组织水肿,其中以烧伤后6h内渗出最快。而毛细血管的完整性受损,不能维持血浆容量,使血浆容量下降、血液浓缩、有效循环血容量不足。虽然严重深度烧伤可有红细胞大量破坏,但不如血浆丢失严重,若补充全血会使红细胞压积明显上升,且烧伤后血浆蛋白发生聚合现象,血浆和全血粘度增加,影响血流,因而不宜输血。但非绝对禁忌,当无足够血浆补充时,亦可少量应用新鲜全血。静脉补液治疗为烧伤抗休克治疗主要措施。补液公式较多,而病人所需要的液体量,因烧伤严重程度及个体差异等因素而异,不能机械地照搬公式,应通过严密观察临床指标,根据病人对治疗反应及时调整,灵活应用。注意,补液治疗应从烧伤时开始计算伤烧后时间。 (一)补液公式 胶体液和电解质溶液补液公式(即胶-晶混合公式)是目前国内、外最常用的补液公式。 1.Brooke公式 伤后第1个24h补液量为胶体液(ml)+乳酸钠林格液(ml)+5%葡萄糖液2000ml(基础水分)。 胶体液(ml)=Ⅱ、Ⅲ度烧伤面积(%)×体重(kg)×0.5。 乳酸钠林格液(ml)=Ⅱ、Ⅲ度烧伤面积(%)×体重(kg)×1.5 计算所得总补液量的半数在烧伤第1个8h内补给,第2个和第3个8h各补充其总量的1/4。 伤后第2个24h补液量:除基础水分量不变外,胶体液和乳酸钠林格液按第1个24h实际补充量的半量补给。 2.国内常用的公式 伤后第1个24h补液量(ml):Ⅱ、Ⅲ度烧伤面积(%)×体重(kg)×1.5(胶体液和电解质液)+2000~3000ml(基础水分)。 胶体液和电解质液一般按1:2比例分配;如果Ⅱ度烧伤面积超过70%或Ⅲ度烧伤面积超过50%者,可按1:1的比例补给。估算补液总量的半量应在伤后6~8h内补给,伤后第2和第3个8h各补给总量的1/4量。 第2个24h补液量:胶体液和电解质液量按第1个24h实际补液量的半量补充,基础水分不变。 (二)平衡盐溶液公式 1.Parkland公式 为目前应用较广泛公式之一。伤后第1个24h补液量:乳酸钠林格液,4ml×体重(kg)×Ⅱ、Ⅲ度烧伤面积(%)。伤后第1个8h内补充总估计量的半量,第2和第3个8h各补给总液体量1/4量。由于该溶液含钠离子130mmol/L,相当于每1000ml平衡盐液带入100ml水分,故不需要再补充基础水分。 伤后第2个24h补液量包括血浆0.3~0.5ml×体重(kg)×烧伤面积(%)和(或)白蛋白1g/体重(kg),其余为5%葡萄糖液,不补充电解质溶液。 2.Brooke改良公式 伤后第1个24h补液量:补给乳酸钠林格液3ml×体重(kg)×Ⅱ、Ⅲ度烧伤面积(%),其他同Parkland公式。 平衡盐溶液补液公式虽然可以恢复血容量和使循环功能稳定,但因大量补充钠离子,易导致钠负荷加重组织水肿。因此,对烧伤面积超过80%的病人和肾脏排泌钠离子功能差的婴幼儿,仍以胶晶混合公式补液为宜。 (三)高张溶液补液公式 高张溶液是指含钠浓度为250或200mmol/L的复方乳酸钠溶液或醋酸钠溶液。 伤后第1个48h补液量(ml):3(ml)×体重(kg)×Ⅱ、Ⅲ度烧伤面积(%)。在第1个24h给予总补液量的2/3,第2个24h给其1/3量。在伤后第1个8h给含钠浓度250mmol/L溶液,以后补给含钠浓度200、150mmol/L递减的溶液。 本法有利于减轻心肺负担,适用于吸入性损伤和老年病人。但对婴幼儿和特大面积烧伤病人,应避免使用高张溶液恢复血容量。 待血容量恢复后,若红细胞压积少于30%时,应输用浓集红细胞或新鲜全血,视当时恢复情况而定。所输之血量以达到红细胞压积为35%为宜。 第六节 输血副作用与防治要点血液与血液成分的合理应用,可极大地提高输血的疗效与节约血源。但输血毕竟是在异体间进行,且血液制品从采集至输入患者体内一系列过程中,各个环节稍有疏忽,即可产生轻重不等的不良反应。随血液及血液制品不断推广应用,输血反应已引起广泛注意。 一、急诊输血中常见的不良反应及防治 (一)输用全血 1.发热反应 是最常见的输血反应之一。主要特征为输血后15min至1h内出现寒战,继则高热,体温可高达38~41℃。有些病人伴有恶心、呕吐、皮肤潮红,但血压无明显变化。反应持续15~60min,然后逐渐好转,数小时后完全消退。在昏迷及全身麻醉下,发热反应常不显著。一旦发现此症状,首先应鉴别是一般发热反应还是由于白细胞引起同种免疫反应,抑系输入细菌污染血或溶血反应的一种表现。仔细询问病史及体格检查有助于诊断。出现此反应应立即停止输血、观察,并予保暖、抗组胺药物等对症处理,高热时应予物理降温。为预防此反应,若时间与条件许可,应尽量用浓集红细胞,甚至洗涤红细胞。 2.过敏反应 症状以荨麻疹、眼面部血管神经性水肿为特征的称过敏反应,严重时可有皮肤潮红、广泛皮疹,甚至会厌水肿、支气管痉挛及过敏性休克。表现为荨麻疹者可单用抗组胺药物治疗;遇中、重度者则应加用肾上腺素与肾上腺皮质激素;用升血压药及镇静药等抗休克;有会厌水肿者应作气管切开以防窒息。过敏反应主要是由血浆中存在抗IgA抗体所致。若能事先了解患者输血史,除加用肾上腺皮质激素外,应避免使用血浆,改用血浆代用品。 3.输血性溶血反应 发生此种反应大多系ABO血型不合输血所致,其次为Rh系统血型及ABO系统以外血型不合输血,亦有部分为输入质量不高之同型血,或血中加入高渗或低渗溶液等引起。病人可有典型溶血性输血反应症状:寒战、发热、心悸、胸痛、腰背痛、呼吸困难;亦可仅有以广泛渗血及凝血障碍为主要表现;更有以突然发生休克为唯一症状者。 应对每例需输血患者尽可能了解其输血史:输血次数、频度、量及不良反应类型。若是妇女,要了解妊娠史。如患者有过溶血性输血反应史,而目前又非输血不可,应仔细检查核对受血人血型,检查的血型系统越全面越好。另外还应检查受血者血清中有无本身所缺乏的血型抗原的相应抗体。若情况紧急,不允许等待时,可输用O型浓集红细胞。 4.输入细菌污染血的反应 临床表现取决于细菌、毒素种类和进入人体的数量。轻者以发热为主,重则为高热、发绀、休克。确诊根据剩余血作直接涂片检查细菌,或作培养(包括受血人的静脉血)。涂片阴性不能否定诊断。治疗不应等待化验结果,而应立即开始。原则是抗感染,抗休克,防止DIC与肾功能衰竭。对输血用具、输血过程应实行严格无菌技术操作,加强血库血液贮存质量监测,以防此类反应发生。 5.循环负荷过重——肺水肿 患者常有重度呼吸困难、端坐呼吸、咳嗽、咯大量白色或粉红色泡沫痰、心率快、双肺满布哮鸣音及湿啰音。常发生于大量输血时,尤其在输入大量扩容剂后又快速输血,或原有心功能不佳,或存在可致心功能不全因素,如原有严重贫血、心肌变性等。治疗为停止输血、输液,取坐位,予强心剂、利尿剂及保暖措施。若无效可考虑放血或用血管扩张剂。若能以中心静脉压及肺动脉压或毛细血管楔压监测,据以拟定输血液量,可预防本反应。 6.大量输血可能出现的输血反应 在遇有特大出血常采用大量输血疗法,所谓大量输血是一次连续输血量相当其血容量之1/2。用ACD液保存之库血各种血细胞与血浆成分在质与量上发生了一系列变化,大量输入这种全血,不仅会增加一般输血反应机会,还可能出现其他合并症。表43-3示大量快速输血时可能出现的合并症。 表43-3 大量快速输血可能发生的合并症
(二)预防 1.了解病史 输血前应尽量了解受血者病情,包括心、肺、肝、肾功能。 2.作好配血 除受血人与各供血者的血液需进行交叉配血外,各个供血员之间也应进行交叉配血。 3.严密观察 输血前、后及输血中都要密切观察心率、呼吸、血压、肺呼吸音、颈静脉充盈度,最好监测中心静脉压、肺动脉压的动态变化,及时了解有无循环负荷过重问题,加压输血时应有人护理。 4.输用ACD保存液之库存血 应用25~40μm过滤网除去微小凝块。每输2000ml血作一次血小板计数、二氧化碳及pH测定,每输1500~2000ml血加用500ml新鲜血,每输500ml库存血给予3单位血小板。 5.电解质与酸碱平衡 严重肝病、休克,每3000ml ACD血予1g钙剂;随时测定血清中钾离子,当有钾离子减低又有尿时应予补钾;有酸中毒时,每输2000ml库血予碳酸氢钠3~4g。 6.冷藏血加温 若需以每分钟100ml之速度加速输入3000ml以上冷藏血时,应预先加温。目前对冷藏血加温方法,在安全性、可靠性方面作了很大改进。最近国外采用了一种快速高温温血输入法。此法是将新鲜浓集红细胞(红细胞压积为75%,取自当天采集之全血)加入50~60℃生理盐水,使红细胞压积与全血相等。此法可使血液温度达29~34℃,符合输血要求。经临床实践,未见有溶血反应发生。唯试用时间尚短,输入之红细胞功能及生存期情况尚待进一步观察。 二、血液成分输入之副作用及治疗 (一)浓集红细胞 输注后出现之反应与全血者相似,但发热、过敏反应略少,循环负荷过重亦较轻;然大量红细胞输入,而不适当补充陈旧血浆或血浆代用品,会使血浆中易变性的成分缺乏,特别是凝血因子不足,可引起出血倾向。 (二)血浆 输入之主要副作用为过敏反应,亦可因混入多量红细胞而致溶血反应。 (三)血小板 1.输注所致特殊反应 除在室温中进行制备而易引起细菌污染外,输注时易有①一时性高血压,此系在浓集血小板制备过程中,血小板受损,释放出5-羟色胺等血管活性物质所致。此时可伴有局部血管痉挛,以致输液不畅。②若以往患者曾反覆多次输用HLA不配型之血小板,则可产生同种血小板抗体,输入后血小板不仅不能上升反有下降,并伴有粒细胞减低,一般持续4天左右。③输血后血小板减少性紫癜,此反应发生率不高,严重时亦可死亡。 2.治疗 (1)由于5-羟色胺在血中存留时间短暂,高血压是暂时的,一般不必用5-羟色胺对抗剂(如赛庚啶)治疗;但若血压升高又有颅内出血危险时,亦可考虑给予降压药。 (2)若有血小板下降现象,应给予HLA相配之血小板,若有困难,可应用同胞兄弟或姐妹之血小板。 (3)输用血小板中含有较多红细胞时应用ABO血型检查及交叉配血,必要时也需作红细胞不全抗体检查。 (4)若输血后紫癜发作较轻时,可用肾上腺皮质激素治疗,若较重则可采用换血治疗。 第七节 严重溶血性输血反应的急诊处理一、治疗 一旦疑有此种反应时,应立即停止输入这种不适宜的血液。溶血反应发生后1min,血清内游离血红蛋白即可升高,数分钟内达到高峰。1~2h后又下降,18~24h内可从血循环中清除。因此疑有溶血反应时,应立即取血,观察血清,若为淡红色或红色,即可证明有溶血。据观察,若输入25ml不同型血,血浆游离血红蛋白可达1g/L,肉眼可呈粉红色;若输入异型血量达100ml,游离血红蛋白可超过3g/L,血浆呈红色。因而依血浆颜色,可粗略估计输入异型血的量。另外,血浆游离血红蛋白超过1.5~1.8/L,即可出现血红蛋白尿。所以应随时检尿,若尿中有血红蛋白,尿潜血阳性,同样也可证实有血管内溶血。但溶血量少时,可无血红蛋白尿,或只短暂出现。 应密切观察血压、脉搏、呼吸、体温,记录24h出入量,注意水及电解质平衡,及时测定血清中钾、尿素氮及肌酐含量。作血小板、凝血酶原、纤维蛋白原等有关项目的动态观察,以便及时发现可能出现的DIC。为加快排除溶血后血循环内的有害物质,预防肾功能衰竭,一旦诊断成立,应立即给予大量液体。若能口服,则最好在0.5~1h内饮水1000ml。若不能口服,则静脉内输入5%~10%葡萄糖1000ml,并用利尿合剂(10%~25%葡萄糖500ml,普鲁卡因1g,氨茶碱0.25g,咖啡因250mg,维生素C3g,药量可酌情增减)。若有少尿现象,而又并无心力衰竭或严重脱水,可应用20%甘露醇250ml,于15~30min内快速静脉输入,尿量应保持在100ml/h。若2h内尿量不能维持此速度,则应重复应用甘露醇。若无血容量不足,而尿量仍少,则应加用速尿,首剂80~120mg,以后根据尿量与甘露醇合并使用,一般甘露醇4~6h重复一次。速尿和葡萄糖(50%)可在间歇期注射。此外,也可用罂粟碱解除肾动脉痉挛,或用α-受体阻滞剂,以扩张血管,改善组织灌注,增加肾血流量。也可采用肾周围封闭、理疗等。总之需尽量利尿。 目前已证实,输血后溶血反应引起的肾功能衰竭并非由于血红蛋白阻塞肾小管所致。因此,大部分临床学家认为不必常规地给碱性药物,相反认为这种碱性药可增加钠潴留,增加血容量,加重心脏负荷量,在无尿状态下是不利的。但若已有代谢性酸中毒或已出现血红蛋白尿,就需给予4%碳酸氢钠或1/6M乳酸钠,使尿液变为碱性。若已发生肾功能衰竭,应限制液体用量。血清尿素氮高于42.8mmol/L,HCO-3低于12mmol/L,血钾高于7mmol/L,心电图示室内传导阻滞及QRS增宽时,或有抽搐现象时,应考虑作血液透析或腹膜透析。 由于溶血反应的许多症状是由抗原-抗体反应所致,因而给予大剂量氢化可的松(200~400mg)或氟美松(10~20mg)静脉输入,可减轻症状,解除肾血管痉挛,并有助于纠正休克。 为保持血容量,解除肾动脉痉挛,防止休克,可采用以下措施:①早期输入与受血者同型的新鲜血(24h内采集),用量视患者病情及输入的异型血量而定。②给予α受体阻滞剂如苄胺唑啉(Regitine),以20~50mg/L的溶液静滴,每分钟20~40滴。或酚苄明0.5~1mg/kg体重,在1h内滴定。③严禁使用血管收缩剂。 若发生DIC,并有出血倾向时,应立即用肝素治疗,首剂25~50mg,以后按每小时5~10mg静脉滴注,持续6~20h以上,直至实验室检验及临床征象证明DIC不再发展为止。如血小板或纤维蛋白原减少,则可输浓集血小板、纤维蛋白原或新鲜血浆。 若有休克现象应按休克治疗。 关于换血治疗问题,国内外仅有零星报道,有些作者主张,只有在下列情况下考虑:①经上述溶血反应处理后,红细胞在盐水中仍有凝集现象者;②尚未发生肾功能衰竭者;③受血者所接受的不合型的全血或浓集红细胞超过1单位。 二、原因检查 发生溶血反应后,应立即追查原因,用受者输血前所留血标本,发生溶血反应后所取的血标本,血瓶内剩余的供血者血,输血前、后和输血过程中输入的其他液体,作有关检查。 1.核对患者与血瓶的标签 检查受血者及供血者的姓名和血型有无错误。 2.输血前溶血 观察血瓶中的剩余血,如血浆有过多的游离血红蛋白,表明输血前即有溶血。若无肉眼可见的游离血红蛋白,须经测定有无增多。并取供血者剩余的红细胞作盐水脆性试验,如渗透性增加,表明红细胞虽未在体外溶血但在受血者血循环内易于破坏。 3.细菌学检查 用血瓶内剩余的血液作细菌培养和直接涂片或离心沉淀涂片检查,以排除细菌污染血液的可能。若病人系作胃肠手术后,应考虑可能发生气性坏疽,细菌在手术过程中进入血液,亦可引起溶血现象,因而也得抽病人血液作细菌学检查。 4.血型血清学检查 如表43-4。 表43-4 溶血性输血反应时血型血清学检查
用血型抗体自动分析器测定受血者血液内的免疫抗体可比常规的凝集试验敏感5~10倍。即便如此,若抗体量少,有时也只是在受血者输血前的血标本中能够测知,接受输血后可被输入的红细胞吸附而不能测出,在输血后10天又复出现。 5.检查其他溶血原因 ①检查输血时用过的生理盐水瓶签是否有误,用硝酸银试验证明是否确为氯化物。②了解输血前或输血时是否在血中加入了葡萄糖或其他药物和溶液。③了解血液曾否加温过度或冻结,保存期是否过长,储存温度是否合适,在室温下是否放置过久,曾否振荡过度。了解受血者是否有溶血性贫血病,如阵发性睡眠性血红蛋白尿症、寒冷性血红蛋白尿症等,必要时可测定受血者血内的冷凝集素效价。 第八节 展望数十年来对人造血——氟-碳乳剂(Fluoro-Carbon emulsion,FCE)的研究已有了很大进展。由于氟-碳化合物具有很高的气体溶解度,因而具有携带氧及排除二氧化碳的能力,可作为红细胞代用品。经临床试验证明,本品可使心搏出量增加,血压、氧分? ■[此处缺少一些内容]■ 参考文献[1]张之南等:输血与输血反应。华夏出版社,北京,1987 [2]邓家栋主编:临床血液学。上海科学技术出版社,上海,1985 [3]杨左焕:氟碳代血液的临床应用。国外医学输血及血液学分册。1986;9:149 [4]隅田幸男:临床输血学。金原出版株式会社,东京,1978 [5] Wilson BE: A technique forrapid warming of erythrocytes.Ann Emerg Med 1987;16:413 第七篇 泌尿系统疾病急诊第44章 急性肾功能衰竭第一节 概论急性肾功能衰竭(以下简称急性肾衰)是一组由多种原因使两肾排泄功能在短时间内急剧下降,导致氮质代谢产物积聚和水、电解质紊乱,从而出现急性尿毒症的临床综合征。本综合征如能早期诊断、及时抢救和合理治疗,多数病例可逆。急性肾衰是目前能得到完全恢复的重要器官功能衰竭之一。 急性肾衰常伴少尿或无尿,但这并不是诊断的必要条件,近来已认识到,由于同时存在的肾小管功能损害程度变化很大,故尿量有很大不同。有很多的急性肾衰患者仍能维持每日1000~2000ml尿量。 急性肾衰的病因很多,临床上分为肾前性、肾后性、肾性三大类。 (一)肾前性 任何病因引起的休克(至少4h以上)或有效血容量剧烈减少,使肾脏严重缺血而导致的急性肾衰。常见的肾前性急性肾衰病因列举如下。 1.低血容量 (1)体液丧失:①各种原因引起的大出血和休克;②剧烈呕吐、胃肠减压、各种因素引起的剧烈腹泻,致丧失胃肠液;③烧伤、创伤时大量渗液,过度出汗,脱水引起的大量体液丧失;④垂体或肾性尿崩症及利尿剂过度应用。 (2)失血或体液在体内局部积聚:各种原因引起的大出血,创伤后血肿、血胸、血腹等。 (3)败血症所致的循环血容量不足及休克。 2.心源性休克 严重心肌病和心肌梗死所致的泵衰竭,严重心律紊乱引起的血循环不良,心包填塞等。 3.药物、麻醉、脊髓损伤诱发的低血压休克。 4.急性溶血 血型不合的输血,机械性溶血,挤压伤、烧伤时血红蛋白和肌红蛋白尿所致肾小管堵塞、坏死。 5.其他 如过敏性休克,失钠性肾炎,肾上腺皮质功能不全危象等。 (二)肾后性 肾后性急性肾衰比较少见,临床上常出现突然的尿闭。引起肾后性急性肾衰的常见原因如下。 1.尿道阻塞 尿道狭窄、膀胱颈阻塞、前列腺肥大。 2.神经性膀胱 神经病变、神经节阻断剂。 3.输尿管阻塞 结石、血块、结晶(如磺胺、尿酸)、盆腔手术时无意结扎输尿管、腹膜后纤维化。 (三)肾性 直接或间接损害肾实质的各种肾脏疾病均可导致急性肾衰,是急性肾衰的常见病因。 1.肾小球肾炎 急性链球菌感染后肾炎、急进性肾炎、狼疮性肾炎、过敏性肾炎等。此类病例大都有原发病伴肾小球肾炎的临床表现。 2.肾血管病变 恶性高血压诱发的肾小动脉纤维素样坏死,常可导致急性肾功能恶化;弥散性血管内凝血可导致双肾皮质坏死,硬皮病如累及肾血管病变,可使肾脏供血急剧下降;肾动脉栓塞或血栓形成。 3.间质及小血管病变 急性肾盂肾炎常伴肾小管及间质炎症;病毒感染如流行性出血热、恶性疟疾及药物过敏反应所致急性间质性肾炎;肾移植后的排斥反应所致急性肾衰常见为间质和小血管病变。 4.肾乳头坏死 糖尿病或尿路梗阻伴有感染时,可发生双侧肾乳头坏死;镰形细胞贫血急性发作时,乳头部供血不足亦可出现双侧乳头坏死,导致急性肾衰。 5.药物 肾毒性药物、化学物质、药物过敏。 6.其他 妊娠高血压综合征、羊水栓塞、产后不明原因的急性肾衰;各种原因引起的急性溶血性贫血等。 急性肾衰的原因甚多,本文重点讨论因缺血、血管内溶血、肾毒物质所致的急性肾衰,通常称为急性肾小管坏死。 第二节 急性肾小管坏死一、病因 (一)上述各种导致肾前性肾功能衰竭的因素 如持续作用或发展使肾脏长期缺血、缺氧,而造成肾小管坏死。 (二)血管内溶血 如血型不合输血;自身免疫性溶血性贫血危象;药物如伯氨喹宁、奎宁及磺胺;感染如黑尿热;毒素如蛇毒、蜂毒;物理化学因素如烧伤等诱发的急性溶血,产生大量的血红蛋白及红细胞破坏产物,后者使肾血管收缩,血红蛋白在肾小管腔中形成管形,阻塞管腔,引起急性肾小管坏死。挤压伤及大范围肌肉损伤时的肌红蛋白及肌肉破坏产物的释出,可损害肾小管,造成和溶血相似的肾损害。 (三)药物及中毒 可引起急性肾小管坏死的药物有①金属类:如汞、钾、铬、镉、铅等;②有机溶剂:如甲醇、甲苯、四氯化碳、氯仿等;③抗生素:如新霉素、卡那霉素、庆大霉素、甲氧苯青霉素、头孢噻吩及头孢噻啶、二性霉素、利福平等;④其他药物:如扑热息痛、保泰松、甲氰咪胍、有机磷及近年来碘造影剂诱发的急性肾衰日益增多,尤其是老人失水和原有肾功能不全的患者;⑤生物毒素:如蜂毒、蛇毒、毒草等;⑥感染性疾病:除各种细菌、病毒所致的感染性休克引起的急性肾衰外,流行性出血热、钩端螺旋体病引起的急性肾小管坏死较常见。 二、病理变化 肾脏外形肿大、水肿;皮质肿胀、苍白,髓质色深充血,有时伴小出血点。组织学检查,肾脏病变可随病因、病程而异,分为三型。 (一)缺血型 在休克、创伤所致的急性肾衰早期,肾小球常无变化,近曲小管有空泡变性,其后小管上皮细胞纤毛脱落。病变严重则出现细胞坏死,一般呈灶性坏死,在坏死区周围有中性和嗜酸粒细胞、淋巴细胞及浆细胞浸润;肾小管管腔扩张,管腔中有管型,有溶血及肌肉溶解者可见色素管型。肾小管基底膜可因缺血而崩溃断裂,尿液流入间质,使间质发生水肿,进一步对肾小管产生压迫作用,因此病人出现少尿甚至无尿。由于肾小管管壁基底膜断裂,故上皮细胞再生复原较慢。 (二)中毒型 肾毒性物质进入人体时,由于血液中毒性物质经肾小球滤过到达肾小管后,首先抵达近曲小管,经浓缩后毒性增加,引起上皮细胞损伤,故肾小管细胞坏死主要在近曲小管。中毒型病变之肾小管上皮细胞坏死一般仅伤害上皮细胞本身,小管基底膜仍完整,坏死发生3~4天后,可见上皮细胞再生。坏死的上皮细胞脱落,阻塞小管腔,病人发生少尿甚至无尿。肾间质有水肿及炎性细胞浸润,后者常累及血管,但肾小球则保持完整,不受毒物影响。坏死的肾小管上皮细胞通常在1周左右开始再生,2周左右复原。 (三)急性间质性炎症型 由细菌及其他感染和由药物过敏因素引起的急性肾衰大都属于此型。肾脏增大,肾间质明显水肿,有细胞浸润,包括中性粒细胞、浆细胞、嗜酸粒细胞及淋巴细胞等。肾小球、肾小管一般无改变,当炎症消退,肾脏可恢复正常或残留间质纤维化。 三、发病机理 急性肾小管坏死的发病主要是肾缺血和毒素两种因素综合作用的结果,它们的共同特点是有效血容量急剧减少,全身性微循环灌注显著降低,导致组织缺血、代谢障碍及各器官功能不全。尿量减少常被视为组织血流灌注不足的指征。当尿量持续减少在17ml/h以下,提示肾缺血已引起肾实质损害。在组织持续缺血的情况下,内源性肾毒性逐渐增多,加重了肾损害,导致急性肾衰。通过临床和实验室进行了大量研究,目前认为急性肾小管坏死的发病机理可分为两个阶段。 (一)初发阶段 通过动物模型观察,各种诱发因素如休克、毒物、毒素作用于肾脏,首先发生血液动力学的改变,引起肾血流量下降,肾脏缺血,导致肾单位各部氧供应不足;缺氧时近曲小管的氧化磷酸化反应削弱,三磷酸腺苷(ATP)的生成速度下降,影响近曲小管对钠的重吸收,尿液中钠浓度增加。在ATP生成减少同时,核苷、核苷酸相对积聚,其中有刺激血管收缩的物质,使血管保持在收缩状态。 (二)持续阶段 在急性肾衰发生后,持续或继续发展,目前有多种学说。 1.持续血管痉挛学说 动物实验结果证明,肾单位血流灌注量的减少是由于入球动脉强烈收缩的结果,收缩的原因可能是通过致密斑、肾小球旁器和血管紧张素Ⅱ系统作用于肾内血管之故。近年,肾脏内分泌研究的发展,对前列腺素在肾脏中的作用受到重视。前列腺素主要是在肾髓质间质细胞分泌,具有扩张肾血管等作用,在急性肾衰时由于肾小球滤过率下降,尿流缓慢,前列腺素到达球旁器的量减少,不能拮抗血管收缩物质的影响,导致血管持续痉挛。 2.管球反馈学说 这种学说认为肾小球的滤过功能是正常的或接近正常的。由于肾小管上皮的损伤,使肾小管失去完整性。同时又由于肾小管周围的离子高渗状态,使肾小管内的滤液被吸收到肾小管周围间质。支持这一学说的理由是: (1)早期的病理观察无论是缺血性还是肾毒性急性肾衰,其肾小球形态相对正常,而肾小管上皮则显示破坏性改变。 (2)无论是汞还是缺血性急性肾衰的动物模型中,使用微穿刺的方法,可见在正常情况下不被重吸收的物质,在急性肾衰时不见了。 不支持点为①用微穿刺方法可见菊糖仍存在于肾小管中;②在肾小管内坏死恢复前,肾小球滤过已经恢复;③并非所有急性肾衰患者均有肾小管坏死。 3.内皮细胞肿胀学说 在肾缺血的实验动物中,发现肾动脉阻塞解除后,肾脏血流供应并不完全好转,部分血管仍阻塞。在电镜下观察到肾小球毛细血管内皮细胞肿胀致使血管腔狭窄,肾血血流量减少。注射高渗甘露醇,可使肿胀好转,循环障碍解除,因此设想此为持续肾脏缺血原因之一。 四、病理生理 正常肾小球滤过率为100ml/min,即每分钟由肾小球滤出100ml的原尿,24h滤出原尿为100ml×60×24=144000ml。原尿经肾小管和集合管后,99%的水被回吸收,仅有1%水排出,故每24h排尿量为144000ml×1%=1440ml(每日约排尿1500ml)。在急性肾小管坏死时,肾小球滤过率骤减至1ml/min,故24h由肾小球滤出原尿仅为1ml×60×24=1440ml。由于肾小管坏死,使其回吸收水的功能减退,由99%降至80%,20%水排出,故24h尿量为1440ml×0.2=288ml(即少尿期)。由于肾小管浓缩功能减退,使尿比重降低,尿渗透压降低。少尿期后,肾小管功能逐渐恢复,但远较肾小球滤过功能恢复为慢。如肾小球滤过功能由1ml/min恢复到20ml/min,则24h滤出原尿为20ml×60×24=30000ml,此时如肾小管对水的重吸收功能由80%恢复到90%,则24h排尿量为30000ml×0.1=3000ml,即多尿期。 非少尿型急性肾衰与少尿型急性肾衰无本质区别,但肾小管病变较轻,肾小球滤过功能亦较好,肾小球滤过率可达4ml/min以上,故每日滤出原尿为4ml×60×24=5760ml,如此时肾小管水回吸收降至85%,则24小时尿量为5760ml×0.15=864ml,故不表现为少尿。由于肾小球滤过率仅为4ml/min,故仍出现血尿素氮升高,血肌酐升高及尿毒症表现。 五、临床表现 先驱症状可历数小时或1~2天后出现典型的急性肾衰表现。按尿量可分为两型:少尿-无尿型和多尿型。 (一)少尿-无尿型急性肾衰 占大多数。少尿指每日尿量少于400ml,无尿指每日尿量少于50ml。完全无尿者应考虑有尿路梗阻。少尿型的病程可分为三期:少尿期、多尿期、功能恢复期。 1.少尿期 通常在原发病发生后一天内即可出现少尿,亦有尿量渐减者。少尿期平均每日尿量约在150ml,但在开始的1~2天,可能低于此值。这时由于肾小球滤过率骤然下降,体内水、电解质、有机酸和代谢废物排出障碍,其主要临床表现如下。 (1)尿毒症:患者食欲不振、恶心、呕吐、腹泻、贫血,尿毒症脑病如嗜睡、昏迷、抽搐等。 (2)实验室检查:尿的检查十分重要。尿量少,呈酸性,尿比重低,常固定于1.010~1.012左右。尿蛋白+~++。尿沉渣显微镜检查可见数量不等的红细胞、白细胞和各种管型,如见到多数粗大的上皮细胞管型,更有诊断意义。由于肾小管对钠的回吸收功能受损,故尿钠的浓度较正常高(>30mmol/L)。尿中尿素氮浓度下降,低于10g/L。尿尿素氮/血尿素氮比值小于15。尿中肌酐的浓度亦降低。血常规检查因原发病而异,一般白细胞轻度增多,常有轻、中度贫血,血沉增快。血尿素氮、肌酐、钾、磷、镁离子增加。血pH、二氧化碳结合力、血钠、钙离子降低。B超示肾脏增大或正常大小。 (3)电解质及酸碱平衡紊乱:①高钾血症:高钾血症是患者在第1周内死亡的最常见原因。主要由于肾脏排泄能力减低和大量钾离子从细胞内移至体液内的两方面因素造成的。当血钾浓度高于6.5mmol/L及(或)心电图示高钾改变时,必须立即救治。②高镁血症:急性肾衰少尿期镁浓度常升高,严重高镁血症可影响神经肌肉系统的功能,出现反射迟钝,肌力减弱,甚至呼吸麻痹或心脏停搏,故少尿期要避免用含镁药物。③低钠血症:急性肾衰时常伴低钠血症,并常伴有低氯血症。低钠和低氯临床上除一般胃肠道症状外,常伴神经系统症状,无力、淡漠、嗜睡、视力模糊、抽搦、晕厥和昏迷。④酸中毒。急性肾小管坏死患者体内积聚酸性代谢产物。脂肪大量分解产生很多酮体,因此酸中毒出现较早,可在氮质血症显著升高前即已明显。临床上出现呼吸深或潮式呼吸,嗜睡以及昏迷,甚至出现心律失常。 (4)水平衡失调:在急性肾衰的病程中发生的水肿,大多数由于不注意出入液量的平衡,给病人过多的液体引起的。病程中组织分解代谢增加,内生水生成增多亦为引起水平衡失调原因之一。 少尿期可长可短,短者只持续几小时,亦有长达数周者,一般持续1~2周。如少尿期超过4周,则应重新考虑急性肾小管坏死之诊断。少尿期长者预后差,多尿期亦长;少尿期短者预后好,多尿期亦短。少尿期多死于高血钾、急性肺水肿、脑水肿或感染。 2.多尿期 患者渡过少尿期后,尿量超过400ml/d即进入多尿期,这是肾功能开始恢复的信号。随着病程的发展,尿量可逐日成倍地增加,通常可达4000~6000ml/d。多尿期开始时,由于肾小球滤过率仍低,且由于氮质分解代谢增加,患者血肌酐和尿素氮并不下降,而且可继续增高。当肾小球滤过率增加时,这些指标可迅速下降,但不是很快地恢复到正常水平。当血尿素氮降到正常时,也只是意味着30%的肾功能得以恢复。 随着尿量的增加,患者的水肿消退,血压、血尿素氮、肌酐及血钾逐渐趋于正常,尿毒症及酸中毒症状随之消除。多尿期一般持续1~3周。多尿期4~5天后,由于大量水分、钾、钠的丢失,患者可发生脱水、低血钾、低血钠症。患者出现四肢麻木、恶心、肌无力,甚至瘫痪。腹胀肠鸣音及肌腱反射减弱。心电图出现典型的低血钾表现,Q-T间期延长,T波平坦、倒置或增宽,有U波出现,可引起心律失常,甚至停搏导致死亡。约有1/4患者死于多尿期。 3.恢复期 由于大量损耗,患者多软弱无力、消瘦、肌肉萎缩,多于半年内体力恢复。3~12个月后患者的肾功能逐渐改善。绝大多数病人最终能恢复到正常健康人水平。约有2/3的患者在一年或更长时间内,肾小球滤过率低于正常的20%~40%,许多患者肾小管浓缩功能受损。老年患者恢复的情况较年青人差。但经长期随诊,并未发现高血压的发生率增加。罕有发生进行性肾功能减退者。 (二)非少尿型急性肾衰 此型急性肾衰病人肾小管回吸收能力受损,远较肾小球滤过率降低为甚。因小球滤过液不能被小管大量回吸收,结果尿量反而增多或接近正常。但由于肾小球滤过率实际上是降低的,所以尿素氮等代谢产物仍然积储在体内,产生氮质血症以至尿毒症。 既往报道急性肾小管坏死患者约20%为非少尿型。近来发现急性肾衰患者尿量超过400ml/d者占30%~60%。原因为:①对本病的认识提高;②氨基糖类抗生素应用增多;③早期合理使用利尿剂(如速尿)及血管扩张剂(如多巴胺);④纠正了由于严重外伤、大出血、失液引起的低血容量状态。 非少尿型急性肾衰的临床表现较少尿型者为轻。 六、诊断和鉴别诊断 (一)诊断条件 ①有引起急性肾小管坏死的病因;②突然出现少尿或无尿(部分为非少尿型);③尿检异常,尿蛋白++~+++,镜检有红、白细胞,肾小管上皮细胞管型及(或)粗大管型,尿比重低,等渗尿,尿钠含量增加;④血尿素氮、肌酐逐日升高,每日血尿素氮升高>10.71mmol/L,肌酐>176.8µmol/L;⑤有尿毒症症状;⑥B超声显示肾脏体积增大或呈正常大小;⑦肾活检,凡诊断不明均应作肾活检以明确诊断,决定治疗方案及估计预后。 (二)鉴别诊断 面对一个急性肾衰综合征的病人,必须排除肾前性、肾后性和其他肾实质性(如肾脏血管性疾患、肾小球肾炎、间质性肾炎)急性肾衰,才能诊断为急性肾小管坏死。因为上述疾患与急性肾小管坏死有相似的临床表现,都由急骤的肾功能衰竭引起。但在治疗上,肾前性、肾后性和其他肾实质性急性肾衰和急性肾小管坏死是不同的。故必须作好鉴别诊断。 表44-1 肾前性急性肾衰与急性肾小管坏死的鉴别诊断
注:肾衰指数=[尿钠(mmol/L)÷(尿肌酐÷血肌酐)mg/L×10] 滤过钠排泄分数=[(尿钠÷血钠)(mmol/L)÷(尿肌酐÷血肌酐)mg/L×10] 1.肾前性急性肾衰 是由各种肾外因素引起肾血流灌注不足,导致肾小球滤过率减少,因而发生氮质血症。如严重休克,则有可能发生急性肾小管坏死,区别其仅为肾前性急性肾衰抑或已发生急性肾小管坏死是很重要的。因为在治疗上,前者要补充血容量而需大量补液,后者大量补液会导致病人死于急性左心衰竭。现将肾前性急性肾衰与急性肾小管坏死的鉴别归纳于表44-1。 如一时不能判断,可采用下列方法。 (1)输入5%葡萄糖液糖液500ml,1h内输完。如病人为肾前性急性肾衰,尿量增多的同时,尿比重降低。 (2)静滴20%甘露醇200ml,15min内滴完,观察尿量,如不足40ml/h,可以重复一次,如仍不足40ml/h,则急性肾小管坏死的诊断可能性大。 (3)经用补液及甘露醇后仍无尿量增加者,可静滴速尿500mg,如无效,于2h后重复一次,仍无效则为急性肾小管坏死。 作补液试验或利尿剂试验时,首先应依靠中心静脉压判断血容量的高低程度。 2.肾后性急性肾衰 肾后性急性肾衰表现为突然无尿,去除梗阻因素后病情好转,尿量迅速增多。B超声检查示两肾肿大及肾盂积水,尿路平片可以确定有无不透X线结石引起的尿路梗阻及观察肾阴影,如肾脏阴影缩小,提示慢性萎缩性病变;肾阴影增大,则应考虑尿路梗阻。同位素肾图示分泌段持续增高,呈高抛物线状,15min不下降,快速补液或使用甘露醇后无变化,则提示尿路梗阻。 3.肾脏病变或肾血管病变所致的急性肾衰 (1)急性间质性肾炎:常由药物过敏引起。尿中出现无菌性白细胞尿,尿沉渣瑞氏染色可见嗜酸粒细胞。病人可有发热、皮疹、全身淋巴结肿大、血嗜酸粒细胞增多、血IgE增高等全身过敏表现。 (2)肾小球肾炎:急性肾小球肾炎、急进性肾炎、慢性肾小球肾炎急性发作均可发生少尿性急性肾衰。这些患者往往在少尿的同时具有全身浮肿、高血压,尿蛋白常在++以上,尿检红细胞甚多,或出现红细胞管型,无严重创伤,低血压或中毒病史。 (3)肾血管病变:恶性高血压、妊娠高血压综合征、肾静脉血栓形成可造成急性少尿性肾衰。恶性高血压和妊高征发生急性肾衰之前往往有严重高血压史,继之突然出现少尿。肾静脉血栓形成多于高凝状态下发生。 七、治疗总则 (一)消除病因 治疗原发病。 (二)针对发病机理的主要环节 引起急性肾衰的主要环节是交感神经兴奋,儿茶酚胺大量释放,肾缺血,肾实质损害,最后发生肾功能衰竭。因此,预防措施应包括消除病因和控制发病环节。 1.及时纠正血容量 补足血容量、改善微循环。①快速补液试验后1~2h内有尿量排出,而比重在1.025以上或尿渗透压在660kPa以上,应继续补液,直至尿量达到40ml/h以上,尿比重降至1.015~1.020之间。②经补液后测定中心静脉压,如仍在0.588kPa(6cmH2O)以下,提示血容量不足,应继续补液。中心静脉压增高至0.784~0.981kPa(8~10cmH2O)之后,减慢补液速度。如中心静脉压不再下降,说明补液已足,应停止补液,以免导致心力衰竭及肺水肿。 2.解除肾血管痉挛 血管扩张药多巴胺(60~80mg)或654~2(10~20mg)或罂粟碱(90mg)或酚妥拉明(20~40mg)加入5%葡葡糖中静滴。 3.解除肾小管阻塞 20%甘露醇100~200ml静滴,速尿40~100mg,每4~6h一次静滴,可有利尿、冲刷肾小管及解除肾小管阻塞的作用。如血容量高时,可用速尿;但血容量低时,速尿可增加肾损害,应在补足血容量后再用,血容量高时应用甘露醇易诱发急性左心衰竭,应慎用;血容量正常时,可速尿和甘露醇合用。 4.伴DIC者 应用肝素625~1250u加入10%葡萄糖内静滴,每日一次,监测凝血时间,不宜超过20min。 若急性肾小管坏死已经形成,则根据病情积极治疗。 (三)少尿期治疗 主要是调整体液平衡,避免高血钾症,积极防治尿毒症和代谢性酸中毒,治疗感染。 1.严格限制入液量 必须严格控制液体的摄入,量出为入,防止水中毒。每日入量=前一天液体排出量(包括尿量,大便量,呕吐物,创口渗出量等)+500ml(为不显性失水减去代谢内生水量)。为判断每日入量正确与否,下列指数可供参考:①每日测量体重,若体重每日减轻0.2~0.5kg,表示补液量适宜;②血钠保持在130~140mmol/L;③水肿与血压增高,中心静脉压增高,颈静脉怒张等,表示水血症已严重,应立即纠正。 2.饮食疗法 在急性肾衰时,必须注意饮食治疗,因适宜的饮食治疗,可以维持患者的营养,增强抵抗力,降低机体的分解代谢。胃肠道反应轻,无高分解代谢者,可给予低蛋白,每日摄入蛋白质量宜在0.5g/kg以下,应给优质蛋白,足够热量,以减少负氧平衡;饮食耐受差,有恶心、呕吐、气胀等反应者,则采用静脉补给,每日至少给予葡萄糖100g以上,以阻止发生酮症;烧伤、严重创伤、重症感染等高分解代谢者,应给予高热量(10464J/d以上),若进食不足,可用全静脉营养疗法。 3.防治高钾血症 含钾高的食物、药物和库血均应列为严格控制的项目。积极控制感染,纠正酸中毒,彻底扩创,可减少钾离子的释出。当出现高钾血症时,可用下列液体静滴:10%葡萄糖酸钙20ml,5%碳酸氢钠200ml,10%葡萄糖液500ml加正规胰岛素12u。疗效可维持4~6h,必要时可重复应用。严重高血钾应作透析治疗。 4.纠正酸中毒 供给足够的热量,控制蛋白质摄入以减少分解代谢,预防感染可防止酸中毒的发生。一般认为,只有当严重酸中毒出现明显症状,即二氧化碳(CO2)结合力降至38容积%(或17mmol/L)时,才有必要输入适当的碱性药物。碳酸氢钠补充量可按下列方法之一计算:①体重(kg)×0.026×(38-测得的CO2结合力体积%)=碳酸氢钠(g);②(17-测得的CO2结合力mmol/L)×0.2×体重(kg)=碳酸氢钠(mmol);③5%碳酸氢钠5ml/(kg·次)。 用法:按公式计算的碳酸氢钠,以4%~7%溶液先输入计算量的1/2量,4~6h后再酌情决定补充与否。 5.积极治疗感染 一般不主张预防性应用抗生素,以避免在患者抵抗力低下时有抗药性细菌侵入繁殖,致治疗困难。感染发生时宜选用无肾毒性抗生素如青霉素、红霉素、氯林可霉素、氯霉素以及除头孢噻啶、头孢噻吩外的头孢菌素等。 6.早期预防性透析治疗 急性肾衰的病死率很高,第一次世界大战期间病死率达90%,自50年代起,血液透析方法应用于急性肾衰后,病死率降低,但仍高达25%~65%,早期预防性透析治疗是降低病死率提高存活率,减少并发病的关键措施,早期预防性透析是指在出现并发症之前即开始透析,主要作用为①尽早清除体内过多的水分,以免发生急性肺水肿或脑水肿;②尽早清除体内过多的代谢废物,使毒素所致的各种病理生理变化、组织细胞损伤减轻,以利于细胞修复;③治疗、预防高钾血症及酸中毒,稳定机体内环境;④在并发症出现之前作早期预防性透析,可以使治疗简单化。 持续性动-静血滤疗法是近年来治疗急性肾衰有严重水中毒、急性肺水肿、多脏器功能衰竭的新措施,脱水效果好。 (四)多尿期治疗 当24h尿量超过400ml时,即可认为开始多尿期,表示肾实质开始修复,肾小管上皮细胞开始再生,肾间质水肿开始消退,但并不预示脱离了危险。在利尿早期,因肾功能尚未恢复,部分患者病情反而加重,机体抵抗力极度降低,若放松警惕,不及时处理,仍可死亡。 1.加强营养 急性肾衰患者,在利尿期以前蛋白质的负平衡十分严重。至多尿期,营养失调相当显著。故此期应充分营养,给予高糖、高维生素、高热量饮食,并给予优质蛋白,必需氨基酸制剂(肾安干糖浆)等。一切营养尽可能经口摄入。 2.水及电解质平衡 入水量不应按出水量加不显性失水量来计算,否则会使多尿期延长。一般主张入水量为尿量的2/3,其中半量补充生理盐水,半量用5%~10%葡萄糖液。尿量超过2000ml/d时应补充钾盐。经常监测血清钾、钠、CO2结合力、尿素氮及肌酐等,并结合临床随时调整。 3.防治感染 此期由于蛋白质的负平衡,机体抵抗力差,极易遭致感染、故应鼓励患者早期下床活动,加强营养。感染时应尽量给予肾毒性低的抗生素。 (五)恢复期治疗 增强体质,加强营养,适当锻炼,以促进机体早日恢复,应尽量避免一切对肾脏有害的因素,如妊娠、手术、外伤及对肾脏有害的药物。定期查肾功能及尿常规,以观察肾脏恢复情况。一般休息半年可恢复原有体质,但少数患者,由于肾脏形成不可逆损害,转为慢性肾功能不全,则应按慢性肾功能不全予以处理。 (黄庆元) 参考文献 [1] Jasak Goonthan: Cecil, 17thTextbook of Medicine, WB Sounders Co,Philadelphia,1985 [2] Schrier RW: Acut renalfailure(Nephrology forum). Kidney Int 1979; 15:205 [3] Blantz RC: Thekidney,physiology and pathophysiology, edited by Seldin and Giebisch, RavenPress, 1985 第45章 血液净化在调节各种物质的排泄以维持正常血浓度方面,肾脏具有非凡的能力。当肾小球滤过率下降(低于50%时BUN才升高,内生肌酐清除率在30~40ml/min以下时将出现氮质血症)发生肾功能不全时就会损害这种排泄能力。有毒物质(不少是可透析的)在体内积聚,引起尿毒症的一系列临床表现。人们长久来一直在寻找尿毒症毒素,以更好了解尿毒症的病理生理特点,从而能给予相应的治疗对策。但迄今尚没有证明单一物质会引起尿毒症的全部症状,比较一致的认识是尿毒症毒素是由一组小分子、中分子及大分子量物质在体内积聚构成(表45-1)。 表45-1 与尿毒症毒性有关的一些化合物
血液净化技术主要目的是替代丧失功能的肾脏清除这些毒物。 血液净化技术主要用于治疗急、慢性肾功能衰竭的一种方法。按其所应用的原理、装置和技术的不同,又可分为血液透析、单纯体外超滤、序贯透析、血液滤过、血液灌流、血浆置换和腹膜透析等。在这些血液净化技术治疗过程中不仅能在一定程度上清除积聚在病人体内的代谢废物或毒物,而且也能部分地矫正这些病人所呈现的水、电解质和酸碱失衡,以保持机体内环境的相对稳定性。 第一节 血液透析血透是根据膜平衡原理将病人血液与含一定化学成分的透析液同时引入透析器内,在透析膜两侧流过,分子透过半透膜作跨膜移动,达到动态平衡。病人体内积累的小分子有害物质得到清除,人体所需的某些物质也可由透析液得到补充,所以血透能部分地代替正常肾脏功能,延长患者生命。 一、血透中溶质的跨膜移动——扩散与对流 “扩散”是各种物质的分子或颗粒都呈无规律的热运动,称布朗运动。这些物质可由高浓度向低浓度方向移动,逐渐达到两处浓度相等。“对流”是溶质随着溶剂(水)的跨膜移动而移动,它的移动速度要比扩散快得多。 为了提高扩散清除量,除改进膜的质量外,从流体动力学角度可采取以下措施以减少附着层厚度以减少阻抗,提高膜的通透性。①提高透析液流量:达到一定值时可使阻抗减至零;②改进膜的支持结构:如平板透析器中以金字塔形和圆锥状结构代替V型沟结构,不仅扩大了有效透析面积,而且使透析液形成涡流而减少阻抗;③提高血流量:以减少血附着层的厚度来减少阻抗。 二、水的清除滤出——渗透与超滤 渗透是指依靠膜两侧的渗透压差,使水向高渗压方向转移。超滤则是人为地加大膜一侧液面压力,使膜两侧有流动差(跨膜压),加速分子从加压侧向不加压侧作跨膜移动。故渗透滤过水量=超滤水量+渗透滤过水量。超滤水量与跨膜压成正比,故临床上常在透析过程中用血泵增加膜内血压,同时增加透析液的负压,以促进水的清除。一般说来,小分子物质主要是通过扩散清除,而水与中分子物质则是通过超滤来清除。 三、操作技术 (一)血管通路的建立 建立合适的血管通路为大部分血液净化疗法所必需。根据不同要求常用的方法有外瘘、内瘘和直接静(动)脉穿刺法。 (二)透析器的选择 多数选用空心纤维透析器及多层平板透析器。 (三)透析液选择 急性肾功能衰竭病例,选用碳酸氢盐进行常规透析较好。优点为从代谢观点看是比较符合生理的治疗,对心血管功能稳定性较好,血压控制较好,减少透析中及两次透析间的症状;缺点为透析液制备比较麻烦,需要新的附加设备,花费较大。碳酸氢盐透析适用于透析前有严重代谢性酸中毒,老年或心血管不稳定者,肝功能不全,存在与肺功能不全有关的缺氧症时。 (四)肝素化方法 除少数透析膜制成的透析器可不用肝素外,大多数血液净化治疗时都要应用肝素抗凝,以保证血液在体外循环过程中不发生凝固。通常有全身肝素化及局部肝素化两法。北京协和医院通常采用全身肝素化法,透析开始时给首剂肝素0.5~0.8mg/kg,以后每小时追加6~8mg,最后1h不加,除非有出血倾向,一般不检测凝血时间。 四、血液透析适应证 (一)急性肾功能衰竭 参看第44章。 (二)急性药物或毒物中毒 药物中毒用包裹活性碳行直接血液灌流是有效的。 1.治疗急性中毒的主要条件 ①毒物能够通过透析膜而被析出,即毒物应是小分子量,未与组织蛋白结合,在体内分布比较均匀,未固定局限于某一部位;②毒性作用时间不能太快,以致来不及准备透析;③透析时间应争取在服毒后8~16h以内。 2.透析有效的中毒药物 ①镇痛剂:水杨酸盐、扑热息痛;②酒精:乙醇、甲醇;③镇静剂:巴比妥盐、导眠能、安宁、丙咪嗪;④抗生素:青霉素、半合成青霉素、磺胺药、氯霉素、四环素、异烟肼;⑤其他:地高辛、环磷酰胺、氨甲喋定。以上是可由透析去除的药物,但并不是说这些药物中毒时非得用透析治疗。上述任一种药物透析时因药进入透析液达不到有效的治疗浓度。 (三)其他 ①慢性肾功能衰竭;②肝脏疾病,如肝硬化腹水;③水电紊乱,顽固性心力衰竭浮肿,利用透析单纯超滤、序贯透析疗法或滤过法可收效。 五、血液透析相对禁忌证 医疗上的相对禁忌证有①严重感染可引起播散;②出血;③严重心功不全;④严重低血压或休克。 六、血液透析并发症 (一)技术故障 1.透析膜破裂 需换用新的透析器。 2.凝血 可以加大肝素用量,如遇机器故障停转,应及时排除。如停电需用手摇代替血泵。 3.透析液温度过高 立即停止透析,透析器内血液不能输回体内,病重者则需要输新鲜红细胞。 4.硬水综合征 应定期检查水软化的情况。硬水综合征是指因透析用水处理不当,在透析过程中引起以高钙和高镁血症为特征的急性透析并发症。可因透析用水未经软化,或因软化器过饱和而失效,或软化器控制监视部件故障而引起。可发生于透析开始后1h,透析中或透析后常见恶心、呕吐,血压增高且加大超滤率也不易控制。也可出现头痛、嗜睡、肌无力或感觉异常或皮肤烧灼感等症状,严重可致死。上述症状发生后,立即检查透析用水质量和测定血钙、血镁,并立即停止血透,改用低钙、低镁透析液重新透析至血钙、血镁浓度正常及症状缓解,出现高钙危象宜用依地酸二钠治疗。 5.空气栓塞 强调预防,一旦发生立即停止透析,夹住血液管路;左侧卧(右侧向上)头低脚高位至少20min,使空气停留在右心房,逐渐扩散至肺部;吸氧(面罩给氧);右心房穿刺抽气;气体未抽出前禁止心脏按摩;注射脱水剂及地塞米松以减轻脑水肿;用高压氧舱治疗。 6.发热 透析开始后立即出现者为管道污染;1h出现者为致热源反应,可给氟美松5mg静脉注射,异丙嗪25mg肌内注射。 7.出血 动脉外瘘管脱落,连接血路及穿刺针松脱,都可以产生出血。 8.透析液成分错误 不同的成分错误产生不同并发症,如高血钠症、溶血。 (二)临床急性并发症 1.失衡综合征 失衡综合征是在透析中或透析结束后数小时出现的暂时性中枢神经系统及骨骼系统的急性医原性症状的总称。其原因目前普遍认为主要是由于血液中溶质浓度(主要是尿素)急速降低,使血液和脑组织间产生渗透压差,低钠透析液造成的钠平衡失调和透析液碱化剂的组成,血液pH的变化和HCO-3在血液与脑脊液间的浓度差也是不可忽视的原因。高效能透析器的使用,超滤量过大、过快,等等都是促成失衡综合征的因素。Port等人提出如下症状分级标准。 轻度:头痛、嗳气、呕吐、睡眠不安、肌肉挛缩。 中度:扑翼样震颤、间歇性肌肉痉挛、定向力丧失、嗜睡。 重度:精神异常、全身肌肉痉挛、昏迷。 这些症状可在短时间(30min)消失,也可持续24~30h,也有死亡的报道。 2.透析性低血压 透析中出现显著血压下降以至休克,使透析不可能充分进行。原因为①透析器血液导管的填充量太大,排水过多、过快,或透析膜破裂后漏血,使循环血量急剧减少;②由于低钠透析液及尿素等溶质的清除,血浆渗透压下降,或低蛋白血症引起的血浆胶体渗透压低下;③醋酸对心肌的抑制作用和扩张血管的作用;④血管收缩力下降或反应性低下;⑤透析器内残留消毒剂等等。 防治方法为①选用适合于病人的低效率、小面积透析器,除水速度缓慢渐增,每天透析2~4h,逐渐延长每次透析时间,减少透析次数;②采用体外超滤或序贯透析疗法,或应用透析液再循环方式进行透析;③采用HF、HDF或BD高钠透析,包括钠梯度透析和细胞洗涤透析方法;④血浆渗透压维持药的作用,防止血容量急剧减少,目前用安定,戍巴比妥制剂治疗痉挛。 3.心律失常 主要是由于血清钾、钙的变化,其次是由于透析血压下降,冠状循环血流量减少所致。在透析中特别是老年患者常出现心律紊乱。其防治措施为①稍提高透析液钾的浓度,减少其变动,缓解、纠正酸中毒;②防止急速除水招致低血压,对冠状动脉硬化症及有心肌损害的患者应特别注意;③对有动脉硬化的患者,应给予扩张冠状动脉药物;④正在使用洋地黄的病例,必须相对地提高透析液中钾的浓度,同时注意洋地黄的体内积蓄量和使用量,出现心律紊乱时必须根据发生的原因及时准确地给予有效的处理。 第三节 血液滤过血液滤过(hemofiltration,HF)是血液净化的新技术。经过15年的临床实践,证实血液滤过在控制顽固性高血压、纠正心功能不全、清除过多液体、治疗期间副反应和心血管状态稳定性、中分子物质清除等方面均优于血液透析。目前公认血液滤过是治疗肾功能衰竭的一种完全有效的肾脏替代疗法。 一、原理 血液滤过模仿肾单位的滤过重吸收原理设计,将患者的动脉血液引入具有良好的通透性并与肾小球滤过膜面积相当的半透膜滤过器中,当血液通过滤器时,血浆内的水分就被滤出(类似肾小球滤过),以达到清除潴留于血中过多的水分和溶质的治疗目的。由于流经滤过器的血流仅有200~300ml/min(只占肾血流量的1/6~1/4),故单独依靠动脉血压不可能滤出足够的液量,需在动脉端用血泵加压,以及在半透膜对侧由负压泵造成一定的跨膜压,一般限制在66.66kPa(500mmHg)以内,使流过滤器的血浆液体有35%~45%被滤过,滤过率达到60~90ml/min(约为肾小球滤过率的1/2~3/4)。血液滤过率的大小取决于滤过膜的面积、跨膜压、筛过系数*(*某物质筛过系数=滤过中某物质的浓度/血液中某物质的浓度)和血流量,每次血滤总的滤液量需达到20L左右才能达到较好的治疗效果,为了补偿被滤出的液体和电解质,保持机体内环境的平衡,需要在滤器后(前)补回相应的液量和电解质以代替肾小管的重吸收功能。 血滤与血透主要区别在于:血透是依赖半透膜两侧的溶质浓度差所产生的弥散作用进行溶质清除,其清除效能很差。正常人肾小球对不同分子量的物质如肌酐和菊粉的清除率几乎都一样。血液滤过模仿正常肾小球清除溶质原理,以对流的方式滤过血液中的水分和溶质,其清除率与分子量大小无关,对肌酐和菊粉的清除率均为100~120ml/min。故血滤在清除中分子物质方面优于血透,与正常人肾小球相似。 二、血液滤过的装置 (一)滤器 基本结构和透析器一样,有平板型和空心纤维型,滤过膜是用高分子聚合材料制成的非对称膜,即由微孔基础结构所支持的超薄膜,膜上各孔径大小和长度都相等,故血滤时溶质的清除率与其分子量无关。 滤过膜特点 ①由无毒无致热原,具有与血液生物相容性好的材料制成;②截留分子量明确,使代谢产物(包括中分子物质)顺利通过,而大分子物质如蛋白质等仍留在血液内;③高滤过率;④不易吸收蛋白,以避免形成覆盖膜,影响滤过率;⑤物理性能高度稳定。目前常用滤过膜见表45-4。 (二)置换液成分 血滤时由于大量的血浆被滤出,故必须补充一定置换液,其成分可因人因地而异(表45-5)。由于血滤清除小分子物质如尿素氮、肌酐比血透差,故需要相当交换量才能达到治疗目的,但究竟每次需要多少,尚有争论。 表45-5 通常置换液配方
(三)交换量计算方法 1.标准固定量 每周3次,每次20L,可达到治疗目的。 2.尿素动力学计算法 此法可使蛋白质摄入量不同患者的尿素氮在每次治疗前维持理想水平,其计算法为:
0.12为摄入每克蛋白质代谢所产生的尿素氮克数,7为每周天数,0.7为滤过液中平均尿素氮浓度。 3.体重计算法 Baddrmns等提出一个公式,要把尿素氮浓度降低一半,每次治疗量为: V1/2=0.47×BW-3.03 4.残余肾功能计算法 使患者总的清除率维持在5ml/min以上,因为1ml的置换液等于1ml滤过液的尿素清除率,如果患者残余肾功能是0,那么每天需要7.2L的置换量才能维持患者的清除率在5ml/min。 5ml/min×60×24=7200ml/d=7.2L/d 通常血滤治疗的交换量每周为60~90L即相当于6~9ml/min的清除率,如果患者的残留肾功能是5ml/min,则血滤的清除率则可达10ml/min以上。 为了减少大量输液带来的并发症,最近Shaldon采用溶水线(on-live system)输液系统,在血滤时直接用自来水经软化、炭滤、加热、反渗后制成清洁水,经比例泵与浓缩的置换液混合,再经双重过滤后直接用管道输入体内。其优点是:不需要用容器,减少污染,降低费用。 三、血滤方法 (一)前稀释法 置换液在滤器前输入,其优点是血流阻力小,滤过稳定,残余血量少和不易形成蛋白覆盖层。但由于清除率低,要大量置换液(50~70L/次)。目前已不使用。 (二)后稀释法 置换液在滤器后输入,减少了置换液用量(20~30L/次),提高了清除率。目前普遍采用此法。 (三)连续动-静脉血滤(CAVH) CAVH不用血泵和血滤机,直接与患者的动、静脉相接,利用动-静脉压力差和重力的作用产生超滤。 四、适应证 基本上与血透相同,适用于急、慢性肾功能衰竭,但在下列情况血滤优于血透。 (一)高血容量所致心力衰竭 在血透时往往会加重心衰,被列为血透禁忌证,而血滤则可以治疗心衰。因为①血滤能迅速清除过多水分,减轻了心脏的前负荷;②不需使用醋酸盐透析液,因而避免了由此而引起的血管扩张和抑制心肌收缩力;③血滤脱水过程中,虽然血容量减少,但外周血管阻力却升高,因此心搏出量下降,减轻了心脏负荷;④血滤时血浆中溶质浓度变动小,血浆渗透压基本不变,清除大量水分后,血浆蛋白浓度相对升高,有利于周围组织水分进入血管内,从而减轻水肿。 (二)顽固性高血压 血透治疗的病人发生顽固性高血压可达50%(高肾素型),而血滤治疗时,可降至1%,有的可停用降压药。血压下降原因除有效清除过量水、钠外,可能还有其他原因。有人曾反覆测定血浆和滤液中血管紧张素Ⅱ,发现两者的浓度相近,表明血滤能清除血浆中的某些加压物质。另一方面血滤时,心血管系统及细胞外液容量均比较稳定,明显减少了对肾素-血管紧张素系统的刺激。 (三)低血压和严重水、钠潴留 接受血滤治疗的病人,其心血管稳定性明显优于血透,血透治疗期间低血压发生率达25%~50%,但在血滤治疗时低血压发生率可降至5%。其原因为①血滤时能较好地保留钠,在细胞外液中能保持较高水平的钠以维持细胞外液高渗状态,使细胞内液向细胞外转移,即使在总体水明显减少的情况下,仍能保持细胞外液容量稳定;②血滤时血容量减少,血浆中去甲基肾上腺素(NA)浓度升高,使周围血管阻力增加,保持了血压稳定,而血透时NA则不升高;③血滤时低氧血症不如血透时严重;④避免了醋酸盐的副作用;⑤血滤时溶质浓度变动小,血浆渗透压较血透稳定;⑥血滤时滤过膜的生物相容性比常用透析膜好,故血滤能在短时间内去除体内大量水分,很少发生低血压,尤其对年老心血管功能不稳定的严重病人,血滤治疗较为完全;⑦血滤时返回体内血液温度为35℃,由于冷刺激自主神经,使NA分泌增加,而血液透析温度38℃,使周围血管扩张,阻力降低。 (四)尿毒症心包炎 在持续血透病人,尿毒症心包炎发病率达20%~25%,原因未明,改作血滤后,发现心包炎治疗时间较血透短,可能是血滤脱水性能好,清除“中分子”毒性物质较好之故。 (五)急性肾功能衰竭 持续或间歇的血滤是急性肾衰的有效措施。CAVH对心血管功能不稳定、多脏器功能衰竭、病情危重的老年患者有独特的优点。 (六)肝昏迷 许多学者认为血滤对肝昏迷治疗效果比血透好,但比血浆置换血液灌流差。 五、常见并发症 (一)置换液污染 由于转置换液输入量大,污染机会多,故有可能发生败血症,有一报告800人次血滤中有两例因液体污染发生败血症而死亡。 (二)氨基酸与蛋白质丢失 氨基酸平均分子量140,Streicher测出每次血滤治疗平均丢失5~6g氨基酸,蛋白质丢失量各家报告不一,3~14g之间,也有为2~4g。 (三)激素丢失 滤液中发现有胃泌素、胰岛素、抑胃泌素、生长激素刺激素B和甲状旁腺素,但对血浆浓度影响不大。可能是血滤时可清除激素降解产物,这些降解产物是干扰激素生物活性的物质。 (四)血压下降 主要是液体平衡掌握不好,脱水速度过快所致。 第四节 连续性动-静脉血液滤过连续性动-静脉血液滤过(continuousarterio-venous hemofiltration,CAVH)也称为自然连续性动-静脉血液滤过,是血液滤过的一种新方法。自1977年Kramer首先用于临床后至今已10年。它是利用动、静脉之间(如股动、静脉或前臂动、静脉)的正常血压梯度,将血液引入一通透性很高的小型血液滤过器,血浆不断滤出,借以清除体内水分及化学物质,依照对原发病的需要,补充一部分置换液。 一、CAVH的设备 较简单,不需要血泵和血液滤过机器,关键的备件是一个通透性很高的血液滤过器,目前常用的有Amicon TM30、TM20和GambroHF101、HF55。Amicon是聚砜膜(polysulfone),Gambro是聚胺膜,两者均为粗孔膜(表45-6)。超滤液体与膜基质之间无相互作用,其滤过率仅是压力的函数,溶质的转运主要是通过对流作用。 表45-6 各种血液滤过器的性能
滤器的平均使用时间为35~46h,若超滤量少于200ml/h,60%的滤器发生凝血。 二、CAVH的方法 利用前臂的动、静脉外瘘,或用改良的Sddinger穿刺技术做股动、静脉插管,长7.4cm、内径0.3cm动、静脉插管分别与血液管道及血液滤器相连。连接前先用肝素生理盐水冲洗血滤器及管道,每1000ml盐水含肝素10000u。连接后自动脉管道用泵连续注射肝素10u/(kg·h)。使静脉端凝血时间(试管法)维持在30~45min或全血凝血时间延长50%。在急性肾衰的少尿期滤过持续进行,直至进入多尿期为止,每小时固定超滤液量及化学成分,根据前1h的超滤量补充置换液。置换液的成分:Na+142mmol/L、Cl-103mmol/L、Ca2+2mmol/L、Mg2+0.75mmol/L、乳酸盐44.5mmol/L。 当滤器的滤过率降低40%以下或发生凝血时便更换新的滤器,每个滤器平均使用时间为43h。收集超滤液的容器应置于床旁最低位置,使其负压为3.92kPa(40cmH2O),这样使滤过率提高30%。 三、CAVH的适应证 主要用于急性肾功能衰竭(ARF),特别是多脏器损害者。在ARF时的适应证如下。 (一)一般指征 ①水潴留过多,并用大剂量利尿剂治疗无效;②由于限制液体摄入,而不能应用全静脉营养者;③预防高钾血症和氮质血症。 (二)特殊指征 ①肺弥散功能障碍伴有循环衰竭;②高钠血症并用利钠药物无效者。 四、CAVH临床疗效 (一)纠正水电解质紊乱 CAVH的滤过率与动脉血流量相关,一般来说滤过率是血流速的25%;而动脉血流量又与平均动脉压相关,因此维持血压就能保持较高的滤过率;即使如此,在收缩压为22.67kPa(70mmHg)时,仍可有200~500ml/h滤过率。而正常人当血压降至此水平时,肾小球滤过已停止。这样的脱水量足以使无尿病人能接受全静脉营养。脱水后中心静脉压、肺动脉压、容量性高血压和肺的弥散功能得到改善。 脱水时如输入置换液可发生高血钾症,大多数为血钾低于6mmol/L者输入置换液;治疗高钾血症时,需输无钾置换液,其最低速率为500ml/h。治疗高钠血症时可输入5%葡萄糖,其速率为100ml/h即可。 (二)肌酐与尿素清除 血液滤过的肌酐清除率相当于10ml/min,此清除率受输入置换液量的影响,置换液输入速度为2.0~2.5ml/min时,血清肌酐为839.8~875.2μmol/L(9.5~9.9mg/dl),输入速度大于9ml/min时,血清肌酐低于530.4μmol/L(6.0mg/dl),此相互关系与血肌酐和肾小球滤过率(GFR)的相互关系相似。 Olbricht报告一组30例病人,每日超滤量14.2±4.6L,血清肌酐稳定在500μmol/L以下,平均血清尿素为38mmol/L。但在另一组病例,病人每日超滤量为9.9±3.2L,血清肌酐高于500μmol/L,尿素高于40mmol/L。因此Kramer等建议在治疗急性肾衰时每日超滤量不宜少于12L。 (三)对血液动力学的影响 Paganini等报告6例ARF患者用CAVH治疗,平均时间14.1h,平均超滤量为222.9ml/h,无一例发生低血压,平均动脉压在治疗前为10.50±2.63kPa(78.8±19.7mmHg),治疗后为10.61±1.84kPa(79.6±13.80mmHg);心排血量轻度减低,治疗前为4.77±1.48L/min,治疗后为4.68±1.05L/min,可能反映了右心室负荷的减轻。 五、CAVH的优缺点 (一)优点 治疗多脏器损伤伴ARF时具有独特的优点。①用于紧急的肾脏替代治疗,准备时间在30min内,不需要特殊设备及专职人员,在一般医院均可使用;②此种滤器不引起白细胞和补体降低;③CAVH连续地清除体内过多体液,并可根据每小时的超滤量及时调整液体平衡,由于循环参数的改变很小,因此不易发生心血管并发症;④计算尿素氮、钾等清除率的方法简单,如每日尿素氮的清除率等于血尿素氮(mg/dl)×24h超滤液(dl),钾的清除率等于血钾(mmol/L)×24h超滤液(L);⑤超滤液中尿素、肌酐、钠、钾、氯、磷酸根、乳酸根和葡萄糖的浓度与血浆相同,经常测超滤液中上述物质的含量即可反映病情变化,避免了反覆抽血;⑥可自静脉管路输入高渗葡萄糖或全静脉营养液;⑦机体的液体与化学物质经过48h的平衡期后,保持在稳定水平,而血透则处于波动状态,因此CAVH不会发生血透时出现的失衡综合征等并发症;⑧股动、静脉血栓的发生率很低,未发现肺栓塞,这与血管插管是特制的短导管和连续使用肝素有关;⑨出血并非CAVH的禁忌证,肝素用量很小,肝素用量为10u/(kg·h)时,体外及体内循环中的肝素浓度、部分凝血酶时间、凝血酶时间的数值如(表45-7);⑩价格较血透和血滤低。 表45-7体外、体内循环中肝素浓度部分凝血酶时间、凝血时间数值
(二)缺点 滤过效果较低,出血发生率为20%。 第五节 血液灌流一、血液灌流的概念 血液灌流(HP)是一种新的血液净化系统。该系统采用动脉血液体外分流的技术,将病人动脉血流经管道引向灌流器,血液经过灌流器时受到吸附剂或其他生物材料的作用而得到净化或生化处理,灌流后的血液再经管道返回静脉。这一过程有点儿类似于血液透析,所不同的是在“净化”的机理方面,血液透析藉超滤及透析作用而除去小分子代谢废物及水分,而血液灌流则有赖于吸附剂、酶、活细胞等对血液某些成分进行吸附粘除或加工处理。 二、历史与现状 从70年代开始,世界各国都有人投入了这项研究,加拿大、美国、英国、西德、法国、意大利、日本和挪威等国都相继报告了包膜活性炭血液灌流的临床应用。包膜材料也不限局于火棉胶一种,丙烯酸明胶、醋酸纤维素、甲基丙烯酸明胶、明胶等材料都曾被人采用。 我国于70年代末期开始也逐步进入这一领域。上海、天津、重庆、北京等地都相继研制了不同原料、不同包膜材料的活性炭或其他吸附剂。各地用活性炭血液灌流治疗的病种中包括有急性药物中毒、有机磷或有机氯农药中毒、精神分裂症、尿毒症和急性肝功能衰竭等。 三、活性炭与树脂的吸附解毒机理 自60年代以来,随着血液灌流技术的发展,活性炭的应用进入了临床急性解毒和治疗急性代谢中毒疾病的领域。活性炭是一种非常疏松多孔的物质,其来源相当多样,包括植物、骨壳、动物骨骼、木材、石油等,经蒸馏、炭化、酸洗及高温、高压等处理后变得疏松多孔,也即“活化”了。 造成活性炭的强及吸附性的重要原因,在于多孔性,无数的微孔形成了巨大的比表面积,按国内、外文献报告,活性炭的比表面积可达到600~1000m2/g 。 活性炭的吸附是非特异性的。吸附剂对吸附质的吸附效率与下例各种因素都有关系:吸附质浓度、分子大小、分子表面构形以及溶液的pH、温度、电解质浓度等等。就分子的大小而言,一般分子较大吸附率较低,分子较小吸附率较高。还有人发现分子的碳链越长,吸附率越低。 四、吸附剂血液灌流的临床应用 目前血液灌流的应用主要还是在临床急症抢救的范围内,在这一范围内又以抢救各种药物和毒物中毒为主。近年来国内、外已有不少研究者着手开展血液灌流治疗急性肝衰竭和急性肾衰竭的课题。 (一)药物中毒 巴比妥类药物,其他导眠能、安定、利眠宁等都带有三环或杂环结构,对中性树脂和活性炭表面有很高的亲和力,在血液灌流中常可达到很高的清除率。从近年来国际国内临床应用血液灌流的实践来看抢救得最多的还是这一类催眠、安定类神经抑制性药物。 (二)清除代谢废物 最远若干年,血液灌流在临床应用范围逐渐大,许多研究者发现吸附剂血液灌流对尿毒症患者血中的尿酸、肌酐、中分子量的代谢毒物,以及肝衰竭血中的芳香氨基酸类、硫醇有机酸酚类和中分子代谢药物也有显著的吸附作用。 (三)农药中毒 活性炭对有机磷农药有一定吸附作用,对明确有大剂量有机磷农药中毒的患者估计内科疗法单独抢救尚嫌不足,则应早期充分多次的原则进行血液灌流。 (四)联合应用 在某种特殊的情况下血液灌流可以与血液透析联合使用。如某些中毒导致急性肾衰或在原有的肾功能衰竭基础上又发生急性药物中毒便可考虑联合使用。 (五)血液灌流的其他适应证 近年来,HP在治疗急性肝功能衰竭方面的作用引起人们很多注意。Chang于1972年在Loncet报告一例深度昏迷的肝衰竭病人用活性炭血液灌流治疗后意识迅速恢复。国内杭州市第六人民医院等单位也曾用微囊活性炭血液灌流治疗3~4度肝昏迷病人,意识改善,生存时间延长,但生存率未提高。 第六节 血浆交换疗法1914年Abel首次报告血浆除去术,其原意是从全血分离、清除血浆成分,进行成分输血,经过半个世纪的发展成为血浆交换疗法或称血浆置换术。即将患者的异常血浆(抗体免疫复合物或其他有害物质)分离、清除后,再将剩余细胞成分加入正常人的新鲜冷冻血浆或代血浆等置换液输回体内,或将异常血浆分离后用吸附法除去血浆中有害物质再输回体内。血浆交换疗法是近十余年来发展的血液净化新技术,主要用于治疗自身免疫性疾病。但有时亦可应用于药物中毒,但由于需较多复杂的设备和技术,通常并不作首选或常规使用。 (沈亚瑾、王晓南、毕增祺) 参考文献[1]Copley JB: Prevention of peritoneal dialysis catheterrelated infections. Am JKid Dic 1987; 10:401 [2]Hiltunen KM, et al: One way obstruction during CAPD with Tenckhoff catheter.Scand J Uro Nephro 1985; 19:67 [3]Kopecky RT: Complications of CAPD: Diagnostic value of peritoneal scintigraphy.Am J Kid Dis 1987; 10:123 第46章 泌尿系感染非特异性尿路感染是肾脏、输尿管、膀胱和尿道等泌尿系统各部位感染的总称,其中以膀胱炎和肾盂肾炎最为常见。膀胱和肾脏感染常同时或先后并存,因为细菌可从膀胱感染灶逆行蔓延至肾脏,肾脏感染灶中的细菌也可沿输尿管蔓延至膀胱。 一般说来,泌尿系统尤其是膀胱是不容易发生炎症的,这是因为正常膀胱对细菌有强大抵抗力,细菌不易通过血液侵入膀胱壁层,尿道内外括约肌也能阻挡细菌从尿道上升至膀胱。在正常膀胱粘膜及排尿功能下,即使细菌进入膀胱腔内,一般也随尿流排出体外,而不易发生感染。造成感染往往有一定的诱发因素,因此这种感染多为继发性的。 膀胱尿原无菌,若收集早晨新鲜清洁的中段尿作细菌培养,菌落超过105/ml,或耻骨上穿刺的尿做尿培养有细菌生长者,均为有意义菌尿。有意义菌尿实际上即指尿路细菌感染。尿内有大量细菌生长而无临床症状者称为无症状细菌尿。尿路感染甚为常见,在感染性病人中其发病率仅次于吸呼道感染,尤其多见于女性,约10%~20%的成年妇女均曾患过尿路感染。 一、病因及发病机制 (一)致病菌 任何致病菌均可引起尿路感染,绝大多数革兰阴性杆菌,如大肠杆菌、副大肠杆菌、变形杆菌、绿脓杆菌、产气杆菌等。急性与无并发症的尿路感染,约85%为大肠杆菌引起。球菌感染较少见,如葡萄球菌及粪链球菌等,主要为凝固酶阴性的白色葡萄球菌或称腐生葡萄球菌,过去认为这类细菌为非致病菌。 由于广谱抗生素的广泛应用,霉菌性尿路感染的发病率日益增加,应引起注意。病毒也可能造成泌尿系感染,如腺病毒在男孩中可引起出血性膀胱炎。淋菌性尿道炎是世界性广为流行的性传染病,目前在我国有蔓延之趋势。由衣原体引起的非淋菌性尿道炎也是性传染病,60年代中期以来在欧美各国不断扩大流行,最近在我国也有发现。 (二)感染途径 1.上行感染 致病菌从尿道口上行,进入膀胱而引起感染,然后再由膀胱经输尿管上行至肾脏而引起肾盂肾炎。这是膀胱和肾脏感染最主要的入侵途径。女性尿道短而直,长约2~4cm,并接近阴道及直肠,易被污染。性交时更易将细菌带入膀胱,故女性尿路感染远比男性常见。健康男性前尿道3~4cm处和女性尿道远端1cm处都有不同数量的细菌寄居。女性尿路感染绝大多数是由粪便菌丛从会阴部上行至尿道的。在一般情况下,尿道前庭处往往有大量粪便菌丛繁殖,尿道前庭的细菌寄居繁殖为尿路感染创造了条件。 2.血源性感染 任何部位的细菌形成的感染病灶所产生的菌血症或败血症,如果细菌毒力强而细菌数量多,加之肾组织有缺陷,则易引起肾盂肾炎。其主要致病菌常为金黄色葡萄球菌。 3.淋巴感染 结肠内细菌可经淋巴管播散到肾脏。盆腔感染时,细菌可经输尿管周围淋巴管播散至膀胱或肾脏。然而通过淋巴途径所致的尿路感染较为少见。 4.邻近组织感染的直接蔓延 这种感染方式非常少见。如阑尾炎脓肿、盆腔感染等偶可直接蔓延到泌尿系统。 (三)感染机制 目前对此尚不十分清楚,有人认为细菌进入膀胱后,大肠杆菌、变形杆菌可借助其菌伞与膀胱粘膜上的受体相结合,粘附于膀胱壁上滋长繁殖,引起膀胱炎,这种细菌粘附现象是引起尿路感染的一个重要环节。膀胱炎后可影响膀胱壁段输尿管及其管口功能,导致膀胱输尿管回流,使感染尿液逆流而上。细菌的内毒素可显著地降低输尿管蠕动,使输尿管内尿液郁滞,压力增高,形成生理性梗阻,这都有助于肾盂肾炎的发生。例如大肠杆菌具有O、H、K三种抗原,具有大量K抗原的大肠杆菌,特别是K1抗原者易引起肾盂肾炎,因K抗原具有抵制细胞吞噬的作用。 (四)易感因素 1.膀胱易感因素 (1)残余尿量:肾脏生成的尿液不断地由输尿管流入膀胱,起到冲洗和稀释的作用,膀胱能够充盈和排空,使膀胱内细菌不能大量滋长繁殖。另外膀胱粘膜有灭菌作用,或通过吞噬细胞,或通过循环抗体,也有人认为膀胱粘膜细胞产生或分泌有机酸和免疫球蛋白A-(IgA),具有杀菌作用。正常膀胱的残余尿量不超过10ml,在排尿后膀胱腔能完全闭合,则膀胱粘膜分泌液中的灭菌物质能直接与细菌接触而灭菌。人的尿液是细菌的良好培养基,因此残余尿量增多使膀胱不能闭合,有利于细菌滋长和繁殖。凡是下泌尿系梗阻性疾患,如尿道狭窄、前列腺肥大、神经性膀胱、结石或肿瘤等均可引起残余尿量增加,这些因素是尿路感染多次再发和不易治愈的主要原因。 (2)特殊的生理状态:女性尿道由于解剖结构的特点,其发病率约为男性的8~10倍,且好发于婴儿、青年及更年期后的妇女,特别患有慢性妇科疾病,如阴道炎、宫颈炎、盆腔炎和附件炎等,可直接蔓延,或经淋巴途径,或分泌物污染尿道,引起尿路感染。妊娠期菌尿发生率高达7%,这可能与妊娠期雌激素及孕酮分泌增多,引起输尿管平滑肌张力降低,蠕动减弱;后期宫体膨大压迫输尿管及膀胱,导致尿流不畅等因素有关。产生由于阴道及子宫创伤、感染、全身抵抗生降低,或产程过长、难产等因素易引起尿路感染。 (3)膀胱插管:男性尿道远端2cm处有细菌寄居者约为98%,5cm处为49%;女性可能更高。因此,导尿或膀胱镜检查时,常把细菌带入膀胱,有可能引起上行性细菌感染。 2.肾脏易感因素 (1)膀胱输尿管反流:是引起肾盂肾炎的重要因素,尤其在婴儿期。在正常情况下,膀胱和输尿管接合处能起活瓣作用,尿液可以顺利地从输尿管进入膀胱,而阻止膀胱尿液尤其在排空时逆流入输尿管或上达肾脏。当此接合处功能缺陷时,则有利于尿路上行性感染。在先天性异常,完全性双输尿管、输尿管开口异常,输尿管囊肿,膀胱炎,神经性膀胱等疾患均容易出现逆行感染。 (2)尿路梗阻:尿流不畅或尿路梗阻是肾盂肾炎的重要诱因。一般认为尿流不畅或停滞有利于细菌生长及在肾内播散。有人认为尿流不畅引起肾内组织压力增加,影响组织的血液循环和代谢变化,易引起细菌感染。如先天性肾发育不全、马蹄肾、多囊肾、肾肿瘤、前列腺肥大、结石等均易诱发肾盂肾炎。 (3)肾脏插管:如逆行造影、肾造瘘、肾穿刺时也易造成肾脏损伤及上行性感染。 3.全身性因素 糖尿病很易并发感染,尤其是尿路感染的发病率很高,主要是循环损害,糖代谢异常,血糖和尿糖浓度增高等因素,使机体抵抗力降低及对细菌的易感性增加。其他一些疾患如高血压,或长期使用肾上腺皮质类固醇等均易引起肾盂肾炎。 二、临床症状 膀胱的炎症根据病因、病理及发病方式等可以分为急性膀胱炎、慢性膀胱炎、尿道综合征、腺性膀胱炎,以及不属于感染的间质性膀胱炎和放射性膀胱炎等。而肾盂肾炎也可分为急性肾盂肾炎和慢性肾盂肾炎。除此之外,肾脏本身的感染还有肾乳头坏死、肾皮质脓肿、肾脓肿、肾周围脓肿等。由于它们的临床类型不同,其临床症状也各不相同。本节只着重讨论急性膀胱炎和急性肾盂肾炎两种。 (一)急性膀胱炎 多见于女性,常由尿道上行性感染所致,偶有从肾盂肾炎蔓延而来。多于性交、劳累或着凉后犯病。主要临床表现是起病急骤,尿频和尿急非常明显,每小时排尿有1或2次,甚至5~6次以上,尿频严重者犹如尿失禁。排尿时尿道有烧灼感,每次排尿量不多,甚至少于10~20ml,即所谓膀胱刺激征。排尿终末可有下腹部疼痛,尿液混浊,有时见到肉眼血尿,临床称之为急性出血性膀胱炎。尿中有大量脓细胞或红细胞,无管型。症状可于数天内消失。全身症状极轻或缺如。男性膀胱炎多继发于前列腺炎及肾的感染,或由前列腺肥大伴有残余尿引起。 尿道综合征是出现在女性的一种综合征,患者有尿频、尿急,但中段尿培养阴性或无显著细菌尿,临床症状难以和膀胱炎鉴别。 由于急性膀胱炎治疗不彻底,可以转变为慢性膀胱炎,症状为长期存在尿频、尿急症状,但不如急性膀胱炎那样严重,尿中有中等量或少量脓细胞和红细胞。这些病人多有急性膀胱炎病史,部分病人伴有结石或其他梗阻因素存在。慢性膀胱炎易并发慢性肾盂肾炎。 (二)急性肾盂肾炎 此病多见于女性,致病菌主要为大肠杆菌,病变可累及一侧或双侧肾脏。病理表现为肾盂、肾盏充血水肿,表面覆有脓液,肾实质感染多集中于一个或多个楔形区,楔形的尖端在髓质,基底在皮质,但不累及肾小球。典型急性肾盂肾炎具备三组临床表现。 1.膀胱刺激症状 肾盂肾炎多伴有膀胱炎,故患者出现尿频、尿急、尿痛等膀胱刺激症状。尿液混浊,偶有血尿。病人还有不同程度的腰痛或腰痠,重者疼痛可向侧腹、会阴及大腿内侧放射。 2.全身症状 包括畏寒、发热,体温在38~40℃之间,全身乏力,食欲减退,偶有恶心、呕吐、腹胀及剧烈腹痛,易误诊为急性胆囊炎或急性阑尾炎。 3.局部体征 肾区或脊肋角处有叩击痛及压痛点。 上行性感染所致的急性肾盂肾炎则膀胱刺激症状可先于全身症状出现;血源性感染者则先有全身感染症状,后有下尿路症状。本病有自限性,症状持续3~5天后逐渐缓解,但菌尿可持续存在。 所谓急性肾乳头坏死是急性肾盂肾炎的严重并发症,坏死可发生在一个乳头或多个乳头,多为双侧病变。临床表现除有血尿、脓尿外,主要具有败血症样严重的全身症状,往往出现败血休克,并出现少尿或尿闭。肾功能迅速损害,发生急性肾功能衰竭。肾区有压痛及腹膜刺激征,有时坏死的肾乳头脱落引起绞痛。本病多见于有尿路梗阻或糖尿病的尿路感染患者,病情凶险,应及时诊断,合理治疗。 慢性肾盂肾炎仅半数急性肾盂肾炎发作史,起病往往隐匿或不典型,不少病人无尿路感染史,尿无细菌生长,亦无尿路梗阻病变。慢性肾盂肾炎的症状可能甚为轻微,仅有轻度腰部不适及膀胱刺激症状。低烧和贫血有时是唯一的表现。其他一些病人则可表现反覆尿路感染、高血压及尿毒症。尿的检查常不恒定,有时有白细胞及白细胞管型,有时则接近正常,类似无症状细菌尿,故应进行细菌计数培养以确定诊断。肾脏的浓缩功能减退,为本病特点之一,有别于慢性肾小球肾炎。X线检查可见一侧或双侧肾脏变小,肾盏扩张变型,皮质萎缩。 三、诊断 急性膀胱炎的诊断,根据病史、体检及尿检而确定。在男性患者应观察尿道口有无脓性分泌物或阴茎头包皮炎。尿检查包括红、白细胞和沉渣涂片染色,必要时作尿培养以确定致病菌的类型。急性膀胱炎忌用膀胱镜检查。 急性肾盂肾炎的诊断也是根据病史、体征及尿的检查,必要时佐以尿路造影术。在急性阶段忌用器械检查,以免感染扩散。 上尿路感染一般以全身症状为主,下尿路感染以膀胱刺激症状为主。上尿路感染与下尿路感染可以同时存在。单纯依靠症状和体征来区分上、下尿路感染尚感不足。因为有显著细菌尿者可毫无症状,肾盂肾炎患者也可无发热、白细胞增高。尿细菌的计数培养,上、下尿路感染的定位检查,肾功能检查及尿路造影等对感染的诊断具有重要意义。 (一)尿的检查 尿液的收集方法不同及存放时间长短对检查结果影响很大。目前主张采用清洁中段尿,必要时可取耻骨上膀胱穿刺尿。每个病人都应做尿常规检查,尿路感染尿常规检查的特点是脓尿或白细胞尿。尿沉渣检查,正常尿液白细胞不超过5个/每高倍视野。若白细胞增多,尿中出现白细胞管型说明肾脏有感染。有脓尿而培养阴性者,首先应考虑结核。单有脓尿尚不能肯定为感染,非感染性疾病亦可引起脓尿。肉眼血尿较少,镜下血尿常见,在一般情况下,尿中白细胞数显然较红细胞为多。 (二)细菌尿的意义 证明尿中有细菌存在是诊断尿路感染最重要的依据。正常尿液是无菌的,尿中出现细菌一般说明泌尿系有感染。但正常人远端尿道有细菌存在,排尿时可将细菌混入尿中,导尿同样也可将细菌带入膀胱,甚至引起感染。因此要特别注意尿液的污染。一般应取中段尿作培养及菌落计数。感染尿液每毫升细菌数在10万以上;污染尿液每毫升细菌数少于1000个。正常存在于尿道远端的细菌为类白喉菌及表皮葡萄球菌,培养出这些细菌多为污染,重复培养仍为阳性方说明有感染。 (三)感染定位 感染部位的确定,对治疗有指导意义。通过对感染定位的研究,发现妇女的尿路感染复发者均为上尿路感染;而再感染者则多为下尿路感染。采用免疫荧光试验检查尿内有无抗体覆盖细菌,可对感染作出定位。其原理是当细菌进入肾脏后,作为抗原,在肾内产生抗体,覆盖细菌。被覆盖的细菌与荧光抗人类球蛋白结合产生免疫荧光反应,膀胱炎患者则无此类细菌产生。采用67镓行肾扫描诊断肾盂肾炎的正确率达86%。 四、治疗 (一)单纯膀胱炎 多为大肠杆菌引起,磺胺、TMP、呋喃 (二)急性肾盂肾炎 需住院治疗,10~14日为一疗程,根据尿培养和药物敏感试验选用氨苄青霉素或头孢菌素药物,于用药后第3天行尿培养观察效果。治疗后复发或反应不佳者,应进一步了解尿路有无异常情况,治疗时间应延至2~6周或更长的时间。病情严重可联合应用β-内酰胺类、氨基糖甙类及可抑制细菌外膜中β-内酰胺酶的药物等。有外科适应证者,进行外科治疗。 在处理泌尿系感染时,一般治疗极为重要。在急性感染时期,患者需卧床休息和充分营养。增加饮量,保持体内水分的平衡,排泄足量的尿,以维持正常肾功能及排除尿路内的积脓。若不能口饮,则采用胃肠道外的注入方法,补充体液。护理工作和对症治疗可以减轻症状和痛苦 第47章 淋病淋病是由淋球菌引起的泌尿生殖器粘膜的化脓性炎症,是发病率最高的性病。据统计,全世界每年新病例在100万以上,美国每年患淋病人数约在100万以上,尚约有200万以上的患者未申报,比梅毒高28倍。我国近年来报告的性传播疾病(STD)中,亦以淋病居首位。 一、病原菌 1879年Neisser在患急性尿道炎、阴道炎、新生儿结合膜炎的分泌物中发现此菌,故名奈瑟淋病双球菌(Neisseria diplococcus gonorrhoea)。呈球形或卵圆形,革兰染色阴性,呈浅红色,美蓝染色为深蓝色。常呈对存在,一般多在多形核白细胞内,在急性期,白细胞中可有20~50个以上的淋球菌。急性期查到本菌的阳性率高达93%~99%。可在5%~10%二氧化碳条件下,在巧克力血液琼脂培养基或含万古霉素、粘菌素及制霉菌素的培养基上生长,呈典型菌落,氧化酶试验阳性。在普通培养基上不生长。淋球菌对外界理化因素抵抗力弱,干燥环境1~2h死亡,湿热42℃5~15min即死亡,对硝酸银敏感,在1:4000硝酸银溶液中,2min可杀死淋菌。 二、传染方式 淋病是通过直接接触传染,其主要方式是由性交传染。患淋病性阴道炎或宫颈炎的产妇,在分娩过程中可传染婴儿,引起新生儿淋病性结合膜炎。由于性习俗的改变,口咽部及直肠淋球菌感染病例亦时有发现。间接接触传染常由污染的器械、衣物和用具传染,但极为少见。本病不遗传,也无免疫性,可重复感染。 三、临床表现 急性淋菌性尿道炎常于感染淋菌3~5天后发生。病初多侵犯前尿道,出现尿道口红肿、灼痛,流粘稠黄色或黄绿色脓液,同时伴有尿急、尿频、尿痛及尿液滴沥等症状。感染经淋巴上行,可有腹股沟淋巴结肿大(淋病性横痃)。炎症如扩散至后尿道,可出现急性尿潴留,会阴部坠痛,尿混浊加重等症状,因尿道粘膜出血或血管破裂可出现终末血尿。 急性淋病性尿道炎经过7~8周虽不治疗或治疗不彻底,症状也可减轻,炎症局限化,转入慢性期。慢性淋菌性尿道炎多为前、后尿道合并感染。尿道灼痛减轻,疼痛可向龟头、睾丸、骶部、会阴等处放射。分泌物减少,呈浆液浓性,晨起有尿道口“糊口”现象,尿道可挤出少量脓性或粘液性分泌物。 男性淋病可合并龟头包皮炎、前列腺炎、附睾炎及尿道狭窄等,若合并急性前列腺炎或附睾炎可有发热。 女性患者由于尿道短而宽,症状较轻,常表现为尿道炎或外阴炎,尿道口、阴道口充血、肿胀,有脓性分泌物、白带增多,外阴灼痛等。尚可合并前庭大腺炎、宫颈炎、输卵管炎等。急性期症状3~4周后可自行消失或进入慢性期。有的无急性期,发病后即为慢性期,此时自觉症状轻,分泌物少,可合并盆腔炎,输卵管狭窄或闭锁,是造成宫外孕或不孕的重要原因。 淋菌尚可致淋球菌性皮炎,出现皮肤糜烂、结节及化脓等症状;也可发生淋菌败血症,出现血性水泡、脓泡疹、发热、关节痛、关节炎等;淋菌性脑膜炎及心内膜炎等很少见。 四、诊断 结合病史及临床表现,如有不洁性交或可疑之性接触史后,出现尿道刺激症状,如尿频、排尿痛、尿混浊或有丝状物混于尿中、尿道口充血、肿胀、有脓性分泌物等。分泌物涂片镜检有革兰阴性双球菌,主要存在于细胞内。此外还可作淋球菌培养。应与非淋病性尿道炎鉴别。淋病的潜伏期短,一般为3~5日;尿道刺激症状重,可伴全身症状;尿混浊,分泌物多,多呈脓状;涂片检查细胞内可见革兰阴性双球菌。而非淋病性尿道炎则发病缓慢,潜伏期为1~3周;症状较轻,一般不伴有全身症状;尿不混浊;分泌物少,多为稀薄粘液;涂片检查无淋球菌。 五、治疗 目前尚无统一方案,现综合世界最新治疗方法如下。①水剂普鲁卡因青霉素G480万u,一次分两侧臀部肌内注射,同时服丙磺舒(Probenecid)1.0g;②四环素每次0.5g或红霉素每次0.25g,一天4次,连用7天,强力霉素每次0.1g,一天2次,连用7天;③羟氨苄青霉素(Amoxicillin)3.0g,或氨基苄青霉素(Ampicillin)3.5g及丙磺舒1.0g一次口服;④联合疗法:羟氨苄青霉素3.0g或氨基苄青霉素3.5g及丙磺舒1.0g一次口服,同时服四环素0.5g,一天4次,连用7天;⑤对耐青霉素淋球菌(Penicillinase-producing Neisseria Gonorrhoea,简称PPNG),可用壮观霉素(Spectinomycin)2.0g,一次肌内注射,效果很好。 (刘璞) 参考文献 [1] 徐文严:性传播疾病的进展。性病情况简报,1987;2:7 [2]Penicillinase-producing gonococci (Editorial): Br Med J 1976; 2:963 [3]Skinner FA, et al: Gonorrhoea epidemiology and pathogenesis, Academic pressLondon; 1983 [4]Lych PJ: Therapy of Sexually Transmitted Diseases, Med clin N Am 1982; 4:915 [5] 刘伊明,吴阶平:淋病。国外医学·皮肤病学分册1986;3:129 [6]Donald Smith: General Urology; 9th edition, Large Publications 1978 第48章 尿路梗阻和结石尿路梗阻通过肾脏实质的血液,经肾脏的过滤作用,将血液中新陈代谢产生的废物和一部分水分形成尿液,经肾盂、输尿管、膀胱、尿道排出体外。通常说的尿路,即指从肾盂到尿道外口这一段尿液引流和排出的途径。在这途径的任何部位的各种病变,使尿液的引流和排出受到影响,就会造成尿路的梗阻。 一、病因 泌尿系统的各种疾病以及邻近尿路其他脏器的病变,都可在尿路的不同部位造成梗阻。 (一)尿道病变 尿道口狭窄、尿道狭窄、后尿道瓣膜、前列腺肥大或前列腺癌、尿道损伤、尿道异物、尿道结石等。 (二)膀胱病变 神经性膀胱——先天性脑脊膜膨出造成的神经损伤、后天性外伤、药物的影响,膀胱结石,膀胱颈部肿瘤,输尿管膨出,膀胱内血块阻塞,膀胱颈挛缩等。 (三)输尿管病变 输尿管结石、肿瘤、外伤、手术时误结扎,腹膜后广泛纤维性病变等。 (四)肾脏病变 肾结石、肾盂肿瘤、肿瘤出血形成的血块阻塞、肾盂输尿管交界处的先天性狭窄等。 (五)泌尿系统以外的病变对尿路造成的梗阻 如腹膜后或盆腔肿物对输尿管的压迫,子宫颈癌浸润至膀胱后壁,造成单侧或双侧输尿管进入膀胱部位的梗阻。 二、梗阻部位不同所致不同病理生理变化 (一)膀胱以上的梗阻 对肾脏影响更直接。膀胱以下的梗阻,由于有膀胱作为缓冲,短期内不致影响肾脏。但如果梗阻长期得不到解决,最终仍能影响肾脏。因为尿液的形成是以肾小球过滤的物理作用开始,过滤作用依靠肾小球毛细血管内的血压和血浆胶体渗透压及肾管体阻力之间的差别,即所谓滤过压。通常肾毛细血管中流体静压为10.7kPa(80mmHg),胶体渗透压约为3.33kPa (25mmHg),肾小球的管体阻力约为3.33kPa(25mmHg);因而肾小球的过滤压为4.00kPa(30mmHg)。所以当尿路内压增高到一定程度时,Bowman囊中压力增高,肾小球过滤压降低,因而肾小球的过滤率也降低,甚至可以使过滤停止。同时,尿路梗阻所产生的压力对肾小管的分泌和再吸收的功能也有很大影响。在完全性输尿管梗阻的动物实验,肉眼可见到肾盂扩大和肾实质变薄,组织学检查显示肾单位萎缩和间质组织纤维化。 (二)膀胱以下的梗阻 包括膀胱颈部和尿道的病变,梗阻必然影响排尿功能。膀胱既是一个排尿器官,又是一个暂时贮尿的器官。正常膀胱容量约为250~300ml。排尿? ■[此处缺少一些内容]■ 由于造成梗阻的病因和梗阻部位的不同,临床病变也可完全不同。膀胱以上的梗阻如系由于肾或输尿管结石,则以疼痛为主;如系先天性狭窄,则往往以泌尿系感染出现;而肿瘤则多表现为间接性无痛血尿;膀胱颈部及膀胱以下的梗阻则必然出现排尿的变化,如排尿费力,尿线细、无力,不能一次排空膀胱的贮尿,需分段排出,甚至形成急性尿潴留。 三、尿路梗阻造成的急诊情况 (一)排尿困难 膀胱以上的急性梗阻多由于结石引起,将在尿路结石一节中讨论;膀胱以下的梗阻造成排尿困难,甚至完全不能排尿,是泌尿外科最常见的急诊情况。在老年男性多由于前列腺增生症;由于尿道外伤或尿道炎症,特别是淋球菌尿道炎,治疗不当引起的尿道狭窄而出现排尿困难,也是常见的急诊。对于不能排尿的症状,过去有时称之为“尿闭”,这和由肾脏本身病变造成的“无尿”易于混淆,后者是没有尿形成,而前者是肾脏形成尿的功能存在,只是尿贮在膀胱不能排出,称之为“尿潴留”似更确切。 (二)前列腺增生症 多发生于50岁以后,前列腺中叶和侧叶的腺组织、结缔组织和平滑肌组织逐渐增生而形成多发性圆球状结节,逐渐阻塞后尿道。在早期,患者排尿时不能立即排出,需等待一些时间逐渐用力才能排出,尿线细而无力,射程不远。当增生的结节不断生长,尿道的阻塞更为明显,此时患者排尿更感费力,膀胱中的尿液不能一次排空,需经数次分段排出,且往往有排尿不尽的感觉。膀胱不能完全排空时,剩余尿的存在使膀胱的有效容量减少,同时由于患者膀胱颈部及三角区粘膜常有充血,刺激膀胱,遂使排尿次数增加,出现尿频及尿急,尿次的增加在夜间更易被注意,患者诉说夜尿增多。在较晚期,尿不能成线,而呈滴沥状,此时实际已有慢性尿潴留,膀胱剩余尿量已相当大,有时由于膀胱过度膨胀,内压很高,尿液可以自行溢出,成为假性尿失禁。由于尿液引流不畅,易于导致感染,炎症使膀胱颈部及后尿道粘膜水肿、充血,进一步加重梗阻而使尿完全不能排出,成为急性尿潴留。 (三)尿道狭窄 多系尿道长期慢性炎症或外伤后处理不当所致。如何正确处理尿道外伤,请参见第66章。淋病性尿道炎,在我国绝迹30年后,目前发病又有增加之势。在急性期如得不到彻底的治疗,由于淋球菌侵犯长段尿道粘膜,形成的狭窄因之很长,治疗更为困难。尿道狭窄的症状主要为排尿不畅、费力,而由于引流不畅又有继发炎症出现,炎症的纤维组织增生可使狭窄日渐发展,同时,尿道粘膜的充血、水肿又加重了梗阻的程度,所以也会出现急性尿潴留。 四、临床表现 急性尿潴留患者在急诊就医时,表情极为痛苦,病史可提示发病的病因。体检可见下腹胀满,叩诊为浊音,有时膀胱底可达脐平面。检查阴茎、尿道口及尿道有无硬的呈索条状的尿道疤痕组织以除外尿道狭窄。直肠指检可摸知前列腺的大小,正常的前列腺外形如粟子,底在上而尖向下,底部横径约4cm,纵径3cm,前后径2cm,而两侧叶之间可摸得一凹陷,即所谓中央沟。当前列腺增生时,不仅腺体增大,中央沟亦变浅平。在急性尿潴留时,受胀满膀胱的影响,往往摸到的前列腺比其实际大小要大一些。应在设法排空膀胱之后,再次检查前列腺,核对是否真正增大,以免诊断失误。 五、鉴别诊断 应考虑到神经性膀胱的可能,详细的神经系统检查是必要的。有些药物,如抗组胺类药酚噻嗪,神经节阻滞类药如胍乙啶、利血平,抗胆碱类药物如普鲁本辛等,在某些病人中也引起排尿障碍,甚至尿潴留。在老年病人,前列腺可能已有增大,这些药物很可能诱发急性尿潴留。 六、急诊处理 在急性尿潴留时,膀胱胀满,患者异常痛苦,首先应解除尿的潴留。最常用的方法是在无菌操作下,从尿道试放橡皮导尿管。前列腺增生引起的梗阻,当导尿管前端进至后尿道感到有阻力时,稍加推力,一般可以通过。而尿道狭窄则由于疤组织硬且不光滑,尤其外伤引起的疤痕狭窄,受伤尿道的断端有错位时则很难通过橡皮导尿管。一般在橡皮导尿管不能通过梗阻时,换用金属导尿管。对于没有受过泌尿专业训练的医师应十分小心,不然不仅不能通过梗阻,反而造成更多的创伤。使用金属导尿管时,不应细于Fr.16号,过细的金属导尿管会在梗阻处穿破尿道而形成假道,使以后的处理更加困难。有一种胶质导尿管,硬度介于金属和橡皮之间,且其尖端逐渐缩细,并在前端作成各种角度,使其易于通过梗阻部位。 导尿管如能通过梗阻进入膀胱,即可将潴留尿排出,暂时解决患者的痛苦,尿液送常规化验及细菌培养。对过胀的膀胱,引流要缓慢一些,避免膀胱内压突然减小而引起出血。导尿管放入膀胱后,不要轻易撤出,因为造成梗阻的原发病变尚未得到治疗,再次形成尿潴留的可能性极大。应将导尿管保留在膀胱内,在尿道外口加以固定。 如导尿管不能通过梗阻,可在下腹部经皮肤穿刺膀胱。由于膀胱已胀满,覆盖膀胱前壁上部的腹膜已被推向上,胀大的膀胱直接位于腹壁之下,穿刺是安全的。按常规下腹部皮肤灭菌后,铺无菌巾,操作者戴无菌手套,在下腹正中,耻骨联合上缘3~4cm处,局部浸润0.5%~1.0%奴佛卡因麻醉后,用普通20号腰椎穿刺针,直接通过皮肤穿刺膀胱,吸出尿液。穿刺针不能保留,所以最好用套管针穿刺,然后通过套管,放入细的橡皮导尿管,即可保持引流。新式穿刺针是放在导尿管腔内,导管紧贴针芯,穿刺后,抽出针芯,导管留在膀胱内。导管较粗,有利引流。 如果前列腺增生症已存在较长时期,并已影响双肾功能,患者情况又不允许做前列腺摘除手术时,可在急诊时即作永久性耻骨上膀胱造瘘。如前列腺增生症并发急性尿潴留,而全身情况良好,可在必要的检查后,作急诊前列腺摘除手术,可经尿道用电切镜作前列腺手术。但仍以择期手术为安全。 经尿道电切前列腺增生,方法简便,创伤小,年迈体弱者也多能耐受。术后只要在尿道内留置导管1~3天。 因尿道狭窄而发生急性尿潴留者,如狭窄可能经手术修复,可先作膀胱穿刺,保留耻骨上引流导管,以后再行修复手术。如狭窄部分过长,经多次修复手术未能成功,也可考虑永久性耻骨上膀胱造瘘。如系前段尿道狭窄,也可行会阴部尿道皮肤造口术。 第49章 肾脏与药物肾脏是机体的重要器官之一,其功能的变动将直接影响内环境的稳定。肾脏是排泄药物的主要器官,肾功能的好坏直接影响药物的疗效和毒性,药物也能直接作用于肾脏产生治疗或毒性作用。 一、肾脏易受药物损害的生理和解剖基础 (一)肾脏血液供应量大 两侧肾的重量仅占体重的0.4%,但却接受心输出量的25%,若按每100g组织的每分钟血流量计算,肾脏为300~400ml,而脑、肝、甲状腺则分别为70、100、150ml。由于肾脏血流量大,因而大量药物(和蛋白结合的、或未结合的)以及其衍生物,都随血流进入肾脏,因而易产生对肾脏的毒性作用。 (二)肾脏毛细血管内皮细胞的表面积大 两侧肾小球毛细血管的总面积约1.5m2,能直接接触血流中药物成分,易产生肾毒性。如药物成分与蛋白结合,形成抗原或半抗原,发生抗原抗体复合物反应,产生基底膜的免疫损害。 (三)肾小管有较高的代谢率 药物通过肾小管分泌或重吸收等过程,有可能集中在肾小管上皮细胞表面或细胞内发生毒性作用。 (四)肾脏逆流倍增系统 使肾脏髓质和肾乳头部位的药物浓度升高,直接产生肾毒性。 二、药物肾损害的主要机制 (一)直接肾毒害作用 药物进入血循环后,高度脂溶性药物易穿过细胞,易被肾小球滤过,具有大的分布容积;与蛋白结合率较高的药物,常不易进入细胞,也不能被肾小球滤过,分布容积低。当肾功能发生障碍时,自由的、未结合的药物成分增加,在肾内易于积集,障作用增加。这种毒性作用,包括细胞系统受损,DNA生物合成受抑制,细胞膜电位破坏,屏肾毒性丧失,这种损害通常与药物剂量有关。 (二)免疫损害 药物成分以半抗原形式与肾组织蛋白成分结合,引起抗体反应,产生肾损害。如甲氧苯青霉素钠(Methicillin sod.)可使抗体产生抗肾小管基底膜(TBM)抗体,产生小管间质性炎症;碳氢化合物可引起抗基底膜抗体,产生典型的Good-Pasture综合征。这种损害一般与剂量无关。 (三)降低肾血流量 如非类固醇抗炎药物(NSAID),能抑制肾脏前列腺素合成,从而降低肾血流量,影响肾功能。 (四)机械性损害 难溶解的药物结晶,沉着在肾小管,引起肾损害。 三、药物的肾脏排泄 进入机体的药物,通过生物转化和排泄方式,而被机体清除,排泄药物的主要器官是肾脏,有些药物不经任何代谢变化以原形从肾脏排泄,如地高辛、巴比妥、苯丙胺、美加明、氯噻嗪、多粘菌素B及E、氨基糖甙类、青霉素、氨苄青霉素、羟苄青霉素,头孢菌素Ⅱ及Ⅳ、林可霉素、四环素、磺胺类等。药物的肾脏排泄过程包括肾小球滤过、肾小管分泌及肾小管重吸收等环节。 (一)肾小球滤过 大多数药物都属于小分子物质,它们经血流到达肾脏后,可以自由通过肾小球滤过;有的药物与蛋白结合,则不能经肾小球滤过。因此,药物的血浆蛋白结合率,与肾小球滤过率有密切关系。肾脏病患者,药物清除率的变化大致与内生肌酐清除率的变化相一致。用肌酐清除率作为肾功能指标,从而判断药物从肾脏清除的状况。但若兼有肾小管排泄和重吸收的药物,以肌酐清除率来调整药量则有一定的缺陷,如氨基糖甙类药物。有的药物能扩张肾血管,增加肾血流量,提高肾小球滤过率(GFR)促进药物的排泄,如多巴胺。 (二)肾小管排泌 肾小管排泌功能指的是肾小管能将化学物质(包括某些药类),由血流转运入肾小管腔,是一种主动转运过程。在近端小管,存在着两种转运机制:①转运有机阴离子(某些弱有机酸);②转运阳离子(某些弱有机碱)。能经肾小管主动排泌的药物如下:①酸性药物:对氨基马尿酸、水杨酸、丙磺舒、保太松、消炎痛、青霉素、磺胺类、氯噻嗪、氨苯砜、氯磺丙脲等;②碱性药物:胆碱、组胺、美加明、普鲁卡因、普鲁卡因酰胺、阿的平等。 如两种药物合用,通过同一转运机制从肾小管排泄,则它们在转运系统上发生竞争,从而干扰药物的排泄。如青霉素,主要以原形从肾脏排泄,其中90%通过肾小管排泌,仅10%由肾小球滤过,丙磺舒参与此种主动排泌机制,与载体形成较稳定的复合物,阻碍了青霉素的排泌,使青霉素血药浓度提高,有效浓度维持时间延长,治疗效果提高。双氢克尿塞、速尿及利尿酸等都能阻碍尿酸的排泄,引起高尿酸血症。速尿与大剂量水杨酸盐合用,由于后者的排泌被抑制,可产生蓄积中毒。 (三)肾小管重吸收 正常情况下,原尿中的盐和水约有60%~80%在近端曲管被重吸收,使该处原尿中的药物浓度比血浆中高出2.5~5倍,因而形成一种由肾小管向血浆被动扩散重吸收的驱动力量。脂溶性高者,易透过生物膜,易通过简单的扩散方式由肾小管重吸收,而血浆中血药浓度维持时间延长。脂溶性低者,则难于被肾小管重吸收,因此排泄增加,血浆中药浓度维持时间缩短。 在肾小管中,药物以两种形式存在,解离型——脂溶性低,非解离型——脂溶性高。药物的解离度取决于所处环境的pH值,酸性药物在酸性环境中的解离度小,脂溶性较高,易于被动扩散重吸收,排泄慢,维持作用时间长。 药物从肾脏排泄的过程相当复杂,许多因素影响药物的肾脏排泄率。药物分子量大小,决定它通过细胞膜孔的能力;药物极性高低和解离常数大小以及内环境pH值等因素,决定药物扩散,通过膜的能力和数量;肾血流量及药物的血浆蛋白结合率大小,影响它的肾小球滤过数量和清除速度。尿流速度的快慢,将对药物在肾小管的被动扩散过程产生影响。 四、药物的肾脏损害 (一)尿路梗阻 某些药物可在尿中形成结晶,从肾小管至膀胱、尿道形成结晶沉淀,产生刺激和阻塞现象,出现血尿、尿痛及尿闭等症状,常见者为磺胺类药物。X线造影剂可使Tamm-Horsfall粘蛋白沉淀,形成管型,造成肾小管阻塞,过量的巴比妥类、乙醇等均可产生肌红蛋白尿,形成管型,阻塞肾小管,导致急性肾功能衰竭。 (二)肾间质和肾小管损害 ①青霉素类、速尿和噻嗪类利尿药、安替比林、苯印二酮等,可损害肾间质,引起急性间质性肾炎;②重金属(汞剂、硫酸铜、硼酸)、二性霉素B、氨基糖甙类抗生素,可引起急性肾小管坏死,导致急性肾功能衰竭;③大量高渗葡萄糖、甘露醇、低分子右旋糖酐,从肾小球滤过后,使近曲小管细胞产生肿胀,形成空泡,导致急性肾功能衰竭。 (三)血管损害 ①肾血流量减少:如二性霉素,可直接收缩肾血管,减少肾血流量,使肾功能下降;②肾小球炎:某些药物过敏,引起血清病,使抗原抗体复合物沉着于毛细血管内皮细胞表面,不能被肾小球滤过,固定于肾小球基底膜上,在补体参与下,引起免疫性炎症反应,如青霉素、双氢克尿塞引起皮肤过敏性脉管炎的同时,常伴有肾损害,临床上出现持续性血尿。 (四)血管闭塞与血栓 如麦角新碱,可引起小动脉和肾小球毛细血管闭塞,造成肾功能衰竭。 (五)狼疮综合征 肼苯哒嗪、奎尼丁、普鲁卡因酰胺、丙基硫脲嘧啶等可引起狼疮综合征,除皮疹、关节痛、发烧、血沉快、贫血、血细胞减少外,有时可发生急性肾功能衰竭或慢性肾功能衰竭。停药后可以恢复肾功能。 五、肾功能不全时药物的应用 肾功能不全时药物的应用遵循以下原则。①使用的药物应避免对肾脏发生毒性,进一步损害肾功能。②一些主要由肾脏排泄的药物,因肾功能不全,排泄减慢,容易产生蓄积中毒,故需调整剂量。 一般根据药物血浆半减期(t1/2)和病人肌酐清除率,决定用药剂量和方法。 1.药物血浆半减期(t1/2)药物血浆半减期是指药物进入体内(一次投药后)血浆中药物浓度下降一半所需时间。一次给药后,一般经7个半减期,血浆中存在的药物不到1%,即可认为基本清除。持续恒定给药,或以一个半减期间隔重复给药,一般经4~5个半减期,血药浓度可达最高峰,而且稳定在一定水平,起到治疗作用。 2.内生肌酐清除率(Ccr)血中肌酐主要由肾小球滤过清除(肾小管基本不重吸收也不分泌肌酐)。肾功能不全时,肾脏清除肌酐能力下降,肌酐在体内蓄积,血肌酐水平升高。血肌酐含量与肾小球滤过功能呈反比关系,肌酐清除率与肾小球滤过率呈正比关系。一般按血肌酐为1mg%,肌酐清除率则为100ml/min,当血清肌酐上升2mg%时,肌酐清除率则为50ml/min。肾功能不全时,一般根据药物血浆中半减期和病人肌酐清除率的改变,决定用药剂量和用药方法。 3.肾脏病患者 常伴有低蛋白血症,药物与蛋白质结合率(分量)相应减少,药物游离部分增多,使药物从肾脏排泄的浓度增高,毒性加大。同时药物与蛋白结合率也影响透析清除效果(如急性药物中毒);与血清蛋白结合高的药物,一般透析效果差,透析时间相应延长。 4.老年人的肾功能 随着年龄的增长,肾脏重量减轻,肾实质减少,肾单位数量和体积亦减少,70岁老人比年轻成人减少2/3~1/2。肾小球和肾小管基膜增厚,纤维组织增多,内膜增厚和玻璃样变,这些变化可发生40岁以后或更早些。平均肾小球滤过率,20岁时约为122ml/min,80岁以后仅为65ml/min左右。有作者测定21例无肾脏疾病、无高血压的老年人肾脏肌酐清除率,平均为53ml/min,但他们的血肌酐均低于1.5mg%。因此老年人血肌酐不能做为衡量肾功能和用药的指标。血清肌酐与体重之间的关系,也不适于老年人。老年人全身状况与肾功能密切相关,有心血管病、糖尿病老人,常因某种附加因素如感染、情绪波动、过度劳累、不适当的应用抗生素,均可加重肾功能损害,导致肾功能衰竭。 5.肝功能不全 由于多数药物在肝脏灭活,在肾脏清除,肾衰时若伴有肝功能不全者,则更应减量。如肾功能衰竭时,青霉素在血浆中浓度升高,7%~10%在肝脏灭活后随胆汁排泄,而不发生积蓄中毒。青霉素血清半减期在无尿伴肝功能不全时比无尿而肝功能正常者延长2~4倍。 六、常用药物的肾毒性 (一)抗生素类在治疗剂量具有肾毒性的抗生素以二性霉素B及头孢噻吩为最常见。其次为氨基甙类,多粘菌素及万古霉素。较少产生肾毒性的抗生素为青霉素G、氨苄青霉素、头孢噻啶、新青霉素Ⅰ、四环素、氯霉素、红霉素、林可霉素、利福平、羧苄青霉素。大多数抗生素的肾毒性在停药后可以消失。少数病人由于抗生素用量过大或未及时发现,可产生持久性肾损害(表49-1)。 表49-1 抗菌药物的药物代谢动力学数据
■[此处缺少一些内容]■ (二)麻醉药 1.全身麻醉药 可产生一定的肾毒性,这种肾毒性作用主要是通过药物的中枢作用而间接造成的。如乙醚麻醉时,可引起肾血管收缩,抗利尿激素增加,导致肾小球滤过率及肾血流量减少,肾小管对水的重吸收增加,引起少尿,部分病人出现蛋白尿。在给予高浓度乙醚时,少数患者发生肾功能衰竭。甲氧氟烷(Methoxyflurane,Penthrane),对肾小管有损害作用,可引起多尿,每日尿量可达2500~4000ml,尿比重低,体重减轻。此药除通过中枢影响肾功能外,并对肾脏有直接毒性作用。接受甲氧氟烷麻醉的病人,术前、术后立即用四环素者,可出现血尿素氮和血肌酐升高,导致死亡。故用甲氧氟烷时,禁用四环素。慢性肾功能衰竭患者,用硫贲妥钠做麻醉时,只需常用剂量的一半即可产生麻醉。此可能与患者脂肪组织减少,以及患者的中枢神经系统对药物敏感性提高有关。琥珀酰胆碱对这类病人可产生一些不良反应,如手术期间呼吸暂停及全身无力,可能是病人的血清胆碱脂酶活性降低,琥珀酰胆碱在体内的降解减少而出现较大毒性。 2.安眠镇静药类 吩噻嗪类安定药,在肾功能不全时,毒性加重(黄疸、椎体外系症状、体位性低血压),原因不明。利眠宁类药,由于肾脏排泄慢,长期使用,产生蓄积中毒。一些主要由肾脏排泄的催眠药,在尿毒症时,药物的中枢作用加重,故应避免使用。 (三)抗癫痫药三甲双酮具有一定的肾毒性。可引起典型的肾病综合征,使用该药的儿童半数以上出现血尿、管型尿、蛋白尿等肾脏损害表现,组织学检查可见肾小球基底膜增厚。 (四)心血管系统药地高辛正常血浆半减期为33h,严重肾衰时,半减期可延长至83h。研究表明,肾功能正常者,第24h由尿排出的地高辛占体存量的21%,由肾外排出14%,两者相加,24h排出的地高辛为体存量的35%。因此肾功能正常时,可用地高辛约35%的负荷量作为每日维持量。当肾衰时(如无尿),则用负荷量的14%作为维持量。肾功能损害程度不等的患者,可根据其肌酐清除率计算,具体方法如下:按4~5h的间隔,将分次量的地高辛给予患者,直至产生治疗效应或初步中毒症状,此总剂量即患者洋地黄化所需的体存量,即负何量(通常为0.75~1.5mg),然后按比例计算洋地黄的每日维持量。 晚期肾病病人的高血压,主要靠调节钠的投入量来控制,对少数顽固性高血压的肾脏病人,使用抗高血压药物相当困难,小剂量无效,大剂量易产生副作用。而这种病人对体液容量丢失特别敏感,在这种情况下,用降压药有可能引起严重的低血压反应。严重肾动脉硬化病人,使用强效降压药(神经节阻断剂胍乙啶等),可致急性肾供血不足,引起肾功能衰竭,故应避免使用。 (五)环孢素(Cyclosporine,CS-A) 是从真菌属中分离合成的,是一种强力免疫抑制剂,它对T细胞的抑制作用较硫唑嘌呤强3倍,是器官移植术后高效免疫抑制剂,被多数医生应用,取得较满意效果。少量试用于类风湿性关节炎、系统性红斑狼疮。但该药具有严重的肾毒性,这种肾中毒是标准的剂量依赖性中毒。CS-A急性中毒的特征有三:①血肌酐升高,有的患者呈特发性快速升高,个别病人升高较慢;②CS-A血浓度上升,急性中毒时,血肌酐同时升高,血CS-A浓度随之上升;③CS-A减量使用时,肾功能即可改善,血肌酐下降。血中CS-A谷浓度(HPLC法)100~300μg/L时,为急性CS-A中毒的标志。其他原因引起的肾中毒,如缺血,或应用了其他肾毒性药物,引起血肌酐(Scr)上升时,CS-A血浓度不会随之升高。酮康唑、红霉素、大剂量激素均可增加CS-A血浓度,加重CS-A的肾毒性。二性霉素B、氨基糖甙类抗生素、左旋溶肉瘤素、TMP、SMZ等均可增加其肾毒性。因此肾移植使用CS-A时,抗感染药应严格选择。口服CS-A后,99%经肝脏代谢后从胆汁排泄,如肝脏原有病变,则将影响CS-A代谢,减慢排出速度,增加肾毒性。协和医院应用CS-A如果,出现肝功能损害,SGPT升高,胆红素迅速升高的同时,SCr上升,停药后肝功能恢复正常。因此该药对肝、肾功能均有毒性作用,有肝脏病的肾移植患者,血CS-A可能偏高些。发生排异反应时,应用大量激素冲击,CS-A血浓度也可偏高。 七、肾功能不全时用药方法 (一)根据血浆药物半减期和肌酐清除率调整药物剂量 每次给药剂量不变,按以下公式计算用药间隔时间:
给某药的正常血浆半减期为1.5h,正常给药间隔为6h,肾功能损害时,半减期延长为3h,按以上公式计算,该药给药间隔应调整为:
(二)根据肌酐清除率调整给药时间或减少用药剂量 按以下公式计算。 1.正常剂量不变,延长给药时间
2.正常给药时间不变,调整用药量
例如:肾功能正常者,链霉素用量为0.5g,每12h一次,现有肾衰患者,血肌酐为5mg%,链霉素如何应用。①链霉素用量不变,延长给药时间为12(h)×5=60h。②链霉素维持原来给药时间,减少用量为0.5g÷5=0.1g。 因此患者可用链霉素0.5g,每60h一次,或用链霉素0.1g,每12h一次。 (三)根据药物排泄情况 大多数药物经肾脏排泄时,不完全是原型,其中一部分已在体内代谢。如果药物由是能排泄占总消除的分数为f,则须按下式计算。 1.正常给药时间不变,减少用药剂量
2.正常给药剂量不变,延长给药时间
例:肾功能正常时,羧苄青霉素经肾脏排泄60%,一般用量为1g,每6h一次。现有肾功能不全患者,CCr为10ml/min,羧苄给药方法如何。
即患者用羧苄1g,每13h一次,或每次用0.46g,仍每6h一次。
综上所述,在临床治疗病人过程中,除应根据病情变化(包括临床表现和实验室检查)、患者年龄、性别、肥胖、水肿及遗传等因素外,还应测定药物在体内的代谢动力学。测定药物的血浓度对于药量的调整具有重要的参考价值。在肾功能不全时尤为重要。如肾移植应用CS-A时,须随时测定血药浓度,指导临床,对保证器官移植成功起关键性作用。因此,应积极创造条件在临床开展药物代谢动力学的研究,以便做到合理、有效地用药。 第50章 肾移植术后并发症的处理肾移植依据供肾的来源,分为自体肾移植与异体肾移植,异体肾移植中又分为同种肾移植与异种肾移植,到目前为止异种肾移植由于生物特征的差异,移植总是不成功。本节所述肾移植的并发症主要指同种异体肾移植的患者,这些病人术前已处于严重的肾功能损害伴有水、电解质及全身代谢紊乱,术后加以排斥、感染等一系列并发症的威胁。术后必须给以严密的观察,每日重复各项化验检查,对所发生的各种并发症要及时加以确认,并给以有效的治疗措施,任何治疗上的延误都可能导致移植肾功能丧失,甚至危及病人生命。肾移植术的并发症可发生在术后治疗过程的近期或远期,临床表现错综复杂,要求医务人员要有高度责任心,精良的医疗技术,对病情要有精确的分析,措施要准确及时。 一、不可逆性排斥 排斥是造成肾移植失败的主要原因,如果免疫损害造成了肾小球、肾小管的严重损害,可造成肾脏不可逆的功能丧失。在超急排斥、急性排斥和慢性排斥中,虽然其免疫学及病理学改变十分不同,但都可导致移植体的功能丧失。不可逆性排斥即指一旦排斥发生无论应用何种抗排斥措施都不能逆转肾功能的恢复。病人往往需要回到重新透析的治疗之中,以维持生命。此时被排斥的肾脏往往需要切除。由于移植肾处于被排斥状态,患者表现出一系列的临床症状,由于持续产生大量的抗体,对今后的移植也十分不利,在决定肾切除这前应继续应用免疫抑制药。 (一)超急排斥 是体内循环抗体导致的移植肾直接损害。典型的临床表现为当移植术结束开放血管钳后,肾脏立即出现血流灌注不全,肾脏变硬,继而肾表面颜色变紫,很快肾脏变软,失去弹性。如疑有超急排斥,应立即在术中做活检,冰冻切片,病理表现可见肾小球及肾小管周围毛细血管内有大量多形核白细胞,严重者小球内毛细血管完全被血小板血栓所堵塞。诊断成立后应将移植肾切除。少数情况肾灌注正常,术后48h之内出现排斥。此时病人出现一系列全身症状,寒战、高烧、血小板下降,病理表现为肾小球毛细血管有血小板民生血栓形成,肾内血管栓塞,肾缺血,无尿。此时应用各种抗排斥药物都无效,肾切除是唯一的办法。 (二)急性排斥 术后3个月之内大多数病人至少经历过一次以上的急性排斥。多数病人应用抗排斥的免疫治疗效果良好,肾功能多能恢复。如排斥发生严重,治疗不当,可产生不可逆性损害。当肾脏受到一次较重的排斥损害后,如再次发生排斥,可进一步加重肾功能的损害。有些作者认为较重的急性排斥在术后1周出现,称为“加速排斥”(accelerated rejection)。表现为在多尿的基础,突然少尿或无尿,同时可出现各种各样的临床症状,如发烧,肾区压痛,经加强免疫治疗,临床症状虽有改善,但肾功能(移植肾)很难恢复。针穿刺活检,组织间隙见有明显出血,为不祥之兆。肾切除与否需依据临床检查来判断。 在暴发性排斥常造成肾功能直线下降,病人常在几周内间歇性多次急性排斥发作。治疗可用甲基强地松龙0.5~1.0g,静脉给药,3~5天为一疗程。由于加大了激素的用量,可出现一系列的并发症,尤其可导致感染加重,应采取预防措施。 (三)慢性排斥 慢性排斥发生在术后几周或几月,肾功能逐渐损害,活检表现为肾缺血,肾动脉变窄,组织间隙纤维化。慢性排斥是一个严酷无情的进程,无论怎样增加免疫抑制治疗都无效,表现为高血压、蛋白尿、四肢水肿,常迫使医生采取移植肾切除,回到透析治疗。对无症状的患者,可依肌酐测定曲线变化来判断肾功能是否仍存在,以决定是否切肾或透析。如证实肾功能丧失,则应考虑移植肾切除,或重新回到血透治疗。 二、急性肾小管坏死 肾小管的细胞对缺血十分敏感,所以易导致急性肾衰。肾衰常发生在低血容量性休克之后。供肾者在取肾前经历一个较长的低血压过程,供肾已经有缺血性改变。温缺血时间延长,可使问题更加复杂化,超过20min的温缺血,急性肾小管坏死几乎不可避免,常引起术后尿闭,随肾小管上皮的再生尿量逐渐增加。肾小管坏死很少造成完全性尿闭,如无尿则应想到血管或输尿管的问题。有时肾小管功能恢复后出现多尿期,尿液稀释,导致水、电解质紊乱。在透析方便的单位可提供透析,在透析过程中或结束后,尿量下降。但对肾小管功能是否恢复及新的排斥是否出现都不能单纯依靠尿量来判断,进一步的确定要靠肾穿刺活检。 三、肾静脉栓塞 肾静脉栓塞是移植术后不常见的并发症,可由肾静脉吻合时的扭曲、折叠,造成静脉血流的滞留,导致血栓的形成,血栓可波及髂静脉。肾静脉阻塞造成移植肾肿胀,伴有压痛,肾功能很快恶化,常出现蛋白尿。如继发髂静脉血栓形成,可出现移植侧下肢水肿。静脉造影对确诊有帮助,并可了解移植肾静脉的情况。一旦明确诊断后,应开始静脉肝素治疗,一般24h后症状会有改善。肝素应用至少要持续5天,以后可继续应用新双香豆素(Warfarin)。肾静脉扭曲及血栓形成如造成血流的完全梗阻,则出现无尿,这时手术探查是唯一能挽救移植肾的办法。如果肾静脉内有血栓,在将肾脏游离后即可得到明确。在将髂外静脉控制后,吻合口可以打开,将血栓取出。 四、肾动脉血栓形成 幸好肾动脉血栓少见,一旦发生可造成移植肾很快梗死。最大的危险是将粥样硬化的髂内动脉与移植肾的动脉采取端端吻合,由于血管条件差,较易形成狭窄及血栓形成。所以手术中如发现髂内动脉有粥样硬化及斑块,最好采取肾动脉与髂外动脉端侧吻合。肾动脉栓塞可能由于肾动脉吻合时造成血管的扭曲或吻合口折叠造成,所以当血管吻合后,将移植肾放回腹膜外髂窝时应注意。虽然肾动脉主干血栓少见,较小的两极动脉分支无论与主动脉吻合或与髂血管直接吻合发生栓塞的可能性都很大。如果下极分支阻塞,可危害到输尿管的血运,甚至继发尿漏。任何移植后突然出现无尿的患者都应疑有肾动脉栓塞的可能,除了紧急采取移植肾探查术以外,保守治疗挽救的希望不大,但在这种情况下手术纠正的机会亦较小。可用同位素γ肾扫描及时测定肾的血运状况。同时,该法对治疗中伴有排斥的病人亦很有价值。当肾脏血运情况良好时可用以测定其功能,如证实血运缺乏则有手术指征。 五、肾动脉狭窄 肾动脉狭窄约占肾移植术病人的2%~10%,狭窄常表现为两种类型:①吻合口狭窄;②吻合口后狭窄。由手术技术因素造成的狭窄,多发生在吻合口。而吻合口无端动脉内膜增厚形成的狭窄,常发生在吻合口0.5cm远端,可能由于肾动脉本身的排斥反应,或肾动脉过长或成角形成的涡流,造成动脉内膜增厚所致。也可因动脉灌注时造成内膜损伤。 术后病人血压难以控制,并在移植肾部位有传导性杂音时应怀疑这种可能性。肾动脉狭窄处理比较困难,手术不成功,常常最后不得不将肾切除。外科只有在肾功能进行性恶化及造成严重高血压的情况下才考虑手术。 诊断可伪造血管造影,尤其取斜位造影可以显示移植肾血管吻合段的情况。静脉分段取血,测不同水平肾素含量,髂静脉吻合口处肾素升高常提示移植肾动脉狭窄。近年来,应用Gurntzigs囊状导管进行肾动脉扩张,对纠正移植肾的供血不足有很大帮助。 六、尿路并发症 (一)尿路感染 术后病人尿标本应每天做细菌学培养。术后近期因保留尿管细菌培养常为阳性,多于去管后转阴。若尿中白细胞增多,或有症状时则应用抗生素。持续感染不易控制则应考虑感染可能来自原来的双肾,尤其回流造影有反流者。要证实上述情况可逆行取输尿管内潴留尿液进行培养。移植肾如已采取抗反流技术则反流很少发生,如考虑病人原来肾脏为感染来源的话,则病人的双肾应予切除。所以术前病人要经过严格选择,虽然术后原肾切除可以进行,但由于应用了大量免疫抑制药,感染更易发生。在无反流而出现反覆感染者则应作尿培养及药物敏感试验,如细菌对磺胺增效剂及氟哌酸;Co-trimoxazole或呋喃 (二)尿瘘 尿瘘常由技术性因素造成,严重者可导致移植体失败,可发生于:①肾盂或输尿管坏死;②输尿管膀胱吻合口漏;③膀胱造瘘口尿漏。 肾盂或输尿管坏死多由于动脉供血不足所致,终末动脉的血管损伤或血栓形成可发生在游离肾门时的过多分离,损伤了供应肾盂的血管,也可发生在取肾时将输尿管外膜组织撕脱造成损伤。输尿管移植处及膀胱伤口的漏尿多是移植时的技术因素造成。尿漏的症状为突发耻骨上区疼痛,尿量减少,体检可在耻骨上区有局限性压痛,穿刺可有尿液吸出。 在手术探查前最好确定尿瘘的部位,如病人肾功能良好,可作静脉肾盂造影。如肾盂或高位输尿管漏,在漏尿处可见造影剂外渗。尿瘘在输尿管下段或膀胱造瘘处,肾盂造影则可正常,而膀胱附近出现造影剂外渗。外渗的尿液应置耻骨上引流,以防组织间隙积液,形成感染。如细菌培养阳性可应用广谱抗生素。减少皮质醇免疫抑制剂用量,对伤口愈合有帮助。单纯的插管引流对小的膀胱尿瘘可自行愈合。 输尿管下端坏死的尿产娄比膀胱吻合口单纯尿瘘要复杂得多,如X线证明为吻合口瘘。而引流尿液不减少,则应考虑再移植术,或行瘘口修补,术中如发现输尿管回缩或坏死,游离切除后重新行输尿管膀胱吻合,膀胱引流至少需要5天。肾盂及输尿管坏死常需手术治疗。方法是游离病人本身的输尿管与移植肾的输尿管,进行端-端吻合,或端-侧吻合。用3“0”白肠线或5“0”细尼龙线缝合浆肌层。如肾盂已坏死,可同样应用病人原输尿管与肾盂吻合。 如病人瘘口很小,可将病人输尿管劈开,做成勺形补片予以修补。所有这些手术术中都应做肾盂造瘘。为防止肾盂损伤,造瘘管都应经肾实质引出。造瘘可用套管针或腹腔镜鞘的导管,置入14号蘑菇头尿管。引流管应置于低位,采取闭置式引流。在拔管前应做一次造瘘造影,以明确尿瘘愈合情况。 (三)输尿管狭窄 狭窄可由输尿管下端血运障碍及输尿管本身的排斥反应造成。病程发展可能缓慢,伴有肾积水,肾功能减退。也可出现急性症状,伴有少尿或无尿。 患者肾功能正常,可进行静脉肾盂造影。如果输尿管积水明显,B型超声诊断十分有价值。确诊可用膀胱镜加逆行造影。如输尿管口单纯水肿,可插管后留置导管引流肾脏,如输尿管口完全阻塞或瘢痕狭窄则有手术指征。如输尿管有足够的长度,可和地重新移植;相反,可行输尿管与输尿管吻合。 七、移植肾周围积液 (一)移植肾周围脓肿 按常规仔细地手术操作,注意无菌技术,预防性应用抗生素,伤口的感染率很低。 肾周深部的感染诊断十分困难。病人常有发烧,肾区压痛,但亦可完全无典型的临床感染症状,如超声扫描发现有肾周积液,或沿腹膜外积液扩散到膈下或盆腔,应行穿刺诊断。如病人移植前腹膜依靠腹膜透析,在应用免疫抑制药以后有可能造成腹腔内残存感染的再复发。这些问题都应给予及时的处置,对肾周围或膈下的脓肿应予外科引流。 (二)淋巴积液 淋巴积液是沿肾周围淋巴液体的积聚,系由于沿髂血管分布的淋巴管在准备做肾移植时予以分离切断,术后淋巴液外渗并沿肾周围积聚。所以在分离血管周围组织时一定要予以结扎,因淋巴管不会自凝,不这且应用电凝。淋巴积液表现为沿肾周出现波动性肿胀,大量淋巴积液能造成髂静脉压迫,甚至造成输尿管梗阻。积液的范围可用超量定位测量。淋巴积液需和肾周其他积液相鉴别,如血肿、积脓、尿外渗等。它常伴有压痛及发烧,淋巴积液可以自行吸收,外科引流是不明智的,可造成很多继发的问题,如淋巴瘘、继发感染等。如果淋巴积液需要引流则应行腹腔探查,在腹腔与腹膜外之间做一开口,进行内引流。 (三)血肿 在慢性肾功能衰竭的患者可有血小板减少及出血倾向,形成血肿的机会增加。血肿易造成感染。细致的止血,充分的引流是避免血肿的重要因素。血肿有时迅速形成,甚至发生移植肾破裂,这种情况常发生在严重排斥的患者。文献上类似的报道常见于术后3周之内。长期存活的移植者很少发生此种情况。肾破裂严重出血,并为病理证实有重度排斥者,应考虑肾切除。如出血能控制,肾破裂得以修复,肾功能有望重建。 八、移植肾切除 如决定做肾切除,应对病人全身情况进行考虑。尿毒症及电解质紊乱需靠血透予以纠正,输血、抗生素应用要酌情考虑。由于移植肾术后常经历一个时期保守治疗,肾脏与周围组织、髂窝床有一定的粘连,肾周围纤维化十分严重,所以移植肾切除常需行肾包膜内切除。术中先切除肾周瘢痕,显露肾脏,切开肾包膜,找到输尿管、肾动脉、肾静脉。输尿管应游离到膀胱,切除后,膀胱应用铬肠线间断缝合。如髂外动脉行Carrel术,则最好不要拆除,因为髂外动脉的修补十分困难,要昌出血及髂外动脉结扎的风险。 肾动脉及肾静脉要用不可吸收线双重结扎,最好动脉、静脉分别结扎。切除肾脏后止血要彻底,伤口应置引流。 九、全身性并发症 (一)感染感染是肾移植的重要并发症及死亡原因。免疫抑制药的应用降低了病人对感染的反应能力,淋巴细胞受到抑制,损害了产生抗体的能力,免疫抑制药降低了多形核白细胞对细菌感染的反应能力,这些原因都是造成病人感染的因素。当病人有正常的免疫防御机制时,对非致病菌不致引起感染,但在应用免疫药的移植患者则可导致感染。这些感染常被称为机遇性感染(opportunistic infection)。如感染由于应用广谱抗生素,将正常菌群平衡扰乱所致,如伪膜性肠炎。对硫唑嘌呤敏感的患者可引起白细胞下降,则感染造成的威胁更大。此时应将病人隔离,采取有效的预防措施。 在临床治疗中至关重要的是对感染征象要经常保持警惕,并记住排斥和感染随时可能发生,任何病人出现不明原因的发烧,应进一步检查是否由感染造成。胸部感染最为常见,而且较严重。胸部感染常较隐蔽,可疑病人应每天检查胸部体征及摄胸片,痰化验。如胸片可疑,应先给抗生素,直至痰培养有结果。 一些常见的特殊感染常由真菌、细菌和病毒造成。有些病例感染源很难明确,如常规检查阴性,应请细菌学或病理学专家会诊。特殊感染部位应考虑到骨髓、心脏、中枢神经系统。对这些疑难病例,应先从仔细询问病史及临床检查着手。如有脑膜炎症状应做腰穿,有明显的神经体征则做脑的CT扫描。骨髓炎少见,但在儿童应除外,症状常不明显,无明显的骨疼,发生部位常在长骨头,可行X线造影。感染性心内膜炎常无典型的甲下出血,心脏如有可疑杂音,可做心动超声图,能显示心脏瓣膜上有无赘生物,血培养往往不易有细菌生长,常需多次血培养。 1.细菌性感染 胸部感染可由普通病原体,如肺炎球菌或流感嗜血杆菌、病毒引起,由革兰阴性病毒如克雷伯杆菌或类大肠杆菌引起的极为少见。葡萄球菌肺炎能使病情很快恶化,胸部X线可见有多数小脓肿形成,如病情不能及时控制,可以致命,虽用支持处理,如间歇性正压通气也无用。肺结核相对少见,但如病人以前感染过结核,由于免疫抑制药物治疗,可以引起复发,应特别注意,必要时可给以预防性治疗。星形卡诺菌是一种嗜酸性病原菌,能致局限性肺炎,常有报道该菌易致脑内脓肿。 败血症相对少见,表现为高热、寒战。它常由革兰阳性细菌引起,如无有效治疗,病情发展迅速,出现衰竭症状,常需加强护理,应用呼吸机及升压措施,但很难恢复。另一暴发性感染常由顽固性梭状芽胞杆菌(Clostridium difficile)所致。此菌在结肠繁殖,引起伪膜性结肠炎,对衰竭病人常有生命威胁,似易发生于用广谱抗生素治疗后,现已明确此病还能由病人间互相传播。移植病人如住在原有感染病人住过的病床,可致发病。梭状芽胞杆菌也可由消毒不好的乙状结肠镜传染。万古霉素是治疗伪膜性肠炎的特效药。 病人如疑为疑为细菌性感染而无药物敏感试验结果,可先选用第二代头孢菌素;如用氨基糖甙制剂,可选用庆大霉素,但要监测药物血浓度水平,以调整剂量,预防肾毒性损害。 2.真菌和原虫感染 口腔白色念珠菌感染较常见,局部应用制霉菌素有效。烟曲霉菌和组织胞浆真菌所致的肺部感染更为严重,隐球菌所致脑膜炎,这些感染用5-氟胞嘧啶(5-FC)或两性霉素B有效,但在治疗前应先明确致病菌。 卡氏肺囊虫肺炎在原虫感染中比较常见,确诊需要做病理活检,可用甲氨苄氨嘧啶和甲基异噁唑合剂(Co-trimoxazole)治疗。弓形体原虫病,蓝氏贾第虫病引起的感染在移植患者都普有报道。 3.病毒感染 由于缺乏有效的抗病毒制剂,故处理病毒感染甚为困难。病毒感染可增加排斥发生,可能由于增加了移植器官的抗原性。 (1)巨细胞病毒(cytomegalovirus,CMV):CMV感染是移植单位的一个常见问题,发病率差异很大,很多移植中心认为异体肾移植受者中CMV感染率超过70%,虽然大多数病例无症状,CMV可很严重,是死亡的一大原因。在CMV阴性的受肾者,如果供肾者或以前输血者都是CMV阴性者,其发病率可降低。发病常在移植后1个月,临床特点为发热和肺部感染症状,白细胞减少,血小板明显下降,诊断由血清试验CMV滴度增高,或分离出病毒而确定。CMV如波及膀胱可由尿中培养出病毒,亦可在活检标本中找到病毒,此种感染是自身限制性的,公需要足够的支持治疗,大多数病人可以恢复。然而在白细胞明显减少的病人中增加了机遇性感染的机会,可继发细菌、真菌的感染。在严重的病例中要停用免疫抑制治疗或放弃移植器官,以使病人有恢复的机会。其他致肺部感染的病毒包括流感、副流感和其他呼吸道敏感的病毒。 (2)皮肤的单纯疱疹及乳头状瘤病毒感染:常致病人很大痛苦,疱疹损害也波及皮肤很大面积并累及神经,早期应用碘甙(Idoxuridine)有效。乳头状瘤病毒所致的疣可波及肛门及外生殖器,治疗比较困难,且易复发。 (3)水痘带状疱疹所致的水痘:对移植患者可造成严重问题,广泛的皮损可导致脑膜炎或脑炎,局部皮损在水疱期用碘甙有效,如有全身反应,可应用腺嘌呤核苷(Adenosine arabinosid)。 在70年代早期,由于病毒性肝炎流行造成一些血透或移植单位患者及工作人员的死亡,工作人员中暴发的感染是由于在肝内形成抗原-抗体复合物,造成进行性肝功能衰竭。给病人及工作人员常规检查乙肝表面抗原(HBsAg),并对血制品及供肾人进行筛选,对减少乙肝发生有很大帮助。HBsAg阳性病人应给以专门机器进行血透,或改用CAPD法腹膜透析。对于HBsAg阳性患者的移植要待全身状况稳定后进行。术前对患者及手术者采取一定的保护措施。 (二)心血管病很多肾功能衰竭的晚期病人有广泛的动脉粥样硬化,遇有甲状旁腺功能亢进时,可伴有血管钙化,手术更加复杂化。吸烟对血管病不利,移植病人应戒烟。 1.高血压 在高血压患者有发生心肌梗死及脑血管意外的危险,移植后应加强监护。 肾损害,尤其是肾缺血性改变,激活了肾素-血管紧张素系统的作用,故在很多慢性肾衰的病人有发生高血压的倾向,至今虽有很多有效的控制高血压的药物,但仍有一些病人需行双侧肾脏切除,以使血压得到满意的控制。肾移植对血压影响不大,移植前病人血压正常,术后可能发生高血压,这是由于应用皮质醇类免疫抑制剂所致。移植后的血压突然升高也可能是排斥的征象,但需结合其他临床表现做出判断。移植肾有慢性排斥或变为纤维化的小肾时可造成严重的高血压,此时亦应考虑有否肾动脉狭窄的可能性。 术后高血压可先给以利尿剂及β阻滞剂。如第一线药物不能控制血压,则应加用血管扩张药物,如肼苯哒嗪或哌唑嗪(Prazosin)。在严重病人须用血管紧张素转换酶抑制剂——硫甲基丙脯氨酸(Captopril)。 2.缺血性心脏病 严重的缺血性心脏病是移植的禁忌证,如病人近期有心脏病发作,应适当延后手术。心肌梗死是移植后的死亡主要原因之一,但应用小剂量的类固醇治疗,对心肌梗死的发生有改善作用。 3.周围血管疾病 髂血管动脉硬化往往造成手术操作上的困难,最好对50岁以上的病人在术前做血管造影。肾动脉与髂外动脉的端侧吻合可造成髂外动脉狭窄,致肢体血行障碍,于吻合时,髂外动脉只作单纯切开,即使应用Cprrel补片方法亦不要切除部分动脉壁。移植侧下肢脉搏于手术应经常检查。移植侧肢体的缺血症状,常预示即将发生髂血管阻塞,将导致肾梗死。在此情况下,应作紧急血管造影。 (三)胃肠道并发症 1.十二指肠溃疡 类固醇免疫抑制药的应用往往造成消化道溃疡。所以移植病人术后两周应考虑应用抗酸药物治疗或应用H2受体阻滞药。有十二指肠溃疡病史及内镜检阳性者,在等待肾移植前,应先做迷走神经切除及幽门成形术,或行高选择性迷走神经切除。移植后病人出现溃疡时,临床症状很少,但可突然发生大出血,黑便或穿孔。病人术后诉有消化不良者,应行胃镜检查,如有食管炎、胃粘膜糜烂、浅溃疡等表现时,应给以甲氰脒胍或雷尼替丁(Ranitidine)等药物治疗。 2.憩室病 年过50的受者憩室病可成为严重问题。急性憩室炎可以造成穿孔或腹膜炎。在应用免疫抑制药的情况下其发生率明显增高。发生腹膜炎后应积极手术处理,受累的结肠襻要外置造瘘或予以切除。横结肠造瘘同时行左髂窝引流是一种有效的措施。这种情况处理要及时,以防造成恶果。 (四)内分泌异常 1.甲状旁腺功能亢进 甲状旁腺增生产生过多的甲状旁腺激素,在慢性肾功能衰竭的病人中是常见的。移植成功后,甲状旁腺功能往往恢复正常。但在有些甲状旁腺亢进的病人需要继续透析时,仍可有症状。另外甲旁亢导致血管钙化,这不单造成手术操作上的困难,亦影响术后血管的通畅。术后如临床仍有甲状旁腺功能亢进者,可服用Iα-羟胆钙化醇(维生素D3)。如无效则行甲状旁腺切除。 2.糖尿病 类固醇治疗使糖耐量失常,虽然不像明显的糖尿病患者出现尿糖及血糖升高,但表现为一种隐性糖尿病。故所有患者都应进行尿糖的检查,如有异常,表现亦较温和。控制饮食或口服降糖药物可控制。严重糖尿病导致肾功能衰竭者可行肾移植,但这种病人术后处理较复杂,应在有经验的单位处理。 3.胰腺炎 复发性胰腺炎与应用激素治疗有关,幸好发生率较低。当发生此种情况时应将激素改为环孢霉素A,并予以对症治疗。 (五)恶性病变现在公认免疫系统在防止肿瘤发生方面起到很重要的作用。但是其详细的防御机制尚不明瞭,可能是对体内的异常细胞早期发现,并在其增殖及癌变以前将其破坏。当免疫系统被抑制时,发生某种类型恶性肿瘤的机会增加,异体移植病人淋巴瘤发生率比同年龄对照人口发生率大100倍,越是移植后比较顺利,排斥反应少者,发生肿瘤的机会越常见,可能为过度免疫抑制反应所致。各种各样的肿瘤都可发生,但皮肤癌、淋巴样肿瘤最为常见,约占所有肿瘤的1/3。在澳大利亚、新西兰皮肤癌是一个特别问题,移植后发生率很高,主要是基底细胞癌、鳞状细胞癌,和黑色素瘤,它们有很强的转移倾向,并易局部复发。治疗要根据病人情况考虑,如病变局限,可继续应用免疫抑制药物,如已有转移则应考虑停止免疫抑制治疗。 (六)应用皮质醇制剂的并发症皮质醇的免疫抑制药在导致移植术后一系列并发症中起重要作用,皮质醇的小剂量使用或隔日给药可降低并发症的发生。 (七)骨的缺血性坏死在初期肾移植阶段,由于长期、大剂量的应用皮质醇类免疫抑制药,出现很多长骨头的破坏。其中股骨头是最常见的病变部位,表现为股骨头的缺血性坏死,病人行走困难、疼痛。常需进行髋关节成形,股骨头植换,以恢复病人的行走功能。 膝关节和肩关节亦常受累,但这些关节人工植换效果欠佳。皮质醇制剂亦可造成骨质疏松、脊柱压缩性骨折。 (八)白内障据一般统计约有1/4的移植患者发生囊下白内障,但发生严重视力障碍者不多。少数造成严重后果者是发生视网膜炎,它可导致失明。 (九)皮肤改变可出现类柯兴面孔,伴有痤疮,皮肤变薄失去弹性,皮肤经受创作后不易愈合。尤其胫前皮肤,创伤后可形成坏死及慢性溃疡,所谓移植腿。这不但延长了住院日期,而且严重者需要植皮治疗。 (十)皮质醇性精神症状移植后精神症状可有定向力障碍、幻觉、偏执狂样妄想,但这些症状亦可由代谢因素、麻醉、手术或病人过度的紧张及环境因素所造成。当激素减低至维持量,病人进入正常环境,精神症状可消退。 (臧美孚 刘 璞) 参考文献 [1]Sabiston DC:Textbook of SurGery.13th ed,W B Saunders Company.1986 [2]ChatterJ:Manual of Renal Transplantation.Springer-Verlag New York Inc.1979 第八篇 内分泌系统疾病急诊第51章 糖尿病酮症酸中毒酮症酸中毒是糖尿病的常见急性并发症。其病死率在不同国家不同医院相差甚远,约为1%~19%;10岁以下的糖尿病儿童死亡原因中,70%是酮症酸中毒。 一、定义及诱因 胰岛素绝对或相对地缺乏,导致高血糖、高酮血症及代谢性酸中毒。血糖高于17mmol/L,血pH低于7.2。 酮症酸中毒常见于下列情况。①胰岛素依赖型糖尿病人未得到及时诊断,未获得及时的外源胰岛素治疗;②胰岛素依赖型糖尿病病人突然中断胰岛素治疗或胰岛素剂量不足;③胰岛素依赖型或非胰岛素依赖型糖尿病人应激时,包括创伤、手术或严重感染等。 二、病理生理 (一)胰岛素缺乏高血糖 可见于酮症酸中毒。Schade等1981年报告,检测部分酮症酸中毒病人血浆游离胰岛素平均值为10mu/L,并非绝对缺乏。酮症酸中毒时,体内胰高血糖素、儿茶酚胺、皮质醇及生长激素相对增加(图51-1)。肝糖元合成受到抑制,肝脏生成葡萄糖迅速增加,周围组织对葡萄糖的利用减少,血循环中葡萄糖浓度显著升高。1980年,Miles等报告,给7例胰岛素依赖型糖尿病人静脉点滴胰岛素,将血糖稳定控制在满意水平;然后中断其胰岛素治疗,2h内肝脏产生葡萄糖由13.2μmol/(kg·min)增加到26μmol/(kg·min),血浆葡萄糖浓度由5mmol/L增加到15mmol/L;继续观察8h,肝脏产生葡萄糖的速度逐渐降低,但仍高于正常值。
图51-1 酮症酸中毒时各种激素对葡萄糖、脂质及酮体的影响 血浆葡萄糖浓度超过肾糖阈——10mmol/L,尿中出现葡萄糖。尿中葡萄糖含量越多,尿量亦越多。高渗性利尿使血容量减少,血糖浓度更显升高。 (二)高酮血症及代谢性酸中毒 正常情况下,脂肪酸在心肌和骨骼肌中可以彻底氧化,生成二氧化碳与水,并提供能量。当肝细胞不能彻底氧化脂肪酸,只能产生酮体时,酮体进入血循环。脑组织在正常情况下依靠血糖供能,在饥饿状态下则依靠酮体供能。肝细胞正是因为缺乏这些酶,所以只能产生酮体,而不能氧化酮体。 血浆酮体浓度为3~50mg/L,其中30%为乙酰乙酸,70%为β羟丁酸,丙酮极少量。肝组织生成酮体的量随肝外组织(心肌、骨骼肌、脑、肾等)的利用变化而增减,血浆酮体水平亦随之增减。当血浆酮体超过饱和利用率,肾小球滤液中酮体含量超过肾小管的重吸收率,尿中就出现酮体,称为酮尿。 胰岛素严重缺乏时,脂肪分解加速,生成大量脂肪酸。脂肪酸涌进肝脏,但不能彻底氧化,生成大量酮体,酮体在血循环中的浓度显著升高,而肝外组织对酮体的利用大大减少。尿中出现酮体。血浆中乙酰乙酸和β羟丁酸大量增加,使血浆pH降低到7.3~6.8,CO2结合力也明显降低,表现为代谢性酸中毒。 (三)脱水及电解质紊乱 高血糖及高酮血症引起高渗性利尿,尿量增加,水分丢失;严重时,脱水可达体重的10%。酮体排出时是与钾、钠离子结合成盐类从尿中排出的,因此血浆钾、钠离子减少。酮症酸中毒时,食欲减退、恶心、呕吐,使钾的丢失更为显著。脱水严重时,血液浓缩,血容量减少,尿量减少,血钾和血钠的测定值可能不低,但总体钾、钠仍然是低的。 三、临床表现 糖尿病的症状多饮,多尿显著,疲乏无力、食欲不振、恶心、呕吐;有时伴有剧烈腹痛,腹肌紧张,无反跳痛,酷似急腹症。酸中毒严重者,神智模糊,以至昏迷。呼吸深而慢,呼气中带有丙酮,类似烂苹果味。有明显的脱水体征,如皮肤、粘膜干燥,皮肤弹性差,尿量显著减少等。 酮症酸中毒为部分儿童糖尿病的首发症状。儿童出现多饮、多尿等症状未引起家长注意。家长发现患儿精神萎靡,消化道症状,甚至神智不清才到医院就诊,已是酮症酸中毒。 酮症酸中毒接受治疗后,病情继续加重,血压下降,应考虑可能并发成人呼吸窘迫综合征、脑动脉血栓形成或弥散性血管内凝血等。 四、实验室检查 血浆葡萄糖浓度高于17mmol/L。血浆pH降低,低于7.2。血清钾、钠离子浓度可以正常、降低或偏高。尿酮体阳性。表51-1示211例糖尿病酮症酸中毒病人在入院时血糖、尿素氮、乙酰乙酸、β羟丁酸、乳酸以及渗透压的升高是普遍存在的,血浆碳酸盐及pH降低也是必然的。血钠轻度降低,而血钾正常或偏高。 表51-1酮症酸中毒病人入院时血液化验平均值
注:Ⅰ组资料报告者为Fosteret al;Ⅱ组资料报告者为Kitabchi et al。 五、鉴别诊断 糖尿病酮症酸中毒诊断依据是血液化学变化和尿酮体检查,并非难题。但是,无糖尿病史,酮症酸中毒为首发症状者易被误诊或漏诊。糖尿病酮症酸中毒尚需与高渗性昏迷、低血糖昏迷、脑血管意外、尿毒症及肝昏迷等鉴别。通过详细询问病史,检查血糖、血浆pH及尿酮体等,是可以鉴别的。 六、治疗 目的是纠正代谢紊乱,消除酮症;预防并治疗感染等并发症。 (一)基本措施 ①详细询问病史并体格检查,包括心电图。②急查血糖、血浆电解质、尿素氮、肌酐、二氧化碳结合力、pH及血酮体,2h后复查1次,以后视病情,可3~4h复查1次。有条件的实验室,可测定血乳酸、游离脂肪酸水平。③急查尿常规及尿酮体。神智清楚的病人,不需导尿,避免引起尿路感染。神智不清的病人,不能主动排尿,可以插入导尿管,留置导尿,定时取尿标本,测其排尿量及酮体。④认真记录液体出入量,记录神智变化、呼吸、血压、心率及药物剂量,及时作出治疗小结,以供下一段治疗参考。⑤疑有感染者,应及早给予抗生素。 (二)胰岛素治疗 酮症酸中毒时,只可使用短效胰岛素如正规胰岛素(regularinsulin,RI),不可使用中效或长效胰岛素治疗。70年代以来,一般采用小剂量胰岛素治疗。若病人神智清楚,无脱水体征,并且血压正常,可给予RI肌内注射,初次剂量0.25u/kg,以后0.15u/(kg·h),肌内注射;当血糖降至14mmol/L后,病人可以少量进食,并根据血糖水平给于RI皮下注射。鼓励病人多饮水。 病人血压偏低伴有脱水,胰岛素放在液体中静脉滴注,初次剂量0.1~0.15u/kg,1h内滴入;每小时静脉滴入4~8u。血糖降至14mmol/L后,可给予5%葡萄糖液体,RI1u/h滴入。脱水纠正,血压正常,血糖稳定在14mmol/L以下,可以改为胰岛素皮下注射治疗。小剂量胰岛素治疗可以避免低血糖及低血钾的发生,为大多数临床医生所采用。 Madison等认为,酮症酸中毒时存在着胰岛素抵抗,因此有的病人仍需要大剂量胰岛素治疗才能奏效。Barrett等证明,酮症酸中毒病人胰岛素滴注后血浆葡萄糖清除率仅为实验性高血糖对照组的8%,表明酮症酸中毒时的胰岛素抵抗。酮症酸中毒时的胰岛素抵抗可能有两种类型。一种是受体前-受体水平的抵抗,如血浆胰岛素抗体增加,应激激素增加或胰岛素受体异常等,需要大剂量胰岛素治疗。另一种是受体后抵抗,靶细胞内代谢异常。酮症酸中毒时,受体后抵抗是确实存在的,其发生机理尚不十分清楚。对于受体后抵抗,增加血浆胰岛素浓度,使用大剂量胰岛素治疗是无济于事的,小剂量胰岛素纠正代谢紊乱即可获得满意效果。 胰岛素治疗过程中,若血pH仍低于正常,尿酮体尚存在,尽管血糖水平已接近正常,胰岛素治疗必须继续,可以同时补充葡萄糖溶液。 (三)液体补充 酮症酸中毒时,常常血容量减少,脱水明显。成人患者失水可达3~5L。补充0.9%或0.45%NaCL溶液,各有不同看法与体会,大多数专家主张采用0.9%NaCL溶液滴注。以1L/h的速度补充液体,持续2~3h。然后根据其尿量及临床表现调整输液速度。若尿量大于120ml/h,则输液速度可以减慢。血浆钠水平高于155mmol/L或血浆有效渗透压高于320mmol/L时,宜采用0.45%NaCl溶液滴注。 血糖降到14mmol/L后,可静脉点滴5%葡萄糖溶液。血压较低者,可适当给予血浆或白蛋白静脉输入。 (四)电解质补充 酮症酸中毒时,总体钾是降低的,每kg体重可减少3~5mmol。由于血浆pH降低时,细胞内钾向细胞外移动,所以血浆钾的水平可能偏高。开始治疗后,细胞外液得到补充,血糖逐渐下降,酮体逐渐减少,血浆pH有所恢复,细胞外钾离子又开始回到细胞内;这样,血钾水平就明显降低。所以,往往在酮症酸中毒开始治疗3~4h后,根据血钾水平给予钾盐补充。如果病人入院时,血钾水平是正常或低于正常的,则在当时就应开始补钾。血钾高于5mmol/L,不需要补钾;血钾在4~5mmol/L时,可每小时补充KCl0.5~1g;血钾3~4mmol/L,可每小时补充KCl1.5~2g;血钾低于3mmol/L,每小时补充KCl2~3g。 酮症酸中毒治疗过程中,使用NaCL溶液纠正脱水以及用KCl纠正低血钾,应注意高氯性酸中毒的发生。高氯性酸中毒产生的原因是多方面的:为了细胞内缓冲液的再生,骨骼及其他组织中碳酸氢盐消耗;酮体从尿中排出时带走碳酸氢根;肾脏的远端肾单位排泌氢离子异常以及细胞外液中的碳酸氢根被NaCl及KCl所稀释等。依靠肾脏排泌氯离子以及碳酸氢根的再生来纠正高氯血症。 磷的缺失在酮症酸中毒时也是常见的。大约平均每公斤体重缺失0.5~1.5mmol。与钾离子相同,开始治疗后血浆磷离子向细胞内转移,血浆磷逐渐降低,出现低磷血症。低磷血症的临床表现不显著,可能与神智改变、肌肉无力、心功能不全、红细胞破坏及呼吸衰竭有关。Wilson及Keller先后报告,在糖尿病酮症酸中毒治疗中,磷的补充并非必须。显著低血磷时,给予KH2PO410~15mmol/h有帮助。补磷不宜过多,血磷过多则血钙降低。当病人伴有肾功能不全,持续酸中毒时,不宜补充磷。 (五)碱性药物的使用 酮症酸中毒时,血浆pH在7.1以上可不必使用碱性药物;血浆pH低于7.0,应给予碱性药物。当病人伴有严重高血钾时,亦应给予碱性药物;血浆pH每升高0.1,血钾就可下降0.6mmol/L。碳酸氢钠溶液是目前唯一适宜的碱性药物。根据血浆pH及二氧化碳结合力决定用量。一般给予4%NaHCO3200~400ml。血浆pH上升到7.2,二氧化碳结合力高于250Vol/L时,可不再给予碳酸氢钠。 七、并发症 糖尿病酮症酸中毒时,由于其严重的代谢紊乱、血容量减少、脱水、血液粘稠度增高,以及开始治疗后的反应,可并发休克、血栓形成、感染以及脑水肿。儿童糖尿病酮症酸中毒,经补液及胰岛素治疗后数小时,可出现致命的脑水肿,可能是由于血浆葡萄糖浓度下降过快所致。 预防和治疗这些并发症是降低酮症酸中毒病死率的重要环节,应予重视。 (王姮) 参考文献 [1] Keller U: DiabeticKetoacidosis; Current views on pathogenesis and treatment. Diabetologia 1986;29:71 [2] Foster DW, et al: Themetabolic derangements and treatment of diabetic ketoacidosis. N Engl J Med.1983; 309:159 [3] Matz R, Fleischer N: Diabeticcoma. In: Wilson JD, Foster DW, eks. Textbook of Endocrinology. Philadelphia: WB Saunders Co. p623, 1985 [4] Miles JM, et al: Effects ofacute insulin deficiency on glucose and ketone body turnover in man: evidencefor the primacy of overproduction of glucose and ketone bodies in the genesisof diabetic ketoacidosis. Diabetes 1980; 29:926 [5] Kitabchi AE, et al: Diabeticketoacidosis: reappraisal of therapeutic approach. Annu Rev Med 1979; 30:339 [6] Foster DW: Diabetes mellitus.In: Petersdorf RG. et al, eds. Harrisons principles of internal medicine. 10thed. New York: McGraw-Hill, p 661, 1983 [7] Barrett EJ, et al: Insulinresistance in diabetic Ketoacidosis. Diabetes 1982; 31:923 第52章 低血糖症和低血糖性昏迷一、定义 低血糖症临床上比较常见。根据Davidson提出的低血糖的定义是:空腹时血浆血糖低于3.36mmol/L(60mg%),全血血糖低于2.80mmol/L(50mg%),进食或摄糖后血浆血糖低于2.80mmol/L,全血血糖低于2.24mmol/L(40mg%)。Smith认为过夜空腹后正常男性全血血糖不低于2.80mmol/L,女性不低于2.24mmol/L(血浆糖浓度比全血约高15%)。低血糖为一生化异常,并不是一种疾病。凡是因某种原因使血糖下降至正常值以下,引起了以交感神经兴奋和中枢神经系统功能障碍为突出表现的一组临床表现,称为低血糖症。本症严重时可导致昏迷。 二、病因 引起低血糖症的原因很多,大致可分为以下几类。 (一)胰岛素过多 胰岛素瘤、胰岛细胞增生、胰岛细胞癌、异位胰岛素分泌瘤、降糖药物。临床上内生或外用胰岛素引起的低血糖症最常见。糖尿病患者发生严重的低血糖昏迷是由于胰岛素过多引起的,低血糖发生常见于:①延迟进餐;②剧烈的体力活动;③胰岛素用量过大;④由于胰岛素注射部位不同,药物吸收不均匀;⑤由于自主神经病变存在,拮抗调节机制被破坏。糖尿病人服用磺脲类降糖药也可引起低血糖,肾清除减低的病人更容易发生。 (二)反应性低血糖症 早期糖尿病、功能性低血糖、营养性低血糖。反应性低血糖是成人较常见的低血糖症,以早期糖尿病及功能性血糖多见,仅有肾上腺素增多表现,但不严重,很少有神志障碍。 (三)对胰岛素过度敏感 Addison病、垂体前叶功能低减、甲状腺功能低减。 (四)肝脏疾病 肝细胞疾病(肝硬化、急性黄色肝萎缩等)、特殊酶缺乏(如糖元累积症等)。于减少进食的同时,大量饮酒可以引起严重的低血糖,这是由于肝糖元的耗竭以及糖元异生减少的缘故。 (五)中毒 药物中毒(乙醇、水杨酸、磺胺类、β-肾上腺素能阻断剂等)、荔枝中毒。 (六)糖类不足 食管肿瘤、孕妇、剧烈运动等。 (七)其他 伴有低血糖的胰外肿瘤、自身免疫性低血糖以及原因未明者。在非糖尿病中,由胰岛β细胞瘤过多的释放内生胰岛素是不可忽视的胰岛素引起低血糖昏迷的原因。 三、激素对葡萄糖的调节 人体内维持血糖正常有赖于消化道、肝、肾及内分泌腺体等多器官功能的协调一致。肝是糖元贮存和异生的重要场所,肝功能正常是维持血糖正常的必要条件。内分泌腺体对糖代谢有重要的调节作用,胰岛素可增加肝糖元的合成、促进葡萄糖在周围组织利用、抑制肝糖元的异生和分解,属降血糖激素。糖皮质激素可增强肝糖元的异生,胰高血糖素和肾上腺素增加糖元分解及异生,肾上腺素还刺激胰高血糖素分泌、抑制胰岛素分泌,甲状腺激素促进葡萄糖吸收,生长激素可抑制葡萄糖利用,这些均属升糖激素。任何原因造成胰岛素分泌过多或生糖激素缺乏,都可发生低血糖症。 四、低血糖的主要临床特点 低血糖对机体来说是一强烈的应激,病人表现交感神经兴奋;低血糖使中枢神经系统缺少能量来源,出现许多功能障碍。病人发病之初觉头晕、头痛、饥饿感、软弱无力、肢体湿冷,继之意识朦胧、定向力障碍、抽搐以至昏迷,也可以表现为精神错乱及偏瘫。 五、诊断和鉴别诊断 低血糖的诊断过程中,首先应明确患者是否是糖尿病人,仔细询问病史,寻找可以证明患糖尿病的资料(如有些病人腕部、颈部、佩戴或携带有疾病卡片,或带有降糖药物等),这对常见低血糖是很好的参考。 仔细观察病人也非常重要。中度低血糖(血糖1.68~2.80mmol/L)病人,可以没有心动过速、出汗、皮肤潮湿,如果有这些表现是有价值的诊断低血糖的线索。肾上腺素能阻断剂能阻止这些低血糖早期表现的出现。这种类型病人发作时面及手部常有感觉异常,容易兴奋,并有饥饿感。严重的低血糖(血糖低于1.68~1.96mmol/L),主要表现为中枢神经系统功能障碍,包括有精神紊乱及奇怪动作、癫痫、昏迷,大多无Kussmaul呼吸及轻度体温降低(32~35℃),后者常见,也是有价值的诊断线索。 发作时病人的临床表现、对治疗的反应及血糖测定结果是低血糖急诊时的三个重要内容。血糖检查固然重要,但测定需要一段时间,而低血糖处理不容久等,如果临床怀疑有低血糖可能,可从以下几方面进一步考虑:①对有糖尿病病史者,先考虑降糖药物过量引起。要注意与酮症酸中毒和非酮症高渗昏迷的鉴别。对同时并有神经性膀胱的病人,有尿潴留时,尿糖检查可以阳性,应当注意。②很多胰岛素瘤患者表现为空腹及慢性低血糖,而缺少儿茶酚胺增多的征象,仅有性格改变、记忆力减退、精神症状。这种情况可存在数年不被注意,往往在一次严重发作时送来急诊。③反应性低血糖其血糖值常下降不多,很少低于2.24mmol/L,为餐后发病,多数缺乏中枢神经系统受损表现。④肝功能不全病人有意识障碍时,考虑肝性脑病的同时,应想到有低血糖的可能。低血糖多在空腹时发生,在等待血糖结果同时,试行注射50%葡萄糖40~60ml,如症状很快改善,对低血糖诊断是有力的支持。⑤升糖激素缺乏(Addison病、垂体前叶功能减退等)引起的低血糖在空腹时发生,主要为脑功能障碍表现。根据病史、原发病表现及有关的实验室检查、不难明确诊断。⑥乙醇中毒时,如果病人长时间不能进食,可从酒精中毒性昏迷转为低血糖昏迷。这种转化,患者往往无任何意识好转期。⑦低血糖症的临床表现是多种多样的,忽视了这一点就可能延误诊断时机。 总之,低血糖昏迷易误诊为糖尿病酮症酸中毒。药物引起的低血糖是较常见的,凡用胰岛素及口服降糖药均有发生低血糖昏迷的危险。对神志不清的糖尿病病人,要想到低血糖的可能。乙醇不仅可引起低血糖,也可引起酮症,有时乙醇引起的低血糖及酮症可误认为糖尿病酮症酸中毒。这些都是诊断时需注意的。 六、治疗 对疑诊低血糖症的病人,在等待血糖测定结果的同时就应开始治疗。 (一)一般治疗 确定患者气道是否通畅,必要时做相应处理;有癫痫发作时须防止舌部损伤。 (二)紧急处理 病人尚有吞咽动作时,可喂些糖水,多数可迅速改善症状。已经昏迷者应即刻静脉注射葡萄糖,以每分钟10ml速度静注50%葡萄糖50ml。对大多数病人用20~60ml50%葡萄糖足以矫正低血糖。于快速注入大量糖时,可以产生症状性低血钾症。大多数低血糖病人注糖后5~10min内可以醒转。如果低血糖严重,持续时间较长,神经功能很长时间也不能完全恢复。 病人清醒以后,尽早食用果汁及食物。在病人使用中效胰岛素(低精鱼精蛋白锌胰岛素,NPH,或长效胰岛素)或氯磺丙脲时可有低血糖反应,对这些病人,清醒后为防止再度出现低血糖反应,需要观察12~48h。有时进食碳水化合物的同时,加用高蛋白膳食如牛奶以及静点5%葡萄糖是必要的。 如果静注葡萄糖对低血糖昏迷效果不明显,肌注胰高血糖素1mg,通常10~15min后病人意识可以恢复。 (三)需要注意的几个问题 1.注射葡萄糖不足 单一剂量50%葡萄糖静脉注射无效,并不能否定低血糖的诊断。治疗反应固然是诊断的一个重要根据,但在一些胰岛素分泌量大的胰岛素瘤病人、口服大量降糖药或注射大量胰岛素的病人,以及升糖激素严重缺乏的病人,50%葡萄糖40~60ml可能不足以纠正低血糖症。此时应当持续静点10%葡萄糖液,间以50%葡萄糖静脉推注。如果仍不能使血糖在5.56mmol/L(100mg%)以上维持4~6h,应考虑用氢化可的松静点(氢化可的松100~200mg加入500~1000ml液体中)。另外,长时间严重的低血糖可以造成脑水肿,使昏迷不易纠正,可以加用脱水剂,如20%甘露醇静注或氟美松静点。 2.再度昏迷 临床上可见到低血糖症抢救成功后再度发生昏迷的病例。这是治疗中重要的、也是易被忽略的问题,举两个我们遇到的病例,说明应对这方面提高警觉。 例(1)女性,60岁,因意识模糊,言语不清2h于晚9时来诊。患者2月前诊断为“糖尿病”,服优降糖2片,每日3次,及降糖灵1片,每日3次治疗。检查过程中病人陷入昏迷,疑诊“脑血管意外”在急诊室观察,静点5%葡萄糖(100ml/h)2h后意识恢复。血糖报告2.07mmol/L(37mg%),病人被诊断为“低血糖昏迷已纠正”出急诊室。当日未进食,翌晨再度昏迷,血糖1.68mmol/L(30mg%),静点10%葡萄糖后,血糖很快维持在8.40~10.08mmol/L(150~180mg%),但病人始终处于昏迷状态,两周后死于肺炎。本例向我们提示,对口服降糖药引起的低血糖症病人,有条件时应留医院观察。神志恢复后应鼓励进食,睡前加餐,不能进食或进食量少时应静注葡萄糖,以避免再度昏迷。 例(2)女性,81岁,因糖尿病37年昏迷2h就诊。患者长期在饮食控制及胰岛素治疗下病情稳定。4天前胰岛素改为NPH每日26u。就诊时处于昏迷状态,血糖1.90mmol/L(34mg%)(距最后一次注射NPH20h)。予50%葡萄糖40ml静注,5min后,神志恢复,并进食面包100g,接着静点10%葡萄糖(RI与糖比例为1:10)。当液体输入200ml左右时,再次昏迷,注射50%葡萄糖80ml很快醒转,继以10%葡萄糖静点维持。第2天进食250g,未注射胰岛素,查两次血糖分别为8.4及6.72mmol/L(150及120mg%),晚7时离开急诊室,回家后次日凌晨4时第3次昏迷,来急诊时血糖又降至2.24mmol/L(40mg%),处理后清醒。此后3天仍未用胰岛素,每日进食250~300g,无不适主诉,第4天上午(即停用NPH第7天)病人恶心、呕吐,血糖达27.1mmol/L(385mg),BUN23mg%,CO2CP28Vol%,尿糖卌,酮体卄,出现了酮症酸中毒,经输液及胰岛素治疗后酮体消失,酸中毒得到纠正。该病人为何反覆发作低血糖昏迷?每日26u胰NPH剂量并非很大,肝、肾功能良好,令人费解。当我们拿到病人使用的药瓶,发现病人误将每毫升含100u的NPH当成了每毫升含40u,实际每天注射的NPH为65u,这是她平时胰岛素用量的2.5倍。通过这个病例,我们认识到处理低血糖时,应仔细核对病人发病前的胰岛素用量和种类,适当估计作用时间,开始治疗时就应给以足量的葡萄糖。另外,要根据病人临床表现及化验结果适时恢复降糖药治疗,避免出现低血糖被纠正继之发生酮症的情况。 3.可疑为胰岛素瘤患者的处理 临床不能排除胰岛素瘤引起的低血糖发作,取血测血糖以后,即刻注射葡萄糖,待病人醒转、结果回报疑诊此症时,如有条件应收入院进一步检查确诊、手术治疗。 4.乙醇中毒 病人不能进食时,应保证每小时输入10g左右葡萄糖,以防止发生低血糖,因为人的大脑每小时需消耗葡萄糖5~6g。 (白耀) 参考文献 [1]Marks V: Symptomatology in Hypoglycemia (Marks V and Rose FC, eds) 2nd ed p.90-105. 387~394,Blackwell Scientific Publications, Oxford, 1981 [2] 白耀:低血糖症,池芝盛主编<糖尿病学>第一版,360~372页,人民卫生出版社,1982 [3]Wilkins EW Jr.: Hypoglycemia, in MGH Textbook of Emergency Medicine(Wilkins EWet al, eds)2nd ed p 301~304, Williams p867 [7]Bagdade JD: Endocrine Emergencies, Medical Clinics of North America 1986;70(5):1111 [8]Matz R and Fleischer N: Hypoglycemia in Clinical Endocrinology(Kohler POed)John Wiley p511 [10] 郭爱丽、白耀:低血糖症的急诊处理,中华内科杂志,1988;27:50 第53章 高渗性非酮症高血糖昏迷高渗性非酮症高血糖昏迷(hyperosmolar non-ketotic hyperglycemiccoma, HONK)是一种较少见的、严重的急性糖尿病并发症,其主要临床特征为严重的高血糖、脱水、血浆渗透压升高而无明显的酮症酸中毒。患者常有意识障碍或昏迷。本病病死率高,应予以足够的警惕、及时的诊断和有效的治疗。 一、发生率 HONK的发生率低于糖尿病酮症酸中毒(diabetic ketoacidosis,DKA)。文献报道HONK与DKA的发生率之比约为1:6~10。随着对本病认识的提高,各地报道的HONK的例数有增多的趋势。HONK多发生于老年患者,2/3患者的发病年龄高于60岁,无明显的性别差异。多数患者仅有轻度的非胰岛素依赖型糖尿病或无糖尿病史,但HONK偶也可发生于年轻的胰岛素依赖型糖尿病患者。 二、诱因 多种临床情况可成为HONK的诱因。 (一)应激 如感染(特别是呼吸道及泌尿道感染)、外伤、手术、脑血管意外、心肌梗死、急性胰腺炎、胃肠道出血、中暑或低温等。 (二)摄水不足 是诱发HONK的重要因素,可见于口渴中枢敏感性下降的老年患者,不能主动进水的幼儿或卧床病人、精神失常或昏迷患者,以及胃肠道疾病患者等。 (三)失水过多 见于严重的呕吐、腹泻,以及大面积烧伤患者。 (四)高糖的摄入 见于大量服用含糖饮料、静脉注射高浓度葡萄糖、完全性静脉高营养,以及含糖溶液的血液透析或腹膜透析等。值得提出的是,HONK被误认为脑血管意外而大量注射高渗葡萄糖液的情况在急诊室内并不少见,结果造成病情加剧,危及生命。 (五)药物 包括各种糖类皮质激素、利尿剂(特别是噻嗪类及速尿)、苯妥英钠、冬眠灵、心得安、甲氰咪胍、免疫抑制剂、硫唑嘌呤和甘油等等。 上述诸因素均可使机体对胰岛素产生抵抗、升高血糖、加重脱水,最终导致HONK的发生。 三、发病机制 HONK的基本病因与DKA相同,仍是胰岛素绝对或相对不足。在各种诱因作用下,患者体内抗胰岛素激素明显升高,胰岛素的不足造成更加严重的高血糖和糖尿。后者引起渗透性利尿,致使水及电解质自肾脏大量丢失。由于HONK患者多有主动饮水以维持水平衡能力的下降和不同程度的肾功能损害,故高血糖、脱水及血浆渗透压升高的程度多明显高于DKA(图53-1)。
图53-1 HONK发病机制 HONK患者与DKA患者的另一个显著区别是HONK患者多无显著的酮症酸中毒。造成这种区别的确切原因尚不清楚,目前有以下几种解释。①HONK患者有相对较高的胰岛素分泌,足以抑制脂肪的分解和酮体的生成,但不能阻止其他诱因造成的血糖升高;②HONK患者血浆生长激素和儿茶酚胺水平低于DKA,这两种激素有促进脂肪分解和酮体生成的作用;③HONK患者脱水比DKA严重,而严重的脱水不利于酮体的生成;④HONK患者常有肝脏生酮作用的障碍和肾脏排糖能力的下降,使患者血糖很高而酮症较轻;⑤严重的高血糖与酮体生成之间有某种拮抗作用。 对上述各种解释,不同作者的报道不同,故HONK高血糖严重而无明显的酮症酸中毒的原因尚有待进一步研究。值得强调的是,HONK与DKA并非两种截然不同的疾病。在典型的HONK与典型的DKA之间,有着各种各样的中间类型,形成一个连续的谱。显著的酮症酸中毒,不能否定HONK的诊断,严重的高血糖及高渗状态,有时也可见于DKA患者,这一点在临床工作中应予以注意。 四、临床表现 (一)症状与体征 1.病史 患者多为老年,半数患者已知有糖尿病,30%患者有心脏疾病,90%患者有肾脏病变。 2.前驱症状 患者在发病前数天至数周,常有糖尿病逐渐加重的临床表现,如烦渴、多饮、多尿、乏力、头晕、食欲下降和呕吐等。 3.脱水 脱水严重、周围循环衰竭常见。表现为皮肤干燥和弹性减退、眼球凹陷、舌干、脉搏快而弱,卧位时颈静脉充盈不好,立位时血压下降。严重者出现休克,但因脱水严重,体检时可无冷汗。有些病人虽有严重脱水,但因血浆的高渗促使细胞内液外出,补充了血容量,可能掩盖了失水的严重程度,而使血压仍保持正常。 4.精神神经表现 患者常有显著的精神神经症状和体征,半数患者有不同程度的意识模糊。1/3患者处于昏迷状态。HONK患者的意识障碍与否,主要决定于血浆渗透压升高的程度与速度。与血糖的高低也有一定关系,而与酸中毒的程度关系不大。患者常可有各种神经系统体征,如癫痫发作、偏瘫、偏盲、失语、视觉障碍、中枢性发热和阳性病理征等。提示可能有因脱水、血液浓缩和血管栓塞而引起的大脑皮层或皮层下的损害。 5.原有疾病与诱发疾病的表现 可见有原有疾病如高血压、心脏病、肾脏病变,诱发疾病如肺炎、泌尿系感染、胰腺炎,以及并发疾病如脑水肿、血管栓塞或血栓形成等的症状和体征。 (二)实验室检查 1.血糖与尿糖 高血糖严重,血糖多超过33.6mmol/L(600mg/dl)。尿糖多强阳性,患者可因脱水及肾功能损害而致尿糖不太高,但尿糖阴性者罕见。 2.血酮与尿酮 血酮多正常或轻度升高,用稀释法测定时,很少有血浆稀释至1:4以上仍呈血酮阳性反应的。尿酮多阴性或弱阳性。 3.电解质 血Na+正常或升高,有时也可降低。血K+正常或降低,有时也可升高。血Cl-情况多与血Na+一致。血Na+、K+、Cl-的水平取决于其丢失量、在细胞内外的分布情况及患者血液浓缩的程度。不论其血浆水平如何,患者总体Na+、K+、Cl-都是丢失的。有人估计,HONK患者Na+、K+和Cl-丢失分别为5~10、5~15、5~7mmol/kg,也就是说总体Na+、K+的丢失在300~500mmol左右。此外,不少患者还有Ca2+、Mg2+和磷的丢失。 4.血尿素氮(BUN)和肌酐(Cr) 常显著升高,反映严重脱水和肾功能不全。BUN可达21~36mmol/L(60~100mg/dl),Cr可达124~663μmol/L(1.4~7.5mg/dl),BUN/Cr比值(按mg/dl计算)可达30:1(正常人多在10~20:1)。有效治疗后BUN及Cr多显著下降。BUN与Cr进行性升高的患者预后不佳。 5.酸碱平衡 半数患者有代谢性酸中毒,表现为阴离子间隙扩大。增高的阴离子主要是乳酸及酮酸等有机酸根,也包括少量硫酸及磷酸根。阴离子间隙的计算公式如下: 阴离子间隙=[K+]+[Na+]―[Cl-]―[HCO3-](mmol/L) 正常值为12~16mmol/L,患者可增高1倍左右。 HONK患者的酸中毒多为轻中度的,血HON3-水平多高于15mmol/L,pH值多高于7.3。 6.血浆渗透压 显著升高,是HONK的重要特征及诊断依据。血浆渗透压可直接测定,也可根据血糖及电解质水平进行计算,公式如下: 血浆渗透压=2([Na+]+[K+])+血糖/18+BUN/2.8(mmol/L) 式中Na+、K+单位为mmol/L,血糖及BUN单位为mg/dl。正常人血浆渗透压为280~300mmol/L,如超过350mmol/L则可诊为高渗。由于BUN能自由通过细胞膜,不能构成细胞外液的有效渗透压,故多数作者主张在计算时略去BUN,而计算血浆有效渗透压,计算公式如下: 血浆有效渗透压=2([Na+]+[K+])+血糖/18(mmol/L) HONK患者血浆有效渗透压高于320mmol/L。 7.其他 HONK患者白细胞计数常增多,血球比积常升高,反映脱水和血液浓缩。不少患者尿常规、血及尿培养、胸透和心电图可有改变。 五、诊断与鉴别诊断 HONK的诊断并不困难,关键问题在于提高对本病的认识。对每一个神志障碍或昏迷的患者,尤其是中老年患者,都应把本病列入鉴别诊断范围内。如果在体验中发现患者有显著的精神障碍和严重的脱水,而无明显的深大呼吸,则更应警惕本病发生的可能性。 关于HONK的实验室诊断依据,国外有人提出以下标准:①血糖≥33mmol/L(600mg/dl);②有效渗透压≥320mmol/L;③动脉血气检查示pH≥7:30或血清[HCO3-]≥15mmol/L。这个标准较为实用,可作为我们诊断HONK的实验室诊断依据。但值得注意的是HONK有并发DKA或乳酸性酸中毒的可能性。个别病例的高渗状态主要是由于高血钠,而不是高血糖造成的。因此尿酮体阳性,酸中毒明显或血糖低于33mmol/L,并不能作为否定HONK诊断的依据。但HONK患者无一例外地存在有明显的高渗状态,如昏迷患者血浆有效渗透压低于320mmol/L,则应考虑到其他可能引起昏迷的疾病的可能性(表53-1)。 表53-1四种糖尿病急症的鉴别诊断
六、治疗 HONK的治疗原则与DKA相同,包括积极地寻找并消除诱因,严密观察病情变化,因人而异地给予有效的治疗。治疗方法包括补液、使用胰岛素、纠正电解质紊乱及酸中毒等等(表53-2)。 表53-2HONK的治疗措施
(一)补液 积极的补液在HONK的治疗中至关重要,往往对患者的预后起着决定性的影响。有人认为,有的患者可单用补充液体及电解质的方法得到满意的疗效,而在未充分补液即大量使用胰岛素时,则可因血浆渗透压急剧下降,液体返回细胞而导致休克的加重。 HONK患者失水多比DKA严重,失水量多在发病前体液的1/4或体重的1/8以上。考虑到在治疗过程中将有大量液体自肾脏、呼吸道及皮肤丢失,在HONK治疗过程中,补液总量可多达6~10L,略高于估计的失液总量。为了及时纠正低血容量休克,补液总量的1/3应于入院后4h内输入,其余的2/3则应在入院后24h输入。在静脉输液的同时,应尽可能通过口服或胃管进行胃肠道补水,此法有效而且简单和安全,可减少静脉补液量,从而减轻大量静脉输液引起的副作用。在输液中,应注意观察患者的尿量、颈静脉充盈度并进行肺部听诊,必要时测量中心静脉压和红细胞比积,用以指导补液。 对于静脉输液的种类,各医疗单位的主张不尽相同。一般主张,在治疗开始,化验结果尚未回报时,在血压低而且血Na+≤150mmol/L时,以及在治疗过程中血浆渗透压降至330mmol/L以下时,均应使用等渗盐液(308mmol/L);在无明显的低血压而血Na+>150mmol/L时,应使用半渗溶液,如0.45%NaCl溶液(154mmol/L)或2.5%葡萄糖溶液(139mmol/L);如患者血压低,收缩压<10.7kPa(80mmHg)时,可使用全血、血浆或10%右旋糖酐生理盐水500~1000ml予以纠正,如同时又有高血Na+(Na+≥150mmol/L)时,则可同时使用全血(或血浆)及半渗溶液,有人甚至主张全血(或血浆)与5%葡萄糖溶液联合使用;在治疗过程中,当血糖下降至14mmol/L(250mg/dl),应使用5%葡萄糖溶液(278mmol/L)或5%葡萄糖生理盐水(586mmol/L),以防止血糖及血浆渗透压过快下降。 (二)胰岛素 HONK患者一般对胰岛素比DKA敏感,在治疗中对胰岛素需要量相对较少。有人主张在治疗的前2L输液中不用胰岛素,有人主张采用皮下或肌内注射正规胰岛素(RI)。我们根据自已的体会,倾向于治疗一开始,即采用静脉滴注小剂量胰岛素法。这种方法灵活,不受吸收能力的影响,血糖下降平稳,副作用较小。 HONK治疗过程中,应一律使用RI,开始可用RI 10~16u一次静脉注射作为基础量,以后按0.1u/(kg·h)持续静脉滴入,常用量4~6u/h,使血糖以3.3~5.5mmol/(L·h)(60~100mg/dl·h)的速度下降,尿糖保持在“+”~“++”为宜。在治疗的前12h,最好每2h测血糖1次,如前4h中每小时的血糖水平下降不足2mmol/L(36mg/dl),应将胰岛素量增加50~100%。在治疗过程中,当血糖降至14~17mmol /L(250~300mg/dl)时,在改用5%葡萄糖溶液的同时,应将RI减为0.05u/(kg·h),常用量2~3u/h静脉滴注或3~4u/h肌内注射。经过一段时间的稳定后,可进一步改为每日数次RI肌内或皮下注射,最后逐步恢复为HONK发病前的治疗。 (三)纠正电解质紊乱 HONK患者常有明显的Na+及K+的丢失。Ca2+、Mg2+和磷也可有不同程度的丢失。Na+丢失可通过补充含NaCl的液体而得到纠正,故纠正电解质紊乱主要补K+。国外有主张用K+的醋酸或磷酸盐(当血磷不高时)而不用KCl的,认为后者可能加重高氯血症,但国内仍多用KCl。如最初血K+高于5mmol/L,应在补液后2~4h开始补K+。最初血K+正常或降低者,则应在治疗开始时即行补钾,一般用KCl 3g加入1000ml液体中于4~6h内输入,24h内可给KCl 4~6g。病情允许时,应尽量辅以口服补K+,如口服枸橼酸钾溶液,以减少静脉补K+量。多数患者在抢救成功后应继续口服补K+1周。在静脉输K+过程中,应注意监测血K+及心电图的改变,以防止高血K+或低血K+的发生。尿量过少时输K+有导致危险的高血K+的可能,因此,当尿量少于50ml/h时静脉补钾应慎重。如患者有低血钙、低血镁或低血磷时,可酌情补以葡萄糖酸钙、硫酸镁或磷酸钾缓冲液。 (四)纠正酸中毒 轻度酸中毒常可随足量补液和RI治疗而纠正,不需使用碱性溶液。当CO2CP低于11mmol/L(25Vol/dl)时,可使用1.4%NaHCO3溶液200~400ml,4~6h后复查,如CO2CP已恢复到11~14mmol/L(25~30Vol/dl)或更高,则停止补碱。高渗NaHCO3可使血浆渗透压升高,乳酸钠可加重乳酸性酸中毒,在HONK的治疗中不宜使用。 (五)其他措施 包括去除诱因、支持疗法和严密的病情观察。 七、预后 HONK病死率高,多数文献报告在50%左右,也有报道病死率为10%~17%者。年老及合并其他重要器官的严重疾病可能是病死率较高的重要原因。多数病人死于原有疾病或诱发疾病,其余的死于脱水、低血容量休克或肺栓塞等血管栓塞性疾病。HONK患者死于治疗过程中出现的脑水肿、肺水肿及心力衰竭者并不常见。随着诊治水平的提高,HONK的预后将大大改善。 (向红丁) 参考文献 [1] Fajans SS: Diabetes Mellitus.Vo. 4, pp 123, DHEW Publication. No.(NIH)76~854, 1976 [2] Vignati L: Coma in Diabetes.pp 543 in Joslins Diabetes Mellitus, 12th Edited by Marble A. 1985 [3] Karam JH: Pancreatic Hormones 28:577 [5] Baruh S, et al: Diabeticketoacidosis and coma. Med Clin Nor Amer 1981; 65:117 [6] Matz R: Hyperosmolarnonacidotie uncontrolled diabetes: Not a rare event. Clin Diab 1988; 6:25 [7] 池芝盛:非酮症高渗性糖尿病昏迷治疗,中华内科杂志,1984;23:513 第54章 甲状腺功能亢进危象甲状腺功能亢进危象(简称甲亢危象)是指甲亢表现有急剧的致命性加重。这是甲亢少见的并发症,病情危重,病死率很高。 一、发病情况 (一)发病率 甲亢危象常在未诊断或治疗不彻底的久病甲亢患者中发生,新诊断或经治疗病情已得到控制的患者中少见。现甲亢手术前均用抗甲状腺药物准备,故甲亢危象较少发生。甲亢危象一般占住院甲亢人数的1%~2%。北京协和医院44年间收治甲亢2479例次,其中甲亢危象36例次,发生率为1.45%。 (二)年龄与性别 上述36例次中男:女为1:4.8,与甲亢女性罹病率比男性高相同。各年龄均可发病,儿童少见,文献报告迄今不过数例。中老年人较多见。前述36例次甲亢危象平均年龄42.1岁,30岁以上者80%,而228例甲亢平均年龄为33.1岁,30岁以上者56.1%。 (三)甲亢病期 36例次甲亢危象甲亢的平均病程为27.1月,较单纯甲亢平均病程17.3月为长。说明甲亢危象患者多为甲亢长期未得到的控制者。 (四)甲状腺 弥漫性和结节性甲状腺肿的甲亢患者均可罹危象。甲亢患者中2/3甲状腺呈重度肿大,甚至进入胸腔,压迫气管。 (五)甲亢的类型 甲亢危象患者中1/3为不典型甲亢,即老年、以心脏或胃肠道表现突出者。 二、发病诱因 (一)外科性的 凡甲亢病人在手术后4~16h内发生危象者系与手术直接有关;在术后16h后出现者,还应寻找感染病灶或其他诱因。甲状腺本身的手术或其他急诊手术如急腹症、剖宫产,甚至拨牙等均可引起危象。手术引起甲亢危象的原因如下。 1.甲亢未控制 术前未用抗甲状腺药物准备或准备不够,甲亢病情未完全控制;或甲状腺手术延误致抗甲状腺药物停用过久,碘剂作用逸脱,甲状腺又能合成及释放激素。 2.TH释放 手术应激及手术时挤压甲状腺致大量甲状腺激素(TH)释放入血循环,乙醚麻醉亦可使组织内的TH进入血循环。 (二)内科性的 指手术以外的诱因引起者。目前的甲亢危象多属于此类。由于诱因和甲亢危象的表现是连续的,因此临床上很难确定何时甲亢危象开始。诱因可以是单一的或多种的,常见的内科性诱因如下。 1.感染 最常见。4/5内科性危象有感染,其中3/4是上呼吸道感染,其次为胃肠道及泌尿道感染,偶有皮肤感染,腹膜炎等。 2.应激 应激可导致突然释放TH。精神紧张、劳累过度、高温环境、饥饿、药物反应(如药物过敏、洋地黄中毒、胰岛素性低血糖)、心力衰竭、心绞痛、高钙血症、糖尿病酸中毒、肺栓塞、分娩等均可引起甲亢危象。 3.不适当地停用抗甲状腺药物,尤其是碘剂 碘化物可抑制甲状腺素结合球蛋白(TBG)水解,致TH释放减少。细胞内碘化物浓度增高,超过临界,可引起“急性抑制效应”,使TH合成受抑制。若突然停用碘剂,甲状腺滤泡细胞内碘浓度降低,碘化物抑制效应消失,甲状腺又可用细胞内贮存的碘合成激素并释放之,甲亢因此迅速加重。 4.其他 甲状腺同位素131碘治疗引起放射性甲状腺炎;甲状腺活组织检查,过多过重地扪按甲状腺,均可使大量TH释放入血。 上述36例次甲亢危象中,7例(18.4%)是外科性危象,29例(80.6%)为内科性危象。内科性甲亢危象的病情一般较外科性危象严重。 三、发病机理 甲亢危象的发病机制及病理生理尚未完全阐明,目前认为可能与下列因素有关。 (一)大量TH释放入血 甲亢的临床表现是由于血TH水平过高。甲亢危象是甲亢的急剧加重。它可能是由于大量TH突然释放入血所致。正常人及部分甲亢患者服药用大剂量的TH可产生危象。甲状腺手术、迅速停用碘剂及同位素131碘治疗后血TH水平均升高。这些事实均支持以上看法。但甲亢患者服TH后,一般不引起危象,甲亢危象时血TH水平不一定升高,因此不能简单地认为甲亢危象是由于血TH过多所致。 (二)血游离TH浓度增加 感染、应激、非甲状腺手术可使血甲状腺结合球蛋白(TBG)及甲状腺素结合前白蛋白(TBPA)浓度下降,TH由TBG解离;T4(甲状腺素)在周围的降解加强,血循环中游离T3(三碘甲腺原氨酸)的绝对值和T3/T4比值升高,这些可能是甲亢危象发病的重要因素。感染等引起TH携带蛋白结合力的改变是短暂的,只持续1~2天,这与甲亢危象一般在2~3天脱离危险也是一致的。 (三)机体对TH耐量衰竭 甲亢危象时各脏器系统常有功能衰竭,甲亢危象时甲状腺功能测定多在甲亢范围内,死于甲亢危象的患者尸检并无特殊病理改变,典型的和淡漠型甲亢危象间亦无病理差异,这些均间接地支持某些因素引起周围组织及脏器对过高TH的适应能力减低,即甲亢失代偿。 (四)肾上腺能活力增加 甲亢时心血管系统的高动力状态和肾上腺素过量的表现极相似。甲亢危象也多在应激时,即交感神经和肾上腺髓质活动增加时发生。经动物硬膜外麻醉、给甲亢患者作交感神经阻断或服用抗交感神经或β肾上腺能阻断药物,均可使甲亢的症状和体征改善。这些研究均提示甲亢的表现是由于血中TH水平高,加大了儿茶酚胺的作用所致。有人认为甲亢危象时产生过多热量是由于脂肪分解加速,TH有直接或通过增加儿茶酚胺使脂肪分解的作用。由于大量ATP消耗于将脂肪分解产生脂酸再脂化,此作用使氧消耗增加,并产生热量。甲亢危象患者用β肾上腺能阻断剂后,血内很高的游离脂肪酸水平迅速下降,同时临床上甲亢危象好转。这也支持交感神经活力增加在甲亢危象发病中起重要作用的论点。 甲亢危象的临床表现尚不能全部用对儿茶酚胺的反应增加来解释,因甲亢危象时总代谢并无改变,用抗交感神经药物或用β肾上腺能阻断剂后,甲亢患者的体重减轻,氧消耗增加,脂肪代谢紊乱及甲状腺功能异常等均未能恢复正常,因此不能认为肾上腺能活力增加是甲亢危象的唯一发病机制。 甲亢危象的发病机制可能是综合性的。 四、临床表现 甲亢危象的典型临床表现为高热、大汗淋漓、心动过速、频繁呕吐及腹泻、极度消耗、谵妄、昏迷。最后死于休克、心肺功能衰竭、黄疸及电解质紊乱。 (一)体温 急骤上升,高热39℃以上,大汗淋漓,皮肤潮红,继而汗闭,皮肤苍白和脱水。高热是甲亢危象与重症甲亢的重要鉴别点。 (二)中枢神经系统 精神变态,极度烦躁不安,谵妄,嗜睡,最后昏迷。 (三)心血管系统 心动过速,常达160次/min以上,与体温升高程度不成比例。可出现心律失常,如早搏、室上性心动过速、心房纤颤、心房扑动或房室传导阻滞等,也可以发生心力衰竭。最终血压下降,陷入休克。一般有甲亢性心脏病者较易发生危象,一旦发生甲亢危象也促使心脏功能恶化。 (四)胃肠道 食欲极差,恶心,频繁呕吐,腹痛、腹泻甚为突出,每日可达十数次。体重锐减。 (五)肝脏 肝脏肿大,肝功能不正常,终至肝细胞功能衰竭,出现黄疸。黄疸的出现是预后不好的征兆。 (六)电解质紊乱 最终患者有电解质紊乱,约半数患者有低血钾症,1/5患者有低血钠症。 小部分甲亢危象患者临床表现不典型,其特点是表情 ■[此处缺少一些内容]■ μg/L相比无差别。6例危象的血清T3平均为7690±180μg/L,与40例甲亢平均为7520±2820μg/L相比亦无差别。1980年Brook又报告甲亢危象病人血清游离T4浓度较轻型甲亢患者为高,他认为这反映T4及T3与甲状腺激素结合球蛋白和前白蛋白的结合降低,或T4和T3产生减少。Jacob等的1例查血清总T4、游离T4、总T3和游离T3均在甲亢范围内。所以甲亢危象时甲状腺功能的检查对危象的诊断帮助不大。但若血清TH浓度显著高于正常,对预测其临床表现和预后有一定作用。甲亢危象时由于病情危急,多不能等待详细的甲状腺功能检查即应开始抢救治疗。 六、诊断 甲亢危象的诊断主要依赖临床症状和体征,诊断甲亢危象时患者应有甲亢的病史和特异体征如突眼、甲状腺肿大及有血管杂音等。当临床上疑有甲亢危象时,可在抽血查TH水平或紧急测定甲状腺2h吸131碘率后即进行处理。 由于甲亢危象是严重甲亢的加重期,不同医生有不同的诊断标准。Means认为甲亢有并发症即应考虑有甲亢危象,Waldstein等认为甲亢症状和体征加重加发热高于37.8℃(100°F)加明显心悸即为危象;Mazzaferri等的意见是除以上三项必有的表现外,还应有中枢神经、心血管和胃肠功能紊乱。 北京协和医院通过临床实践把甲亢危象分为两个阶段,其诊断标准见表54-1。甲亢患者有危象前期或危象期表现三项以上者即可诊断。危象前期和危象期是矛盾发展的不同阶段,前者为后者的开始,后者为前者发展的必然结果。当甲亢患者因各种诱因或并发症致病情加重时,只要其临床表现达到危象前期诊断标准的三项,即应诊断为危象前期,并积极按危象处理,而不要简单地认为这些表现是并发症引起,延误了抢救时机。由于危象前期和危象期的预后相差很大,故这点是极为重要的。 表54-1甲亢危象和危象前期的诊断标准
七、治疗 (一)降低循环TH水平 1. 抑制TH的制造和分泌 抗甲状腺药物可抑制TH的合成。一次口服或胃管鼻饲大剂量药物(相当于丙基硫氧嘧啶600~1200mg)后,可在1h内阻止甲状腺内碘化物的有机结合。然后每日给维持量(相当于丙嘧300~600mg),分3次服。丙嘧比他巴唑的优点是丙嘧可抑制甲状腺外T4脱碘转变为T3,给丙嘧后一天血T3水平降低50%。这样就抑制了T3的主要来源。给抗甲状腺药物后1h开始给碘剂。无机碘能迅速抑制TBG的水解而减少TH的释放。由于未测出产生持续反应的最小剂量,现一般给大量,每日口服复方碘溶液30滴,或静脉滴注碘化钠1~2g或复方碘溶液3~4ml/1000~2000ml溶液。碘化物的浓度过高或滴注过快会引起静脉炎。患者过去未用过碘剂者效果较好,已用过碘剂准备者效果常不明显。要在给硫脲嘧啶后1h给碘剂的理由是避免甲状腺积集碘化物,后者是TH的原料,使抗甲状腺药物作用延缓。但有时碘化物的迅速退缩作用比抗甲状腺药物的延缓作用对甲亢危象患者的抢救更加重要,而在临床应用时不需等待。 2. 迅速降低循环TH水平 碘化物和抗甲状腺药物只能减少TH的合成和释放,不能迅速降低血T4水平。T4的半寿期为6.1天,且多与血浆蛋白结合。迅速清除血中过多TH的方法如下。 (1)换血:此法能迅速移走TH含量高的血,输入血内的TH结合蛋白和红细胞均未被T4饱和,可再从组织中吸回一些TH。但有输血所有的缺点。 (2)血浆除去法(plasmapheresis):在一天内取患者血5~7次,每次500ml,在取出后3h内迅速离心,将压缩红细胞加入乳酸复方氯化钠液中再输入。患者均可于治疗当日或次日神志清醒、体温正常、心率下降、心力衰竭好转,甚至心房纤颤消失,血T3及T4明显下降或降至正常。此法比较安全节约。 (3)腹膜透析法:血清T4可下降1/3~1/2。 上述迅速清除血TH的方法操作均较复杂。在有条件的医疗单位,当其他抢救措施均无效时以考虑试用。由于这些方法应用尚不多,其真正疗效及并发症尚待继续观察。 (二)降低周围组织对TH的反应 碘和抗甲状腺药物只能减少TH的合成和释放,对控制甲亢危象的临床表现作用不大。近年来多用抗交感神经药物来减轻周围组织对儿茶酚胺过敏的表现。常用的药物有以下两类。 1.利血平和胍乙啶 能耗尽组织储存的儿茶酚胺,太剂量时并能阻断其作用,故能减轻或控制甲亢的周围表现。利血平首次肌注5mg,以后每4~6h肌注2.5mg,用药4~8h后甲亢危象表现减轻。胍乙啶只能口服,故呕吐、腹泻严重者可影响疗效。剂量是1~2mg/(kg·d),用药12~24h开始有效,但需数天方达最大疗效。利血平的缺点是抑制中枢神经系统,影响观察病情,且可有皮疹、轻度位置性低血压和腹泻。胍乙啶不能通过血脑屏障,故不改变患者的神志和行为。 2.β肾上腺素能阻断剂 甲亢病人用心得安后虽然甲状腺功能无改善,但代谢研究证实有负氮平衡、糖耐量进步、氧消耗降低、皮肤温度下降等。现认为心得安可抑制甲状腺激素对周围交感神经的作用,可立即降低T4转变为T3。滴注异丙基肾上腺素后发现药物剂量、血浆浓度及β肾上腺素能阻断间无明显关系,故用药剂量需根据患者具体情况决定。甲亢危象的一般用量是静脉注射心得安1~5mg,或每4h口服20~60mg。用药后心率常在数小时内下降,继而体温、精神症状,甚至心律紊乱均有明显改善。对心脏储备不全、心脏传导阻滞、心房扑动、支气管哮喘患者应慎用或禁用。交感神经阻断后低血糖的症状和体征可被掩盖。阿托品是心得安的矫正剂,需要时可静脉或肌内注射0.4~1.0mg以拮抗心得安的作用。 由于甲亢危象的发病机制不单是肾上腺素能活力增加,故抗交感类药物只应作为综合治疗的一部分。 (三)大力保护体内各脏器系统,防止其功能衰竭 发热轻者用退热剂,但阿司匹林可进一步增高病人代谢率,应当避免使用;发热高者用积极物理降温,必要时考虑人工冬眠,吸氧。由于高热、呕吐及大量出汗,患者易发生脱水及低钠,应补充水及电解质。补充葡萄糖可提供热量及肝糖元。给大量维生素,尤其是B族,因患者常有亚临床的不足。积极处理心衰。甲亢危象时证实有肾上腺皮质功能不全者很少,但危象时对肾上腺皮质激素的需要量增加,故对有高热及(或)休克的甲亢危象可加用肾上腺皮质激素,肾上腺皮质激素还可抑制TH的释放,及T4转变为T3,剂量相当于氢化可的松200~300mg/d,有人认为能增加生存率。但协和医院应用激素者多为危象期患者,疗效不明显,有几例还引起二重感染,故应慎用。 (四)积极控制诱因 有感染者应给予积极抗菌治疗。伴有其他疾患者应同时积极处理。 八、预后 北京协和医院36例次甲亢危象平均在抢救治疗后3天内脱离危险,7(1~14)天恢复。如病情恶化,外科危象平均在1天(7~36小时)内死亡,内科危象平均在3.5天(1~6天)死亡。因此开始抢救后的最初72h是最关键的时刻。上述36例次甲亢危象中存活及死亡者各半,病死率为50%,其中12例次危象前期均存活,24例次危象者死亡18例(病死率为75.0%)。有高血压、心脏扩大、心房纤颤、黄疸及低血钾者较易死亡。 (史轶蘩) 参考文献 [1] 首都医院内分泌组:甲状腺机能亢进危象36例次临床分析。中华医学杂志,1977;57:384 [2] Brooks MH 93:694 [3] Green WL: Treatment ofthyroid storm in “The Thyroid”edited by Green WL. Elsevier Science Pub CoInc,1987 [4] Hedman I 151:487 [5] Grossman A 28:447 [6] Hayek A: Thyroid stormfollowing radioiodine for thyrotoxicosis. J Paediat 1978;93:978 第55章 垂体卒中垂体卒中一般系指垂体瘤的梗死、坏死或出血。绝大多数作者报告的病例是包括生长激素(GH)、催乳素(PRL)、促皮质素(ACTH)、黄体生成素(LH)/卵泡刺激素(FSH)及无内分泌功能的垂体腺瘤的卒中。但某些作者将非瘤体(nonadenomatous pituitary)的梗死和出血称为垂体卒中,包括正常垂体产后梗死(Sheehans necrosis)、糖尿病性梗死、抗凝治疗所致垂体出血及其他部分位于鞍内的肿瘤如颅咽管瘤的出血。因此可以认为,广义的垂体卒中包括带瘤垂体及非瘤垂体的梗死、坏死或出血,狭义的垂体卒中则仅限于垂体瘤的上述病变。一些作者认为“垂体卒中”一词使用不当,建议改为更加描述性的术语“急性腺瘤内垂体卒中”,有些作用甚至以“垂体血管意外”(pituitary vascular accident)取代“垂体卒中”。总而言之,目前垂体卒中的定义是不够确切的。我们认为将带瘤垂体卒中称为垂体瘤卒中为宜,非瘤垂体卒中可谓之“垂体血管意外”。 一、临床症状及分型 垂体卒中的临床表现,因垂体或垂体瘤坏死及出血的程度和范围而异。病变范围广、出血量多的病例常有下述几方面症状。 (一)肿瘤扩大产生的压迫症状如剧烈头痛、呕吐,视神经、视交叉及视束受压致视力急剧减退及各种类型的视野缺损。少数病例因大脑中动脉、大脑前动脉受压可出现肢体瘫痪。下丘脑受压则可有意识障碍、尿崩症或体温改变。 (二)脑膜刺激征瘤内容物或血液进入蜘蛛膜下腔引起发热、颈强直及其他脑膜刺激症状。 (三)垂体瘤及(或)正常垂体组织破坏所致内分泌功能改变如垂体瘤分泌过多激素引起的症状、体征的缓解或消失,在库欣综合征和肢端肥大症患者,可表现为体重减轻、血压下降、糖耐量改善、毳毛减少、紫纹消失。正常垂体组织严重破坏,可出现垂体前叶功能低减。病变范围小、出血量较少的病例,可无上述急性神经系统及视野改变的症状,仅有内分泌功能改变的临床表现。 北京协和医院内分泌科报告8例暴发型肢端肥大垂体卒中患者的首发症状均为突发性剧烈头痛。其中2例未经治疗,头痛于5~7天,自动缓解;3例有呕吐,分别持续3~5天;4例有高烧,其中1例高热至40℃共5天;4例有视力急剧下降,其中1例因卒中致失明;2例曾出现眼神经或滑车神经麻痹,4例有视野缺损;3例有明显的颈部抵抗;出现单侧肢体轻瘫及轻度意识障碍者各1例。 本病目前尚无一致公认的分型。有些作者根据临床表现将其分为暴发型和寂静型,或急性型、亚急性型及寂静型。暴发型主要症状为突发剧烈头痛、呕吐伴急剧视力恶化、眼肌麻痹,或急性垂体功能改变。寂静型则无此急性症状,仅由垂体手术、尸检、病人头颅X线检查包括CT扫描、激素测定或随诊时病情进步或消失做出诊断。急性型症状时限为1天~1周,亚急性型为2~12周。寂静型新近出血者垂体解剖所见为血性囊肿、果肉样或坏死性改变,陈旧性寂静型出血者则可见含黄色液体之囊肿或瘤内含铁血黄素沉着。国内沙氏报告409例垂体嫌色细胞瘤,临床诊断卒中者仅6例,但做垂体手术的305例中瘤内有出血的达59例之多。前述协和医院8例暴发型肢端肥大症垂体卒中的资料,显示患者卒中后下丘脑-垂体hGH轴功能可分为两组(表55-1)。①垂体hGH功能储备低减组(例1~4),卒中后血清hGH基础水平在正常低限或测不出,刺激后也不升高;②垂体hGH分泌功能亢进改善组(例5~8),卒中后血清hGH基础值降至正常或仍比正常值稍高,葡萄糖抑制试验hGH水平未抑制至正常范围,hGH刺激试验有正常反应。 上述4例卒中后垂体hGH储备功能低减的患者,体重有明显下降,其中3例原有临床糖尿病者,卒中后1例空腹血糖由17.55mmol/L(316mg/dl)降至5.72mmol/L(103mg/dl);1例停用口服降糖药后空腹血糖仍能维持在正常水平;另1例未追查。2例之血压分别由卒中前的17.3/12.0kPa(130/90mmHg)及18.7/12.0kPa(140/90mmHg)降至卒中后的14.7/10.7kPa(110/80mmHg)及12.0/9.3kPa(90/70mmHg)。另4例卒中后垂体hGH分泌功能亢进未完全恢复正常者卒中后体重、血压及血糖均无明显改变。这种情况表明垂体卒中除按临床表现可分为暴发型及寂静型外,根据卒中时瘤体破坏程度尚可将垂体瘤卒中分为瘤体完全破坏型及瘤体部分破坏型。前者垂体瘤全部被破坏,hGH的异常分泌停止,其病情已不活动。后者垂体瘤虽已遭破坏,但仍有部分残留,瘤的hGH分泌亢进状态有所缓解,但未恢复正常。本组例1~4为瘤体完全破坏型,而例5~8属瘤体部分破坏型。这种分类国外文献尚未见有明确提出。 表55-1 8例肢端肥大症垂体卒中前后血清hGH水平变化
注:(左)指左旋多巴,(胰)指胰岛素低血糖,(精)指盐酸精氨酸刺激试验。 二、发病率 本病的发病率统计与确切的临床病理诊断标准有关。某些作者(Ebersold)只将暴发型病例称为垂体卒中,摒弃无临床症状者。另一些作者(Symon)则计入全部病理证实垂体瘤有坏死或出血(包括陈旧性出血)的病例,故发病率统计差别很大,前者为1.4%(13/940),后者为18.1(58/320)。但一般认为发病率在5%~10%,其中寂静型卒中居多,暴发型仅占少数。我们从文献中统计了2574例垂体瘤,其中暴发型卒中发病率仅2.6%(68/2,574)。另Mohr,Pelkonen,Symon三组经病理检查的共1054例垂体瘤中有垂体瘤出血、坏死及囊变的病例为140例,总发病率为13.3%,其中暴发型及寂静型发病率分别为2.8%(29/1054)及10.5%(111/1,054)。肢端肥大症垂体卒中病例在国外文献报道中迄今未逾50例。协和医院的335例肢端肥大症患者中,暴发型及寂静型垂体卒中发病率分别为2.4%及3.0%;4例垂体ACTH症有垂体卒中者,3例是暴发型,1例是寂静型,有功能腺瘤的卒中发病率一般高于无功能腺瘤者,尤以肢端肥大症者为著,可能与该病患者多同时伴有糖尿病有关。 三、发病机制 多数认为本病的发病机制为垂体瘤生长过快,其血液供应相对不足,或瘤体鞍上扩展,其营养血管垂体上动脉分支小梁动脉在鞍膈垂体柄切迹处受压,致垂体瘤缺血坏死。然“垂体上动脉压迫说”显然不适用于无鞍上扩展之微腺瘤,而且也与有关垂体供血系统解剖学研究所见不符。Leclercq对50例正常人垂体供血系统进行研究,发现垂体上动脉大部血液流向视交叉、视神经和视束的前部,而不向垂体前叶供血。从底部入鞍窝的垂体下动脉,却是鞍内直径最大的动脉,该动脉起源于较垂体上动脉及垂体中动脉更低处,其升、降支及动脉环是垂体腺供血最重要的血管,这就大大降低了“垂体上动脉压迫说”的说服力。认为有功能腺瘤卒中率高者,强调肿瘤迅速生长的代谢需要超出供血能力,是有功能腺瘤易发生卒中的一个原因。库欣综合征垂体卒中常发生于双侧肾上腺切除之后不久,以及Nelson综合征易发生垂体卒中,都支持这种说法。在Mohr组64例垂体瘤卒中当中,有功能腺瘤者凡45例,无功能腺瘤者19例,有功能腺瘤组瘤为鞍内型者36例,鞍上扩展者仅9例。无功能腺瘤组瘤为鞍内型者3例,有鞍上扩展者16例,表明无功能腺瘤卒中多发生于有鞍上扩展的垂体瘤,而有功能腺瘤卒中则多见于瘤体尚无鞍上扩展者。我们可以推测,有功能腺瘤代谢旺盛,即使瘤体较小,仅限鞍内,鞍内压力不甚高也可因相对缺血发生卒中。而无功能腺瘤代谢率较低,瘤体尚小,鞍内压力不甚高时不易发生卒中,多在瘤体较大,鞍内压力很高(鞍上扩展是鞍内压力高的标志之一),垂体供血系统包括从鞍底入鞍窝的垂体下动脉严重受压时,才发生缺血性坏死。此外还有不少作者发现垂体瘤之血管异常,呈窦状(sinusoidal type),壁薄而脆,易破裂出血,认为系垂体瘤卒中原因之一。所以本病确切发病机制,尚不十分明瞭,可能系垂体瘤生长过度或营养血管受压引起瘤体缺血、坏死及继发性出血,但亦不排除原发性出血的可能。 四、诱发因素 垂体卒中大多数为自动发生。有诱因者以垂体放射治疗后发生率最高。Lawrence统计30例肢端肥大症垂体卒中病例,其中20%发生于放射治疗后。Weisberg组14例中8例与放射治疗有关,其中5例发生于垂体放射治疗过程中。推测其原因可能是放疗损伤了瘤的新生血管。瘤体囊变部分压迫实质部分使之缺血缺氧,对放射治疗不敏感,更易招致出血性坏死。其他如颅内压增高,气脑造影,抗凝治疗,咳嗽、喷嚏所致静脉充血,妊娠,使用口服避孕药、绒毛膜促性腺激素、溴隐亭,糖尿病酮症酸中毒,以及人工呼吸等均有报告致垂体卒中者。 五、内分泌功能改变 部分性或完全性垂体功能低下是垂体卒中常见的后果。这种功能低下可为暂时性,也可为永久性。Velahuis等统计文献中14组共66例神经外科手术证实的垂体瘤卒中病例,其卒中后hGH、ACTH、T4低于正常者分别为88%、66%及42%。有功能垂体卒中后垂体激素水平,取决于瘤体及正常垂体组织破坏的程度。但这些研究多数仅有卒中后激素水平测定。研究较多的肢端肥大症垂体卒中病例,其卒中前后均测定垂体激素者迄今只有6例,故实际上有关卒中产生的垂体功能确切改变所知甚少。北京协和医院的8例暴发型肢端肥大症垂体卒中患者的下丘脑-垂体-靶腺功能是:1例T4降低并TSH对TRH刺激反应差;查24h尿游离皮质醇(UFC)的4例中,3例降低,作肾上腺ACTH刺激试验的1例,UFC升高,符合继发性肾上腺皮质功能低减;查24h尿17酮排量的5例均低于正常。卒中后抗利尿激素减少发生率很低,文献报告不到5%。 关于垂体卒中造成垂体功能损害的机制,目前尚无定论。一般认为病变水平在垂体,即卒中使垂体组织遭到破坏从而导致垂体功能低减。但某些卒中后垂体激素基础值低的病例,仍保留对下丘脑释放激素的正常反应,故有些作者推测病变水平也可能在垂体以上。他们认为这些病例垂体卒中使下丘脑控制中枢的血管受损、或下丘脑释放激素通过门脉系统,向残余垂体组织的输送中断,致垂体不能获得足够的下丘脑激素以维持其正常功能。然某些报告已表明以促性腺激素释放激素(Gn-RH)试验鉴别下丘脑性及垂体性功能低减是不可靠的。故只有直接测定垂体门脉内内源性下丘脑激素水平的变化及更详细的垂体卒中后垂体门脉微血管解剖的研究,才能最终揭开这个谜。 六、诊断 暴发型垂体卒中者有典型临床症状,加之常规头颅X线检查,常能确诊。有功能腺瘤如GH或ACTH瘤患者有特征性外貌,如未经治疗,其瘤体分泌的激素测定值不高甚或低于正常,或前、后两次测定之激素水平明显下降,也常能表明有寂静型卒中的发生。近年来CT扫描的出现,为垂体卒中的诊断提供了又一有力武器,使术前诊断更加容易。Ebersold组11例做颅脑CT检查的垂体卒中病例,全部结果均不正常,其中2例示垂体明显出血,余9例于病变处出现斑状混合密度区。Symon甚至以CT值判断出血发生的久暂:急性出血CT值为40~80HV,亚急性及慢性出血CT值分别为20~40及8~24HV。 七、治疗 一些报告强调本病的病死率高,认为凡确诊为垂体卒中者,均应当做神经外科急症手术治疗以减低鞍内外压。另一些报告则认为其中某些无严重视力障碍者,可给予内科保守治疗。Pelkonen组9例,无1例手术治疗,均未有严重后果。关于手术减压的途径,早年为经额,近年则以经蝶途径居多。Weisberg组11例经额途径减压,10例术后视力进步,复视及眼肌麻痹迅速改善。Ebersold组11例经蝶手术减压,全部病例之视力、视野损害及眼肌麻痹均有改善,其中8例完全恢复正常。经蝶途径手术创伤较小,应为首选。眼科学家认为手术后视力恢复是否完全,不依赖于发病时视力丧失的程度,如视乳头正常,发病时间尚短,视力常可恢复。协和医院报告的病例保守治疗者较多,无严重后遗症。其经验是垂体瘤卒中后有严重视力或意识障碍者,宜及早手术减压,以挽救生命及保存视力。如无上述严重表现,而临床有肾上腺皮质功能低减征象,可即补充地塞米松,然后边测定垂体激素(包括做必要的刺激及抑制试验)边观察,根据血瘤体分泌激素水平,判定垂体瘤破坏的程度。如血瘤体分泌激素水平已降至正常或低于正常,hGH抑制试验反应正常,对刺激试验无反应则表明瘤体已完全破坏,无需再手术。此类病例若出现其他垂体靶腺功能低减,均应长期补充相应的激素,以维持正常的生理机能。若血瘤体分泌的激素水平卒中后仍高于正常,抑制试验未能抑制到正常水平,对刺激试验有反应,则表明瘤体仅部分破坏,此类病例如观察中病情又活动,亦应考虑手术治疗。暴发型垂体卒中病例,卒中后补充肾上腺皮质激素,并短期酌用甘露醇等脱水剂治疗,头痛于数日内消失,视力减退及眼肌麻痹多在1~2周内恢复。自1974年Berti报告经蝶穿刺抽吸行鞍内减压术以来,很多作者均提倡此种方案,认为应首先试行此法,然后再行经蝶手术切除垂体瘤。文献中还有少数卒中后做垂体放射治疗的报告,认为症状可改善,但一般认为卒中后发生坏死的垂体瘤,放射治疗反应差,而且放疗过程中易出血,有潜在的危险,故多数学者主张垂体放疗列为禁忌。手术减压后行垂体放疗,效果较好。 (史轶蘩) 参考文献 [1] Ebersold MJ, et al: Pituitaryapeplexy treated by transphenoidal surgery. A clinicaopathological andimmunocytochemical study. J Neurosurg 1983; 58:315 [2] Veldhuis JD, et al: Endocrinefunction after spontaneous infarction of the human pituitary: report, reviewand reappraisal. Endocrine Rev 1980; 1:100 [3] 史轶蘩等:肢端肥大症垂体卒中临床及内分泌功能改变――垂体瘤内科性切除。中华内分泌代谢杂志,1986; 32:213 [4] Symon L, et al: Haemorrhagein pituitary tumours. Acta Neurochirugica 1982; 65:41 [5] 李光伟等:垂体ACTH瘤暴发型及寂静型卒中的临床表现和治疗—附四例报告。中华内科杂志,1986; 25:667 [6] 沙松林等:409例垂体嫌色细胞瘤的临床表现,诊断和治疗――并论垂体瘤的分型。中华内科杂志,1979; 18:3 第56章 产后脑垂体前叶功能减退症危象脑垂体前叶功能减退症临床并不少见,它是脑垂体前叶激素分泌功能部分或全部丧失的结果。临床表现与病人的年龄、发病速度、受累及的激素种类和分泌受损程度及原发病的病理性质有关。引起垂体前叶功能减退症的主要原因见表56-1。 表56-1引起脑垂体前叶功能减退的主要疾病 (一)原发性 1.垂体缺血性坏死 产后大出血(Sheehan综合征)、糖尿病、颞动脉炎及子痫等; 2.垂体区肿瘤原发于鞍内的如嫌色细胞瘤、颅咽管瘤、鞍旁肿瘤如脑膜瘤、视神经胶质瘤; 3.垂体卒中一般与垂体瘤有关; 4.医源性鼻咽部或蝶鞍区放射治疗后、手术创伤毁坏; 5.其他感染性疾病、免疫性疾病、海绵窦血栓形成及原发性空泡蝶鞍征。 (二)继发性 1.垂体柄破坏外伤性、肿瘤或动脉瘤压迫及手术创伤; 2.下丘脑或其他中枢神经系统病变创伤、恶性肿瘤、类肉瘤、异位松果体瘤及神经性厌食等。 产后大出血引起的垂体前叶功能减退症在临床上最典型、预后较好。严重的病例不治疗或治疗不当可能发生危象,即在一些诱因促发下病情发生急剧的、致命性的加重。北京协和医院内分泌科住院治疗的Sheehan征病人有1/4是因发生危象而入院的(表56-2),有的多次发生危象。 表56-2 协和医院内分泌科1951~1987年住院治疗的Sheehen病
一、发病机理 产后大出血病人容易发生脑垂体前叶缺血性坏死和萎缩,在临床上造成脑垂体前叶功能减退。脑垂体前叶的血液供应主要是垂体门静脉系统,即由门静脉系统的微血管丛供养垂体前叶细胞并运送下丘脑产生的多种促(或抑制)垂体激素至垂体腺,这种血运容易受到血压下降的影响;妊娠期妇女的脑垂体前叶呈生理性增生肥大,重量可由0.5g增至1.0g,血运极为丰富,对缺血氧特别敏感,在分娩期更为明显;正常分娩胎盘娩出后,随着胎盘分泌的支持垂体激素水平的急速下降,垂体前叶也迅速复原,血流量减少。这时如果因胎盘滞留、子宫收缩无力等发生大出血、休克,因交感神经反射性兴奋引起动脉痉挛、闭塞,使垂体门静脉系统血供骤减或中断。如未能及时输血,恢复血运,门脉血管内皮细胞受损可引起弥散性血管内凝血。另外,产妇的凝血机制增强也加重了门脉血管的栓塞,造成垂体前叶组织大片缺血性坏死。因胎盘早期剥离、产褥感染败血症等产科并发症引起的弥漫性血管内凝血、循环衰竭也可造成类似结果。 若病人度过了产后大出血、休克的危险阶段,垂体坏死区渐渐纤维化萎缩,蝶鞍变空。临床上出现垂体前叶功能减退症的症状。产后大出血休克的持续时间和严重性与垂体前叶坏死的程度相关。一般认为垂体前叶组织毁坏达75%~90%以上时,临床方有不同程度的垂体前叶功能低减表现;当残剩的垂体前叶组织不足3%时,临床上有严重的、持续的垂体前叶功能低减,这些病人各种垂体前叶激素分泌均减少,性腺、甲状腺及肾上腺皮质均呈继发性萎缩和功能低减。虽然垂体前叶的坏死是迅速发生的,但垂体前叶功能减退的有些症状可在多年后才出现和加重。当病人因感染、过度劳累等处于应激情况下,垂体前叶及其靶腺(主要是肾上腺皮质)激素分泌不足的矛盾更突出,垂体前叶功能低减的症状急剧加重而发生危象。 二、临床表现 病人都有分娩时大出血、休克或还有昏迷的病史。产后性腺、甲状腺和肾上腺皮质功能减退的症状同时或先后出现,危象都发生在垂体前叶功能减退严重的病例。协和医院内分泌科治疗的22例,29例次危象平均发生在产后大出血后14年(10个月至42年);最大年龄已77岁。产后垂体前叶功能减退症危象的临床表现可归纳为三组症状。 (一)垂体前叶功能减退(Sheehan病)Sheehan病危象是病人垂体前叶功能减退症的病情急剧地加重,危象时以昏迷、休克等为主要表现。垂体前叶功能低减的许多症状是从病史中了解的。可发现阴毛、腋毛缺乏,乳晕色素减退等体征。对急诊病人能及时作出诊断有很大帮助。垂体前叶功能减退表现如下。 1.催乳激素(PRL)及生长激素(GH)分泌不足是产后大出血后最先出现的垂体激素分泌受损表现。PRL缺乏可见产后无泌乳、乳房不胀。GH缺乏主要是与肾上腺皮质激素分泌不足协同作用使病人容易发生低血糖、尤其空腹低血糖。危象发生时病人常有低血糖昏迷与此有关。 2.促性腺激素(LH及FSH)分泌不足可见产后闭经、性欲减退、阴毛脱落、乳房萎缩及内、外生殖器萎缩和不育。 3.促甲状腺激素(TSH)分泌不足可见表情淡漠、反应迟缓、怕冷、健忘、面色苍白、眉毛头发稀少、心率慢等甲状腺功能减退表现。这些多种垂体前叶激素分泌不足的继发性甲状腺功能减退病人可无粘液性水肿、皮肤菲薄,但也可有严重的粘液性水肿表现。 4.促肾上腺皮质激素(ACTH)分泌不足可见无力、食欲不振、不耐饥饿、体重减轻、心界缩小、心音低、血压偏低,病人抗病力差、易患感冒等感染。有明显肾上腺皮质功能减退的病人是病情严重的Sheehan病,容易发生危象。这种继发性肾上腺皮质功能减退在临床上与原发性慢性肾上腺皮质功能减退症(Addison病)是容易区分的。 (二)危象的表现从病情进展过程大致可分为危象前期和危象期两个阶段。 1.危象前期在一些诱因促发下,原有的垂体前叶功能减退症状加重,是危象的开始阶段,以精神神志改变和胃肠症状加重为突出。病人严重软弱无力、精神萎靡。虽神志是清醒的,但明显淡漠嗜睡,对医护人员也不愿答理。体温正常或有高热,血压大多为收缩压10.7~12.0kPa(80~90mmHg)、脉压差小或有体位性低血压。胃肠症状为明显的厌食、恶心、自发地呕吐或进食、饮水即吐,有些还有中上腹痛。胃肠症状有的长达2~4周,渐渐加重发展到严重呕吐,这样的病人消瘦、失水、软弱和精神萎靡更明显。有高热的病人往往只有半天左右,伴恶心、呕吐等症状便进入危象。服用镇静、安眠药诱发昏迷的病人常无以上危象前期表现。 2.危象期病人出现严重低血糖、昏迷、休克,表明已进入危象期。 (1)低血糖及低血糖性昏迷:是Sheehan病危象时最多见的表现之一。若是较缓慢地进入低血糖,则以神志改变为主;病人嗜睡、神志朦胧、呼之能应,或最初有烦躁、呻吟,逐渐发展到不认识周围环境及床旁亲属。可有一阵阵面部肌肉或四肢抽动,最后进入昏迷。常无明显大汗。血压下降或正常。多见于年龄较大,或已卧床数日而进食很少的病人。另有些病人为快速发生低血糖,交感神经兴奋的表现明显,有心慌、气促、烦躁、两眼凝视发呆、面色苍白、四肢凉、脉率快、全身汗潮,并有颤抖等。症状持续时间较短,往往较快地晕厥和昏迷。可伴有口吐白沫及癫痫大发作样抽搐。低血糖昏迷是危象时最常见的昏迷原因,昏迷病人多数伴血压明显下降和休克。 (2)感染诱发的昏迷:各种原因的感染是诱发危象的最常见原因。感染后有高热、厌食呕吐、神志朦胧、昏迷、血压下降等。但Sheehan病病人感染合并有低血糖时才容易发生昏迷。 (3)其他原因引起的昏迷:镇静安眠药物是导致昏迷的原因之一。协和医院22例中有3例是在烦躁、精神异常时(实际是低血糖发作)被误用镇静安眠药后昏迷。Sheehan病人服用一般剂量的安眠药就可能发生昏迷。从上述病例看,开始时昏迷是药物的作用,但10~12h后往往合并有低血糖昏迷。这3例在就诊时都已有严重低血糖。 水中毒性昏迷是过量输液等水分摄入太多引起。昏迷前常有呕吐、淡漠、昏睡、谵妄,甚至癫痫大发作样抽搐。Sheehan病病人在输液治疗中血清钠有明显降低时应注意水中毒可能。病人体重增加,血红蛋白、红细胞计数及血球比积因血液稀释而降低。 低温性昏迷少见,在严冬季节易发生,尤其在有粘液性水肿的病人。肛温<30℃的大都死亡。 (4)休克:为Sheehan病危象时另一常见表现。休克的表现与垂体前叶功能减退的一些症状、低血糖症状和危象前期症状如面色苍白、厌食、恶心、烦躁或迟钝、脉率快、冷汗等是重叠的,有时不易被注意到。此时血压明显下降是重要指标。有的可见末梢紫绀。休克的发生常是多方面原因,除肾上腺皮质功能不足、失水、血钠低这些重要原因,感染、低血糖都会引起或加重休克。 (5)精神病样发作:发病快、常无明显危象前期症状,多因劳累、未及时进食或停止原有治疗后发生。由烦躁不安、自言自语、幻听、幻视开始,接着有喊叫、狂躁打骂等攻击性行为。在协和医院的22例中有5例。一般不超过4h,病人进入昏迷、抽搐和休克,但无出冷汗、颤抖表现。这是低血糖以精神异常为突出的发作。 (三)诱因的表现Sheehan病危象可因感染、过度劳累、停药、服用镇静安眠药等一个或几个原因诱发。以感染为主要诱因,占70%。感冒、呼吸道感染、肠道感染和泌尿系感染等,均有相应的症状和体征。感染的症状常是驱使病人就诊的原因。病史不了解,缺乏经验时容易忽略Sheehan病及其危象的存在。少数病例原有慢性肾炎、肿瘤等疾病的更增加了病情的复杂性。 三、实验室检查 (一)垂体前叶及其靶腺分泌的激素测定近年已广泛使用放射免疫法测定血中垂体前叶和性腺、甲状腺、肾上腺皮质激素浓度等方法。并对Sheehan病患者做促甲状腺素释放激素-促性腺激素释放激素-胰岛素低血糖兴奋(TRH-LHRH-Ins)试验检查。发现各种垂体前叶激素贮备均不足。但Sheehan病危象时,病情已不允许作这些检查,仅有单次血中垂体激素水平的测定不能对垂体前叶功能作出明确判断。所以血中垂体及其靶腺激素水平的测定对诊断是否发生了危象并非必须。有测定条件的,可在治疗前取血留待以后测定垂体前叶激素水平和生长介质、雌二醇、甲状腺素(T4、T3)及皮质醇,可帮助诊断有垂体前叶功能减退。取血后应立即开始治疗,不要为等候结果延误治疗。 (二)血糖、血电解质、尿素氮和血气分析等测定对抢救治疗是必须的,需反覆测定,指导治疗用药。危象病人血糖水平多数降低,严重昏迷病人血糖可降至1.12mmol/L(20mg%)以下;半数病人血钠轻度降低;部分病人血钾轻度降低,可能因病人同时有失水,使血钠水平不一定能反映病人失钠的全貌。半数病人血尿素氮轻度增高。治疗后随危象纠正都恢复正常。 四、诊断与鉴别诊断 产后垂体前叶功能减退症危象的诊断主要根据危象的临床表现,病人有分娩时大出血史、并发生休克和昏迷以及产后垂体前叶功能减退的表现。实验室检查可帮助判断病情和指导治疗。 临床上对有生育史的妇女,不论年龄多大,一旦发生原因不甚清楚的昏迷、休克、精神病样发作和低血糖时,尤其体检发现毛发稀少、皮肤色素减退等体征时,均应深入了解月经、生育史,警惕产后垂体前叶功能减退症危象。 产后垂体前叶功能减退症危象需与自发性低血糖症、原发性慢性肾上腺皮质功能减退症危象和精神分裂症鉴别。 自发性低血糖症主要为胰岛素瘤、严重肝脏病和反应性低血糖症。胰岛素瘤和肝病病人低血糖发作时也可有心慌、多汗、精神失常、抽搐、昏迷等,常在清晨空腹发作,有反覆发作史。胰岛素瘤病人善饥多食、体重常增加、昏迷前无恶心、厌食;肝脏病者有严重肝病史和肝功能异常。反应性低血糖病人一般情况较好,都发生在进食后2~5h或精神受刺激后,发作时间短、症状轻,如饥饿感明显、心慌、出汗、紧张、颤抖等,不会发生昏迷,进食和休息片刻症状消失。这些病人都没有产后大出血史及脑垂体前叶功能减退的病史和体征。 原发性慢性肾上腺皮质功能减退症(Addison病)危象时与Sheehan病危象类同。但该病有典型全身皮肤色素沉着,外貌与脑垂体前叶功能减退症有明显不同,病人无甲状腺、性腺功能低减,无产后大出血史。 精神分裂症与Sheehan病危象的鉴别有时可能发生困难。上述协和医院的5例精神病样发作病人中,2例被送往精神病院,1例在当地农村按精神病治疗。服用大量镇静、安眠药的2例,1例死亡、1例神志始终未能恢复。精神分裂症病人主要为言语、思维和行为异常,无垂体功能低减的阳性体征,病期持续时间较久。诊断的关键还是提高对本病的认识,注意到产后大出血及垂体功能减退的病史、体征及此次发病前可有胃肠道症状。 五、治疗 (一)纠正低血糖 1.紧急处理昏迷、神志朦胧或有不同程度精神异常的病人,立即予以50%葡萄糖液40~80ml静脉注射,多数病人很快神志恢复。低血糖昏迷时间越久、神志恢复越慢。协和医院1例昏迷6h的病人开始治疗后1h清醒。1例昏迷约10h多的病人在治疗12h的时候醒来,但后遗暂时的精神异常,住院1个月后方能自理生活,半年后门诊复查时神志已恢复正常。而1例用镇静安眠药后20个h的昏迷后才治疗的病人,虽呼吸、脉搏、血压恢复良好,但意识始终未恢复。 2.维持治疗静脉注射50%葡萄糖液神志恢复后,仍需以10%葡萄糖液持续点滴维持,或在数小时后再注射50%葡萄糖40~60ml,以免再次陷入昏迷。有一例原有慢性肾炎的Sheehan病危象病人,在神志清醒后以5%葡萄糖盐水缓慢点滴中再次神志不清,血糖下降到1.06mmol/L(19mg%)。病人清醒后能进食的,可以喂些糖水、食物,也能防止再次发生低血糖。从上述病例看,第1个24h内糖摄入量不应低于150~200g(包括口服)。在病人血压稳定、饮食基本恢复危象前水平时停用静脉输液。 (二)补充肾上腺皮质激素 1.应激用量危象时都需静脉给药。在注射50%葡萄糖液后,加氢化可的松100mg入300~500ml5%葡萄糖液中,2~4h内滴入。一般病例第1个24h用氢化可的松200~300mg左右,持续点滴。剂量过大可引起兴奋等反应。血压明显下降的病人可先予静脉注射50mg氢化可的松琥珀酸钠。病情稳定后逐渐减量,通常在3~8天后视病情改为口服皮质激素,2~3周内减到维持量。感染性休克的病人在用抗生素治疗同时,可酌情用大剂量皮质激素。 2.维持量度过危象期后,需长期服用维持量的皮质激素,补充体内肾上腺皮质分泌不足和加强应激能力。肾上腺皮质功能减退继发于垂体ACTH分泌不足,肾上腺皮质醛固酮分泌受影响不大,维持量可采用强的松每日5~7.5mg(轻症病人有时每天2.5mg强的松已可维持)。分次服用时下午量要小些。遇有发热、感染、创伤等应激情况时要积极治疗,同时加大强的松剂量。不能口服时改用静脉滴注氢化钠可的松,防止诱发危象。 (三)纠正水和电解质紊乱液体和电解质的补充按危象前、危象期病人入量、呕吐情况和失水体征、血清电解质测定和血气分析结果调整。血钠降低的病人,可补给较大量的氯化钠液。有些病人需适量输血,有利于血容量的恢复和血压稳定。协和医院病例初24h补以5%葡萄糖氯化钠溶液500~1500ml。病情严重的病人密切注意血电解质、血糖变化,并应监测血气和中心静脉压等。注意出入液量,避免输液过量。 (四)纠正休克垂体前叶功能减退症危象病人血压下降是很常见的,失水、血容量不足及低血糖、皮质激素缺乏等是重要原因。经以上治疗,许多病例不必用升压药物,血压可逐渐恢复,休克得到纠正。在另外一些血压严重下降,以上处理后血压恢复不满意,感染严重的病例,仍要及时使用升压药物和综合性抗休克措施。 (五)去除诱因及一般处理危象的发作可能有多种诱发因素,感染是最常见、最重要的诱因,控制感染是使危象尽快治愈的关键之一。根据感染的具体情况选用有效安全的抗生素,剂量和疗程要足够。 病人应安置在有良好抢救治疗的病房,注意保暖,环境安静。正确记录出入液量。少数病人醒后有精神兴奋、谵妄,需注意鉴别究为皮质激素用量较大的反应还是低血糖引起的大脑功能障碍。镇静药要慎用。 甲状腺制剂待危象期过后由小剂量开始,逐渐递增到需要的维持量。要避免单纯用甲状腺素治疗。年轻病人在病情稳定后可补充小剂量女性激素。 六、预后 产后垂体前叶功能减退症危象病情重、发展迅速。早诊断和早治疗的预后良好,反之,如不能早期得到诊断,尤其还合并有其他病症,预后常差。上述协和医院的22例第1次发生危象的病人中死亡的5例(其中原有肺癌继发肺部感染1例、原有慢性肾炎1例),在危象前都不知有垂体前叶功能减退症存在。危象前已明确为垂体前叶功能减退的病人有的平时已接受治疗,发生危象后就诊及时、诊治迅速正确。1例1956年52岁时首次发生危象治愈,此后18年中因中断治疗、肺部感染、感冒高热等原因使病情加重,先后27次住院,其中5次发展到危象,皆得到及时诊治很快好转或防止了危象的发生。 第57章 粘液性水肿昏迷粘液性水肿昏迷是甲状腺功能低减症未能及时诊治,病情发展的晚期阶段。其特点除有严重的甲状腺功能低减表现外,尚有低体温、昏迷,有时发生休克。本症常发生于老年女性患者,虽然发生率不高,但有较高的病死率,其危险性不亚于糖尿病昏迷。 一、发病率 本病是重症粘液性水肿少见的合并症。1879年英国首次报道此种病例,但对它的认识不够,直到1953年Summers报道第2例以后,随着对本病认识水平的提高,先后不少作者陆续介绍了同样的病例,到1964年,文献中共报道131例。Urbanic等介绍,在10年内住院的甲状腺功能低减的患者中,昏迷发生率仅占0.1%。 二、临床分型 粘液性水肿在临床上可区分为原发性(甲状腺)、继发性(垂体)及第三性(下丘脑)三类,前者占病例的绝大多数,后两者只占约4%。原发性者多发生于自身免疫性甲状腺炎以后,也可由甲状腺大部或全部手术切除、放射性碘或局部放射治疗以后,少数无原因可寻,属特发性;继发性者由垂体肿瘤或由其他原因引起垂体前叶功能低减而产生;由下丘脑疾患引起者,为第三性粘液性水肿。不论由哪种病因引起,凡是甲状腺功能减低病情发展到末期,均可以产生昏迷。 三、病理及病理生理 绝大多数患者的甲状腺较正常小,萎缩,少数病例甲状腺缺如,个别患者甲状腺正常,或者增大。镜下检查见到所有患者的甲状腺有明显的纤维化,上皮滤泡稀少,并有破坏,退化细胞改变了染色反应,有纤维基质的淋巴样浸润,呈现慢性甲状腺炎症特点。 多数病例的垂体、肾上腺正常,少数垂体可以增大,肾上腺萎缩或出血。肝脏可有脂肪变及纤维化。肾小球及肾小管的基底膜增厚,胞浆异常。有一组48例的尸检中,未见到脑部有特殊改变。 本症主要表现为神志丧失及低体温,其他还有通气降低,低血压,体液和电解质失衡及周围循环衰竭等。这些表现的病理生理很多仍未确定。昏迷的原因可能是多因素的综合作用:低体温时脑细胞不能正常工作,产生高度抑制;心搏出及脑血流减少,引起脑缺氧;蛛网膜下腔或脉络膜水肿变性,使脑脊液压力升高;低血糖时脑细胞对糖的利用减低;肺活量、肺泡换气功能减低,二氧化碳张力明显增加,产生二氧化碳麻醉;严重感染及低血钠也可引起昏迷;甲状腺激素缺乏,脑内许多重要的酶活力受抑制等等。 低体温可能是基础代谢减低及热能产生不足的结果。寒冷时病人循环中甲状腺激素不随生理需要相应增加,因此,冬季是本病发病的高峰季节。 通气减低使二氧化碳潴留,引起二氧化碳麻醉及呼吸性酸中毒,呼吸中枢受抑制影响呼吸肌的神经传导,呼吸肌收缩减弱,肺泡毛细血管受阻。此外,粘多糖类物质沉积,昏迷时舌向后掉使上呼吸道受阻;水肿对呼吸肌的影响、肥胖、肺气肿及上呼吸道感染等均可降低通气能力;而镇静、麻醉剂能降低呼吸中枢敏感性。 甲低患者总体钠增高,而粘液性水肿昏迷时表现为低血钠症,总体水和尿钠增加,而肾小球滤过率及肾血流量减少。利尿降低的原因可能由肾粘多糖类的沉积,尿渗透浓度增加,而血渗透浓度降低,细胞内、外间隙平衡失调。肾稀释功能受损,可能是低血钠的原因。血浆容量减少而细胞外容量增加,毛细血管通透性增强,浆液渗出,渗出液中蛋白含量高,水肿为非凹陷性。 原发性粘液性水肿患者的TSH升高,由垂体功能低减引起者无改变,TSH对TRH的反应原发性者比病在垂体者明显升高。患者可有肾上腺皮质功能低减。伴有长时间低体温或肾上腺皮质功能低减时,可出现低血糖,这和肠道葡萄糖吸收减少及肝糖元动员不足有关。 呼吸功能减低、二氧化碳麻醉、低血钠、脑水肿、缺少甲状腺激素和低血糖等,在神经系统可以产生各种合并症,如智力减退、健忘、情绪波动、嗜睡、抑郁及迫害妄想等,甚至有些患者可有癫痫大发作。 肌容积增加,肌肉收缩和松弛减慢,最终引起反射减慢。由于肠道弹性丧失及蠕动缺乏,可发生麻痹性肠梗阻。 患者还可能有尿潴留,病情严重时,摄食进一步减少,有恶病质表现。由于毛细血管脆性增加,可有胃肠道或皮肤出血。 四、临床表现 粘液性水肿昏迷以老年患者居多,其发病年龄可小到10岁,大至90岁,约半数在61~70之间。男女比例为1:3.5。绝大多数患者昏迷发生在寒冷季节,肺部感染及心力衰竭为主要诱发因素。止痛镇静药、安眠药、麻醉剂也可诱发,如使用一般剂量的巴比妥酸盐及硫代二苯胺(phenothiazine)等药,可能招致昏迷。其他如出血、缺氧、外伤、手术及脑血管意外等也均可诱发昏迷。 入院时主诉或为昏迷,或先为嗜睡,以后短时间内逐渐发展为昏迷。前驱症状主要有对寒冷不能耐受及疲乏。通常发病前数月已感疲乏及嗜睡,有的患者一天睡眠时间可长达20h以上,甚至进餐也受影响。有些病人以便秘、听力减退或感觉异常为主诉。本病的典型面容是浮肿、呆钝、唇厚、鼻宽、舌大,皮肤发凉、蜡黄、粗糙、弹性差,头发稀、干、缺乏光泽,眉少,往往外1/3脱落。皮肤水肿以非凹陷性为主。多数病人甲状腺大不明显。约1/3病人有心脏增大或心包积液,心动极度缓慢,心音低钝,可有心律不齐,严重时出现室性心动过速。部分病人有胸腔积液。不少病人腱反射明显迟钝。 体温低是粘液性水肿昏迷的标志和特点,发生率约占80%,很多患者体温低至27℃以下,需要采用读数低的特殊体温计才能测量,这种体温常指示已达疾病末期,难以恢复。文献记载,世界上粘液性水肿昏迷有低至23.3℃仍能存活的病例。约有1/5患者体温可以正常或高于正常。 多数患者昏迷时血压较低,约半数病人低于13.3/8.0kPa(100/60mmHg)可接近休克时水平,但也有1/3以上不低于16.0/10.7kPa(120/80mmHg),血压正常者有1/6。换言之,并非所有病人均处于休克状态。 有些患者先有脑部症状,如智能低下、健忘、情绪变化、嗜睡、手不灵活、共济失调步态、轮替动作不能。有时有精神障碍,如幻觉、妄想及定向障碍,过去命名为粘液性水肿狂(myxedema madness)。1/4患者于昏迷开始时有癫痫大发作。 肠道症状除有常见的便秘、腹胀以外,也可发生麻痹性肠梗阻及腹水。 五、实验室检查 (一)甲状腺功能检查 血中甲状腺激素水平明显减低,原发性粘液水肿病人促甲状腺激素(TSH)明显升高,而继发性者降低或测不出来。有的病人血中总甲状腺素(TT4)、游离甲状腺素指数(FT4I)及总三碘甲腺原氨酸(TT3,成人正常为1.2~3.5nmol/L或78~230ng/dl)可降至零。我们曾观察一例患者,其血中TT4为7.7mmol/L(0.6μg/dl,正常为3.9~11.2μg/dl),FT4I为0.45(正常为3.3~12.8),均明显降低,而TSH为48mu/L(正常为2.2~10.0μu/ml),明显升高。本病患者甲状腺131碘摄取率低减。 (二)其他血化学检查 血钠、血氯正常或减低,血钾正常或升高。血糖大多数正常,少数病例降低,个别升高。血气检查可显示低血氧、高碳酸及呼吸性或混合性酸中毒,CO2结合力约1/3患者升高,有的可高达80Vol%。胆固醇常常升高,有1/3正常或降低。血尿素氮、肌酸磷酸激酶均可升高。偶尔出现高血钙,其原因未明。 (三)脑电图 示α波波率减慢,波幅普遍降低。脑脊液常不正常,蛋白多异常升高,可高至3g/L,压力偶可增高,可高达53.3kPa(400mmHg)。 (四)心电图 示心动过缓,各导联QRS波示低电压,Q-T延长,T波平坦或倒置,也可有传导阻滞。胸部X线片可见心包积液引起的心影增大。 六、诊断 很多病人有长期甲状腺功能低减病史,并有典型的甲低体征。但有些病人,由于起病缓慢,症状、体征不明显,不能确诊。凡是病人有体温低,临床存在不能解释的嗜睡、昏迷,应想到粘液水肿昏迷。如发现病人颈前有手术痕,并伴有心动过缓、通气低下、粘液水肿面容、大舌、低血压及心电图低电压等,都是诊断的重要参考资料。对疑诊病例,应作血TT4、FT4I、TT3及TSH检查。 七、鉴别诊断 原发性与继发性甲状腺功能低减症临床上常难于鉴别。从病因考虑绝大多数是原发性的。测定TSH对区别原发、继发或第三性甲状腺功能低减症有帮助。在紧急治疗开始时,均采用糖皮质激素,因此,这种鉴别不一定需要。但是,对病情改善后的进一步病因治疗,此项检查是有意义的。 典型病例诊断并不困难,对不够典型的病例,急诊条件下常难证实。临床上本病易与其他系统疾病混淆,特别是一些心血管、胃肠、神经系统疾患,及其他常见的昏迷原因,应尽快排除,便于治疗。 八、治疗 当排除了产生昏迷的其他原因,确立诊断以后,不需要等待实验室检查结果,应当尽早开始治疗。治疗目的是提高甲状腺激素水平及控制威胁生命的合并症。 (一)甲状腺激素替代治疗 目的是尽早使血中TT4、TT3恢复正常,但如何正确给药尚无一致看法。因病人肠粘膜水肿,口服给药吸收不肯定,较满意的方法是静脉给药。静脉注入大剂量甲状腺素可以降低病死率。此药有引起心律失常或心肌缺血等副作用,如病人有动脉硬化性心脏病,处理较困难,但与危及生命的粘液性水肿昏迷相比,后者更重要。有作者主张用甲状腺素而不用三碘甲腺原氨酸,其理由为①甲状腺素有静脉注射制剂;②其半寿期较长,每日给药一次即可;③甲状腺素在末梢血中经脱碘作用,稳定地转化为三碘甲腺原氨酸,血中浓度波动少;④甲状腺素容易监测。具体用法为,开始静注左旋甲状腺素300~500μg,以后每日注入50~100μg,直至病情好转能够口服药物,可减为通常维持量。也有人主张开始静脉推注左旋甲状腺素500μg,随之每6h用左旋三碘甲腺原氨酸25μg。理由是此种病人的末梢血中T4转换为T3的能力也减低。用甲状腺激素治疗时进行心脏监护是必要的。 (二)一般疗法及支持疗法 1.纠正代谢异常 有代谢合并症是危险的,应予纠正。换气降低,呼吸率下降,产生高碳酸血症及缺氧,应测血气监护。如发生二氧化碳潴留,必须给氧。有时需气管切开、气管内插管或用人工呼吸器。 2.心电图监护 3.抗休克 如有血容量扩张、低血压及休克,需用抗休克药,必要时应予输血。但甲状腺激素及升压药有协同作用,患者对这两种药较敏感,尤其是α-肾上腺素能药物不能用,可引起心律不齐,应谨慎使用。 4.控制液体出入量 甲状腺功能低减严重者,液体需要量较正常人少。如不发热,每日500~1000ml已足够。低血钠时限制水量,如血钠很低(如<110mmol/L),可用小量高渗盐水。但须注意,过多高渗盐水可引起心力衰竭。 5.纠正低血糖 开始用50%葡萄糖,以后用5%葡萄糖静点。 6.激素 用磷酸或琥珀酸氢化考地松100~300mg静点,约1周。原发性甲状腺功能低减者,肾上腺皮质储备功能差;垂体功能低减者,可有继发性甲状腺功能低减。 7.防治感染 积极寻找感染灶,包括血、尿培养及胸片检查,对体温不低的病人,更要注意。不少病人对感染反应差,体温常不升高,白细胞升高也不明显,为防止潜在感染存在,常需加用抗菌药物。 8.治疗肠梗阻 可插胃管,有时需作盲肠造口术;尿潴留可放导尿管引流。 9.避免不必要的投药 特别是中枢神经抑制剂,因甲状腺功能低减病人代谢率低减,对许多药物均较敏感。 10.一般治疗 低体温患者,仅用甲状腺激素替代治疗,体温可恢复正常。一般保暖只需盖上毛毯或被子已足够。加温保暖不只是不需要,而且可使周围血管扩张,增加耗氧,易致循环衰竭,甚至死亡。一般护理,如翻身、避免异物吸入、防止尿潴留等都很重要。 九、预后 本病如未能及时治疗,预后差,呼吸衰竭是主要死亡原因。过去本病病死率高达80%,随诊治水平的提高,目前已有降低,但仍有50%左右。许多因素如体温明显降低,昏迷时间延长,低血压,恶病质及未能识别和及时处理等均影响预后。实验室检查结果,对于判断预后价值不大。 (白耀) 参考文献 [1]Capiferri R, et al: Investigation and treatment of hypothyroidism, ClinEndocrinol 8:45 [2]Nicoloff JT,: Myxedema come, in the thyroid-physiology and treatment ofdisease, Hershman J M and Bray GA, eds, p. 401-411, Pergamon Press, Oxford 1979 [3]Ingbar SH and Woeber KA,: The thyroid, Textbook of Endocrinology 6th ed.Williams RH ed, p. 217, Saunders Company, Philadelphia 1981 [4]Cosgriff JH Jr, Anderson DL: The Practice of Emergency Care, 2nd ed p. 299, LippincottCompany, Philadelphia, 1984 [5]DeGroot LJ, et al: The thyroid and its diseases 5th ed, p 546, Wilvey MedicalPublication, New York, 1984 [6]Tyrrell JB, et al: Metabolic and Endocrine Emergencies, in Current EmergencyDiagnosis and Treatment 2nd ed, Mills J, et al eds, p. 571, Longe, USA 1985 [7]Bagdade JD: Endocrine Emergencies, Medical Clinics of North America 1986;70:1111 第58章 肾上腺危象(急性肾上腺皮质功能减退症)各种应激均可使正常的肾上腺分泌皮质醇增多,约较平时增高2~7倍,严重应激状态下,血皮质醇可高于1mg/L,以适应机体的需要。凡有原发或继发的,急性或慢性的肾上腺皮质功能减退时,就不能产生正常量的皮质醇,应激时更不能相应地增加皮质醇的分泌,因此产生一系列肾上腺皮质激素缺乏的急性临床表现:高热,胃肠紊乱,循环虚脱,神志淡漠、萎靡或躁动不安,谵妄甚至昏迷,称为肾上腺危象,诊治稍失时机将耽误病人生命。 一、病因 (一)慢性肾上腺皮质功能减退症(Addison病) 因感染、创伤和手术等应激情况,或停服激素而诱发肾上腺皮质功能急性低减。 (二)长期大量肾上腺皮质激素治疗 抑制下丘脑-垂体-肾上腺轴功能,即使停药1年,其功能仍处于低下状态,尤其对应激的反应性差。Oyama研究长期用类固醇治疗的14例病人在麻醉诱导前、诱导后30min和手术后1h测血皮质醇,分别为107±18μg/L(10.7±1.8μg/dl)、108±15μg/L(10.8±1.5μg/dl)和148±25μg/L(14.8±2.5μg/dl)。而对照组10例在这3个时间的血皮质醇分别为108±14μg/L(10.8±1.4μg/dl)、175±16μg/L(17.5±1.6μg/dl)和263±18μg/L(26.3±1.8μg/dl)。因此长期接受皮质激素治疗的病人,遇到应激时,如不及时补充或增加激素剂量,也将发生急性肾上腺皮质功能减退。 (三)肾上腺手术后 因依赖下丘脑垂体的肾上腺皮质增生或肾上腺外疾病(如转移性乳腺癌),作肾上腺切除术;或者肾上腺腺瘤摘除术后,存留的肾上腺常萎缩,下丘脑-垂体-肾上腺轴的功能,由于腺瘤长期分泌大量皮质醇而受抑制,其功能的恢复,需时至少9个月或1年以上,如不补充激素或在应激状况下不相应增加激素剂量,也可引起急性肾上腺皮质功能减退。 (四)急性肾上腺出血 常见的为严重败血症,主要是脑膜炎双球菌败血症,引起肾上腺出血,与弥散性血管内凝血有关。其他细菌所致败血症、流行性出血热等也可并发肾上腺出血。 (五)先天性肾上腺皮质增生 至今已知有九种酶的缺陷,有21羟化酶、11β羟化酶、17α羟化酶、18羟化酶、18氧化酶、Δ5-3β羟类固醇脱氢酶、22碳链酶、17β羟类固醇脱氢酶和17、20裂解酶。多数酶均为皮质醇合成所必需。其中Δ5-3β羟类固醇脱氢酶、22碳链酶与18羟化酶和18氧化酶等缺陷也可影响潴钠激素的合成。 北京协和医院自1959年至1980年共收治肾上腺危象24例次,其中有慢性肾上腺皮质功能减退者10例次;皮质醇增多症(增生或腺瘤)术后13例次(危象发生在手术后48h之内者5例次);先天性肾上腺皮质增生(21羟化酶缺陷)1例次。诱发因素以感染居多(54.1%)。其次是发生于肾上腺手术日或手术后补充激素剂量不足所致危象。也有危象发生在静脉滴注ACTH后,其机理尚不明。近十余年来陆续见到抗痨药物利福平(Rifampicin)诱发危象的报道,此药为一种强的肝微粒酶的诱导剂,它促进皮质醇氧化转变为6β羟皮质醇增多,使血皮质醇的半寿期缩短。因此Elansary等提出在开始给予慢性肾上腺皮质功能减退者以利福平治疗时应适当增加激素剂量,以预防危象的发生。此外苯巴比妥内和苯妥英钠也可使血皮质醇的半寿期缩短。 二、临床表现 肾上腺危象的临床表现包括肾上腺皮质激素缺乏所致的症状,以及促发或造成急性肾上腺皮质功能减退的疾病表现。肾上腺皮质激素缺乏大多为混合性的,即糖皮质激素和潴钠激素两者皆缺乏。 (一)发热 多见,可有高热达40℃以上,有时体温可低于正常。 (二)消化系 厌食、恶心、呕吐等常为早期症状,如能及时识别,加以治疗,常很快好转。也可有腹痛、腹泻等症状。 (三)神经系 软弱、萎靡、无欲、淡漠、嗜睡、极度衰弱状,也可表现为烦躁不安、谵妄、神志模糊,甚至昏迷。 (四)循环系 心率快速,可达160次/min,四肢厥冷,循环虚脱、血压下降,陷入休克。由于本病存在糖皮质激素和潴钠激素两者均缺乏,因此比Sheehan危象更容易、更快速地出现周围循环衰竭。多数病人神志改变与血压下降同时出现;少数病人神志改变在前,随之血压下降继现。我们观察到神志和血压的改变最早出现在诱因发生后4h,1/3和2/3的病人分别在24、48h内出现。 (五)脱水征象 常不同程度存在。 三、实验室检查 主要的实验室检查结果为:白细胞总数增高,血浓缩和感染所致。中性多核细胞增多。血色素增高、血浓缩。高血钾、低血钠、低血糖、血尿素氮轻度增高,轻度酸中毒以及血皮质醇总量降低。 四、诊断 主要根据病史、症状和体征,当机立断,不必等待化验结果。凡有慢性肾上腺皮质功能减退,皮质醇合成不足的病人,一旦遇有感染、外伤或手术等应激情况时或应用ACTH、利福平等药物时,出现明显的消化道症状、神志改变和循环衰竭即可诊为危象。如临床表现典型、病情发展比较缓慢,则不难作出诊断。如发病急骤或临床表现又不充分,加上其他疾病症状的交织和掩盖,常常不易正确判断而耽误诊治时机,可能危及病人生命,特提出以下诸点供诊断本病时注意。①慢性肾上腺皮质功能减退者,出现发热、食欲不振、恶心、呕吐、腹痛和腹泻等消化系症状,有软弱、淡漠、萎靡、嗜睡或烦躁不安、神情恍惚等精神神经系症状。即使无高热、血压降低、休克和昏迷等危象,也应警惕病人即将进入危象,如不及时积极处理,将迅速发展为危象。②遇不明原因的休克或昏迷病倒,在鉴别诊断时应询问有无肾上腺皮质功能减退的病史,注意有无色素沉着的体征,必要时急测血钾、钠、氯、糖、尿素氮和皮质醇等。③病人已处于休克状态,经过补充血容量和纠正电解质和酸碱失衡,以及其他抗休克措施后,仍无好转时,应考虑除外本病。 五、治疗 当考虑到本病时,不需等待化验结果,应尽快急取时间,立刻给予治疗(表58-1)。 表58-1肾上腺皮质激素类药物的作用比较
(一)补充糖皮质激素 如有意识障碍和休克,应立即将氢化考的松琥珀酸钠酯100mg溶于少量液体中由静脉注入,此为水溶性制剂,吸收快,能迅速进入体内,产生即刻和短暂改善循环衰竭的效果。随后氢化考的松(此制剂在水中溶解度小,溶于50%乙醇溶液100mg/20ml,应用时需用等渗盐水或5%葡萄糖500ml稀释)100~400mg溶于500~2000ml液体中静脉滴注。有作者主张开始将氢化考的松100~200mg溶于5%葡萄糖盐水1000ml中静脉点滴,初30min可进250ml,其余750ml在3~4h输完。激素剂量视病情轻重和治疗反应而定。北京协和医院24例次于开始24h的用量为100~1200mg,多数小于300mg。如激素用量大,为避免潴钠过多,可用氟美松静脉滴注。应用糖皮质激素后常迅速奏效,脱离险境,胃肠道症状基本消失,神志清楚,血压恢复正常所需时间平均6h(0.5~12h)。最初24~48h内应采取静脉滴注,为了避免静脉滴注液中断后激素不能及时补充,可在静脉滴注的同时,肌注醋酸考的松,两者可有一天的重叠。但紧急抢救时,不主张用醋酸考的松,因肌注见效缓慢且吸收不均匀,它在体内需转化为氢化考的松才起作用,它在血液中浓度比直接肌注氢化考的松后低得多。病情好转后,可单独肌注醋酸考的松每次50mg,每6h一次,应迅速减量,约每日或隔日减量50%,当能进食时,即改口服。协和医院平均第5天改口服,约半月左右减至维持量,多数病人的维持量为考的松25~50mg/d。 (二)补充盐皮质激素 如用氢化考的松琥珀酸钠酯或氢化考的松后,收缩压不能回升至13.3kPa(100mmHg),或者有低血钠症,则可同时肌注醋酸去氧皮质酮(DOCA)1~3mg,日1~2次,也可在病情好转并能进食时改服9α氟氢考的松0.05~0.2mg/d。严重慢性肾上腺皮质功能低减或双肾上腺全切除后的病人需长期服维持量。应用盐皮质激素期间要注意有无浮肿、高血压和高血钠等潴钠、潴水药物过量的副作用。 (三)纠正脱水和电解质紊乱 在严重肾上腺危象时,脱水很少超过总体液的10%,估计液体量的补充约正常体重的6%左右,如体重70kg,应补充液体量约4000ml。补液量尚需根据个体的脱水程度、年龄和心脏情况而定。输液的成分,开始给5%葡萄糖盐水1000ml,以后酌情而定,可补钠150~250mmol/L。协和医院初24h输氯化钠平均10g(4.5~30.5g)。例如病人体重55kg,血清钠125mmol/L,则补钠总量应为(142-125)×55×0.6=561mmol,约合生理盐水3600ml。一般不需立即补充所有钠的丢失,开始可给总量的1/3或1/2,因随着适量糖皮质激素的应用,可帮助恢复总体钠。关于高渗盐水的应用尚存在争论,一种意见认为可用于低血钠时。但另一种意见认为高渗盐水将加重细胞内脱水,诱发昏迷和进一步衰竭,因此高渗盐水需慎用,可在低血钠症和应用糖与盐皮质激素仍无好转时采用,输高渗盐水时宜密切观察。由于肾上腺皮质功能减退的病人,肾脏排泄水负荷的能力减退,因此液体输入的总量和速度均需掌握,不能过量和过速,以防诱发肺水肿。如治疗前有高钾血症,当脱水和休克纠正,尿量增多,补充糖皮质激素和葡萄糖后,一般都能降至正常,在输入第3L液体时,可酌情补钾20~40mmol,以补充总体钾的不足。本病可有酸中毒,但一般不成为严重问题,不需补充碱性药物,当血二氧化碳结合力低于22Vol%(血碳酸氢<10mmol/L)时,可补充适量碳酸氢钠。 (四)预防和治疗低血糖 虽然本病只缺乏皮质醇而不同时伴有生长激素的降低,因此低血糖的发生不如Sheehan病危象那么多见,但亦应注意,治疗期间需供给足量的葡萄糖。如果病人在家中或基层医疗单位已处于终末期,缺少上述特效药物,可立即静脉注入50%葡萄糖60~100ml,有助于延长生命,急取时间,使有可能采取特效的治疗措施。 (五)处理诱因 合并感染时应选用有效、适量的抗生素,切口感染需扩创引流,在抢救期间应同时积极处理其他诱因。 病情危险期应设特护,加强护理。肾上腺皮质功能减退者对吗啡、巴比妥类药物特别敏感,在危象特效治疗开始前,应禁用这类药物。 六、预防 应教育慢性肾上腺皮质功能减退的病人,坚持持续服激素,不得任意间断。当遇应激情况时,必需在医师的指导下增加剂量。如有上呼吸道感染,拔牙等小的应激,将激素量增加一倍,直至该病痊愈,一般4~5天之内即见控制。如有大的应激,如外科手术、心肌梗死、严重外伤和感染等,应给予氢化考的松至200~300mg/d。在手术前数小时即应增加激素用量。当病人外出施行时,必需携带足量的激素以备应用。 (孟迅吾) 参考文献 [1] Cope CL: The adrenal cortexin internal medicine. Part I. BMJ 1966; 2:847 [2] Oyama T: Hazards of steriodsin association with anaesthesia. Cana Anaes Soc J 1969; 16:361 [3] 孟迅吾等:肾上腺危象24例次临床分析。实用内科杂志。1981;1:68 [4] Kehlet H, et al: Cortisol andcortisone acetate in parenteral glucocorticoid therapy. Acta Med Scand 1974;195:421 [5] Lipsett MB, et al:Pathophysiology and treatment of adrenal crisis. New Eng J Med 1956, 254:511 [6] Montgomery DAA, et al:Medical and Surgical Endocrinology. 1st ed. p135 William Clowes 63:1321 [8] Elansary EH et al: Rifampicinand adrenal crisis. Brit Med J 1983; 286:1861 第59章 高血钙危象血钙浓度高于或等于2.75mmol/L(11.0mg/dl,5.5mEq/L)为高钙血症。当血钙高于或等于3.75mmol/L(15.0mg/dl,7.5mEq/L)时称为高钙危象(也有认为高于14mg/dl或高于16mg/dl者),系内科急症,需紧急抢救。 ■[此处缺少一些内容]■ 碳ひ蜃樱╫steoclast activating factor),促使骨溶解,引起血钙增高。甲状旁腺机能亢进症由于甲状旁腺肿瘤(约80%为腺瘤,3%为腺癌)和增生分泌过多的甲状旁腺素,促进破骨细胞活性增加,动员骨钙释放入血,近端肾小管对钙的回吸收增加,并间接促进肠钙吸收而形成高钙血症。也见于多发性内分泌腺瘤(MENI型和Ⅱ型)的患者。原发性甲旁亢病人中约1.6%~6.8%血钙升达3.75mmol/L(15mg/dl)或以上,称甲旁亢危象。 表59-1 高钙血症的病因和发生机理
二、临床表现 不同疾病所致的高钙血症有各自原发病的临床表现,高钙血症的征象决定于血钙增高的程度和速度,主要有①消化系:食欲不振、恶心、呕吐为最常见,伴有体重减轻,便秘、腹胀、腹痛。高钙血症时胃酸和胃蛋白酶分泌均增加。②泌尿系:高钙血症时,肾浓缩能力降低同时有溶质性利尿,病人有多尿、烦渴、多饮。长期高尿钙可致肾钙盐沉着而发生肾结石,钙化性肾功能不全,进而发展为尿毒症。脱水是常见的,由于摄入不足、严重呕吐和多尿等困素所致。③神经系:可损害神经传导,轻者情绪低沉。记忆力减退,注意力不能集中,失眠和表情淡漠等。重者有嗜睡、恍惚、幻觉、妄想、低张力、低反射、深腱反射消失、僵呆,甚至昏迷。Wilkins提出每例原因不明的昏迷病人都应急测血钙,排除高钙危象的可能。④心血管系:高钙血症可增强心脏收缩,影响心脏传导,有心动过速或心动徐缓,心律紊乱,传导阻滞,心电图示Q-T间期缩短,T波增宽,血压轻度增高,易发生洋地黄中毒。⑤钙沉着于组织器官:眼的钙沉着多见于前房、球结膜和角膜,为一种白色的微细结晶沉着,急速发生时球结膜充血、角膜混浊。钙也可沉着于肾、血管、肺、心肌、关节和皮肤软组织等。总之当血钙高于或等于3.75mmol/L时,多数病人病情迅速恶化,十分凶险,如不及时抢救,常死于肾功能衰竭或循环衰竭。 三、治疗 一般治疗为限制钙的摄入,补充足量水分,纠正电解质与酸碱平衡失调,治疗肾功能衰竭等。通常采用0.9%生理盐水静脉点滴,它可补充血容量纠正脱水,又能抑制肾小管再吸收钙,随着尿钠排出增加,尿钙的排出亦增加。针对病因治疗原发性疾病,恶性肿瘤引起的严重高钙血症可静脉或口服磷制剂;原发性甲状旁腺功能亢进症主要采用手术治疗;维生素D过量者停用之,必要时加服激素;结节病、多发性骨髓瘤、白血病、淋巴瘤等也可用激素治疗。 高钙血症的治疗原则和措施如下。 (一)预防钙的吸收减少饮食中钙和维生素D的摄入,停用维生素D和钙剂。如已用大量维生素D者可服强的松。 (二)增加尿钙的排出尿钠和尿钙一起排出,轻者增加口服液体量和含氯化钠的饮食。重症大量补充NaCI 200ml/h静脉点滴。速尿20~100mg,每2~6h一次静脉注入(最大量1000mg/d),它可作用于肾小管抑制钠和钙的再吸收。禁用噻嗪类利尿剂。谨防液体过量和心力衰竭的发生,应监测血钾和血镁,注意低血钾和低血镁发生,必要时补充钾和镁。 (三)减少骨吸收和增加骨形成皮质激素对维生素D中毒、多发性骨髓瘤、结节病、淋巴瘤、白血病和乳腺癌等恶性肿瘤均有效,强的松每日40~80mg。光辉霉素(Mithramycin)为25μg/kg一次静脉注入,几小时之内即有抑制骨吸收,降低血钙的作用,可持续有效2~5天,72h后再重复应用。其毒性作用有血小板减少,肝肾损害。降钙素(Calcitonin)安全,有中等度的立刻降钙作用,100~200MRC肌注或皮下注射。每8~12h一次,少数病人有恶心,脸部潮红等反应。磷可抑制内吸收,并与钙形成不溶性盐类沉着于骨,一般口服磷1~4g/d,重症昏迷者可用50mmol(1.5g磷酸盐基质)6~8h内静脉输入。肾功能衰竭和高血磷时禁用。 还可采用乙二胺四乙酸二钠(EDTA-Na2),与钙结合成可溶性络合物而降低血钙浓度,每日静脉注射1~3g,加入5%葡萄糖液中静脉点滴,对肾脏有毒性作用应加注意。危急状态下,也可作腹膜透析、血透析等应用无钙透析液以降低血钙水平。 (孟迅吾) 参考文献 [1]Daniels GH: CalciumEmergencies in MGH Textbook of emergency medicine. P317-325. 2nd Edition EditorWilkins EW JR Williams 2:161 [3]Massry SG et al: Hypercalcemicand hypocalcemic states in The kindney: physiology and pathophysiology p1339Editor Seldin DW and Giebisch G Raven Press, New York 1985 [4]Kleerekoper M et al:Hypercalcemia and Hypocalcemia in Current therapy in emergency medicine p792Editor Callaham ML. B. C. DECKER INC. Toronto. Philadelphia 1987 [5]Henderson IC: Hypercalcemia ofmalignent disease Current therapy in internal medicine-2, p432 p596 EditorBayless TM et al B. C. DECKER INC. Toronto. Philadelphia 1987 [6]Goldsmith RS et al: Treatmentof hypercalcemia. Med Clin North Am 1972; 56:951 第九篇 脑血管意外和神经系统疾病急诊第60章 急性脑血管病的诊断和内科处理急性脑血管病又称脑血管意外、脑卒中或中风,是一种突然起病的脑血液循环障碍疾病。根据1981年我国脑血管疾病分类(草案),参考1970年世界卫生组织的分类,本病大致可分为:出血性脑血管病、缺血性脑血管病、高血压脑病、颅内血管畸形和颅内动脉瘤、脑动脑炎、脑动脉硬化症等。急性出血性脑血管病主要包括脑出血、蛛网膜下腔出血和外伤性颅内出血;急性缺血性脑血管病主要包括短暂性脑缺血发作和由于脑血栓形成和脑栓塞所引起的脑梗死。 急诊医师对这组病人的诊断要求,首先应当明确是否为急性脑血管病,要与能引起意识障碍以及脑功能异常的其他疾病相鉴别。其次要鉴别急性脑血管病是出血性的还是缺血性的。如已确定是出血性脑血管病,就应当进一步明确是脑出血还是蛛网膜下腔出血;同样,如已确定是缺血性脑血管病,就应当进一步明确是短暂性脑缺血发作,还是因脑血栓形成或脑栓塞所引起的脑梗死。再次要严密观察病情的变化,迅速判断病情的趋势,及时给予或调整治疗措施,以降低病死率,减少病残率。 第一节 急性脑血管病的诊断根据详细病史和快而准确的体格检查与神经系统检查,在临床鉴别有困难时,还需要作辅助检查,如脑脊液检查、头颅CT扫描和脑血管造影等(见表60-1)。 一、脑出血的诊断要点 ①多发生于45~60岁的病人,94.9%病人有高血压史;②多半在活动中或情绪激动时发病;③起病急、进展快、常以分钟计,2h内达高峰;④刚发病时常有头痛、呕吐,据统计50%~70%病人有呕吐,是判断意识障碍病人有无颅内压增高的重要标志;⑤意识障碍占80%~90%,程度不等,意识障碍越深,预后越差;⑥抽搐约占18%,二便失禁也不少见;⑦可合并眼底视网膜新鲜出血;⑧腰椎穿刺作脑脊液检查,压力增高者约56%,血性脑脊液占89%;⑨头颅CT扫描检查,早期就可显示出血灶的高密度区以及脑室的占位效应,对确诊的帮助很大,但迟至两周后检查,出血灶可能吸收成低密度区,与脑梗死难以鉴别。 表60-1急性脑血管病的鉴别诊断
二、脑出血的定位诊断 很重要,如能及早确定出血部位,可采取较积极的治疗措施,如手术治疗等,有时可能挽救病人生命,获得较好的效果。按经典的描述,不同部位的脑出血其临床表现不同。 (一)内囊出血约占全部脑出血的80%左右。主要表现为出血灶对侧偏瘫、偏身感觉障碍和同向偏盲三偏征。如出血发生在优势半球,则常伴有失语症。如有眼球凝视麻痹,则常注视出血灶(偏瘫对侧)。 (二)小脑出血约占全部脑出血的10%左右。常以枕部痛、眩晕、呕吐为早期症状,昏迷多见。检查时可见眼球震颤和肢体共济失调,但偏瘫和偏身感觉障碍不明显,有时伴有脑干或脑神经症状。 (三)桥脑出血约占全部脑出血的10%左右。起病急,多半深昏迷。瞳孔呈针尖大小,对光反应迟钝。四肢瘫痪和双侧面神经麻痹。有时出现高热,呼吸不规则。 (四)脑室出血原发性者少见,约占1%左右。绝大多数是由内囊、基底节区出血破入侧脑室或由小脑、桥脑出血破入第四脑室所致。发病后多半陷入深昏迷,出现去大脑强直发作,四肢软瘫,高热,呼吸不规则,血压不稳,脉搏无力。 经典描述桥脑出血和脑室出血的病死率几乎是100%。近年来,由于头颅CT扫描的逐步开展,发现桥脑出血和脑室出血也有较轻病例,经及时抢救和治疗能很好地恢复,因而对预后的估计不是非常悲观了。 三、蛛网膜下腔出血的诊断要点 ①既往有频发的局部头痛史或有头痛后晕厥史;②诱因可有可无,起病突然;③突然出现剧烈头痛、呕吐。如为后枕及颈项部头痛伴腰痛者更典型,意识障碍约占1/2病例;④检查主要发现是脑膜刺激征,神经系统局灶性体征不明显,有时可出现轻偏瘫或双侧锥体束征;⑤眼底检查可发现视网膜新鲜出血灶;⑥腰椎穿刺作脑脊液检查,压力增高,血性脑脊液均匀一致;⑦头颅CT扫描检查常无特殊发现,因血液混入脑脊液内成为等密度液体;⑧如临床上怀疑蛛网膜下腔出血系因颅内动脉瘤破裂或脑血管畸形所致,则应及早作脑血管造影,原则是越早越好,以便考虑手术治疗和避免再出血。 颅内动脉瘤多数位于颅底Willis动脉环上,较常见的位于后交通动脉上(约占4.6%),常有第Ⅲ脑神经麻痹;位于前交通动脉上的动脉瘤(10.4%)可引起额叶功能障碍;大脑中动脉的动脉瘤(25.9%)常伴有偏瘫和失语;而颈内动脉的动脉瘤(26.3%)则通常无何症状。脑血管畸形的发病频度亚洲国家较欧美为高,管径细于3mm者也较多,位于脑穹窿面的脑血管畸形可致抽搐,而深入脑沟内部的会引起偏瘫。 四、脑血栓形成的诊断要点 ①多发生于65岁以上的老年人;②既往有脑动脉硬化或短暂性脑缺血发作史;③多在睡眠或休息时起病,典型症状是入睡时一切如常,晨起时半身无力;④病情缓慢进展,以小时或天计,症状常持续加重或呈阶梯状加重;⑤症状以偏瘫,偏身麻木和失语为主,意识障碍较少见;⑥常合并冠心病、高血压病(50%)、糖尿病(30%)、高脂血症等;⑦脑脊液检查压力不高,常规和生化检查正常;⑧头颅CT扫描检查可发现低密度的梗死区,大面积梗死可伴有脑水肿和占位效应,但病发后24h内出现频度仅50%左右,48h内约75%,72h内约92%,因此判断时要注意时间;⑨老年病人反覆发作脑部、肢体或其他脏器的多发性梗死灶者,除了脑动脉硬化的因素外,还需考虑肿瘤并发无菌性浆液性多发性梗死的可能性;⑩年轻人出现急性缺血性脑血管病者,应考虑脑动脉炎、无脉症、颅底异常血管网症(Moya-Moya病)、心房内粘液瘤、口服避孕药等可能性,必要时需作心动超声检查和脑血管造影。 五、脑栓塞的诊断要点 ①起病急骤,以秒计;②既往有各种类型的心脏病、心房纤颤、心肌病、心肌梗死等病史,需注意特发性房颤造成脑栓塞占2.7%;③昏迷约占33%,抽搐高达25%,偏瘫常较完全;④有时可发现其他内脏或肢体的栓塞;⑤脑脊液检查压力正常或略高,常规检查可能有红细胞,说明有栓塞性出血的可能性;⑥头颅CT扫描检查和脑血栓形成相仿,但有时脑水肿较明显;有时在低密度区中有高密度灶存在,说明有栓塞性出血;有时可见多个低密度区,说明有多发性脑栓塞。 六、短暂性脑缺血发作的诊断要点 一般突然发病,出现一过性失明、偏瘫、失语、构音不清、眩晕、共济失调、吞咽困难等,发作可持续数分至数小时,但应于24h内完全恢复正常。本病多数因脑动脉硬化、微栓塞所致,常反覆发作。 七、脑内不同部位血管病变的诊断要点 (一)大脑中动脉综合征 临床上偏瘫的分布,颜面和上肢较下肢为重,优势半球的损害常有失语,偏身感觉障碍也以颜面和上肢为重,有同向偏盲,眼球凝视麻痹时,眼球注视病灶侧。 (二)大脑前动脉综合征 偏瘫的分布,下肢较颜面和上肢为重,偏身感觉障碍也以下肢为重,出现力握和吸吮反射,尿失禁,病侧肢体可有失用症。 (三)大脑后动脉综合征 常以同向偏盲作为唯一的症状,偏瘫不明显,可有偏身感觉轻度减退。 (四)脑干动脉综合征 以小脑后下动脉闭塞引起的延髓外侧综合征为最多见,表现为病灶同侧的颜面感觉减退和Horner征,同侧肢体共济失调,病灶对侧痛、触觉减退或消失,声音嘶哑和吞咽困难。 比较少见的还有由中脑的大脑脚底部血液循环障碍而引起的Weber综合征,表现为病灶同侧的动眼神经麻痹(眼球向内、上、下活动不能,上睑下垂,瞳孔散大),病灶对侧的偏瘫。 桥脑下部的血液循环障碍可引起Foville综合征,表现为病灶同侧的外展神经和周围性面神经麻痹。有时还伴有向病灶侧的凝视麻痹,而病灶对侧有偏瘫和偏身感觉障碍。 第二节 急性脑血管病的内科处理急性脑血管病的处理分为一般处理和特殊治疗两大类。 一、一般处理 (一)绝对卧床休息 尽量少搬动病人。一旦发现病人,应当立即在小心、谨慎的护送下,尽早送到医院诊治。 出血性脑血管病的急性期,原则上以就地抢救为宜,对脑出血病人来说固然重要,对蛛网膜下腔出血病人尚不满6周者更加重要,搬动前者很可能导致出血破入脑室,后者则可能引发再出血而死亡。 病人如烦躁不安,可用安定类药物,但剂量不宜太大,以免影响意识水平的观察。千万不能用抑制呼吸的鸦片类药物,在颅内压增高的情况下用这类药物会导致呼吸突然停止。 (二)保持心、肺功能 是抢救急性脑血管病的重要措施。一定要清除病人口腔和鼻腔中的粘液、呕吐物等,用吸引器吸引干净。如发现病人通气功能欠佳或氧分压减低,应及时插入气管套管,加压给氧,或考虑作气管切开术,使用人工呼吸器。这是避免脑组织因缺氧而遭到进一步损害的关键。 心功能要维持稳定,最好作心电监护,以排除因心律异常而导致的血液循环障碍,也便于及时发现心律变化。血压切忌波动,要保持稳定。 (三)注意营养状况,保持水和电解质的平衡 急性脑血管病在刚发病的48h内,不论是出血性还是缺血性的都有程度不等的脑水肿,如病人意识障碍、呕吐频频,则可暂禁食,以免发生吸入性肺炎。 48h后,可采用鼻饲饮食,以牛奶、豆浆等流食为主,每天热量在5023~6278kJ(1200~1500kcal)左右。维生素B和C可溶解在水中喂入。液体进入总量每天约2000ml。如合并有心脏病者,则液体量可限制在1500ml/d。 在急性期,病人应有出入量的记录,以便及时调整液体量。每天应监测病人的水、电解质平衡。 (四)加强护理工作 防止并发症。 (五)预防继发性感染 肺炎、泌尿系感染和褥疮是急性脑血管病最常见的继发性感染和并发症。 二、特殊治疗 (一)急性出血性脑血管病的内科治疗 1.降低颅压 是治疗急性出血性脑血管病的关键,目的在于减轻脑水肿,防止脑疝形成,以降低病死率。目前最常用的是高渗脱水剂、利尿剂和肾上腺皮质激素。 高渗脱水剂以20%甘露醇为最常用,通常以250ml快速静脉滴注,每6h一次。药物输入后10~15min,颅压开始下降,1h后达最低水平,持续4~6h左右。反跳现象较轻。颅压能降低46%~55%。有轻度贮钾排钠作用,个别病人可出现血尿,但停药后即好转。山梨醇的疗效与甘露醇相似,但降颅压作用较弱。50%葡萄糖60ml静注,每6h一次,也有降颅压作用。然因葡萄糖参与体内代谢过程,可为细胞利用,故反跳作用较强,现主要用作两次输甘露醇期间的辅助治疗。 利尿剂如速尿或利尿酸钠等,也常用以降颅压,特别是伴有心力衰竭的病人,效果较好。副作用是易引起电解质紊乱,应注意纠正。 2.调整血压 有利于出血部位血小板凝聚止血。现在多强调血压降到病前基础血压水平,不宜过低。在高血压脑病时也应注意此点。常用25%硫酸镁10ml,深部肌注。 3.止血药对脑出血一般认为无效,但对蛛网膜下腔出血则对止血有一定的帮助。常用6-氨基已酸6~12g、静滴1日1次,或对羧基苄胺0.2~0.4g,静滴1日1次。 4.止痛药 只用于头痛剧烈的蛛网膜下腔出血病人,以免头痛、烦躁不安而导致再出血,如和氯丙嗪类宁静药同用,可产生协同作用,效果较好。脑出血病人服止痛药和宁静药可能会加重意识障碍,影响病情观察,通常不用。 5.钙拮抗剂 蛛网膜下腔出血后4~12天内,有时会发生延缓性血管痉挛,可静滴钙离子拮抗剂,如尼莫地平(Nimodipine)等。 6.颅内压监护 如有条件应对出血性脑血管病病人作颅内压监护,这样便于及时发现颅压增高。如脑室压在2.0kPa以上达15~30min,说明药物效果不满意,有的作者建议用苯巴比妥1.5~4mg/(kg·h)静注,然后根据颅压情况和有无低血压而调整苯巴比妥剂量。 (二)急性缺血性脑血管病的内科治疗 1.脑血管扩张剂 常用的有罂粟碱、烟酸、碳酸氢钠或山莨菪碱(654-2)静滴,二氧化碳气体间断吸入和口服脑益嗪、抗栓丸、海特琴(Hydergen)或肉桂哌嗪(Cinnarizine)等,以促进侧支循环,增加缺血区的局部血容量。 不少作者认为,在急性缺血性脑血管病时,病灶部位由于乳酸和二氧化碳等代谢产物的积蓄,引起局部组织酸中毒,导致局部血管扩张,称为过度灌注综合征。如果在此时使用脑血管扩张剂,会使病灶远处的血管扩张,相反地引起病灶部位的血流减少,称为脑内盗血综合征。所以一般不主张使用脑血管扩张剂。如果要用,则应当早用,超过24小时就不宜再用,以免产生脑内盗血综合征。 2.抗血小板凝聚药 常用的有高分子化合物,如低分子右旋糖酐(使用该药前应先以本药0.1ml作皮肤过敏试验)或706代血浆,静滴,或口服肠溶阿司匹林。 低分子右旋糖酐可对抗血小板的凝聚,减低血液粘稠度和改善微循环,因此效果较肯定。但高分子化合物能增加血容量,对心脏病或肾病病人应减少一半剂量(250ml/24h)应用,以免引起心力衰竭。 阿司匹林在体内能抑制血小板的许多功能,包括由二磷酸腺苷等的释放反应,自发性的血小板凝聚和前列腺素G2在血小板内的合成等。剂量0.3g,每日1次,饭后服。服用时需观察胃肠道反应,溃疡病人禁用。女病人服用此药效果不好。 3.抗凝治疗 作为急性期缺血性脑血管病的治疗,抗凝治疗效果并不好,但为了预防再发则仍有价值。通常在严格观察出、凝血时间,凝血酶原活动度和时间的条件下,先用肝素1000u/h连续静脉滴注,持续72h,然后口服新双香豆素,剂量应随时调整。如不具备化验条件,抗凝治疗很难作为首选治疗。 4.溶血栓药 链激酶和尿激酶可作为激活纤维蛋白溶解酶原的药物,以达到溶解纤维蛋白的目的。尿激酶5000~20000u/24h,静滴或颈动脉内直接注射,但疗效不肯定。 蝮蛇抗栓酶(Ahylysantinbarctase)可降低血粘度和血脂,抑制血小板数量和聚集。剂量:0.008u/kg,静滴。 5.活血化瘀中药 如丹参、川芎、红花、冠心Ⅱ号等。据报道疗效多在85%以上。中药的副作用较小,使用时较安全。 6.降颅压药 在大动脉闭塞时,必然会产生脑水肿,一般从病后6h就可开始,所以应及时应用降颅压药,如20%甘露醇静滴,持续7~10天。 三、“中性”治疗 鉴于急性脑血管病症状的复杂性和多变性,如果没有急诊作头颅CT检查的条件,病人或家属又拒绝作脑脊液检查,一时无法肯定是出血性还是缺血性时,建议给予“中性”治疗并作严密的病情观察。 (一)降颅压 除了一般处理之外,用10%葡萄糖液加等量的等渗盐水或林格液,每日总量不超过1500ml。根据动物实验和临床观察,可使机体保持低颅压状态,较之单纯输入葡萄糖液为好。 (二)脱水治疗 病人嗜睡和呕吐,要考虑颅压增高的可能性,可用高渗脱水剂,20%甘露醇250ml静滴,每8~12h一次。 (三)保持血压稳定 能口服的给予口服降压药,不能口服的可临床用25%硫酸镁10ml深部肌注。 (四)止血及活血 如临床上偏向于怀疑出血性脑血管病,可酌情用止血敏2g/24h静滴。如临床上偏向于怀疑缺血性脑血管病,可用复方丹参注射液4ml或川芎嗪注射液20mg肌注1日2次。止血药或抗血小板凝聚药暂不用。 (五)氨茶碱 对缺血性脑血管病的疗效有不同看法。动物实验表明,它对正常脑血管有轻度收缩作用,在脑梗死时,可使病灶远处血管轻度收缩,病灶部位的血供应相对增多,从而改善病灶部位的血液供应。剂量0.25g,肌注1日1~2次,但极个别病人有过敏反应。也有人认为氨茶碱对脑梗死的作用不大。 上述“中性”治疗只能应用1~2天,一旦诊断明确,应立即转入出血性或缺血性脑血管病的特殊治疗。 (李舜伟) 参考文献[1] 李舜伟:急性脑血管病的诊断和处理,中华内科杂志1982;21:681~684 [2] 杨蜀莲等:高血压动脉硬化性脑出血1003例分析。中华内科志杂1981;20:138~141 [3] 张沅昌等主编:脑血管疾病第2版人民卫生出版社北京1984 [4] 谭铭勋:急性脑血管病。邵孝鉷等主编:急诊临床。第四十三章407~413页。人民卫生出版社,北京,1985 [5]Britton et al: Lack of effect of theophylline on the ourcome of acute cerebralinfarction. Acta Neurol Scand 1980;62:116 [6]Burrell Jr. ZL et al: Critical Care 3rd ed. Chapter 23 Stroke. The CV Mosby Co.St. Louis 1977; p218~227 [7]Lechner H et al: Cerebrovascular Disease: research and clinical management. V.1 Chapter 1113 Elsevier. Amsterdam. 1986; p237~261 [8]Toole JF et al: Cerebrovascular Disorders. 2nd ed. McGraw-Hill Book Co. NewYork. 1974 [9]Woodcock J et al: High dose barditurates in nontraumatic brain swelling: ICPreduction and effect on outcome. Stroke 1982; 13: 785 [10]Yatsu FM et al: Medical therapy of ischemic strokes. in Barnett HJM (eds):Stroke. V. 2 Chapter 53. Churchill Livingstone. New York. 1986; p1069~1083 第61章 癫痫第一节 癫痫治疗的一般介绍癫痫是发作性脑波失律伴脑功能障碍,可伴以或不伴以下列常见的临床表现:意识障碍(失神、昏迷),运动障碍(痉挛和搐搦),感觉障碍(麻木、疼痛),植物神经障碍(面色苍白、潮红、心悸、胃肠蠕动增强、两便失禁),精神障碍(梦境、记忆模糊、醉态、兴奋、狂怒、幻觉、错觉)等。 癫痫的发病率在普通人群中为5‰,在神经精神科病人中为29.6‰。癫痫持续状态若处理不当,则可危及病人生命。 癫痫是可由多种原因引起的一种综合征。迄今90%难以查清病因,仅10%能查到明确的病因,包括先天性发育障碍、家族遗传性脑病、产伤、后天性颅脑外伤、脑炎、脑膜炎、脑寄生虫病、脑血管病、脑瘤等。 一、分类 1.全身性发作(大脑中心性发作) (1)大发作 包括强直-阵挛发作、强直性发作和阵挛性发作。 (2)小发作 包括失神型、失动型和无强力型。 (3)肌阵挛 婴儿痉挛、儿童期肌阵挛、Lennox-Gastaut综合征、青春期肌阵挛。 (4)癫痫持续状态 大发作型、小发作型、精神运动型、肌阵挛型等。 2.部分性(皮层性、局灶性)发作。 (1)简单部分性发作 运动性(局灶性)、体感性(特殊感觉性、眩晕)、植物神经性、精神性(梦境、时间观念失常、语言障碍、思维梗塞、幻觉、错觉、暴怒、恐惧、自动症)发作。 (2)复杂部分性发作 ①简单部分性发作继以意识障碍或自动症;②意识障碍:仅有意识障碍或伴自动症。 (3)部分性发作转为全身性发作 ①简单部分性发作转为全身性发作;②复杂部分性发作转为全身性发作。 3.一侧性或主要为一侧性发作 4.不能分类的发作 按1980年冯应琨教授2810例分析,各型发作频率如下:大发作58.5%,精神运动性发作18.6%,肌阵挛17.5%,婴儿痉挛14.2%,局灶性发作8.7%,混合型发作6.0%,小发作4.3%(其中失神发作占68.3%),植物神经性发作3.6%。 二、抗癫痫药的药代动力学 传统的药理学注意药物的提纯,分析其化学成分,研究该药对各器官的生理和毒理作用。近半个世纪来,人们注意大部分抗癫痫药物在机体组织的吸收、分布、生物学转化及排泄,这样更利于癫痫的治疗。 (一)吸收 大部分抗癫痫药物以非离子的形式被吸收,通过胃肠道粘膜、血流、血脑屏障碍、神经细胞各间隙、细胞膜而入神经元。其吸收速度等取决于pKa及该药的脂肪溶解度,溶液的pH,该药的浓度及给药途径。 (二)分布 ①在血浆中,0%~90%药物与血浆蛋白(尤为白蛋白)结合,游离的和结合的药物浓度处于一种动态平衡,扑痫酮和乙琥胺可能不与血浆蛋白结合;②药物的血浓度取决于药物转移到组织的速度,它的生物学转化和排泄;③非离子化部分能自由通过细胞膜而离子化部分难以进入神经元,故神经元内、外液的pH递度的pKa,脑脊液的分泌率及运行均可改变该药的浓度;④主要能透入组织,起作用的部分是该药在血中的游离部分,故应同时测定抗癫痫药物的游离和结合部分的血浓度;⑤一般用药几天(至少2~3天)后才能达到稳定的血浓度。其药在组织中的浓度取决于用药剂量,在肝内的代谢率,及同时服用几种抗癫痫药间的相互作用。 (三)生物学转化 ①抗癫痫药作用时间的长短取决于它在体内的生物转化度。一般先产生作用较弱的代谢产物,如扑痫酮能分解成苯巴比妥和苯二丙二酸盐,后产生极弱或无生物活性的代谢物;②大多数抗癫痫药物于肝脏线粒体、内浆网进行分解代谢。苯巴比妥,若快速给予,因通过竞争同样的代谢酶而使苯妥钠血浓度增高;若缓慢长期给予,则因通过活化肝酶,提高苯妥英钠代谢率而降低苯妥英钠血浓度增高;若缓慢长期给予,则因通过活化肝酶,提高苯妥英钠代谢率而降低苯妥英钠血浓度。醋氮酰氨不受肝酶分解。 (四)排泄 ①大多数抗癫痫药物,或以原形,或以与葡萄糖或硫酸结合的形式,自尿中排出;②因多数抗癫痫药为弱酸,于pH较高的环境中大部分药物分子离子化,肾小管的回吸收率降低,故碱化能增加多种抗癫痫药物的排泄。 三、几种常用抗癫痫药介绍 (一)苯巴比妥 1.用途 全身性发作、部分性发作,有时对肌阵挛发作有帮助。 2.优点 安全、价廉、起效快、毒性小,可与溴剂合用。 3.药代学 口服后12~18h达最高血浓度,半减期为4天,10~21天能达稳定状态。有效和中毒血浓度分别为10~30μg/ml和40~70μg/ml。 4.剂量 儿童4mg/(kg·d),成人2mg/(kg·d)。 5.副作用 偶见有固定性皮炎、剥脱性皮炎、小儿兴奋、疲倦、思睡、胎儿畸形、新生儿凝血障碍、低钙、叶酸减少。 (二)苯妥英钠 1.用途 全身性发作和部分性发作有效,小发作无效。 2.优点 价廉、起效快、无镇静作用。 3.药代学 口服后1.5~3h或4~12h可达最高血浓度,半减期为24h,4~7天才能达稳定状态。 4.剂量 儿童7~8mg/kg体重(即每日300~400mg,分次服用)。成人5mg/kg体重(即每日300~400mg分次服用)。 5.副作用 胃肠道症状、皮疹、齿龈增生、多毛、眼球震颤,共济失调、大细胞性贫血,叶酸缺乏、白细胞减少、淋巴结肿大、精神症状、低钙、胎儿畸形、新生儿凝血障碍。 (三)扑痫酮 1.用途 全身性发作和部分性发作(精神运动性发作)有效,小发作无效。 2.药代学 口服后3h达最高血浓度,半减期为4~12h,1~4天才能达稳定状态。有效和中毒血浓度分别为5~10μg/ml和10μg/ml以上。 3.剂量 10mg/kg体重。2岁以下:每次25mg,每日2次。2~4岁:每次25mg,每日3次。4~6岁:每次125mg,每日3次。6岁以上:每次250mg,每日3次。 4.副作用 皮疹、嗜睡、恶心、呕吐、淋巴结肿大、白细胞减少。 (四)痛可宁 1.用途 部分性发作和精神运动性发作。 2.优、缺点 能改善情绪反应,能止痛,但价格昂贵。 3.药代学 口服后6~12h达最高血浓度,半减期,成人为23h,小儿为5~27h,2~3天才能达稳定状态,有效和中毒血浓度分别为1~4μg/ml 和8.5~10μg/ml。 4.剂量 儿童为10~20mg/kg体重。6岁以下:每日100mg,6~12岁:每次100mg,每日2次,以后每1~2岁增加100mg,最高不超过800mg,成人为20~30mg/kg体重,每日量400~800mg,分3~4次服用。 5.副作用 皮疹、倦怠、胃肠道症状、黄疸、再生障碍性贫血、体内水分潴留(因利尿激素分泌不足)。 (五)丙戊酸钠(Sodiumvalproate) 1.用途 失神、顽固性癫痫、青年肌阵挛、全身性发作、婴儿痉挛。 2.药代学 口服后1.5~2h达最高血浓度,半减期为12h,服后1~3天才达稳定状态,有效和中毒血浓度分别为50~100μg/ml和100μg/ml以上。 3.剂量 先用15~20mg/kg体重两周,后每周增加5~10mg/kg体重。 4.副作用 胃肠道症状、无力、共济失调、震颤、出血倾向、倦怠(50%)、脱发(0.5%)、肝脏损害。 (六)安定(Valium) 1.用途 癫痫持续状态(静脉注射),镇静,改善精神症状。 2.静脉注射 当即达最高血浓度,半减期为27~37h,有效血浓度为0.16~0.7μg/ml。 3.剂量 儿童:2.5~5mg,分3次用。成人5~10mg,分3次用。 4.副作用 困倦,白细胞减少,黄疸。 (七)硝基安定(Nitrazepam)和氯安定(Chlornazepam) 1.用途 小发作失神、婴儿痉挛、Len-nox-Gastaut综合征有效。全身性和部分性发作无效。 2.药代学 口服后1~2h达最高血浓度,半减期为23~24h。 3.剂量 硝基安定:儿童3~6mg,成人15~30mg。氯安定:0.1~0.2mg/kg体重,不超过0.5mg/kg体重。氯安定的有效血浓度为25~30μg/ml。 4.副作用 增加支气管的唾液分泌,可致肺炎,困倦、激怒、躁动、眩晕、头痛。 (八)溴化钾 1.用途 器质性全身性发作,可与苯巴比妥并用。 2.优点 作用时间长、价廉。 3.缺点 超效缓慢,有肾病者需慎用。 4.药代学 口服后有效血浓度为1~2μg/ml,半减期为12天,服后6~7天才达稳定状态。 5.剂量 3岁以下,每次160mg,每日2~3次,3~6岁,每次300mg,每日2~3次,6岁以上,每次300mg,每日3次。成人,每次500mg,每日2~3次。 6.副作用 疲乏、嗜睡、痤疮。因其排泄较慢,故有肾功能障碍者不宜使用。 (九)乙琥胺 1.用途 小发作失神,Lennox-Gastaut综合征。 2.药代学 口服后1~4h达最高血浓度,半减期,成人为55h,小儿为30h,口服5~6天后才达稳定状态。 3.剂量 20~40mg/kg体重,儿童日量250mg,成人日量500mg。 4.副作用 诱发大发作、镇静、嗜睡、皮疹、胃肠道症状、粒性白细胞减少。 (十)三甲双酮 1.用途 小发作失神发作的特效药。 2.药代学 口服后0.5~2h达最高血浓度,半减期为12天,有效血浓度为475~1200μg/ml。 3.剂量 6岁以下,每次0.15g,每日2次;6岁以上,每次0.35g,每日2次;成人,900mg分3次服用,最高日量2.4g。 4.副作用 羞明,粒性白细胞减少。 (十一)醋氮酰氨 1.用途 对大、小发作有效。作用机理为抑制碳酸酐酶。 2.药代学 半衰期第一期为1~6h,第二期为4~6h,有效和中毒血浓度分别为10~14μg/ml和20μg/ml。 3.剂量 6岁以下,每次0.065~0.125g,每日3次;6岁以上,每次0.125~0.25g,每日3次。 第二节 癫痫持续状态癫痫持续状态(statusepilepticus,SE)的发生率,在癫痫病人中为11~140‰,在普通人群中为0.3‰~8‰;病死率为10%。SE确为神经科重要的急诊,若处理稍有不当,就会给病人带来终身残废,甚至危及生命。 一、定义 由于癫痫频繁,反复或相继连续发作所致的一种固定而持续的状态称癫痫持续状态。 二、分类 临床和脑电图相结合的分类较为实用。 (一)全身性抽搐持续状态 1.强直-阵挛持续状态 这一类病人的抽搐70%~80%由身体某局部开始。一般表现为,历时约20s的15~25HZ高波幅、多棘波爆发,全身强直;继以约40s的4~5HZ慢波,全身阵挛;后为60s的平坦脑电图,衰竭状态,最后昏睡。发作间期意识不清。 2.阵挛-强直-阵挛持续状态 与强直-阵挛持续状态相仿,唯在强直之前有阵挛。发作间期意识不清。 3.肌阵挛持续状态 在4~7HZ背景活动上有1~2HZ多棘波-慢波综合爆发,棘-慢或尖-慢波综合,有全身性、反覆发作性短暂肌肉收缩。有时可发展为阵挛-强直-阵挛或全身性阵挛发作。 4.强直性癫痫持续状态 表现为发作性强直,远较强直-阵挛性持续状态少见。 5.一侧性癫痫持续状态 以一侧半球为主的两侧同步而不对称的异常放电,偏侧或两侧交替发生的阵挛状态。常见于年轻人。 (二)简单性部分型癫痫连续状态 一侧局灶性棘波或慢波爆发,由大脑皮质特殊区域病变所致的持续性部分型躯体感觉、运动、特殊感觉、认知、精神、情感或植物神经障碍,但意识清楚。 (三)小发作连续状态 包括婴儿痉挛持续状态、运动不能性发作持续状态和经典的失神发作持续状态,故小发作持续状态和失神发作持续状态并非同义词。只有当两侧对称、弥漫、同步棘-慢波综合伴持续的朦胧状态时,两者才可通用,为持续性或间歇性两侧对称、同步、3HZ的多棘或棘-慢波综合,大脑前部较著,可呈高度意识障碍、朦胧状态,或伴自动症。 (四)复杂部分型癫痫持续状态 即一般所说精神运动型癫痫持续状态。颞区、尤为蝶骨电极可见4~7HZ的Q活动。先是少动、少语、完全无反应、凝视,继而自动症、刻板动作、健忘,反覆连续出现。若处理不及时或不当,可致严重记忆障碍。 小发作持续状态可有嘴和四肢小的刻板运动、自动症、发作时意识不清。但有时可间以短暂的意识朦胧,当时尚能遵医嘱执行简单动作,外观似乎行为离奇,若稍不注意,就易与复杂性部分型癫痫持续状态相混淆。但下列两点有助于鉴别:①小发作持续状态呈典型两侧对称、弥漫、同步的3HZ棘(或尖)-慢波综合。复杂性部分型癫痫持续状态于颞区可见4~7HZ波。②相对来说,小发作持续状态的内容较简单、历时稍短;而复杂性部分型癫痫持续状态的内容较为复杂,多为系列成套动作可伴内脏症状,历时较长,甚至可长达7天。 三、尽快控制发作 抽搐性癫痫持续状态的持续时间与其预后密切相关。发作持续时间越长,控制越难,合并症越多,病死率越高。发作持续平均13h者,一般多死亡。SE持续20min,大脑皮质氧分压降低,细胞包素α、δ、З还原酶减少,局部供氧不足,于是加重神经细胞损伤。故有人把此20min称之为“癫痫持续状态的移行期”。SE持续1h以上,脑细胞就会出现不可逆转的器质性损害,故应尽快控制其发作。 临床病理和动物实验资料显示,抽搐持续60min后,于海马、杏仁核、小脑、丘脑和大脑皮质发生器质性损害。尽管在用气管插管人工通气以保证供氧,用其他措施以保证供给能量及纠正其代谢障碍的情况下,实验动物于SE后仍发生上述部位(除小脑和杏仁核外)器质性损害。故SE时,由于神经元持续放电、代谢要求提高致神经元损伤和死亡。电子显微镜和光学显微镜揭示此种损害为三个连续的阶段①星形细胞及其突起的肿胀,粗糙内质网扩大而有微空泡形成;②缺血性神经元改变;③细胞溶解和消失。上述易受损部位,在持续数次抽搐后,由于脂肪酸环氧酶和脂氧合酶的氧化反应爆发而致局部前列腺素、白三烯和廿碳四烯酸过量积贮,神经元钙离子浓度增高而致局部脑水肿,脑细胞损伤乃至死亡。其他如血浆催乳素、生长激素、促肾上腺皮质激素、皮质醇、胰岛素、高血糖素、肾上腺和去甲肾上腺素浓度增高也使其损伤加重。 若抽搐持续60min,则可引起继发性代谢障碍,乳酸积聚,明显酸中毒,脑脊液压力增高,出现植物神经功能障碍,如高热、出汗过多、脱水、先高血压和高血糖而后低血压和低血糖,最终休克。肌肉持续过度收缩致肌溶解,重者可致下肾单位肾病,心血管、呼吸和肾功能衰竭,死因多为高热、循环衰竭和下肾单位肾病。 四、治疗和药物选择 治疗SE的理想药物,应能立即制止SE,于脑内停留时间较长而可防复发,对意识、呼吸和血压很少有、最好没有抑制作用。但迄今尚未发现如此理想的药物。机体方面影响药效的因素是癫痫的病理生理过程,而非癫痫的慢性过程和严重度。由抗癫痫药物过量所致的无抽搐昏迷,比用量小的浅昏迷或木僵偶伴抽搐更危险。故了解抗癫痫药物极为重要。 静脉注射安定,除强直性癫痫持续状态外,对其他各型癫痫持续状态均有效,对强直阵挛状态、阵挛-强直-阵挛状态、肌阵挛持续状态和一侧性癫痫持续状诚的疗效更好。强直性癫痫持续状态,静脉注射安定可能反而加重。应静脉注射苯妥英钠或苯巴比妥。简单部份性癫痫持续状态,静脉注射安定、苯妥英钠和苯巴比妥均有效。 (一)安定 是治疗SE的首选药物。约90%SE病人有效,33%和80%病人分别于静脉注射后3和5min内抽搐停止。血浓度于静脉注射1~2min后达高峰,20min后减半,静脉注射速度为1~5mg/min。首次剂量,儿童为0.2~0.4mg/kg,成人不超过20mg/次。由于此药很快分布于身体各器官和组织而血浓度迅速下降,故一般于10~20min后抽搐复现,必要时15~20min后可重复一剂;也可把200mg安定稀释于5%葡萄糖水500ml中静脉滴入,以维持有效血浓度(0.2~0.8μg/ml)。肌内注射吸收慢,血浓度于1h后才达高峰,且较静注者低,故肌注不适用于SE。有青光眼者忌用。由于安定易被塑料制品吸收,故不宜用塑料注射装置。 氯基安定需缓慢静脉注射,1min内起作用。剂量,成人每次1~8mg,多数每次用0.25~5mg,可获满意疗效。 (二)苯妥英钠 约30%病人在静滴10min(相当于约400mg/h)抽搐停止,在20~30min(足量时)达最大抗癫痫效果。静滴速度一般不超过25~50mg/min。首次剂量,儿童为15~20mg/kg,成人为500~750mg(10~15mg/kg),给药速度不超过1mg/(kg ·min)。6h后改为维持量,6mg/kg体重,分2~3次给,次要时可按10~15mg/kg体重分4次给。因静滴需1h才能达最高血浓度和脑脊液浓度,故需与快速起效的安定合用。 苯妥英钠与葡萄糖相混易沉淀,故应先用注射用水稀释成5%~10%溶液后静注,或再用葡萄糖盐水稀释后静滴。主要副作用为低血压、心脏传导阻滞、心力衰竭,这些于老年人或静脉注射过速时更易发生。故应监测血压和心电图。 (三)巴比妥类 当用苯妥英钠20min后,其抽搐发作仍不能制止时,可选用巴比妥类药物。溶液应新鲜配制。对有心、肝、肾、呼吸功能障碍,和合并重症肌无力和粘液水肿者应慎用,尤如已用过安定治疗的病人,应警惕发生呼吸抑制。 1.阿米妥钠 对治疗SE来说,要比苯巴比妥钠好。剂量为成人0.5~0.8g,把1g阿米妥钠溶解于20ml生理盐水或注射用水中,用23号细针缓慢静脉注射,并密切观察病人呼吸,当出现下列任一情况时,应立即中止注射:①病人由兴奋、躁动或抽搐而转为安静入睡;②注射总量已达0.5g;③出现呼吸抑制,应立即停止注射,并行人工呼吸,一般片刻即可恢复自动呼吸。必要时6~8h后,可再重复一剂维持量。 2.苯巴比妥钠 静脉注射,儿童10mg/kg,成人0.2~0.3g/次,速度不应超过60mg/min。若仍有发作,20min后可再静注0.1~0.2g。必要时,以后可肌注0.1~0.2g,每2h一次,直到总量0.8~1.0g/24h。发作控制后12~24h,可用4mg/kg体重维持。 当用安定、苯妥英钠和巴比妥类药物仍不能控制其发作时,在抗抽搐药物中应考虑用副醛和利多卡因。 (四)副醛 脂溶性,可直接通过血脑屏障而入脑脊液。用2%~10%制剂静脉注射有效,速度为20mg/(kg·h),首剂200mg缓慢静脉注射(2min以上)。静脉注射2min内,当血浓度达12~33mg%时致麻醉,但静脉注射过速可致心脏抑制、低血压、血栓性静脉炎、呼吸抑制、呼吸暂停、咳嗽、肺水肿、大块肺出血、紫绀等。因肌内注射有时可致无菌性脓肿和坐骨神经损伤,故应于臀部作深部肌内注射。剂量为成人5~10ml,儿童:6岁以上,3~4ml,婴儿1ml(0.15~0.3ml/kg),不超过5ml,每一注射部位不超过2.5ml。肌注20~30min后,血药浓度达高峰。因直肠粘膜吸收很慢,故不宜用灌肠来治疗癫痫持续状态,因该药不够稳定,应新鲜配制。鉴于此药可溶于一些塑料制品中,故应避免用塑料注射装置。 (五)利多卡因 静脉注射可用2~4mg/(kg·次),其速度不应超过25~50mg/min,其作用仅能维持20~30min,故应以3~10mg/(kg·h)连续静滴1~3天后渐减量。治疗期间应监测血压和心电图。 癫痫发作是神经系统神经元同步或几乎同步的过度放电,当神经元水肿时就利于放电和癫痫发作。抽搐发作时常伴脑缺氧,继而血管扩张致脑水肿,后者又加重抽搐,于是形成恶性循环。故经用上述治疗无效的顽固癫痫持续状态病人,应用脱水剂有利于其SE的控制。 (六)糖皮质类固醇 1.作用机理 ①非特异性的细胞膜稳定剂;②有助于重建细胞内、外液Na+、K+的正常分布;③具有稳定(保护和修复)血脑屏障的功用,对血管源性水肿更为重要,它既可直接影响细胞膜,也可间接通过其抗5-羟色胺作用而稳定毛细血管的紧密连接部,从而防止毛细血管通透性增高;④减少脑脊液的形成。 2.制剂与剂量 以地塞米松的抗脑水肿作用最强。常用量为16~24mg,分次肌注,因其半减期短(140~370min),故以6h投药1次为宜。重症者可用超大量(96mg)。 (七)高渗脱水剂 1.作用机理 通过静脉输入高渗溶液,使血浆渗透压高于脑组织的渗透压,又这些渗压物质只能缓慢通过血脑屏障,使血浆与脑之间的渗压差可以维持相当长的时间。这种脱水仅见于血脑屏障完整的脑组织。因为在血脑屏障已受破坏的病灶及其周围,由于渗压活性物质的不断流入,不可能形成渗压梯度。故对血管源性水肿来说,高渗脱水剂并不能使病变组织脱水。 2.副作用 (1)“反跳”:在高渗溶液输入期间,脑组织的渗透压必将逐步提高,而一旦停止输入,血浆渗透压就会暂时低于脑组织,故水分子将逆转由血浆流向脑内,颅内压回升,出现所谓“反跳”现象。渗压性物质通过血脑屏障的速度是“反跳”现象的关键因素。 (2)增加心、肺负担:快速静脉输入高渗溶液,使血容量急速增加,血粘稠度降低,脑血流量也随之增加。故老年、循环功能不全者慎用,以免发生肺水肿等合并症。颅内活动性出血者也宜慎用。 3.药物选择、用量及用法尿素和甘露醇均可通过血脑屏障,但其平衡时间不同,尿素约6~12h,甘露醇超过24h,故应用同一分子剂量的尿素和甘露醇,后者的作用持续时间要长些。但另一方面,尿素分子量为60,甘露醇为182,故30%尿素溶液的渗透压为同等容量20%甘露醇的4.5倍。故尿素的初期效果较快较强而甘露醇的“反跳”现象较轻,故于抢救时,尿素更有效些。又尿素能迅速通过细胞膜,而甘露醇却几乎完全存在于细胞外,且于体内不被代谢,于是增加血容量的作用更强,故甘露醇就力求用小剂量。 (1)尿素:30%尿素150ml,静脉点滴,速度为60~150滴/min,10~15min起效,30min作用达高峰,持续3~10h。反跳发生于用药后12~18h,持续约24h。肾功能衰竭时禁用,每日应测血尿素氮。 (2)甘露醇:20%甘露醇250ml,静脉点滴,30min内滴完,每6h一次。20~30min始起效,持续维持5~8h。一过性血容量增加,重者可引起下肾单位肾病,严重肾功能衰竭及充血性心力衰竭者禁用。 五、治疗总则 (一)准确的诊断和分型,选用相应的抗癫痫药物 抽搐型癫痫持续状态宜用对意识、呼吸和循环抑制较小的苯妥英钠静脉点滴作为基础,临时加用其他作用时间短的抗癫痫药物。 (二)抗癫痫药物首剂应当用足量 若有条件应测抗癫痫药物血浓度,以供其后用药之参考。 (三)合并其他治疗方法 当用一、二剂抗癫痫药物无效时,应加用脱水剂,并注意去除癫痫持续状态的诱因。 (四)尽快控制SE 持续抽搐不应超过20min,若超过30min应全身麻醉,若有条件则应转入加强病房(ICU)行加强医疗。 (五)病因和诱因治疗 ①在癫痫病人中,由药物中毒所致的癫痫和癫痫持续状态分别占1.8%和0.25%。癫痫持续状态的常见诱因为骤然停药或换药过快,感染、戒毒或戒酒、和药物中毒。②应维持正常的心肺功能,把血糖、水电解质、酸碱度及体温应尽可能调节到正常水平,感染用抗生素,肿瘤用化疗或手术等。 六、诊疗程序 (一)常规检查 若病人由外院转来,并已用过抗癫痫药物,且无发作,则不急于用抗癫痫药物。“发作时之护理”详见前述。急诊取耳血查血常规,取静脉血查血糖、非蛋白氮、肌酐、电解质、抗癫痫药物浓度,取股动脉血作血气分析。静脉输液维持静脉通道,以备抢救时急用。 (二)控制发作 若为抽搐性癫痫持续状态,应静脉注射安定并同时静脉点滴苯妥英钠。若仍抽搐,则用苯巴比妥类药物或安定,加脱水剂,同时气管插管。 (三)消除诱因、试行麻醉 了解有关化验结果,若不正常,应予纠正。若仍无效,应请麻醉科医生用2溴-2氯-1.1.1三氟乙烷和肌肉松弛剂作全身麻醉,硫苯妥钠0.3~0.6g肌内或静脉注射。在等麻醉科医生期间可试用静脉注射利多卡因。配合人工冬眠(慎用或忌用氯丙嗪,因据报道它可诱发癫痫)降低脑细胞代谢,给予能量合剂(辅酶A、三磷酸腺苷和细胞色素C)提高脑细胞对缺氧的耐受力,注意人工通气、供氧,以减少脑损伤。 (四)给予维持量 于发作被控制直至清醒前,一般由鼻饲给维持量抗癫痫药,因有时病人烦躁很难鉴别是病人将醒还是又要发作,常用鲁米那0.03g和苯妥英钠0.1g各每日3次。若鼻饲有禁忌,则可每6~8h肌注苯巴比妥钠0.1g,直至病人完全清醒能口服为止。 (五)检查原因 当发作控制后,尤为无家族史、成年起病、有先兆、发作后有Todd麻痹者,应详查病因。 以上诊疗程序需因人而异,如头部外伤等病人,意识观察颇为重要,应尽可能单用苯妥英钠。复杂性部分型癫痫持续状态也可用上述程度处理,小发作持续状态最好是静注安定,继以口服乙琥胺,或丙戊酸,或两者同用;也可静注苯妥英钠,静注或口服三甲双酮,因过度换气可诱发癫痫,故应吸入含10%~20%二氧化碳的混合氧气。 第62章 疼痛第一节 急性疼痛临床诊断总则首先应区别“正常”与“异常”的疼痛。健康个体在日常感觉体验中可能有上千次疼痛。如:肌肉丰富的颈、肩、小腿较持续的钝痛,臂和腿的锐痛。此种所谓“正常”的疼痛可发生于任何年龄,历时短暂,一般无需治疗。只有当疼痛的强度、时程及其发生的场合等,已成为疾病的一部分,甚至是主要的临床表现时,才有必要查明其病因、发病机理等。首先让病人将其疼痛的有关资料详细描述,并作恰当的提问。 一、疼痛的部位 由浅表损害致痛时,其病因常显而易见。若为躯体深部结构或内脏致痛时,病人往往描述为其脊髓节段相应躯体部模糊不清的疼痛。例如:上腹或剑突下疼痛或背痛时,人们应寻找T6~8脊髓节段支配区结构的病变,包括:食管、胃、十二指肠、胆管、上腹膜后结构,和这些区域的躯体深部组织;同时也应考虑T6以上或T8以下所支配脏器病变之可能。 二、促发和缓解疼痛的因素 与呼吸、吞咽和排便有关的疼痛,应想到呼吸道,食管和下胃肠道的病变,活动后几分钟开始而休息后缓解的疼痛,提示缺血和神经机制。进食几小时后发生,进食或用碱性药物后能缓解的疼痛,提示胃和十二指肠粘膜受到刺激。由某种运动或体位而诱发或缓解的疼痛,为运动系统(骨骼、肌肉、韧带)疾病。因咳嗽、喷嚏和用力而加重的疼痛,常源于神经根或韧带结构。 三、疼痛的性质、时间和强度特征 最好是让病人自已选用适当的字眼来描述其疼痛的性质和强度等。 四、疼痛起病形成 疼痛强度几乎于起病后立即达最高峰,提示组织破裂。壁间主动脉瘤破裂的疼痛即为其例,疼痛突然而严重,于几秒或几分钟内达最高峰,有时凭此可与心肌梗死所致的胸痛相鉴别。溃疡病穿孔有时可致类似的疼痛发作。 五、疼痛的时限 心绞痛持续时间很少短于2~3min者,可能长于10~15min。溃疡病疼痛可持续1至数小时,除非用药物或进食使之缓解。 六、疼痛发作的时间 这对一过性疼痛病人来讲很重要,因它可精确计时。如溃疡病病人的疼痛与其前一次进食间的间期。关节炎常在较长时间不活动后开始活动时疼痛明显。骨转移癌的疼痛多于夜间较重。 上述疼痛的特征应综合起来考虑,才能确定其病变的部位和发病机理。应思考什么致痛及什么使疼痛缓解等。我们所收集资料的准确性,有赖于我们提问的技巧,和回答问题的病人的观察、记忆和表达等能力。 不可能设计一套固定的问题来解决所有疼痛之诊疗。医生应根据病人的主诉,随机应变地提问,必将为疼痛的诊疗提供关键性线索。 第二节 急性疼痛的治疗总则疼痛的治疗总则为明确诊断,并尽可能去除病因;提高痛阈;减慢神经传导速度,包括针对某些与传导疼痛有关的神经介质之处理;以及尽可能减弱乃至消除疼痛刺激对疼痛? 第三节 头痛头痛是最常见的临床症状之一。在普通人群中约占10%,门诊和住院病人中分别占50%和15.8%,有头痛者是以头痛为主诉者的2倍,在慢性头痛中,女比男多。头痛有时是严重器质性疾病的早期表现,但多为非器质性。 一、病理生理 (一)疼痛敏感的组织 头痛可由颅内或颅外对痛觉敏感组织受刺激所致。 1.颅外对疼痛敏感的组织 包括头皮,颅外动脉,鼻和副鼻窦粘膜,外耳和中耳,牙齿,头皮,面和颈部肌肉。由这些结构所致的头痛常为局限性,但也可蔓延及较广范围的头痛。 2.颅内对疼痛敏感的组织 包括颅底部脑膜,脑膜(前和中)动脉,脑底近威廉环的大动脉,上部颈神经和Ⅴ、Ⅸ、Ⅹ脑神经。而脑实质、室管膜、脉络丛、颅骨、硬脑膜、蛛网膜和软脑膜的大部分对疼痛不敏感。颅骨的骨膜对局部牵张敏感。 (二)基本机理 1.颅内 包括由疼痛敏感组织直接或间接移位所致的牵引;颅内动脉的膨胀和扩张;痛觉敏感组织及其附近的炎症;病损通过脑脊液通路受阻、颅内压增高,进而致痛觉敏感组织变形;颅内肿物直接压迫某些脑神经和颈神经。对每一具体病例说来,其上列五种机制可单独或合并起作用。当把生理盐水注入志愿者鞘内,或吸入二氧化碳使其颅内压增高时,并不致头痛,故认为颅内压增高本身并不致头痛。 2.颅外 包括头皮动脉膨胀,肌肉持续收缩,痛觉敏感组织或其附近的炎症。 (三)疼痛的传导途径与头痛的定位 小脑幕上病变,通过第Ⅴ脑神经感到通过两耳的冠状面前方的头痛。后颅窝病变,通过舌咽、迷走和上部颈神经感到上述冠状面以后的头痛。矢状窦后半部或横窦上面来的疼痛,经三叉神经第1支反映,常为眶后痛。幕上结构的病变可能通过面神经的中间神经这一辅助通路,表现内耳或额颞部头痛。 二、临床诊断 (一)起病方式 病人第一次急性头痛,应想到多种可能性。突然起病的严重头痛,尤为继以意识障碍、有神经系统局灶征者,多提示蛛网膜下出血、脑出血或脑膜炎。50岁以后第一次出现头痛,可能不是偏头痛、紧张性头痛或精神病。若头痛反覆发作或持续存在,则可能的病因包括颅动脉炎、青光眼、颈动脉或脑血管病或高血压。 (二)头痛发生的时间 头痛在一天的什么时候发生可能有助于头痛的诊断。例如,高血压性头痛(28.0/13.3kPa)常出现于醒来时;颅内占位性病变和偏头痛可于清晨发生;而丛集性头痛常在夜间睡了几小时后醒来时发生;额窦炎的头痛可发生于清晨,而上颌窦炎者常发生于午后,慢性副鼻窦炎并不致持续性头痛;紧张性头痛可发生于任何时候。 (三)头痛的部位 偏头痛不同次发作可发生于不同侧,常为前头痛,2/3病人为单侧,余1/3为双侧。若头痛总是发生于同一侧则应考虑颅内肿物之可能,头痛部位并非脑瘤定位的可靠手段。一般说,后颅窝病变开始时为枕、颈区疼痛,而幕上病变常致额、颞和顶区头痛。若无视乳头水肿的单侧性头痛,其头痛部位常为病变部位。副鼻窦、牙、眼或上颈椎疾病所致的疼痛常为区域性,定位不很明确,血压相当恒定。 (四)头痛的性质 搏动性头痛常是由于偏头痛的血管扩张。高血压或发热等血管源性神经痛常为一过性、强烈的锐痛。脑瘤的头痛常为持续性钝痛,开始时有间歇性。紧张性头痛病人常诉持续性,紧、压或捆紧样头痛,非搏动性。头痛严重度并非原病因严重度的可靠指征,颅内病变病人可能有中度头痛,而慢性焦虑状态病人的头痛可能很严重。突然起病、极度严重的头痛应想到蛛网膜下出血之可能。 (五)与头痛相伴的神经系统体征 常由颅内疾病所致,浸润性胶质瘤可能已累及整个半球,但无头痛,因为不到晚期并不明显影响大血管。脑膜瘤多因压迫脑而先致抽搐,局灶性脑症状或智能进行性减退,以后才出现头痛。硬膜下血肿病人几乎总有头痛,因为血肿扩大把脑向下压,刺激痛觉敏感结构。 (六)脑转移瘤的头痛 脑转移瘤最常见的症状之一是头痛,但未必持续或严重,脑膜癌病的常见症状之一是头痛,几月后才出现其他症状。 (七)检查头、颈部 触、叩、听,颈部有否扣压痛及其活动度。应注意头颅有否局部感染,动脉有否压痛及质硬,有否骨性隆起,触、听大血管,杂音的诊断意义未定,因正常儿童,甚至成人,可听到杂音,但它也可能提示颈动脉粥样硬化或脑血管畸形。 其他非创伤性检查包括头颅、颈椎的X线、CT甚至MRI检查。 三、头痛的分类 头痛的分类方法众多,于此讨论与其发病机理有关的分类。 (一)颅内病变所致的头痛 颅内动脉的牵引和移位,颅内痛觉敏感组织及其附近的炎症,主要是大动脉,静脉,静脉窦和某些脑神经。颅内肿物(肿瘤、脓肿、动脉瘤),非特异性脑水肿,脑膜炎,或其他感染。 (二)颅内动脉扩张、膨胀所致的头痛 如发热、感染、缺氧、投予亚硝酸盐和异性蛋白、高血压,电解质紊乱和代谢障碍。 (三)颅外结构的疾病 包括青光眼、屈光不正,眼、耳、鼻、颅和颈(包括肌肉、韧带、颈神经根部)的炎症。 (四)紧张性 最常见的头痛原因之一是由于情绪紧张所致颈肌收缩,称之为紧张性、肌肉收缩性或心因性头痛,由于颈、肩、头皮和面部肌肉长期持续收缩而致头痛。骨骼肌同时有血管和局部化学改变也为其致病因素。 (五)脑外伤性、间断性头痛 可持续数月以至数年,但渐消失。头痛常为受伤部。机理为头皮受伤,神经末梢受到刺激,颈、头皮肌肉持续性收缩,血管扩张,头皮疤痕形成,颈部组织受损、变形,脑膜出血和硬膜下血肿,焦虑也起重要作用。 四、治疗 首先是明确诊断,若致头痛的基本病因已经明确,头痛作为其症状之一予以治疗,则应针对其发病机理,一般需适量用止痛药物。 轻度头痛病人可用非成瘾性止痛药。对严重、持续、肌肉收缩性头痛用非麻醉性止痛镇静药。两者合用,能提高痛阈,并减轻焦虑和对疼痛的反应。若疼痛严重可单独用可待因(0.03g)或与阿司匹林(0.3~0.6g)合用。小量镇静剂和镇定剂对相伴随的焦虑和紧张有用。抗忧郁剂对焦虑和忧郁病人最有用。可能发生药物依赖性(详见前述),应密切观察。 外科手术(如脊神经根切断术)治疗慢性、复发性头痛,一般无效。 自我调节技术用以治疗慢性复发性头痛,尤其是偏头痛和肌肉收缩性头痛,有帮助。生物反馈为其最常用者。当然尚应找出其引起紧张的原因,予以治疗。 第四节 偏头痛一、定义 发作性头痛,常为偏侧头痛,可伴有眩晕、恶心、呕吐、畏光、闪光等。 二、病因 未明,遗传最重要,但遗传规律不详。不能除外不完全外显的常染色体显性遗传。 三、病理生理 偏头痛发作本身伴有颅内、外血管改变。直接测定脑血流发现,于头痛前期血管收缩,头痛期有皮质和颅外动脉的扩张和搏动增强。此两时期并非绝然分开。当有些皮质区血管扩张时,其他区血管仍在收缩。 偏头痛的先兆常为视觉变化,可能是由于枕叶皮质的缺血,并可能继以扩散的皮质抑制过程,此过程导致头痛发作期间的局灶性神经系统症状和体征。于典型的发作中,先自视野中心开始一小灰暗点,扩大为周边有亮锯齿线的马蹄形灰白,名之为闪光暗点,一般需20~30min,扩及整个视野。 偏头痛发作的机理必须考虑到大血管扩张和局部或系统生化改变两者的联合效果,神经激肽控制局部的血管运动,是一种降低痛阈的扩血管剂。 于头痛发作期间,血小板聚集能力增加。血小板释放血清素,血小板内血清素减少而血浆内凝血球蛋白(thromboglobulin)增加。血清素自血小板释放出来,很快转换成5-羟吲哚醋酸而自尿中排出。血浆中血清素可能使脑血管床张力增高。血浆中血清素减少结果小动脉收缩而大动脉扩张。小动脉收缩产生脑组织缺血,也发生无菌性炎症反应,此区内大血管的扩张和过高膨胀而致疼痛。但血清素使脑血管床张力增高这点缺乏证明,还有,偏头痛常是单侧性不好解释。 前列腺素E1能使从无偏头痛发作者促发其发作,而利血平能使有过偏头痛发作病人促其发作,故有人把偏头痛的生化改变归诸为前列腺素样物质的改变。 见于红酒的奶酪中的酪胺,能于易感者诱发偏头痛。一般认为饮食性偏头痛可能有种先天性代谢缺损,缺乏与硫酸盐结合的酶。 对偏头痛的生化机制虽已作深入研究,但迄今尚不清楚。 四、诊断 (一)典型偏头痛 头痛为反覆发作性、周期性。家族和人格因素在其发病机理中颇重要。一般有前驱症状。视觉前驱症状包括暗点、闪光暗点、视野缺损和一过性弱视。头痛前期的前驱症状可能是短暂的、不恒定或不规则,一般为10~20min。视觉的前躯症状可能伴有受累枕叶EEG慢波。 50岁以上者眼型偏头痛发生率高。有时易被误诊为一过性脑供血不足、一过性黑朦。其一过性失明历时短暂(自几秒钟到5min),常为单眼,不伴闪光性暗点,其单眼视力丧失可以是完全或部分的,偶尔包括闪光幻觉或其他型暗点。另一方面,偏头痛老人可能有颈内动脉疾病,使之发现一过性单眼盲是极为重要的,眼内病和非细菌性动脉炎的发作性失明应作鉴别。有些偏头痛病人可同时有指和舌的感觉异常。于约20%成年病人,其头痛可能为双侧或在视和感觉障碍的同侧。其头痛常为一侧,搏动性,而后渐扩及头的其他部位。可有厌食、恶心、呕吐。经典偏头痛于偏头痛病人中约占10%。 (二)普通偏头痛 此型最常见,约占80%以上。其前驱症状并不很确定,可在头痛前几小时,甚至几天。因病人而异,包括精神障碍、疲劳、恶心、呕吐和体液平衡改变。其头痛时间较典型偏头痛长,历时几小时或几天。疼痛持续,单或双侧,钝或跳痛。典型和普通偏头痛共同的症状是易激惹、寒颤、苍白、面部或全身性浮肿、出汗和多尿。医生可能因其鼻部症状和体征而把其头痛归诸为鼻部病变,突出的是怕光和噪音。此型偏头痛常发生于周末或节假日。 (三)丛集性头痛 又名睫状神经痛、偏头痛性神经痛、组胺性头痛、岩神经痛。此型头痛成串发作,可一天数次,连续几天或几周,而后继以几月乃至几年的缓解。前驱症状不常见。头痛突然发生,多发生在入睡1~2h后,常把病人痛醒。可伴结膜充血、流泪,偶尔眼睑下垂和出汗。约20~90min后头痛突然停止。丛集性头痛常见于男子,也可发生于女子。并非所有医生均同意把此型头痛列为偏头痛的一型。 至于少数病例,其发作性疼痛分布于第Ⅴ脑神经第一支伴Raeder综合征(副三叉神经综合征),可很像丛集性头痛。其机制不明,可能由于眼、鼻或颈内动脉的炎症,或颈内动脉或其附近之水肿。 (四)偏瘫型和眼肌麻痹型偏头痛 这些罕见型偏头痛可见于年轻的成人。眼肌麻痹型偏头痛,头痛严重,且发生于眼肌麻痹的同侧,眼肌麻痹既累及眼外肌也累及眼内肌,可为不全或完全麻痹。眼肌麻痹常在头痛开始3~5天后出现。其发作可反覆数月或数年。反覆的眼肌麻痹可致第Ⅲ脑神经持续性损害。医生应警惕蝶骨粘液囊肿,或于颈内动脉主干或其与后交通动脉结合部的颅内动脉瘤之可能。 偏瘫型偏头痛的特征是同时有轻偏瘫或偏瘫。其偏瘫型和眼肌麻痹型偏头痛的神经系统体征可在其头痛消失后仍持续一段时间。 (五)基底动脉型偏头痛 常见于年青女性或女孩。常与月经有关。其前驱症状先为视力丧失或视野中有闪光,很快继以眩晕、共济失调,偶伴耳鸣或指、趾感觉异常。并非每个病人全部症状都出现,有些病人可有意识丧失,这些症状持续几分钟至45min,而后继以严重的搏动性枕部头痛和呕吐。有时其症状可与经典或普通偏头痛相似。 (六)复杂性偏头痛 经典型偏头痛的神经病等症状的持续时间可超过头痛的持续时间,则名之为“复杂性偏头痛”。偏头痛发作后可发生持续的后遗症,偶可产生卒中或小卒中,血管收缩期可发生脑和视网膜血栓形成,血管扩张期可发生脑出血。这些病人常有偏头痛的家族史或先前有过偏头痛发作史。 于复杂性偏头痛中,语言障碍比一般估计的更常见。可有构音障碍,重复单个音节或字,甚至完全失语。也可有感觉性失语、朗读困难、书写困难、遗忘性失语,有时可被误诊为其他脑血管病。 (七)偏头痛等位症 有些病人有过偏头痛发作,其典型的症状可被周期性发生的其他躯体障碍所取代,称为“偏头痛等位症”。可伴恶心、呕吐和腹泻、腹痛(腹型偏头痛),局限于胸腔、盆腔或肢体的疼痛,一阵阵发热,心悸发作,良性阵发性眩晕,周期性水肿。据报道,偏头痛的精神等位症有意识障碍、精神状态改变、迷乱、昏睡及情绪、睡眠以及行为障碍。 五、合并症 脑血管造影除外了血管畸形,但偏头痛也可伴持续的神经器质性损害,如视网膜、大脑半球和脑干损害。这些病人比一般卒中病人为年轻。最常受累的区域是枕叶皮质,偏盲可持续。CT检查发现包括大脑半球水肿和梗死的局灶性改变,可见于严重的偏头痛发作。偏头痛病人可发生灶性或非灶性改变,这部分地取决于其发作的严重度。 六、鉴别诊断 必须与致慢性头痛的其他病情相鉴别。当头痛持续几周或几月,则可能为焦虑和忧郁所致。 (一)血管病变 动脉瘤或血管瘤的反覆发作性头痛常于同侧,可能有局灶体征或出血。偶或不伴先兆的偏头痛与动静脉畸形无关。 (二)老年病人 偏头痛应与颞动脉炎、颈和基底动脉供血不足、高血压和青光眼相伴的头痛相鉴别,其他应鉴别有嗜铬细胞瘤、癌和肥大细胞增多症。 (三)癫痫 偏头痛和癫痫间的关系仍有争论,癫痫的发生率,于偏头痛病人比普通人群高。于癫痫病人,EEG常有特殊的异常所见,而偏头痛则无。麦角制剂可特异地治疗偏头痛,而对癫痫无效。 ■[此处缺少一些内容]■ 症状者应小心应用。对酒石酸麦角胺的反应因人而异,对同一病人来说也因其生理状态不同而不同。应用不当可能治疗无效。给药途径可以是口服、舌下、胃肠道外或直肠。头痛开始时推荐的口服或直肠给药量为1~2mg,1h内2mg,每次发作应用的总量不应超过6mg。发作时肌注量为0.25~0.5mg,直肠栓剂比口服制剂有效。其副作用包括肌痛、感觉异常、恶心、呕吐,偶见肢体缺血(甚至坏疽)、心绞痛和血栓性静脉炎。 3.咖啡因 可与麦角碱起协同作用,能增强其缩血管作用,加速和增加其肠道吸收。合用可减少酒石酸麦角胺的需用量。镇静和止吐药有助于控制偏头痛发作期间的或由酒石酸麦角胺所致的恶心、呕吐。镇静剂加水杨酸类对治疗儿童偏头痛发作特别有效。 4.药物依赖性 在治疗偏头痛时应注意药物依赖问题,尤其于多年连续应用酒石酸麦角胺或麻醉药的病人。对每日增量长期应用病人,撤药较为复杂。其基本的治疗应该是渐撤药和抗忧郁。 5.吸氧 偶尔吸入纯氧对偏头痛急性发作有效。可能是与吸入纯氧使血流减慢有关。 (二)预防性或间期治疗 迄今在预防偏头痛发作方面尚无完全有效的措施。基本为药物治疗和心理治疗。因酒石酸麦角胺副作用大,故一般不用每日口服来预防其发作。评价预防效果较难。据报道,安慰剂也能使偏头痛发作减少40%。 1.甲基麦角酸丁醇酰胺 预防最有效。在化学结构上,它与甲基麦角新碱有关,是一种强有力的血清素拮抗剂。它模拟血清素活性并占有同样受体而起竞争性拮抗作用。在偏头痛发作时血浆血清素降低,由于它能保持头皮动脉的血管张力,而起到预防发作的作用。日量2~6mg,则60%病人有效。但有20%~40%病人觉有副作用,如腹部不适、肌肉痉挛、感觉异常、水肿和忧郁。10%病人因周围血管收缩而致间歇性跛行,偶致心绞痛而不能耐受,但停药后消失。病人应当用药2月停药1月,周而复始。这样周期性应用可防止因长期用药而发生的副作用。如腹膜后纤维化,胸膜、肺和心脏纤维化。 2.心得安 预防普通型偏头痛有效,其作用是封闭动脉壁上的β-肾上腺能受体,防止颅动脉扩张。肾上腺素被血管壁β-受体摄取而致周围动脉扩张。心得安能阻滞任何体液因素作用于β-受体而致的血管扩张。此外,它也作用于血小板摄取血清素,作用于脂肪酸和前列腺素代谢。它可促发或加重充血性心衰、心肌传导障碍或哮喘,于某些病人,尤为先前有冠心病病人,突然撤药可致心绞痛。副作用并非剂量依赖性的,有的可发生于用量极小时。一般开始用小量,40~60mg/kg体重,分次应用,渐增到200mg/kg体重。半减期为3~6h;停药后其作用仍可维持24~48h,血浆浓度峰值于口服后90min下降。用药期间,其脉搏不应降到60次/min以下。 3.心理治疗 偏头痛病人常有焦虑,神经官能症性忧郁反应,仔细分析,这种病人的头痛与心理和情绪应激有关。故心理治疗甚为重要。 第五节 三叉神经痛一、定义 三叉神经感觉支分布区反复发作性锐、刺痛。 二、病因和发病机理 三叉神经痛的病因未明。大部分病例无三叉神经或中枢神经系统器质性疾病。据报道,有些有半月神经节的退行性和纤维性改变,有些是肿瘤或畸形血管压迫三叉神经。典型的三叉神经痛偶见于累及三叉神经根的多发性硬化或脑干血管性病变。有人指出,三叉神经痛时面部疼痛发作是由于三叉神经主核的发作性放电;此种放电与其传入冲动过度有关。静脉注射苯妥英钠能使其疼痛中止,手术切继耳大神经和枕神经能使其疼痛缓解,支持此种学说。 三、临床表现 三叉神经痛是所有神经痛中最常见者,虽可发生于任何年龄,10岁以前也有典型病例报道,但常为中年35岁以后起病。女性略多见。 疼痛为发作性,间歇期如常人。三叉神经的一或多支分布区烙、灼、闪电样刺痛。一般每次发作仅持续1~2min,长者可达15min以上。发作频度为每日多次到一月数次。发作时病人突然停止说话,摸、擦脸部或作面、颌猛烈的抽动样运动。受累侧流泪。发作期及发作后无客观的感觉丧失,但病人可能诉面部感觉过敏。特点是有扳机点,多为颊、唇、鼻的小区。面部运动或咀嚼可能刺激扳机点。病人说话时尽量避免面部表情肌活动,甚至为防发作而几天不进食。 疼痛一般严格限于三叉神经的一或几支,并不超过其分布区。第2支最常受累,第3支次之,第1支受累低于5%。疼痛源于一支,可扩展到另一或两支。于发作持续时间长的病人中,三支均受累约15%。5%为双侧性,一次两侧同时发作者罕见。 三叉神经痛病人查体正常。可能因怕吃东西诱发疼痛而有营养不良和消瘦。三叉神经的感觉、运动功能正常。实验室检查结果正常。 四、诊断 通常根据其疼痛特点不难作出诊断,若让病人指出其疼痛的起始点,病人会用食指指该点的附近而不敢碰该点。 应与牙和副鼻窦病相鉴别,这些疾病疼痛为持续或搏动性,历时较长,为几小时。带状疱疹性疼痛多累及三叉神经第1支,且疼痛为持续性。舌咽神经痛有时易与三叉神经第3支痛相混淆,扁桃腺区表面喷表面麻醉剂,若疼痛中止,则为舌咽神经痛。 半月神经节肿瘤或其他小脑桥脑角肿瘤所致的疼痛,多为持续几小时乃至几天,偶可有发作性,但有感觉障碍,角膜反射消失,咀嚼肌萎缩和无力及其他脑神经障碍,则可除外三叉神经痛。 持续性或复发缓解性,不按三叉神经分布的头、面、颈部疼痛称之为“不典型面部痛”。认为这是由于交感神经障碍或为偏头痛的变异型。据报道,颈交感神经节手术,岩大神经或动脉周围交感神经切断术后,其症状可缓解。有些病人的面部疼痛可能是由于颞颌关节变性、牙齿错位咬所致,X线检查有助于确诊,错位咬纠正后症状消失。 五、病程与预后 大部分病人其疼痛是发作性的,可有几周、几月甚至几年的自发缓解,于缓解期间疼痛可完全消失。很少症状持续消失,但随年龄增长其发作缓解期有渐缩短趋势。三叉神经痛本身并不致命,但可因频繁发作而使病人丧失劳动能力,甚至因怕发作而不参加各项活动。大部分病人因怕痛而变得无欲状,但自杀和吗啡成瘾罕见。 六、治疗 (一)药物治疗有的病人其疼痛极为严重,以至需用鸦片类药物才能使之缓解,但这是禁忌的。苯妥英钠静脉注射能中止急性发作,每日口服,能预防大部分发作。其需要量(0.4~0.7)大于大部分病人能耐受剂量。卡马西平更有效且副作用少,单独或与苯妥英钠合用能使大部病人症状完全消失,用量为200mg,每日2~5次。 (二)手术治疗手术方式有酒精注入神经或神经节、中或后颅窝神经部分切断、神经根减压术和延髓神经束切断术。但无一疗效满意,可合并麻木和感觉异常。现在内科治疗无效时,一般采用经皮热破坏受累支神经。越来越多采用把畸形血管与神经分开的减压术。 第一节 Guillain-Barré综合征(缺)第二节 重症肌无力一、定义 重症肌无力(MG)是累及神经肌肉接头(neuromuscular junction, NMJ)处突触后膜上乙酰胆碱受体(acetylcholinereceptor, AChR)主要由AChR抗体(autibody,Ab)介导、细胞免疫和补体参与的自身免疫性疾病。其特征为临床上最轻暮重、活动后加重、休息后减轻的骨骼肌无力;电生理见低频超强重复电刺激的波幅递减;药理学上对箭毒类药物的过度敏感性和胆碱酯酶抑制剂(cholinesterase inhibitor, ChEI)治疗有效;体液免疫AChR增高;免疫病理学为NMJ处突触后膜皱折减少,变平坦,以及AChR减少。 二、一般资料 MG可发生于任何年龄。女为男的两倍。发病高峰,女为20~30岁,男为50~70岁。25%病人于21岁前起病。其罹病率为2/10万~10/10万。 三、发病机理 (一)AChR Ab起重要作用 85%MG病人血中有AChRAb,其Ab滴度与临床病情相关;新生儿MG出生时血AChRAb高,病情重,几天后Ab滴度下降,病情减轻;MG病人血浆交换后,其病情随AChRAb滴度下降而好转;用由电鳗提取所得AChR主动免疫家兔实验性变态反应性(EA)MG,其血AChRAb也高。这些提示AChRAb与MG病情相关。当血浆交换后病人病情好转时,若把其血浆,或由其血浆提取的IgG或AChRAb输回给病人,则其病情复恶化。若把由MG病人,或EAMG动物血中提取的AChRAb,输入实验动物,则可致MG的被动转移。这些提示:AChRAb可致MG。在MG病人,尤其是被动转移EAMG动物NMJ处突触后膜上,用免疫病理学方法,可检出AChRAb。这些提示AChRAb是通过NMJ处突触后膜上AChR而致MG。 AChRAb的作用机理是与AChR和Ach结合部位相结合,竞争性地直接抑制Ach的结合;与AChR上非Ach结合部位结合,通过空间妨碍作用,间接抑制Ach的结合;或通过Ab介导的细胞毒作用,而破坏AChR。也有可能抗AChR周围突触后膜的Ab,通过激活补体,破坏该部突触后膜,结果AChR脱落。 (二)细胞免疫参与 用AChR刺激MG病人周围血淋巴细胞的淋巴母细胞转化试验,结果提示MG病人体内有针对AChR的特异性细胞免疫。MG病人周围血淋巴细胞亚群有变化,用提纯的特殊淋巴细胞亚群,可行MG的被动转移。说明细胞免疫确参与MG的发病机理。 (三)补体参与 MG病人血中总补体量减少与MG病情恶化有关;MG病人与EAMG动物NMJ处突触后膜上有补体沉积。这些提示补体与MG有关。若把AChRAb输入补体耗尽了的实验动物,则不能致EAMG的被动转移。这提示补体也参与MG的发病机理。 (四)是自身免疫性疾病(autoinmmunedisease, AID) MG病人身上常可测出其他自身抗体,且多伴其他自身免疫性疾病,如:桥本甲状腺炎、胰岛素依赖性糖尿病、干燥综合征等;其胸腺多有增生。这些提示MG可能与自身免疫有关。 AID所必须具备的条件:①有针对靶器官上抗原的循环Ab或细胞免疫;②免疫应答的靶器官上有特异性抗原;③用此种特异性抗原免疫动物可引起免疫应答,及相应的疾病;④通过病人或患病动物血液中提纯的Ab或免疫活性细胞,能把此病被动转移给正常的实验动物;⑤免疫治疗有效。MG完全符合这些条件,所以,近年已公认MG是针对NMJ处突触后膜上AChR的AID。 (五)自身免疫的起动问题具有某些遗传素质易感个体的胸腺上皮细胞感染了某种病毒而成上皮样细胞,其表面出现的新的抗原决定簇,刺激机体发生免疫应答(细胞和体液免疫)。此种上皮样细胞表面新的抗原决定簇与AChR间有交叉免疫性,此种新产生的免疫应答也针对AChR。于是起了针对NMJ处突触后膜上AChR的自身免疫。 四、临床表现 多为潜隐性可亚急性起病,很少急性起病。90%病人有眼肌受累,多先为一侧而后为双侧眼睑下垂,复视,常为一过性或间歇性,可发展到动眼完全不能,但瞳孔很少受累。70%病人有面和咽部肌肉无力,病人因口角回缩肌群无力,笑时仅有上唇提起而呈现MG的苦笑面容。因咽、喉肌群无力而有吞咽呛咳、吸入性肺炎、饮水自鼻孔反流、说话后鼻音多、构音不清。 诱发或加重MG的因素包括感染、发烧、失眠和月经来潮等。 大部分病例无肌萎缩,有些病程长者可能因部分失神经而有肌萎缩。腱反射一般存在,通常无感觉和括约肌受累。 五、临床分型 (一)Ⅰ型为眼型。仅有眼肌受累,激素等治疗反应佳,预后佳。 (二)Ⅱ型为全身型。有四肢受累,早期治疗反应好,预后好。又分两型:Ⅱa:四肢受累较轻,无球部受累;Ⅱb:四肢受累较重,有球部受累。 (三)Ⅲ和Ⅳ型均有明显呼吸功能障碍,即危象。但Ⅲ型的病程短于半年,为急性暴发型,治疗反应较差,预后较差。Ⅳ型病程长于半年,治疗反应差,预后差。 (四)Ⅴ型肌萎缩型,即在起病半年内即开始肌萎缩。 过去一般认为MG病人先为眼外肌受累(Ⅰ型),后四肢(Ⅱa)、球部(Ⅱb),最后呼吸(Ⅲ或Ⅳ型)肌受累。有的甚至凭此来判定疗效:降一级(如到Ⅲ到Ⅱ,或Ⅱ到Ⅰ)者为好转,降两级(如Ⅲ到Ⅰ或Ⅳ到Ⅱ)者为显效。但我们的临床观察发现,相当一部分病人以球部、甚至呼吸肌受累作为首先症状,急性起病者,诊断较为困难。近年,免疫学研究发现,各组肌群的AChR抗原性不同,其临床分型与受累肌群有关,而与肌无力严重度无关,受累肌群与AChR的抗原生和机体的免疫应答有关。 六、诊断 早期MG常被误诊,因疲乏、无力和复视等不具特异性,常被诊为心因性疾病。但详细询问病史,若有晨轻暮重、活动后加重、休息后减的骨骼肌无力;仔细查体发现有易疲劳现象,如眼上视2~3min后,上睑进行性下垂,直到盖住瞳孔,等。 (一)ChEI试验 1.腾喜龙试验 腾喜龙是短效的ChEI,能迅速使肌无力好转,故特别适用于MG的诊断和鉴别诊断。每支10mg,用OT针筒静脉注射,先注入1mg观察2min;若无效再注入3mg观察2min;若仍无显效则把余6mg全注入。因有些病人小量即有效,过量则呈胆碱能性无力。 2.甲基硫酸新斯的明 0.5~2.0mg肌内注射。起效较慢,10~30min达最高峰,作用持续2h。因其M-胆碱副作用较大,故需用阿托品对抗,一般主张用阿托品0.5mg与新斯的明一起肌内注射,也有提出在肌注新斯的明前10min静脉注射阿托品0.4~0.6mg。取病人无力最明显的几个肌群作观察指标,以注射前为0分,最好定为4分,每10min观察一次,每次取各项指标的均值,共观察60min。若6次总分低于8为阴性,8~17为可疑,高于17为阳性。 腾喜龙试验快,省时间,故一般主张先做腾喜龙试验,可疑再做新斯的明试验,因新斯的明试验有较长时间供观察、记录、评分。但为鉴别肌无力和胆碱能危象,若用新斯的明易使胆碱能危象加重。故宜先用腾喜龙。此两药均有ChEI共同的副作用。属于M-胆碱系的有心动过缓、恶心、腹泻、视物模糊,严重者可有呕吐、心跳骤停、血压下降,甚至导致死亡。属于NMJ处的N-胆碱系可见肌束震颤,呼吸停止。作用于神经元间的M-胆碱系可致传导阻滞而发生意识障碍。故建议做新斯的明类试验时,应随时准备好阿托品及其他急救药、注射器,甚至辅助呼吸器械等。 (二)局部箭毒试验 箭毒能与AChR上的ACh结合部位竞争性结合,使有效AChR数减少,安全系数下降而发生传导阻滞。早年曾用全身性箭毒试验,即用正常致麻痹剂量的1/10d-筒箭毒(16mg/kg,静脉注射),已能使MG病人麻痹。已被废弃,因这可能危及MG病人的生命。近年有些MG中心用局部箭毒试验。用压脉带束于上臂,使压力高于动脉收缩压,以阻断该前臂的动脉血流,而后把0.3mgd-筒箭毒稀释于20ml生理盐水中静脉注射,于远端的正中和尺神经作超强重复电刺激,结果95%全身型MG病人可获阳性结果。尽管这较安全,还是应当备用呼吸器等。 (三)电生理试验 低频超强重复电刺激,正常情况下,神经的重复电刺激使每一次神经冲动释放AChR量减少,尽管其ACh量减少,仍能保证正常的NMJ传导(其安全系数为3或4)。但MG病人由AChR数目减少,安全系数降低,正常重复电刺激所致正常生理性ACh释放减少,也会使NMJ处传导障碍。40%~90%MG病人结果阳性。 (四)AChRAb测定 约85%全身性MG病人阳性,但眼型MG的阳性率低,这可能与一般均用自人腓肠肌提取的AChR作抗原有关,而不同肌群AChR的抗原性不同。 (五)纵隔的放射学检查 10%MG病人,尤为老年病人,伴胸腺瘤。相当一部分病人,尤为青年女病人,伴胸腺增生。协和医院组61例眼型病人中,胸腺放射学所见17例(27.87%)正常,12例(19.67%)增生,32例(52.46%)肿瘤。胸腺瘤病人,62%可被正侧位胸片检出。胸腺的CT扫描与病理的符合率高达94%。纵隔检查虽无肋于MG诊断,但明确胸腺有肿瘤或增生,早期摘除,对MG治疗也有一定好处。 (六)预后 单纯眼型MG,25%病人于起病初2年内可有一次自然缓解。以眼症状起病的MG病人中,仅20%为单纯眼型,其无力一直限于眼肌;其余病人渐累及其他肌群。高达半数病人有复发和部分或完全缓解,以起病初几年内更为明显。 严重肌无力病人可危及生命,于起病初几年内病死率为5%~7%。MG病人死亡原因,病程5年以内者多死于重症肌无力本身,5~10年多死于继发感染等,10年以上多死于呼吸及代偿功能衰竭等。 七、治疗 (一)胸腺摘除 全身型和迅速进展的MG病人均应考虑行此手术,将胸腺摘除和非手术组MG病人按年龄和病情严重度相匹配,经研究发现,手术组病人的缓解率和好转程度约为对照组的两倍。术后几月内,约25%~35%病人缓解,60%~80%好转。对胸腺瘤病人,术后一般继以放疗。一般认为劈开胸骨正中切口比经颈切口好,切除完全。由有经验的胸外科、ICU和神经科医师共同配合是降低手术死亡率,提高手术疗效的关键。 (二)大剂量肾上腺皮质类固醇 一般从大量开始,每日或隔日给予;因小量渐加的方法既不能消除、也不能减轻、而只是推迟其用药早期的加重。可用强的松60~100mg,或地塞米松10~20mg静脉滴入。协和医院的经验在平均用药4.1天后开始有加重,持续约4.9天。这可能与其NMJ处的直接阻滞作用有关。若病情较重,必要时配合适量ChEI。应注意肾上腺皮质类固醇副作用的防治,如抗溃疡病治疗、补钾,定期检查血压、血糖和电解质等。 病情好转好,先减ChEI,而后渐减肾上腺皮质类固醇。若减药有困难(指病情重新加重等),可加用依木兰(约2mg/kg体重)后渐减肾上腺皮质类固醇。与肾上腺皮质类固醇相比,依木兰起效慢,但副作用小,故在已经有效的情况下,用副作用小的依木兰有利于肾上腺皮质类固醇减量。隔日用药可使肾上腺皮质类固醇的副作用减少。 个别有溃疡病史病人,若必须用肾上腺皮质类固醇,则可留置胃管,用抗酸剂把胃内容物pH控制在“3”以上,在严密观察下,小心用肾上腺皮质类固醇。 (三)环磷酰胺 每次1000mg,静脉注射,每5天1次;或每次200mg,静脉注射,每周2~3次;或口服每日100mg,一般总量达4~6g起效,直至总量8~10g。儿童3~5mg/kg体重(不超过100mg),分两次用,好转后减量,用2mg/kg体重(不超过50mg)维持。当血白细胞低于4×109/L或血小板低于100×109/L时减量;当血白细胞低于3×109/L或血小板低于60×109/L时停用。主要副作用为血白细胞、血小板减少,脱发,出血性膀胱炎等。可用于病人不愿或不能用胸腺摘除和肾上腺皮质类固醇的病人,尤为有高血压、糖尿病的MG病人,无明显副作用,疗效较好。 (四)血浆置换 通过定期用正常人血浆或血浆代用品置换病人血浆,降低病人血中AChR Ab,起效迅速。适用于危象病人,但作用不持久,一般6天~6周症状复现,这取决于AChR Ab的半寿期。一般交换量每次2.5L,连续3~8次。若用血浆代用品,则可能因血浆免疫球蛋白降低,机体抵抗力下降而易继发感染。因AChR Ab排空后,通过反馈致其合成增多而使病情恶化。有的连用3~6周时,病情复发并恶化。所以,应当把血浆置换与免疫抑制剂合用,其疗效较好,且持久。 (五)ChEI 病情较重,尤为肌无力危象时应予采用。不宜长期应用,因其只起对症治疗的作用,反会加速NMJ处AChR破坏。溴化新斯的明,对四肢肌无力者效果较好,作用维持3~6h,常用量每日22.5~180mg,口服。美斯的明,对四肢肌无力者较佳,作用维持4~6h,常用量每天60mg。吡啶斯的明,对球部作用较好,作用维持时间较长,为2~8h,常用量120~720mg,口服。 (六)避免使安全系数降低的因素 感染、甲亢或甲减、甲状腺素和肾上腺皮质类固醇应用早期可能导致病情恶化。吗啡和镇静剂等呼吸抑制剂应慎用,但安定相对较安全。氨基糖甙类抗生素,如双氢链霉素、卡那霉素、庆大霉素、新霉素、紫霉素、杆菌肽、多粘菌素等ACh产生和释放的抑制剂应慎用,有肾功能不全者应禁用。β-肾上腺能阻滞剂会使MG加重。肌肉松弛剂(箭毒类)、去极化剂(十甲季胺、丁二酰胆碱)和膜稳定剂(乙酰内脲类、奎宁、普鲁卡因酰胺)等NMJ传导阻滞剂应小心应用。 八、危象 MG危象是指MG病人本身病情加重或治疗不当引起呼吸肌无力所致的严重呼吸困难状态。 (一)肌无力危象 由于MG本身加重,NMJ传导安全系数降低,呼吸肌无力而致的呼吸困难为肌无力危象。这在MG危象中约占95%。治疗主要是用ChEI。先用甲基硫酸新斯的明,肌肉注射,10~15mg/次,作用持续约30~120min,病情稍稳定后改为口服,先用短效的溴化新斯的明或美斯的明,后改为长效的吡啶斯的明,病情较重期间用短效,避免因反覆应用积蓄中毒而致胆碱能危象。必要时用人工呼吸器。 (二)胆碱能危象 由于ChEI过量,突触后膜持续去极化,复极化过程受阻,NMJ处发生胆碱能阻滞而致呼吸肌无力状态。于MG危象中占4%。立即停用ChEI,必要时应静脉注射阿托品2mg,直至出现轻度阿托品中毒。必要时用人工呼吸器。 (三)反拗性危象 又称无反应性危象,是指对ChEI无反应。在MG危象中约占1%。其发病机理不详,治疗主要是对症。 第三节 周期性麻痹一、概述 周期性麻痹(PP)并不很少见,多为常染色体显性遗传,直接或间接与钾代谢障碍有关。其特征是反复发作弛缓性瘫痪,肌肉对电刺激的兴奋性丧失。 PP的特征是急性发作性弥漫性麻痹,常于几小时内自发地完全恢复正常。其发作常伴血清钾浓度改变。最重要的一点是任何血清钾过高(高于8mmol/L)或过低(低于2.5mmol/L)通过在静止肌纤维膜电位上的作用而致弥漫性肌无力。高血钾致过极化,使肌纤维不能去极化到引起肌纤维收缩的动作电位。低血钾产生去极化作用,而致肌纤维膜上钠通道的去极化灭活。有些PP病人的麻痹发作不伴血清钾浓度改变。这提示血清钾改变可能是继发于肌纤维膜的某些根本的异常。周期性麻痹临床上可有多型(表63-1)。 表63-1各型周期性麻痹比较
二、低血钾型PP (一)临床 是PP中最常见者。发作常起始于10~20岁,青春期。一次发作可能持续几分钟到几天,平均12~48h。发作间期一般为4~6周以上。发作期间,被累肌的肌张力和反射均明显低下,对电刺激几乎无反应。面、咽、胸和膈肌很少被累。据报道有呼吸困难和死亡。虽可见低血钾的EKG改变,但心肌不受累。 促发因素有活动后休息,摄入NaC1或高糖饮食。发作常始于睡眠期间,醒来发现。发作前可能有大汗淋漓。常无明显促发因素。当病人感到首发症状时,若立即稍作活动可使发作中止。 一般说,发作间期查体正常,无进行性肌病的证据。偶可见遇冷而加重的眼睑肌强直。 (二)病理 有时肌纤维活检可见明显的空泡作用。这些空泡内为清亮的液体,糖元染色可见少许阳性反应颗粒。电子显微镜发现这些空泡是纵内浆网的扩大。于慢性期,其空泡可能与细胞外空间构通。 (三)发病机理 于发作期间,血清钾水平明显下降,但很少低于2.9mmol/L。因于此期间尿钾排出降低,所以血钾下降是由于钾突然进入体细胞内。发作期间,肌细胞内钾升高。肌纤维膜的静止膜电位,于发作间期下降,发作期较高。低钾型PP主要异常并未清楚,可能是肌纤维膜上一个或几个离子通道和离子泵的改变。如上所述,钾进入肌细胞可能是继发过程。摄入糖过多可能与血清钾下降、肌细胞与肝细胞内钾上升有关,这发生于糖元迅速贮存期间。此两过程不是同时发生的,摄入糖后几小时内发生起始的钾改变,而PP发作常延迟8~12h。 (四)诊断 麻痹发作的促发可肯定其诊断。静脉输入葡萄糖(2g/kg),10min后静脉注射10~20u胰岛素。应每15min测血清钾浓度、EKG和肌力。其发作常于1.5h内发生。口服钾,必要时静脉补钾,可使发作中止。当给予30~150mmol钾口服时,并不发生麻痹,这与高钾型PP不同。 (五)防治 口服钾盐30~120mmol,直到其发作缓解。于罕见的急性呼吸和咽麻痹,可小心静脉补钾。经常发作的病例,口服钾60~120mmol/d,分次服用,避免高糖饮食,有助于预防其发作。醋氮酰胺2g/d,分次服用,也可预防发作。 三、高钾型PP (一)临床 骨骼肌无力或麻痹发作与低钾型PP相似。起病年龄为5~10岁。多于体力活动后休息时,尤当病人潮湿、寒冷或饥饿时发作。发作开始时常有指、趾端刺痛。肌无力程度因人而异,几乎无呼吸困难。一般发作间期如常人,有时轻度力弱可持续数日或数周。有些病人有临床和肌电图的肌强直表现。 (二)诊断 诊断有赖于发作时一过性血清钾浓度升高。口服钾30~150mmol促发发作可肯定其诊断。每15min监测EKG、肌力和血清钾一次。若有心、肾功能损害则不作此试验,必要时,为纠正其高血钾需用静脉注射葡萄糖和胰岛素。 肌活检正常,麻痹肌肉的肌电图常寂静。 (三)发病机理 确切的机理尚不了解,可能是由于肌纤维膜离子通道或离子原有某些异常。发现钠的通透性增高,这可解释发作间期肌纤维膜的部分去极化,和发作期间更大的去极化作用。若确是如此,则发作时钾自肌细胞内释入血清只是一股为了使肌纤维膜复极化的代偿性离子流。 (四)防治 急性发作时,可口服葡萄糖治疗。克尿噻类利尿剂增加钾自尿中的排出,可预防某些病人的发作。但是,若病人有肌强直,则可使肌强直加重。醋氮酰胺,2g/d,分次服用,常能预防发作。 四、正常钾型PP 已有几例报道,为周期性麻痹发作不伴血清钾异常。有些发作,静脉输入氯化钠有效;口服钾可诱发,而静脉注射葡萄糖和胰岛素不能诱发。 五、诊断 诊断标准是:发作性弛缓性瘫痪,腱反射消失和电兴奋性丧失,发作间期如常人,诱发试验更有助于其确诊。 六、鉴别诊断 其他可引起相似麻痹的疾病均应予以鉴别,临床实践中印象最深的,是应与GBS和脑血管意外,尤为缺血性脑血管病、一过性脑供血不足等相鉴别。 第64章 颅内压增高一、定义 腰穿脑脊液压力正常范围为0.69~0.78kPa(70~180mmH2O),1.77~1.96kPa(180~200mmH2O)为可疑,1.96kPa(200mmH2O)以上为颅内压增高。 二、发病机理 正常情况下,脑脊液(CSF)由两侧脑室的脉络丛分泌产生,经室间孔、第三脑室、中脑导水管、第四脑室,通过正中孔和外侧孔流入蛛网膜下腔,其后的去路有两条,一是经脑底、穹窿面、蛛网膜颗粒,入颅内静脉窦,另一是经神经根周围、蛛网膜绒毛,入静脉系统。正常成人,每天产生CSF约500ml,而蛛网膜下腔和脑室系统总容量为150ml。所以,CSF处于动态平衡。 若脉络丛分泌CSF过多(炎症或CSF与血液的胶体渗透压改变等),脑室系统任何部位有梗阻,或因呼吸障碍等均可致颅内压增高,此三种机制可单独或合并存在。 三、病因 引起颅内压增高的病因众多,常见的包括神经系统炎症、肿瘤、先天性发育异常变性病、脑血管病;全身性因素,体内水分潴留、电解质紊乱等。 四、颅内压增高的全身效应 (一)心血管系统 心律失常、室性心动过缓、全身性高血压。 (二)呼吸功能 呼吸减慢、肺水肿。 (三)胃肠道出血 上胃肠道出血。 五、临床表现 (一)全身症状 颅内压增高最常见的临床表现是头痛、恶心、呕吐、视乳头水肿等。 (二)脑疝 颅内压增高,把脑组织通过某些空隙压向颅内另一部位而致多种脑疝。 1.中央疝 大脑半球和基底核自头向尾侧通过小脑幕切迹而压迫中脑所致;意识水平下降,打呵欠,陈-施呼吸,瞳孔小,洋娃娃头的眼征等。 2.钩回疝 颞叶最内侧的钩回,由于大脑半球向下通过小脑幕切迹压迫中脑成疝,致意识水平下降,第Ⅲ脑神经受压而致同侧、对侧或双侧瞳孔扩大和固定。 3.小脑上、下疝 由于后颅窝内容物把小脑扁桃体向下通过枕大孔而形成下疝,压迫延髓,呼吸停止。小脑通过小脑幕切迹向上移位而压迫中脑形成小脑上疝,由桥脑出血或后颅窝肿瘤所致,也可见于Dandy-Walker综合征(第四脑室出口受阻而致脑积水)。 4.扣带回疝 是由于大脑半球把扣带回通过大脑镰下方压向对侧。 5.过颅盖疝 是脑通过因外科手术或头颅外伤所致的颅骨缺损而发生移位。 六、药物对颅内压的影响 理论上说,各种影响颅内压力的药物的可能作用机制为:①减慢CSF的形成,加快CSF的吸收;②改善脑的循环;③改善血脑屏障的通透性。 影响颅内压的药物有①醋氮酰胺:通过抑制碳酸酐酯活性,而减少CSF的形成;②肾上腺皮质类固醇:对正常CSF的形成和吸收无明显作用。但当蛛网膜下腔及蛛网膜绒毛有炎症时会影响CSF的回吸收。但肾上腺皮质类固醇通过消炎作用,又可增加CSF的回吸收;③吗啡和安定:因为它们抑制脑干对二氧化碳的反应、呼吸抑制,所以动脉二氧化碳分压和脑血流增加,而使颅内压增高。 七、治疗 (一)渗透性降压药 1.尿素 30%,一般用1.5g/kg体重,老年人用0.5g/kg体重,静脉点滴,20~60滴/min,减压作用持续3~8h。其后24h内用1g/kg体重。因为高浓度有直接的神经毒作用,所以,近年有渐为甘露醇取代的趋势。 2.甘露醇 一般用20%或25%浓度,因浓度再高,在室温下就会析出结晶。一般用20%甘露醇250ml,静滴(于10~15min内滴完),每6h一次,一般使用1周后改为口服降颅压药。 3.甘油 与甘露醇不同,它能部分代谢转化为二氧化碳和水,并产热,18J/g(4.3cal/g)。一般用30%甘油盐水40ml口服,每日3~4次。 (二)肾上腺皮质类固醇 一般可先用地塞米松,5~20mg,静脉点滴,7~10天后改为地塞米松口服,或按剂量折算成强的松口服。减量时,先快后慢。 (三)治疗原发病 更重要的是找出病因后,对因治疗。如肿瘤的手术或化疗。 第65章 晕厥一、概述 晕厥(syncope)是指全身肌肉无力,伴不能直立和意识丧失,机体对各种反应的机敏程度降低,似飘飘然样头重脚轻感觉,是历时以秒或分计的短暂意识丧失。它与历时较长,以小时或天计的意识丧失(昏迷)不同。 病人往往先觉得头重足轻,头晕,继而面色苍白、发灰、大汗林漓。此过程多数为几秒甚至几分钟。多数病人即取蹲、坐或卧位,片刻后缓解。有的此过程进展较快,病人来不及采取措施,已意识丧失、跌倒于地,重者可有两便控制失灵,甚至面和肢体肌肉有几下抽动,脉搏微弱,甚至难以感知。跌倒后,病人取水平位,脑血供改善,上述表现消失,意识渐恢复。 二、病因 (一)脑缺血(脑血循环量不足) 1.内脏血管扩张(缩血管机制障碍) (1)反射性血管扩张:由于情绪或疼痛而致支配血管的迷走神经兴奋;来自内脏冲动、排便、排尿、肺梗死、饮酒、冷饮、吞咽和颈动脉窦过敏的迷走刺激。 (2)体位性低血压:当坐起或立起时反射性周围或内脏血管舒缩障碍引起眩晕。可能因中枢性植物神经功能障碍,如,神经元疾病Shy-Drager综合征(SDS)、帕金森综合征、颈髓病、脊髓空洞症、周围神经病、混合性感觉运动神经病、植物神经病等。 2.心脏病 ①心律不齐,心跳停止,阵发性心动过速,心脏传导阻滞;②动脉粥样硬化性心脏病、瓣膜病和先天性心脏病;③低容量性;④静脉回流的机械性减少,如咳嗽、排尿、心房粘液瘤;⑤心脏搏出量减少,如左室输出梗阻包括主动脉狭窄、肥大性主动脉下狭窄等,脑血流梗阻,有肺动脉狭窄、原发性肺动脉高压、肺栓塞等,心肌病、大块心肌梗死伴泵功能障碍;⑥椎-基底动脉供血不足。 (二)抽搐 ①无动性发作;②复杂性部分性发作。 (三)情绪障碍 焦虑发作,癔症发作。 (四)血液内容改变 贫血、低氧血症、过度换气致血二氧化碳降低,血液粘稠度降低(常为发作性无力,晕厥临床少见)。 三、病理生理 维持意识的那部分脑氧合作用降低,可致各型晕厥中的意识丧失。晕厥发作期间有脑血流、脑利用氧和脑血管阻力的降低。与意识丧失同时,脑电图上可见2~5CPS高波幅慢波。若脑缺血仅几分钟,则对脑无不可逆的影响;若持续较长时期,则于脑动脉供血的交界处可致脑组织坏死。 四、诊断和鉴别诊断 晕厥是历时短暂的意识丧失,这不同于历时较长的昏迷。一般无抽搐,也有别于癫痫。 一般是因为内脏血管扩张、血液均汇聚入内脏,而血压下降、晕厥。通常,其程序是:先突然脉搏加快,继而减慢(极端者可心跳骤停),病人感头重脚轻、恐惧和全身软弱无力;因外周血管收缩,面色苍白,肤无血色;M-胆碱系功能亢进而大汗淋漓,胃肠道和泌尿膀胱活动过度而致尿急和便意;视物模糊,但无其他感觉(嗅或听觉)障碍;若原为站或坐位,则病人应当平卧,最好是头低位(头位置低于心跳),这可使症状和发作逆转。若病情继续恶化,腿和躯干肌张力丧失,患者瘫倒于地,继而意识丧失。意识丧失一般仅历时数分钟,病人当时面如土色、大汗淋漓、血压下降、心律减慢,尚可有心律不齐。在症状完全消失前,其脉搏和血压迅速恢复正常。 大多数晕厥病例相对良性。医生应把晕厥当作急诊处理,最常见的病因是脑和心血管意外。有些导致晕厥的心肌梗死可无疼痛,而仅表现为心律不齐。有些晕厥的老年病人,即使所有检查均未见异常,也应怀疑心脏传导阻滞之可能。其他病因(详见前述)均应仔细考虑、鉴别。下列诸因素对鉴别有帮助。 (一)起病形式 若开始几秒钟后有晕厥发作,则应考虑颈动脉窦过敏、体位性低血压、突发Ⅲ度房室传导阻滞;若几分钟后晕厥,则应考虑过度换气或低血粘;于用力期间或之后发生晕厥,则提示主动脉狭窄或突发性肥大性主动脉下狭窄,老年人应想到体位性低血压,用力性晕厥偶见于主动脉狭窄和严重的脑动脉闭塞。 (二)发作时体位 癫痫和因低血糖、过度换气或心脏传导阻滞所致晕厥,似与体位无关。伴血压下降(包括颈动脉窦过敏)和伴异位心动过速的晕厥常发生于坐或立位。体位性低血压常由卧到站位后不久发生。 (三)发作持续时间 历时几秒到几分的可能为颈动脉窦过敏或体位性晕厥。历时几分钟到1h者提示低血糖或过度换气。 (四)伴随症状 焦虑、过度换气、异位心动过速或低血糖性晕厥常伴心悸。过度换气常伴手和面部麻木、刺痛。心脏传导阻滞、心室停搏或纤颤的晕厥期间,常有真性抽搐。 (五)体征 1.不同病因的体征 由心脏功能障碍致脑血流减少而产生晕厥时,常伴苍白和紫绀。而周围循环障碍常为苍白而无真正的紫绀和呼吸困难。若主要为脑循环障碍,则病人可能颜面潮红,呼吸慢,且有鼾声。 2.发作期间的体征 于晕厥发作期间,心率在150次/min以上,提示异位心律,心率40次/min以下,提示完全性心脏阻滞。晕厥伴心律慢者应鉴别是神经反射性还是心源性(阿-斯综合征)发作,可作心电图检查。用程控刺激的心内电生理技术可确定心脏的异常及有效治疗方案;于刺激期间,2/3病人可见室性心动过速。希氏束传导测定有助于了解心房扑动、病窦或迷走张力过高。 五、防治总则 (一)发作期间 应取头低位。因病人常有呕吐,应把头转向一侧,防止吸入及舌后倒堵塞气道,恢复前不给口服任何东西。在病人意识完全恢复、无力感消失后,才能让病人慢慢起坐和起立;起立后应观察几分钟再离开。 (二)预防发作 应按其发作类型及发病机制而定。 (三)伴发伤害 对老年病人来说,其主要危险是跌倒所致的骨折和外伤,而非致晕厥的病因。室内,由卧室到厕所及厕所内,应当用地毯,以防外伤。室外宜在草坪或非硬的路面上行走,站立比行走更易导致发作。 第66章 眩晕(附头昏)临床实践中,有时把“头昏”和“眩晕”视作同义词而交互使用。 我们建议把“眩晕”定义为:空间关系感觉障碍,可表现为角匀速或加速运动感(旋转感——觉自身旋转或周围物体旋转)和(或)直线匀速或加速运动感(包括升降感、倾斜感、其他单向运动感)。把不稳感和头重脚轻感列为“头昏”。本文以讨论“眩晕”为主,也稍提到“头昏”。 正常的空间关系是指身体各部位处于抗重力的最佳平衡状态。眩晕时,病人常跌倒于地。这是由于病人觉地板向上翘时,为维持其躯体与地面的垂直关系,人向与地板翘起的另一侧倾斜;其实,地板并未上翘,结果因病人倾斜而倒于地。 一、解剖生理 可自神经解剖、神经生理和心理生理三方面来讨论机体平衡的维持。平衡的神经调节有赖于平衡的三联,和皮质-皮质下的整合作用。 平衡三联(equilibriumtriad)由静-动系统、视觉和本体觉组成。 静-动系统(stato-kinetic system)又名迷路-前庭系统(labyrinthine-vestibular system),是机体维持平衡,和感知机体与其外界环境间相互关系的主要结构。大脑皮质的前庭代表区为颞上回的后上半部,颞-顶交界处,岛叶的上部。自内耳迷路,经前庭神经、前庭神经核、脑干内有关纤维,交叉到对侧丘脑的腹后外侧核,直到大脑皮质前庭代表区的整个神经通路,称为“静-动系统”。它把头的直线和角运动力,转换成反射地控制体位和运动的神经冲动。 迷路由5个感觉器官组成:两个球状囊和椭圆囊斑感受头部的直线运动。3个半规管感受头部的角加速运动。耳石是埋于胶质中的钙质,由“斑”支持,于静止和直线运动时,耳石由于重力作用而改变其位置。附于半规管壁的“嵴”为半规管的感觉受体,管内液体的流动使这些受体活化。变温试验(caloric test)中,鼓膜的加温和冷却,也可致半规管内的液体流动,而活化这些受体。耳石和嵴通过感觉膜的毛细胞变形而致神经冲动。此种神经冲动经位于内听道的前庭神经节细胞和前庭神经,达脑干的前庭神经核。前庭神经核又通过前庭-脊髓束、网状-脊髓束和内侧纵束,依次与脊髓运动神经细胞、小脑和动眼神经核相连系。这些运动神经元与反射性体位运动等有关;因它们对眼肌活动有强直性影响,故当有病时可表现为眼球震颤。 视觉来自视网膜与协调的眼球活动有关的冲动,为机体提供其躯体的位置、运动及其与周围环境间关系的信息,利于维持平衡。 本体觉由体位、反射和随意运动引起,来自关节和肌肉的本体觉冲动,对维持平衡也很重要。由颈部来的冲动,对维持头和身体其他部位相对位置的平衡,尤其重要。 正常情况下,人们在不知不觉中下意识、反射地进行听觉等空间定向。但当正常刺激作用于功能不良的、或过强刺激作用于功能正常的平衡三联,引起过强的异常冲动进入意识水平而产生眩晕感。 小脑受损是否致眩晕,取决于其受损的具体部位。若小脑半球和(或)蚓部病变不影响到前庭小脑联络纤维,一般并不致眩晕。但Duncan等报道两例确诊的后下小脑动脉小分支闭塞,致一侧绒球小结叶病变者,有严重的眩晕。因为小脑蚓部的绒球和小结叶,在发生上是前庭系统的一部分。 小脑、脑干中某些神经细胞核团,尤其是前庭神经核、动眼神经核、红核和基底节,对各种与空间关系感觉有关的信息起重要的整合作用,并调节体位(直立和运动)。当异常兴奋的空间关系感觉冲动传入脑干时,能活化其邻近的神经结构。当影响到迷走神经的背运动核和孤束核时,可致恶心、呕吐、流涎、出汗、苍白、心动过缓、血压下降等。 神经系统中,静-动系统极易受累。因前庭神经核是脑干中最大的核块,故在所有神经核中,它最易受损。负责该区血供的基底动脉分出的深穿支较小,内听动脉的迷路支和小脑前下、后下动脉均为终动脉;所以,只要血管腔突然地、那怕是微小的改变,或因系统血压下降,均可影响静-动系统功能。其他与平衡有关的神经结构,因分布较广,也较易受损。这就可以解释,为什么在发热和贫血等系统性疾病和其他神经系统疾病时,常会出现眩晕。 从神经解剖角度看,与平衡有关的传入系统(平衡三联等)、传出系统(锥体系和锥体外系),及控制此两系统的脑干网状结构和小脑中有关结构等部位,有异常的刺激性病变均可引起眩晕。 从神经生理角度看,副交感神经系统的张力增高若远远超过交感神经系统的张力增高时,就会引起眩晕发作。 心理生理机制在维持平衡和躯体与外界固有的空间关系中起重要作用。出生后不久,人们就逐渐开始把身体各部分间的关系相互协调起来,并能觉察到被我们躯体所占有的那部分空间。BrainR把此种整合感觉信息的结构定名为“躯体图(body schema)”,把人们躯体周围的空间结构名之为“环境图(environmental schema)”。此两图动态地相互依存;在每一活动中,此两者都同时改变。我们自已的运动和空间物体的运动总是相对的。 二、临床表现 眩晕是门诊病人中常见的主诉之一。几乎每个人,在一生中早晚均会有此种体验,有此种症状者,在耳科初诊病人中占7%,在神经外科住院病人中占6.7%。 当病人诉述其周围物体或自身旋转,或向一个方向运动时,在临床上确定“眩晕”相对较容易。但病人的叙述往往并不如此明确,而是波动感、方向转换感、拉向一侧或拉向地面感,好似有种磁力在吸引样,地板或墙好像倾斜、下沉或翘起感。查体发现,闭目时向一侧过指。这些均为静-动系统受累的特征。 眩晕常伴出汗、苍白、流涎、恶心、呕吐。病人常因眼球震颤,而觉得周围物体好像在节律地运动。一般行走时步履艰难,重者完全不能行走。有些病人因突然眩晕发作而猝然倒地,开始并不觉得眩晕,倒地后才开始觉眩晕。重者卧床不起,病人发现只有在某一体位(常为侧卧)、闭眼才能使眩晕、恶心减轻,头稍活动就会使眩晕加重。Bárány良性体位性眩晕仅发生于躺下或起坐后几秒钟之内。轻度病人,只有在行走时才觉不平衡。稍重,则行走不稳,倾向一侧。与眩晕相伴的共济失调(眩晕性共济失调)并非由于肢体和躯干有病,而是由于控制它们的平衡系统有问题。大部分病人各别肢体运动的协调良好,提示其病变并不在小脑。 眩晕按性质可分为两类:一种是以旋转感为主的“真性眩晕”,另一种是不具明确旋转感的“假性眩晕”。眩晕按神经解剖部位又可分为两类,自内耳迷路到前庭神经核前(不包括前庭神经核)病变所致的周围性眩晕,和由前庭神经核到前庭的皮质代表区间病变所致的中枢性眩晕。真性眩晕多见于静-动系统,尤其是周围性病变。假性眩晕多见于静-动系统中枢的或静-动系统以外的病变。 中枢性和周围性眩晕的鉴别: 1.伴随症 在周围性病变中,因前庭和耳蜗结构相近而易同时受损,故前庭(眩晕)和耳蜗(耳鸣)症状相平行。多起病急、眩晕重,常有恶心、呕吐、多汗等伴随症。在脑干病变中,由于脑干中前庭和耳蜗体纤维分开,故此种病人常仅有眩晕而不伴耳鸣;若前庭和耳蜗两者功能均受累,提示其病变部位广泛,则常有脑干其他结构受累之临床表现。 2.眼震方向 垂直性眼球震颤常提示脑干病变。水平向眼球震颤的方向,在中枢性病变中指向病侧,在周围性病变中则背离病侧。但例外者也不少见,如梅尼埃综合征等。 3.对体位试验的反应 其眼球震颤,周围性的有潜伏期(2~20s),持续时间短(短于1min),有易疲劳性(若反覆采取诱发体位,则其眩晕和眼球震颤渐减轻),眼球震颤为单一方向(常为旋转性、背离病灶侧),眩晕严重,发生于单一诱发体位;中枢性的无潜伏期,持续时间长(长于1min),无易疲劳性,眼球震颤方向随体位不同而异,眩晕较轻,多个体位均可诱发眩晕。 4.其他 中枢性眩晕常伴其他脑干结构受累的临床表现,如脑神经、感觉和运动传导束受累的表现等。 头昏或其他假性眩晕常被描述为:摇摆感,头重脚轻,游泳感或在空气中行走感,觉“头脑失常”,跌倒。以焦虑发作为特征的精神病人常有这种体验。过度换气可诱发,同时有心慌、气短、震颤和出汗。 假性眩晕的其他症状较不肯定,可能有头痛或压迫感,尤为受累的耳区。假性眩晕多为全身疾病的一种表现,如严重贫血时、体位改变和用力,可能致头重脚轻、疲乏、无力。肺气肿病人,用力时常伴无力、头部特殊感觉;咳嗽时,可能因回心血量减少而致眩晕,甚至晕厥(咳嗽性晕厥)。高血压常伴眩晕,可能是由于焦虑,或脑血供障碍。体位性眩晕常由血管运动反射异常、脑供血障碍所致。常见于老年人,和卧床不起、体弱无力者。由卧或坐位突然起立时有摇晃、视物模糊和眼前冒金星,历时约几秒钟。病人常被迫站立不动,扶住附近的物体,直到眩晕缓解或消失。若眩晕伴意识丧失,则应想到晕厥和癫痫等,应进一步查明其原因。 眩晕常伴眼球震颤,眼球震颤是静-动系统功能异常的重要客观指标。除查体可见到外,尚可用眼球震颤电图进行客观描记。下列情况有助于脑干源性眩晕的诊断:闭目时有垂直性眼球震颤,变温刺激时无眼球震颤,闭目时有其他型眼球斜视。脑干诱发电位,有利于脑干病变的进一步定位诊断。 三、病因 眩晕只是一种临床表现,可由多种疾病引起,现按系统加以归类。 (一)静-动系统中任何部位的异常刺激性病变 如梅尼埃病、迷路炎、急和慢性中耳炎累及内耳,脑外伤(包括爆震性)累及内耳(如圆窗或卵圆窗震破、岩骨骨折),噪音损伤,耳硬化症,梅毒,迷路血循环障碍。药物中毒,如水杨酸钠、奎宁、苯妥英钠、三甲双酮、口服避孕药、酒精等,氨基糖甙类抗生素,如链霉素、卡那霉素、庆大霉素、新霉素等。良性发作性体位性眩晕,流行性眩晕,前庭神经元炎,晕动病。脑炎(包括脑干脑炎),脑膜炎,蛛网膜炎,脑寄生虫病。脑血循环障碍,如颈,或椎-基底动脉供血不足,锁骨下动脉偷盗综合征。听神经瘤,第四脑室肿瘤,小脑脓肿或肿瘤,脑干或大脑(尤为颞、顶叶)占位性病变。多发性硬化,延髓空洞症,癫痫,偏头痛等。 (二)躯体疾病 心律不齐、阿-斯综合征、低或高血压(包括体位性低血压)、颈动脉窦过敏。贫血、红细胞增多症。甲状腺功能低下、糖尿病、低血糖、胰岛素瘤、尿毒症、更年期综合征。过度换气、呼吸性碱中毒等。 (三)眼、鼻、口腔疾病 屈光不正、复视、眼压异常(青光眼)、龋齿、慢性副鼻窦炎。动眼障碍常通过空间定向障碍而致眩晕,当病人向麻痹的眼肌侧注视时有复视,若注视久后就会有眩晕感。实际上,有些正常人,当用望远镜注视久后也会有眩晕感。 (四)功能性疾病 过度疲劳,失眠,神经官能症,癔症,疑病症,继发性忧郁状态等。 有时,眩晕较难确切地按病因或病变部位分类。有些病因作用于多个部位而引起眩晕。 四、几种常见的眩晕 (一)梅尼埃综合征 据报道,其发病率差别甚大,在眩晕病人中约占9.7%~30%。其特征为反覆发作性眩晕,突然发病,眩晕多为旋转性,历时几分钟到几小时,继以几天稍不稳感,而后有历时长短不定、毫无症状的缓解期。因病变位于周围的迷路,故眩晕常伴耳鸣,初为低、后为高音调性耳聋,伴重听、眼球震颤、恶心、呕吐。病人喜取病侧朝上的侧卧位,眼球向患侧注视,否则易使眼球震颤和眩晕加重。眼球震颤多为细微、水平、旋转向,以向健侧注视时为显。多发生于青壮年,20~40岁,老年人少见,儿童和20岁以下罕见。随年龄增长、病程的延长,其耳鸣渐减轻,听力渐丧失。由于中枢的长期代偿作用,眩晕和眼球震颤渐减轻。常见的病因为变态反应、病毒感染、代谢障碍、血循环障碍和植物神经功能障碍。 (二)前庭神经元炎 可能为病毒感染。73%急性起病,85%为真性眩晕,重者可伴跌倒,以后可表现为体位性眩晕。68%病人于起病几周内有自发性眼球震颤,多为水平或水平旋转性,且常为背离病灶侧。发病年龄为20~60(平均39)岁。前庭功能单侧减退或丧失者各占67%和13%。一般为良性自限性病程,症状和体征分别于起病几周和几月内消失,也有报道短到历时仅几天。一般不伴耳蜗症状,但也曾有人报道约30%伴耳蜗症状。常见的耳蜗症状为耳鸣(40%),耳胀和压迫感(16%)。一般无听力障碍,自觉听力减退更少见。 有人将本病分为急性和慢性两型,并认为慢性型实为美尼尔综合征的开始。本病一般为非复发性,可与梅尼埃综合征相鉴别。 (三)流行性眩晕 本病可能是一种脑干的病毒感染,常呈小流行。发病年龄以壮年居多,病前多有感染史。临床表现为突然起病,有眩晕,眼球震颤,无耳蜗受累的表现,但可有脑干其他结构受累之表现,如其他脑神经,和感觉与运动束受累。自限性病程,一般于6~9天内完全恢复。 (四)良性、发作性、体位性眩晕 本病极为常见,在眩晕病人中占18%。有人报道,在睁眼作体位试验所查得的体位性眼球震颤病人中,80%是本病。女较男多,常发生于50~60岁妇女。眩晕具周围性、体位性特征。眼球震颤为旋转性或水平旋转性,且具易疲劳性。若令病人采取可诱发眩晕的体位,一般为3~6s后出现眼球震颤,此潜伏期对本病具有特征性。呈良性、自限性病程,一般为数周或数月,但可复发。有些病人唯一的异常体征是体位试验阳性;故有人建议,凡疑为本病者均应作体位试验,以免漏诊。 头部外伤,耳病,老年,噪音性损伤,及应用氨基糖甙类抗生素等均可使椭圆囊的耳石变性,变性的耳石由于重力作用而移位,于是发生良性、发作性、体位性眩晕和眼球震颤。 (五)颈性眩晕 是由颈部疾病所致的眩晕。因颈部病变而在神经外科的病人中,9%诉为眩晕。其特征是既有颈部疾病的表现,又有前庭-耳蜗系统受累的表现,变温试验于此科病人一般均为正常。其病因可能为颈椎病、颈部外伤、枕大孔畸形、后颈部交感神经综合征。 (六)听神经瘤 在所有脑瘤病人中占8%~10%,以前庭神经受累的不稳感为首发症状者占10%。眩晕常为轻而间歇性(持续几周或几月)。少数可表现为孤立的发作,间期正常。后期常有高音调性耳聋,无重听,有不稳感,变温试验反应异常,其他脑神经麻痹(Ⅴ、Ⅵ、Ⅶ、Ⅹ),同侧肢体共济失调,头痛,和其他小脑桥脑角肿瘤常见的体征。 应注意与引起眩晕的其他疾病相鉴别。但根据缓慢发展的病史,多次、仔细的听力检查,小脑桥脑角其他体征的存在,脑脊液压力和蛋白检查,内听道X线检查等,均有助于诊断。对可疑病例,应进行同位素脑扫描、CT,甚至核磁共振检查。仍不能除外者应严密随诊观察。 (七)头部外伤后眩晕 有颞骨骨折的头部外伤病人中,约10%~15%有眩晕。若有颞骨岩部纵形骨折(即其骨折线方向与岩部长轴方向平行)可有轻到中度混合性耳聋、眩晕;若有横形骨折,则为严重的神经性耳聋,眩晕,和前庭功能丧失。有些轻或中度头部外伤病人的唯一阳性检查所见为眼球震颤电图描记,闭目时有眼球震颤。 (八)皮质性眩晕-癫痫 颞、顶叶的皮质平衡代表区异常放电可致眩晕。曾有人报道505例癫痫病人中90例有眩晕。少数可以眩晕作为癫痫的先兆。个别病例,眩晕可作为其颞叶癫痫的唯一临床表现。病灶多于颞叶的后外侧面,或近外侧裂的顶下小叶。病人可表现为:病灶对侧肢体的运动感,或为其周围物体向反方向的运动感、急性眩晕、旋转感,有时仅为不稳感,可无眼球震颤。当异常放电扩散到嗅觉皮质时可致嗅幻觉,到皮质运动区可致抽搐发作等癫痫的其他表现。偶尔,眩晕感可为“反射性癫痫”提供刺激,旋转和变温试验可促发其癫痫发作。 脑电图检查,尤为应用蝶骨电极检查,颞区可检出局灶性棘波灶。但也有10%~15%颞叶癫痫病人的脑电图正常。 (九)椎-基底动脉供血不足 50岁以上有高血压动脉硬化的病人,突然出现眩晕,应首先考虑此病。若有脑干其他结构受累的表现,则几乎可确诊。颅脑CT检查,则更利于确诊。 猝倒症是指发作性跌倒,无先兆,且不伴意识丧失。有些病人以眩晕开始,1/3病人由颈部活动所促发。其机制是由于锥体交叉区缺血,而导致一过性四肢瘫。 迷路卒中是内听动脉或其前庭支血栓形成,表现为急性眩晕、恶心、呕吐和虚脱。 (十)其他脑血管意外 有人报告,在脑血管意外住院病人中,82%有眩晕;5%蛛网膜下腔出血病人,和2%延髓背外侧综合征病人,以眩晕为首发症状。 (十一)多发性硬化 5%~12%病人以眩晕为首发症状,30%~50%病人有眩晕症状。故对眩晕病人,应仔细询问病史,并应作详尽的神经系统检查,必要时作腰穿,查脑脊液免疫球蛋白合成率及IgG组分区带,查(视觉、脑干和体感)诱发电位,必要时查颅脑CT,甚至颅脑和脊髓核磁共振,并严密观察病情变化。 (十二)神经官能症 若眩晕发作不伴眼球震颤,则有非器质性之可能。若病人又有过劳、失眠等诱因,并有神经官能症的其他临床表现,则有利于神经官能症的诊断。 精神-心理因素可影响静-动系统的功能,由于过度换气所诱发的植物神经功能紊乱,可使自发性或体位性眼球震颤出现或加重。 五、一般诊断顺序 (一)首先应详细询问病史 了解究竟是眩晕还是头昏,记录诱发因素及伴随症状。 (二)躯体检查 作详细的内科查体,并作有关疾病(详见病因部分所列)相应的实验室检查。 (三)鉴别 根据病史、查体所见等资料,初步定位是中枢性还是周围性眩晕。 (四)耳科检查 周围性眩晕应作详细的耳科检查:鼓膜,中耳,内耳,电测听,旋转试验,变温试验,眼震电图等。 (五)神经系统检查 详尽的神经系统查体,头颅X线摄片,包括侧位相、乳突相、内听道相、颞骨岩部相,必要时查脑电图,视觉、脑干和体感诱发电位。 (六)体位试验 把病人固定在可调的倾斜台(tilting table)上,若有条件连接心电图、脑电图、眼震电图,必要时测血压。先让病人仰卧,片刻后嘱转头(向左或右等)。而后病人取仰卧位,调节倾斜台,于不同角度的头位作有关记录。若有体位性低血压,则应作相应的植物神经功能检查及神经药理检查。 (七)脑脊液检查 必要时腰穿,除了解压力、常规外,若疑有神经系统本身的自身免疫性疾病,则应查脑脊液免疫球蛋白合成率、IgG组分区带,病毒和其抗体的定量和定性测定。 (八)颅脑CT 甚至作颅脑CT和NMR,以利进一步定位,甚至定性。 六、治疗原则 当静-动系统及(或)与其有关系统遭到异常刺激时就会发生眩晕。由于此种兴奋在脑干内扩散,累及其他神经结构而致恶心、呕吐、苍白、出汗、虚脱等。故治疗原则应当是:①尽可能地找出并治疗其原发疾病;②应用使这些系统兴奋性降低的药物,如氨茶碱及苯海拉明等镇静、止吐药物;③破坏内耳迷路;④选择应用抗胆碱能药物、拟肾上腺素能药物,或抗组胺类药物。 七、治疗措施 很多疾病可引起眩晕,眩晕又可有多种伴随症状,故治疗应具体病例具体分析。于此,以梅尼埃综合征为例,介绍一些可能有共性的治疗措施。 (一)苯海拉明(Dramamine,Dimenhydrinate) 可减少对迷路的刺激,每次25mg,每天2~3次。 (二)2%赛罗卡因 2~3ml稀释于20%葡萄糖20ml中,静脉注射。女性用2ml,男性用3ml,大致相当于1mg/kg。注射当时可能会有耳堵、头迷糊感,但一般平卧约5min后即消失。对眩晕、眼球震颤、恶心、呕吐等,均相当有效。 (三)舒必利(Sulpiride) 是一种亲精神药物。它作用于前庭神经元和脑干网状结构的突触。可能是通过提高前庭感受阈值,而使其向网状结构或更高级中枢发放的冲动减少;所以,它对周围性和中枢性眩晕均有效。一般每次25mg,每天3次。有人把它用以治疗127例外伤性眩晕病人效果良好;且对前庭反应正常或增高病人的疗效,较对前庭反应低者的疗效为好。未发现有明显副作用。 (四)Innovar 是由亲精神药物氟哌啶(Droperidol)与麻醉剂芬太尼(Fentanyl)以50:1相配而成的合剂。据报道适用于难治性眩晕,能缓解许多周围性眩晕病人的症状和体征。对前庭有完全性、暂时性抑制作用。静脉注射,一次不超过2ml。一般于静脉注射后1~10min内,眼球震颤消失。对周围性眩晕作用较好且持久(大于170min),对中枢性眩晕作用较差且短暂(短于90min)。副作用不常见,主要有晕厥,疲劳感,可伴短时期的睡眠;未见到有呼吸抑制、心动过缓和锥体外系等副作用。有人主张应缓慢静脉注射,最好事先作好辅助呼吸的准备。 (五)灭吐灵 有解痉、镇吐作用。可通过周围(自胃和十二指肠到呕吐中枢的传入冲动减少)和中枢(抑制呕吐中枢)作用,而有效地治疗由多种疾病所伴发的恶心、呕吐。 曾有人报道对梅尼埃综合征和椎-基底动脉供血不足的呕吐无效;相反,也曾有大宗报道,在治疗迷路性眩晕中有效。 (六)肾上腺皮质类固醇 于美尼尔综合征急性发作期可用β-氟美松2~3mg分3~4次服用。急性期后,可每3~5日减去1mg。于肾上腺皮质类固醇减量期间,为防其反跳,可加用甘草片,6片,每日3次。对高血压、糖尿病等不能用肾上腺皮质类固醇的病例,可用醋氮酰胺等其他抗水肿药。 (七)碳酸氢钠静脉滴注 5%或7%碳酸氢钠20~50ml静脉注射,隔日1次,10次为一疗程。对眼球震颤虽无明显抑制作用,但能减轻恶心、呕吐等植物神经受累的临床表现。用200~500ml静脉滴注,则效果更好。 (八)抗胆碱能药物 是一种最有效的抗眩晕剂。它有中枢性和周围性阻断乙酰胆碱的功能,降低副交感神经的张力。通过使交感和副交感神经张力达到新的平衡,而起到止晕作用。东莨菪碱抗眩晕作用最强,而副作用较小,一次用量以0.6mg为宜。 (九)拟交感药物 右旋苯丙胺是一种有效的抗眩晕剂。作用中等,持续约6h。单独应用时有烦躁,继续应用可见血压升高、心率加快等副作用。但当与其他抗眩晕药物合用时,可取长补短,互相抵消副作用,增强其抗眩晕作用。一般以右旋苯丙胺10mg和东莨菪碱0.6mg合用为最宜;也可与非那更合用。 (十)抗组胺类药物 有人认为这是治疗迷路性眩晕的标准对症药物。其抗眩晕机理可能是通过与效应细胞中“感受器部位”竞争性结合,使此种感受器对组胺不起反应;或通过对中枢和周围神经系统乙酰胆碱的拮抗作用。口服1h后起作用,4~6h作用渐减弱。此类药物有镇静的副作用。在妊娠3月以内孕妇用后,可能有致畸胎作用。但苯丙胺与东莨菪碱合用无此副作用,可用于早期孕妇。在治疗眩晕中,有用的药物有下列三组:①乙烯醇胺组:乘晕宁和苯海拉明;②哌嗪组:Cycline,氯苯甲嗪,氯苯丁嗪;③吩噻嗪组:非那更,奋乃静,三氟拉嗪。 (十一)手术治疗 适用于药物治疗2年以上仍无效者,主要适用于周围性眩晕,如美尼尔综合征等。 1.内淋巴减压术 适用于梅尼埃综合征。 2.破坏性手术 分完全性和选择性两种。完全性是把前庭和耳蜗两部分完全破坏;选择性是选择性破坏其前庭部分而保留其耳蜗部分。 完全性破坏性手术的优点是能较好且持久地缓解其眩晕。缺点是术后手术侧耳全聋。适用于单侧病变,且听力已严重、持久地受损者。禁用于双侧病变者。因为,对这些病人来说,保留其残存的听力极为重要。手术包括经外耳道、经耳后的迷路全切除术,和经迷路的第Ⅷ脑神经切断术。经外耳道迷路全切除术的成功率可达95%。有人认为经迷路的第Ⅷ脑神经切断术最有效。 选择性破坏性手术的优点是既能防止病人眩晕的进一步发作,又不影响其残存之听力。其缺点是由于耳蜗和前庭神经终末器官间存在着密切的解剖和功能上的联系,故其成功率相对较低。且对耳鸣无效,适用于双侧病变,或一侧病变而希望保留其残存的听力者。 手术包括中颅窝的前庭神经切断术,超声治疗(用超声选择性破坏其半规管嵴,而不损伤其考蒂器),冷冻治疗(用低温控针选择性破坏其内耳迷路,而不损伤其耳蜗)。 第67章 综合医院中精神异常病人的急诊观察与处理第一节 综合医院中精神异常病人的诊断要点精神异常是临床上常见的症状之一,在综合医院经常可以遇到有精神异常的病人,所以各科医师都应了解精神异常的基本类型和处理原则。 精神症状种类繁多,但不等于有精神症状的人就一定患精神病,例如正常人在疲营时可出现短暂性幻听,急性酒精中毒时常有一过性精神失常,这些就不能诊断为精神病。只有出现一组精神症状或综合征时,才能考虑是某种精神病。因此在综合医院遇到有精神症状的病人,不要马上就认为是精神病患者,建议转去精神病院。相反,这些病人可能属于各科的基本病患合并精神症状者,处理不当会耽误基本疾患的治疗。 一、询问病史中的注意事项 精神科和其他临床医学科室的情况有所不同,病史并非来自病人,而是由家属、同事、亲友,甚至护送者提供的。因此向这些成员详细询问异常情况十分重要。病史中应尽可能包括过去有无类似发作史、躯体疾患史、服药史、住院史、阳性家庭史、既往性格和秉性、精神创伤史等内容。 二、仔细观察病情 患者的外貌衣着、言谈举止、情绪变化以及行为活动都是精神症状的观察内容。从心理学的观点来看,人的心理活动可以分为认识活动、情感反应和意向行为三大类,即所谓知、情、意。我们可以从病人的知、情、意所显示的异常来判断哪些心理过程发生了紊乱,由此作出疾病的诊断。 认识活动包括的内容很广泛,通常要注意有无感知觉障碍,如错觉、幻觉等;注意力集中否;记忆力有无缺损;思潮及思维形式是快速或迟钝,有无思维贫乏或破裂性思维;思想内容有无异常,特别要注意有无妄想,性质如何,是否系统和固定等;智能方面可用最简单的计算来考核,如100-7等于几。 情感反应可从占优势的情感、情感的稳定性和强度、与其他精神活动的配合程度等几方面来观察。 意向行为要观察意志减退或增强;本能活动,如食欲和性欲的减退或增强;有无冲动伤人或自伤行为;有无怪异动作或行为。 在综合医院中,有精神异常的病人应特别重视检查意识情况,根据意识障碍和昏迷的临床表现来分类和分级(见意识障碍和昏迷章)。 必须善于鉴别个别神经心理异常与精神症状,前者主要指脑器质性病变时所出现的失语、失用、失认、失读、失写、体象障碍和结构障碍等。不要把一位混合性失语的病人误认为思维障碍、“胡言乱语”;把一位失用患者误认为行为异常。 体格检查和神经系统检查应全面而有重点地完成,只重视精神状态而忽视体格检查往往会出现差错,应绝对避免。 三、进行必要的实验室检查 在急诊情况下,对有精神异常的病人应检查白细胞计数和分类、血色素、尿糖、尿常规、血糖、肝功能、肾功能、电解质、胸透、心电图等。 如怀疑由脑部器质性病变引起精神异常,则脑电图、头颅X片和脑脊液检查是必需的,如有条件应考虑作头颅电子计算机断层扫描(CT检查)。 四、如何考虑精神异常的诊断 在综合医院中发现有精神异常的病人,无疑地首先要排除器质质性精神障碍,如症状性、感染性、中毒性以及脑部疾患所引起的精神障碍等,因为功能性精神病或复发性精神病人总是先被送往精神病院去诊治(这儿器质性和“功能性”的区分是相对的)。所以,对医师来说,掌握鉴别器质性和功能性精神病的要领十分必要。具体地说,确定病人有无意识障碍、定向力障碍、注意力和记忆力缺损智能减退、神经心理方面的缺损等是关键所在,当然还需要全面的体格检查和神经系统检查,以及配合必要的实验室检查,这样方能确立广义的器质性精神障碍的诊断,然后采取病因治疗。 在排除了广义的器质性精神障碍之后,才能考虑功能性精神疾患。在这个基础上,再详细区分具体疾病,如精神分裂症、情感性精神病、反应性精神病等。 第二节 精神异常的常见类型一、兴奋状态 患者常表现为言语增多或语无伦次,答非所问,可同时伴有错觉、幻觉和被害妄想。情感亢奋、激动不安,有时大喊大叫。动作增多,甚至冲动、伤人或自伤。兴奋状态有的比较接近现实,称为协调性精神运动性兴奋;有的则脱离现实,令人不解,称为不协调性精神运动性兴奋。 兴奋状态在综合医院的精神异常病人中较多见,也是急需处理的情况。能引起兴奋状态的原因很多,临床上首先应鉴别是器质性的还是功能性的。 伴有意识障碍和发热的兴奋状态,应考虑为急性谵妄状态,感染性精神病的可能性较大。如兴奋状态伴有意识障碍和其他内脏疾病,如肝、肾、肺、心病,则需考虑躯体疾患引起的精神障碍,如肝昏迷前期、慢性尿毒症或肺性脑病等。癫痫大发作后可有短时期的狂乱和冲动状态。内分泌疾患如甲状腺功能亢进、肢端肥大症、肾上腺皮质功能亢进等也会在病程中出现短时期的兴奋状态。系统性红斑狼疮、结节性动脉周围炎、硬皮病等都可以出现兴奋状态,伴有幻觉和妄想。异烟肼、阿托品类药物中毒往往有错觉、幻觉和妄想以至病人兴奋、不安、恐惧、外逃。肾上腺皮质激素治疗的过程中所引起的兴奋状态常以欣快、易激惹、情感不稳为主,类似轻躁狂。 所以,遇到兴奋状态的病人,观察有无意识障碍、记忆缺损、智能减退等是很必要的。 反应性精神病和癔症都可出现兴奋状态,症状和精神创伤有关。情感性精神病中的轻躁狂则突出地兴奋、情感高涨和动作增多明显,但与现实尚配合,有一定的感染力。精神分裂症的青春型和紧张型都可有不协调性精神运动性兴奋。 二、幻觉妄想状态 患者主要表现为各种类型的幻觉,如幻听、幻视、幻嗅、幻触等,以及伴发或非伴发的妄想,多半以被害和关系妄想为主。 幻觉妄想状态以功能性精神病为多见,如精神分裂症妄想型、反应性精神病等,但器质性精神障碍也可出现,较常见的有中毒性神经病,如阿托品类药物中毒时可出现明显的幻视和幻听,伴有相应的妄想。异烟肼和溴中毒也可发生幻觉妄想状态。癫痫性谵妄状态时,病人随着意识障碍,出现丰富的幻觉,把周围的人当作迫害他的人而与之搏斗,结果发生冲动、伤人行为。血液病中,白血病和缺铁性贫血、恶性贫血以幻觉妄想状态出现者不少见,有时幻听和幻视明显,伴相应的被害和关系妄想。各种内分泌疾患如甲状腺功能亢进或低减、肢端肥大症、肾上腺皮质功能亢进等幻觉妄想状态也较多见。 三、抑郁状态 患者显示少语或不语、睡眠早醒、对事物不感兴趣、情感低落、流泪器泣、有自杀企图或行为,有些患者则伴有焦虑不安或激越。 情绪的中枢在下丘脑,涉及与边缘系统和网状结构之间的多突触联系,因此第Ⅲ脑室和下丘脑邻近的病变,常可以情绪抑郁作为首发症状。临床上应注意内分泌失调症状和视野检查。颞叶病变也可有抑郁表现,特别是右颞叶-所谓“静区”,往往以情感低落作为主要症状出现。内分泌疾患,尤其是内分泌腺体功能减退的一组疾患,如甲状腺功能减退、肾上腺皮质功能减退和垂体前叶功能减退等都会伴发抑郁症状,常有自杀企图。代谢性脑病,如慢性尿毒症、肺性脑病也会发生抑郁状态。维生素B1或烟酸缺乏症时,情绪低落明显,患者常郁郁寡欢,向隅饮泣。特别要注意长期服用利血平类降血压药的患者,由于利血平会破坏神经轴突中含单胺类物质的囊泡壁,以至单胺类物质外漏,被单胺氧化酶破坏掉,失去生物活性而使患者出现抑郁,这种情况临床上并不少见。 情感性精神病的抑郁症在欧美国家的发病率居各种精神病的首位,我国的患病率较低,约0.76‰(1982),但根据1984年制订的全国诊断统一标准(草案),患病人数有逐渐增多之势,因此应提高对这种疾病的认识,以便及时作出诊断和处理。 反应性精神病表现为反应性抑郁者并不少见,但情感反应与精神创伤密切相关。更年期综合征常有焦虑性抑郁,患者虽情感低落,但焦虑不安和激越突出,行动反而增多,并伴有一系列植物神经功能失调症状,如全身潮热感、发凉感、阵发性出汗、心悸、心跳加快等。 四、木僵状态 患者表现为不吃、不喝、不说、不动、不排尿便,生活完全不能自理,但睁眼。 木僵状态是大脑全面抑制的结果,但必须鉴别是器质性还是功能性的。各种慢性、进行性、多灶性脑病到了晚期,由于大脑广泛受损的后果可进入木僵状态,如脑炎、脑外伤、脑血管病、肝豆状核变性、一氧化碳中毒后遗症等。值得注意的是一组散发性脑炎病人,不论其原因是病毒感染还是脱髓鞘损害,都可产生急性木僵状态,甚至作为首发症状出现。在临床上遇到可疑病例时,应急作脑电图检查,往往可见弥漫的或局灶的高波幅慢波,有时呈周期性出现,以额颞部为显,阳性率高达85%~96%。脑脊液检查或有淋巴细胞轻度增多,或完全正常。有条件时应作头颅CT扫描,可见额颞部白质有散在的、多灶性的低密度区或大片低密度区。 精神分裂症紧张型的木僵可有各种奇特行为和姿势,如蜡样屈曲、空气枕头等,要警惕这种病人突然从木僵转为兴奋冲动。 抑郁症、反应性精神病、癔症都可出现木僵状态,但程度较轻,持续时间也较短。 五、醉酒状态 急性酒精中毒是急诊室常遇到的精神异常之一。病史比较明确,有大量饮酒史,表现为特殊的兴奋状态,病人话多,有夸大色彩、情感高涨,但不稳定,有时辱骂争吵,斗殴。神经系统检查有口齿不清,行走不稳,唇、手颤抖等小脑性共济失调体征。 需鉴别的是饮少量酒后出现意识模糊、兴奋、攻击行为、定向力差,但无口齿不清、行走不稳。这种情况称为病理性酒醉,常在头部外伤、癫痫、精神病人饮酒后发生,疲劳、缺少睡眠、高热为其诱因。 六、药物依赖和戒断综合征 尽管解放以来鸦片类药物依赖已经很少见,但其他安眠药或抗焦虑药药物依赖仍然存在。这种病人有长期服用安眠药或抗焦虑史,有的病人服药剂量较治疗量药大5~10倍,持续时间也长,至少在1年以上。 药物依赖表现为意识障碍、兴奋状态、震颤、无力、智能障碍、人格变化等。最突出的是丧失进取心,对社会和家庭失支责任感。一个受过良好教育的人可以不择手段地偷骗药物,或偷钱买药。他会对医务人员撒谎以骗取药物,也会苦苦衰求,甚至下跪等以获得药物。 戒断综合征包括难受不适、兴奋躁动、冲动打人、癫痫大发作、幻觉妄想、植物神经功能失调等。 虽然抗焦虑药药物依赖较安眠药为轻为少,但因药物容易获得,故这种可能性仍不能低估。 七、药物反应 抗精神病药物广泛使用,出现了一组因药物引起的特殊反应,在急诊室中可以经常遇到,医师如熟悉其中的常见类型,便能及时处理。 最常见的是急性锥体外系反应,如动眼危象、肌紧张不全、帕金森综合征、痉挛性斜颈、静坐不能等,最早可在服药后0.5~48h内出现,一般出现在用药后3~5周。常和短期大量用抗精神病药,使多巴胺-乙酰胆碱的平衡失调有关。 迟发性运动障碍则和长期(通常1年以上)、大量服用抗精神病药物有关。表现为口-舌-颊三联征、肢体舞蹈指划样动作、肌张力低下、全身姿势不协调等。目前认为其发生机制系黑质-纹状体多巴胺含量相对增高之故。 在短期使用大量抗精神药物后,还可看到以缄默、木僵、违拗、吞咽困难、说话不能、肌张力增高、腱反射亢进等为主要表现的紧张症状群。 如遇到上述特殊的临床表现,应询问家属或病人有无用药史或误用药史,特别是长效制剂注射史。 八、痴呆状态 是指后天已获得的智能又重新减退或丧失。表现为智能下降、计算困难、分析综合能力差、理解判断不正确、记忆缺损等。绝大多数属于器质性疾病的晚期表现。需要鉴别的是癔症可引起童样痴呆,抑郁症在思维和行为迟钝时,酷似痴呆,后两者属于假性痴呆的范围,俟病情好转后,智力如常。 第三节 精神异常病人的急诊处理一、一般治疗原则 (一)严密观察病情不论精神异常属何种表现,严密观察生命体征为最重要的医疗措施。 (二)伴意识障碍者按意识障碍的病人处理,包括吸氧、输液、保持口腔卫生、定期翻身、注意尿便通畅、维持营养、预防继发性感染等。 (三)自杀的处理有自杀行为者,按自杀的方式进行必要的急诊处理。如为服毒,则需洗胃、致泻、输液、用拮抗性药物等;如为跳楼,则需采取外科处理;如为电击或溺水,则用心、肺复苏方法。 (四)毒物或药物所致精神障碍的处理 由于外源性毒物或药物中毒所致精神障碍,应立即脱离现场、停药,并作相应的毒物或药物分析。治疗上采用解毒剂或大量输液使毒物或药物排出。 (五)继发于其他躯体疾病的精神障碍的处理因感染疾病或躯体疾病引起的精神障碍,应按原发病因予以处理。如给予必要的、敏感的抗生素,纠正内脏器官的异常和失调,维持水和电解质平衡等。 (六)一般支持治疗 为尽快帮助脑功能恢复,可静滴大量B族维生素和能量合剂。 二、特殊药物治疗 (一)抗精神病药主要用以控制兴奋状态和幻觉妄想状态,不论在精神病院或综合医院,应用较广。这组药物不仅可用于功能性精神病,也能用于器质性精神障碍。 抗精神病药物已有40余种,按化学结构分为酚噻嗪类(其中包括二甲胺类、呱嗪类和呱啶类)、硫杂蒽类、丁酰苯类、萝芙木类、二苯氧氮平类和其他等。 综合医院中,应用较多的是吩噻嗪类中的氯丙嗪,现以此药作为代表来谈谈用药方法、途径、作用和副反应等。 氯丙嗪主要作用于网状结构、边缘系统和间脑,有强烈的镇静作用、止吐作用、增强中枢抑制药作用、致抽搐作用和锥体外系作用。对心血管系统、造血系统和肝有一定副作用。自1952年问世以来,迄今临床上仍作为控制兴奋状态和幻觉妄想状态的首选药物之一。 在以控制急性症状为目的时应尽量采用注射法。一般静脉注射数分钟,肌内注射15~30min,口服1~11/2h内就产生镇静作用,可持续4~6h左右。如病人的兴奋状态控制不满意,可在4~6h后重复一个剂量。常用量25~50mg,肌注,或与异丙嗪25mg同时肌注。有时也可用氯丙嗪50mg、度冷丁100mg、异丙嗪50mg,加生理盐水配成冬眠合剂肌注,每次用1/2~1/4剂量,每日2~4次。 与注射同时,应口服氯丙嗪,剂量约100~150mg/d,分2~3次服用。如病人的兴奋或幻觉妄想症状减轻,可逐渐停止肌注,全部改成口服药,剂量约200~400mg/d左右,直到症状基本消失后,再逐步减量。维持量约100~150mg/d,需持续服用约1~3个月,或到原发疾患好转后停药。 鉴于氯丙嗪的副反应较多,用药时需注意心率和血压变化,防止直立性低血压,定期复查血相和肝功能。如出现锥体外系副作用,可以服安坦2mg,每日2~3次。 药物应在医护人员或家属监督下服用,以免病人拒服或过量服用。 在急性精神经异常的情况下,一般不用长效抗精神病药。 (二)抗抑郁药 主要用以治疗情绪低落、抑郁消极状态。50年代以来,抗抑郁药按化学结构主要可分为单胺氧化酶抑制剂、三环类抗抑郁剂和四环类抗抑郁剂三类。目前因单胺氧化酶抑制剂疗效不够理想,副作用也大,故应用不多。下面以三环类抗抑郁剂中的丙咪嗪为代表介绍抗抑郁药的用法。 丙咪嗪于1957年始在临床应用,具有提高情绪,减轻焦虑,改善睡眠,增进食欲等作用。据认为,这些作用与药物在突触前膜阻止去甲肾上腺素的重吸收,使突触间隙中神经递质浓度增高有关。 临床上,丙咪嗪对内因性抑郁最有效,有效率约60%~80%,反应性抑郁症约60%,对更年期抑郁和抑郁性神经症也能减轻症状,但对精神分裂症情感低落者效果不佳。 剂量为50~250mg/d。一般从小剂量开始,如每次25mg,每日1~2次。以后酌情每3天增加25~50mg。如用另外两种三环类抗抑郁剂,如阿米替林或多虑平,因镇静作用较强,可在晚上服用,兼有催眠和提高情绪作用。 三环类抗抑郁药奏效较慢,约在用药后1~2周方起作用,对于有自杀企图的病人应密切观察病情变化,以免发生意外。 副作用主要是抗胆碱能反应:口干、便秘、排尿困难、视力模糊等。对心脏的毒性不容忽视,可引起严重的心律紊乱而致死。对肝和骨髓的毒性则较少见。 丙咪嗪一次吞服1.2g可引起严重中毒,一次吞服2.5g可致死,所以要警惕抑郁病人服药自杀。 麦普替林是一种四环类抗抑郁剂,抗抑郁的机制与三环类抗抑郁剂相同,但起效快;抗抑郁的作用谱较广,对功能性抑郁和器质性抑郁状态均有效;副作用较轻,特别对心脏的毒性较小,但有引起癫痫大发作和皮疹的报道。 (三)抗焦虑药主要用以对抗焦虑、紧张、烦躁、不安和睡眠障碍。自从1952年合成眠尔通以来,现在又有新的抗焦虑药30余种,其中以苯二氮卓类应用最广,现以此类药物作为代表叙述。 苯二氮卓类药物具较强的抗焦虑、镇静安眠、对抗抽搐和松弛肌肉的作用。口服后很快吸收,2h后血中浓度达高峰,半减期视化学结构而定,安定长达20~90h,硝基安定为12~36h,舒乐安定为24h。最短的是海乐神,仅1/2~3h。临床上应根据症状来选择适当的苯二氮卓类药物。如用海乐神作为催眠药物,则无宿醉作用;焦虑不安者宜用安定和利眠宁;抗抽搐以硝基安定和氯硝安定为佳;松弛肌肉宜用氯羟安定。 对急性精神异常的病人抗焦虑药只能作为辅助药物,如兴奋状态时静注安定10~20mg,使病人稍事休息,或严重失眠者服舒乐安定以帮助入睡,但还是以用抗精神药为主。 抗焦虑药的副作用较轻,可引起困倦、眩晕、无力等。长期大量服用可成瘾,所以医师处方需注意。一次大量服用也会引起昏迷、血压下降、心动过缓等急性中毒。 (李舜伟) 参考文献[1]北京医学院主编:精神病学。人民卫生出版社,北京,1980 [2]李舜伟等:麦普替林治疗抑郁状态35例的临床分析。北京医学,1987;9:327 [3]Kaplan HI, etal: Comprehensive Textbook of Psychiatry. V. 2, 4th ed. Williams P217~254. 第十篇 急性中毒第68章 急性中毒大量毒物短时间内经皮肤、粘膜、呼吸道、消化道等途径进入人体,致使机体受损并发生功能障碍,称之为急性中毒。 第一节 急性中毒的诊疗原则一、初步诊断 在采取急救措施的同时应尽早掌握中毒的时间、毒物的种类、中毒的途径,初步估计毒物的剂量以及病人中毒前后的情况。治疗中密切观察病人的体温、血压、脉搏、呼吸及意识的变化,注意瞳孔的大小及对光反应,查看皮肤的温度、湿度及色泽,观察有无腹部阳性体征,大小例是否失禁,有无肌肉颤动或痉挛,以协助判断病情。必要时需通过血、尿、粪、呕吐物等鉴定毒物,以例进一步确诊。 二、急救原则 (一)清除毒物、减少毒物吸收 将病人移离毒物污染场地,尤其是气体毒物经呼吸道进入人体时更为重要。毒物污染的衣物要立即脱掉,并用清水洗拭接触毒物的皮肤。经消化道中毒者,如果毒物属强酸、强碱类,则不宜洗胃。强酸中毒者以服用氢氧化铝胶或镁乳60ml等弱碱性药物中和毒物。但忌用硕酸氢钠,因为这类溶液遇酸可形成碳酸,产生二氧化碳,可使病人胃内胀气。强碱中毒者以服用食醋或5%醋酸等弱酸性药物中和毒物,但碳酸盐类中毒时忌用醋酸类。无论是强酸或强碱类中毒均可服用加水鸡蛋清、牛奶或植物油200ml左右,此三种液体既可稀释毒物又可保护胃肠道粘膜。 非腐蚀性毒物经消化道进入人体者应立即引吐或洗胃。根据毒物的种类,洗胃液中可酌加解毒剂,如安眠药、磷化锌、安妥中毒可配成1:5000高锰酸钾溶液,有机磷类杀虫剂中毒(敌百虫除外),拟除虫菊酯类杀虫剂中毒可配成2%碳酸氢钠溶液洗胃。无特殊解毒药者,清水洗胃后可从胃管注入万能解毒剂20g,内含鞣酸、氧化镁、活性炭,能起到中和、氧化、吸附或沉淀毒物的作用。 为促使毒物由消化道排泄,于洗胃和灌入万能解毒剂之后再从胃管注入50%硫酸镁50ml导泻,但磷化锌杀鼠药中毒不用镁类泻剂,因其与磷化锌可生成卤碱类有毒物质,可以服用液体石蜡30ml,但忌用植物油。 为提高洗胃的效果,需掌握以下要领。 1.胃管选择 成人最好用22号漏斗式洗胃器皮球以下的长管,为防止洗胃管口被食物残渣阻塞,可于进胃的管口附近交错制孔2~3个。胃管与吸引器胶管相连的金属接管直径应大于0.5cm,以保持洗胃过程中管道通畅。 2.胃管置入经口或鼻腔均可插入胃管,经鼻腔置入胃管者与气管插管等其他急救措施不相干扰。成人胃管经鼻腔入胃的长度应掌握在60cm左右。当贲门高度痉挛,插入胃管困难时应立即请外科协助胃造瘘,建立洗胃通道。 3.病人头位患者头稍低,以偏向一侧为宜,可避免呕吐物反流或洗胃液被吸入气道。 4.洗胃液的温度以微温为宜,若太凉易刺激胃肠蠕动,促使毒物向肠腔移动,不利于洗出毒物。若太热,则使胃肠粘膜血管扩张,促使毒物被吸收。 5.洗胃液量 每次灌注洗胃液量以500ml左右为宜,若注入胃内洗液量过多,不仅易促使毒物下流,还可导致急性胃扩张或洗液反流进入呼吸道。若液量过少,不易清洗彻底,还延长了完成洗胃的时间。抽吸洗胃液时要控制负压不要过大,否则会损伤胃粘膜,造成胃出血。灌入及抽吸时应掌握先吸出后灌入、快入快出、出入量基本相等原则,一直洗到使胃液干净无味为止,一般药物中毒总液胃液量约10000~20000ml即可,有机磷酸酯类中毒则需要洗得更彻底,中等量以上中毒者应洗30000~50000ml,洗得不满意时还需酌情加量。 (二)应用特殊解毒剂某些毒物有特效的解毒剂,比如有机磷酸酯类中毒可用阿托品对抗蓄积的乙酰胆碱,用解磷定类药物恢复胆碱酯酶的活力。亚硝酸钠盐中毒时可用1%美蓝纠正其化学性紫绀。砷或汞中毒可用二巯基丙醇解毒。但不少毒物并无特殊解毒剂,主要依靠一般急救措施。 (三)全身支持治疗对于重症急性中毒者要注意心、肺、肾功能的变化。若出现循环衰竭应酌情应用升压药,有心衰时应用洋地黄制剂。若有呼吸衰竭时也应及时予以纠正。还要注意防治肺水肿或脑水肿,纠正电解质及酸碱失衡。由安眠药中毒所致的中枢神经系统抑制可用美解眠等中枢神经系统兴奋剂。适当予以抗生素预防肺部、尿路等脏器感染。增加危重病人的护理,注意保温,防止妇生褥疮。 第二节 常见急性中毒的急诊处理一、有机磷酸酯类杀虫剂中毒的急诊处理(一)有机磷酸酯类理化性质及中毒机理有机磷酸酯多为有特殊气味的油状液体,挥发性很强,少数为黄白色固体,易溶于多种有机溶剂,不溶或微溶于水。遇强碱性物质可迅速被分解、破坏,毒性减低或消失。但敌百虫例外,其在碱性溶液中能变成毒性更强的敌敌畏。有机磷酸酯类进入人体后,其磷酸根与胆碱酯酶活性部分紧密结合,形成磷酰化胆碱酯酶,使其丧失水解乙酰胆碱的能力,导致胆碱能神经释放的乙酰胆碱过多积聚,引起胆碱能神经及部分中枢神经功能过度兴奋,继而转入抑制和衰竭,产生中毒症状。 (二)诊断要点病人接触过毒物或吞服过有机磷酸酯类杀虫剂是确定诊断的重要依据之一,如果从患者的胃内容物、呼吸道分泌物,以及皮肤、衣物等,嗅到有机磷酸酯的特殊蒜臭气味,对诊断有帮助。 根据其中毒的程度,临床表现可分为轻、中、重三种情况。 轻者有头痛、头晕、流涎、恶心、呕吐、腹痛、多汗、乏力、肢体麻木、视力模糊等症状。 中度者,除上述症状外,进而出现精神恍惚,言语不利,步态蹒跚,呼吸困难,肌束颤动,中度瞳孔缩小等。 重度者,病情进展迅速,瞳孔极小,对光反应迟钝,严重时血压下降,心率加快,口及呼吸道有大量分泌物,导致呼吸困难,口唇及指端明显紫绀,甚至于呼吸衰竭,病人呈现昏迷、大小便失禁状态。 为肯定临床诊断和协助判断病情轻重,可测定血胆碱酯酶活动。正常人血胆碱酯酶活力为80%~100%,如果血胆碱酯酶活力降为50%~70%,为轻度有机磷酸酯类中毒,血胆碱酯酶活力降为30%~50%为中度中毒,血胆碱酯酶活力降为30%以下,为重度中毒。 (三)急救措施 1.防止毒物继续进入人体将病人移离有毒物的现场后,除敌百虫中毒外,均可用2~5%碳酸氢钠溶液清洗污染的皮肤,用清水或肥皂水也可。如果毒物污染眼睛,可用生理盐水或2%碳酸氢钠溶液冲洗眼部,然后滴1%阿托品1~2滴。经消化道中毒者应用2%碳酸氢钠溶液或清水完全、彻底、干净地及时洗胃,直洗到洗胃液无有机磷酸酯的蒜臭味为止。为清除已被吸收的毒物又从胃肠道粘膜排到胃内,必要时考虑再次洗胃。之后的处理见前述急救原则一节。 2.特效解毒剂的选用 (1)阿托品:可对抗蓄积过多的乙酰胆碱,缓解临床症状。根据轻、中、重三种病情而选用不同的剂量。轻者给予阿托品1~2mg,皮下或肌内注射,每隔1~2h重复用药。中度中毒者予以阿托品2~5mg,静注,每15~20min重复一次。重度者给阿托品5~10mg,每10~15min重复一次,待达到阿托品化以后或症状明显缓解时,可酌情减少药量或延长用药间隔时间。达到阿托品化的临床依据如下为瞳孔散大,但对光反应存在。病人面色逐渐潮红,心率稍增快,但低于140次/min,口及皮肤趋于干燥,肺水肿减轻。病人对刺激有一定的反应。严防上述临床表现转向过分,否则容易阿托品过量或中毒。待治疗达到阿托品化后,经过减量,尚需予以维持治疗,以免出现中毒表现的反覆。 (2)胆碱酯酶复能剂:以解磷定、氯磷定或双复磷较为常用,其能恢复胆碱酯酶的活力,也可解除肌束颤动和抽搐。但中毒时间过长时磷酰化胆碱酯酶已老化,不能再与解磷定类药物形成磷酸化解磷定,也就难以恢复胆酯酶的活力了。因此,应用此类解毒药要早用,剂量也需根据轻、中、重三种不同病情调正,一般用量可予以解磷定0.5~1g,加入葡萄糖液500ml中静脉点滴,中度以上中毒者,首剂还可予以静脉注射0.5g。胆碱酯酶复能剂与阿托品联合应用抢救急性有机磷酸酯类中毒收效可有很大提高。 (3)全身支持与对症治疗:见急性中毒的处理原则。 二、安眠药与抗抑郁剂中毒的急诊处理(一)安眠药中毒安眠药为中枢神经系统抑制剂,服用过量即可导致中枢神经系统抑制的一系列急性中毒的临床表现,甚至于可造成死亡。 1.中毒机理安眠药大致可分为巴比妥类和非巴比妥类。无论哪类安眠药过量均能抑制呼吸中枢及血管运动中枢,导致呼吸衰竭或循环衰竭。特别是氯丙嗪类,还可直接作用于血管,出现全身血管扩张,血压下降,同时也有对抗体内肾上腺素及去甲基肾上腺素的升压作用,因此更加重血压下降。个别病人的造血器官也可受影响,出现白细胞或血小板减少。大多数安眠药对肝脏有损害,甚至可发生肝功能障碍。 2.轻重与服药的种类、剂量、治疗早晚及原来身体健康条件有关。依据其中毒机理可有以下临床表现。 (1)神经系统:轻者头晕、嗜睡,有时意识朦胧,可有躁动不安,共济失调。重症者有不同程度的昏迷。早期病人瞳孔缩小,晚期则瞳孔散大。早期肌张力高,晚期肌张力低,腱反射消失。氯丙嗪还可引起锥体外系功能障碍,表现为震颤麻痹。 (2)呼吸系统:轻者呼吸变慢但很规则,重者呼吸浅弱、慢而不规律,病危者晚期呈潮式呼吸,甚至因呼吸衰竭而死亡。 (3)循环系统:重症安眠药中毒者因血管运动中枢受抑制,可以出现心率加快,四肢冰冷,脉细弱,尿量减少,血压下降等循环衰竭表现。尤其是氯丙嗪类中毒更容易发生血压下降,应予以注意。 (4)其他方面损害:可因肝脏受损而影响肝功能,甚至有肝大、黄疸出现。肾脏受损时可有尿量减少,蛋白尿等。也有的出现血液学改变,如粒细胞减少等。 (5)体液药物测定:为确定安眠药中毒,或判断安眠药的种类,或了解其血药浓度,可考虑做尿或胃内容物的巴比妥酸盐类以及氯丙嗪定性试验或血药浓度的测定。 3.急诊处理 1.立即洗胃:可配成1:5000高锰酸钾溶液或用温水洗,总洗胃液量10000ml左右。 2.予以吸氧:保持呼吸道通畅,呼吸衰竭者应立即行人工呼吸或气管插管,应用简易呼吸器或呼吸机。 (3)静脉输液:保障供给病人能量、维生素及水电解质平衡,并促使毒物的排泄,也可给予利尿剂,加强尿路排泄毒物。 (4)应用碱性药物:利于巴比妥类安眠药由组织释出再由肾脏排泄,可给予4~5%碳酸氢钠100~200ml,静脉点滴。用药前应查肾功能及血液pH、尿pH作为对照。动物试验证明碱化尿液可使巴比妥类药物排出量增加10倍。 (5)应用中枢神经系统兴奋剂:对安眠药过量引起意识障碍、反射减弱或消失、呼吸受抑制的病人,可根据病情轻重选用以下药物并注意掌握好剂量。①美解眠:50~100mg加入葡萄糖液500ml静脉点滴,根据病人的反应决定继用药与否及维持剂量。本药比较安全、平稳。②可拉明、洛贝林:多用于呼吸中枢衰竭病例,可静脉点滴也可静脉壶入。③印防已毒素:3mg每隔5~15min静脉壶入,至面部肌肉细微颤动、解膜反射恢复时应及时减少剂量、延长间隔时间或逐渐停药。④士的宁:1mg静脉壶入,每隔15min静脉壶入,观察反应同印防已毒素。为减少每种药物的毒副作用,提高疗效,可采用印防已毒素及士的宁交替使用治疗巴比妥类安眠药中毒较单一用药好。但因该两种药副作用大,剂量难掌握,临床已少用。 (6)血压下降者:应及时纠正,可用升压药物。 (7)昏迷或抽搐者:可用脱水剂减轻脑水肿。 (8)出现黄疸或药物过敏性皮疹时:可酌情予以保肝或皮质激素治疗。 (9)重危巴比妥类中毒者:可考虑人工肾透析方法。本法比利尿及腹膜透析方法排泄巴比妥类药物更为理想。无人工肾透析条件者腹膜透析则是救治重症巴比妥类中毒者重要措施之一。 (10)血流灌注疗法:将患者血通过含有活性炭或树脂的滤毒罐,将毒物吸收后输回体内。因正常血液成分也能在治疗中被吸附排出,故治疗中须予以监测与补充。 (二)抗抑郁剂中毒抗抑郁剂多用于治疗情绪抑郁或不能自制的病人。目前本剂有两类:一是三环或四环抗抑郁剂,另一是单胺氧化酶抑制剂。 1.三环或四环抗抑郁剂临床采用三环抗抑郁剂治疗精神抑郁症较为广泛,其毒性反应主要来自其基本化合物:三级胺(如丙咪嗪、多滤平)及其代谢产物-二级胺(如去甲替林、去甲丙咪嗪、普罗替林等)。四环抗抑郁剂麦普替林与三环抗抑郁剂性质类同。 中毒征象可有皮肤发干、潮红、体温升高、意识障碍、手足搐动、肌肉阵挛、瞳孔扩大、Babinski征阳性等中枢神经系统表现,也可有心电图QRS增宽、室性早搏,或室性心动过速、房室或室内传导阻滞,甚至心室纤颤等心律紊乱,导致低血压或肺水肿等心血管系统中毒表现。 急诊治疗首先给5%碳酸氢钠20~40ml静脉注射或250ml静脉点滴,在血气分析监测下保持血pH7.5左右。关于吸氧、洗胃、导泻等措施同前述。对于严重的三环抗抑郁剂中毒者可采用毒扁豆碱2mg,缓慢静脉注射,必要时可酌情重复。但本药用量过大或过速时可引起癫痫或惊厥,因此需慎重使用。 2.单胺氧化酶抑制剂仅用于三环抗抑郁剂治疗情绪不正常的病人效果不佳者,其毒性反应有激动、幻觉、反射亢进、高热和惊厥。 急诊治疗应尽早排出药物,维持体温、血压及呼吸的稳定,慎用拟交感能胺类制剂或巴比妥类药物,保护心脑及肝脏,防止迟发的中毒反应对内脏的损害。 三、有害气体中毒的急诊处理(一)一氧化碳中毒的急诊处理 1.中毒机理一氧化碳经呼吸道被吸收入血后,能与红细胞的血红蛋白结合成稳定的碳氧血红蛋白,影响了氧与血红蛋白的结合及正常解离,特别是一氧化碳与血红蛋白的亲和力比氧与血红蛋白的亲和力强200~300倍,而碳氧血红蛋白的解离比氧合血红蛋白的解离缓慢约数千倍。因此,一氧化碳以极大的优势与氧争夺血红蛋白,结合成为不易分离的碳氧血红蛋白,严重地影响了红细胞的血红蛋白结合氧并随血液循环起到输送氧的作用,使机体、器官、组织发生急性缺氧。此外,高浓度的一氧化碳还能与细胞色素氧化酶的铁结合,使组织细胞的呼吸过程受到抑制,也影响了组织细胞对氧的利用。如此严重的缺氧,导致各组织器官功能障碍,尤其是中枢神经系统更为敏感。 2.临床诊断发生一氧化碳中毒者多有在生产岗位接触一氧化碳而又防护不善的情况,或生活中使用煤气或火炉取暖,排烟通风不良或管道漏气的情况,以上与毒气的接触史有助于一氧化碳中毒的判断。中毒轻者头晕、头痛、恶心、呕吐、心慌、无力、烦躁或意识模糊。重者神志不清,甚至血压下降。危重者呈深昏迷,呼吸短浅,四肢冰凉,脉搏细数,二便失禁,生理腱反射消失,甚至并发脑水肿、肺水肿。为进一步确诊,可作碳氧血红蛋白定性,呈阳性结果。 3.急诊治疗 ①把病人置于空气新鲜之处,立即吸氧,危重病人应予高压氧仓治疗。②静脉输液,并点滴维生素C、能量合剂,以改善机体的代谢过程及促进脑或其他脏器细胞功能的恢复。③深昏迷者可给予苏醒剂,如氯酯醒250mg加入葡萄糖液中静脉点滴或回苏灵8mg肌注或静注。④防止和治疗脑水肿、肺水肿。选用抗生素预防和控制继发感染,注意水、电解质及酸碱平衡,出现心律紊乱或血压下降时要及时予以纠正。⑤危重病例可考虑予以换血或输入新鲜血。 (二)硫化氢中毒的急诊处理硫化氢是无色、蛋臭、有毒气体。某些工业生产中产生的废气可含硫化氢,比如制革、橡胶或人造纤维等专业,在含硫橡胶加热或鞣革或人造纤维进行硫酸处理过程中容易产生硫化氢。有的开采业如含硫石油或矿石开采时,硫化氢在空气中的浓度也易升高。特别是含硫有机化合物腐败时不仅能产生氨、二氧化碳、二硫化碳等,也能放出硫化氢,比如粪坑、下水管道、腌菜池等有机物发腐后产生有毒的硫化氢。因此,在上述条件下工作的人员应注意劳动保护。 1.中毒机理硫化氢进入人体血液循环内能与细胞色素氧化酶的三价铁结合,影响细胞的氧化过程,造成组织缺氧,尤其是中枢神经系统更为敏感。小剂量硫化氢中毒时可抑制中枢,中等毒量时中枢神经系统过度兴奋,极量中毒时神经中枢麻痹,特别是呼吸中枢麻痹可造成窒息死亡。人体呼吸道和眼睛接触硫化氢时,在呼吸道粘膜和眼结膜、角膜处产生硫化钠,刺激呼吸道或角膜发生炎性反应。 2.临床表现低浓度硫化氢中毒时病人意识尚清楚,诉头痛,眼睛流泪有刺痛感,鼻咽发痒,气憋咳嗽,也有恶心、呕吐等胃肠道反应。浓度较高的硫化氢中毒时病人心悸、躁动、呼吸困难、口唇发绀,甚至出现肺水肿,血压下降。病人烦躁严重者可有谵妄或抽搐,意识丧失者呈昏迷状态。高浓度的硫化氢中毒者可在现场立即死亡,因为病人呼吸中枢麻痹,故病死率极高。经抢救存活者,少数病人遗留植物神经功能紊乱或前庭功能障碍,也有的病人留有锥体外系征。 3.急诊处理 ①立即将病人移离有毒气之现场。②吸氧,气道水肿狭窄者给予氨茶碱,必要时给氢化可地松静脉点滴,有呼吸衰竭者予以呼吸兴奋剂。③给予亚硝酸异戊酯吸入,但休克状态的病人不用。或者给10%硫代硫酸钠20~40ml,静脉注射。或者给1%美蓝,按1~2ml(kg·min)用药,可稀释后静注或加入葡萄糖液中静脉点滴。以上药物选择其中1~2种即可,这三种药均能促使机体高价铁之形成,以利夺取硫离子,可以保护细胞色素氧化酶的三价铁不被硫离子结合,保存细胞色素氧化酶的活力。④给予细胞色素C、三磷酸腺苷、辅酶A能量合剂,保护细胞的生理代谢过程。⑤纠正肺水肿或脑水肿。⑥纠正休克。⑦给予抗生素预防或控制感染。⑧静脉点滴葡萄糖液,注意水、电解质平衡,静脉点滴维生素C可促进酶的活性。⑨有角膜炎性反应者可用2%碳酸氢钠冲洗。 四、某些杀鼠药中毒的急诊处理(一)敌鼠钠盐中毒 1.中毒机理敌鼠钠盐系低毒抗凝血杀鼠剂,可溶于热水与酒精。进入人体后可干扰肝脏利用维生素K,影响Ⅱ、Ⅴ、Ⅶ、凝血致活酶复合物的形成,使凝血时间及凝血酶原时间延长,引起皮肤或内脏出血。 2. 3.急诊处理立即催吐或洗胃,尽力排出毒物。轻者给予维生素K110mg,肌注或静脉壶入,每日2~3次,待病情好转时改为口服维生素K4。也可给维生素C3~4g,静脉点滴,以减轻出血。重症者应输新鲜血浆或全血,及时补充凝血因子。有条件单位可给输凝血酶复合物,控制出血效果较好。必要时加用氢化可地松100~300mg静点,也能减轻出血。 (二)磷化锌中毒 1.中毒机理磷化锌杀鼠剂进入胃肠道,遇到胃酸可产生磷化氢与氯化锌,能腐蚀胃肠道粘膜发生炎性发应,可造成粘膜充血、溃疡或出血。以上物质也能入血,损伤中枢神经系统、心血管及肝、肾等重要脏器。 2.临床表现可有恶心、呕吐、胃烧灼、腹痛、腹泻或合并消化道出血。有的病人可有心悸、气短,或心电图示心肌损害。神经系统可有全身麻木、头晕,重症者还有意识模糊、昏迷或抽搐,有的病人出现肝大、黄疸,也有的病人出现血尿、蛋白尿、管型尿等。 3.急诊处理 及早用1:5000高锰酸钾溶液洗胃,可使磷化锌变为磷酸盐。饮食以清淡流质、半流质或软食为宜,但禁食含脂类,因磷化锌能溶于脂类,不利于毒物的清除。为了促进毒物的排泄可用泻药,但不能用硫酸镁,因其与磷化锌可生成卤碱类有毒物质。可服用液体石蜡30ml,不仅能溶解磷化物而且不被胃肠道吸收。除上述处理以外需配合全身支持治疗。 (三)安妥中毒 1.中毒机理安妥杀鼠药进入人体后可以分布于身体各个脏器,损伤其毛细血管及内脏细胞发生变性与坏死,也能抑制机体的正常代谢功能。 2.临床表现病人可有恶心、呕吐、口渴、胃胀伴有灼热,头晕嗜睡或躁动、惊厥或昏迷。也可出现休克、肺水肿。少数有肝大、黄疸、血尿或蛋白尿。 3.急诊处理 及时用1:5000高锰酸钾溶液洗胃,忌用碱性溶液,因安妥在碱性溶液中可大量溶解,增强毒物吸收,不利毒物的排泄。特别是应避免油类食物,因脂类也能加速毒物的吸收,但可用硫酸镁导泻,尽量排出毒物。此外,也可用5%硫代硫酸钠5~10ml静脉注射用以解毒。呼吸困难者应予吸氧,注意防止或纠正肺水肿。 五、某些食物中毒的急诊处理(一)腌制食品及亚硝酸钠急性中毒 1.中毒机理许多蔬菜,如菠菜、小萝卜、青菜、小白菜等,还有可供食用的野菜如灰菜、荠菜等都含有较多的硝酸盐和亚硝酸盐类物质,特别是陈腐或者熟后剩余的上述蔬菜,或者是新腌泡制的蔬菜及碱菜,于腌制1周左右时含亚硝酸盐最高。如果人们用含亚硝酸盐或硝酸盐的苦井水腌泡蔬菜或饮用,将会摄入过多的硝酸盐或亚硝酸盐类引起中毒,尤其是误将亚硝酸盐作为食用盐将会发生急性中毒。 某些肉食加工厂或家庭腌制咸肉或卤制熟食时,为使肉色美观,加入较多的硝酸盐。如果人们过食上述蔬菜保存或腌泡不当的食品,或卤制不合格的肉类,甚至误食亚硝酸盐的量达到0.2~0.5g时即可出现中毒的表现。 人们食入的硝酸盐在肠道内硝酸盐酶原菌的作用下,能还原为亚硝酸盐,同苦井水中的亚硝酸钠盐或建筑部门使用的工业用盐亚硝酸钠是同样具有毒性作用。其被吸收入血后,能将正常的血红蛋白氧化成高铁血红蛋白,造成高铁血红蛋白血症。因为高铁血红蛋白不能与氧结合,故红细胞失去了运输氧的能力,导致机体各组织、器官缺氧。如果血液内高铁血红蛋白的含量超过血红蛋白总量的1.7%即可出现皮肤、粘膜青紫发绀。 2.临床表现 亚硝酸盐类中毒后,如果有20%的血红蛋白变成高铁血红蛋白中毒者可出现明显缺氧的表现,不仅口唇、面部、指趾端呈紫绀状,病人还可有头晕、头痛、精神萎靡、嗜睡、反应迟钝,重症者可有意识丧失。有的中毒者恶心、呕吐、腹泻。由于亚硝酸盐还能松弛小血管的平滑肌,故重症病人的血管扩张导致血压下降,心率增快。严重缺氧持续时间较长者也能出现呼吸衰竭,危及病人的生命。 3.急诊处理 ①一旦确定有亚硝酸或硝酸盐类食物中毒时应立即催吐,或用1:5000高锰酸钾溶液或温水洗胃。洗胃后给50%硫酸镁40~50ml导泻,尽量排出毒物。②紫绀比较明显者给予吸氧,出现呼吸衰竭者除人工呼吸或使用呼吸机外,可用呼吸兴奋剂,纠正呼吸衰竭。③静脉输入葡萄糖与维生素C,因为葡萄糖在氧化过程中通过脱氧酶及辅酶的作用,促使高铁血红蛋白还原为血红蛋白。维生素C也能直接促进高铁血红蛋白还原为血红蛋白,以利红细胞恢复运送氧的功能。④化学性紫绀明显者,可给1%美蓝1~2mg/kg体重,用葡萄糖稀释后静脉注射或静脉点滴。⑤病情严重者可考虑输新鲜血或换血疗法。⑥有血压下降,四肢湿冷休克表现者应及时予以纠正。 (二)毒蕈中毒 1.中毒机理毒蕈内含有毒蕈碱、毒肽、毒蕈溶血素等毒性物质,只有部分毒蕈经高热烹调法能够达到解毒,但大多数毒蕈用此法难以去掉其毒性。上述有毒物质不仅能引起胃肠道反应,还能损伤内脏,有的还会破坏红细胞发生溶血反应。 2.临床表现人食入毒蕈后,多在数小时或十几个小时发病。量常见的是胃肠道症状,病人恶心、呕吐、腹痛、腹泻。吐泻严重者呈脱水状态,常有血容量不足,电解质紊乱,甚至血压下降,出现休克,病人心搏加速,呼吸急促。有的病人神经、精神方面症状突出,如躁动不安,精神错乱,肢体麻木,活动障碍甚至抽搐。还有的病人面色苍白,巩膜黄染、尿黄等溶血表现。 3.急诊处理 ①立即刺激病人咽部,引起呕吐反射,尽量吐出胃内残留之毒蕈。必要时洗胃、导泻。②输入葡萄糖,保障病人的入量及所需热量,补充丢失的钾、钠电解质。③巯基药物解毒,二巯基丁二钠0.5~1g稀释后静注,每6h重复1次,症状改善后减量。或用5%二巯基丙磺酸钠5ml,肌注,每6h重复1次,症状改善后减量。巯基药对毒伞肽类毒素有解毒作用,保护巯基酶的活性。④阿托品可解痉止痛,对腹痛症状明显者可减轻症状。⑤肾上腺皮质激素对毒蕈溶血素引起的溶血性贫血疗效较好。⑥有肝脏损害、肝功能异常者需予以保肝药,并追查肝功能恢复情况。 (三)发芽土豆中毒 1.中毒机理发芽或青绿色土豆含龙葵素较高,特别是土豆芽、芽胚、芽孔周围,或土豆皮内呈青绿色部位,龙葵素含量更高。过高含量的龙葵素对人体有害,不仅有胃肠道反应,也可出现化学性紫绀,还能抑制呼吸中枢。 2.临床表现过食发芽或青绿色不熟的土豆,几十分钟或数小时即可出现口咽部灼热,发痒,伴恶心、呕吐或腹痛、腹泻,严重者可以脱水,导致血压下降及电解质紊乱。部分病人有口唇紫绀、呼吸困难。重危病人有神经系统表现,可瞳孔散大,肢体抽搐,甚至呼吸中枢麻痹。 3.急诊处理 ①对急性中毒者首先催吐,必要时用2%碳酸氢钠或1:5000高锰酸钾溶液或浓茶水洗胃。然后给病人喝适量食醋,加速龙葵素的分解,最后用50%硫酸镁40~50ml导泻,排出毒物。②静脉输注葡萄糖,不仅补充丢失的体液,也可能促进毒物排泄。输液中同时注意电解质平衡。③有化学性紫绀者应予吸氧,酌情静脉输注美蓝和维生素C。 (四)棉子中毒 1.中毒机理棉子含棉酚类,尤其是游离棉酚系血液毒和细胞原浆毒类酚毒甙,可以损人体的神经、血管和内脏,发生毒性反应。 2.临床表现人若长期或大量食用棉子、粗制的棉子油或榨油后的棉子饼发生中毒时出现纳食不佳、恶心、呕吐、腹胀便秘、腹痛便血等胃肠道症状,还可以有头晕、嗜睡、口渴、多尿,由于排尿量显著增加,中毒者丢失大量电解质,血钾、钠、钙的水平低于生理正常值,病人不仅四肢麻木无力,甚至呈软瘫状态。如果未能及时予以纠正,则容易发生呼吸肌麻痹或心脏骤停。在炎热夏季,棉子中毒者还可以出现高热、面部肿胀、皮肤潮红、搔痒症状。久食棉子油者,女性有闭经现象,男性产生精子受到阻抑,甚至发生不育或绝育。 3.急诊处理 ①及早催吐,必要时洗胃和导泻。②测定血钾、钠、钙的浓度,并根据血电解质稳定与否决定是否心电监护,有电解质紊乱者,尤其是低血钾更应及时纠正。③夏季棉子中毒者出现高热时给予温水擦浴或药物降温,皮肤红肿搔痒者适当给予抗过敏药如扑尔敏、赛庚啶等。④男女病人出现生殖系统功能变化时,可由泌尿科、妇科诊疗,也可配合中医、中药调理。 第十一篇 创伤与外科急诊第69章 颅脑创伤第一节 概论无论任何原因致使颅脑受到外伤,均称作颅脑创伤。它可以造成头部软组织损伤、颅骨变形、颅骨骨折,进而造成脑膜、脑血管、脑组织以及颅神经等损伤。有时合并颈椎、颈髓、耳等有关器官的损伤。 因颅脑创伤造成颅内出血或严重脑挫裂伤等,可迅速招致脑水肿、脑血肿、颅内压增高和继发脑疝,这些都将造成严重的后果或致死。所以对颅脑创伤的防治、抢救工作,应引起高度重视。尤其随着城市人口的增加,交通高速化,房屋建造高层化等等,都会使颅脑创伤的发生率大幅度增加,损伤的程度和性质也越趋于严重和复杂。总结协和医院神经外科1963年到1987年25年间,收治各种急性颅脑创伤806例的资料(图69-1~5),与国内外大宗资料相似,颅脑创伤病人的发生率,有逐年增加的趋势,其致伤者和死亡者,均以20~40岁的青壮年最多,以交通事故(42.3%)及高空作业的附落伤(29.7%)为主要的原因。
图69-1 协和医院806例颅脑外伤的逐年分布
图69-2 协和医院806例颅脑外伤的年龄分布
图69-3 协和医院806例颅脑外伤的原因分布
图69-4 协和医院806例颅脑外伤死亡原因
图69-5 死亡与伤后时间关系 第二节 发病机理早期对颅脑创的临床表现和病情发展机理的理解,是以外伤的局部机械作用的因素为基础的,提出了脑脊液冲击的理论和脑脊液循环障碍等液体力学改变的理论。随着对颅脑创伤病人的治疗和观察,发现病人多有脑缺氧的现象,继之出现脑水肿、脑肿胀等一系列症状,又提出了物理化学变化的理论。近年来,一些学者在临床工作和实验工作中,证明颅脑创伤的急性期或于危笃状态时,周围血流速度明显降低,脑血流有明显障碍,继之出现脑血管痉挛、脑水肿,故又提出了血液动力学理论和血管运动的理论。更有人注意到重症颅脑创伤病人,在出现意识、体温、呼吸、血压等明显改变的同时,心、肺、胃肠、泌尿系统等常发生严重并发症,认为这些变化是垂体下丘脑的功能紊乱,惹起神经体液营养障碍的结果,故主张努力改善植物神经的功能,以降低颅脑创伤的病死率和提高其治愈率。 综上所述,颅脑创伤的病理生理的变化是多方面的,复杂的,它的机理当前尚不能用某一种理论作出全面的解释,而只能彼此相互补充,这也正是严重颅脑创的治疗至今仍不能取得更加满意效果的主要原因。 第三节 分类结合临床实际及其病理变化特征的颅脑创伤分类,对其治疗和预后判定有着重要意义。1774年Petit对颅脑创伤提出了脑震荡、脑挫伤和脑受压三个基本类型。随着资料的积累和在实践中对颅脑创伤病理生理认识的不断提高,尤其在CT和电子显微镜的应用以来,这一分类对指导临床治疗和实验研究工作,都有一定的不足。故各国学者,多年来一直在试图结合临床表现和病理的统一,提出更加完善的分类方法,以指导抢救治疗工作。1960年我国神经外科专家们,订出了我国对急性颅脑创伤的分类,近20年来结合Petit的分类,已在我国各地广泛地使用。现将这种分类方法具体陈述如下。 (一)轻型 单纯的脑震荡,一般无颅骨骨折。 (1)昏迷时间在半小时之内; (2)只有轻度头痛、头晕等自觉症状; (3)神经系统及腰椎穿刺检查均正常。 (二)中型轻度脑挫伤,有或无局限性颅骨骨折,蛛网膜下腔有出血现象,无脑压迫症状。 (1)昏迷时间不超过12h; (2)有轻度神经系统阳性征; (3)体温、脉搏、呼吸、血压有轻度改变。 (三)重型 广泛颅骨骨折,严重脑挫裂伤。 (1)深昏迷或昏迷在12h以上,或清醒后有再昏迷; (2)有明显的神经系统体征,如偏瘫、沟回疝综合征、去脑强直; (3)有明显体温、脉搏、血压改变。 以上分类用于颅脑开放性创伤时,尚须在诊断上注明有开放性创伤。 第四节 一般临床表现一、意识变化 意识是人对自身和外界事物的认识,与网状结构的生理功能有密切关系。颅脑创伤造成网状结构功能障碍时,将出现意识障碍。意识障碍的程度,常用来判断颅脑创伤轻重的标志。意识障碍的分类各家不完全一致,多认为由轻到重作如下描述:无欲状(apathy)、嗜睡(somnolence)、朦胧(confusion)、昏睡(sopor)、半昏迷(semicoma)、昏迷(coma)等。一般在临床上具有实际意义者只有朦胧、半昏迷和昏迷三个主要阶段。 昏迷表示对所有强烈的刺激均无反应,睫毛反射、腹壁反射消失,瞳孔呈缩小或散大状态,对光反应消失。当瞳孔散大时,常表示为晚期症状。 半昏迷表示对疼痛刺激四肢稍有活动,或出现逃避反射,通常瞳孔缩小,有极微弱的对光反应,腱反射存在。 意识朦胧表示对各种刺激均有反应,能回答问题,但有时不切题。 健忘(amnesia)是意识障碍的又一种表现。颅脑创伤后,对致伤前某些事物的遗忘称为逆行性健忘(retrograde amnesia),对伤后事物的遗忘则称为外伤后健忘症(post-traumaticamnesia)。这些健忘症状持续的时间越长,说明大脑损伤的范围越广泛,程度越严重。 二、瞳孔变化 颅脑创伤发生意识障碍时,观察瞳孔的形态、大小、反应有无伴随的神经症状,是了解和判断病情程度和变化和主要方法。正常人瞳孔呈圆形,双侧等大,直径在2.5~4.5mm之间,虽有个体差异,如女性、近视和成人稍大些。但无论双侧或单侧,瞳孔直径大于6.0mm或小于2.0mm者均为病态。如一侧瞳孔直径大于4.0mm,并有该侧对光反应障碍,而无眼部直接外伤者,则表示该侧动眼神经麻痹,可为颅内血肿诊断的有力参考。但应注意,伴有颈椎损伤时,应排除颈髓损伤刺激交感神经惹起的痉挛性瞳孔散大的可能,后者一般并不多见。 颅脑创伤伴有桥脑或脑底出血时,可出现副交感神经瞳孔收缩中枢的刺激,表现为瞳孔缩小,可至2.0mm以下,应加以注意。 三、呼吸变化 重症颅脑创伤出现轻微意识障碍时,其呼吸变化常表现为过度换气后出现暂短的无呼吸状态,深呼吸4-5次,暂停10余s,反覆如此。如有舌根下沉,颅底出血,呼吸道分泌物增多等引起呼吸道狭窄或梗阻,或合并肺部损伤时,呼吸多表现为喘鸣、呼吸频速等呼吸困难症状。高位脊髓损伤,可招致肋间肌、膈肌运动麻痹,则呼吸运动非常微弱。严重脑挫裂伤发生颅内血肿和出现脑水肿时,则颅内压明显增高,这时呼吸表现深而且慢,每分钟可只有10次左右。颅内压增高进一步发展,出现小脑幕疝时,则表现为过度呼吸与无呼吸规律地交替出现,即所谓潮式呼吸(Cheyne-Stoke’s respiration),这表示大脑半球深部损伤,有向脑干发展的趋势。如损伤已波及到脑干上部(中脑),则出现中枢性过深呼吸,每分钟可达40~70次的持续性呼吸。损伤涉及到延髓呼吸中枢时,则失去其规律性,成为呼吸失调,呼吸将很快停止,陷入死亡。 四、血压、脉搏变化 颅脑创伤对血压及脉搏常有一短时间内变动,血压呈一过性升高,脉搏有时增加或减少。但很快血压便下降,当血压下降到可引起脑外脏器的贫血时,将会招致泌尿系、胃肠道的出血。但这时心跳常维持正常节律。如血压逐渐恢复正常,则表示病情已逐渐平稳或缓解。因血压下降致使脑供氧不足,发展为脑水肿、脑肿胀、颅内压增高时,又将反射地出现血压上升、压差增加、脉搏数减少,即所谓压迫脉。出现压迫脉时病人的意识障碍也逐渐加深,并出现瞳孔大小不同,偏侧肢体运动障碍等,这时首先应考虑有颅内血肿的可能。 反之,如颅脑创伤后,即出现明显的血压下降,而且对症治疗无效,则首先注意有无内脏损伤,尤其实质性脏器的损伤或四肢、骨盆等骨折大出血性休克,这时脉搏多频速。 五、体温变化 一般颅脑创伤体温多无大变化。如脑干、下丘脑等受到损伤时,尤其儿童患者,则由于体温调节功能失调,常立即出现持续性高热,可达40℃以上,同时伴有意识障碍,一般所谓的脑性高烧,预后多不佳。伤后稍经过一段时间后再出现体温升高时,应考虑为出血、脱水或组织挫伤等出现的吸收热。如伤后3~5天体温仍高,则要注意有无肺部合并症或其他感染等。 六、呕吐 以小儿颅脑创伤后1-2h之内,由于迷走神经刺激而出现呕吐者居多(胃内容物),常为一过性反应。如呕吐频繁,持续时间较长,并伴有头痛时,应考虑有蛛网膜下腔出血、颅内血肿或颅内压增高的可能。 七、癫痫发作 小儿颅脑损伤后,一般多在24h之内出现全身性抽搐,继之逐渐趋于稳定和缓解。如抽搐时间较长,意识障碍逐渐加深,则预后多不佳。外伤后出现局限性癫痫者,常标志脑局部损伤,一般少见。伤后数日始出现癫痫者,多考虑为颅内血肿、脓肿或颅内感染等。 八、局灶症状 脑挫裂伤后,常出现肢体乏力、单瘫、偏瘫或运动性失语等大脑半球局部功能障碍。如出现共济失调、去大脑强直等症状,多说明损伤位于中脑或小脑。下丘脑损伤多表现为尿崩症,中枢性高烧,血压的异常变动等。视力障碍、视野缺损、听力障碍等常表示为脑神经的局部损伤。用这些局灶症状和一般症状相结合,来分析颅脑创伤的程度和范围,判断病情变化和预后是十分重要的。 第五节 检查及诊断为了明确地判断伤情,迅速有效地确定处理方针,必须首先查明所受外力的种类,外力作用的部位和方向,受伤者在受到外力打击时所处的状态,是加速、减速抑或是挤压伤等。这对分析伤情的轻重和所能涉及的范围等有很大关系。 检查急性开放性颅脑创伤伴有大出血的病人时,应首先检查伤口,控制住出血。对闭合性颅脑创伤,应首先检查病人的意识状态,根据意识情况来初步判断外伤的程度。病人如有意识障碍,则必须及时详细地检查瞳孔、血压、脉搏、呼吸、体温等生命体征的变化,进行伤情的分析,以便及时准确地进行抢救。 一、一般检查及神经系统检查 在病人情况允许的条件下首先视诊、了解外伤的全面情况:全身何处有伤,有无肢体变形、骨折、胸、腹部的呼吸运动及四肢的自动运动和被动运动等。如病人在伤后6h以上仍表现为低体温、瞳孔散大、徐脉及血压低下等,则应考虑有无胸、腹部脏器或四肢等损伤出血,造成继发性休克问题。如排除了上述的可能,则应进一步作神经系统检查:了解病人有无意识障碍和意识变化的情况,然后检查双侧瞳孔是否对称,对光反应如何,眼球位置和运动如何,眼底有无变化。继对血压、脉搏、呼吸和体温等作出确切的记录。最后进行四肢肌力、肌张力和反射的检查。对有意识障碍的病人,要观察面部、躯干及四肢等对疼痛刺激的反应,以判断有无中枢性感觉运动的障碍。颅脑创伤检查中,具有非常重要的问题是“偏侧症状”,即瞳孔左右不同,肌张力、腱反射左右不对称,肢体的感觉、运动的一侧障碍,这些常常提示颅内某些部位有血肿或脑实质性损伤的可能,应进一步密切观察或及时作特殊检查。 对头颅的检查也非常必要。头发较长的病人应剃去头发,细致地了解有无伤口,创伤的性状,有无帽状腱膜下血肿。头皮肿胀的部位常是骨折的区域。有时头颅触诊可得到凹陷或粉碎骨折的情况,但也有时将软组织的水肿肿胀误认为颅骨的凹陷骨折,值得注意。骨折的部位常可作为推测有无颅内血肿的参考。 对于某些局部损伤,如眼窝周围、鼻部等直接外伤,可出现视力障碍、鼻出血等,应与颅脑创伤的症状作出明确区别,以便得到准确的治疗。 二、X线检查 除病情危急或脑受压症状明显,需要立即手术抢救外,一般均应作头颅X线平片摄象,前后位,后前位,左及右侧位。如枕部受伤时应照Towne位相,以观察有无骨折及骨折线所通过的部位,以协助诊断。病人如有特殊症状,如耳出血、视力障碍等,还应照Schuller位及视神经孔相,以明确有无颞骨骨折和视神经损伤等情况。对疑有脊柱、四肢等骨折者,尚应作脊椎和四肢X线摄片,供诊断和治疗参考。 三、电子计算机体层(CT)检查 可以发现颅内小血肿和轻度的脑挫裂伤,并可了解其具体部位、形态、大小、范围和所影响周围组织的情况。但伤后1-6h以内的早期,CT扫描常不能发现变化,或显示不明显。 四、A型超声波探测 颅脑创伤病人的神经系统症状和X线检查无明显发现者,可作脑A超声波探测。尤其对病人有无颅内血肿尚需作密切观察时,可定时作CT或脑A型超声探测,以观察其动态变化,对防止漏诊或误诊有一定意义。 五、脑血管造影 脑血管造影不作为颅脑创伤检查的常规,只有当病人处于昏迷状态,神经系统检查疑有“偏侧症状”,头颅平片显示有骨折线经过硬脑膜血管或静脉窦时,又无脑CT扫描等特殊检查条件者,应积极地进行脑血管造影检查,以排除颅内血肿。 神经系统检查虽无明显血肿的体征,但意识障碍长时间不见恢复,且有逐渐加深的趋向,也应作CT脑扫描或脑血管造影等进一步检查,以排除颅内血肿。必须注意,不能只以临床上的典型症状和典型病程为诊断依据,要想到不典型者是经常的。尤其值得警惕的是,当外伤后,意识障碍逐渐加深,不可先考虑到脑水肿,而应先排除颅内血肿之后再按脑水肿治疗,这样方不至因误诊而失去抢救的时机。 六、脑同位素扫描和脑电图检查 对亚急性和慢性颅内血肿诊断颇有帮助,但对急性颅脑创伤,尤其对意识障碍病人难于实行。 七、腰椎穿刺 专家们对腰椎穿刺的意见尚不一致,有人认为有诊断价值,有人则持否定态度。我们认为腰椎穿刺,只能了解到蛛网膜下腔有无出血,并不能提供具体诊断和治疗意见,且在急性颅脑创伤并发脑水肿时有了现脑疝的危险,故不必过分强调腰椎穿刺。如急性期平稳后,仍有头痛、头晕或发热时,可行腰椎穿刺,以了解蛛网膜下腔出血的恢复情况和脑脊液压力的变化情况(有时颅脑创伤后出现低颅压综合征),为进一步治疗提供有价值的参考。 第六节 一般治疗一般治疗也可称为全身治疗,其目的是要及时治疗由于外伤引起的全身脏器的功能障碍,防止由于全身因素引起脑障碍的加重。即早期将原发性损伤限制在最小范围内和积极防止发生继发性损伤。这对颅脑创伤的预后有密切关系。这种处理必须争分夺秒地进行。首先是维护呼吸及循环系统的正常功能,如出现呼吸障碍,则动脉血中氧分压(PaO2)下降,呈脑低氧,同时动脉内二氧化碳分压(PaCO2)上升,促使脑血管扩张,脑血流量增加,造成颅内压力(ICP)上升。如合并其他脏器损伤出血或休克时,则可造成体血压下降,引起脑灌流压下降,出现脑缺血、缺氧,导致脑酸中毒,继而发生脑血管运动麻痹及脑毛细血管通透性增加,出现脑水肿、肿胀,进一步促使颅内压增高加重,病情恶化。为了防子和打破这一恶性循环,所以在处理颅脑创伤的一开始,就必须充分重视,保持呼吸道的通畅和氧的正常交换,使PaO2在20.0kPa(150mmHg)以上,PaO2在3.33-4.0kPa(25-30mmHg)为宜。与此同时,又必须维持静脉补液、输血的通路,以便补给水、电解质、营养以及药物治疗的需要。 一、循环障碍的处理 颅脑创伤和其他外伤一样,也可以出现外伤休克(原发性休克)。但一般症状较轻,暂时安静卧床即可恢复。如出现两次性休克(继发性休克)则应特别注意,要密切检查有无头部、胸腹部、四肢等大量出血引起的出血性休克,应迅速查明原因及时处理。对有休克表现的病人,首先保持安静卧床、不作更多的搬动和检查,积极给以输液、输血、给氧和适当地注射升压药。休克状态纠正后,对输液量和浓度应加注意,勿因输液不当造成严重的脑水肿。一般要求脑灌流压(体血压-ICP)保持在下限8.0kPa(60mmHg),上限14.7kPa(110mmHg)为宜。 二、呼吸障碍的处理 严重的颅脑创伤常出现呼吸功能障碍,一般多来自以下两个方面。①来自大脑、脑干、高位脊髓等损伤出现的中枢神经和周围神经障碍。②来自呼吸道阻塞或其附属器官如胸壁、横膈膜、肋间肌和肺等损伤所致。对这些呼吸障碍的病人,除根据其具体原因作特殊处理外,一般应首先将病人置于昏迷体位:面部向下,半侧横卧,给氧及呼吸兴奋剂,吸引出呼吸道分泌物。对小儿或老年人,可作气管插管,对成人应作气管切开,以确保呼吸道通畅。 三、开放性损伤的处理 (一)仅有头皮损伤在伤口周围一定范围内剃去毛发,用肥皂水、双氧水、清水等冲洗伤口,除去伤口内及其周边的一切异物,彻底止血,创缘清理后,在无菌情况下一期缝合,术后给以抗感染治疗。 (二)开放性损伤伴有单纯性颅骨骨折与一般头皮开放性损伤处理相同。 (三)开放性严重凹陷或粉碎骨折除进行上述清创处理外,应将粉碎的骨片摘除,然后一期缝合伤口,半年后再作颅骨成形。 (四)颅骨及脑组织复合伤对复杂型颅骨骨折伴有硬脑膜及脑组织损伤、异物或骨折片刺入脑内或脑组织脱出时,除彻底清创,清除骨折片、异物及坏死脑组织外,应争取硬脑膜一次缝合。如有缺损则用颞肌膜或大腿肌膜修补,伤口一期缝合,术后抗感染治疗。 四、保守疗法 (一)抗脑水肿疗法 当前最普遍应用的药物为20%甘露醇,在脑损伤的急性期常在以下情况使用:①血肿诊断已明确,在开颅手术前为减轻脑受压,可在手术开始同时使用;②当颅内血肿诊断尚未明确,有颅内压增高症状时,可在密切观察下使用。如有颅内血肿,可因脱水疗法,症状一时有所缓解,但很快血肿体积增大,症状迅速恶化,便应及时手术开颅,清除血肿。如为脑水肿,则症状可以逐渐缓解。故诊断不清而简单地为降低外伤后颅内压增高,而快速点滴某露醇(20%500ml在30min内滴完),急剧降低颅内压,不密切观察病人的病情变化是十分危险的。 (二)输液 颅脑创伤伴有意识障碍者必须输液,一般以5%葡萄糖盐水溶液500ml及10%葡萄糖液1000ml为一昼夜量,静脉点滴。输液量和速度应根据病人的具体情况而加减。输液48-72h后意识仍不恢复,不能进食,并证明无胃肠道出血时,可以应用胃管人工鼻饲。 (三)激素疗法 70年代初期比较普遍地提倡对颅脑创伤使用激素治疗。但经过多年实践证明,激素对颅脑创伤并无直接疗效,可能对血脑屏障防御和修复功能起到一定作用,间接对减轻脑水肿和后遗症等方面,可能有所帮助。所以当前对颅脑损伤使用激素治疗,已不如10年前那样要求强烈了,尤其在重症颅脑创伤病人,合并有胃肠道出血者,对激素的应用更应十分注意。 (四)巴比妥类药物的治疗一般多应用鲁米那。认为巴比妥类药物可抑制神经元代谢,减少氧消耗,消除外伤所造成脑神经细胞破坏生成的过氧化的游离基,后者可使脑血管痉挛,继发脑缺氧和加重脑组织损伤。剂量尚有争议,但一般均认为小剂量只有镇静、镇痛或麻醉作用,大剂量方有对颅脑损伤的治疗效果,故有人主张在严密监护下用量可达到30-100mg/kg体重。 (五)脑营养疗法 辅酶A、ATP、能量合剂等,虽用于神经外科临床已多年,但在实践中尚未见到能促使意识恢复等明显有效的病例。近年来,协和医院曾辅以某些中药治疗,如牛黄、麝香等制剂,对高烧昏迷病人的治疗似有一定帮助。 (六)抗感染疗法对于昏迷病人,为防止肺炎及尿路感染,应及时给以抗感染治疗,尤其对开放性损伤或合并脑脊液漏等,为预防颅内或伤口感染应立即使用广谱抗生素治疗。 第七节 各种类型的急性颅脑创伤的诊断和治疗一、颅骨骨折 头颅受到强烈的外力打击时,易发生骨折。外力打击的方向、形式、强度以及打击面等不同,可出现各种不同类型的颅骨骨折。一般,外力作用于颅骨的着力点部分,颅骨向内凹陷,先形成内板骨折,同时出现向两侧方的分力,则形成骨折线。如力量再大些,则骨折呈凹陷状态。若外力更加大,则形成粉碎骨折。 颅骨骨折从性质上,可分为单纯性骨折及复杂性骨折。从形状上,可分为线状骨折、凹陷骨折、粉碎骨折。成年人的骨缝分离,也可视为骨折的一种。从部位可分为穹窿部骨折及颅底骨折。从有无头皮的断裂损伤,又分为开放和闭合性骨折。某些尖锐物体致伤,又可造成穿通性骨折。 颅骨骨折多发生在着力点和骨板较薄的部位,如颞骨、颅中凹、颅前凹等颅底部,这些部位除骨质脆弱外,尚有较多的神经、血管的孔道,易造成线状骨折。 颅骨骨折与四肢骨折不同,除严重的粉碎骨折,可因颅脑损伤,造成生命危险外,颅骨骨折本身在临床上无特殊重要意义。有人认为颅骨骨折,可以缓冲一部分外界对脑的打击力量,所以不能以有无颅骨骨折来判断颅脑损伤的轻重,而忽略了对颅脑损伤的严密细致的检查。 颅骨骨折常伴有板障血管断裂,发生颅板内外血肿,易使头皮局部肿胀,或有擦伤、挫伤等,有时因头皮肿胀,头颅变形,易误诊为凹陷性骨折,值得注意。 颅前凹底骨折,常出现眼窝内出血,导致眼球突出,球结膜出血,眼睑血肿,呈现瘀血斑着色,似熊猫样外观,称作眼镜样血肿。有时因视神经受损,出现视力障碍。筛板骨折,则有鼻出血,嗅觉障碍或出现脑脊液鼻漏。 颅中凹底骨折常因骨折线波及到中耳、中耳道或发生鼓膜破裂等,出现外耳道出血,耳后部皮下瘀血斑及脑脊液耳漏等。 颅后凹底骨折常形成咽后壁粘膜下血肿,项部肿胀及瘀血斑等。这些瘀血斑多于伤后2-3日较为明显。 穹窿部颅骨骨折,有时可损伤硬脑膜进入静脉窦或脑膜动脉等血管,出现硬膜外血肿。颅底骨折则易损伤某些颅神经,如骨折在颅前凹可损伤第Ⅰ、Ⅱ颅神经;颅中凹可损伤Ⅶ、Ⅷ颅神经;颅后凹可损伤Ⅸ~Ⅻ颅神经等。 穹窿部骨折,一般通过单纯的各种位置的X线拍片便可诊断,多不困难。颅底骨折,由于其解剖学上多数管孔的影响,X线检查常不能显示出清楚的骨折线,多以临床表现作为诊断依据。 单纯的线状骨折,一般不作特殊处理,如出现硬膜外血肿时,则必须及时行血肿清除手术。凹陷骨折,如下陷约1.0cm,则可造成脑受压或下陷的内板形成骨折片,造成硬膜或脑损伤时,以及小儿凹陷骨折,有妨碍脑发育可能等,均为手术治疗的适应证。尤其伴有颅内组织损伤、出血,或粉碎骨折者应作紧急手术处理。颅底骨折,在急性期按照开放性颅脑创伤的保守治疗原则处理,严防感染。如有脑脊液漏,则严禁腰椎穿刺,如发现视神经管骨折,伤后出现急剧的视力障碍,应及时开颅行视神经管减压术。对脑脊液漏的处理,除严防感染外,常以头高位卧床,多可自然闭合治愈。 二、脑震荡 即轻型闭合性颅脑损伤。根据损伤的程度有轻重之分,但总的临床特点有二:①意识障碍一般不超过30min,如果意识障碍时间延长,则可能有脑挫伤。也有少数病例并无意识障碍,但必须有头痛、眼震、乏力、植物神经功能紊乱的症状。②外伤后病人出现逆行性健忘症。具备以上两个特点,诊断脑震荡是充分的。 所有脑震荡病人,都未见到局灶性症状和颅内压增高症状,但绝大多数症例都具有植物神经功能障碍。所以脑震荡可以认为是脑生物电和脑血液动力学的改变,脑功能障碍是可以恢复的。如伴有单纯性颅骨骨折,则要除外脑挫伤。 脑震荡主要是对症治疗,如镇静、镇痛、安眠、避免精神经刺激和给一定的精神鼓励等,一般不遗有任何症状。因个体差异,也有个别病人演变成外伤性神经官能症者,则治疗时间将会拖长。 三、脑挫裂伤 较重的闭合性颅脑损伤。发生脑解剖学的变化,如脑血管破裂、组织坏死等。在临床上出现中枢神经的局灶性症状。轻症者意识障碍多在2h以上,可出现轻微的颅内压增高症状,肢体的肌张力、肌力、腱反射等不对称及有颅骨骨折和血性脑脊液等。如意识障碍持续6~12h,且程度较深,更有单瘫、偏瘫或失语等局灶症状,说明脑挫伤较为严重。感觉障碍常可因意识障碍而被掩盖。意识障碍超过12h,持续加深,颅内压增高和局灶症状也逐渐加重,则说明外伤引起了严重的脑代谢、脑血液循环的障碍,病人常可丧失生命。如有脑干延髓损伤,受伤当时病人即陷入深昏迷状态,并有呼吸、心血管功能障碍。故重症颅脑创伤,不仅由于损伤的程度,与损伤的部位也有一定关系。 脑挫裂伤一般应安静卧床,积极地止血、脱水和适当地抗感染治疗,并密切观察经过。如创伤继续出血,或出现急性脑水肿,则很快形成危及生命的颅内压增高。在这种情况下,除上述一般治疗外,需要紧急施行手术探查、开颅减压等以挽救生命。 四、外伤性颅内血肿 常伴随脑挫裂伤同时出现,但也有时不合并脑挫裂伤者,如矢状窦破裂、脑膜血管断裂等均可形成颅内血肿。颅内血肿直接压迫脑组织,使脑循环和脑脊液循环受阻,使脑受压更加严重,形成恶生循环。 脑受压的症状,不仅和出血的量有关,而且和出血的速度有关,如动脉出血则病情急剧,静脉出血则症状发展缓慢。 颅内出血量占正常颅腔容积8%-15%以下时,不出现脑受压现象,此称为储备腔,腔的大小有个体差异。超过上述范围可出现脑受压症状。颅内出血开始时,颅腔内脑脊液被压向穹窿及脑底,最后被挤向脊髓蛛网膜下腔,这一过程被认为是颅内血肿的中间清醒期。中间清醒期的长短,与出血的速度和脑损伤的程度和部位等有关,如静脉出血则中间清醒期可长些,动脉出血合并重症脑挫裂伤或脑干损伤,有时可不出现中间清醒期,伤后直接陷入昏迷状态,且逐渐加重。 颅内血肿从发生部位可分为硬膜外、硬膜下、脑内、脑室内和复合性血肿,后者系指两个部位以上的血肿。从受伤到发生症状的时间,可分为伤后3日内发现的急性血肿,伤后3日到3周以内发现的亚急性血肿及伤后3周以上出现的慢性血肿。慢性血肿几乎都位于硬膜下。慢性硬膜下血肿,多以颅内压增高,疑为颅内肿瘤而就医,常为CT脑扫描而确诊。 (一)急性硬脑膜外血肿 据大多数文献报道,占颅脑创伤的1%-3%,普遍经CT检查之后会更有所增加。此种血肿易发生在较轻的颅脑创伤,有中间清醒期者居多。临床主要表现为头痛、呕吐等颅内压增高征。很快出现睫反射、瞳孔大小、病理反射等左右不同的偏侧症状,直到完全偏瘫。如X线头颅平片显示有骨折线通过脑膜中动脉、静脉窦等时,首先应想到此症。如病人情况允许应积极进行脑血管造影,或CT检查以进一步明确诊断,病人危重不宜进行特殊检查时,应根据临床定位诊断直接钻孔探查。 早期诊断、早期手术为本症的治疗原则。清除血肿、止血、减压以完全解除脑受压和脑水肿为手术的主要目的。手术后与一般闭合性颅脑创伤处理相同。 (二)急性硬脑膜下血肿 占颅脑创伤的3%。常发生在较重的颅脑创伤,故较少出现中间清醒期,多表现为外伤后意识障碍逐渐加重,或躁动之后陷入昏迷状态。常因病情进展较急性硬脑膜外血肿缓慢,故颅内压增高征常表现出典型的过程,如血压逐渐升高,脉搏逐渐减慢(40次/min左右),呼吸逐渐变慢(10次/min左右),其他临床表现与硬脑膜外血肿大致相同,治疗也与硬脑膜外血肿一致。 本症约有1/4病人合并脑水肿,在诊断和治疗应多加考虑。应强调,硬脑膜下血肿可占急性颅脑创伤的10%-15%左右,同时尚可出现双侧性血肿,故在手术治疗时,若一侧血肿清除后,颅内压增高仍不见好转时,应考虑有无多发性颅内血肿的可能。 (三)脑内血肿 占颅脑创伤的1%-2%。可分为少量的点状出血和较大量的出血。少量点状出血者,多由于外伤直接震动和脑循环障碍而出现的脑血管通透性改变所致。较大量的出血,一般出血灶直径在5~10mm以上,多发生在颞叶、额叶,其他部位较少见,有时也出现在双侧。小出血灶逐渐液化形成小囊泡,大量出血者则形成血肿。根据血肿存在的部位,出现各种临床表现,如血肿位于一侧大脑,则可出现面部、肢体的不全瘫痪或偏瘫、失语,也可以逐渐出现意识障碍或癫痫发作等,与硬脑膜内、外血肿症状大致相同。 脑内血肿,一般颅内压增高征不如硬脑膜内、外血肿明显,早期诊断,主要依靠CT检查或脑血管造影。 脑内血肿的治疗,以开颅清除血肿为原则,手术不发生危险者,也常残留某些后遗症。 五、开放性颅脑创伤 凡头皮、颅骨、硬脑膜均已破裂,脑组织与外界交通者,称为开放性颅脑创伤。常伴发复杂性颅骨骨折,颅内异物,脑组织外溢,脑脊液漏,出血等。容易造成颅内感染形成脑脓肿、脑膜炎、硬脑膜外脓肿等严重的并发症及偏瘫、失语、癫痫等后遗症。 重症开放性颅脑创伤,多伴有大出血、昏迷或处于休克状态。如不能及时有效地阻止出血纠正休克,则很快有生命危险。 开放性颅脑创伤的治疗,首先应尽量改善全身状态,争取及早清创及减压手术,同时积极进行抗感染、抗脑水肿、增强全身疗法,以防止严重的并发症及减少后遗症。当一般情况好转后,应尽早进行系统的功能锻炼及对偏瘫、失语的康复训练。 第八节 颅脑创伤的几种特殊情况一、老年人颅脑创伤 随着人类的长寿,高龄者的颅脑创伤在不断增加。由于其生理机能随年龄的增长趋于退化,其脑组织的代偿能力和修复能力也在逐渐消退。所以老年人发生的颅脑创伤,较诸一般成人的病情严重,预后差。一般较轻微的颅脑创伤,对老年人也易发生颅骨骨折、颅内出血和昏迷等(表69-1)。因高龄者多患有其他脏器的疾病,其储备能力也在不断下降,则全身情况多较差,故易发生心、肾、肺等重要脏器的并发症,为手术抢救增加困难和限制,或失掉了积极抢救的机会。所以对老年人的颅脑创伤的诊断和治疗,必须积极周密作更全面的考虑。 表69-1 65岁以上高龄者与青壮年颅脑创伤的不同
二、小儿颅脑创伤 15岁以下小儿,尤其乳幼儿,由于颅脑生理解剖学的特点,对颅脑创伤的临床表现和预后有重要影响。①乳幼儿较成人,在身体和头颅的比例上,头较大,小脑发育尚差,所以易跌倒,头受到外伤的机会多;②颅骨富于弹力性,头颅直接外伤,易于引起局限性凹陷性骨折;③硬脑膜与颅骨愈着较强,故当颅骨骨折时,硬脑膜易撕裂,不易发生硬脑膜外血肿;④颅骨富于弹力性及骨缝、囟门等愈合不坚固或尚未充分愈合,对颅内压增高有良好的代偿作用,又因乳幼儿主诉较差,故颅内血肿多发现较晚,呈亚急性型较多;⑤乳幼儿对出血的反应敏感,外伤性出血或手术治疗时,易发生失血性休克;⑥乳幼儿颅骨、脑的发育迅速,外伤后修复能力较强,预后一般较好。 三、颅脑复合性创伤 颅脑创伤合并身体其他部位或脏器的创伤,称颅脑复合性创伤。伤情多复杂,严重处理困难。如不能及时诊断、处理,则病死率很高。最常见者为四肢骨折、多系统创伤、面部损伤、胸腹脏器损伤等,而脊柱损伤则较少。如临床发现有下列症状者,则应注意有无颅脑复合性创伤,需深入检查,以便及时有效的处理。①一般颅脑创伤出现休克者甚少,尤其当伤后经过6h以上,再逐渐休克者,首先应考虑有复合伤的可能,要进一步查找原因;②肢体出现异常运动,不能运动,局部肿胀或畸形等,常是肢体骨折的表现;③急性颅脑创伤,常有短暂的呼吸变慢,如持续时间延长,且出现呼吸急迫或呼吸困难时,则应考虑有胸腔呼吸系统损伤的可能;④伤后如很快出现腹部胀满,腹肌紧张或伴有呼吸困难者,应注意到有无腹腔脏器的破裂出血问题;⑤颅脑创伤后发现四肢或双下肢,有程度不等的运动障碍时,则应首先考虑到有脊柱或脊髓的损伤。 对颅脑复合伤,一经诊断,则必须尽早、尽快地根据病轻重缓急,进行积极的抢救。根据需要,有时也可对两个部位的损伤同时处理,但在抢救时必须密切观察心、肾、肺等功能和水、电解质等问题。 第九节 并发症及后遗症一、并发症 急性颅脑创伤,可伴有各种并发症,或与外伤同时出现,或经过一段时间之后逐渐出现。早期出现者多为合并损伤,如颈椎、颈髓损伤,四肢骨折,胸、腹部脏器损伤。或因急性大脑功能障碍而招致某些脏器的继发性损伤,如糖尿病、尿崩症、胃肠出血等。这些并发症随脑损伤症状的变化而变化,一般,症状能在短时间内得到控制者,颈后尚好,如持续时间较长,则预后不良。 晚期出现的并发症,多与护理有关,如吸入性肺炎、尿路感染、心肺功能障碍、颅骨感染或脑内感染等。如在治疗和护理上都能全面周密地考虑,精心细致地操作,这结并发症是可以减少或预防的。 二、后遗症 对颅脑创伤后遗症的概念,今天尚无统一认识,有人认为外伤后经过一段时间(约3周)的治疗,仍残留的神经症状,或又出现新的症状,均可称作颅脑创伤的后遗症。有人用临床症状的消失情况作标准,认为外伤后经过治疗,所有客观的临床表现已经消失,但主观上,仍认为有些不适,或颅脑创伤的急性期已经治愈,但仍残留客观的神经体征,如偏瘫、失语、智能低下等,则称作后遗症。后者的观点近于符合实际。 (一)伴有意识障碍的颅脑创伤 急性期治愈后,常发生健忘症、性格、精神状态、行动、智力等改变。其轻微者表现为头痛、头晕、恶心、平衡失调、失眠及精神不安等。这些症状如不能在伤后较快地得到治愈,则可使病人较长时期地陷入愁苦状态,即所谓脑外伤后遗症,也有人称作脑外伤综合征或植物神经功能紊乱,可在适当地对症治疗之后得恢复和好转。如伴有外伤后脑膜粘连、脑萎缩、脑积水等,则上述症状将持续时间较久不易治愈。 (二)常见的大脑半球损伤出现肢体瘫痪、失语、颅神经障碍等。如经过系统艰苦的康复治疗和功能训练,有时也得到程度不等的功能恢复和一定的后遗症。 (三)植物状态后遗症中最为困难者是病人陷入植物状态。除保有最低生命功能外,无任何自发活动,一切都处于被动状态,有睡眠和觉醒的差异,对疼痛刺激有一定反应,瞳孔对光反应存在,心、肺、肾、胃肠等功能正常,多呈现去大脑强直状态。这类病人多是广泛的大脑或脑干损伤所致。如护理得当尚可维持生命多年,最后多由于反覆尿路或肺部感染而死亡。 (四)癫痫 颅脑外伤后3-6个月,有时出现癫痫后遗症,其频率随脑损伤的情况而异,重症闭合性损伤可有3%-5%,开放性损伤,包括硬脑膜损伤,则可达到15%-20%,颅脑贯通伤和有感染的损伤可高达45%的发生率。其主要原因为脑组织外伤后部分形成疤痕化,或形成囊泡,使脑局部血运障碍或脑局部代谢、生化学的异常变化。临床上多表现为局灶性发作波及全身性发作。小发作及精神运动性发作较少。一般镇静剂、镇痉剂如苯妥英钠、鲁米那、痛可宁等药物多可以控制。但应详细了解病人在伤前是否有癫痫史,这对疗效有一定关系。 第十节 颅脑创伤的预后判断临床实践证明,意识障碍的程度,颅内压增高的情况,颅脑损伤的部位,颅内血肿发生的范围以及病人的年龄等,对预后都有直接影响。 一、意识障碍的程度 常标志着颅脑损伤的严重程度,一般以格拉斯哥昏迷记分法(Glasgow coma scale,GCS)来测定。当GCS少于4分时,预后多不良;大于8分时良好;5~7分,则对病人的预后不反应有明显的意义。 二、颅内压 用颅内压监护仪,观察颅内压力(intercranial pressure,ICP)的增高情况,对病人的预后有密切关系,ICP在8.0kPa(60mmHg)以上者,预后不良;2.8~5.33kPa(21~40mmHg)者,可使治愈率下降1/4;如颅内压能控制在2.67kPa(20mmHg)以下者,则预后多良好。 三、复发血肿 经CT脑扫描观察到的颅内血肿,多发者,如脑内外或双侧性者,预后较差。 四、损伤部位 凡颅脑损伤涉及到脑干者,预后多不良,其中以桥脑及延脑受损者,预后最差。临床多表现为四肢肌张力低下,瞳孔散大、固定,眼脑综合征消失,角膜反射消失,呼吸变浅,虽作多种抢救措施,病死率仍在90%以上;中桥脑损伤,虽较前者好些,仍有时显的去脑强直,呼吸异常,瞳孔不整、光反应消失,眼脑反射障碍及眼球呈分离状态,病死率在90%左右;中脑损伤,较前两者都好些,但仍表现为去脑强直,双侧病理征,瞳孔散大,但光反射存在,眼脑反射正常,病死亡率可下降到60%左右。 五、老年人 因解剖生理学上的特点,老年人颅脑损伤,较诸20岁以下青少年病人的预后差。 第70章 多发创伤多发创伤是指在事故发生时,同一致伤因素可使人体两个以上的解剖部位或脏器较严重损伤。这些创伤可以相互影响,生理紊乱较为严重。在诊断上,容易造成误诊或漏诊。在治疗时,则既要照顾不同脏器损伤的特性,又要注意全身情况,处理比较复杂,需要分清轻重缓急,处置合理有序,才能最大限度减少并发症,降低病死率。 多发创伤的治疗步骤,一般分成现场的识别与急救;运送;急诊室或医疗点的抢救与复苏;进一步检查与准确诊断和建立最后治疗方案。 一、多发创伤的诊断要点 (一)迅速判断有无威胁生命的征象 在急救现场进行。在彻底检查前,医务人员应先作快速、全面的粗略检查,及时发现及优先处理可能存在的下述三种凶险情况:呼吸道梗阻、出血和休克。心跳呼吸停止者,应立即施行心脏按摩,人工呼吸,心内药物注射,吸氧等措施。有神志昏迷者,应保持呼吸道的通畅,并观察和记录神志、瞳孔、呼吸、脉搏和血压的变化情况,为下一步确诊时提供资料。在这一阶段,快速检查、诊断和紧急处理是穿插进行的。 (二)进一步诊断检查在医疗点或医院急诊室进行。在病人窒息、休克和出血获得初步控制后,进行进一步的必要诊查,以使创伤的病人能获得尽可能准确的诊断,以进行有效的最后治疗。 1.病史采集询问患者或护送人员、事故目击者。首先了解受伤的机制,它可以帮助发现一些“隐蔽”部位的创伤。如腹部、脊柱和骨盆损伤。另外,一些特定事故常可发生特定的损伤,如高空坠落足部着地,可引起踝足部及远位的膝关节、脊柱的单独或联合损伤。撞车的司机,常有头部(撞在前窗玻璃上)、胸部(顶在方向盘上)和膝部(撞在车前部档板上)的单独或联合损伤。膝部损伤又常常合并髋关节脱臼。行人受汽车撞后,可引起膝部、小腿和髋部骨折,是由小汽车车头、车身的直接损伤;同时病人还可能有头部和上肢的骨折,则为汽车撞翻摔出后坠落时的间接损伤。此外还要询问受伤的现场环境,病人伤后有否短暂昏迷史;接受过何种药物治疗;病人过去有何特殊病史。 2.查体负责医生应记住查体应该连续多次重复进行,以及时发现新出现的症状和体征。可按下表做顺序检查记录,勿使遗漏。 一般情况:意识状态、呼吸、脉搏、血压、病人体位、颜色和气味。 头部:触摸头皮和头颅骨(血肿、骨摩擦音),检查耳、鼻有否出血及脑脊液流出,触摸面部有否骨折征。 眼睛:眼球和瞳孔情况,有否结膜出血(多发创伤常有眼球的严重创伤),准确记下每一个眼球的视敏度,有问题者应在抢救病人同时尽快找眼科医生会诊及时处理,以防失明。 口腔:有否异物,出血及血块或脱落的牙齿。 颈部:颈动静脉情况,有否内外出血,有否活动发僵及脊突压痛等预示颈椎损伤的现象。 胸部 :皮肤有否出血点,开放伤口,呼吸运动情况,有否“矛盾”呼吸,触摸肋胸廓缘左下肋肋骨骨折常伴有脾和肾脏损伤)。 腹部:有否腹胀或穿通伤,腹式呼吸是否存在,有否腹壁硬、压痛及反跳痛。 泌尿系统:有否尿外渗,尿道口血渍。 脊柱:有无脊柱旁软组织挫伤肿胀现象,棘突有否触痛。 四肢:有否外观畸形、颜色、温度和感觉异常情况。动脉搏动是否存在,关节活动度。 其他特殊检查:如X线检查、超声检查、腰穿和腹穿等检查。必要时还可做血管造影检查及腹腔镜检查。 X线检查在多发创伤的诊断中有重要作用。摄一些必要的X线片是必须的,但摄片前要考虑下述两点:首先病人全身情况是否允许,因频繁翻动血容量不足的病人,可引起血压下降;其次要估计一下照片的作用是否与制定目前急救计划密切相关,如关系不密切或仅为除外某些损伤,应放在病人情况稳定后再考虑。重点应放在临床上的仔细反覆检查上,如颅骨摄片应在主管医生检查后,高度怀疑有颅骨开放、凹陷骨折或有引起大脑中动脉破裂出血的骨折时才进行。 (三)各主要器官系统损伤的诊断 1.颅脑损伤凡疑有颅脑损伤者,应重新仔细分析病史、受伤机制及伤后意识变化情况。伤后一直昏迷还是昏迷-清醒-昏迷,检查瞳孔大小及其变化。两侧瞳孔对称性缩小,常为中脑及延髓损伤;而出现一侧性瞳孔散大(两侧瞳孔大小不等),则瞳孔散大同侧可能有硬膜外或硬膜下出血,或有颞叶泡回小脑蒂切迹疝(严重创伤休克的病人虽然可有意识模糊甚至昏迷,但绝不致有瞳孔方面的变化,切勿混淆)。椎体束征的存在(失语、痉挛性瘫、腱反射亢进、病理反射),说明有脑组织挫裂伤及颅内血肿;去大脑僵直,说明有脑干损伤。 X线检查可显示颅骨骨折,骨折线经过颞部、顶部大脑中动脉沟者,可致大脑中动脉出血;枕部骨折可致硬膜下血肿;凹陷骨折或贯通伤可致颅内血肿。如同时作超声检查,可见脑中线波移向健侧。必要时还可做脑血管造影。 2.胸部损伤常见有肋骨骨折和血气胸,病人可有不同程度的呼吸困难、气促、咳血、紫绀等。严重创伤可诱发成人呼吸窘迫综合征(ARDS),一般在伤后1-2天后出现。值得注意的是,长管状骨骨折,未能及时有效固定时,可发生脂肪栓塞。而其中50%~70%的患者可进而发生ARDS。胸部X线片可发现是否存在肋骨或胸骨骨折,是否有血气胸或肺不张存在,心脏纵隔有否移位。发生ARDS时可见两肺有“雪花状”阴影。横膈破裂时可见腹部空腔脏器影入胸腔内。 3.腹部损伤穿通伤容易被发现,但多发创伤的病人大多数合并腹部非穿通伤。其他部位的创伤常常更容易吸引检查医生的注意力,因而造成漏诊。所以应反覆仔细检查病人的腹部情况。特别是足够补液、补血后,血压仍不回升者,应想到有腹腔内出血的可能。如发现有左(或右)下肋骨骨折存在时,应高度怀疑有脾脏、肾脏或肝脏的挫裂内出血。 腹部内伤的征象有腹痛、触痛和腹肌紧张。当有肝、脾等实质性脏器损伤,内出血较多时,可查到有移动性浊音,当发生空腔脏器(如胃肠、胰、胆)的损伤时,因消化液的渗漏,腹膜的刺激症状更明显,可发生腹肌“板样”强直,腹腔穿刺有助于明确诊断。 腹部X线平片可显示膈下是否有游离气体,肠内积液和积气的情况。腹膜后脏器破裂时腰肌边缘阴影消失,肠管外区域可有气泡,必要时也可做腹腔镜检查,可较清楚地了解损伤部位和损伤类型。 4.骨关节损伤多发损伤病例常合并一处或几处骨折,大多数病人合并有两处以上的骨折,其中以上、下肢骨折最为多见,而下肢骨折机率又为上肢骨折的两倍。此外,头颅和脊柱的骨折也不少见,四肢骨折可见有肢体肿胀,外观畸形和假关节活动,诊断并不困难。但是,一些骨折,如医生思想上重视不够或检查不仔细,容易漏诊。如脊柱骨折和骨盆骨折,一旦漏诊则容易在抢救过程中造成脊髓继发损伤或骶丛静脉大出血,造成严重的后果。 临床检查高度可疑骨折者,应在病人情况允许时作X线检查,可明确诊断。 二、多发创伤的处理 多发创伤病人的救治在受伤现场即开始(详见院前急救章节)。现场急救的主要目的是去除正在威胁病人生命安全的因素,并使病人能耐受运送的“创伤”负担。在这一阶段容易犯的错误为不合理地使用止血带,以致出血控制不满意,甚至加重出血(一般现场急救用有效的加压包扎止血即可);病人骨折没有得到固定或固定无效;或病人全身情况极差,运送前未作初步纠正而仓促运送医院;均可加重病人的损害,并增加医院急救处理的困难。 (一)多发损伤的全身处理到医院急诊室后紧急处理主要为抗休克、解除病人窒息和止血。 1.休克的处理补充有效的循环血量是成功的关键。如休克病人合并有肢体或内脏的严重创伤,仍在继续出血,应在积极抢救休克的同时进行紧急手术。 2.窒息常常是多发创伤的一个严重的症状,应及早清除呼吸道的梗阻物,保持呼吸道通畅。必要时可做气管切开。紧急时还可用呼吸机,同时作血气分析,指导给氧。 (二)各器官系统损伤的处理原则急诊处理后,对多发创伤,应根据创伤对生命安全威胁程度,依次进行处理。一般骨骼和肌肉的损伤都是放在靠后处理的。 1.胸部损伤、呼吸困难的处理 有“矛盾”呼吸者,可用厚棉垫压在“浮动”的胸壁处,用胶布固定。亦可采用手巾钳肋骨悬吊法或用呼吸机先行矫正。有气胸者,应尽快采取穿刺、闭式引流,必要时开胸手术。 2.颅脑损伤的处理有颅脑损伤者,应注意防止脑水肿,可用50%葡萄糖静脉滴入每日3~4次,并可与20%甘露醇交替使用。限制输液量成人每天不超过1500~2000ml。这和抗休克措施有矛盾,要兼顾两者,灵活掌握。颅内血肿一旦诊断明确,应尽速钻孔减压。 3.腹部内脏损伤 有怀疑者,应尽早剖腹探查。如受伤2天以上,腹腔内感染趋局限化者,也可考虑非手术治疗,使用抗生素和补充营养。 4.多发创伤中的骨科处理 多发创伤的病例90%以上合并有骨折,而且其中半数以上合并两处以上骨折。骨折在多发创伤中所起的作用有下述主要三种。①骨折本身即为危及病人生命的主要因素。如骨盆骨折引起的大出血休克;②骨折的存在影响其他损伤的治疗,使无法按照损伤的常规进行处理;③有些骨折要求迅速矫正全身情况后尽早进行手术治疗,如开放骨折,经关节面的骨折或合并有神经血管损伤的骨折。 (1)骨折的固定:尽早固定四肢长骨骨折,可采用小夹板、前后石膏托或牵引支架固定。这样可以减少局部疼痛刺激和继发损伤。文献报道早期有效固定骨折能大大减少多发创伤病人的成人呼吸困难综合征的发生。 (2)骨折的手术治疗:一般骨折的手术处理需等到病人全身情况改善后进行,一般在伤后第2周较为合适。但对于骨折本身即为危及病人生命安全的主要因素者,应在尽快改善病人全身症状的同时,积极进行手术治疗。如骨盆骨折合并骶丛静脉大出血休克病例,如果大量输血后休克仍不能控制者,应考虑尽快手术探查,用宫腔纱条压迫止血,必要时需行髂内动脉结扎术。骨折合并有大血管损伤出血者,同样需要尽快修补血管,才能控制出血休克。对于开放骨折,在全身情况允许下,争取时间,尽早处理(详见开放骨折章节)。有时骨科手术也可和其他部位损伤(颅脑、胸腹部)的手术在同一麻醉下(全麻)同台两个手术组同时进行。 (叶启彬 李世英 乐 铜) 参考文献 [1]Weissman SL, et al: Orthopeadic aspects in multiple injuries.JourTruama 1967;10:377 [2]Rokkanen P: Diagnostic aspects in multiple injuries. Intern Surng1966;45:40 [3]Johnson KD, et al: Incidence of adult respiratory distress synduomein patients with multiple musculoskeletal injuries: Effect of early operativestabilization of fractures. Jour Trauma 1985; 25:375 [4]Koskinen EVS, et al: Multiple injuries. Treatment of orthopedictrauma in relation to concur-rent injuries. Intern Surg 1967; 47:103 第71章 开放性骨折的治疗凡骨折时,合并有覆盖骨折部位的皮肤及皮下软组织损伤破裂,使骨折断端和外界相通者,称为开放性骨折。 开放性骨折无论平时与战时都是一种常见的损伤,在外科工作中具有重要意义。开放性骨折与闭合性骨折在治疗原则上有很大的不同,预防感染是早期治疗的主要目的。早期治疗的正确与否对预后有极为密切的关系。这类损伤若早期处理不当,会给日后的治疗带来很多困难,甚而会造成肢体严重残废。因此必须重视和掌握开放性骨折的处理方法。 一、急救处理 做好开放骨折伤员的急救处理非常重要,是保证伤员安全,防止再损伤与再污染,为进一步治疗创造条件的重要前提。 (一)整体观念首先要有整体观念,不能只顾骨折局部及软组织伤口,而忽视身体其他部位可能合并发生的脏器损伤。因此应首先尽快地对伤员进行全面检查,注意可能合并的颅脑、胸腹腔内脏及盆腔损伤。对神志不清的伤员,更应提高警惕,以免漏诊误诊,优先处理致命伤,遇有休克要及时防治。 (二)止血如有伤口出血,应迅速判明出血性质,选择有效的暂时止血方法。较常用的为加压包扎。一般开放伤口可用无菌棉垫或干洁的布单局部加压包扎,即可止血,又可防止伤口再被污染。如有大血管活动性出血时,可用止血带止血。但必须严格按照要求正确使用,不然将给伤员带来危害。上止血带时一定要记录时间,一般不可持续至1h以上,过1h者应每0.5~1h松解1-2min,同时在伤口加压止血,以免肢体坏死。止血带松紧要适中,不然静脉血被止住了,而动脉血却未止住,不但起不到止血作用反而增加出血。 (三)包扎伤口伤口用无菌敷料包扎。如现场无法获得无菌敷料,亦可用干洁的布单包扎。如骨断端外露,应在其原位用无菌敷料包扎,不应立即将其复位,以免被污染的骨端再污染深部组织,待清创后再将骨折端还纳。急救处理时,伤口内不要涂放任何药膏或药粉,以免给观察伤口和清创带来困难,不应在清创前缝合伤口,以免增加感染的机会。 (四)临时固定为减小伤员痛苦、防止骨折断端活动增加周围软组织、血管、神经损伤以及诱发休克的发生,患肢需给予有效的临时固定。一般可使用夹板等固定。固定范围应超过骨折部位上、下各一个关节。原则上骨折未经固定不应随意搬动伤员或移动伤肢,如必须搬动而当时又确无适当的外固定物,应利用躯干或对侧肢体固定。 (五)转运经上述必要处理后,应及时转运,转运力求迅速、舒适、安全。转运途中应继续注意伤员全身情况,必要时可行静脉输注,并适当应用抗生素。 二、治疗 (一)尽早彻底清创在伤员全身情况允许条件下,开放性骨折应争取时间,尽早开始清创过程,不给污染创面的细菌在组织内有扎根繁殖的机会。延误时间不仅增加伤员痛苦和失血量,而且还会增加伤口感染,继而形成急性骨髓炎的机会。彻底细致清创是防止伤口感染的关键。必须本着对伤员极端负责的态度,严格要求,认真对待。清创包括整个肢体的刷洗,伤口内用大量无菌等渗盐水冲洗,皮肤灭菌,清除异物及切除失去活力的组织等。 关于清创的时间,越早越好,一般应在伤后6-8h内进行,个别情况下全身和局部没有明显感染,在有效抗生素的保护下,虽超过时限,仍可进行。清创术手术步骤如下。 1.刷洗及冲洗 适当麻醉下,以消毒纱布盖好伤面,先用乙醚或汽油清除皮肤的污垢及油泥。戴上手套,以软毛刷子沾消毒肥皂水刷洗伤口周围及手术部位的全部皮肤,并用生理盐水或自来水冲洗。刷洗时不要让肥皂水流入伤口内,刷洗时间以伤口污染轻重而定,但一般第1次应不少于5~10min。换一把干净刷子同样刷洗5min,再冲洗干净。更换手套、刷子及肥皂水碗,行第3刷洗,此次刷洗完毕,改用生理盐水冲洗。 2.皮肤灭菌刷洗和冲洗完毕后,用无菌纱布将皮肤拭干,用2.5%碘酊和70%洒精常规备皮。皮肤灭菌后常规铺盖无菌巾单。 3.清创及鉴别健康和坏死组织一般以不用止血带为宜,遇有急性活动性出血时,先临时设法止血或在气囊止血带控制下进行。但在放松止血带后需再检查一下是否遗留下无血运的组织。 清创时,由外而内,由浅及深,逐层将污染的异物、血块和组织碎片一一清除,然后彻底切除一切失活坏死组织,并仔细止血。 必须彻底切除已坏死的皮肤,一直切至出血。但需注意,如皮肤大片撕脱时,其尖端部虽然切割时不出血,也不可切除,可将其做成中厚皮瓣,用以覆盖创面。应注意过多的切除将影响伤口的闭合,特别是小腿部位;但也决不应单纯为了便于伤口的闭合,而保留失活或将坏死的皮肤,以免由于皮肤坏死,导致伤口感染。切除已严重污染、挤压破损的肌腱。彻底切除呈暗紫色,刺激不收缩和切割不出血的肌肉。如骨组织污染不严重,骨片未完全游离或已完全游离的较大骨片,均不应随意摘除,以免造成骨缺损或骨不连接。 4.洗涤伤口经上述彻底清创并止血后,再次用生理盐水冲洗创面,以清洁创面并冲去组织残渣。也可用0.1%新洁尔灭溶液洗涤创面,如伤后时间较长或某些特殊类型的损伤,可用3%过氧化氢溶液洗涤伤口,以减少厌氧菌的感染。使用上述两种溶液后,须再用生理盐水反覆冲洗干净。 (二)开放性骨折的固定对开放性骨折究竟采用何种固定,应否使用内固定,意见尚不一致。我们认为,在早期彻底清创和合理使用抗生素的条件下,伤情和技术条件可能时,可以对骨折施行复位和给予牢固的内固定。内固定有其优点,可使骨端稳定在良好位置,得到可靠固定,便于软组织和伤口,特别是有利于合并有神经血管损伤的处理,并可避免断骨断端不稳定再损伤软组织,可减少软组织的张力,为软组织更好愈合创造了条件。内固定对多发骨折可给予足够的控制。使用内固定可简化固定,可早期离床活动锻炼,便于功能恢复。 尽管内固定有上述优点,但不是无区别地使用。一般使用内固定的适应证是:①不稳定的骨折;②多发性骨折与多段骨折;③合并有重要血管神经损伤的骨折,需同时对血管神经进行修复者;④软组织损伤严重或有缺损,需施行修复性手术者;⑤不用内固定难以处理者。 使用内固定时,应以方法简便和固定牢靠为原则。髓内针与钢板稳定骨折端的效果较好。内固定需用健康组织覆盖,应同时消灭创面。根据内固定坚强程度,必要时术后应用适当的外固定支持。 下列情况一般不用内固定。①伤口污染与组织辗挫压伤严重,无把握做较彻底的清创,伤口不易顺利愈合者;②伤口已有感染表现者;③伤员全身情况严重,早期处理时不允许同时使用内固定,应推迟使用内固定时间。 近年,骨钢针贯穿外固定装置有较大进展。它可使骨延长,产生牵引作用;可骨端加压,使骨折部达到早期固定;使附近关节保持活动或早期负重。开放性骨折是应用此种装置的主要适应征。特别是对开放骨折合并严重广泛软组织损伤的伤员,便于观察伤口及更换敷料(图71-1)。
图71-1 骨钢针贯穿外固定装置 对一般开放性骨折,易于手法整复的稳定性骨折,无需内固定治疗。经过清创后使开放骨折成为闭合性,而后按闭合性骨折处理。术后可应用骨牵引、皮肤牵引或石膏外固定。 (三)开放性骨折合并血管神经损伤的处理开放骨折,若合并重要血管损伤,即应紧急处理,按照受伤动脉情况及手术者经验决定手术方式。进行血管缝合修补,对端吻合,自体静脉移植或人工血管移植。进行血管吻合时,除应重视血管缝合技术外,对吻合前的血管清创、管腔冲洗、解除血管痉挛及血管床的修复等项工作不可忽视,否则将直接影响修复血管的效果。 开放性骨折合并神经继裂的早期处理,应根据伤情及损伤性质而定。对周围神经完全截断,尤其由利器切断者,如在伤后6h以内,在良好手术设备条件下,可行清创术和一期神经修补术。但在大多数病例,尤其战伤、撕裂伤或爆炸伤、神经损伤严重或术者对神经手术经验不足,则不宜作一期神经吻合,需在感染已经控制,伤口完全愈合后数周内行二期神经修补术。行清创术后,需将截开神经的对端,用不锈金属缝线或有色细线连于一处,以备日后二期神经修补术时易于辨认。 (四)开放性骨折的创口闭合在彻底清创的基础上,运用现代成形技术,争取一期闭合伤口,使开放骨折变为闭合骨折,是治疗开放骨折总的原则。开放伤口应争取时间尽早闭合。一般在伤口后6或8h以内的伤口,行清创术后,可一期缝合。但闭合伤口的时限,不要绝对机械固定于8h以内。应根据创面污染程度和清创是否彻底而定。伤口污染不严重,清创彻底,在有经验医生指导下,可适当放宽闭合伤口的时限。根据伤口及创面情的不同,可采用不同的闭合创面的方法。 1.直接缝合是最简单和最常用的方法,但必须是在无张力下缝合皮肤,切忌勉强缝合,以免造成皮肤坏死、骨端外露、继发感染。 2.减张缝合用于创面皮肤缺损,尤其是小腿部,不能直接缝合或缝合后张力很大的纵行伤口及深部组织裸露者,可沿创缘内侧或外侧做平行的减张切口,形成局部双蒂皮瓣,将骨端覆盖起来,切口处另行游离植皮闭合创面。 3.游离植皮用于皮肤部分缺损,但无骨骼、肌腱、神经和血管裸露之软组织创面。上肢和大腿一般皆可做到。 4.远邻带蒂皮瓣用于皮肤缺损较大,深部组织裸露者。常用如小腿交叉皮瓣和上肢腹部皮瓣。 5.局部转移皮瓣对一些非纵形缺损创面可根据创面具体情况设计相应的局部皮瓣以闭合伤口。 6.游离皮岛 应用带血管的游离皮岛直接闭合创面。 (五)抗生素的应用合理使用有效抗生素对开放性骨折预防伤口感染有一定作用,但不应把防止伤口感染完全寄希望于大量使用抗生素,而应把主要力量放在伤口彻底清创、合理内固定及创面处理上。对抗生素应求合理使用,并应尽早使用。术前在长途转运时或到医院就诊时即可开始应用。选用抗生素最好根据伤口细菌培养和药物敏感试验结果,在未有结果之前,可联合使用控制球菌和革兰阴性杆菌的抗生素,针对有耐药性的金黄色葡萄球菌为目标,选用广谱抗生素。对严重开放性骨折,开始即应尽可能给以足够量的有效广谱抗生素。自然也要防止大量滥用抗生素。 (六)辅助治疗开放骨折手术治疗后,应密切观察患者全身及伤口情况,一旦发现伤口深部感染或骨髓炎时,应及时处理。我们的经验,可以应用切开、病灶清除和闭合性持续冲洗吸引术治疗。即在感染部原切口或必要时另做切口,进入感染灶,进行引流,清除伤口内异物及感染灶,内固定物保留不轻易取出,冲洗伤口,然后在伤口内放置冲洗管和吸引管各一根,从正常皮肤穿出,钢丝缝合切口,术毕以大量生理盐水持续冲洗负压吸引(图71-2)。同时全身应用敏感抗生素,加强支持疗法,必要时间断少量输血。对此疗法失败或感染仍不能控制时,则切开充分引流换药。
图71-2 闭合性持续冲洗吸引术 闭合性持续冲洗吸引法、还可应用于重度开放性骨折,经彻底清创、内固定后一期闭合创口的伤员,有助于防止感染。促进伤口愈合。 对所有开放性骨折患者,应常规使用破伤风抗毒素1500u,预防注射(皮试阴性后)。对伤口污染严重,伤后时间较长就诊者,或怀疑有气性坏疽感染者,应在皮试后使用治疗气性坏疽的抗生素。 (李世英 叶启彬 乐桐) 参考文献 [1]陈中伟:创伤骨科与断肢再植。上海人民出版社,1974 [2]李起鸿等:长管状骨干开放性骨折的内固定治疗,天津医学骨科附刊。1980(4):169 [3]Gustilo RB 58A:453 [4]Paul WB: The open fracture. Causes, effect 96:254 [5]Varma BP 6:22 [6]Wells EB, et al: Salvage of complicated open fractures bytransfixation.Jour Trauma 1976;16:266 第72章 颈椎损伤颈椎损伤是一种严重损伤,合并脊髓损伤、四肢瘫者约占半数,病死率约15%。 一、颈椎损伤分型 (一)屈曲型损伤较为常见。多为低头工作时,高速坠落的重物打击于头部,或患者高位跌落时头部着地造成。主要有寰枢椎骨折脱位,寰椎、枢椎骨折脱位,单纯椎体压缩骨折,颈椎骨折脱位(伴关节交锁或无交锁、颈椎半脱位或暂时性脱位)。 (二)伸展型损伤比较少见。常见于颈椎有骨性关节炎,关节较僵的老年人,摔倒时面部着地或撞到前面物体上。年轻人,跳水时颈部处于过伸位撞于池底,可造成颈椎后脱位、颈椎过度伸展型损伤。 (三)过度屈曲-过度伸展联合损伤-挥鞭损伤(whiplash injury) 其受伤机制为高速行驶的汽车突然减速或撞车,或突然高速开动时乘客头颈后没有支撑,头部因惯性作用将继续向前屈摆动后,又弹回原位或再继续向后,遂使颈部产生过屈过伸往返动作,形成伸-屈联合损伤-“挥鞭”损伤。颈下部(颈6、7)和躯干连在一起如同鞭柄,而头部和上颈部犹如鞭梢前后甩动。 (四)纵向挤压损伤常见有寰椎裂开骨折及颈椎爆裂形骨折。 颈椎的X线检查对颈椎的诊断与分型很有帮助,如侧位片上显示椎体前方楔状压缩骨折,则为屈曲暴力引起;椎体前上缘有骨折,亦常屈典型损伤;如有椎体前下缘骨折,多为伸展型损伤。关节突有交锁者,亦为屈曲型损伤。一侧关节突骨折小片成嵌插骨折或一侧椎体高度减少,则为侧屈暴力损伤,可致神经系统非对称性损伤,不易恢复,是不能用颅骨牵引治疗的骨折,只用颈托即可。 二、颈椎骨折的急救处理 颈椎骨折所合并的脊髓神经损伤,可能发生在颈椎骨折脱位当时,但很多是由于不正确的急救、运送和处理引起的。在急救现场如疑有颈椎骨折脱位,搬动病人时,应由一人扶持固定头颈部,保持颈椎和胸椎轴线一致,勿使处于过屈、过伸或旋转。病人应放置在硬质担架上,颈部两侧各放一小沙袋,使运送过程中颈椎处理稳定状态,最好放置在一个特置的牵引固定板上(图72-1)。或用颈部金属支架固定(图72-2)。
图72-1 牵引固定板示意图
图72-2 颈金属支架固定 当合并有颈脊髓损伤,发生高位截瘫时,由于躯干和下肢和血管弹性消失,血液可以大量在腹部内脏和下肢扩张的血管内,使血压下降,合并麻痹性肠梗阻亦可导致低血压。已经证实,低血氧是加剧神经病理损害的一个真正原因,所以应及时补充血容量(最好全血)和给氧,有助于克服低血压和紫绀,利于神经系统损伤的恢复。 三、颈椎损伤的治疗 不同类型的颈椎骨折脱臼的治疗方法,虽然各不相同,但主要在牵引固定、石膏领固定、手术切开复位及融合固定三种方式中选择。现将每一类型损伤的治疗分述如下。 (一)颈椎关节半脱位或暂时性脱位 颈椎半脱位,常因“挥鞭”损伤或重物坠落头部引起颈前屈时损伤,多见于第4~6颈椎。因暴力较小,一般(仅少数例外)不足以使颈椎体发生挤压性骨折,仅受伤处之上一椎体的下关节突向前轻度移位,棘间宽度增加(图72-3)。许多病例在运送医院途中或诊查过程中,经简单的后伸运动,脱位即自行复位,所以常常X线检查无阳性发现。但由于椎体后部的软组织,如小关节囊、棘间韧带、黄韧带,有时甚至后纵韧带可发生撕裂及出血,它也可因脊髓周围出血而致截瘫与死亡。
图72-3 颈椎半脱位图(C5~6) 颈椎半脱位通常症状较轻,主诉常见为颈部疼痛,颈转动时加重。检查可见颈部肌肉痉挛,头略向前倾,局部棘突可有压痛。X线片检查偶可见上一个椎体之下关节前移,棘突间的距离增宽,当脱臼自然复位后,仅可见颈椎生理弧度变直。必要时可谨慎扶持下拍摄颈部屈曲位侧位片,又可发现上述病变。 治疗,需将损伤关节固定一个时期,否则它可引起韧带松弛及再发脱位,并可造成神经根的刺激与压迫而引起一侧或双侧上肢持续性神经炎,患者颈部和臂部有持续性疼痛不适。颈椎半脱位的复位很容易,肌肉注射50~100mg杜冷本止痛后,慢慢使颈部伸展即可复位,用石膏领固定维持此位置4-6周,直至撕裂的关节囊及韧带等软组织完全愈合。 (二)颈椎关节脱位 在颈部遭受屈曲性损伤时,颈椎屈曲,势必使颈椎的下关节突掀起,此时再加上暴力的向前分力,可使后关节囊及棘间韧带撕裂,上椎体遂整个前移,发生一侧或双侧脊椎之下关节突完全移至下一椎体的上关节突前方,形成交锁(图72-4)。多发生在颈椎4、5、6、7之间。少数病人还可伴有下一椎体的轻度挤压性骨折,或椎体前缘小骨折片,多合并脊髓损伤。
图72-4 颈5~6脱位,小关节跳跃 X线片检查侧位片可见上一椎体前移,其下关节突位于下一椎体之上关节突前方,称为小关节跳跃。两棘突间距离增宽。半侧脱位常为屈曲加旋转暴力引起。X线正位片可见损伤平面的上一个椎体的棘突明显偏歪向患侧,椎板间隙增宽,侧位片示损伤平面轻度成角畸形,上椎体稍向前移,摄45度颈椎斜位片,可见一侧关节突移向前方。 治疗,不能用伸展法复位,因为越伸展,交锁的小关节嵌顿越明显,甚至压迫脊髓。应行颅骨牵引复位,成功的关键是短时间内,重磅快速牵引,牵引重量由5~7kg开始,逐渐增加至10~15kg,一般不要超过15kg(或按每一节椎体不超过2.5kg计算,如颈6脱位,2.5×6=15kg)。牵引时体位为颈椎应处于轻度屈曲位(15~20度)才容易成功(图72-5)。开始牵引后,每半小时于床旁摄颈椎侧位片一次,直至交锁被松开为止(一般需几小时)。松开交锁后,即在病人肩下垫枕,使颈部逐渐转成过度伸展位,即可复位。然后将牵引重量减至1~1.5kg,维持4周,有关节突骨折者6周。后改用石膏领再固定6~8周。如颅骨牵引不能复位者,需行切开复位,切除下一个椎体的上关节突后多可顺利复位。复位后作椎板融合术,术后继续牵引4~6周后,再改用Minerva式石膏固定(图72-6)。
图72-5 轻度屈曲位牵引法
图72-6 Minerva式石膏领固定性 (三)颈椎压挤性损伤 单纯颈椎压挤性骨折较少见,临床常见合并不同程度屈曲损伤,系由重暴力引起的“爆裂型”骨折,颈5~7多见。椎体可以成楔状并爆裂开,椎体前缘可见有“泪滴状”骨折片。椎体后缘或椎间盘常可突入椎管,造成脊髓压迫与损伤,骨片向左(右)移位,则因椎间被压缩小而产生根性症状。 治疗,在无神经症状者,因骨折稳定,可仅采用过伸复位法,并作Minerva石膏固定12周。有脊髓损伤者,可用颅骨牵引复位后逐渐把头部放在过伸位。爆裂型骨折的骨片突入椎管内者,可行前路减压术及植骨固定(图72-7)。
图72-7 前路减压及植骨融合术 (四)过伸性损伤所致颈椎骨折与脱位 本病诊断根据病史及X线检查,可见受伤部位椎间隙增宽,早期X线片还可显示咽后壁血肿影,常常可以看到上方椎体下缘有撕脱骨折。亦有合并脊髓损伤的,为后方黄韧带或前方椎间盘突入椎管压迫脊髓所致。 治疗,在无神经系统症状者,由于骨较稳定,颈微屈,卧床休息3周,即可带围领下地。合并有神经系统症状者,可行颅骨牵引6~8周,保持颈椎直线位,脊髓损伤症状消失后,带围领下地。 (五)寰枢椎骨折、脱位 1.寰椎开裂骨折 较少见,为重物坠落击于直立患者头部,或患者由高处坠落,头顶垂直冲击地面所致。冲击力通过颅骨传导,过枕骨髁作用于寰椎两上关节突,而反作用力则由枢椎作用于寰椎两个下关节突,使寰椎侧块被挤压于枕骨与枢椎之间,由于寰椎的上关节突朝向外上方,下关节突朝向外下方,上下两力的作用使寰椎最薄弱部分,即前弓和后弓发生裂开骨折(图72-8、9)。
图72-8 寰椎受力示意-冠状位
图72-9 寰椎受力示意-水平位 病人常感头部剧烈疼痛及颈部疼痛,常自已用双手托住头避免头颈活动,当颈2神经(枕大神经)受损时,患侧枕部可有放射痛。检查可见颈上部压痛,颈肌痉挛及活动,特别旋转活动受限。少数伴有脊髓损伤者,常显示不同程度的运动和感觉丧失。摄下颌颅顶位象(Hertz摄影法)或CT检查可清楚显示骨折。 骨折无移位且不伴有脊髓损伤者,可卧床数日,疼痛减轻后,上Minerva石膏,固定3个月。骨折有较明显移位和合并有脊髓损伤时,需采用颅骨牵引数周后,换石膏固定如上法。 2.枢椎骨折齿状突的完整对头部稳定甚为重要,如有骨折、半脱位或脱位,将使椎管狭窄,损伤脊髓。齿状突骨折占颈椎骨折的13%,尤以齿状突基底骨折最多见。多由跳水或高空坠落时头部着地,外力作用于头部,使齿状突骨折移位。齿状突骨折又可分为成人型和儿童型两种。①7岁以内的儿童齿状突骨折,绝大多数为屈曲型损伤,前脱位多见,其骨折线多在骨骺线上,甚至低至椎体内,骨折愈合无问题,且虽复位较差,亦可在生长过程中自行塑形矫正,极少出现再移位及晚期脊髓受压情况。②成人型齿状突骨折则相反,骨折平面较高,由于血运不良,不愈合率高或形成纤维愈合,为不稳定状态,很容易再移位引起症状。治疗时应充分考虑上述不同特点。 单纯齿状突骨折、不合并有神经系统损伤时,临床表现轻微,仍能步行入诊室,仅感颈部疼、旋转时加重。一部分病人合并不同程度的脊髓损伤,有肢体无力或感觉减退,上肢麻痛等等。新鲜的齿状突骨折,可用Minerva石膏固定治疗。骨折有移位者,先行牵引6周,复位后再行固定。 齿状突骨折合并前(后)寰椎脱位者,合并前脱位多见,约为后脱位的两倍。齿状突骨折合并有寰椎脱位时,可引起脊髓不同程度损伤,而且后脱位较前脱位的机会更大,因为齿状突骨折合并前脱位时,齿状突仍依附于寰椎前弓之后一起前移,加之寰、枢椎交界水平的成人脊髓的直径仅约10mm,而寰椎横径约为20~25mm,故脊髓仍然有较大的活动余地而免于受压。临床体征有颈部强直,局部压痛及脊髓神经损伤或受压症状。X线检查可见齿状突骨折线及寰椎移位。 治疗要求有三:①保护脊髓免受再损伤;②复位完善,否则日后有疼痛及复发现象;③固定要可靠有效,否则愈合不良,引起复发。我们常常先用颅骨牵引或领带牵引。对前脱位者,开始即用6.8kg(15Ib)牵引,并逐渐增加重量至骨折重叠拉开后,再逐渐伸直颈部复位。然后再根据不同情况采取进一步措施。对于齿状突骨折线较低,位于枢椎体内容易愈合者,儿童齿状突骨折,复位基本满意者,继续牵引4-6周,待骨折有纤维愈合时,再用Minerva石膏固定头颈部于轻度过伸位。对于成人齿状突骨折,特别基底部骨折并复位较差者,或颅骨牵引复位不满意者,非手术治疗3~4个月骨折仍不愈合者,有移位复发甚至压迫脊髓者,应尽快行颈椎融合术。 寰枢椎融合的方法很多,我们认为改良的McGrow法实用易行(图72-10)。具体做法为,显露颈椎上部后,将双股钢丝弯成合适的弧形,紧贴寰椎后弓前缘穿过,一端由后弓上缘引出,然后将枢椎棘突根部钻孔,钢丝两端交叉穿过此孔,将枢椎棘突和寰枢拧在一起,如法再将颈3棘突固定在一起,然后将寰椎后结节及颈2、3棘突及一部分椎板凿成粗糙面骼骨,取骨植骨,再用Minerva石膏固定8-10周。 第73章 脊柱外伤脊柱的骨折和脱臼较常见,平常时期,其发病率占全身骨折的4.8%~6.63%。在异常情况下,如战争、地震时,其发病率更高,可达10.2%~14.8%。 一、脊柱解剖生理上的一些特点在脊柱创伤中的意义 脊柱是人体的中轴,四肢和头颅均直接或间接附着其上,故身体任何部位的冲击力或压力,均可能传导到脊柱,造成损伤。在诊治多发损伤病人时,应记住这一点,以避免漏诊。脊柱有四个生理弧度,在脊柱的后凸的转换处,受力作用较大,是整个脊柱中最容易受外力伤害的部位。在椎体间共有23个坚韧而有弹性的椎间盘,脊柱受伤时,依据暴力方向不同,椎间盘可受压力而疝入椎管内,压迫脊髓,也可嵌入到下一个椎体的皮质、松质骨内,甚至引起椎体向四周迸裂,形成爆裂型骨折(bursting fracture)。在颈部,椎体小关节间隙近乎水平位,故易向前后或左右脱位,又容易在脱位后自然复位,所以在临床上,常常可见到外伤性高位截瘫的病例,其X线片显示颈椎的解剖结构正常。在胸段,小关节间隙与水平面几乎垂直,故极少脱位。在腰部,小关节突的排列是一内一外,即上关节突在外,下关节突在内,因此腰椎不易发生单纯性脱位和交锁,除非合并有一侧的关节突骨折。第一颈椎寰椎,无椎体和棘突,寰椎的前部及背部均比较细,和侧块相连处尤为薄弱,故局部容易发生骨折。绝大多数的脊柱骨折和脱位均发生在脊柱活动范围大与活动度小的变动处,此处也正是生理性前凸的后凸的转换处,如颈1~2,颈5~6,胸11~12,腰1~2和腰4~5处的骨折脱臼最为常见,约占脊柱骨折的90%以上,而胸腰段(胸11~腰1、2)的骨折,又约占脊柱骨折的2/3~3/4。 二、脊柱外伤的病因 任何可引起脊柱过度屈曲、过度伸展、旋转或侧屈的暴力,都可造成脊柱损伤。在平常时期,多数脊柱骨折和脱位的患者,系由高空坠落,足或臀部着地,上半身的体重加冲力,使脊住过度屈曲;或高空坠落的重物,落在患者的头部或肩背部,同样可引起脊柱过度屈曲,而造成脊柱的骨折和脱位。一些异常情况,如车祸、塌方、地震、爆炸、跳水和体育技巧运动等也是脊柱损伤的常见原因。 三、脊柱骨折的分类及病理 传统的分类是根据致伤的外力进行分型的,如屈曲型、伸展型、旋转型和纵向压力损伤等。这种传统的分类方法并不理想,因为一种外力可以产生一种以上的脊柱损伤,而且老的分类法无助于治疗方法选择。加拿大Armstrong综合他自已的经验和西方一些作者的分类,提出按损伤形态分类,将脊柱骨折分成七型。每一型有其特有的损伤特点,并和特定的处理方法相联系。新的分类方法,使脊柱骨折的治疗更加科学。现将每一型的特点分述如下。 (一)压缩骨折 前屈或侧屈暴力引起,最常见的为椎体前缘高度减少的前方楔伏骨折(图73-1)。此外还有侧方压缩骨折,即椎体两侧高度不一样。这些楔伏改变常伴有椎体终板的损伤及椎间盘的损伤,椎间盘可被压进椎体内。但压缩骨折的椎体后缘高度不变,有别于爆裂型骨折。
图73-1 前方压缩骨折 (二)旋转损伤 X线检查可见一个椎体在另一个椎体上旋转(图73-2)。有时可见椎间隙变窄,主要为纤维环及髓核损伤。下一个椎体的前缘上角,可被纤维环撕脱一小片,但椎体高度不变。少数仅有单纯椎间隙变窄,无纤维环撕脱。
图73-2 脊柱旋转损伤 (三)爆裂型骨折 是由沿身体纵轴作用的暴力造成的骨折。椎间盘被压入椎体终板,进入松质骨内致伤。椎体由中央“爆炸”样裂开,将骨折片推向四方,有椎体后缘骨折,且有骨折片突入椎管内(图73-3)。椎弓根之间的距离裂开、增宽。常合并后方椎板的纵行骨折,前方椎体裂开越大,椎板骨折就越明显(图73-4)。有时仅有椎板内板骨折,要CT扫描才能发现。爆裂型骨折又可分成五种:①同时有上、下终板损伤,伴有椎体后缘骨折片突入椎管,压迫脊髓,产生神经系统症状;②椎体上半部骨折,椎体后方压缩,有骨折片旋转进入椎管内,此型最多见;③下方椎体终板损伤;④爆炸型合并有旋转骨折,除有爆裂型骨折特征外,还可见旋转棘突偏歪一侧;⑤爆炸型骨折合并侧方压缩骨折,骨折线斜行过椎体,椎弓根距离增宽,椎体两侧高度不一样,常伴有多发横突骨折,此型最不稳定。
图73-3 爆裂型骨折
图73-4 椎板纵行骨折 爆炸型骨折的主要特点为:椎弓根间距增宽,椎体后部压缩,高度变小,及椎体横径增宽。几乎所有爆裂型骨折都具有神经系统症状。 (四)剪力骨折 又称切片状骨折(slice fracture)。常为屈曲旋转暴力引起,脊椎前、后方所有韧带均撕裂,可伴有一侧或两侧小关节、横突及椎弓根的骨折,但椎体骨质破坏不明显,椎体高度不变。但旋转剪力可将下一个椎体上缘撕脱小片骨质,就像刀切下一薄片一样(图73-5)。由于所有结构几乎完全横断,骨折高度不稳定,病人常常合并完全截瘫。X线片可见“切片”状骨折片和椎间隙增宽的特点。 (五)椎体后部骨折 又称座带骨折(seat belt fracture)。由Chance于1948年首先描述此骨折,故文献又常称Chance骨折,为一种屈曲拉伸骨折。典型的损伤机制为汽车座带束于患者腰腹部,当高速行驶的汽车突然减速或撞车时,座带支点以上的躯干屈曲,前冲力还同时产生一个向前拉伸的力量(图73-6)。将椎体由后方向前撕裂,骨折线横过椎体、椎弓根和椎板,椎体后部的韧带完全撕裂(图73-7)。有时前纵韧带亦可撕裂,常合并有神经系统的症状。
图73-5 旋转剪力作用
图73-6 座带骨折机制
图73-7 座带骨折的骨折线 (六)拉伸骨折 又分两种,屈曲拉伸损伤(图73-8),Chance骨折亦属此型。过伸拉伸损伤,前纵韧带撕裂,椎体上端略向椎管处移位(图73-9),常为汽车从后方撞于腰部引起。
图73-8 屈曲拉伸损伤
图73-9 过伸拉伸损伤 (七)综合性损伤 如楔状骨折加椎体后部骨折;爆裂型加椎体后部损伤。 在分类时,需仔细测量椎体前后缘的高度,椎弓根之间的距离,椎体的横径及棘突间距,并和上、下各一个椎体的测量相比较,进行准确分类。再根据分类,选择各自的合适的治疗方法。 四、脊柱骨折的治疗选择 我国对脊柱骨折的治疗有悠久的历史,1749年出版的中国医学巨著《医宗金鉴》中,对于治疗脊柱损伤的方法和器械的论述已较完善,也是国内外治疗脊柱骨折的最早记录。其中记述的“攀索叠砖”法,就已科学地采用自身重力牵引及脊柱后伸方法进行脊柱骨折的复位(图73-10)。在过去10多年里,在国外,脊柱骨折的治疗发展很快,1775年脊柱CT扫描的发展更促进了治疗的发展。国内目前还在普遍使用的老式脊突钢板(Holdworth钢板)由于不能满意复位骨折,而且固定不牢固,术后病人常残留腰痛,在北美已弃置不用,为比较先进的Harrington手术法、Lugue手术法、Galveston手术法及Steffee或Dick手术法等所取代。近几年来,北京协和医院和国内一些单位也已经逐渐开展应用上述新技术。
图73-10 攀索叠砖法 (一)单纯楔状压缩骨折的治疗 轻型的压缩骨折,可以采用保守治疗方法。天津医院骨科发掘我国古代医学遗产,创建了“垫枕背伸肌锻炼法”,是一种可行方法(图73-11)。具体做法为病人仰卧硬板床上,腰部用塔形枕垫起,垫枕正对骨折部位,保持脊柱过伸位。先静卧2~3天,待骨折处出血停止,疼痛减轻及腹气胀反应消退后即开始如图示方法,逐渐加强锻炼。病人卧床3个月,天天坚持锻炼,大部分病人可获得良好的结果(图73-12)。此法的缺点是需较长时间的卧床,且对一些比较严重的压缩骨折,有时复位不够满意。我们经验认为,对于椎体前方压缩50%以上者,特别是青年患者,最好用两根Harrington棍进行手术或Dick法复位固定。可以使骨折解剖复位,而且术后两周即可带石膏围腰或支具下地活动。
图73-11 垫枕背伸肌锻炼法
图73-12 垫枕背伸锻炼获良好结果 ①骨折初时;②背伸锻炼3个月后 (二)旋转型脊柱骨折的治疗 用Harrington棍法,不能矫正旋转,最好用Luque棍或Dick法进行矫正与固定。两根“L”型金属棍,放在棘突基底两侧,用每一个椎板下穿过的Luque钢丝固定到骨折部位上、下方各三个椎体椎板上,通过弯好弧度的Luque棍的杠杆作用和拧紧Luque钢丝所产生的矫正力,可以矫正旋畸形,并牢固固定骨折。如不合并神经系统症状,1周后即可下地活动。 (三)爆裂型骨折的治疗 如不合并严重的神经系统症状,损伤又在两周以内者,可以用双Harrington法,撑开矫正,或用Dick手术;可以获得满意的结果(图73-13)。复位后需融合相邻两个椎间隙,因为CT常显示在爆裂型骨折中,相邻的上、下两个椎间盘均有损伤,如不融合,日后取棍后会出现腰痛。使用本法时,如前纵韧带完整,则很容易恢复椎体前方的高度。但爆裂型骨折存在下述三种情况时,需行前路减压术:①合并神经系统症状较重者;②就诊较晚,已两周以上者(常常10天以上就复位比较困难);③脊柱CT扫描显示已有较大的骨折片突出椎管内,使髓腔管变窄超过30%以上者,预示后纵韧带已有明显损伤,使用后路手术方法已无法使骨折片复位。Kostuik复习了日本和多伦多治疗脊柱骨折的结果后证实,前路减压术能使膀胱、肛门及肢体功能得到更好的恢复。
图73-13 爆裂型骨折的治疗 ①术前,骨折脱位;②术后,侧位;③术后,正位 前路手术方法为病人取侧卧位,腰椎骨折由肾切口进入,胸腰段骨折则经切除第10肋之胸腹联合切口进入,结扎节段血管后,切开并向侧方推开椎前胸膜壁层,从腰椎侧方向椎体前方剥离骨膜,先掀起骨膜再进行骨折的处理,有助于防止血管损伤。然后切除骨折处的椎间盘,此时先找出椎间孔前缘,保护好神经和脊髓,再用咬骨钳咬除病椎骨质(保留作植骨用),靠后部分可用电钻磨(图73-14之①②)。对于旋入椎管腔内的骨片,可用刮匙将骨片旋转回原来的部位,减除脊髓的压迫(图73-14之③)。直至看到对侧硬脊膜,然后进行植骨。取一段腓骨嵌入植骨,在一助手将脊柱由后向前推顶的同时,将腓骨卡入,恢复椎体前缘高度(图73-14之④)。然后在植骨块的两侧再植入一些松质骨。
图73-14 前路手术治疗旋转型脊柱骨折 ①剥离骨膜②咬除病椎骨质;③使骨片复位;④植骨 (四)椎体后部Chance骨折的治疗 因后方韧带完全撕裂,缝隙很大。此型骨折不能用Harrington撑开棍法治疗,而要用Harrington加压棍法。在骨折两侧上下方的两个椎体上都放上Harrington加压钩,上钩放在横突上,下钩放在椎板下缘或横突上,然后穿入加压螺纹棍,拧紧螺母进行加压固定(图73-15)。应特别指出的是,对于伴有后方椎间隙增宽并有撕脱骨折者,说明有椎间盘损伤,有时用Harrington加压术复位后,反而出现神经系统的症状。这是由于加压时,损伤的椎间盘突入椎管内压迫脊髓所致。对于这样的骨折,加压复位前,应将受伤的椎间盘先行摘除。
图73-15 椎体后部Chance骨折的治疗 (五)切片状骨折的治疗 因为这种骨折伴有整个韧带的完全撕裂,且常合并截瘫,用Harrington撑开棍治疗后方间隙反而会明显增宽。应选用强度较好的Luque或Dick装置为好,不仅能获得满意的复位(图73-16①~③),而且固定牢固,术后即可随意翻动病人,术后1-2即可让病人起床坐轮椅活动,有利于截瘫病人的康复与护理。
图73-16 切片骨折的治疗 (六)胸10以上的高位胸椎骨折截瘫 由于病人腰部的肌肉完全麻痹,会发生麻痹性侧弯和后凸畸形,用Harrington或Luque技术治疗,均不能解决腰椎固定到骨盆上的问题,所以都不能维持病人坐姿。由于腰骶部过度屈伸活动,很容易引起断棍、脱钩或钢丝的疲劳断裂(图73-17)。目前Galveston手术是解决这种骨折的最有效的方法。手术时作胸3~骶2正中切口,骨膜下剥离T3-4至S1-2、及髂后上嵴及髂骨外板,如Luque方法在T3-4至L5,每个椎板下穿过Luque钢丝。然后将事先弯好生理性胸后凸与腰前凸的两根金属棍,用Luque钢丝从胸3~4一直固定到髂骨坐骨切迹上方内外骨板之间。不仅牢固固定了骨折,而且能有效维持病人的坐姿(图73-18①②)。
图73-17 高位截瘫的固定
图73-18 Galveston手术 (叶启彬 李世英 乐铜) 第74章 急性动脉栓塞动脉栓塞系指栓子自心脏或近侧动脉壁脱落,或自外界进入动脉,被血流推向远侧,阻塞动脉血流而导致肢体或内脏器官缺血以至坏死的一种病理过程。周围动脉栓塞时,患肢出现疼痛、苍白、远处动脉搏动消失、厥冷、麻木和运动障碍。此病起病急骤,发病后肢体以至生命受到威胁,及早诊断和分秒必争地施行恰当的治疗至为重要。 一、病因 动脉栓塞的栓子可由血栓、动脉梗化斑块或碎片、细菌性纤维素凝集物、空气、肿瘤组织、脂肪、子弹、折断的导丝、导管尖,以至羊水等组成,但以血栓最为常见。后者大多来自心血管系统,特别是左心。 血栓的来源有下列几方面。 (一)心源性 它是血栓最常见的来源,据文献报道占86%~91%。上海中山医院27例中心源性占81.5%。协和医院77例中则占93%。心脏疾病中以风湿性心脏病、二尖瓣狭窄、心房颤动和心肌梗死占多数,国内以风湿性心脏病最为常见。风湿病变累及二尖瓣造成狭窄或关闭不全者占80%。在二尖瓣狭窄时,心房内血流滞缓,心房纤颤使之更为加剧,加上内膜的风湿病变,使血液中的血小板更易与心房壁粘附、聚集和形成血栓。在应用洋地黄或利尿剂时,使血液浓缩,血粘稠度增高,纤维蛋白浓度升高,促使血栓形成。在心肌梗死时,相应部位心内膜上形成附壁血栓,后者脱落形成栓子。有时动脉栓塞可成为心肌梗死的首要表现。心房颤动可促使栓子脱落;房颤转为窦性心律时,也可促使栓子脱落。随着动脉硬化发病率的增高,由缺血性心脏病造成动脉栓塞的比便日趋增高。此外,亚急性细菌性心内膜炎也可成为动脉栓塞的病因。 (二)血管源性 比较少见。动脉瘤、动脉硬化、动脉壁炎症或创伤时,血管壁上可有血栓形成,血栓或动脉硬化斑块脱落形成栓子。1968年Maurizi尸检106例,发现4%病例的皮肤肌肉血管内存在动脉粥样硬化栓子。当右心房压力超过左心房时静脉系统血栓可经未闭的卵圆孔到达体循环成为动脉内“反常栓塞”,即所谓paradoxicalembolism,但较罕见。 (三)医源性 随着心脏、大血管手术的不断开展,医源性栓塞也成为动脉栓塞的重要原因之一。Cooley对2097例心脏瓣膜手术病人作了随访,在存活6年的1550例中,动脉栓塞发病率达15.5%。二尖瓣置换术较主动瓣置换术的动脉栓塞率高,分别为17%和11.5%。此外动脉手术,如主动肪瘤切除和人工血管移植术,以及动脉造影和插管术等也能引起动脉栓塞。 (四)原因不明 一般认为有4%~5%病人经仔细检查仍不能发现血栓的来源。协和医院的77例中占6.5%。 二、病理解剖和病理生理 (一)栓塞动脉的变化 动脉分叉部管腔突然狭窄,加上解剖上由鞍状构成。因此栓子几乎总是停留在动脉分叉和分支开口处。在周围动脉栓塞中,下肢明显比上肢多。Thompson(1970)报道股总动脉发病率最高,其次是髂总、腹主动脉和膕动脉。在上肢动脉的发病顺序是肱动脉、腋动脉和锁骨下动脉。北京协和医院收治的77例85次及北京安贞医院收治的60例67次动脉栓塞的发病率与上述报道基本一致(表74-1)。显然,病变多发生在下肢,上肢(尤其是右上肢)较少,则与血流动力学和解剖关系密切相关。另据估计,约有20%的栓塞发生在脑动脉中。 表74-1 动脉栓塞的分布
栓塞发生后,动脉腔阻塞,局部搏动消失,管腔常扩大。阻塞远端动脉及其侧支发生痉挛。栓塞近、远端可继发性血栓形成,尤其是后者。 动脉栓塞和痉挛刺激动脉壁,通过交感神经血管舒缩中枢,反射地引起远端血管及邻近侧支动脉强烈收缩,更加重肢体缺血。痉挛程序愈剧,缺血愈严重。 继发性血栓形成后,动脉本身滋养血管也可发生痉挛,造成动脉壁血供障碍,血管内皮细胞受到损害,内弹力层可增厚、断裂,内膜下层水肿,内膜退行性变,血小板、纤维蛋白粘附于动脉内膜上,使继发性血栓形成得以伸展。这是栓塞部位远端的动脉更易继发性血栓形成的主要原因,这种血栓常向微小动脉伸展,因而,较难彻底摘除,摘除时也易损伤内膜造成再度血栓形成,这是动脉栓子摘除后主要用抗凝疗法的原因之一。栓塞近端动脉继发性血栓则由于血流滞缓,正常的轴流发生紊乱,血液中有形成分沉积和血液发生凝固所致。这种血栓与动脉内膜粘连常较松,较易摘出。继发性血栓常在栓塞发生后8-12h,伴行静脉也可继发血栓形成,发生时,肢体血流循环障碍更为加重,常致坏疽。 (二)受累肢体的变化 由组织缺血缺氧所致。周围神经对缺氧最敏感,其次是肌肉组织。因而疼痛和麻木为肢体动脉栓塞后的最早表现,至感觉消失时,组织很可能已发生坏死。肌肉坏死时释出磷酸肌酸激酶(CPK)、乳酸脱氢酶(LDH)和溶菌酶(lysozyme)等物质,可加剧组织坏死。厌氧代谢引起组织酸中毒和细胞钠泵障碍,使细胞外钾浓度升高(图74-1)。一般在组织缺血后4-8h就可以出现坏死,但可因栓塞部位受累动脉痉挛程度、形成继发血栓的范围、侧支循环多寡和原有肢体缺血程度而异。
图74-1 动脉栓塞远端电解质变化 (三)心血管系统和全身的影响 多数病人有心血管系统疾病,动脉栓塞后更加重心血管功能紊乱。重者造成血压下降甚至休克和心跳骤停。此外,肢体坏疽、继发感染、毒素吸收和剧烈的疼痛,均对全身造成不良影响。 三、临床表现 动脉栓塞的肢体常具有特征性的所谓“5P”征:疼痛(pain)、麻木(parasthesia)、无脉(pulselessness)、苍白(pallor)和运动障碍(paralysls)。 (一)疼痛 大多数病人的主要症状是剧烈疼痛,部分病人可仅感酸痛,个别病人可无疼痛感觉。疼痛部位开始在栓塞处,以后渐向远处伸延。随栓子移动,疼痛部位可以转移,如腹主动脉骑跨栓塞开始常有剧烈腹痛,然后很快转为双下肢痛,而腹痛消失。患肢活动时疼痛常加剧。疼痛后来主要原因是组织缺血缺氧,而栓塞部的疼痛则与局部血管压力骤增和血管突然扩张有关。此种疼痛远较组织缺血引起的疼痛为轻,常不构成主诉。 (二)麻木、运动障碍 患肢远端呈袜套型感觉丧失区,由周围神经缺血所引起。其近端有感觉减退区,感觉减退平面低于栓塞部位。再近端可有感觉过敏区。患肢还可以有针刺样感觉。肌力减弱,甚至麻痹,可出现不同程度的足和腕下垂。足下垂显然与腓总神经缺血有关。当主观感觉消失和麻痹时常提示已经或将出现肌肉坏死。在少数病人,发病后首先出现的症状就是患肢麻木。 (三)苍白、厥冷 由于组织缺血,皮肤乳头层下静脉丛血流排空,皮肤呈蜡样苍白。若血管内尚积聚少量血液,在苍白皮肤间可出现散在青紫斑块。肢体周径缩小,浅表静脉萎瘪。皮下出现细蓝色线条,皮肤厥冷,肢体远端尤为明显,皮温可降低3~5℃。 (四)动脉搏消失或减弱 栓塞部位的动脉有压痛,栓塞以下后动脉搏动消失或减弱。有时由于血流的冲击,使动脉搏动传导到栓塞远端的动脉,股总动脉完全栓塞时,有时在股浅动脉近侧仍可触到搏动就是这个道理。偶尔,因栓塞不完全,仍有部分血流通过动脉,远端可触及微弱的动脉搏动。栓塞近端动脉可出现弹跳状强搏动或称为水冲脉,但当动脉痉挛严重或形成继发血栓时,栓塞近端搏动也可减弱。 四、诊断 凡有器质性心脏病、动脉粥样硬化,尤其是有心房纤颤或有动脉栓塞史的病人,如突然出现肢体疼痛伴急性动脉缺血表现和相应动脉搏动消失,也即具有“5P”征者,急性动脉栓塞的诊断基本成立。皮温降低的平面要比栓塞平面低一掌宽(如膕动脉栓塞)至一个关节(如股动脉栓塞),而肤色改变、感觉、运动障碍的平面常较栓塞部位低一至两个关节平面。临床上通常也较易判断栓塞的部位,如有双下肢剧烈疼痛和无脉病人,如腹主动脉远侧(相当于脐部)不能触到搏动,则腹主动脉骑跨栓塞的可能很大。一侧下肢剧痛,同侧骼股动脉搏动不可触及时常为同侧髂动脉栓塞。当髂动脉搏动良好而无股动脉搏动时则为股动脉栓塞。当股动脉搏动好而肢端无动脉搏动时则为膕动脉及其分支的栓塞。上肢可依此类推。多普勒(Doppler)血流仪可以判断栓塞的确切部位,因为在阻塞近侧可闻及较正常的血流音,而在其远侧血流音或讯号立即消失或明显减弱。新近经验表明由多普勒血流仪确定的栓塞部位与手术所见相符。Υ照相也可用于栓塞定位。但上述方法不能明确栓塞远端动脉是否通畅、侧支循环状况和有否继发性血栓及其范围以及静脉回流情况。而选择性肢体动脉造影和连续摄片法的应用可充分了解上述情况,有条件和必须时可采用。当CPK和LDH明显升高时,提示可能已发生肌肉坏死。此外应通过仔细询问病史和全面的体格检查以明确动脉栓塞的病因。90%的病人有器质性心脏病和心律失常,少数病人由不同部位的动脉瘤引起栓塞或在心脏换瓣术后发生。所以对栓塞病患者应仔细了解心血管系统情况,同时给予相应治疗,以降低手术死亡率。 五、鉴别诊断 诊断时需与下列疾病相鉴别。 (一)动脉血栓形成 原有动脉病变的基础,如动脉梗化、动脉瘤、动脉外伤或做了动脉缝合、吻合、移植或造影术,然后继发血栓形成。它有下列特点:①有相应病史,如慢性缺血的症状,如肢体麻木、发凉和腓肠或股髋部间歇性跛行等;②肢体原有慢性缺血的体征,如毛发脱落,趾(指)甲增厚变形,股肉萎缩等;③X线平片可能显示血管壁钙化或骨质稀疏;④常有其他部位动脉硬化的征象;⑤发病过程较栓塞为缓。一般当诊断有困难时应行动脉造影,因继发血栓形成病例,常不能以动脉取栓法使之治愈,而常需行血管旁路移植术。在动脉硬化基础上再发生栓塞时,病情更为复杂,处理时应从难准备。 (二)急性髂股静脉血栓形成 即股青肿,有时可与动脉栓塞相混淆。急性髂股静脉血栓形成时,动脉痉挛,血流滞缓,使患肢苍白或发紫、发凉、肢端脉弱。但缺血现象多在12h后改善:动脉搏动恢复,皮温升高。再者,患肢肿胀,沿深静脉行径可有触痛,浅静脉充盈等,显然与动脉栓塞不同。但病情不断加剧者也可致患肢坏疽。 (三)其他 1.膕动脉受压综合征(poplitealentrapment syndrome)有慢性病史,多发生在年轻时(20~40岁)。 2.麦角中毒 可表现为急性动脉缺血,有服药史,以硝普钠治疗有效。 3.休克和低心血输出量 病人肢端可发紫、发凉,当周身病变改善后病情自然好转。 4.动脉外压性病变 如急剧增大的腋动脉假性动脉瘤引起上肢缺血和髁上骨折引起下肢缺血。 5.创伤与手术 涉及患肢的创伤和手术等因素引起的动脉痉挛等。 六、治疗 周围动脉栓塞后,治疗的早晚与肢体的存活有密切关系。Shumacker(1957年)分析腹主、髂股和膕动脉栓塞后,下肢救肢率为75%~82.5%,其中发病12h以内治疗的,救肢率为81%,6h以内治疗者,则可高达95%,而14~24h及24~48h的两组中仅67%。1979年前,上海中山医院报告9例,肢体获存活者除一例栓塞已一个月外,余都是在栓塞后5h以内治疗的;而栓塞已数天或数周后才治疗的,均作了截肢。北京协和医院1981年至1984年治疗的29例33次动脉栓塞中,成功30次。截肢3例分别在发病1、10和、14天后手术,前者栓塞动脉有严重的动脉硬化性狭窄。 因此,一旦诊断明确应立即治疗。动脉栓塞常伴有心血管疾病,动脉栓塞后又加重对心血管系统的扰乱,重者可并发心力衰竭,故治疗原则是既要解除肢体急性缺血,又要兼治心血管疾病。但首先要考虑治疗严重心血管疾病,如心肌梗死、心力衰竭、严重心律失常和或休克等以挽救生命,同时积极治疗动脉栓塞。 近年来由于取栓导管的广泛应用和手术技术的改进,明显地简化了手术方法,而且手术大多可在局麻下进行。使手术禁忌证缩小到最低限度。手术禁忌证包括①趾或指动脉以及颅内动脉的微栓塞;②病情重危失却手术意义者;③肢体已坏疽,即使取栓也不能使其复生者;④无手术条件者。 (一)非手术法 1.肢体局部处理 患肢安置在心脏平面以下的位置,一般下垂15°左右,以利于动脉血液流入肢体。室温保持在27℃左右。局部冷敷可加重血管收缩,减少血供,属于禁忌。但也不可用热敷,以免组织代谢增高,加重缺氧。 2.抗凝和溶栓治疗 动脉栓塞后应用肝素和香豆素类衍化物等抗凝剂,可防止栓塞的远近端动脉内血栓延伸、心房附壁血栓的再生或发展和深静脉继发血栓的形成。在急性期应用全身肝素化3~5天,随后改用香豆素类衍生物维持3~6个月。溶栓剂(链激酶或尿激酶等)仅能溶解新鲜血栓,一般对发病3天以内的血栓效果最好。7天以上的效果较差。给药途径最好直接穿刺或插导管于栓塞近端的动脉腔内注入溶栓剂,也可经静脉滴注给药。抗凝与溶栓不可同时给予,两者的疗效常不能预断,疗效显然较正规取栓术为差。 3.解除血管痉挛的治疗 在动脉栓塞急性期可选用下述治疗:①0.1%普鲁卡因500~1000ml静脉滴注,每日1次,有缓解血管痉挛作用;②血管扩张药,如罂粟碱30~60mg或妥拉苏林25~50mg,可直接注入栓塞近端的动脉腔内,也可肌肉注射或静脉滴注,或以利血平2~4mg直接注入栓塞近侧动脉内,可每4~6h用药1次;③交感神经阻滞或硬脊膜外阻滞可解除动脉痉挛,促进侧支循环的建立,但上述措施常难达到显效目的。 4.其他 高压氧舱可增加血氧饱和度,对改善肢体缺血有一定帮助。 (二)手术治疗-栓子和血栓摘除术 1911年Lahey首先施行栓子摘除获成功。1963年Fogarty倡用球囊导管双栓。此外,有用改良的Donnia输尿管取石篮等方法进行取栓。 1.适应证 在掌握适应证时,如下因素需加以考虑。 (1)栓塞部位:如栓塞在前臂或小腿主要供应动脉之一(如尺或桡动脉;胫前或胫后或腓动脉),由于侧支循环丰富,一般不会引起肢体坏疽,如无明显症状可考虑不作手术取栓。但当手术、器械条件具备时,仍应取栓,以达完全恢复患肢功能的目的。位于大、中动脉的栓塞,应手术取栓。 (2)栓塞的时间:栓子摘除术的疗效与手术时间的早晚有密切关系,手术时间愈早愈好。一般在发病4~6h以内肌肉缺血而尚未坏死手术效果最佳。发病后6~8h,继发性血栓常未形成,手术疗效也最好。Thompson(1970)报道24h内手术者,截肢率4.4%,24~48h手术者,截肢率可高达36%。手术取栓的疗效随着时间后延长而下降。栓塞超过7天后,由于栓子和血栓常已在动脉内机化,与动脉内膜有粘连,有时手术不易成功,即使栓子摘除后,内膜有所损伤,术后仍可再发血栓形成。但栓塞时间也不是绝对因素,当发病2天后,如无或仅有散在的小范围皮肤坏死时,提示栓塞远侧的侧支循环尚较好。作者近来治疗发病后9、14和29天的病人3例,术中虽然困难,但仍将栓子和继发血栓完全摘除,肢体血运获完全恢复,坏疽皮肤于术后3月获痂下愈合,神经麻痹也获恢复。因此,只要肢体侧支循环较好,即使发病时间已长,也不要轻易放弃手术。 (3)能否降低截肢平面:虽小腿或足已坏死,每当栓塞在腹主、髂或股动脉时,有时即或行大腿截肢,残端也不能愈合,此时如在近侧动脉取栓的同时或之后即截肢,不仅可促进残端的愈合,尚可降低截肢平面。 2.禁忌证 ①肢体肌肉已坏疽,栓子摘除也不能挽救肢体;②病人因全身疾病处于濒死状态;③肢体或脏器内的微小动脉栓塞。 3.术前准备 检查血、尿常规,出血凝血时间(用三管法)以及凝血酶原时间和活动度后,立即经静脉给肝素抗凝,以预防继发血栓的形成和(或)蔓延。伴有心脏疾病者,需先尽量纠正其功能,待心肌梗死、心力衰竭和休克等病情好转或较稳定后,争取尽早手术。术前应请内科、麻醉科医师会诊。 4.麻醉 当用取栓导管取栓时,原则上均可采用局麻。但估计手术困难或有可能行血管旁路移植时,可考虑用连续硬脊膜外阻滞麻醉或全麻。但术前已肝素化者,行硬外麻时要注意形成硬膜外血肿问题或避免用此法。 5.传统手术方法 切口按动脉栓塞的部位而定。腹主动脉栓塞作腹部正中切口;骼动脉栓塞作同侧下腹腹膜外切口;股动脉作股上纵形切口;肱或膕动脉可分别作肘或膕窝的“S”形切口;锁骨下动脉作锁骨上平行切口;腋动脉作锁骨下平行切口或腋窝切口。经相应切口分离栓塞动脉,操作应轻柔,以免在分离过程中因栓子碎裂脱落而发生远位栓塞。在阻断栓子部位近端两侧后,在其远侧血管内注入少量肝素,以防血栓形成。在靠栓子部切开动脉,用手指从栓塞近侧动脉轻轻挤压出栓子(用器械钳取时栓子易碎),然后开放远侧血管阻断钳,以吸引器或导管吸出继发血栓,或自远侧沿动脉方向向近侧按压肢体,以挤出继发血栓。再向远侧动脉内注入肝素盐水(10μ/ml)。如估计血栓未取尽,再切开肢体远侧动脉(如胫后、足背动脉)以肝素盐水逆行冲洗,以冲出残留血栓。向近侧动脉腔内注入肝素盐水,夹住动脉切口远侧,开放切口近侧钳,以冲出残留血块。然后钳夹近侧动脉,缝合切口。再先放近侧钳,后放远侧钳。远侧动脉搏动恢复是取栓成功的标志。 6.取栓导管取栓法 (1)取栓导管的制作和原理:以小儿心导管或其他较硬高分子化合物导管取40~80cm长,在前端开侧孔后,以乳胶薄膜包绕或套以1~1.5cm长汽门芯管,以5-0丝线将其缠扎在导管上,通过调节缠扎平面,可制在不同大小的球囊。缠扎必须结实可靠,以免使用时脱落。导管尾端通过注射针头接注射器。待导管头端插入动脉穿过血栓后,注入适量肝素盐水,充起球囊。在维持一定压力情况下,缓缓拉出导管时,栓子和血栓便可同时被摘除(图74-2)。
图74-2 导管取栓法原理 取栓前需先试球囊充起的大小和所需注入的肝素盐水量,插入导管前应在球囊上涂以少量无菌润滑剂,并略抽吸连接着的注射器,以使球囊紧贴导管。此导管即或在术前也可临时制作。但有条件时可用现成的Fogarty取栓导管,此管有F2-F7大小六种型号,球囊溶液量0.05~2.5ml,充起后球囊直径4~14mm。导管配有合适的内芯,以便插入取栓管时有助于克服阻力(74-3)。取栓方法同前,但使用较前者方便且损伤小。
图74-3 配有内芯的导管 (2)上肢动脉取栓法:无论栓塞发生在锁骨下动脉、腋动脉、肱动脉、桡动脉或尺动脉均取肘窝部纵S形切口(图74-4)。在肱二头肌内侧作切口,分离肱动脉时要避免损伤贵要静脉、肘正中静脉和正中神经,显露桡、尺动脉起始部时需先切断肱二头肌腱膜。待肱、桡、尺动脉均游离毕和以塑料带绕过后,经静脉给肝素(0.8~1mg/kg)。阻断血运,在肱动脉前壁作纵(或横)切口。如栓塞在其近侧,则以F4取栓导管向近侧动脉插入至遇到并通过阻力时,注入肝素盐水0.75ml以充起球囊,逐渐牵出导管,栓子、血栓多可较易被摘出。反覆操作数次至近侧动脉有活跃的搏动性喷血为度。拉出导管时,如遇阻力不应强拉,而应吸出部分肝素盐水,使球囊略缩小后再缓缓拉出,以免球囊破裂、脱落或导管折断。然后以F3取栓导管分别插入桡和尺动脉约20cm,以同法取出继发性血栓,并以冲洗导管向远位动脉内注入肝素盐水20~40ml。取出的栓子或血栓远端钝圆或鼠尾状或明显的逆行血流为取栓成功的标志。以6-0无创血管线缝合动脉切口,如病变在桡或尺动脉,只需经肱动脉向远侧动脉取栓即可。偶尔经肱动脉取栓子不能完全将栓子、血栓清除,则可在腕部取桡或尺动脉切口进行取栓。
图74-4 上肢动脉取栓于肘窝部作纵S形切口 (3)下肢动脉取栓法:无论是髂、股、膕或胫、腓动脉栓塞,或下肢高位动脉栓塞伴远位动脉血栓形成,均采用上股部纵切口(图74-5)。避免损伤大隐静脉。切开筋膜,在缝匠肌内侧显露股总、股浅和股深动脉,分别以胶皮带绕过,此时应特别注意勿伤及内侧的股静脉和外侧的股神经。肝素化后,阻断上述三动脉,在股总动脉前壁作纵(或横)切口。以F5导管向近侧插入30cm,使其前端进入腹主动脉,然后向导管内注入肝素盐水1.5ml以充起球囊,逐渐牵出导管,栓子、血栓常易被摘出。经一次或反覆操作,可完全取出栓子、血栓,获近侧动脉搏动性喷血。然后以F3导管插入股深动脉,如上法取栓,至获逆行血流时,经用于冲洗的导管注入约20ml肝素盐水。最后以F4导管向股浅动脉远侧进行取栓,病变范围广时,常需分次逐渐向远侧动脉取栓,最后使导管插至踝部附近动脉。后者常为胫后动脉。若需插入其他分支时,常需同时再插入另一导管进行取栓,至获较佳逆行回血为度。当时远侧动脉的通畅性有疑问时可行术中动脉造影,经冲洗导管快速向远侧动脉推入76%泛影葡胺20ml,注射将毕时摄片一张。如见膝下分支仍有阻塞,或取栓导管只能抵达膕窝时,可在膝下内侧作纵切口,显露膕动脉及其分支(图74-6),以便分别自阻塞动脉取栓。仅在少数情况下,需显露足背动脉或胫后动脉进行取栓(图74-7)。后两者均用F3以至F2取栓导管。但一般说来,当动脉本身无明显病变时,仅做股部切口多可成功。当需做远侧辅助切口时常需考虑患肢动脉有动脉硬化或其他病变,或栓塞时间已较长,单纯取栓术常不易成功,而应做血管移植或血栓内膜切除的准备,或提示预后不良。
图74-5 下肢动脉取栓于股部作纵形切口
图74-6 膝下内侧切口显露膕动脉及其分支
图74-7 由足背动脉取栓 (4)腹主动脉骑跨栓塞取栓术:同时作双股部切口。显露双股动脉系统。周身肝素化后首先经右股动脉切口取栓。此时,为防止取栓时引起栓子脱落进入左下肢动脉而应同时阻断左股动脉(图74-8)。自右股总动脉前壁切开,以F5或F6导管向近侧插入约30cm,使其头端在克服一定阻力后进入腹主动脉,向球囊内注入1.5~2ml肝素盐水后后徐徐向外撤管,栓子、血栓常随之被摘出。必要时可反覆操作数次,直至获近侧动脉搏动性喷血时将其阻断。按同法在左侧取栓(图74-9),成功后阻断左侧动脉,并检查右侧以明确仍有搏动性喷血,如此时发现右侧股动脉近侧仍有搏动性喷血后,再按下肢动脉取栓法行股、膕动脉及其分支取栓术。最后缝合双股动脉切口。
图74-8 腹主动脉骑跨栓塞自右股总动脉取栓
图74-9 腹主动脉骑跨栓塞自左股总动脉取栓 作者以自制的球囊导管或Fogarty取栓导管在局麻下经双股动脉切口取栓20余例,均获成功(图74-10),提示此法的可行性。但不除外此法取栓不成功,而需采取腹部切口显露腹主动脉、双髂动脉进行直接取栓的可能性。
图74-10 经双股动脉切口取出的栓子 无论动脉栓塞发生在何处,术中发现伴行静脉内有血栓形成时,即提示病变已较晚期,手术成功的希望较小。此时应先行静脉取栓术,如不成功,应考虑是否截肢;如能成功,取栓后向远心侧静脉内注入肝素盐水,阻断静脉血流。但不缝合静脉切口。然后行动脉取栓术,成功后,在开放静脉切口远心侧阻断钳的同时,经插入远侧动脉内的冲洗导管,以大量肝素盐水冲洗,使之自静脉切口溢出,以利于排出微小血栓和积存的代谢产物。最后先后缝合动脉和静脉切口。 (5)球囊导管取栓术的优点:用此法取栓,上肢可常规取肘部切口,下肢动脉栓塞可常规取股部切口进行手术,显然简化了操作。而且可在局麻下手术,明显提高了手术的安全性。即或是腹主动脉骑跨栓塞或髂总动脉栓塞也不必经腹或腹膜外途径,显然还减少术中失血,缩短手术时间,减少手术对病人的损伤和手术并发症。因而即或在某此高危病人,若必要,也可就地进行手术。术前、术中和术后均宜采用抗凝治疗,以防继发血栓形成。此法对桡、尺动脉和胫、腓动脉及其分支栓塞也可进行取栓。 (6)球囊导管取栓术的缺点:①球囊导管取栓法可引起下列并发症:可损伤动脉内膜甚至穿破动脉,但动作轻巧,不施过分牵引,随时调整囊内压力,不至于引起动脉破裂。②可引起动脉继发血栓形成,尤其是在动脉硬化病例,当部分动脉内膜被摘出时,内膜远侧断面常被血流翻转而引起血管狭窄、阻塞或血栓形成。因而取栓时球囊不宜过大。用力不应过猛。③由于取栓时,均由导管穿过栓子、血栓后才被牵引而摘出(图74-11)。因而不能用粗或相对粗的导管(与动脉管径比较)。否则不仅取不出栓子,反而其推向远侧动脉。一旦发生此种情况,必须用小号取栓管或加远侧切口取栓。④操作时注意导管折断或球囊脱落问题。
图74-11 导管穿过栓子,取出的血栓 7.取栓术后处理 (1)全身处理:由于多数病人伴有器质性心脏病,常并发心力衰竭,有时甚至在心肌梗死时发病,因此与有关科室医师协作处理病人周身情况至为重要。对发病时间较长的大或较大动脉栓塞的病例,恢复循环后,大量缺氧代谢产物会很快回流至循环,常致重度酸中毒、高血钾、低血压,以至休克、肾功能衰竭、ARDS和心脏骤停,酷似由肢体挤压综合征引起的结果。因而术后需监护心、肺、肾功能,密切观察动脉血气、电解质、肝肾功能和尿量。酌情给予缓冲液(如碳酸氢钠或乳酸钠)、利尿剂、强心剂或抗心律失常剂。此外严重肢体缺血病例术后可发生肌球蛋白尿,应使尿液碱化以防肾衰。死亡病例常发生在术后3天内,因而这3天内的严密观察和积极治疗尤其重要。 当病人发生急性动脉栓塞后,心房内常残存附壁血栓,因而取栓术后仍易发生再栓塞。协和医院77例急性动脉栓塞中,术后2年内发生再栓塞者26例(33.8%)。在经尸检的3例中均发现有心房附壁血栓。因而术后必须注意病因治疗。有心房纤颤者,术后应及早争取做心律转复,以防心房附壁血栓再形成或扩展。有瓣膜病者,应争取行换瓣术同时完全摘除心房附壁血栓(图74-12)。
图74-12 心房附壁血栓图 有冠心病者,如有手术指征时应行主动脉-冠状动脉架桥术,以改善心肌血供,防止附壁血栓形成。如无法解决涉及房颤的病因问题,则需终生抗凝。 (2)局部处理:观察疼痛缓解、动脉供血和静脉回流情况、患肢皮温、静脉充盈时间、毛细血管充盈情况和患肢周径。必要时以Doppler仪监听动脉血流音,测节段性动脉收缩压。观察患肢运动、感觉功能。 远侧动脉搏动恢复为手术成功的标志,但也常因伴有动脉痉挛而使血液循环恢复延缓。术后肤色和温度恢复常较早,而动脉搏动则有时需在数小时以至1~2天后才恢复。当患肢原有动脉病变时,肢端脉搏便不能恢复,而转为“暖足”为度。 当术后症状不缓解、体征不改进,或缓解后复又加剧时,分别提示取栓不成功,或发生再栓塞或继发血栓形成,应考虑再次探查,力求找到失败原因,否则即或再度手术仍不易成功。当患肢近侧动脉先有水冲脉,然后发生阻塞时常提示患肢小动脉病变未解除,再次取栓后,应以大量肝素盐水灌入远侧动脉,并同时切开和检查其回流静脉,争取使微小血栓得以排除。 术后患肢明显肿胀可属缺血后反应,或由于回流静脉血栓形成,更易发生于间隙综合征,尤其是胫前间隙综合征,表现为小腿前外侧骤然疼痛、肿胀、明显触痛、肤色呈紫红,为胫前间隙狭窄,压迫胫前神经和血管所致。应立即做筋膜切开减压术。在严重病例小腿诸间隙均被压迫,可切除腓骨中段1/3,此法同时使小腿诸间隙均获减压,可达到根治性筋膜减压的目的。 8.其他治疗方法 (1)取栓术加内膜切除术:当动脉栓塞发生在粥样化的动脉部位时,单作取栓术常难以充分恢复局部血流循环,此时需同时将增厚的动脉内膜切除。此术只适用于病变较局限时,尤其适用于股深动脉起始部的动脉硬化性狭窄。行股深动脉开口部内膜切除时,即或股浅动脉已经阻塞,仍常能达到保留肢体的目的。因为即或是动脉硬化较晚期的病人,股深动脉远侧常仍然无恙。如股深动脉起始部内膜切除术后发现局部狭窄时,可用自体静脉或人工血管行补片移植术,此术称股深动脉成形术。但对于病变广泛的动脉内膜病变,如股浅动脉病变,即使血栓内膜切除术获得成功后,仍难免因继发性血栓形成而失败。 (2)血管架桥移植术:经上述处理仍不能解决动脉阻塞时,只要病变远端有通畅动脉,便可行腹主动脉-股动脉、或腋-股、或股-股动脉血管移植,解决髂动脉阻塞,以髂-股、或股-膕、或股-胫或腓或足背动脉血管移植解决股、膕、胫动脉阻塞。膝关节以上者,可用人工血管,过膝者应采用自体静脉移植为宜。 (3)颈或腰交感神经节切除:有助于解除上、下肢动脉痉挛,因而能促进肢体侧支循环的建立,可起到缓解症状作用。 (4)截肢术和取栓加截肢术:当病人来院时肢体已经坏疽,需预防继发感染。待坏疽与健康组织间的界限明确后行截肢或截趾术。但当病人已有湿性坏疽,或虽尚无坏疽平面形成但肢体缺血已导致周身情况恶化而威胁生命时也应立即截肢。有时即使已为病人做了较高位截肢,但因残端仍然缺血而不能愈合。根据作者的经验,手术时若先行动脉取栓术,使血流恢复,紧接着行截肢术有两个优点:①常可有效地降低截肢平面;②有助于增加残端血供,因而促进残端的愈合,如股深动脉取栓成功,常可为患侧大腿提供充分或赖以生存的血供。 第75章 泌尿系创伤第一节 肾损伤肾脏位于腹腔后,在解剖关系上受周围组织的保护:前面有腹壁和腹腔脏器,后面有脊柱、肋骨和厚层肌肉。此外,肾脏可以随呼吸而活动,对于暴力具有一定的缓冲作用,因此不易受伤。其发病率占腹部损伤的7%~20%。随着我国工业和交通事业的发展,肾损伤的发生率有增加的趋势。处理此种损伤的关键在于迅速、正确的诊断,准确的分类和决定采取保守抑或手术治疗。 一、病因与受伤机制 肾损伤可分为闭合性和开放性损伤两大类,以闭合性损伤最为常见。 (一)闭合性损伤 未与体外交通的肾损伤称为闭合性肾损伤。其受伤机制为:①肾脏位于腹膜后有一定的活动度,当受到暴力作用时,碰撞于脊柱或肋骨上,形成一种反向作用力,使肾脏发生裂伤;②肋骨或脊椎横突的骨折断端刺破肾脏;③肾脏受外力作用挤压在坚实的脊柱上引起的挫裂;④由高处坠跌时肾蒂受牵扯面撕裂。 根据暴力的方向闭合式肾损伤可以分为:①直接暴力:肾区受到直接打击,如伤员跌倒时腰部垫在硬物上,或车辆的撞击等;②间接暴力:自高处跌落,臀部或双足着地时,因腰背肌肉强烈收缩,肾脏受到剧烈震动而受伤;③器械伤:进行肾囊封闭,肾穿刺活检或逆行插管时,可能造成肾损伤。 (二)开放性损伤 战伤多原于此类,如弹片及刺刀伤等。常合并有其他脏器损伤 二、病理 由于暴力所致的肾组织破坏程度不同,因而造成的病理变化以及产生的临床症状差别很大。处理原则和治疗效果也与肾损伤的程度有关。病理变化大致可分四类。 (一)肾挫伤 这是一种比较多见的肾损伤,肾组织损伤较轻,肾包膜和肾盂大多保持完整,肾实质内产生瘀血或血肿,并有少量血液流入肾盂导致血尿。肾挫伤在X线造影片上可不显示形态上的改变。一般均能自行愈合而不造成严重后果。 (二)肾部分裂伤 肾实质破裂,但肾盂粘膜或肾包膜两者之一尚保留完整。若肾包膜破裂,血流入肾周围组织中形成腹膜后血肿。若肾盂粘膜破裂,血流入肾盂引起血尿。其严重性与肾实质裂伤程度有关。多数情况经保守治疗可自行愈合。裂伤范围较大或有多数裂伤,也可造成出血性休克,则需手术治疗。 (三)肾全层破裂 肾脏各层破裂,大量血液、尿液渗入肾周围组织或流入肾盂。X线造影片上可见尿外渗的征象。此类肾损伤自愈机会甚少,往往需手术治疗。 (四)肾蒂裂伤 肾蒂血管破裂,大量血液丧失,是严重的情况,如不及时救治,可立即致命。 三、症状 肾损伤的主要症状是休克、血尿、腰痛、肿块和伤侧腹壁强直。 (一)休克 肾损伤多出现休克症状,占30%~50%之间。较严重的肾损伤多有程度不同的休克。休克程度多与出血速度、就诊时间、合并伤轻重和机体代偿能力有关。伤后数日出现的延迟性休克表示有持续性或再发性的大量出血,因此需要对伤员进行严密观察和及时处理。 (二)血尿 血尿是大多数肾损伤最常见的症状,包括肉眼或镜下血尿。国内有人报道血尿可占肾损伤的94.3%,说明血尿在肾损伤诊断中很重要,特别血尿中有长索条状血块者,更有意义。一般说来,血尿量与损伤的严重程度相一致。肾损伤越严重,血尿程度也相应严重。但有时血尿少也并不等于肾损伤轻,因为有些严重肾裂伤,血液流入腹膜后组织或腹腔内,不从肾盂输尿管流下,而血块堵塞输尿管也会造成血尿突然停止。经过保守治疗后,血尿常在数日或1~2周内停止。有时2~3周后,由于未能得到适当休息或存在继发感染等原因可再次大量尿血,即所谓继发性血尿,也不可忽视。 (三)腰痛 腰痛多系腰部挫伤、肾被膜下出血或血尿渗入肾周围组织刺激腹膜后神经丛所引起。疼痛可局限于腰部、上腹,也可散布到全腹,或放射至肩部、髋区及腰骶部。 (四)肿块 肾破裂时由于血和尿的外渗,在腰部可出现不规则的弥漫性肿块。肾周筋膜完整,肿块是局限的。若肾周筋膜破裂,渗出的血和尿可沿腹膜后蔓延。如肿块不断扩大,血红蛋白不断下降,说明有持续性出血,应引起警惕。 (五)腹壁强直 伤侧腰部有明显的肌痉挛和压痛,有尿外渗时这些病象更为显著。肾周的血和尿可沿腹壁蔓延,临床即出现腹壁强直。若后腹膜破裂,血和尿进入腹腔时,可有腹膜刺激现象。 四、诊断 肾损伤的诊断一般根据创伤的历史、临床症状与体征,结合尿化验及造影检查即可确定。多数病例根据受伤部位和血尿就可做出诊断。如有腹腔脏器合并损伤,应注意不要忽略肾损伤。 在肾损伤的诊断中不仅需确定有无损伤,并需了解损伤程度,对侧肾的情况及伤肾的发展趋势等。若诊断确有困难,则考虑行泌尿系统特殊检查。 X线检查对肾损伤的诊断有时极为重要,它包括腹部平片、排泄性尿路造影、逆行尿路造影、动脉造影及CT检查。腹部平片可见肾阴影增大,腰大肌影消失,脊柱弯向伤侧等。这些都是肾周围出血或尿外渗的征象。排泄性尿路造影(IVU),轻度肾挫伤可无任何表现,随着伤势加重,可表现肾盏变形,肾实质内不规则阴影,甚至伤肾不显影。多年来IVU为诊断腹部钝性损伤有无泌尿系合并伤的重要手段。对所有疑为肾损伤者均应予早期施行,不仅能显示损伤的范围,也可帮助了解对侧肾脏的功能是否正常,同时可以发现原来存在的病变。但由于创伤后影响检查操作的进行,有时肾脏分泌功能因严重损伤而减退或轻微外伤可能造成肾脏功能完全抑制或只排出少量造影剂,显影往往不够满意。为了提高准确性,采用大剂量静脉滴注肾盂造影加断层摄影,其正确诊断率可达60%~85%。膀胱镜检查及逆行尿路造影术虽能了解膀胱、输尿管情况及肾损伤程度,但可能造成继发感染并加重伤员的痛苦,故对严重外伤病人应慎重施行。肾动脉造影片上肾实质和肾血管完整性的异常变化,所提供的解剖学估计,如肾蒂损伤、肾内血管破裂或栓塞、肾内动静脉瘘、肾实质裂伤和包膜下血肿等,非其他检查法所能得到,此已为多数文献所确认。当然,无需对每个肾损伤病人施行这种检查。我们认为,如果大剂量静脉尿路造影显示输尿管、肾盂、肾盏严重痉挛,以及肾实质或排泄系统轮廓紊乱,包括肾影增大,不显影或造影剂外溢、肾盏分节或扭曲变形等,同时临床有严重出血表现者应考虑施行肾动脉造影,以指导临床治疗。 放射性同位素扫描对肾损伤的诊断及随诊检查也有一定帮助,扫描方法简单而安全,可根据情况采用。 五、治疗 (一)保守疗法 肾脏修复能力很强,绝大部分肾损伤患者如肾挫伤或部分肾裂伤,可用非手术疗法治愈。这些治疗包括①休克的抢救,包括输液、输血和止痛等;②绝对卧床休息,至少在2~3周,下床活动后2~3月内避免体育活动及体力劳动,以防继发性出血;③抗菌治疗控制感染。在施行支持疗法过程中,必须密切观察血压、脉搏、血尿、血红蛋白等有无变化。 (二)手术疗法 在保守治疗过程中病情逐渐加重,如腰部血肿逐渐增大,反覆发生大量血尿,严重休克经补液、输血后无改善,明显尿外渗,严重局部感染或合并腹腔脏器损伤时,需采用手术治疗。 手术前必须通过静脉肾盂造影,放射性同位素检查了解对侧肾脏情况。 手术切口多主张采用腰部斜切口,而避免采用经腹部切口,甚至有人主张在剖腹检查发现肾脏严重损伤时,最好先关闭腹腔,再改用腰部斜切口。 保守疗法无效,应不失时机地采用手术治疗。严重肾损伤如肾蒂完全断裂,往往伤势严重来不及抢救。国内有成功地抢救肾蒂完全断裂的报道。 肾手术方式的选择,主要根据肾损伤程度而定。 1.选择性肾动脉栓塞术 随着选择性血管造影技术的发展,血管栓塞术已成为一种临床实用的疗法。应用非永久性栓塞材料如血凝块等,对某些严重出血的肾损伤施行血管栓塞术止血后,被栓塞的血管仍可再通,栓塞肾的功能可得到恢复,因而可降低肾损伤的手术率和切除率。栓塞疗法的主要适应证应为严重肾挫伤和裂伤,轻度肾损伤、肾盂输尿管裂伤及肾蒂损伤并非栓塞疗法适应证。个别拟行紧急肾切除者,栓塞可暂时止血以控制休克,使患者能耐受手术。国内有用此法获得成功的报道。 2.肾区引流 适用于肾贯通伤,严重尿外渗或形成肾周感染。手术探查时可清创伤口,取出异物,了解肾脏损伤程度,肾区出血点要分别给予结扎或缝合,力求引流通畅。若手术中发现出血严重,病人处于危险状态而又不了解对侧肾功能情况,可采用填塞压迫止血的方法,待病情稳定后再进一步处理。 3.肾修补或肾部分切除术 若系肾部分破裂,一处或多处,而肾盂、输尿管完整,亦无明显尿外参或感染时,应尽量采用肾缝合术。肾脏上、下极损伤可行肾部分切除术。如虽损伤严重,但患者对侧肾功能不佳或缺如者,也应尽量采用肾缝合术。 4.肾切除术 肾严重损伤,无法修补或出血无法控制者即行肾切除术。切肾前应了解对侧肾功能情况,以防将外伤的孤立肾切除。 第二节 输尿管损伤输尿管位于腹膜后间隙,位置隐蔽,一般由外伤直接引起输尿管损伤颇不容易,但可因利器刺伤或枪弹贯通伤引起。单纯输尿管损伤极为少见,即有也多合并其他脏器损伤。 妇科手术特别是宫外孕破裂、剖宫产等急诊手术或妇科肿瘤根治术中,输尿管被钳夹或误扎等医源性损伤最为常见。此外外科盆腔内结肠手术、输尿管本身的手术及内窥镜检查也易引起损伤。各家报告各类手术合并输尿管损伤率0.05%~7.4%。 一、临床表现 外伤性输尿管损伤可有血尿、尿外渗及感染等表现。 手术损伤输尿管引起临床表现需根据输尿管损伤程度而定,从输尿管损伤的方式看,有结扎、钳夹、扭曲、切开、切断、部分切除或缺血性坏死等。术中发现输尿管损伤,立即处理可不留后遗症。倘未被发现,多在3~5日起病。尿液起初渗在组织间隙里,临床上表现为高热、寒战、恶心、呕吐、损伤侧腰痛、肾胀大、下腹或盆腔内肿物、压痛及肌紧张等。有些在1~2周内尿自伤口等处流出形成尿瘘。根据尿瘘的方向,可以分为输尿管腹壁瘘、输尿管阴道瘘、输尿管子宫瘘、输尿管腹膜后间隙瘘、输尿管回肠瘘及输尿管直肠瘘等。同时可出现感染,严重时可出现感染性休克。双侧输尿管损伤可发生无尿并有腰部胀痛,旋即出现尿毒症征象。 二、诊断 输尿管损伤并非常见而其症状又常为其他脏器损伤所掩盖,故在临床上常被忽视。即使出现无尿的情况,有时也被误认为是休克、肾病或磺胺药物等所致。凡腹腔、盆腔手术后病人发生无尿、漏尿、腹腔或盆腔有刺激症状时均应想到输尿管损伤的可能。对怀疑输尿管损伤的病人,应进行系统的泌尿系检查。输尿管瘘的诊断不仅仅是确认尿液系从输尿管的某一段漏出,更重要的是需要了解瘘道的方向、明确位置、瘘道的上下段输尿管的通畅情况,才能为进一步的治疗提供依据。特别是输尿管下段瘘,瘘道曲折迂回,诊断上有一定困难。输尿管损伤处常有疤痕狭窄,引起该侧上尿路梗阻,故静脉尿路造影常显示患侧肾功能受损及肾、输尿管积水。同位素肾图常显示患侧肾功能减退及梗阻型曲线。如梗阻严重,患侧肾可无功能。膀胱镜逆行插管时,常发生在病变处受阻。输尿管阴道瘘应与膀胱阴道瘘鉴别,后者从阴道漏尿,无正常排尿(小瘘孔除外)。临床上常作膀胱灌注美蓝溶液以鉴别。 三、治疗 手术治疗输尿管瘘的时机是一个重要的问题。太早由尿外渗引起的组织充血、水肿等炎症反应没有完全恢复,输尿管本身及其周围组织的修复能力差,易导致修复手术的失败;太晚,一则增加患者精神上、经济上负担和生活上的诸多不便,二则容易引起上行感染,增加肾切除率。 外伤所致输尿管损伤,应首先注意处理其周身情况及合并其他脏器的损伤,断裂的输尿管应根据具体情况给予修补或吻合。除不得已时不宜摘除肾脏。 器械所致的输尿管损伤往往为裂伤,保守治疗多可痊愈。如尿外渗症状不断加重,应及早施行引流术。 手术时误伤输尿管应根据具体情况及时予以修补或吻合,如输尿管被结扎,应尽早摘除缚线,并在输尿管内安置导管保留数天。输尿管切开,可进行缝合修补,然后置管引流。输尿管被切断,则进行端端吻合,置管引流两周左右。输尿管在低位被切断可行输尿管膀胱吻合术。输尿管被钳夹,损伤轻微时按结扎处理;较重时,为防止组织坏死形成尿瘘可切除损伤部分,进行端端吻合。若输尿管缺损太多,根据具体情况可以选择输尿管外置造瘘,肾造瘘,利用膀胱组织或小肠作输尿管成形手术。 手术损伤输尿管如未能在手术当时发现,应予以认真细致了解情况后决定对策。在延期诊断病例的治疗中,若一般情况较好,原发病治疗满意,损伤局部组织反应不明显,损伤部位在膀胱附近,损伤时间在1周以内,则应及时进行修补等手术。如果输尿管损伤严重,估计局部组织水肿、充血,不宜手术修复时,可先行患侧肾造瘘引流尿液,择期手术。手术一般可在损伤后1月施行。瘘孔在输尿管下端时,多采用输尿管膀胱再植术。输尿管瘘口周围炎症粘连严重,不必勉强分离。若输尿管缺损较长,可行膀胱壁瓣输尿管吻合术。输尿管中、上段瘘的瘘道多位于腰肋部,可在瘘道中置放一引流管,接负压持续吸引,引流管数天更换一次,每次的口径逐渐缩小,瘘道可自行闭合。如不愈合,说明瘘下方的输尿管不通畅,可在膀胱镜下逆行插管,并将输尿管导管留置数天,则漏尿量减少,瘘道也能逐渐闭合。否则需要再次手术治疗。 第三节 膀胱损伤一、病因 (一)闭合性损伤 膀胱空虚时位于骨盆深处受到周围组织保护,不易受外界暴力损伤。当膀胱膨胀时,因膀胱扩张且高出耻骨联合,下腹部受到暴力时,如踢伤、击伤和跌伤等可造成膀胱损伤,骨盆骨折的骨折断端可以刺破膀胱;难产时,胎头长时间压迫可造成膀胱壁缺血性坏死。 (二)开放性损伤 多见于火器伤,常合并骨盆内其他组织器官的损伤。 (三)手术损伤 膀胱镜检查,尿道扩张等器械检查可造成膀胱损伤。盆腔和下腹部手术,如疝修补,妇科恶性肿瘤切除等易致膀胱损伤。 二、病理 (一)挫伤 膀胱壁保持完整,仅粘膜或部分肌层损伤,膀胱腔内有少量出血,无尿外渗,不致引起严重后果。 (二)破裂 膀胱破裂可分两种类型。 1.腹膜外破裂 破裂多发生在膀胱前壁的下方,尿液渗至耻骨后间隙,沿筋膜浸润腹壁或蔓延到腹后壁,如不及时引流,尿渗区可发生组织坏死、感染,引起严重的蜂窝组织炎。 2.腹膜内破裂 多发生于膀胱顶部。大量尿液进入腹腔可引起尿性腹膜炎。大量尿液积存于腹腔有时要与腹水鉴别。 3.尿瘘 膀胱与附近脏器相通可形成膀胱阴道瘘或膀胱直肠瘘等。发生瘘后,泌尿系容易继发感染。 三、临床表现 膀胱挫伤因范围仅限于粘膜或肌层,故患者仅有下腹不适,小量终末血尿等。一般在短期内症状可逐渐消失。 膀胱破裂则有严重表现,临床症状依裂口大小,位置及其他器官有无损伤而不同。 膀胱外破裂时,主要表现有下腹痛,血尿及排尿困难或不排尿。检查时,不腹膨胀、压痛及肌肉紧张。伴有骨盆骨折时,耻骨支处有明显压痛。尿外渗和感染引起盆腔蜂窝组织炎时,患者可有周身中毒表现。 腹膜内破裂会引起弥漫性腹膜刺激症状,如腹部膨胀、普遍压痛、肌紧张、肠蠕动音降低和移动性浊音等。 膀胱与附近器官相通形成尿瘘时,尿液可从直肠、阴道或腹部伤口流出,往往同时合并泌尿系感染。 四、诊断 根据外伤史及临床体征诊断并不困难。凡是下腹部受伤或骨盆骨折后,下腹出现疼痛、压痛、肌紧张等征象,除考虑腹腔内脏器损伤外,也要想到膀胱损伤的可能性。当出现尿外渗、尿性腹膜炎或尿瘘时,诊断更加肯定。怀疑膀胱损伤时,应做进一步检查。 (一)导尿术 如无尿道损伤,导尿管可顺利放入膀胱,若病人不能排尿,而导出尿液为血尿,应进一步了解是否有膀胱破裂。可保留导尿管进行注入试验,抽出量比注入量明显减少,表示有膀胱破裂。 (二)膀胱造影 经导尿管注入碘化钠或空气,摄取前后位及斜位X线片,可以确定膀胱有无破裂,破裂部位及外渗情况。 (三)膀胱镜检查 对于膀胱瘘的诊断很有帮助,但当膀胱内有活跃出血或当膀胱不能容纳液体时,不能采用此项检查。 (四)排泄性泌尿系统造影 如疑有上尿道损伤,可考虑采用以了解肾脏输尿管情况。 五、治疗 膀胱挫伤无须手术,通过支持疗法、适当休息、充分饮水、给予抗菌药物和镇静剂在短期内即可痊愈。 腹膜外破裂,应在耻骨上腹膜外探查膀胱,找出破裂部位,必要时切开膀胱前壁寻找裂口,用羊肠线将裂口缝合,然后缝好膀胱前壁,最好放置耻骨上膀胱造瘘管。两周左右待伤口愈合后拨除尿管。腹膜外被血液、尿液侵润的组织,必须做充分的引流。引渗感染严重,波及腹壁、腰部、坐骨直肠窝、会阴、阴囊,及腹部,从耻骨上手术切口不能充分引流时,尚需在腹壁、阴囊或会阴切开引流。 腹膜内破裂如同腹膜外破裂一样,可先探查膀胱,找出破裂伤口,以羊肠线进行修补。然后在膀胱前壁做一高位造口并引流膀胱前间隙。要打开腹膜,吸出腹腔内液体,若发现其他脏器损伤则一并处理。 对于膀胱瘘应切除瘘口周围不健康组织,将瘘口分层缝合。如果膀胱结肠瘘,应考虑暂时性结肠造口术,使粪便不经修补处,以利愈合。 单纯的膀胱破裂修补比较容易,而尿瘘的修补比较困难。由于手术技术的进步,简单型尿瘘的治愈率已达95%以上,而复杂型尿瘘,如膀胱尿道阴道瘘、膀胱宫颈阴道瘘等,由于组织缺损多、疤痕大及解剖部位隐蔽,治愈率仍不高。国内有用牛心包及胚胎膀胱修补膀胱阴道瘘达到较满意效果的报道。牛心包片对于瘘孔只起到暂时的支架作用,主要依靠受体膀胱粘膜移行上皮再生,覆盖其上,纤维组织包裹其外,达到修补瘘孔的目的。胚胎膀胱片,从免疫学角度看,其组织尚未具备明显的生物学特性,免疫系统处于不成熟状态,容易导致“免疫学宽容”。通过膀胱镜观察,供体可以成活,无坏死,与受体粘膜愈合尚佳。 尿瘘修补手术成功的关键在于手术野的充分暴露,局部存在足够利用的健康组织,以及“屏障”手术的合理使用。因此,对于膀胱颈部较大漏孔在一般方法难于修补的情况下,可以采用耻骨切开术。耻骨切开后,膀胱颈部、全部尿道和阴道前壁的两侧可以获得充分暴露,不仅分离瘘孔及其相邻的组织时解剖清楚,操作方便,止血彻底,而且切除瘘孔与耻骨后筋膜之间的疤痕组织及缝合瘘孔两个侧角时,都比其他途径方便。为了促进修补术的成功,国内采取股薄肌移植术也获得了满意的效果。股薄肌移植术是从股内侧游离股薄机,保留该肌的血管神经,切断股薄肌的远端,然后牵引至膀胱颈部一侧间隙后,环绕膀胱尿道吻合口,使其周围均有股薄肌覆盖。由于该肌有一定厚度和长度,血运又比较丰富,既可做为组织“屏障”,增加瘘孔的愈合能力,又可防止术后压力性尿失禁,是一举两得的辅助方法。 术后采取综合疗法,使患者获得充分休息,足够营养,适当水分,纠正贫血,控制感染以期早日恢复。 有些闭合性膀胱损伤,膀胱裂口不大而尿外渗又比较轻时,若就诊及时,也可在严密观察下通过保留尿管,抗菌治疗等非手术疗法,获得满意效果。 第四节 尿道损伤尿道损伤在泌尿系统损伤中最常见。男性尿道为17~20cm,以尿生殖膈为界分为前尿道及后尿道。前尿道包括阴茎头部、阴茎和球部,后尿道包括膜部及前列腺部。由于其解剖特点,男性尿道容易受伤。 女性尿道短而直,长2.5~5cm,发生损伤的机会较少。国内陈氏报道,共收治尿道损伤204例,其中女性尿道损伤7例,占3.43%。女性尿道位于阴道之前,耻骨联合之后,阴道前壁和尿道后壁相贴,因此,尿道损伤往往合并阴道前壁损伤。女性尿道血运相当丰富,膀胱下动脉供应上部尿道,阴道动脉供应中部尿道,阴道内动脉供应下部尿道。加之阴道损伤出血,以及合并骨盆骨折时,紧贴于耻骨后盆壁上的静脉丛破裂出血,因此女性尿道损伤,特别是完全性尿道断裂伤,往往出血严重,可以出现出血性休克。 一、病因 (一)闭合性损伤 1.直接暴力 男性前尿道大部分外露,可直接受伤。当会阴部遭受撞击可造成球部尿道损伤。从高处跌下并骑在硬物上,尿道球部被挤压在硬物与耻骨弓之间,会造成典型骑跨伤。 2.间接暴力 骨盆骨折尿道可被撕裂或被骨折端刺破。此种损伤多见于膜部尿道。 3.器械伤 男性尿道有两个生理性弯曲,而后尿道管腔较细小且固定,进行尿道探子、金属导尿管、膀胱镜、碎石镜操作时用力过猛或操作不当可造成尿道损伤,后期逐渐形成尿道狭窄。 (二)开放性损伤 多见于战伤,常合并阴囊及直肠损伤。 二、病理 (一)尿道挫伤及粘膜裂伤 尿道粘膜、尿道海绵体和周围纤维膜均可发生挫伤,但均无断裂,仅尿道粘膜裂伤,一般不严重。 (二)尿道破裂 各层尿道组织部分断裂或完全断裂。完全断裂则尿道两断端分离,造成部分缺损。 尿道损伤可以引起尿外渗。尿道损伤的位置决定尿外渗的范围。三角韧带以上破裂时(即膜部尿道及前列腺尿道破裂),尿液渗至膀胱周围,其外渗范围与腹膜外膀胱破裂相同。三角韧带以下破裂,即球部尿道及阴茎尿道破裂,尿液渗至会阴、阴囊、阴茎或腹壁。 尿道损伤后期的病理变化有①狭窄:损伤后疤痕收缩,或骨折端压迫尿道所致;②闭锁或缺损:损伤严重,疤痕组织造成尿道完全不通;③假道:多由不正确的尿道扩张造成盲管长期不能愈合所形成;④瘘管:尿道远端梗阻,近端扩张感染、淤积,并穿破皮肤形成瘘管。 三、临床表现 (一)疼痛与肿胀 受伤部位疼痛,特别在排尿时加重。肿胀部分如会阴、阴囊表面皮肤可有瘀血。 (二)尿道出血 排尿开始和终了时的血尿,从尿道口滴血,大量出血并不多见。 (三)排尿困难 大多数尿道损伤病人都有排尿困难。当尿道损伤严重造成尿道断裂时,可完全不能排尿。 (四)尿外渗 组织受尿液侵润可继发感染,严重时造成蜂窝组织炎甚至脓毒血症。 四、诊断 根据受伤经过,典型症状和检查所见一般可做出诊断。要特别注意尿道损伤与膀胱损伤的鉴别。如导尿管不能插入膀胱或刚插入尿道即有血流出,则为尿道损伤。根据导尿管受阻的部位可估计尿道损伤的部位。试插导尿管不可用力过猛,以免进一步撕裂尿道。 直肠指检查时对尿道损伤诊断很有帮助。尿道损伤时,直肠指诊多可发现有明显压痛。 怀疑骨盆骨折可以摄取X线平片,尿道造影可使尿外渗加重故应慎用。 五、治疗 尿道损伤常引起严重的并发症(尿潴留、尿外渗、尿路感染等)和后遗症(如尿道狭窄、尿瘘及阳萎等)。 处理尿道损伤的目的主要是解决尿潴留和防止尿道狭窄。尿道损伤的早期处理向来是临床上争论的问题,近年来内镜器械及经尿道手术的进步,给尿道损伤的治疗提供了新的途径,改善了治疗效果。目前尚难评价何法最为优越。由于病情不同,治疗上也应该根据具体情况有所不同。一个完善的治疗方案应该是安全可靠、并发症少和易于掌握。 对轻微损伤和尿道挫伤无排尿困难者,可采用非手术治疗,观察病人,应用抗菌药物,根据情况进行尿道扩张。 (一)前尿道损伤 因骑跨伤所致的尿道球部破裂,若能排尿或排尿不畅,说明是尿道部分损伤,一般治疗方法是留置导尿管1~2周。但因尿道裂伤处与周围血肿相通,导尿管妨碍了尿道损伤处血肿及分泌物的引流,易形成尿道旁脓肿,愈合后有时会发生严重的尿道狭窄,因此有人主张不插置导尿管,而做耻骨上膀胱造瘘。尿道大部分或完全断裂时,会阴血肿一般较大,病人有尿潴留,有时还有尿外渗,需要做会阴部引流。早期做尿道修复手术仍是可取方法,宜将尿道断端修剪成斜面做端端吻合,留置硅胶导尿管10天。另有一些学者不赞同早期尿道修补术,因此时有血肿形成,可保留的尿道壁范围界限不清,切除过多会使尿道长度不足,扩创不充分又会造成瘢痕狭窄,手术部位并发感染更会发生感染的并发症。因此,主要只做耻骨上膀胱造瘘或同时做适当的切口,引流血肿或尿外渗,尿道断端不予处理,若以后发生尿道狭窄,再行尿道修补术。 (二)后尿道损伤 男性后尿道损伤多与骨盆骨折有关,Palmer报道200例骨盆骨折,9例并发后尿道破裂(4.5%)。 1.主要手术方法 后尿道损伤的急诊治疗意见不一致。但是Johanson(1913)的方法逐渐受到重视。方法为受伤时只做耻骨上膀胱造瘘,以后根据尿道愈合情况再选择相应的治疗方法。总结此法有下列优点:①因为不探查耻骨后区,不触动已经形成的血肿,故不会加重出血,也不会进一步损伤盆腔的神经组织;②减少血肿感染的机会,从而减轻局部纤维化,有利于下次手术修补尿道;③若尿道破裂属部分性,则缺损处将由上皮化而愈合,不一定需要手术;④若尿道破裂属完全性,以后出现尿道狭窄时,则在6个月进行尿道内切开术或尿道修补术,此时局部炎症及瘢痕化都较轻;⑤手术后阳瘘、不射精、尿失禁的发生率低;⑥手术简单、安全。 2.尿道会师术及牵引 尿道会师术是尿道断裂常用的一种应急手术。不加牵引的会师手术无法使已断裂的尿道两端接进,此段距离将为瘢痕组织所代替。尿道拨除后,瘢痕组织挛缩是导致尿道狭窄的一个重要原因。治疗方法是先做耻骨上膀胱切开,用尿道探子做尿道会师并引进带囊导尿管,将缝于管尖的粗丝线穿过膀胱及腹壁,固定在纱布球上。做膀胱造瘘。术后用0.45kg(1Ib)重力牵引导尿管,牵引方向与躯干成45度,3天后逐渐减重,7天后解除牵引,导尿管留至2~3周。 3.Ⅰ期尿道吻合术 国内有的人采用Ⅰ期尿道修补术可以收到满意的效果。其优点是损伤处血肿得以清除,外渗之尿可得到充分引流。减少感染和狭窄机会,能缩短住院日数等。在无休克或经抢救休克已被纠正的前提下,其适应证是①开放性尿道损伤;②球部尿道损伤血肿和尿外渗轻;③血肿和尿外渗很重但无明显感染者。应尽可能行早期Ⅰ期尿道修补吻合手术,以免血肿和外渗之尿感染引起尿瘘和严重的尿道狭窄。也有人认为病人全身及局部情况多不适宜做此种手术,截石位会致骨盆再度移位,加上手术中的广泛剥离,会进一步损伤尿道、血管和神经,且有时无法控制盆壁和骨折端渗血,导致不可逆休克。因此不推荐采用这种方法。 尿道急性损伤处理不当后期可形成尿道狭窄及尿瘘。尿道狭窄不但使患者排尿困难,日久更可引起严重后遗症,如尿道周围脓肿,肾积水或积脓,慢性肾功能衰竭等。产生尿道狭窄的主要原因大致有三:①尿道损伤处血肿机化;②尿道损伤处感染后有广泛的疤痕形成;③尿液由尿道破裂处渗入尿道周围组织,尿道周围组织纤维化。因此如不采取尿道损伤早期Ⅰ期尿道修补术者,后期一旦形成尿道狭窄时,应采取适宜的手术方法,治疗尿道狭窄。 第五节 阴茎、阴囊及其内容物的损伤阴茎、阴囊损伤的治疗原则与一般软组织的损伤相似,处理这类损伤时应注意以下几点。 一、阴茎损伤 要注意有无合并尿道损伤。阴茎外伤手术应尽量保护阴茎长度,不要轻易切除组织。若阴茎完全离断也应积极进行处理:立即给予静脉补液及广谱抗生素,将离体段阴茎浸泡于加入肝素和庆大霉素的冷盐水中,然后进行阴茎再植手术。国内有将阴茎完全离断23h再植成功的报道。 二、阴囊皮肤撕脱伤 应尽早清创缝合。若缺损过大可行植皮术。 三、睾丸挫伤 闭合性损伤无明显血肿时不须手术治疗,应静卧休息,悬吊阴囊,早期冷敷以后局部热敷。 四、睾丸破裂的诊断 除急性外伤外,伤处均有剧烈疼痛,或伴有恶心、呕吐及下腹痛,阴囊肿大,皮肤有阏斑,局部压痛明显,睾丸界线不清。但应注意与睾丸扭转、挫伤和阴囊血肿等鉴别。近年来还提倡睾丸扫描以助诊断。1982年McConnell等报告15例睾丸破裂,其中5例术前做了睾丸扫描,根据图象中心区缺损诊断睾丸破裂,经手术证明诊断符合率100%。睾丸破裂可形成鞘膜囊积血。以后可发生继发感染及睾丸坏死萎缩,故应早期手术,切开引流,结扎出血点,缝合睾丸白膜。如睾丸严重破坏实在不能缝合时可予以切除,但应尽量避免切除双侧睾丸。 创伤性阴囊内双侧精索完全断离较为少见,国内有通过显微外科技术,将有精索之睾丸与近心端精索作再植。术后阴茎有正常勃起,血睾丸酮在正常范围。 五、睾丸或精索扭转 睾丸扭转是一种比较少见的阴囊急症,睾丸下降不全或睾丸系带过长时容易发生扭转。该病的主要症状是突然发作的局部疼痛,可以向腹股沟及下腹部放射,可伴有恶心及呕吐。主要体征是阴囊皮肤局部水肿,患侧睾丸上缩至阴囊根部;睾丸轻度肿大并有触痛;附睾摸不清;体温轻度上升。本病应特别注意和附睾炎进行鉴别。主要应注意如下几点:①睾丸扭转发病年龄多在青少年,而附睾炎多发生于成年人;②睾丸扭转大多起病急,局部症状较重,全身症状轻,而急性附睾炎起病较缓,常伴有发热;③附睾炎能比较清楚地触及肿大的附睾轮廓,而睾丸扭转时,附睾的轮廓往往摸不清;④睾丸扭转的病人往往睾丸上缩,而附睾炎的病人睾丸常下垂。 睾丸扭转的早期,阴囊内无渗液,皮肤无水肿时可以通过手法复位治愈。如手法复位失败应尽早手术复位。睾丸已坏死者应手术摘除。 第76章 创伤或感染病人的肠道外营养支持目前,急症外科病人营养支持的方法主要是完全胃肠外营养支持(totalparenteral nu-trition support, TPN),实际上起到“人工肠道”(artificial gut)的作用,即不使用已有严重病变的胃肠道,用完全的营养要素由胃肠外途径直接输入到病人的血液。现仅就创伤或感染等急症病人的代谢反应及脂肪-糖双能源TPN支持技术简述如下。 一、创伤或感染病人的基本代谢反应 (一)能量代谢的增高 与创伤的程度有关。Wilmore的研究表明,在腹腔感染时,能量需要可增加50%左右。 (二)蛋白质分解代谢加速 也与创伤的程度有关,病人在创伤后均有肌肉组织分解,并有糖元异生,部分氨基酸分解后转变糖。尿中氨排出量增加,血糖也升高,血浆组氨酸、精氨酸减少,支链氨基酸升高。早在40年前Cuthbertson的工作就已证明人在创伤后存在“分解代谢反应”。在手术或创伤后,可持续产生蛋白质的分解代谢,伴随着尿中钾及氮排出明显增多,在创伤后早期,即使蛋白质摄入较多,仍可出现负氮平衡。此种反应一般持续2~3天,其程度及时限需根据创伤的类型和范围而定,在复杂的大手术后可延续几周。(表76-1)例举各种外科手术后的氮丢失量,同样程度的损伤后,营养不良病人丧失的氮较营养正常病人丧失的氮为少。创伤后从蛋白质贮备所能动用的氮量的程度与内源性蛋白质总量也有关。 表76-1 各种手术后的氮丢失
(引自Dudrick SJ.1986) 蛋白质分解过程中,细胞内外氨基酸浓度的变化更加迅速,而且这方面近年来有较大的进展。例如创伤均伴有细胞内或血浆中谷氨酰胺的丢失,而其丢失的程度与创伤及(或)感染的程度一致。 同时也可以看到尿中3-甲基组氨酸(3-MHIS)的排出量增加与血浆的谷氨酰(GLN)水平降低相关(表76-2)。 表76-2 手术后GLN及3-MHIS在血浆中的浓度变化及尿中排出的改变情况
由于支链氨基酸(BCAA)的中间代谢与谷氨酰胺有内在关系,所以为减少手术后的肌 肉分解,各种特殊BCAA比例氨基酸注射液已临床应用和正在进行深入研究。我们的研究表明,当氨基酸氮的入量在0.6g/kg的条件下,改变BCAA输入的百分率(12%、21%及42.4%)可影响氮平衡及下肢肌肉的氨基酸流动(表76-3),其中21%BCAA的氮损失较少。 表76-3 改变BCAA百分率对氮平衡及氮“流动”的影响
对于分解代谢的生理意义仍有争论。创伤分解代谢反应,包括手术后早期的负氮平衡,可能因特殊的氨基酸需要量增加而产生的一种动用肌肉组织蛋白质的生理反应。有些材料说明,若在动物皮下注射蓖麻油酸钠造成炎症及分解代谢状态后,可减轻中毒剂量氯仿对实验动物肝的损害。在此实验中,原来存在的蛋白质分解代谢状态似乎对受损害的肝脏有利。 在手术后或创伤后,当严重分解代谢结束后,对外科病人应采取积极措施改善氮平衡的理论已得到普遍公认,没有理由让病人长期处于负氮平衡状态。在手术损伤后,用TPN支技能有效地改善负氮平衡,创伤后所用的营养液中BCAA比例增高后的代谢效应正在国外及国内研究中,少数作者认为可能有助于减少肌肉的分解。 肠系膜静脉或动脉阻塞、肠扭转、肠粘连或IBD病变多次手术后导致小肠广泛切除,发生短肠综合征,常构成特别困难的营养障碍,因为此类手术不但是一种严重的代谢创伤,而且还减少了吸收食物的重要部位。为了提供给病人足够的营养物,使其能抵御此种广泛损伤,并协助其残存的肠管得到代偿,常需细致、耐心的长时间TPN支持治疗。 创伤后细胞外液钠和水潴留,而钾与磷排出增加,在蛋白质分解的同时,脂肪氧化增加,如静脉注射脂肪则发现创伤后的脂肪扩清率加快,机体加速利用脂肪。 (三)糖元代谢紊乱 创伤及(或)感染后的糖代谢紊乱与内分泌变化有明关系,创伤后的病人常可观察到体液中一系列激素的增高(图76-1)。
图76-1 内分泌-代谢性改变的关系 如果给志愿者注射皮质激素、肾上腺素和垂体后叶素,可以模拟创伤及(或)感染后的代谢反应。这些激素均导致创伤后血糖增高,胰岛素抵抗,所以在应用TPN支持时,要充分考虑到这样的病人对糖的利用比一般非创伤及(或)感染病人要差得多。 (四)体重下降 创伤后病人由于肌肉组织和脂肪组织的消耗增加,而过去往往不能得到TPN支持,所以体重下降是明显的。以中等创伤的胃大部切除术为例,手术后1~2周体重下降可达3~5kg甚至更多。 如果创伤及(或)感染后病情趋向平稳,感染得到控制,营养基质得到合适的补充,则上述各项变化可以逆转,表现在尿氮排量减少,血糖趋向正常,蛋白质合成大于分解(N-甘氨酸稀释法测定结果),体重增加,氮代谢维持平衡,为储存脂肪的需要、热量的供给必须足够。 二、创伤后双能源TPN支持 创伤及(或)感染后的分解代谢除了激素因素以外,还有基质缺乏因素,所以,合适的TPN支持会有减少肌肉分解等反应作用。 创伤及(或)感染的营养支持应该用脂肪制剂,并以脂肪为50%以上的能量来源。脂肪乳剂不但提供热量,而且本身是等渗的,所以减少了氨基酸注射液和糖对静脉的刺激性。 现对脂肪乳剂作一简单介绍。因脂肪不溶于水,要用乳化剂把脂肪化成乳糜微粒(油在水中乳剂)才能静脉输入。脂肪乳剂质量好坏主要与乳化技术工艺有关。乳滴直径以比人体内乳糜微粒(0.4~0.6μm)更小为好。我国目前使用较多的制剂是红花油和大豆油复合乳剂(LiposynⅡ)。副作用少,1982年上市供应。华端的脂肪乳剂是以大豆油为脂肪来源。10%Intralipid是豆油的精馏制剂,由纯化的卵黄磷脂(1.2%)作乳化剂,并用2.3%甘油使溶液和血浆成等渗。该乳化剂的特点为①乳滴小,接近较小的乳糜微粒,平均直径0.4μm,平均容积4.54×10-3cm3;②乳滴大小均匀,稳定。国内常用的LiposynⅡ可在30℃保存,Intralipid可在25℃保存,Lipovenous在20℃保存。 (一)脂肪乳剂供应能量在TPN中的特点①含能量高,1g脂肪产生38kJ(9kcal),因而输入较少液量情况下供给较多能量;②补充必须脂肪酸,对身体代谢有利;③脂肪乳剂渗透压较低,与血浆等渗,可经周围静脉输入与氨基酸等混合后输入,减少引起静脉炎可能性;④无高渗糖的高渗利尿问题。国内外大量动物实验和临床应用证明,合理地应用脂肪乳剂可产生良好治疗效果。 (二)治疗作用 用“脂肪乳+葡萄糖+氨基酸系统”是较好的外科病人的营养支持方法之一。可达下列要求。①正氮平衡增加;②体内水的潴留减少。③减少肝脂肪浸润的可能。尤在严重创伤及(或)败血症患者,应用“脂肪乳+糖”比单用糖作能源好处更多。 (三)“脂乳”副反应 很少见。仅在输入过快时,可能发生发热、发冷、呕吐、胸背痛等副作用,一天剂量最好在24h内均匀输入。我们应用10余年,只要正确使用,没有发生过副作用。 三、完全胃肠外营养支持技术 协和医院常应用“氨基酸-葡萄糖-脂肪”作为基础基质,外加电解质、微量元素及维生素,此种营养液可以由中心静脉输入,也可由周围静脉输入。 协和医院常用的是经锁骨下静脉作中心静脉插管,常用的Abbott,Vygon或Arrow双腔或三腔导管用设备。但用15~16号金属针头加上塑料导管也能进行中心静脉插管,可灵活考虑。协和医院常用的营养液成分见表76-4。 表76-4 协和医院常用营养成分
氮源为复合结晶左旋氨基酸,常用注射液内均包含全部的必需氨基酸和半必须氨基酸,并含有相当数量的非必需氨基酸。国产复合氨基酸已有许多种,例如天津和平制药厂生产的14S等,但不少产品仍含有适量的稳定剂。适用于肝功能不正常患者的氨基酸混合注射液虽然已有商品,但疗效并不理想。例如Hepatamine用于肝功能不正常患者,肝功能损害仍未见改善。至于只含3~6种氨基酸的不平衡氨基酸注射液可能对肝昏迷治疗有一些效果,但从营养支持角度看这些不平衡氨基酸都是不理想的。目前对完全胃肠营养支持时胃肠道粘膜损害受到重视,应用生长因子加强疗效的设想也在研究之中。 近10年来制剂水平明显提高,目前已经有了可以与氨基酸混合输入的脂肪乳剂,使用更为方便。对有脂肪代谢紊乱的患者,不宜使用脂肪乳制剂。 静脉用多种维生素国内有产品。例如无锡华瑞公司产品Soluvit,每支含水溶性维生素B11.2mg,维生素B21.8mg,烟酸10g,维生素B62mg,泛酸10mg,维生素C30mg,叶酸0.2mg,维生素B122μg。Vitalipid每支含脂溶性维生素A 250IU,维生素D1120IU。成年TPN患者每日用Soluvit 1支及Vitalipid1支,基本可以满足人体对多种维生素的需求。 关于微量元素的补充,无锡华瑞制药公司生产的Addamei每支内含Ca2+5mmol,Mg2+ 1.5mmol,Fe3+ 50μmol,Zn2+ 20μmol,Mn2+40μmol,Cu2+5μmol,F-50μmol,I-1μmol。CI- 13.3mmol。成人每日1支即可。协和医院药剂科制备的微量元素合剂含Zn2+、Mn2+、Cu2+、I-四种,已经应用10余年,效果较好。 所有各种营养要素都必须在无菌条件下混合。如果患者情况差,或免疫功能差,应该使用“终端过滤器”(孔径0.22μm)以减少败血症状或菌血症的发生率。 为了防止患者因咳嗽等动作导致中心静脉插管回血堵塞,为使患者可以下地活动,应该用输液泵,对泵的流速要定期进行校正。有微电脑的输液泵均有气泡报警器,加终端过滤器有防止气栓作用。 三、临床及实验室监测 使用胃肠外营养必须进行临床及实验室监测,否则可能发生各种严重的并发症。临床监测的基本项目见表76-5。 表76-5 胃肠外营养临床监测基本项目
实验室监测一般要有氮平衡。血浆蛋白、血糖及血电解质等项目(表76-6)。 表76-6 胃肠外营养实验室监测项目
有了上述监测项目,可以总结为平衡图,以观察是否达到了体重增加,正氮平衡和创伤愈合等三项指标。 为了使输入的营养基质能更好地利用,若病情许可,应鼓励患者下床活动。只要胃肠道有部分功能恢复,就应开始应用胃肠道内营养(如国产要素膳,Vivonex-TEN或VitA等)。 第77章 电击第一节 概述电击指一定强度电流直接接触并通过人体所致损伤及功能障碍碍,也称之为电击伤(electrical burns)或电接触伤(electrocutioninjuries)。电击对人体的作用包括电流经过人体时引起的心脏、中枢神经系统等的严重功能失调,及开始不明显、但为不可逆的组织损伤,主要是热损伤。这种损伤的范围起初往往难以确定。严重电击的早期急救处理包括心肺复苏、焦痂及筋膜的减张切开,输液治疗,清创术及某些并发症如骨折的固定等。 由于接近高压电源,人体可为高温电弧造成电弧烧伤,这种体表烧伤虽可较深,但范围一般不大。由于衣服被引燃也可致体表烧伤。这些烧伤的处理与热力烧伤相同,不在本文讨论之内。 电击伤有电源口及出口,进口为人体接触电源处,出口为人体踩地处。电流经过人体只有在超过、克服皮肤电阻或身体着地才完成。 电流接触皮肤后产生高热使之烧伤、炭化、炭化后的皮肤电阻大大降低。潮湿的皮肤的电阻也减低,干燥皮肤的电阻可以从50000~1000000Ω降至潮湿皮肤的1000~1500Ω。 一、电击致伤的因素 电击的严重程度由以下因素决定:电流强度、电压、交流电或直流电、频率、接触时间、皮肤电阻及其他组织电阻、电流在人体内的径路、个体的特征如健康状况、心理因素等。 (一)电流 人体通过的电量(电流强度)为决定损伤轻重的重要因素。人体接触周率为50~60HZ的交流电时,电流强度仅为45μA后即可以有感觉;1mA手指开始有感觉;8~12mA有刺痛感,肌肉收缩;超过20mA肌肉产生强直性收缩,呼吸困难;25mA以上电流,如通过心脏,可致心室纤维颤动或心脏停搏;100mA以上电流通过脑部,触电者立即失去知觉。在低电压及高电压均可发生,多见于高电压的原因在于高电压更易通过皮肤阻抗。就电的种类而言,交流电比直流电对人体的损伤大。频率在15~150HZ(低频)的交流电对人的危险很大,而以50~60HZ(市电)对人的危险性最大。频率为50~60HZ时,即使电压仅为60V,也可引起致命的心室的纤维性颤动。但当频率高达2000HZ以上时,其对人的危险性反而降低,因高频电流有通过导体表面化的趋向。 (二)电压 电压的高低决定了电流可否超越、克服皮肤电阻及人体通电量。按电流强度(I)=电流电压(E)/皮肤电阻(R)的公式,在同一皮肤电阻条件下,电压越高,通过人体的电流越大,对人体的危险也越大,故高压电比低压电危险性更大。一般认为电压低于24V时,对人体是安全的,超过40V则可能有危险。低压一般指电压在1000V以下的电流,它可致心室纤维性颤动,心跳骤停。高压电指在1000V以上的电流,其对人体的损伤主要为呼吸肌的强直性收缩,致呼吸暂停以至停止。 (三)电阻 电流流经人体时,由电能转为热能导致大量深部组织的损伤、坏死。按电流热效应(H)=0.24I2Rt。组织电阻最大的部位,产热量最大,接触时间越长,对机体的影响越重,电流强度大,产生的热量急剧增加。人体各种组织的电阻各不相同。神经、肌肉、皮肤、肌腱、脂肪及骨骼的电阻依次递增。骨组织电阻最大,电流通过时产生的热量高,加上深部组织散热慢,环绕骨的其他深部组织可因而增加损伤的严重程度或因而致伤。但骨对热的耐受力却较大。神经及血液的电阻小,但这些组织却较骨组织更易为高热所损伤。身体各部皮肤的电阻因皮肤厚度不一而相异,角化层及全层皮肤最厚的手掌及足底部的电阻最大。 若将皮肤下各层组织视作为单一导体,则经过截面较小的部位的电流密度大于经过截面较大者。一定量电压的电流经一侧手至一侧髋部,则在臂部的电流密度大于躯干的电流密度,因而在臂部产生的热及“内烧伤”也较大。皮肤下的小接触点,截面最小,产热及内烧伤也最重。 电接触点位于左臂应注意对心肌的损伤,于颈部则应注意对脑、脊髓及眼晶状体的损伤。 二、病理生理 电击后引起的机体的病理生理改变及其后果是多方面的,除呼吸停止、心室纤颤、心跳骤停等可致死的变化外,在早期,心电图可反映出心肌纤维、传导系统的改变,常可见到心动过速、心动过缓、心律不齐等,但这些变化大都为暂时性的,唯室上性心动过速及束支传导阻滞可持续较久。也可见到心肌缺血及急性心肌梗死型的心电图变化。强直性肌肉收缩或电击后病人从高处坠下可致骨折。电流可直接影响血管层,电流通过血液可引起血液凝固、血管栓塞,血循环的病变及严重的“内烧伤”使肌肉发生变性及渐进性坏死。肌间隙的大量渗出、肿胀、筋膜内压力增加可影响循环,使肢体远端缺血,造成肌肉不可逆的坏死。电击病人还有大量肌红蛋白及血红蛋白的释放,当经肾脏排出时,可导致肾小管阻塞,甚至引起急性肾功能衰竭,严重的电击病人通常有较重的酸中毒。 第二节 电击的急救处理一、脱离电源 急救的第一步为使病人脱离电源,最妥善的方法为立即将电源电闸拉开,切断电源。但对接触某些电力设备而被电击的病人,在切断电源可用干燥木制绝缘物将病人从有关设备移开后,救助者方可接触,因这种设备可能具有仍带有残余电力的巨大的电容器性质。如电源开关离现场太远或仓促间找不到电源开关,则应用干燥的木器、竹竿、扁担、橡胶制器、塑料制品等不导电物品将病人与电线或电器分开,或用木制长柄的刀斧砍断带电电线。分开了的电器仍处于带电状态,不可接触。救助者切勿以手直接推拉、接触或以金属器具接触病人,以保自身安全。 二、立即施行心、肺复苏 病人脱离电源后应立即检查病人心肺情况。病人往往昏迷,呼吸停止或不规则,心搏停止或减弱。对呼吸业已停止者,救助者应立即施行持续的人工呼吸。如病人虽然无呼吸,但心跳仍有规律,则预后大都良好。在病人开始有一些恢复现象以后,人工呼吸必需继续延长至恢复正常的自动呼吸为止。看上去似已死亡的病人,大多由于呼吸麻痹,持久不断的人工呼吸,将有一部分人可以救活。有人主张人工呼吸至少应继续4h以上,甚至6~8h。人工呼吸最好用口对口的方法,每分钟14~16次。若具备条件,如送达急诊室后,可以速行气管插管,以气囊或呼吸器维持呼吸。 病人已发生心跳骤停但尚有呼吸者,应立即进行胸外心脏挤压,每分钟80次左右。如在颈动脉或股动脉重又触及轻微搏动,唇色由苍白转为红色时,表明有效。如胸外心脏挤压无效,应立即开胸直接按压心脏。在受伤现场很难确定有无心室纤维性颤动,有时听不到心音及扪触不出脉搏,但心脏可能仍在微弱地跳动。若听不到心音但于颈动脉仍可见到微弱的搏动时,可能已有心室纤维性颤动。这种情况下胸外按压是必要的。在急诊室,应用电除颤以解除心室纤维性颤动。应注意,病人的瞳孔扩大,固定并不是去大脑状态的可靠指标,通常它并不意味脑死亡。病人如心跳及呼吸均停止则应人工呼吸与心脏按压两者同时进行,其比例为1:4~1:5。 如现场有条件,在进行人工呼吸及心脏按压时,可以应用洛贝林、咖啡因、可拉明等中枢兴奋剂。如心跳停止,可在心脏按压的同时静脉注射肾上腺素。当心电图证实有心室纤维性颤动,可以应用肾上腺素等药物后行非同步直流电除颤。如仅为心搏微弱,未发现心室纤颤时,忌用肾上腺素及异丙肾上腺素,因其可使心肌应激机能增加,更易引起心室纤维性颤动。 三、检查 在进行复苏的同时,可试图简单了解病史,如电源电流、电压、电流进口、接触时间、曾否发生电弧或电火花,着地情况,有无从高处坠落及在现场所采取的急救方法等。全身检查包括腹部有无罕见的内脏损伤,有无骨折,特别是肱骨、锁骨及椎骨,怀疑骨折部位及胸部应行X线检查。病人受伤时可有短暂的昏迷,其他神经系统症状可有眩晕、神经过敏、搐搦及脊髓损伤等,有搐搦时应行抗搐搦处理。应行心电图检查,特别对电流进口在左臂的病人。如心电图有变化,应行持续的心电监护。取血测定动脉血气、LDH、CPK及血淀粉酶。留尿或导尿检查有无肌红蛋白、血红蛋白。 四、输液治疗 高压电击伤时,深部组织的损伤很大,渗出多,体表烧伤面积不足以作为安排输液的根据。在进行输液治疗时,主要依据病人对输液治疗的反应,包括每小时尿量,周围循环情况及对中心静脉压进行监测。由于肌肉的大量损伤,大量肌红蛋白释出,病人伤后的尿呈葡萄酒色或酱油色,为了及时将游离的肌红蛋白及血红蛋白排出体外以减轻对肾脏的刺激损伤,预防急性肾功能衰竭,开始应输入较大量液体以保证病人尿量在每小时50ml以上,应使用甘露醇。Tyler主张,开始剂量为25g,以后12.5g/h,用5~6h以使尿量达到200~300ml/h。通常用法则为每6h应用25g(25%125ml)。此外,并应使用5%碳酸氢钠碱化尿液防止肌红蛋白及血红蛋白排出时沉积于肾小管,以及纠正酸中毒。在电击病人,特别是有过心跳骤停或心电图异常的病人,输入量应适当控制,以防止输液过多,加重心脏负担。 五、焦痂及深筋膜切开术 高压电击伤时,由于深部组织损伤,大量液体渗出,筋膜下水肿明显,压力增加。增高的组织间压力将使循环受到障碍并造成更多的、继发性肌肉坏死。因之,应尽早施行焦痂及深筋膜切开术以减低肌间隙压力,改善循环,或可挽救部分受压但并未坏死的肌肉。但需注意,肉眼所见肢体水肿程度并不是肌间隙内压力的表示。外在的肿胀也影响检查肢体远端的血管搏动。一个肢体的严重损伤表现为①轻度或中度的水肿;②触之紧张、发硬;③被动伸展手指或足部时疼痛;④固定收缩;⑤扪触不到搏动⑥远端紫绀;⑦毛细血管再充盈极差。 在腕部,压力增加还可发生神经病变。手术时,应达到充分深度,即切开深筋膜,使肌肉可以膨出,否则达不到目的。切开的创面开放,可以碘仿纱条覆盖并缝合固定,涂敷磺胺嘧啶银糊剂等防止感染。如病人情况及医疗条件允许,早期手术探查,筋膜切开,受压神经的减压处理及清创可同时进行。 六、预防感染 由于深部组织的损伤、坏死,伤口需开放治疗。厌氧菌肌炎是一种较常见的并发症,应早期应用大剂量青霉素以预防厌氧菌感染,直至坏死组织完全清除。应常规应用破伤风抗毒素及破伤风类毒素以预防破伤风。 七、电击伤的创面特点及早期处理 高压电击伤的电流进口为一圆形的凹陷、焦化损伤,环以蜡黄色或灰白色皮革样坚韧的皮肤,其外是狭窄的、红色的、边缘隆起的环。可能不止一个进口。进口的大小变异较大,但这并不反映其下面组织的损伤范围及情况。出口处的皮肤也呈环形,但较小,干燥。也可能不止一个。如手握电源未能摆脱,接触时间长,则手批及掌部出现炭化、干枯。触电的肢体因屈肌收缩关节因而处于屈曲位,在肘关节、腋部、膕窝部及腹股沟部,其相互接触的近关节的皮肤可因电流经过产生间断性创面。电击创面的最突出特点为皮肤的创面很小,而皮肤下(正常皮肤下)的深度组织的损伤却很广泛。损伤的肌肉往往与正常肌肉分界面不清,深、浅层次不规则,可能浅层肌肉正常,而深层肌肉缺血、坏死。且其发展可为渐进性的。血管病变为多发性栓塞、坏死。此外,胸壁的电击伤可深达肋骨及肋间肌肌并致气胸;腹壁损伤可致内脏的坏死或中空腔脏器的穿孔、坏死,如胆囊坏死、肠穿孔、肝损伤、胰腺炎等;头部电击伤常致头皮坏死,颅骨外露,甚至全层颅骨坏死。 电击创伤面的处理原则首先为积极清除坏死组织。大量无活力的组织,主要是肌肉,如保留较久,则将发生液化、坏死、腐烂,导致感染及创面脓毒症,且为继续释放肌红蛋白的来源。电击伤病人应在循环情况稳定后24~48h内行探查术。肢体的探查应包括深在的骨周围组织。早期判断肌肉有无生活力常较困难。有时,不可逆的损伤看上去健康,而可能存活的肌肉却是暗淡的。只是具有正常外观,切割后有活跃出血,在电及机械刺激下产生收缩的肌肉才可认为具有活力。探查可从损伤组织的近躯干端开始,再向远端进行,以缩短手术时间及减少出血。为判明血管损伤影响血循环供应的范围,可在手术前或手术中行动脉造影以证实。初次探查时只切除肯定坏死的组织,只在广泛去除肌肉后才可截肢。探查清创的伤口开放而不缝合。肌腱、神经及血管应尽可能保留并以生物敷料如猪皮及同种异体皮覆盖。初次探查后24~48h可重新打开敷料再次切除无生活力的组织,并根据情况决定继续清创或截肢。电击伤创面处理的另一方面为在可能条件下,多保留健康组织并利用同种及异种皮片移植,游离或带蒂皮瓣修复创面,恢复功能。 在处理肢体以外部位电击伤创面时,应当慎重。早期扩创胸壁创面时应避免损伤肋骨骨膜,切除业已坏死的肋间肌及肋骨头时避免造成开放性气胸。腹部或躯干背侧电击伤时,应严密观察有无内脏损伤。凡此,均应在专科医师协同下处理。 闪电所致的损伤,闪电损伤又称雷击,其对人体的作用极为复杂。闪电是一个巨大的电弧,可具有5000~200000A电流及数百万V电压,单次电击时间仅约持续0.01s,重复的电击为0.01s至0.1s。闪电还具有极高的热度及爆炸力。闪电击中人体后,虽可发生心室纤维性颤动,但这种高安培电流通常使心跳停搏,随之可能恢复为正常心搏节律。呼吸停止的时间则长而持续,因之,必须进行持续人工呼吸为复苏的主要部分。闪电引起的强烈的突然肌肉收缩可造成骨折。皮肤上出现的微红的树枝样或细条状形状,实为Ⅰ度或Ⅱ度烧伤,是由电流沿着皮肤或穿过所致,与深部组织损伤程度无关。虽然电流强度高,但电击时间甚短,所以,肌肉损伤并不多见,但也可造成组织炭化,及大量撕裂伤。病人所带指环、手表、项链或腰带处可以有较深的烧伤。 如病人得以复苏,神经系统的异常较其他软组织损伤显著。电闪打击后的昏迷通常可以清醒,但健忘、精神紊乱可持续存在。脊髓症状如弛缓性麻痹、截瘫、感觉缺失或异常及健忘、精神紊乱等可能恢复。 闪电击伤的急救处理与标准电击伤相同,包括:①心肺复苏;②较长期的心肺监护;③输液治疗并维持适当尿量;④观察肌红蛋白尿情况,如存在时积极处理;⑤判定肢体有无间隙压力增高症状,以决定需否减压;⑥检查神经系统并予监护;⑦烧伤的局部护理,包括植皮;⑧化验,包括LDH及CPK测定。 第78章 烧伤的急救在讨论烧伤急救处理以前,必需讨论烧伤严重程度的分类,因为体表面积受伤很小的烧伤,虽然需要立即处理,但并不需要急救,急救仅对较大面积的烧伤而言。决定烧伤严重程度的因素较多,主要是烧伤面积占体表面积的百分比及烧伤深度。小儿及老年烧伤与烧伤面积及深度相仿的成年、壮年人相比,伤情更为严重。此外,病人烧伤前的健康状况,有无并发症以至烧伤部位等等均对烧伤的预后具有影响,也为烧伤严重程度的固有因素。临床上判定烧伤严重程度时,首先考虑烧伤面积及深度,次及其他因素。有的病例烧伤病情并不很重,但若合并严重的并发症则也属于严重烧伤需列入急救。有关烧伤严重程度的分类见后。 烧伤以后,血管内的血浆性液体立即经过通透性增加的毛细血管渗入组织间隙或创面。在一定烧伤面积内,液体丢失的量与体表烧伤面积、病人体重大约成比例。血浆性液体的丢失使血液浓缩、血细胞压积升高。如果未对病人所丢的液量进行补充,则病人将发生低血容量、休克以至死亡。早期血容量的丢失伴有心输出量的减少及外周阻力增加。但即使小量的容量丢失继续进行,以上两者也可超正常。毛细血管通透性一般在伤后24~36h,至迟48h恢复正常。以上各点构成烧伤急救的病理生理基础。 当然,在处理紧急情况的烧伤病人时,首先得注意有无立即危及生命的情况,如严重的呼吸困难以至停止,心搏极弱以至停搏,血压下降以至测量不出,中毒、昏迷、大出血、骨折等,并予优先处理。仅从烧伤角度处理烧伤而忽略其他,往往造成不可弥补的损失。 病人烧伤后需住院治疗者,一般经过三个阶段,即现场急救、急诊抢救及病房救治。这三个阶段连续而互相关连,对病人的预后、功能恢复均有影响,在成批烧伤病人的救治中,这种关系尤为明显。虽然有的病人不经急诊室(科)直接送入病房,但急诊抢救仍然是不可少的。本文所讨论的主要为急救及急诊处理。 一、现场急救 事故现伤的急救是在医疗救护条件有限、缺少医护人员情况下进行的,包括病人自救(自我救护及他人指导下的自救)及他人救护。现场急救的原则为防止病人的病情(烧伤及并发症)加重或恶化,在可能的条件下,防止对以后治疗具有重要影响的感染,在简单而有效的紧急处理后,迅速转送至有条件治疗的医疗单位。其具体内容如下。 (一)消除致伤原因 火焰烧伤病人应迅速灭火。病人应立即平卧于地,慢慢滚动躯体以灭火,或者跳入附近之水池、小河中灭火。切勿站立、呼喊或奔跑,以免火焰因奔跑而燃烧更旺,因喊叫吸入炽热气体而造成吸入性损伤。赤手扑打火焰可致手部烧伤,深部烧伤多可造成手功能障碍,亦应避免。他人或医务人员除指导病人自救外,应使用大量清水或其他灭火材料将火扑灭,或用棉被、毯子、大衣覆压在病人身上灭火,并尽快协肋病人离开现场。热流体或蒸气烫伤时,应使病人离开现场并即脱去浸湿的衣服,以免衣服上的余热继续产生作用,使创面深化。在发生化学物质烧伤时,在脱离现场时应立即脱去化学物质沾染或浸透的衣服、手套、鞋袜等,除去在现场备有拮抗剂或中和剂并有具有使用经验的人以外,应立即应用大量清水冲洗,时间不得少于15~20min,切勿因寻找拮抗剂、中和剂耽搁时间。应特别注意病人眼部感觉并仔细检查,在有损伤情况下应予冲洗。对个别具有剧毒的化学物质(如氰化物),应在大量冲洗的同时,尽早采取相应的解毒措施。生石灰烧伤时,应在除去生石灰粒后方行冲洗,防止生石灰遇水生热,加重损伤。磷烧伤时则应将创面浸于水中,或以多层湿纱布覆盖,以防止磷在空气中继续燃烧,加重损伤,并尽量剔除磷粒。 (二)判定伤情及紧急处理 在灭火及脱离现场后,应首先判定有无立即危及生命的情况并作紧急处理。如病人在密闭的环境中受伤,或有吸入热蒸气及化学物质的可能,可已呈现为呼吸困难,或已有鼻毛烧毁、声音嘶哑者,应先清除病人口腔、鼻腔内分泌物及异物,垫高后肩,使头后仰,向前向上托起下颌部,拉舌,使呼吸道通畅,必要时置入通气管。有呼吸道梗阻及明显呼吸困难者,应即行气管内插管或气管切开术。如仅有缺氧表现而无上呼吸道梗阻者,可用人工呼吸,面罩给氧及简易呼吸器正压给氧。如病人发生心搏及呼吸停止,应立即进行复苏处理,至心搏及呼吸恢复后立即转送。并发骨折的病人应予简单固定后运送,有出血者,应立即行止血处理。 (三)估计烧伤的严重程度 目前仍主要根据烧伤面积及深度并参考其他因素。烧伤面积的估计有多种方法,国内应用较广泛、简便而又较准确的方法为中国九分法(或称新九分法)(表78-1)。 表78-1 估计体表面积的新九分法
小儿由于头颈部所占体表面积的百分比较成人相对为大,而双侧下肢所占体表面积又相对为小,且此种情况随年龄增长而见减轻。12岁时则与成人头颈、双侧下肢所占体表的面积比例相同,故12岁以下儿童可用下列公式计算: 小儿头颈部面积(%)=9+(12-年龄) 小儿双下肢面积(%)=9-(12-年龄) 对小面积烧伤则可应用手掌法(桂世祁法),即病人手指并拢后的掌面积约为其体表面积的1%。此方法可与中国九分法配合应用。 烧伤深度的划分也有数种方法,目前国内应用最广泛的为“Ⅲ度四分法”,即将烧伤深度分为Ⅲ度,而Ⅱ度烧伤又区分为深Ⅱ度烧伤及浅Ⅱ度烧伤。Ⅰ度烧伤及浅Ⅱ度烧伤合称为浅度烧伤,深Ⅱ度烧伤及Ⅲ度烧伤合称为深度烧伤(78-2)。 图78-2 烧伤深度的鉴别
根据上述方法(以及其他方法)判定的烧伤面积及烧伤深度,结合其他因素,即可做出烧伤严重程度的估计,并据以作出门诊治疗,一般医院收容或转送等处理。目前国内通用的对烧伤病人严重程度划分如下。 1.轻度烧伤 烧伤总面积在10%以下的Ⅱ度烧伤。 2.中度烧伤 烧伤总面积在11%~30%之间或Ⅲ度烧伤面积在10%以下。 3.重度烧伤 烧伤总面积在31%~50%之间或Ⅲ度烧伤面积在10%~20%之间,或烧伤面积不到30%,但有下列情况之一者。①全身情况较重或已有休克;②复合伤或合并伤(严重创伤,化学中毒);③吸入性损伤。 4.特重烧伤 烧伤总面积在50%以上或Ⅲ度烧伤在20%以上。 近年来,由于治疗的进展,烧伤总面积在90%以上,Ⅲ度烧伤面积在70%以上的治愈个例,迭有报道。此等病例可称之为特大面积烧伤。 >烧伤严重程度的划分具有实用价值。一般而言,轻度烧伤可经急诊处理后门诊治疗,但面部烧伤、臀部及会阴部烧伤、双手深度烧伤等虽烧伤面积不足10%,亦应收容入院。中度烧伤应争取住院,而重度烧伤及特重烧伤应警惕存在生命危险,必须住院抢救。 (四)保护创面,镇静止痛,准备运送 为防止创面进一步污染及加重损害,病人经救离现场、脱去衣服、估计烧伤面积及深度后,应即进行简单包扎,或以清洁的被单,衣服等覆盖、包裹以保护创面。天寒季节,尤其是夜间应注意保暖,以避免加速发生或加重休克。为减轻病人的创面疼痛,可应用镇痛剂,常静脉缓慢推注稀释的度冷丁,也可合用度冷丁及异丙嗪。但于吸入性损伤、并发颅脑损伤及1岁以下婴儿忌用度冷丁,以免抑制呼吸,可改用苯巴比妥钠或异丙嗪。 对小面积浅度烧伤,尤其是创面位于肢体者,有效的止痛方法为伤后即刻或短期内用冷水冲洗或浸泡创面,对不宜浸入水中的部位施行持续冷水湿敷。这种治疗有明显的镇痛作用,但如停止过早,应用时间短,则病人可复感疼痛,一般需应用半小时以上至中断治疗后不再感到疼痛为止。这种方法可在现场及医院急诊室应用,但仅限于小面积烧伤病人。 二、运送 经过现场急救的严重烧伤病人,应迅速运送至附近的医院行初期处理并住院治疗。在休克期内,病人有效血容量低,循环系统不稳定,在搬动、长途颠簸、受寒、创面疼痛情况下,尤其是在运送前及运送中途未作输液治疗者,可加速休克的发生或加重休克,并增加创面污染的机会,对以后的治疗极为不利。因之,应该就地实行抗休克治疗而不应长途运送。但附近实无治疗条件,必须运送者则应注意以下几点。 (一)运送时机 休克发生时间的早晚及严重程度,在未行输液治疗条件下,与烧伤的严重程度有关。据统计,无并发症的轻度及中度烧伤,休克发生率很低,这类病人如果需要转送,时间上并无限制。重度烧伤应于伤后8h内送达,最好在伤后6h内。特重烧伤应在伤后2~4h内送达,或就近的医疗单位行抗休克治疗,在渡过休克期后再运送。如烧伤面积大于70%,则应于伤后1h内送达医院,否则就近行抗休克治疗。 (二)运送前处理 必须运送的病人,运送前处理得当与否是运送成功的关键。凡头、面、颈部深度烧伤有可能发生呼吸道梗阻者,或有可能发生重度吸入性损伤者,应采取措施保证呼吸道畅通,包括进行预防性气管切开术。应行静脉输注液体,包括平衡盐液、血浆代用品(右旋糖酐、羟乙基淀粉等)、生理盐水,葡萄糖液等,待休克情况稳定后方可运送。注意保暖,特别在寒冷季节、夜间、运输工具简陋(如敞篷卡车)条件下。适量应用镇静剂,在急救阶段业已应用镇静剂者,应注意总剂量及用药时间间隔。创面应仔细保护,如急救阶段业已进行包扎,可不予更换或仅更换外层业已浸透之敷料,尽可能少骚扰病人。 (三)途中注意事项 常用的运送工具为汽车,如有可能,病人取横放位置,即与汽车纵轴相垂直,如无可能则采取病人足向车头头向车尾方向的位置。路途长又在铁路沿线者可利用火车,严重烧伤或成批烧伤可借用邮政车厢或加挂专用车厢。超过100km的城市间运送,在有条件的地方可应用飞机或直升机。应用飞机运送时,病人体位应取与飞机纵轴垂直的位置即横位,或起飞时,病人头部应向飞机尾侧,降落时应将病人换到足部向飞机尾侧的方向,这样可避免飞机起飞、降落时因惯性致使病人头部急剧缺血。 运送途中应尽可能避免颠簸,有医护人员伴送,保证持续输液、供氧及避免气管切开导管(如果已行气管切开的话)脱出。做好记录,不饮用白开水,但可饮用烧伤饮料。 三、医院急诊室(科)抢救及病房处理-烧伤早期处理 这是对烧伤病人系统治疗的开始,由于现场条件的限制,长途运送的颠簸,抵达急诊时,病人往往处于极为危急的状态,甚至濒于死亡。据Boyer(1980)统计,病人抵达急诊室时的情况,应即处理,时机与预后至关重要(表78-3)。 表78-3 不同时机行紧急手术的预后
急诊室的处理按下列顺序进行,实际上有些项目是同时或交叉进行的,所有的处理均应迅速、有效。 (一)简单扼要地询问病史 包括致伤原因,接触时间,是否在密闭环境中烧伤,有无热蒸气或化学刺激性气体吸入,有无合并损伤,现场处理及运送经过,同时测定心率、呼吸及血压。 (二)维持心、肺功能的处理 如病人心搏及呼吸业已停止,则首先实行复苏。如病人具有声音嘶哑,明显呼吸困能及呼吸道梗阻者,应即施行气管切开术或气管插管。 (三)合并损伤的处理 结合病史及简单体检,注意有无合并症,脑损伤,出血,骨折及其他损伤,有无中毒的可能。在疑有上述情况时应作紧急处理或有关专科急会诊处理。 (四)建立静脉输液通道 烧伤面积不大,有外周静脉可资利用者,可行静脉穿刺输液;静脉充盈不好、穿刺困难或多次穿刺失败者应行静脉切开插管术。必要时应开放两根静脉以保证适量液体输入。静脉切开部位应尽量选择肢体远端,避开创面,只在无正常皮肤下的浅静脉可以利用时,方切开创面插管。注意静脉内导管固定,同一静脉内不应反覆插管。 (五)采取血液标本供化验 在可能条件下于穿刺静脉或行静脉切开时采血,大多数情况下另从其他静脉如股静脉(包括经创面)采血。测定项目为血常规、红细胞压积,血清电解质、肝肾功能、二氧化碳结合力、血型。特重烧伤及吸入性损伤,有呼吸困难者并行血气分析。 (六)镇痛剂应用 病人因创面疼痛而烦躁不安可用镇痛剂,常用者为度冷丁50mg加非那根25mg,静脉滴注或稀释后缓慢推注。在血容量不足时,因缺氧也可引起烦躁不安,如镇静剂应用后效果不佳,应及时补充血容量,不可盲目加用镇静剂。上述剂量可每4~6h重复应用。婴幼儿一般应用苯巴比妥钠肌注。合并颅脑损伤、吸入性损伤及1岁以下婴儿不宜应用具有抑制呼吸作用的杜冷丁或吗啡。 (七)留置导尿管,记录每小时尿量 在输液同时,应置入导尿管并留置,最好应用Foley导尿管。导尿管外接无菌导管及容器,记录每小时尿排出量。尿量为纠正休克、衡量输入液体是否适宜的简便而可靠的标志。导尿管必须安置及固定妥当,每当尿量减少或无尿排出时,必须分析有无导尿管留置位置不当(过深或因脱出而不在膀胱内)或系由于输入液体不足,胶体与电解质分配不当等。成人每小时尿量30~50ml是适当的,但当具有血红蛋白尿时,应加倍输液,输入碱性液体及利尿剂(此时往往需要开放第2条静脉),应使尿量达到每小时50~80ml直至血红蛋白尿消除。小儿的尿量为每小时、每kg体重1ml为适宜。 (八)称量体重 如无专用的称重床或设施,可询问病人伤前近期体重,甚或做出估计。 (九)进一步详细估计烧伤面积及深度 应在观察全部体表后作出估计,特重烧伤可以用手掌法减去未烧伤部分的面积。判定有无轻、重度吸入性损伤。头部应在剃除头发后判定,如来急诊较迟,应注意原先估计,因Ⅰ度烧伤可能已经不明显。 (十)拟订输液计划 根据烧伤面积、体重,拟订出0~24,24~48h输液计划,有多种输液公式,但均应包括液体总量,各种液体及水分量,分阶段(一般为8h)的输入量等。在来急诊较晚的病人,应根据病人心率、精神状况、导管、化验动态变化等参照按体重、烧伤面积拟定的计划输注。 (十一)简单清创术 清创的目的在于去除皮肤及创面上的泥屑,尘土,已破裂、脱开的水泡皮及可能的污染,切忌在全身麻醉下以刷子反覆刷洗创面以致加重损伤,发生休克。清创的时间一般安排在血容量得到适当补充并在继续输液,休克业已得到纠正后进行,有的医院则在转入病房后于床旁进行。进行清创时一般不用麻醉,其具体方法如下。①剃除头发及阴毛、腋毛,剪除指甲(趾甲),用肥皂水清洗创面周围皮肤,清除指(趾)缝间积垢。②将病人置于无菌单上,其下垫以消毒的塑料单,医务人员以1:1000的新洁而美溶液或1:2000的洗必泰溶液棉球轻轻洗拭创面,剪除已破裂、部分脱落的水泡皮,去除泥土、草屑。继以大量清水、灭菌生理盐水依次冲洗,更换床单,创面正常皮肤可再次消毒。最后根据情况决定包扎或创面用药。③清创操作务必轻柔,整个清创过程中应有专人观察输液及病人情况。清创前可再用镇痛剂,但切勿过量。 (十二)环行焦痂切开术 肢体的Ⅲ度环行焦痂可影响远端血液循环;胸部的环行焦痂可限制胸廓活动,颈部的环行焦痂则在组织间隙水肿、压力增加时压迫气管、形成呼吸道梗阻。因此,除颈部环行烧伤在出现呼吸困难时应行气管切开术以外,其余部位的焦痂均应切开以减轻组织内张力,利于胸廓活动、改善呼吸及改善肢体远端循环,避免因组织缺血发生坏死。施行焦痂切开术时应注意:①一旦判定为环行焦痂,应尽早切开,手术可在急诊室施行,无需麻醉。②焦痂上可直接以碘酊灭菌。切开的深度应达到筋膜,否则达不到减张目的。切开应沿肢体的内、外侧进行,越过关节,胸廓的切开应沿腋前线两侧进行。③切开后因张力而裂开的创面,应以碘仿纱条缝合固定以保护,防止及减轻感染。 (十三)破伤风抗毒素应用 烧伤病人应常规应用TAT 1500IU。皮肤试验阳性者应分次注射。 (十四)抗生素的应用 抗生素在急救阶段,创面菌种未明确以前,系作为预防性应用,包括抗阳性球菌及抗阴性杆菌者,亦以尽早应用为宜,尤其对于来诊较迟的病人。一般应用静脉滴入。小面积烧伤病人亦可口服。 (十五)监测及记录 在急救阶段,除常规的体格检查与血、尿生化化验等,根据可能与需要行下列检查:CVP、EKG、胸部X线片、纤维支气管镜检等。应做详细的烧伤重症记录,包括每15~30min一次的心率,呼吸,每h尿量,及定时的体温、血压测定(如果有正常皮肤可以测定血压的话)。病人的主诉、各项处理及处理后反应等均应详加记录,每8h应小结出入量1次。每24h总结出入量1次。 第十二篇 危重病监护第79章 血液动力监测血管扩张剂作为心力衰竭治疗中一种重要的手段起始于70的代初期。它的使用、发展与心力衰竭的血液动力学改变的深入认识有着密切的关系,尤其自1970年Swan-Ganz气囊漂浮导管技术应用于临床之后,为心力衰竭和其他危重病人的血液动力学监测,提供了重要的参考依据,从而为心力衰竭的治疗开辟了新的途径,也为血管扩张剂的使用奠定了理论基础。 一、血液动力学基础 在心力衰竭发生中,左心室功能减退占十分重要的地位,因此仅凭测定中心静脉压力(实际上多数测定的仅系外周静脉压力)往往不能真实反映左心室情况。实践证明,中心静脉压的压力值常受下述四个因素的影响,即中心静脉的容量和流量,心脏充盈时右心室的扩张性和收缩性,中心静脉的舒缩活动以及胸腔内压。为此,单凭中心静脉压的测定,可能导致错误的结论。对于心力衰竭,最理想的是直接测定左心室功能,但是在技术上存在一定的难度,不宜普遍推广使用。Swan-Ganz气囊漂浮导管可通过测定肺毛细血管楔压(PCWP),间接了解左心房和左心室舒张末压(LVDEP)或左心室充盈压(LVFP),同时根据心排血量(CO)以及其他测得的数据,可比较全面、准确地反映心力衰竭时,心脏及血管的病理、生理改变。 (一)Swan-Ganz导管 气囊漂浮导管是由不透X线的聚氯乙烯制成,管腔分成四部分,其中一腔通导管顶端,用来测量肺动脉压力及肺毛细血管楔压(气囊充气嵌入时)。另一腔在管侧开口,距管端30cm,当导管顶端孔位于肺动脉时,此口多在右心房内,故可同时记录肺动脉及右心房压力,并可从此孔注入冰水以测量心排血量。第三腔与管的乳胶小气囊相通,可充气1.5ml左右,借此气囊漂浮于血液中,使导管前端随血流进入肺动脉。第四腔是实心部分,与距导管顶端4cm的侧孔内所嵌入的微小热敏电阻相连,用来测定肺动脉血温。热敏电阻导管自管尾引出连接于心排血量计算机,自近端孔注射4℃以下生理盐水或5%葡萄糖液进入右心房,液体随血流进入肺动脉,使肺动脉内血液发生温度变化,即可在心排血量计算机屏幕上显示出读数。Thompson指出,Swan-Ganz导管与通常中心静脉压导管比较,其优越性在于以下四点:①可以测定肺动脉舒张压和肺毛细血管楔压,再据以估计左心室充盈压;②连续监测肺动脉收缩压和平均压,可以反映由于缺氧、肺水肿、肺栓塞和肺功能不全等所引起的肺血管阻力(PVR)的变化;③可以采取混合静脉血,测定动静脉血氧含量差,测定心输出量(Fick法)和测定动静脉血混合情况(Qs/QT);④可用热稀释法测定心输出量。 (二)插入漂浮导管所得心腔压力 漂浮导管的插入可于病人床旁在无X线透视下进行,或依据心腔不同部位产生的压力曲线来判断导管所在部位。 1.右心房压力曲线 窦性心律时,右心房压力曲线(图79-1),包括正波,即a、c及v。a波出现于心电图的P及R波之间,c波在a波的下波;v波与心电图的T波一致。在无三尖瓣返流的情况下,右心房的a波高度应较v波为高,且与右心室的终末舒张压相似。 2.右心室图形 漂浮导管自右心房经三尖瓣进入右心室,即出现典型的心室压力曲线(图79-1)。右心室压力图形呈圆锥形,当心室收缩时,曲线形成高峰,即在心电图显示R波后数毫秒时压力开始上升,至T波出现后达到最低点,且早期舒张压较舒张终末压为低,此与右心房压力表现类似。
图79-1 漂浮导管测得右侧心房、心室、肺动脉及肺毛细血管楔压 3.肺动脉压 肺动脉压力曲线近似于三角形,在其降支上有一重搏切迹(图79-1),以此为标记,可协助辨认。降支相当于肺动脉瓣的关闭,早期舒张压多较舒张末压为高。 4.肺毛细血管楔压 肺毛细血管楔压外形与右心房压很相近,其压力平均高度低于肺动脉平均高度,但其低压经常高于右心房。当气球排气后,压力曲线明显升高即显示肺动脉的压力曲线搏动。 (三)心腔各部压力的意义 过漂浮导管的测定,可以得到右心房、右心室、肺动脉(收缩压、舒张压及平均压)、肺毛细血管楔压(表79-1)。其意义如下。 1.右心房压 ①反映静脉血容量和静脉血管床的张力;②右心室充盈和排空情况以及右心室舒张期的顺应性。当右心室衰竭或右心室功能受损、导致肺动脉高压,右心室舒张压升高或出现三尖瓣严重病变时,均可引起右心房压力增高。 2.肺动脉收缩压和舒张压 ①代表右心室收缩产生的收缩期压力;②反映肺小动脉和肺毛细血管床的流量或梗阻情况。在肺血管无梗阻时,肺动脉舒张压近似于平均肺毛细血管楔压。若肺动脉舒张压大于楔压0.8kPa(6mmHg)以上,表明肺部有阻塞性病变存在,如大面积的肺梗死、肺部慢性阻塞性疾患、肺纤维化或其他原因。 3.肺毛细血管楔压 ①反映肺部的循环状态。在通常的呼吸和循环下,肺毛细血管楔压基本上与肺静脉压力一致,能正确反映肺循环的扩张或充血压力。充血压力是肺充血和肺水肿的主要决定因素之一。②肺毛细血管楔压的正确和连续观测是判断肺充血及其程度较有价值的指标。③肺毛细血管楔压与左心房平均压密切相关,一般不高于后者0.13-0.27kPa(1~2mmHg)。这是因为左房与肺动脉肺之间无瓣膜存在,Swan-Ganz导管气囊充气后就会阻止近端血流,这时测得压力系左房返回压力。如无二尖瓣瓣膜病变,左心房平均压又与左心室舒张充盈压相关,后者则是左心室功能的重要因素。总之,如无肺血管阻力升高,且无左室功能异常,则肺动脉舒张终末压就与肺毛细血管楔压、平均左心房压以及左室舒张终末压的值非常相近。一旦Swan-Ganz导管气囊破裂,就可以应用肺动脉舒张终末压作为肺毛细血管楔压的近似值(表79-1)。 表79-1 心腔内各部的压力正常值
4.热稀释法测定心排血量心排血量是指心脏每分钟泵出的血量。本法测定心排血量的误差约4%,并无需采血,故优于其他方法。可用于对心血管药物,机械辅助循环、人工辅助呼吸的效应评价,与肺毛细血管楔压两项指标在Frank-Starling心室功能曲线上定位,可连续观察病程中或治疗后的心室功能改变(图79-2)。为了更准确起见,免受身材大小的影响,临床上多采用心脏指数(CT)来估价心脏的泵功能。心脏指数=心排血量/体表面积。正常心脏指数是2.8~3.2L/(min·m2),指数在2.0~2.2L/(min·m2 )以下,临床将出现心功能低下,若心脏指数达1.8~2.0,则可出现休克。临床常采用肺毛细血管楔压与心脏指数的相关图(图79-3),做为病情评价和治疗依据。若测得的血液动力学数据处在Ⅱ、Ⅳ项限内,表明肺毛细血管扩张剂及心肌正性收缩药物;若处在Ⅲ项限内,提示体内血容量不足,不宜首先选用血管扩张剂,而应快速扩容(包括采用胶体溶液)。
图79-2 心功能曲线
图79-3 肺毛细血管楔压与心脏指数的相关图 通过上述测得的多项基础数据,还可进一步对整个循环系统(包括外周血管阻力和肺血管阻力)状态进行推论,常用的计算公式如表79-2。 表79-2 循环系统各项基础数据的计算
注:SV:每搏容量;CO:心排血量;HR:心率;SI:每搏指数;BSA:体表面积;LVSWI:左心室每搏工作指数;RVSWI:右心室每搏工作指数;MAP:平均动脉压;PCWP:肺毛细血管楔压;CVP:中心静脉压(即右心房平均压);TPR:周围血管阻力;PVR:肺血管阻力;PAP:肺动脉平均压。 二、心力衰竭的血液动力学变化 心脏疾患由于各种病因和诱因,最终可导致心力衰竭的发生。常见的病因包括心肌梗死、心肌炎、心肌病、风湿性瓣膜病变、先天性心脏病,以及其他各种心脏疾患。常见的诱因有感染,尤其是上呼吸道感染。此外,还见于心脏负荷增加以及心律失常等。充血性心力衰竭完整、确切的定义至今尚无精确的描述,但其最基本的病理改变是心室肌收缩功能减退,主要特征则是心脏不能泵出足够量的血液以满足周围组织代谢需要。对于心力衰竭的治疗需要全面和有计划地进行。其中主要概括为四个方面:①对能够加重心力衰竭的非心血管因素,如贫血、败血症、肺栓塞和甲状腺功能亢进等应及早发现和纠正;②寻找并纠正导致心力衰竭的原因;③对下述可引起或加重心功能不全的因素加以治疗,如心动过速、心律失常、高血压、心室间隔缺损、动静脉瘘、瓣膜病变(主动脉瓣和二尖瓣返流);④需要了解,也是本文所要强调的部分,即心力衰竭发展过程中所产生的代偿机制,以及这些代偿机制反过来又如何进一步加重心力衰竭的重要意义。一旦代偿机制发展成“自我危害”(self-defeating)则阻断代偿过程即可达到改善心血管功能的目的。 如前所述,心力衰竭的中心问题是左心室功能不全,其主要表现是心室每搏输出量降低。心力衰竭时的代偿机制是设法维持周围灌注压和心室每搏输出量。心力衰竭发生后,在循环代偿机制方面,交感神经系统起着关键性作用。虽然心力衰竭时心肌内儿茶酚胺贮存减少,而循环血液中儿茶酚胺则显著增高,此种改变可对左心室收缩提供变力性支持作用。随着儿茶酚胺浓度的增加,可使心率增加,因此每分钟总的血流量增加。心力衰竭时所出现的心动过速部分与中枢反射性副交感活动降低有关外,交感神经张力增加是主要的外周因素。当出现心输出量降低时,外周动脉发生收缩,可协助维持中央主动脉内压力;静脉收缩,则对增加静脉回流有辅助作用。心室每搏输出量降低,肾脏血流量亦随之降低,从而影响肾功能,结果刺激肾素分泌,进一步使血管紧张素Ⅱ增加,而血管紧张素Ⅱ具有强效的血管收缩作用。肾素产生增加的同时还伴随醛固酮分泌增加,可引起盐和水潴留,这些因素连同交感神经对肾血管的收缩作用均可促使血容量得到扩充,而造成左心室充盈压和容量增加,通过Frank-Starling机制使心室每搏输出量重新恢复到正常。心力衰竭,由于左心室功能不全,通过心肌纤维延长,心室扩张,达到提供有效循环的目的,其原理如前述是因心室舒张末期容量或前负荷增加引起心肌收缩张力和心室每搏输出量的增加。但是心室扩张或前负荷的增加最终会造成不利的结局。这是因为从能学的角度而论,影响心肌需氧量的三个因素为心率、心室壁张力和心脏收缩力。上述血液动力学的改变,不仅会导致肺充血,同时可因心肌壁张力增加和心室总需氧量增加而进一步损害心脏功能。如因冠心病导致的泵衰竭,由于交感神经张力增高,周围血管收缩,引起血管阻抗和心脏后负荷增加,促使氧耗量增加,导致心肌进一步缺氧和加重泵功能衰竭。此外,在心力衰竭时,主要矛盾是心排血量的下降,已知影响心排血量的四个决定因素是:①心率、②心肌收缩力、③心室舒张期容量(即前负荷)、④心室射血张力(即后负荷),此因素决定于心室收缩压及心室半径的乘积,影响心室收缩压的因素包含主动脉中血流的阻抗,此又取决于大动脉的顺应性、血管阻力及血液粘度和内容。在调节阻抗的诸因素中,最重要且最易受血管扩张剂影响的是体循环中小动脉的张力或阻力。 第80章 危重病人的呼吸监护呼吸监护主要对象是呼吸功能不全或呼吸衰竭的危重患者。呼吸衰竭的特点是低氧血症和高碳酸血症。以海平面为准,当病人呼吸室内空气不能继续将静脉血充分氧化为动脉血,其动脉血PaO2低于8.0kPa(60mmHg)或PaCO2高于6.6kPa(50mmHg),或两者兼并存在时,即为呼吸衰竭。 呼吸监护病房的危重病人以成人呼吸窘迫综合征(ARDS)的急性呼吸衰竭,或慢性阻塞性肺疾患(COPD)的急性肺功能不全最多见,两者常需依赖辅助通气挽救生命。肺水肿病人亦常需监护,除了急性左心室衰竭或ARDS引起的肺水肿,有时因补液过多,超过心脏的负荷也可引起肺水肿。近年已经发现与睡眠有关的呼吸紊乱,或睡眠呼吸暂停可造成严重的低氧血症和高碳酸血症,有时甚至发生突然猝死。 理解呼吸衰竭的发病机理和掌握监护技术是保证呼吸监护病人得到预期疗效的关键。 一、呼吸衰竭的病理生理改变 (一)高碳酸血症性呼吸衰竭 此类呼吸衰竭的发生是由于肺泡通气不足,不能提供 充分氧化和将二氧化碳排出。从而体内二氧化碳积聚,动脉PaCO2增高。 动脉PaCO2是测定肺泡通气最重要的指征,正常值为4.8~5.8kPa(36~44mmHg),由于二氧化碳在肺泡和毛细血管床之间迅速平衡,所以肺泡PACO2和动脉PaCO2接近等值。肺泡PACO2数值的改变取决于二氧化碳的产生和肺泡通气对CO2的排出。健康人每分钟体内产生的二氧化碳量为200ml,肺泡每分钟通气量大约为4L,则PaCO2= 若 依公式 1. 2.VO上升 肺泡通气部分取决于死腔量,包括解剖死腔和由于疾病而产生的非解剖死腔。当无效的通气死腔量增加,则有效的肺泡通气量反而减少,造成通气与血流灌注比例失调,出现伴有高碳酸血症性的低氧血症。此类呼吸衰竭多见于COPD因感染促使病情急剧加重。 (二)低氧血症性呼吸衰竭通气与血流灌注比例失调为此类呼吸衰竭的主要病理基础。根据供氧后PaCO2的反应,将此类呼吸衰竭分为两类。 1.吸氧后低氧血症可改善的呼吸衰竭 引起这种变化的病理生理基础是通气/血流比例失调,肺内存在较广泛的低 2.吸氧后仍难纠正的低氧血症 此类呼吸衰竭的病理生理基础是肺内存在巨大的右左分流(正常值低于5%),例如ARDS。ARDS的主要病理特点是肺间质和肺泡水肿。①肺泡水肿阻碍了肺泡通气,即使灌注相对充足,而这些流经无通气肺泡的血流未经氧化就进入肺循环,分流为其低氧血症的首要因素;②由于ARDS病人其肺泡表面活性物质受损或缺乏,因而导致广泛的肺泡塌陷,从而加重低氧血症的程度;③ARDS病人的肺间质水肿和透明膜形成造成弥散功能减退,为低氧血症进一步恶化的原因。 二、呼吸监护的重点 对呼吸衰竭的抢救,特别是急性呼吸衰竭的抢救应积极、迅速,否则会造成脑、肾、心、肝等重要脏器因严重缺氧而发生不可逆性的损害。监护的重点包括病人的氧合状态、通气状态、酸碱平衡和液体与电解质的调整。 (一)保持呼吸道通畅是呼吸复苏抢救的第一步。当自主呼吸微弱,不足以维持肺泡通气时,立即从气管插入有套囊的导管,以便必要时进行辅助机械通气。如果病人需要较长时间的机械通气,或不能耐受气管插管时,可行气管切开。如气道被痰液、血液等物质堵塞时,应行充分有效的负压吸引和顺位排痰,以便解除气道梗阻。 表80-1 动脉低氧和高二氧化碳的生理测定
(二)氧合作用 纠正低氧血症为抢救呼吸衰竭最重要的因素。首先应立即进行血气分析,以便对病情和预后进行初步估价。下述指标可做为监护氧合作用的参考。 1.PaO2吸氧为治疗低氧血症的重要手段,纠正低氧血症的难易取决于呼吸衰竭的类型。高碳酸血症性呼吸衰竭,其低氧的原因是低通气和通气/血流比例失衡,充分吸氧后可明显改善低氧状态。这类病人吸氧最低浓度应保持PaO2介于8.0~12.0kPa(60~90mmHg)之间。高浓度吸氧往往并不必要。不伴有PCO2增高的低氧血症性呼吸衰竭,例如ARDS,其低氧血症的原因是肺内分流存在,即使吸入60%~100%高浓度的氧,有时也难保持PaCO2在8.0kPa(60mmHg)以上。 2.肺内分流量(QS/QT)ARDS时因肺水肿和弥漫性肺泡气道关闭,不能进行正常的气-血交换,肺内分流量显著增高,这是一项重要的诊断指标。QS/QT正常值小于5%,ARDS患者的常常高于10%,当高于15%时,应考虑采用呼吸器。 3.肺泡气-动脉血氧分压差(PA-aDO2)肺内分流与通气/血流灌注分布不均可增加PA-aDO2数值。吸入空气的条件下(FiO2=21),PA-aDO2的正常值为1.33~2.67kPa(10~20mmHg),吸纯氧(FiO2=1.0)20min后,PA-aDO2正常值为3.33-10.0kPa(25~75mmHg),如果PA-aCO20.21数值大于6.67kPa(50mmHg),或吸纯氧时PA-aDO2大于13.3kPa(100mmHg),则需要考虑辅助通气。 4.混合静脉血氧分压的测定(PVO2) PaO2正常,有时不一定说明组织氧合充分。通过Swan-Ganz漂浮导管测定PVO2可以了解组织内的氧合状态。如果PVO2高于4.0~4.67kPa(30~35mmHg),说明组织氧化充足。而PVO2低于4.0kPa(30mmHg),则表明组织处于缺氧的危急状态。Swan-Ganz漂浮导管又可监测肺毛细血管楔压(PCWP),通过PCWP可以鉴别肺水肿的产生系由左心衰竭引起(PCWP增高)或系ARDS肺部损伤所致(PCWP正常)。 (三)通气状态 当病人自主呼吸减弱或暂停,难以维持每分钟正常通气量;或低氧血症呼吸衰竭的病人,面罩给氧浓度≤40%,动脉PaO2仍不能达到8.0kPa(60mmHg);或吸氧浓度为100%,而其PA-aDO2高于13.3kPa(100mmHg)时,应考虑辅助通气。 1.辅助通气的目的 ①可以获得更多的高浓度氧;②通气机提供的正压比病人自行呼吸有更大的潮气量;③通过呼吸周期转换,保持气道在正压状态,即终末正压呼吸(positive end-expiratory pressure,PEEP)。 2.使用通气机的指征 当呼吸频率快于35次/min,肺活量(VC)低于15%预计值,FEV1.0低于10%,面罩吸氧后SaO2低于70%,或PaCO2高于7.33kPa(55mmHg)(除外慢性高碳酸血症的情况)时,可以考虑使用通气机。但最主要的指征是病人呼吸肌趋向疲劳状态。当哮喘病人处于危急情况下,低氧、低碳酸血症和呼吸性碱中毒;COPD病人低氧高碳酸血症伴呼吸性酸中毒,这些病人呼吸衰竭严重,陷入耗竭状态,辅助通气迫切需要。 3.通气机的选择 (1)压力周期转换通气机:使用相对简单。其缺点是气道阻力的改变能影响通气机释放肺总量,使吸入氧的浓度降低。 (2)容量周期转换通气机:更接近于生理性能而且可靠,当气道阻力或肺顺应性改变时,仍能保持相当恒定的肺容量,具有高压和良好的流速性能,为吸气期提供优越的氧浓度。 4.辅助通气时应注意的事项 病人依靠通气机维持呼吸时,潮气量一般为15ml/kg体重。呼吸频率为20-30次/min,呼吸器的固有频率应稍低于病人的自主呼吸频率。如果病人的呼吸频率减慢或停止,则呼吸器将接替工作。辅助通气后20min,应进行血气监测。如果增高的PaCO2经辅助通气后恢复正常,则各项已定数值无需变动。假如PaCO2升高,则应当增加肺泡通气。增加呼吸频率,提高每分钟通气量对COPD呼吸衰竭的病人尤为适宜。如果PaCO2过高,特别是当血浆碳酸氢盐的水平太高时,应避免使PaCO2降低过快。因为PaCO2的迅速降落易引起严重的碱血症和惊厥,甚至发生昏迷。当ARDS病人为了保持充分氧化而出现通气过度进,人工死腔的建立可以保证通气和继续释放大的容量而避免PaCO2过分降低。 5.机械通气的方式应结合病情而定 ①控制通气(control ventilation):用于无自主呼吸的病人,通气机提供所需的潮气量和呼吸频率。②辅助控制通气(assist control mode of ventilation):用于清醒有自主呼吸但极度微弱者。通气机提供特定的潮气量,病人可以自主呼吸调整呼吸频率。通气机为病人提供每分钟呼吸次数。例如,通气机补充频率固定为每分钟10次,经过6秒钟而尚无自主呼吸时,通气机将自行释放一次呼吸。如果病人的呼吸频率发生明显改变,则通气机可以接替,充分发挥作用。③间歇强制通气(IMV):又称同步间歇强制通气(SIMV)。通气机按预先调整的潮气量、吸氧浓度定时释放呼吸频率。病人可以从通气机中吸入同样浓度的氧,但通气机不能帮助自主呼吸,因而其潮气量是在呼吸中进行测定。IMV一般用于呼吸功能趋向好转稳定的恢复期。④持续气道正压(CPAP):当病人自主呼吸时(无机械通气)与呼气管相连,安置一玻璃管于水面下,形成一人工正压,病人吸入的气体由胀满的储气袋提供足够高的流速,保持吸气与呼气道内均为正压状态。 上述通气机的四种通气方式为临床所常用。睡眠呼吸暂停的患者,采用CPAP可防止气道塌陷,解除上气道阻塞所产生的症状,阻止阴塞性睡眠呼吸暂停的出现。当抢救ARDS病人时,首先选择PEEP。与CPAP工作原理相同,PEEP使呼气末的压力并不降至零,而是保持在特定的预定正压水平[一般为0.59~0.98kPa(6~10cmH2O)。 PEEP与CPAP的优点在于呼气末气道和肺泡保持正压状态。由于正压使功能残气量(FRC)增加,升高的FRC使很多已经关闭的气道和肺泡重新开放,并进行气体交换,血液流经这些肺泡得到气化。表时PEEP可以降低肺内分流,提高PaO2,从而使吸氧的浓度降低,避免因吸入高浓度氧而引起的氧中毒。 当病情改善,不需要辅助通气时,需行脱机前的准备过程。一般采用IMV,逐渐减少呼吸次数并利用通气机提供每分钟的总通气量。拔管前应训练病人通过内管自主呼吸,以保证能够在无通气机辅助下进行充分的气体交换。 6.机械通气的合并症插管和机械通气并非无危险。心律紊乱、喉头痉挛和内管错位为插管时常见的合并症。如果气管插管保持数日或数周,可能发生声带溃疡、喉头狭窄和肉芽肿。套囊压迫可造成气管溃疡、狭窄和气管软化。为减少插管的合并症,使用带套囊的插管,定时放气以减少对气管壁的压迫和坏死。如果需要较长时间辅助通气,则气管切开实为必要。 通气机提供的正压过高可引起气胸或皮下气肿。如不给予及时治疗将会造成严重后果。在此状态下,通气机持续释放气体引起张力性气胸,严重减少静脉回流或心脏搏出,并很快引起心血管萎陷。此时应快速行胸腔穿刺以缓解胸内压,恢复静脉回流,使肺脏重新复张。 正压通气的另一常见副作用是静脉回心血量减少。当吸气时,胸内负压促使周围静脉血回流入右心。而通气机释放的吸气正压阻碍静脉回流。特别是病人在PEEP的方式下进行呼吸时,心低排出量和低血压更易发生。适度地给予静脉液体能有效地扭转正压通气对血液动力学的不利结果。 (四)酸碱平衡状态和血气分析呼吸系统疾病中由于体内酸碱平衡状态的改变,氧和二氧化碳的运送常受到影响。因此血液气体分析对诊断呼吸衰竭具有特殊重要地位,为指导治疗不可缺少的技术。酸碱度(pH)、二氧化碳分压(PCO2)、实际碳酸氢(AB)、标准碳酸氢(SB)、二氧化碳总量(TCO2)、缓冲碱(BB)、剩余碱(BE)、氧分压(PO2)氧饱合度(%sat)为常用变值,其中以pH、PCO2、HCO-3是反映酸碱的必要指标。各项指标的临床意义如下。 根据Henderson Hasselbalch公式:PH=pK+log/0.03PCO2,0.03为二氧化碳溶解系数,正常情况下[HCO-3]=24mmol/L,0.03PCO2=0.03×40=1.2mmol/L,pK为常数6.1。 所以pH=6.1+log20/1=6.1+1.30=7.40 此公式可理解为:pH=HCO-3/PCO2或PH=肾/肺 pH是氢离子[H+]活性的负对数。血液pH平均值为7.40(7.36~7.44)。其数值的改变由HCO-3/PCO2比值决定。pH直接说明酸碱状态的紊乱程度和发生酸碱失衡的急剧或缓慢。一旦pH不在正常范围,说明酸碱紊乱已相当显著(例如pH大于7.45为碱血症,pH小于7.35为酸血症)。有时pH在正常范围,但已发生明显的酸碱紊乱,此乃通过体内代偿机制维持pH在正常范围。因此pH值必须与HCO-3和PCO2综合分析。 HCO-3反映运转二氧化碳的数量。是血清中CO2的结合形式,与PCO2构成PCO2-碳酸氢系统,产生可挥发的H2CO3,由肺脏排出。动脉血HCO-3正常值为22~26mmol/L,均值为24mmol/L。当血中HCO-3减少时,反映体内有过多的固定酸。但有时体内固定酸并不过多,而血HCO-3数值仍然低于正常范围。例如:①醋氮酰胺抑制肾小管内的碳酸酐酶而使HCO-3排出增多;②稀释性酸中毒降低了HCO-3的浓度使pH下降,HCO-3的浓度受PCO2变化的影响。 PaCO2为物理溶解于动脉血液中的二氧化碳气体分压,正常值为5.33kPa(40mmHg)。为判断呼吸衰竭时的重要指标。正常情况下,组织产生二氧化碳的速度和排出速度均衡,所以体内PCO2水平经常保持稳定。机体对血中PCO2的升高较缺氧刺激更敏感,当PCO2升高即刺激神经中枢,呼吸频率成倍增加以促进通气,使PCO2下降。当通气过度而致血中PCO2下降时,通过神经中枢使呼吸减弱,直到PCO2恢复正常。 (五)液体与电解质的监护 液体的补充与电解质的调整是治疗呼吸衰竭的重要因素。如果病人的心率不快、手足温暖、尿量正常,能安静地长时间平卧而且神志状态良好,则补液量保持血压在正常偏低水平即可。液体的性质也很重要,低分子右旋糖酐可用于维持血液循环,防止血小板凝集。晶体液容易从血循环中很快漏入肺组织间隙,如未及时发现,极易出现肺水肿。因肺水肿而发生的气短和呼吸浅速,需及时给予有效的处理。利用Swan-Ganz导管检测肺动脉楔压或肺动脉舒张末压力,以1.33~2.0kPa(10~15mmHg)为宜。中心静脉压的测定并不是可靠的指,因为肺水肿有时严重到危及生命而中心静脉压可能仍在正常范围。 ARDS病程早期,毛细血管呈灶性可逆的病理损害,给予低盐、白蛋白和利尿剂以缓解肺水肿。而病程晚期,广泛的毛细血管损伤使白蛋白漏入肺泡间隙,导致渗透压增加,促使肺间质或肺泡水肿的加剧。通过血气、潮气量、峰流速、血压和尿量等监测指标对病情进行评估。 当病人通过呼吸监护病情稳定后,应严密监护和预防呼吸道感染,排除一切刺激因素,给予支气管扩张剂,充分湿化,逐渐加强锻炼。最重要的是,医护人员能及早识别病情恶化的迹象,在严密的监护中取得治疗的成功。 (姜秀芳) 参考文献 [1]Weisman IM,et al: Positive end expiratory pressure in adult rrespiratory failure. N Engl JMed, 1982; 307: 1381 [2]Roger Marthauet al: Gas exchange alterations in patients with chronic obstructive lungdisease, Chest, 1985; 87:4.470 [3]Ezio Romano;Best PEEP: A still unsolved problem. Chest, 1985; 87:4.551 [4]Barry A.Shzpiro et al: Positive end expiratory pressure in acute lung injury. Chest,1983; 83(3):559 [5]Suter PM etal: Optimum end-expiratory pressure in patients with acute pulmonary failure. NEngl J Med, 1975;292:284 [6]Tooker J etal: The effect of Swan-Ganz cathter on the wedge pressure left atrial pressurerela-tionship in edema during positive pressure ventilation.Am Rev Res Dis,1978; 117:721 [7]LawrenceMartin: Respiratory failure. The Med Clinice North America,1977;11: 1369 第81章 心脏手术期间的监测近20年来,血液动力学监测已逐步发展成一门专业。目前对下列急诊危重病人,应作手术期间的血液动力学监测:严重的心脏损伤,各种原因引起的心源性休克,心肺复苏术后,复杂的心脏手术后及术后并发的心肌梗死等。 为做好监测,首先要了解心血管系统的某些现代概念,通常使用的缩写及公式,并分析具体病例说明血液动力学监测的价值。对每一病例,都使用血液动力学监测作出准确的诊断,选择有效的治疗方法,评价对治疗的反应,使病人得到较好的预后。 血液动力学监测对处理危重病人是有效的。但是,通常被误认为它本身就是一种治疗。实际上,它只不过是一种辅助的诊断手段,故应结合临床表现,利用它引导我们去选择有效的治疗方法。有关心血管血液力学原理,请参阅第2章循环生理。 一、低心排血量的病理生理及治疗 合并有心脏疾病的病人,特别是老年病人,在复杂的手术后常并发低心排血量综合征,而心脏外科手术后并发低心排血量是最常见的生理异常。外科医师和护理人员应共同做好术前准备,选择良好的麻醉,正确操作,有效的心肌保护及仔细的术后监护。尽管如此,某些病人仍在术前、术后并发低心排血量综合征。现代的先进技术已搞清楚低心排血量的机制和学会使用药物及机械的方法去改善心排血量。 心排血量是心搏出量和心率的积,可以增快心率来增加心排血量。但是,当心率在生理范围时,真正改善心排血量就需要增加心搏出量。心搏出量即每次心跳时射出的血液容量。它主要由三个因素决定:①前负荷;②后负荷;③心肌收缩性。维持适量的前负荷、后负荷及良好的心肌收缩性,就可以达到最大的心搏出量和心排血量,但必须使心肌得到足够的氧供应。 (一)前负荷的处理 要增加前负荷可用容量输入(扩容治疗)或使静脉收缩,其降低则用利尿剂,静脉扩张剂或增加心搏出量。术后左室充盈压应维持在何种水平应根据术前心室状态、手术操作和其他因素而定。某些心室壁已纤维化或无顺应性,则要求高充盈压力来维持一个良好的舒张容量,但左室或右室的充盈压都不应超过2.0kPa(15mmHg);顺应性正常的心脏,充盈压如超过2.0kPa(15mmHg),就不能使心排血量改善。 在手术后病人,低血容量造成前负荷不足,通常是术后低心排血量的原因。由于低血容量使动脉压降低,根据此点及X线胸片示肺静脉纹理减少即可确诊。由于低血容量引起的低心排血量综合征,用扩容治疗较易矫正。 (二)后负荷的处理 降低后负荷可能改善心排血容量。常用血管扩张剂降低全身阻力,以改善心排出量。低心排综合征时使用血管扩张剂治疗的指征有:①慢性顽固性心衰;②术前后并发急性心肌梗死;③体外循环后发生的低心排综合征;④术前合并有二尖瓣或三尖瓣闭锁不全;⑤强烈的周围血管收缩;⑥当全身血管阴力升高时与血管收缩性药物一起使用。同时使用硝普钠和多巴胺治疗严重的慢性充血性心衰时,能同时增强心肌收缩性,增加心排血量的疗效较之单独分别使用为佳。 (三)对心肌收缩性的处理 1.使用心肌收缩性药物 可增强心肌纤维缩短的力量和长度,其结果是改善每次心搏的排空。因此,能改善心排血量。理想的收缩性药物既增强心肌收缩又不影响心率及增加周围血管阻力,但这样一种理想的收缩性药物尚未找出。有几种可供选择的药物,每种都具有某些独特的作用,如多巴胺、多巴酚丁胺,可参考第三编心血管急诊第22章。 2.心肌血流测定 主要是测定心肌的舒张压力阶差(动脉舒张压力减去心室舒张压力)和舒张时间。这些测定称为舒张压力-时间指数(diastolic pressure-time index,DPTI)。心肌血流可由于心率增加而降低。当心肌血流降低时,心内膜下区首先受到影响,跟着中层心肌和脏层心包下层也受影响。心室肥厚和寇状动脉疾病可能已减少冠状血流。因此,在使用收缩性药物时,要增加心肌血流,保持氧的供-需平衡,以避免并发心肌缺血或坏死,使病情恶化。 3.主动脉内气囊反搏的适应证 倘若出现心肌氧的供-需不平衡时,无论拟使用或已使用了收缩性药物或降低后负荷的药物,安置机械循环支持都是需要的。测定心肌氧供-需平衡最准确的方法是用动脉血和冠状窦乳酸酶的分析来估价心肌乳酸酶的代谢。缺乏心肌乳酸酶产物说明心肌氧供-需平衡正常。但是,在通常的临床条件下,难以取得冠状窦乳酸酶的标本。因此,必须寻找比较间接的方法来测定心肌氧供-需的情况。 二、心脏手术期间的血液动力学监测 当你理解了心血管医学的新概念,了解低心排的临床表现及其机理,掌握了使用收缩性药物作用于血管的药剂及机械辅助循环的适应证和使用方法,就可以对每例具体病人进行连续监测,严密观察,全面分析和及时处理。一般在出现临床症状之间2h,就可以发现血液动力学的各项指标开始有变化(表81-1,表81-2)。
(一)综合全面分析 在监测过程中,不能轻信也不能轻视用仪器所测出的数字值,要结合病史,体征及化验来全面分析,才能得出正确的诊断。 病例1. 女性,68岁,60kg;BSA=1.6m2,长期有结肠息肉病史。因大便使颈时虚脱,病人被送到急诊室时已休克,无肠鸣音,但腹软。初步诊断为结肠穿孔和败血症休克,手扪血压8.0kPa(60mmHg)。神清,但有些精神错乱。平卧时颈静脉怒张。心音遥远,肺清晰,腹部仍软,四肢冰冷,无紫绀,急诊取血查白细胞1.7×109/L,分类仍无异常。心电图示室性心动过速,脉率120次/min。在急诊室床旁经右肘前静脉插入漂浮导管及左桡动脉插管测压,立即进行血液动力学监测,其资料见表81-3。快速静脉滴注5%白蛋白及使用多巴胺后测出原始资料。在急诊作后前位胸片。 表81-2 血液动力学监测常用项目
公式 Cl=CO/BSA SV1=CO*100ml/L/BSA.HR LVSW1=1.36*(MAP-PCWP)*S1/100 SVR=(MAP-RAP)*80/COPVR=(PAP-PCWP)*80/CO 表81-3 病例1之血液动力学监测与治疗反应
治疗A:作腹部诊断性穿刺,以明确有否结肠穿孔。 治疗B:复苏后即作心包穿刺及急诊开胸手术。 诊断:心包堵塞。 治疗结果:有效的疗法应选择B。 分析:心电图示波及各压力测定,显示“舒张期压力平均化”,右房、右室、肺动脉及肺毛细血管嵌压均等于2.0kPa(15mmHg)。X线胸片显示纵隔增宽。作心包穿刺抽出40ml鲜血后,血压即回升;作开胸术后发现主动脉有一贯穿性裂伤,刚好在心包反折之下。切除一段有严重钙化病变、已有裂伤的升主动脉,植入一段人工血管后,病人术后恢复顺利,无并发症。 (二)充血性心衰 手术期间过量的输血补液合并尿少,常出现此并发症。如处理不及时,病情恶化,病人多死亡于急性肺水肿。对心脏手术的病人,为避免此并发症,输液速度应维持在1ml/(kg·h),最多不超过1.5ml/(kg·h)。 表81-4 病例2之血液动力学测定及治疗反应
病例2. 女性,45岁,65kg,BSA=1.5m2,风心主动脉瓣闭锁不全。主动脉瓣膜置换术中出血较多,约失血1500ml。术毕,将全部机血输还病人外,另输给2000ml新鲜血。返病室,在术后2h再输入1200ml血浆后,病人出现呼吸困难,紫绀,立即测出血液动力学指标如表81-4。 诊断:充血性心衰,过量输入胶体引起。 治疗:建议治疗方法包括: 西地兰0.4mgiv和速尿40mgiv; 或B.400ml全血。 结果:有效的治疗是‘A’,从病史及左房压力升高,心排血量降低,动静脉血气分析PaO2降低,此病为充血性心衰,故减慢心率,强心及利尿有效。如再扩容,必使病情恶化。 (三)低血容量 心脏手术后,常因中和肝素不完全(鱼精蛋白用量不足)引起伤面大量渗血,或因缝合不严,主动脉插管口及心腔出血。失血过多,低血容量可以导致失血性休克致死,诊断必须及时,处理更要果断。 病例3.男性,70kg,BSA=1.7m2。以往有高血压史[22.67/13.33kPa(170/100mmHg)],三根冠状动脉搭桥术后1h,从心包引流管中涌出1000ml带有血块的鲜血,线胸片示心影增大明显,出现心悸,脉快,四肢冰冷。其血液动力学指标如表81-5。 表81-5 病例3之血液动力学测定及治疗反应
治疗:A. 全血1000ml快速输入; 多巴胺25mg/kg·min静滴。 结果:有效的治疗应选A。 分析:病人有明显的低血容量指征:血压下降,脉快,肺毛细血管压力降低,心排血量减少,尿量少,红细胞血球比积下降,术后低血容量较易处理,扩容治疗多奏效。此病人由于伤面渗血,用200ml纤维蛋白原并追加100mg鱼精蛋白后,渗血逐渐减少,扩容治疗使病情好转。使用多巴胺后,血压升高,心率加快,心排血量降低。 (四)左室衰竭 心脏手术中由于心肌保护欠佳,或由于原有心功能不良,缺血时间过长及术后创伤,使左室心肌收缩性进一步减弱。术毕,急性左室衰竭,使病人难以脱离体外循环机;术后,若有此并发症,处理不及时,常可致死。 病例4.男性,55岁,62kg,BSA1.45m2。风心二尖瓣闭锁不全,作瓣膜置换术。在手术室内,结束手术,停止体外循环后5min,测出指标如表81-6。 表81-6 病例4之血液动力测定及治疗反应
治疗:A.多巴胺10mg/kg·min静脉滴注; 或B.400ml全血。 结果:有效的治疗是A。 此病例由于术中心肌保护欠佳,使心肌收缩性受损,心排血量降低。左房压升高,右室及肺动脉压偏高是继发于左心收缩无力。用收缩性药物奏效,而输血使病情恶化。 (五)后负荷升高 心脏手术后并发急性心肌梗死是较严重的并发症,要求及时诊断。在处理过程中,根据病情,要及早考虑使用降低后负荷的药物。 病例5.女性,60岁,两根冠状动脉搭桥术后2h,突发左前胸发闷,绞痛。查体发现脉率30次/min,Bp10.67/6.67kPa(80/50mmHg),病人有些迟钝。静注0.5mg阿托品无效。开始作心肺复苏。静滴多巴胺10mg/(kg·min)后,心率增快至60次/min,但血压无变化。ECG示急性下壁心肌梗死,完全性心传导阻滞。经右肘静脉将临时起搏导管安插在右心室壁,以每分钟85次起搏,但血压仍低,皮肤冷湿,1h内无尿。立即插入漂浮导管,开始血液动力学监测(表81-7)。 治疗A.多巴胺增量至15mg/(kg·min); B.硝普钠20mg/min。 诊断:心源性休克。 根据上述病例分析可以看到,在临床工作中,对复杂的病人,想及早地、准确地作出诊断,是充血性心衰,失血性低血容量,心肌收缩性减弱,还是后负荷升高?就要细心地进行监测操作。全面的临床分析和及时评价其疗效。 表81-7 病例5之血液动力测定及治疗反应
第十三篇 妇产科急诊第82章 妇科急腹症妇科急腹症是由于女性盆腔器官的某些疾病引起的急性症状,这些疾病尽管临床表现多种多样,而其共同的特点就是腹痛,并常常需要紧急的手术治疗。但由于早期宫内妊娠流产或一些晚期妊娠并发症所造成的腹涌不包括在内。妇科急腹症和外科急腹症一样,病情发展迅速,往往在短时间内发生急剧变化,稍有忽略,就可能招致严重的所果。由于这类病人就医时所申诉的症状常和一些内、外科的疾病难于区别,因此不仅妇产科医生必须掌握妇科急腹症的诊断要点。及时做出正确的治疗方案。其他各科医生特别是内、外科医生也应当具备有关的基本知识,熟悉它们的临床特点和鉴别诊断,以免拖延时机,贻误病情。这里仅就四种最重要的妇科急腹症,从发病、症状、诊断和处理几个方面分别介绍如下。 第一节 宫外孕正常妊娠发生在子宫腔内,称为宫内孕。如果受精卵在子宫腔外的部位着床、生长,就形成宫外孕或异位妊娠。这种异位妊娠约有90%~95%以上发生于输卵管,叫做卵管妊娠,其中发生在输卵管不同部位的妊娠,又各有不同的名称。少数病例受精卵可以着床于卵巢、阔韧带间、子宫角部、宫颈管内甚至腹腔内(图82-1)。这些不同部位的宫外孕除宫颈和腹腔妊娠外,临床表现和处理原则均很相似,这里只着重介绍最具代表性的卵管妊娠。 一、发症率 宫外孕是一种最常见的妇科急腹症。国内报道大约40~50例妊娠中即有一例。北京协和医院分析1949~1959年间10年资料,共有宫外孕253例,与同期足月妊娠的比例为1:36.1。 二、病因 卵子从卵巢排出后,在输卵管内与精子相遇,即开始分裂并继续向子宫方向运行,大约在受精第7天到达宫腔在内膜上着床。如果这种受精卵的正常运行由于某种原因受到干扰。不能在预期的时间内到达子宫,即可在卵管内膜上着床而形成卵管妊娠。
图82-1 宫外妊娠的部位 (一)输卵管炎症 慢性输卵管炎被认为是卵管妊娠的最主要的病因。由于炎症的破坏,造成卵管内膜纤毛运动和管壁蠕动功能受损,不能及时将受精卵运送到子宫腔而在卵管内着床。或因炎症粘连、瘢痕收缩造成卵管腔狭窄,精子虽能通过,但体积庞大的受精卵则被阻挡在狭窄部位的外侧,不能继续前进而形成卵管妊娠图(82-2)。如卵管遭受炎症的严重破坏,管腔完全封闭或形成积水,则不仅不能获得宫内孕;亦不具备发生宫外孕的条件。
图82-2 输卵管狭窄形成卵管妊娠 (二)卵管发育异常 卵管过长或过于弯曲,或内膜纤毛发育不良,均可由于延长受精卵的运行时间而造成卵管妊娠。但这种情况临床上并不多见。 (三)卵管整形术或绝育术后如卵管吻合、造口、粘分离等手术,均可由于手术仅部分恢复卵管之通畅度而影响受精卵之运行。绝育术后则可能因结扎部位部分沟通或形成瘘管而导致卵管妊娠。 (四)宫内避孕器 近年来随着宫内避孕品的广泛应用,逐渐发现当这种方法失败而发生妊娠时,宫外孕之比例明显升高。解释理由为宫内避孕器虽能有效地阻止孕卵在宫腔内着床,但却不能预防宫外孕的发生。 三、病理过程 孕卵在卵管内着床,由于卵管内膜不能形成很好的蜕膜以维持胚胎的营养需要和抵御绒毛的浸蚀,卵管壁的肌层也不能如子宫壁那样适应胚胎生长而扩张,妊娠发展到某一阶段,即被终止。如孕卵着床在靠近伞端的扩大部分--壶腹部,则发展到一定程度即以流产告终。当胚胎全部流入腹腔(完全流产)一般出血不多;如部分流出(不全流产)则可反覆多次出血。如孕卵着床在狭窒息的卵管峡部,则往往招致卵管破裂而发生严重的腹腔内大出血。 四、临床表现 (一)症状 患者在发病着,生育能力往往低于正常,根据协和医院材料大约60%病例有原发或继发不育史,约25%病例曾患慢性贫腔炎。发病后三个主要症状依发生的次序为闭经,阴道出血和腹痛。大约80%病例有闭经,但一般多不超过6~8周即出现流血和腹痛,小部分患者在闭经期间可出现偏食、恶心等早孕症状,但一般不及宫内孕之明显。阴道出血的发生率亦在80%左右,一般量少色暗,持续不断,不同于一般之月经。如发现大量活跃的阴道出血,则常可排除宫外孕之诊断,而多考虑宫内孕流产之可能。腹痛则是宫外孕最常见之症状,发生率在90%以上。这种腹痛是由于血液进入腹腔刺激腹膜引起的,常开始于一侧下腹,为一种刀割、撕裂或胀痛的感觉,不同于宫内孕流产时的阵缩痛。如内出血量不多,或自行停止,则疼痛局限于一侧,逐渐缓解。一般情况下出血较多,迅即向全腹扩散,而发展为剧烈之全腹痛。血液刺激横膈,疼痛可放射至肩部。血液聚集于盆腔低处,则可以发生典型的肛门坠痛。 (二)体征 全身表现主要因内出血多少而不同,如出血较多则可以出现面色苍白,脉搏细弱,血压下降以至休克。体温则多数正常。腹部检查可见明显的压痛和反跳痛,以病例为重。肌紧张一般存在但不如腹膜炎或消化道穿孔时之明显。内出血500ml以上者多数可叩出移动性浊音,盆腔检查由于血液刺激,子宫颈可有明显触痛和举痛,后穹窿可因血液聚集而有饱满感。子宫一般正常大小,一侧可以触到剧烈压痛的包块。内出血严重时,子宫浸于血液之中,可呈现一种漂浮的感觉。 五、诊断 典型病例,根据上述之症状及体征,即可做出诊断。如患者有不育症或有绝育手术、放置宫内避孕器之历史,则应更多考虑宫外孔之可能。腹腔穿刺或经后穹窿穿刺是侦查有无内出血的最简便可靠的方法。特别是后穹窿穿刺,一般出血在100ml左右时即多数可获得阳性结果。穿刺出的液体应为不凝的暗红血液,镜检可见大量陈旧性红细胞,偶然情况下可穿刺出血清样液体,内有小的凝血块,仍可诊断为内出血。必须指出,任何腹腔内出血,均可导致阳性穿刺之结果而非宫外孕所独有。 少数病例病变属于早期,症状不典型,胚胎尚在卵管之中,内出血很少,后穹窿穿刺为阴性,则诊断往往十分困难。需要严密观察症状、体征的变化,并在观察期间,采取其他辅助诊断的措施,其中包括:①B型超声检查:如能在子宫的一侧看到胎囊或胎儿即可诊断为宫外孕,如输卵管内已积聚大量血液或凝血块,则往往掩盖胚胎的影象而混淆淆诊断。②腹腔镜检查:为诊断早期尚未流产或破裂之宫外孕的最直接方法,如能在镜检时看到一侧膨大充血的卵管,并在繖端看到滴血或凝血块则即可确诊;③妊娠试验:只有2/3的病例是阳性结果,应用近代放射免疫法测定hGG,则阳性率可以提高。妊娠试验的结果,仅有参考价值。滴定度高时应多考虑宫内孕,低时则不能用以区别流产和宫外孕,阴性时亦不能排除宫外孕之存在。 六、处理 少数病例,病情缓和,无急性内出血,或患者对手术顾虑很大,可以采取保守疗法。嘱患者卧床休息,严密观察病情变化,同时配合中药辨证施治,活血化瘀和,行气消满,补血补气。在观察期间应随时做好手术之准备。 大多数病例有明显之内出血或休克征象,仍应及时手术治疗。准备手术同时应首先静脉输液,并做好输血准备。血源困难而病程较短者,可以在术中收集腹内积血行自家输血。手术主要为剖腹切除病变卵管,清除腹内积血和血块。如患者渴望生育可尽量保留或部分保留患侧卵管。如对侧卵管有粘连、闭销,亦可同时行整形手术,以增加患者日后受孕之机会。 七、预后 宫外孕伴有急性大量内出血时,如得不到及时处理,患者可迅速陷入严重休克而死亡。因今日诊断及治疗水平比以前大大提高,而手术本身又简单而少创伤,一般病死率甚低。北京协和医院10年中处理253例无一例死亡。 第二节 卵巢黄体破裂临床上这类急腹症和宫外孕十分近似,处理原则也基本相同,但因其发病上仍有其特点,故分开来简要加以介绍。 破裂原因,少数可以追溯到外力影响的历史,如剧烈运动、负重、性交等。多数原因不明,其确切发病率亦少有报道,但一般印象远较宫外孕为少见。北京协和医院10年统计结果,共有黄体破裂36例,与同期收治宫外孕例数相比,为1:7。卵巢黄体破裂引起临床急腹症之机制和宫外孕相同,均系因腹腔内血液刺激所造成。这种出血量多少悬殊很大,从数10ml以至数百、上千毫升不等。患者临床表现之腹痛程度上也可有很大差别,其发展过程则和宫外孕之腹痛基本相同,但在输卵管流产时用腹痛可因反覆出血而多次发作,卵巢黄体破裂则在一次出血后可逐渐自行凝集而止血,反覆发作之机会较少。 除了腹痛之外,卵巢黄体破裂绝大多数发生于月经周期后半,一般没有月经逾期、阴道出血的症状。内出血诊断之主要根据亦依靠后穹窿或腹腔穿刺。妊娠试验则一般呈阴性反应。因此一例内出血急腹症妇科病人,如没有闭经、出血之症状,且妊娠试验阴性,则应多考虑卵巢黄体破裂之可能。腹腔镜检查可以看到卵巢黄体和裂口,有时可见活性渗血,且双侧卵管正常。治疗原则和宫外孕基本相同,有保守和手术两种方法,但由于反覆出血之机会较小,因此一旦病情稳定后,在严密观察下保守治疗成功之可能较大。如经腹腔镜检查证实本病诊断,则保守治疗更具信心。手术方法则为剖腹止血,破裂之黄体常须剔除后再行缝合。术中同时清除积血,新鲜之内出血亦可行自体回输,以节约血源。 第三节 卵巢肿瘤扭转卵巢肿瘤有一个蒂,其中包括输卵管、卵管系膜和卵巢韧带,当这个蒂沿着一个方向旋转时,即可能引起急性腹痛的症状,叫做卵巢肿瘤蒂据转(图82-3),通称卵巢囊肿扭转。实际上不论肿瘤是囊性还是实质性,只要它和周围组织没有粘连,可以在腹腔内自由活动,均可能发生扭转。卵巢肿瘤扭转是一种比较常见的急腹症,其发病率因卵巢肿瘤本身之诊断情况而异一个卵巢肿瘤的病人如能得到及时的诊断和手术切除,扭转的机会自然减少。一般说来大约10%左右的卵巢肿瘤发生扭转。
图82-3 卵巢肿瘤扭转 一、病因 卵巢肿瘤扭转的发病常常没有显著的原因。一般认为,急骤的体位变化或肠里面动要能诱发扭转。另外良性肿瘤特别是囊性畸胎瘤(皮样囊肿)、浆液性或粘液性囊腺瘤容易发生扭转,可能和这类肿瘤粘连很少有关。妊娠合并卵巢肿瘤,易在中期或产后产生扭转。这是因为妊娠中期肿瘤随增大子宫升入腹腔,有较大之活动余地;妊娠末3个月子宫逐渐充满整个腹腔,挤住肿瘤,扭转甚为罕见;至产后子宫骤然缩小,腹壁松弛,空间增加,扭转又容易发生。 二、病理过程 卵巢肿瘤扭转沿着蒂的方向发生,或为顺时我直或为逆时针。如扭转很轻,则有自然松解之可能。这就解释了为什么有的患者曾有反覆发作腹痛之历史。如扭转不能恢复,则首先压迫瘤蒂中的静脉,这时静脉血不能返流而动脉继续供血,造成肿瘤充血、肿胀,以至渗出。肿瘤因充血、出血而呈深紫色。瘤蒂进一步扭转可卡闭动脉血流,最后导致瘤体缺血坏死和破裂,但这种情况较为少见。 三、临床表现 发作往往非常突然,疼痛局限一侧,一般不放射,剧烈者同时伴有呕吐。部分患者过去自己摸到过下腹可活动的包块或经医生检查出肿物,并可有类似发作之历史。腹部检查一侧下腹可有不同程度之肌紧张和压痛,但不一定能摸到肿物。盆腔检查则常可触及包块,位于子宫的任何一侧或前方、后方。有时一侧肿物可因扭转而移至对侧。因压痛部位多在蒂部和子宫角相连处,据此可以诊断肿瘤发生的侧别。其他检查除有时体温升高、白细胞计数稍高和血沉略增快外,一般无任何异常。 四、诊断 多数没有困难,根据肿物病史,急剧发作的腹痛,盆腔触及包块和宫角蒂部的压痛不难作用出诊断。 五、治疗 诊断确立后应立即开腹手术切除患侧附件。个别情况下,肿瘤良性、扭转较轻、表面尚未变色,也可考虑剔除肿瘤,保留患侧卵巢。切除之肿瘤,因扭转后的继发改变,难从表面作出判断,应常规切开仔细观察。如可疑恶性,需送冰冻切片,以决定子宫及对侧附件之处理。 六、预后 绝大多数手术切除后即可顺利恢复,因肿瘤多为良性,预后一般良好。如扭转严重或时间过长,肿瘤已有继发感染,或已破裂,内容物溢入腹腔,则有可能引起继发性腹膜炎。 第四节 卵巢子宫内膜异位囊肿(巧克力囊肿)破裂正常子宫内膜生长在子宫腔内,如果这种子宫内膜组织生长在盆腔的其他部位,就形成子宫内膜异位症。子宫内膜异位症的发病机制,解释很多,其中以“经血倒流,内膜种植”的学说最具说服力,根据这一理论,在某些妇女中,行经期脱落的子宫内膜逆流到输卵管,经过伞端,逸入盆腔,就地种植,继续生长,就形成了子宫内膜异位病灶。这种异位内膜病灶在卵巢激素的周期性刺激下,同样可以发生增殖,分泌以及行经第一系列变化,而所产生的经血却没有一个排泄的出路,聚集起来成为大小不同的结节。这类结节的好发部位为卵巢,其次是子宫直肠窝以及盆腔的浆膜面。其中,发生在卵巢的子宫内膜异位症,可以生长到较大的体积,直径自数厘米以至10余厘米不等,通常称为子宫内膜异位症,可以生长到较大的体积,直径自数厘米以至10余厘米不等,通常称为子宫内膜异位囊肿。由于囊肿内含陈旧性的深褐色的经血,看起来很像巧克力酱,故又叫做巧克力囊肿。这种巧克力囊肿的壁,质地松脆,在月经周期后半和行经期,由于局部充血和出血,囊内压力升高,可以造成囊壁破裂囊肿内所含之陈旧经血,通过破口,流入腹腔,刺激腹膜,引起急性腹痛。 一、发病情况 子宫内膜异位症在50年代,还是一种不为国内临床工作者所疾病。近20余年来,发病率明显上升,据统计,大约每3例原因不明的不育妇女,就有一例系因子宫内膜异位症所引起,每10例因盆腔肿物行剖腹手术者,就可以出现一例内膜异位症,因此已成为当前的一种多见病。患者多为生育年龄妇女,既往常有不育或生育功能减低的历史,约半数以上病例伴有严重痛经,1/4病例伴有轻度痛经。至于因卵巢巧克力囊肿破裂而造成急腹症的发病率,尚少有统计数字。北京协和医院复习1964~1986年资料,共收治卵巢巧克力囊肿破裂21例,占同期经剖腹证实的504例子宫内膜异位症的4.2%。协和医院所分析的21例跨越22年,在1980年以前的16年中,仅有6例,而在以后的6年中,却收治16例之多。说明伴随子宫内膜异位症发病率上升,巧克力囊肿破裂也日益多见,已成为一种不容忽视的新型妇科急腹症。 二、临床表现 卵巢巧克力囊肿破裂多数发病于黄体期或行经期,主要表现为突然发作之持续性下腹剧痛,但没有异常阴道出血。疼痛常从一侧开始,以后扩散至全下腹,其剧裂程度常常超过其他原因引起之妇科急腹症,并往往伴有肌紧张、反跳痛等腹膜刺激征,但出现休克极罕见。部分病例可有轻度的体温和白细胞计数升高。盆腔检查大约2/3病例可以触到压痛的宫旁肿块,余者由于腹肌抵抗,患者难于合作,而查不到明显的肿物。部分病例可触到子宫直肠窝或骶韧带上的压痛结节。 三、诊断 主要依靠临床医生对这类新型急腹症的认识。如患者有痛经或明确的子宫内膜异位症之历史,则更应严重考虑本病的诊断。盆检不满意时,通过B超声检查可对探出宫旁肿块。阴道后穹窿或腹腔穿刺对诊断帮助很大。从巧克力囊肿的破口中流出的陈旧性经血,经腹腔液稀释,成为一种稀薄褐色的液体。如穿刺时获得这种液体,则诊断即可明确了。 四、处理 子宫内膜异位症患者往往伴有不育,如巧克力囊肿一旦破裂,囊内所含之陈旧性经血向腹腔扩散,则往往由于继发性粘连和内膜的种植而使生育功能进一步受到损害。因此,正确的处理在于及时的手术治疗。术中应将流入盆腹腔的巧克力液彻底冲洗干净。手术方式需视患者对生育的要求而定,如患者年青并渴望生育,应尽量切除病灶,松解粘连,保留子宫及正常卵巢组织,为日后生育创造条件。但由于巧克力囊肿破裂行手术者,其复发率远比较未破裂者为高,因此对于年龄较大已有子女的患者,为了避免复发,仍以切除子宫为宜。 以上简扼介绍四种重要的妇科急腹症,现将其临床特点比较如表82-1,同时列入急性盆器炎和外科最常见的下腹急腹症--急性阑尾炎,以为鉴别诊断时之参考。 表82-1 四种妇科急腹症和急性盆腔炎与阑尾炎的鉴别诊断
第83章 阴道出血第一节 功能失调性子宫出血本病是指异常的子宫出血[既出血量、持续时间和(或)间隔时间的异常]而不伴有器质性疾病。近代的研究证明实际是神经内分泌失调所引起的子宫出血。多见于青春期及更年期妇女。无排卵型功血约占70%~80%,有排卵型功血约占20%~30。 一、正常月经出血的机理 正常月经是有排卵的卵巢周期末期子宫内膜脱落而引起的出血。正常月经出血时间为3~7天,周期为20~36天。每次失血量25~75ml。子宫内膜受卵巢分泌的性激素的影响,月经后至排卵前期在雌激素的影响下,内膜呈增殖期改变。排卵后期在雌、孕激素的影响下,内膜呈分泌期改变。如果卵未受精,卵巢黄体退化,血内雌、孕激素水平下降,便引起内膜脱落及出血。 1940年Markee去势猕猴前房子宫内膜移植试验显示了子宫出血的典型顺序。当雌、孕激素水平下降后,子宫内膜失去支持而塌陷。内膜螺旋血管显示节律性收缩及扩张,因此内膜缺血而坏死脱落,内膜血管破裂出血。近代的研究认为引起螺旋血管收缩的物质为内膜局部生成的前列腺素(PG)。并提出了“溶酶体学说”以解释激素撤退与PG合成的联系,当孕激素水平下降时,内膜细胞溶酶体膜失去了稳定性,从而释放出大量的磷酯酶。该酶可促使碱脂转变为花生四烯酸,进而合成大量的PG。有研究显示内膜能生成前列环素(PGI2),它有抑制血小板凝集及促使血管扩张的作用。PGI2生成量与出血量有相关关系。 此外,在月经期,内膜血管内纤维蛋白溶解系统的活性最高。这可能是经血不凝的原因。 二、排卵型功血 (一)病因 主要是各种原因引起了排卵障碍,青春期可由于下丘脑-垂体-卵巢轴正反馈调节功能未发育完善;更年期可由于卵巢对促性腺激素(Gn)反应性低减:育龄妇女可由于肥胖、多囊卵巢综合征等多种内分泌疾病而引起持续无排卵。 在无排卵情况下,子宫内膜接受雌激素的持续影响而无孕激素的对抗,内膜可呈增殖、增生、息肉样增生、囊性增生或不典型增生而无分泌期改变。体内雌激素水平的波动可引起内膜不规则剥脱而出血或者由于内膜生长过度,雌激素水平相对不足而引起突破性出血。在雌激素单独影响下,宫腔各部分内膜变化可不同步。内膜脱落不规则,因此基底层未裸露,破碎内膜使纤维蛋白溶解系统活性增高。故内膜不能修复,出血淋漓不止。 (二)临床表现无排卵功血患者月经可完全不规则,毫无周期可循,出血量可点滴淋漓或大量涌出,持续及间隔时间可由几天~几个月。病程很长。患者可有贫血、多毛。盆腔检查除子宫稍软而丰满外余皆正常。往往因大量流血或长期不止而来急诊。若曾测基础体温则呈单相。阴道涂片显示雌激素水平多数为轻度~中度影响。血雌二醇水平可相当于晚卵泡期水平。孕酮水平低落。血LH、FSH水平可正常或呈LH/FSH比值增高。 (三)诊断与鉴别诊断 本病的诊断关键在于除外器质性疾病(包括生殖系统肿瘤、炎症、妊娠并发症及创伤)、全身性疾病(血液病、肝病、内分泌疾病如甲状腺功能低减等)。还要除外医原性出血如服用激素或避孕药不当、放置避孕环、宫颈电烙后出血等。除病史、盆腔检查外有时须依靠血hCG测定、B超声扫描、诊断性刮宫、子宫造影、宫腔镜、腹腔镜等检查。鉴别诊断要点见表83-1。 表83-1阴道出血的鉴别诊断(不包括产前、后出血)
急诊处理 是制止阴道出血,若有失血性休克时应当给予输液、输血等抗休克措施。止血的措施应根据患者年龄而决定。 1)青春期未婚妇女子:皆采用内分泌药物达到止血的目的。主要有两种方法。①孕激素止血(内膜脱落法):适用于血色素高于60g/L的患者:其止血的机理在于使增殖或增生的子这吕内膜转变为分泌期,停药后内膜将规则脱落出血如月经样,然后在自身雌激素的影响下内膜修复而止血。这种方法亦称为“药物性刮宫”。其优点是效果可靠确实。缺点是在停药后1~3天内有再一次出血,尤其当内膜积累较厚或第一次使用时,出血量往往很多。为弥补这一缺点,可加用丙酸睾酮以对抗雌激素作用,减少撤退出血量。同时应事先向患者讲清孕激素止血的过程,以免在停药撤退出血时误认为无效而发生恐惧心理。若撤退出血量多时可令患者住院卧床休息,口服或注射止血药物,必要时可办理血,但禁止用性激素类药,以免使病情复杂化。一般最多7~10天撤退出血就停止。孕激素可选用天然或合成制剂。黄体酮20mg/d,肌注,及丙酸睾酮25mg/d,肌注,共3天,为最常用的配方。若孕激素偶而引起排卵则可迟至停药后两周才有撤退出血。合成孕激素可选用炔诺酮(妇康)2.5~10mg/d、甲地孕酮(妇宁)4~12mg/d或安宫黄体酮8~16mg/d、氯地孕酮2~4mg/d共5天。停药后亦机同样有撤退出血。若撤退出血不按期停止,应分析原因,考虑除外器质性疾病。②雌激素止血(内腊生长法):若患者血色素已低至6g/L,采用孕激素止血则撤退时血色素再度下降将出现严重贫血甚至休克。此时应住院采用使内膜生长修复的方法止血。常用的是肌注苯甲酸雌二醇,初剂每欠2mg,每日2~3次。若出血量不减少,可加至8~12mg/d。原则上应尽可能用小剂量药物达到止血目的。血止后2~3天起可逐渐减量,每次减1mg,维持3~4天若无出血便可再减,否则应恢复至原剂量。当减至1mg/d时即不必再减。维持至从用药日计算起约20天后即可必用共同体酮及丙酸睾酮肌注,使子宫内膜规则脱落而止血。在用雌激素止血的过程中应积极纠正贫血,改善一般情况,准备于3~4周后撤退出血。因此雌激素的应用目的在于使内膜迅速修复止血,争取时间纠正贫血,准备再撤退。 (2)育龄期及更年期患者:多采用诊断性刮宫止血,同时可作内膜病理检查除外恶性情况。若近期已刮宫者可用合成孕激素与雌激素配伍,如避孕1号、避孕2号、复方18甲基炔诺酮或氯地孕酮。连服22天,使内膜萎缩而止血。此类患者很少用雌激素止血。 其他止血药物如维生素C与K、止血敏、安络血等。可酌情口服或注射。抑制纤维蛋白溶解作用的红物有6氨基已酸、抗血纤溶芳酸、止血环酸,亦可采用。若出血多、血色素低时可用静脉点同法:维生素C3g、抗血纤溶芳酸300mg、止血敏3g,置入5%~10%葡萄糖液500ml内静点,能使出血明显减少(表83-2)。 表83-2 止血药物
2.控制出血或诱导排卵 阴道流血停止并不意味着病已痊愈,若不继续治疗,患者可能下一次又有大出血。故应告诉患者需长期观察及治疗,以免再犯。并可将治疗方法教给患者,便于她们自己掌握应用。 撤退出血停止后约1~2周,应取阴道涂片检查雌激素水平,并测基础体温,从而推测卵泡发育的程度,以决定替代治疗的方案及估计恢复排卵的预后。 恢复排卵是治疗本病的根本措施。对有生育要求者更为适宜。措施可用氯菧酚50~100mg/d,自撤退出血第5天起连续5天。停药后观察基础体温有双相。排卵率约80%。其他还可用绒毛促性腺激素、绝经期促性腺激素等。有些病例对上述诱导排卵药物效果不好,而且价格较高,故对不要求生育者可仅用药物控制出血。对于青春期患者雌激素水平低者可用雌、孕激素人工周期治疗。剂量为乙菧酚0.1~0.2mg/d,共20天,然后用黄体酮29mg/d肌注,共3天,停药,等月经来潮后第5天起重复服用。体内雌激素水平不低的患者可仅用孕激素。于周期21天左右给予,使内膜规则脱落而行经,同时可加用丙酸睾酮25~50mg/d共3天以减少出血量。更年期患者可每两个月撤退1次。口服避孕药亦有控制出血的作用。亦可选用。 3.其他 一般治疗如休息、维生素、铁剂纠正贫血及中药三七补血丸等。若上述内分泌治疗无效时尚须进一步寻找病因以便针对病因治疗。如原发性甲状腺功能低减者应补充甲状腺素片。若年过40岁,反覆治疗效差,或因生活工作条件不能长期治疗及观察者可考虑手术切除子宫。 三、有排卵型功血 多见于育龄妇女。其发病原理尚不十分清楚,可能与内膜雌、孕激素浓度比例不当有关。治疗效果亦尚欠满意。临床上按照出血的时间可分为四类。 (一)月经多 即单纯经量过多,持续日数及间隔时间皆正常。基础体温为双相。病因可能与内膜PG(尤以PGI2)的合成释放过多有关。肝功损害及血管脆性增高亦可能引起经量增多。处理除休息、维生素、纠正贫血、止血及抗纤溶药外,可用抗PG合成药-氟灭酸每次200mg,每日3次。亦可用甲基睾丸素或丙酸睾酮以减少出血量,但每月剂量应少于200mg,否则可引起男性化。合成孕激素长期服用,可使内膜萎缩,出血减少。药物治疗无效者可行诊断性刮宫,甚至子宫切除术。近年来有采用宫腔境直视下以激光行内膜部分切除术,国内尚在试行阶段。 (二)排卵期出血 正常妇女排卵前血内雌激素水平骤然下降,显微镜下阴道分泌物可见到少许红细胞或有1~2天粉色分泌物。若排卵期出血量较多即为异常。其原因可能由于内膜对排卵前雌激素水平的波动过度敏感所致。一般出血量少,与基础体温对照后便可确诊。处理仅需极少量止血药。 (三)经前出血 即经前数日即有少量出血。然后才有正式月经。可能由于黄体过早衰退,分泌雌、孕激素量不足,不能支持内膜所致。处理上可补充孕激素或绒毛促性腺激素以支持黄体功能。要求生育者亦可用氯菧酚。 (四)月经期长 可能由于月经后雌激素相对不足,内膜不能及时修复,或黄体萎缩不全,雌、孕激素不能迅速下降,子宫内膜不规则脱落使出血期延长。处理上可用小剂量雌激素帮助内膜修复。 有排卵型功血常与器质性疾病(如子宫内膜异位症、子宫肌瘤内膜炎等)不易区别。必要时可行宫腔镜、腹腔镜检查或用治疗试验进行观察与鉴别。一般出血量较少,很少引起急诊情况。 (张以文) 参考文献 [1] 全国妇女月经生理常数协作组:中国妇女月经生理常数的调查分析。中华妇产科杂志,1980;15:219 [2] Chamberlain G: Dysfunctionaluterine bleeding.Clin Obstet Gyneeol 1981;8:93 [3] Yen SSC: Chronic anovulationcaused by peripheral endocrine disorders. In Yen SSC 124:64 [6] 吕佩瑾:青春期功能失调性子宫出血的诊断与治疗。中级医刊1983;9:533 [7] 葛秦生、韩美玲:功能失调性子宫出血病。俞霭峰主编:妇产科内分泌学上册,上海科学技术出版社。1983:p173 [8] Fraser IS et al: Efficacy lfmefenamic acid in patients with a complaint of menorrhagia.Obstet 13:755 [2]Herbert WNP,Cefalo RC:Management of postpartum hemorrheage. Clinic Obstet 27:139 [3]Beydoun SN:Postpartum hemorrheage and hypovolemic shock.In Diagnosis andManagement of Obstetric Emergencies’ Menlo Park Addison-Wesley Publishingcompany,Inc.1982;p43~61 [4]Prichard JA,Macdonald PC:Abnormalities of the third stage of labor.In WilliamsObstetrics.16th edition,edited by Prichard JA and Macdomald PC,NewYork,Appleton-Century-Grofts,1980;P 877~892 第五节 产科弥散性血管内凝血一、病理生理 创伤性分娩、感染等因素可使内皮细胞破坏,引起血小板的聚合及纤维蛋白的产生,同时激活Ⅻ因子、内源性凝集系统及纤维蛋白溶酶,继之激活纤溶系统,不仅使受损部位,而且全身的凝集过程都可发生异常。过多的纤维蛋白溶酶可降解纤维蛋白原,Ⅴ、Ⅷ、Ⅸ、Ⅺ因子,补体,血浆蛋白及某些激素。纤维蛋白-纤维蛋白原的裂解产物(FSP)不仅可干扰纤维蛋白单体的聚合,且抑制了以血小板为主的初级凝集过程。纤维蛋白聚合沉积于微血管床,干扰毛细血管的循环,引起组织缺氧及缺血性坏死。血小板缠绕于纤维蛋白之中,其清除率增加而发生血小板减少。纤维蛋白分解,纤维蛋白溶酶激活了以补体为介质的细胞破坏及其他免疫现象。感染的内毒素还可激活激肽系统,过多的缓激肽造成低血压,血管通透性增加。 妊娠第4~6月,血浆纤维蛋白原增加,临产前可高达400~600mg%,Ⅶ、Ⅹ因子可为正常的120%~180%,Ⅷ因子可增加1倍;妊娠第7~9月,凝血时间、凝血酶时间、部分凝血激酶时间缩短,孕妇处于高凝状态。加上孕期纤溶性降低,有易发生DIC的倾向。 二、产科DIC的诊断与治疗 (一)诊断 产科某些疾病,如先兆子痫、子痫、胎盘早期剥离、羊水栓塞、胎死宫内、高张盐水引产、感染等常易并发DIC。 在有上述合并症伴有多处出血时应怀疑急性DIC,尤其是与失血不成比例的持续低血压,及发生肾功能衰竭时,更应考虑DIC的存在。 产科更多见的是慢性DIC,很少大量出血,常为齿龈及粘膜出血,发生青紫瘀斑,病人常能代偿,确诊需作实验室检查,最敏感的变化是抗凝血酶Ⅲ(AntithrombinⅢ,ATⅢ)。ATⅢ抑制凝血酶的产生,当体内有一系列凝血机制激活时,ATⅢ的消耗增加,且活性降低,对过度凝集的敏感性亦增加。 纤维蛋白肽(FibrinopeptideA,FPA)是纤维蛋白分裂的第一个肽类半寿期为3min,它可准确地反映出过多的纤维蛋白的产生,慢性DIC时FPA常常明显增加,还可伴有凝血酶原时间异常,部分凝血激酶时间缩短,血小板减少,FSP增加等变化。 (二)治疗 主要有以下几方面:①去除引起DCI的原因。②补充血容量,以纠正低血压、低灌注的状况。③少数病人对补充凝集成分有效,如干冻血浆、血小板、冷藏血。 若出血不严重,在上述治疗开始后可以观察4h,一方面可了解治疗结果,另外可作更多的实验室检查来明确病人的情况。经治疗DIC仍不能纠正时,要考虑肝素治疗。肝素治疗时循环系统必须完整,若无ATⅢ,肝素则无效。若ATⅢ活性高于70%,小量肝素治疗(即2500~5000u,8~12h)许多病例均可有效,低量肝素的疗效可从临床及实验室检查两方面看出。此外ATⅢ的浓缩剂现已成功地用于治疗产科急性DIC。少数病人在上述处理后,仍有继发于纤溶而出血,可考虑抗纤溶药物,如6氨基已酸。 三、妊娠引起的DIC (一)先兆子痫、子痫 是产科DIC最常见的原因,但仅有少数先兆子痫、子痫发生,并非所有这类病人均有明显的凝血机制异常,如血小板减少,FSP增加,凝血酶原、部分凝血激酶时间异常,但可有慢性凝集异常的表现:①肾脏发现有纤维蛋白或纤维蛋白样物质形成,肾小球内皮细胞的增殖,肝脏活检亦发现有纤维蛋白样物质。②ATⅢ活性降低,Ⅷ因子消耗增加,出现在临床症状开始之前。③血小板存活期缩短。④以纤维蛋白肽为表现的纤维蛋白的产生增加。⑤纤溶活性降低。 而上述变化在有慢性高血压的未孕妇女并不存在。对先兆子痫的病人需追查ATⅢ及血小板计数,因有血栓栓塞的危险,术后这些病人可考虑用小量肝素来预防。 (二)胎盘早期剥离 是产科急性DIC最常见的原因,不仅大量消耗了各种凝集成分,也激活了纤维蛋白及纤溶系统,血小板下降,ATⅢ活性减少,纤维蛋白肽A、纤维蛋白单体增加,与胎盘早剥的程度有一致的关系,胎盘早剥一发生,FSP就开始增加,部分剥离后FSP更增高,在完全剥离后FSP达最高峰,以后下降。FSP的升高与产后出血亦有高度相关关系。 治疗主要是排空子宫,有效地维持循环,很少需要补充凝集成分。 (三)感染性流产 许多感染性流产,几乎全部有感染性休克的病例均有凝血异常,DIC伴有各种程度的纤溶。可能由于细菌内毒素的作用,引起内毒素、血管内皮细胞、血小板及补体相互作用的反应,这些反应导致组胺、激肽、5羟色胺的释放,引起血压下降、组织缺氧、酸中毒。血管舒缓素产生的多少直接与休克的严重程度成正比。休克加重DIC,凝集过程中,激肽激活,纤维蛋白使微血管床闭塞,引起组织严重灌注不良,肾功能衰竭及呼吸窘迫综合征常是病人致死的原因。 治疗除大量抗生素及手术清理宫腔外,对肝素的应用尚有不同的看法。有人认为肝素可减少继续休克的危险,可以增加这类病人的存活率,并可以减少可溶性纤维蛋白单体的浓度,防止纤维蛋白的进一步产生。但有人也认为用肝素无利,尚需研究。若用肝素可给予5000u,8~12h一次。 (四)胎死宫内 胎死存于宫内约3~4周,实验室检查常常开始表现出异常。甚至胎死1周就可有纤维蛋白肽A(FPA)增加。检查病人可发现有低纤维蛋白原血症,纤维蛋白溶酶原减少,ATⅢ减少,FPA增加及血小板减少。死胎可释放凝血激酶进入母体循环,引起慢性DIC的发生。治疗首选肝素,5000~100000u,每12h给药1次,一般不延长部分凝血激酶时间。肝素随孕期的进展其清除率增加,因此可考虑增加剂量,直至FPS下降,血浆纤维蛋白原上升。此时,分娩死胎为宜。 (盖铭英) 参考文献 [1]Weiner CP:The obstetric patient and disseminated intravascularcoagulation.Clinics In Peri-natology.1986;13:705 [2]Weiner CP:Obstetric coagulopathies.Clinic Obs 28:1 [3]Hoger EO:Antepartum Bleeding.in Diagnosis and Management or ObstetricEmergencies.edit-ed by H E Fadel.Menlo park Addison-Wesley publishingCompany,Inc,1982;p43~61 [4]Prichard JA,Macdonald PC:Obstetric Hemorrheage.in Williams Obstetrics 16thedition edited by Prichard J A and Macdonald P C,New YorkAppleton-Century-Crofts,1980;P859~891 第六节 肿瘤所引起的阴道出血妇科肿瘤,不论良性或恶性,可表现不同程度的阴道出血,出血危及患者健康和生命而需紧急处理者,有以下肿瘤。 一、子宫颈癌 (一)组织发生 根据组织发生,宫颈癌可发生于宫颈管内柱状上皮或宫颈阴道部鳞状上皮,前者为宫颈腺癌,较少见,约占宫颈癌的5%;后者为宫颈鳞癌,最常见,占宫颈癌的95%。 宫颈癌的发生,经历着缓慢而渐进的发展过程,正常上皮→单纯性增生→不典型增生→原位癌→浸润癌。 (二)大体类型 早期宫颈癌常见为糜烂状或颗粒状突起,触之易出血,其后根据肿瘤生长方向,大体表现主要有以下三种类型。 1.外生型 肿瘤自宫颈表面向外生长,呈乳头状或菜花样突起,质脆,易出血。 2.内生型或结节浸润型肿瘤向宫颈管壁内浸润,使宫颈增粗变大,宫颈外口常较光滑,宫旁浸润和盆腔淋巴结转移的机会较外生型要多,临床症状出现较晚。 3.溃疡型 上述两种类型,肿瘤坏死脱落后形成空洞,形如火山喷口状,容易发生感染和出血。 (三)临床表现宫颈癌的主要症状是阴道排液和出血,其表现形式和程度与病程早晚和肿瘤的大体类型有关。 1.阴道排液 大多数宫颈癌病例有不同程度的阴道分泌物增加,早期由于宫颈腺体分泌亢进,表现为粘液样白带,随着病程的发展及继发感染,白带呈米汤样或脓血性,有恶臭。 2.阴道流血 宫颈癌早期表现为白带带血或性交后出血,随着肿瘤的发展,出血反覆发作,量时多时少,肿瘤脱落或侵蚀大血管后,可引起大量的致命的阴道出血。 3.肿瘤浸润或压迫盆腔器官所引起的症状 如盆腔神经受侵或受压迫时可引起疼痛;血管或淋巴回流受阻可致下肢肿胀和疼痛;膀胱或输尿管受累可引起尿频、尿痛或血尿、尿闭及尿毒症;直肠受累时,常有里急后重、便血或排便困难。晚期病例,因反覆出血及长期消耗,有恶病质表现。 (四)诊断 早期宫颈癌因缺乏典型的症状和体征,往往在普查时发现。对有阴道不规则出血或阴道排液的妇女,特别是绝经期前后的妇女,应考虑有宫颈癌的可能,盆腔检查时要仔细观察宫颈情况,作阴道细胞学检查,对可颖处进行活体组织检查,必要时在阴道镜检查下指导活检。晚期宫颈癌因具有典型的症状和体征,诊断多无困难。盆腔检查时应注意宫颈的质地、大小,阴道穹窗深浅及弹性改变。此外,应常规进行三合诊检查,以确定病变范围,进行正确临床分期。 (五)处理 如上所述,宫颈癌病例均表现有不同程度的阴道出血,对可疑病例,进行盆腔检查时,应先作指诊,了解宫颈情况及肿瘤大体类型,阴道有无浸润。放入窥器时动作要轻柔,以免碰伤瘤组织引起大量出血,如肿瘤破溃出血较多,则弄清出血部位后,进行纱布填塞,压迫止血。 宫颈癌的治疗主要是放射治疗和手术治疗,原位癌或早期浸润癌可行子宫切除,浸润癌(Ⅰb,Ⅱa)可行广泛性子宫切除和盆腔淋巴经清除术。对Ⅱb期以上的宫颈癌则不宜手术切除,采用放射治疗。 如无手术条件,各期浸润癌均可进行放射治疗,效果亦好。 二、恶性滋养细胞肿瘤阴道转移 恶性滋养细胞肿瘤的特点之一是转移发生早而广泛。阴道转移较为常见,根据北京协和医院资料分析(1949~1975年),429例绒癌中有阴道转移119例(27.7%);441例侵杀虫剂性葡萄胎中有阴道转移70例(15.5%)。 (一)形成机制阴道转移瘤的形成是由于子宫内原发瘤细胞侵入子宫静脉,逆行迁徙至阴道静脉内,先在静脉内形成瘤栓,继而发展成为阴道转移瘤。由于阴道前壁的静脉丛多于后壁,而静脉的末梢又集中在阴道口。因此阴道转移瘤多见于阴道前壁,尤以尿道口为多,转移瘤多位于阴道粘膜下。 (二)临床表现 阴道转移瘤可以单发,亦可多发,但以单发为多见。转移部位最常见于阴道前壁,尤多见于尿道口。左右两侧发生机会无明显差异。位于阴道顶部的转移瘤多数由宫旁或盆腔转移瘤向下扩展而成。 阴道转移瘤的大小不一,一般直径为2~3cm,大的如鸡蛋大,小的如绿豆大,但位于阴道顶端的转移瘤可以很大。 阴道转移瘤小而未破溃的,阴道粘膜往往无异常所见,仅在指诊中可扪及阴道壁粘膜下有小结节。大而行将破溃的结节则表面粘膜变薄,转移瘤透过粘膜而呈紫蓝色结节。已破溃者则可见转移瘤向外突出,常伴有不等量的出血,多时可致病人休克。破溃的结节易于感染,分泌物血性而有臭味。 (三)疹断 阴道转移瘤的诊断,一般无困难,在常规阴道检查中可发现。检查时应先作指诊,仔细探摸阴道四壁,探到转移留后,要注意其部位、大小、个数,表面是否破溃,诊查指套上有无血液等。检查动作要轻,以免发生破溃出血。一般指诊发现转移瘤后,无需再用窥器检查,如必要时,则需注意把窥器轻轻插入,以防盲目插入引起转移瘤破溃出血。 (四)处理 根据转移瘤是否破溃出血,采用不同的处理方法。 1.转移瘤尚未破溃 如阴道转移瘤尚未破溃,则可采用5氟脲嘧啶(5Fu)静脉点滴的用药方法,剂量为28~30mg/kg,加于5%葡萄糖液500ml中,缓慢静脉点滴8~10h,每日1次,10天为一疗程,疗程间隔两周。采用上述方法,多数转移瘤均自然消失。如效果不好时,可加用5Fu转移瘤内注射。用量按转移瘤大小决定,常用量为5~10ml(未稀释之5Fu),隔2~3天1次,至转移瘤明显缩小为止。行局部注射时要注意:①严格遵守无菌操作,以免发生感染;②从健康部位进针,并经常改变进针部位,以免因反覆穿刺而引起表面破损;③每次注射药量不可过大,以免肿瘤内张力过大促致肿瘤扩散。 2.转移瘤已破溃可先用纱布条填塞,并开始静脉点滴5Fu。填塞前应做好静脉输液并配好血备用。纱布条填塞止血时应注意:①先用指诊弄清转移瘤的部位,将阴道后壁牵开,确定转移瘤出血部位,切忌不知出血部位盲目填塞,扩大破溃面,引起更多出血。②先用方纱一块,倒上无菌止血药物(如云南白药,止血粉)置于破溃出血的转移结节处,用手指紧压止血。③在紧压止血手指的下方有条不紊地填塞纱布条,先将阴道穹窗填满,然后逐步外填,退出压迫止血的手指,直填至阴道口,将纱面条紧压出血处,切忌将纱布只填在阴道口,里面空着,起不到止血的作用。④纱布条填塞24h必须更换,以免填塞过久,引起感染。 恶性滋养细胞肿瘤除阴道转移可引起严重出血外,子宫内原发病灶侵蚀子宫血管或瘤组织坏死脱落亦可引起严重出血,一般经积极输血,全身给用止血药,同时进行全身化疗后,出血多可控制。如经上述处理无效,出血危及患者健康者,应及时切除子宫。 三、子宫肌瘤 子宫肌瘤是盆腔最常见的肿瘤,也是人体最常见的良性肿瘤,文献报道年逾35岁以上的妇女,约20%患有子宫肌瘤,因肌瘤小或无临床症状而未被发现。 子宫肌瘤的发生与雌激素有明显关系,青春期前妇女,很少发生肌瘤。绝经后,卵巢功能衰退,肌瘤随子宫萎缩而缩小。 (一)病理 子宫肌瘤可分为子宫体肌瘤和子宫颈肌瘤两大类。前者多见,占肌瘤的95%,后者少见,约占5%。 子宫体肌瘤多发生于子宫肌壁的平滑肌细胞,首先形成壁间肌瘤,随着肌瘤的生长,向外发展形成浆膜下肌瘤,向宫腔发展形成粘膜下肌瘤。浆膜下肌瘤有时仅有蒂与子宫相连,个别病例,蒂愈来愈细,肿瘤的营养主要来自大网膜或邻近器官,最终与子宫脱离,形成寄生肿瘤。粘膜下肌瘤逐渐长大后可从宫颈突出于阴道内,甚至突出于阴道口外,严重的病例可引起慢性子宫内翻。带蒂的粘膜下肌瘤,易发生出血、感染。位于子宫侧壁的平滑肌瘤,向宽韧带内生长,形成宽韧带内肌瘤,将子宫体推向对侧。 宫颈肌瘤多发生于宫颈前唇,肌瘤长大后常改变周围解剖关系,增加手术难度。 肌瘤大小不一,小的仅米粒大, 大的可充满盆腔,一般为多发,常常是不同类型的肌瘤同时存在。 (二)肌瘤变性 由于肌瘤生长与血液供给之间的矛盾,大多数肌瘤可发生多种退行性变,如玻璃样变、粘液样变、囊性变、钙化,上述变性多无临床表现。红色变性多发生于妊娠期或产后,由于血液溢入瘤体,肌瘤呈红色,肌瘤肉瘤样变发生率约0.5%。 (三)临床表现 多数肌瘤无明显临床表现,盆腔检查时始被发现,子宫肌瘤的临床表现主要是月经改变和压迫症状。 1.改变 表现为经量增多,经期延长,周期缩短,或不规则出血。月经改变,主要根据肌瘤大小及部位而定。子宫壁间肌瘤,由于子宫增大,宫腔面积亦大,同时肌瘤常伴有子宫内膜增生,因而子宫内膜脱落面大,出血较多,又由于肌瘤影响子宫收缩,不能有效的关闭血管断面,使经量增多或经期延长;子宫粘膜下肌瘤,不仅可引起月经改变,尚可表现不规则阴道出血;浆膜下肌瘤常无月经改变。 2.压迫症状 肌瘤长大至一定程度,对邻近器官可产生压迫症状,如子宫前壁肌瘤可压迫膀胱产生尿频、尿急;子宫后壁肌瘤压迫直肠,引起排便困难,宽韧带内肌瘤可压迫输尿管引起肾盂积水。 3.腹痛、腹坠 肌瘤一般不产生腹痛,带蒂浆膜下肌瘤发生蒂扭转时可引起剧烈腹痛,粘膜下肌瘤突出于宫颈口时亦可有下腹疼痛。肌瘤红色变性时除腹痛外,并有发热。大的子宫肌瘤充盈盆腔时,有下腹坠胀感。 (四)诊断 子宫肌瘤的诊断,主要根据盆腔检查。盆检时如发现子宫增大,外形不规则,质地较硬,结合病史,不难诊断。但浆膜下肌瘤或肌瘤变性时,在进行诊断时应与卵巢囊肿和附件炎性包块鉴别。卵巢囊肿和附件包块一般无月经改变,且与子宫本身关系不密切,遇有困难病例,应行B型超声或子宫输卵管造影检查进行鉴别诊断。 子宫增大有闭经史者,应行hCG测定以除外妊娠。 (五)处理 根据患者年龄、肌瘤大小、部位、出血及压迫症状严重程度以及有无生育要求而采取不同治疗方法。 1.手术治疗 如肌瘤较大,子宫大于12周妊娠或月经量多引起贫血或有压迫邻近器官症状,应行子宫切除。如患者需保留生育功能,亦可地肌瘤剔除术。 子宫颈肌瘤或粘膜下肌瘤应采用手术切除子宫。带蒂粘膜下肌瘤突入阴道,如蒂部细长,可扭断蒂部,避免切除子宫。 2.保守治疗 如肌瘤无临床症状,体积不大,可定期随诊,每半年复查一次。如月经有改变,可服用甲基睾丸素、妇宁片,减少经量。有时可行诊断性刮宫,不仅可以除外恶性病变,亦可起治疗效果。 第七节 外生殖器创伤所引起的出血主要为外阴和阴道创伤,前者为多见。 一、处女膜裂伤 一般发生于初次性交时,裂伤多发生于处女膜后半部,一般有小量出血,能自止,无需处理。如出血不止,则需进行缝合撕裂面。 二、外阴创伤 多见于儿童或未成年少女,当跨越栏杆或坐椅,沿楼梯扶手滑行,由高处跌下,外阴部接触硬物时,均可引起外阴不同形式和不同程度的骑跨伤。①外阴血肿:由于外阴部血管丰富,皮下组织疏松,当局部受到硬物撞击,皮下血管破裂,形成外阴血肿,局部检查可见外阴部有紫蓝色包块,压痛明显。②外阴裂伤:如外阴部为尖锐物体所伤,可引起不同程度的外阴裂伤,严重者可穿入膀胱或直肠。 外阴血肿的处理应根据血肿的大小,是否继续长大和就诊时间而定。如血肿不大或无继续出血,最初24h内可采用局部冰敷,使皮下血管收缩,防止出血。48h后可用热敷或理疗,促进血肿吸收。如血肿继续增大,则应切开血肿,排出积血,结扎出血点,缝合切口。 外阴裂伤应在麻醉下仔细检查裂伤范围,一一缝合。 三、阴道裂伤 阴道裂伤多为暴力性交引起,多发生于产后或绝经后,裂伤一般位于阴道后穹窿或右侧穹窿,呈“一”字形或“新月形”裂口。阴道组织血管丰富,撕裂后即出现阴道流血,严重者可致休克。 患者就诊时常隐瞒性生活史,故怀疑有阴道撕裂者,应进行阴道检查。首先有窥器扩开阴道,注意阴道穹窿部有无裂伤,并注意裂伤是否扩展至邻近脏器。如情况紧急,可用纱布条填塞压迫止血,待作好手术准备后,经阴道缝合裂口,应注意勿穿透直肠粘膜。 第84章 妇产科急性感染第一节 前庭大腺炎前庭大腺又称巴氏腺(Bartholin’sglands),是位于阴道口两侧在前庭球后方的腺体,约有黄豆粒小。每腺体有一细的腺管,注入总腺管。总腺管开口于阴道前庭,相当于小阴唇中、下三分之一交界处,认真观察可发现细小的开口。 阴道外口容易污染遭到感染。发生外阴阴道炎。前庭大腺亦可发生炎症,甚至形成脓肿。前庭大腺腺管开口闭塞,分泌物集聚则可形成囊肿,囊肿继发感染亦可成为脓肿。 一、诊断 前庭大腺炎症,多发生于生育年龄,婴幼儿及绝经后很少发生。这说明本病与性活动亦有一定关系。性卫生是不可忽视的因素。病原体多为葡萄球菌、链球菌、大肠杆菌、肠球菌等,淋病菌也是常见的病原体,淋病菌感染近年有明显升高的趋势。 在急性感染阶段,局部表现红、肿、热、痛,全身症状有时并不明显。局部炎症可引起排便困难、性交痛等。如炎症进展,可发生脓肿。此时,大阴唇中下段可有肿物隆起,疼痛加剧、异物感,或有跳痛,走路亦受到限制,或有发热。检查可发现大阴唇中、下段红肿硬块,如鸽卵大,或鸡卵大,有压痛,常为单侧,表面皮肤、粘膜水肿。脓肿形成完全,可扪及波动(图84-1)。同侧腹股沟淋巴经可增大或有压痛。血白细胞偶可升高。
图84-1 前庭大腺炎 前庭在腺炎或前庭大腺脓肿之诊断当不困难,但有时医生对其部位并不能十分确切地认识。由于疼痛和肿物占据阴道口,窥镜检查常不可能,可用手指触诊,明确部位及性质,鉴别是否已形成脓肿或是否形成完全,因这关系到处理。 二、处理 前庭大腺炎乃前庭大腺炎症的最初急性期,应卧床信息,注意外阴局部清洁,避免性生活;给予冷敷,理疗常有著效,可使炎症迅速消退;同时给予抗生素。 第二节 产褥感染产褥感染,又称产褥热或产后感染。是对孕产妇最大的威胁之一,是产妇死亡的三个主要疾病之一(另两个是妊娠高血压综合征和产后出血),也是常见的妇产科急症。 产褥热是指产后48h至产后10天,在任何24~48h内体温两次达到或超过38℃。并强调是按标准要求测试口表的结果。实际上,产妇不可能住院10余日,任何情况下的产后发烧都是她们急诊求医的缘由。 一、增加产褥感染的“危险”因素 下列情况将增加产褥感染的发生机会,多因素的存在更增加危险性。 (一)妊娠期 ①经济条件及卫生状况差;②孕妇健康状况不佳、营养不良;③贫血;④肥胖;⑤缺乏产前保健;⑥妊娠晚期性交。 (二)分娩期 ①多次阴道检查:超过3次;②胎膜早破;③产程延长;④羊膜炎;⑤过长的内监护。 (三)分娩方式与产后 ①剖宫产;②阴道手术助产;③会阴侧切、会阴撕裂及其他产道损伤;④胎盘、胎膜残留;⑤产后出血;⑥异物:宫腔内、阴道内。 这些因素在询问病史时当应考虑到,对诊断是颇有帮助的。如妊娠晚期性交是感染的重要原因之一,外阴及阴茎上附着的细菌均可因此而被带入产道。越距分娩日近,越增加感染的机会,若在分娩前3日内性交,则20%可发生严重之产褥感染。妊娠晚期盆浴也是应该避免的。 胎膜早破的发生率占分娩的7%~12%,可以认为胎膜提供了防止病原体侵入的一道屏障,在分娩前破膜会增加感染的机会。羊膜炎的发生率,在破膜(ROM)距分娩小于12h者,为3%;ROM为12~24h,为6%;ROM24h以上,明显增加到26%。亦即破膜愈早,感染率愈高。 胎儿内监护(internal fetal monitoring,IFM)是近10年应用日益增多的技术,尽管是无可挑剔的操作技术,亦不能绝对避免会将细菌带入宫腔,而引起羊膜炎或宫内膜炎。如果内监护在分娩前8小时以上放置,则与感染的发生有直接的关系。 剖宫产率逐年上升,剖宫产带来的问题也随之增多,其中之一就是产后感染的增加。表84-6显示剖宫产之产褥感染高于阴道分娩,而且剖宫产之产褥感染通常比阴道分娩后的产褥感染严重,如菌血症的发生在前者是4.1%,而在后者仅0.4%。已临产或在产程中施行剖宫产要比未临产或“选择性剖宫产”之产褥感染发生率高3倍,如果胎膜已破则更增大这种比值。 表84-6 分娩方式与产褥感染率
二、感染途径及病理变化 致病菌首先引起局部的感染,主要是会阴、外阴、阴道、宫颈的伤口感染,或上升到宫腔,发生子宫内膜炎,这是产褥感染的初步阶段。进而通过几个途径。感染扩散:①循粘膜扩散至子宫内膜、输卵管、卵巢、盆腔腹膜、全腹膜,引起相应区域的不同程度的炎症,如急性输卵管炎、盆腔腹膜炎或弥漫性腹膜炎等。②循淋巴扩散至子宫肌层、宫旁结缔组织,造成宫旁蜂窝织炎。③循血行,细菌进入血行可引起菌血症、脓毒血症。来源于胎盘附着处宫壁的血栓感染,可向外扩散,加之菌血症的发生,常可引起盆腔内血栓性静脉炎和下肢血栓性静脉炎。严重的脓毒血症,使感染的血栓化脓、液化脱落,全身扩散并发生转移性脓肿(如肺、脑、肾等)。 无论哪种扩散方式,都可因炎症渗出、积聚而形成脓肿,如宫旁脓肿、子宫直肠窝脓肿、膈下脓肿等。严重的感染,特别是败血症可发生感染性休克、死亡。 引起产褥感染的细菌有很多种,常见的有链球菌属、葡萄菌属、大肠杆菌、产气荚膜杆菌、肺炎双球菌、变形杆菌、绿脓杆菌、淋病菌等。有些细菌是潜伏于阴道的,有些是新近带入的,通常会有混合感染。确定细菌的种类,将有益于抗生素的选择和感染的控制。 三、临床表现 发热是产褥感染的主要症状,但产后发热的原因是多方面的,一种是如上面病理过程所述,发热是由于产道感染引起的、是狭义的、真正意义上的产褥感染;一种是与产科有一定关系的发热。如剖宫产伤口(仅仅是腹壁切口)感染、乳腺炎等;还有是产褥期并发的感染性疾患,如肺炎、胃肠炎等。所以,产后发烧并非全是产科感染。这也是产褥感染经典定义中不甚完善的地方。 根据产褥感染的病理。其临床表现分述如下 (一)会阴、外阴与阴道感染 会阴的伤口、撕裂或侧切伤口的感染容易发现和判断,局部红肿、疼痛,有压痛、拒按。伤口边缘可有坏死,流液或流脓,切口裂开,组织不新鲜。缝合不佳、血肿以及污染是发生上述感染的主要原因。 阴道的感染常常是较深的撕裂又无良好的缝合引起的,阴道分泌物增多、恶露不绝是常见的症状。 (二)子宫内膜炎 为病菌侵入胎盘附着之创面而始发,进而扩展并深入子宫肌层。产后发热迅速而显著,常为低热,有嗅味的血性恶露。由于炎症的作用,使子宫缩复不佳,不像正常之每日缩小,宫体较大而软,下腹不适并有子宫压痛。当发展为子宫肌层炎时,发热可持续到产后1周以上,子宫压痛更为明显。有时子宫肌壁间亦可有小脓肿,形成较严重的肌层深部感染,出现全身中毒症状。 (三)盆腔蜂窝组织炎 多于产后1周以后发生,表明炎症未得控制,经由创伤、淋巴及血运使宫旁疏松组织受累。病人症状加重,可有高热、寒战、下腹坠胀和疼痛,并伴膀胱和直肠刺激症状。检查子宫有举痛,宫旁增厚或有肿物,触痛明显。 (四)腹膜炎 腹膜炎是继子宫内膜炎、子宫肌炎、盆腔结缔组织炎或输卵管炎而发生,开始是局恨性或盆腔腹膜炎,进一步则扩散为弥温性腹膜炎。病人持续高热,或伴寒战,呼吸心跳加快;腹胀腹痛,有腹壁紧张、压痛、反跳痛。高热时可有神志不安、谵妄等神经症状。 弥漫性腹膜炎系产褥感染的严重阶段,几占产褥感染死亡者之三分之一。腹膜面广大,吸收力亦强,容易发展为败血症。 (五)血栓性静脉炎 产后血栓性静脉炎是平时的3倍,40%的病人可有静脉炎的历史,欧美远比我国多见。多先有盆腔内血栓笥静脉炎,继而扩散至下肢静脉。前置胎盘、妊娠高血压综合征以及难产等都会增加发生静脉炎的机会。 病人产后发烧持续10日左右,虽已用抗生素亦无理想效果。主诉下肢疼痛。患肢肿胀、变粗。因为系深部静脉炎,并不像浅部静脉炎,患肢表面无发红,而是发白,称“股白肿”。也有发热经过不明显而发生下肢症状者。 血栓脱落可致合的栓塞。Collins报告了他1937~1946年的病例经验。35%的死亡归咎于血栓性静脉炎。 (六)菌血症 持续高热,或弛张热,一般状况危笃。盆腔或弥漫性腹膜炎以及盆腔血栓性静脉炎易于激发菌血症,而宫旁蜂窝组织炎却尚少并发。重症菌血症因细菌毒性大,侵入血循环甚速,患者可于短期内死亡。局部病变有时并不十分严重。 四、诊断与鉴别诊断 产科历史是各科急诊医师所应注意的,询问妊娠、分娩及产后经过是必要的。上述各项“危险因素”均属重要材料。 发热是产褥感染的基本症状。根据感染的不同部位和进展程度表现有所不同。但疼痛(下腹部、盆腔、下肢等),阴道分泌物或恶露增多、血性或脓性、有臭味,子宫大、软、有压痛等也是产褥感染所特有的。 血白细胞计数升高,大于20×109/L,且有核左移。细菌培养,伤口局部、阴道拭子、阴道分泌物培养均有意义。血培养阳性则是菌血症的佐证。B型超声扫描可发现宫旁团块,或宫腔内容,以及腹腔脓肿。肺部摄片亦可对鉴别诊断有帮助。 主要应予鉴别的疾患有:①扁桃体炎、上呼吸道感染、肺炎;②乳腺淤积、乳腺炎;③泌尿系感染;④产后绒癌,偶有发生,血hCG、肺片可资帮助。 五、治疗 治疗可分一般性治疗、抗生素治疗及个别性治疗。 (一)一般性治疗各种产褥感染一经明确诊断当应住院治疗,使得充分休息。疼痛重者,可投止痛剂。给予充分的水分供应和营养。宫缩剂有益于子宫缩复和减少淋巴扩散。身体虚弱者应少量多次输血,以增强其抵抗力。 在作检查时,特别是阴道检查时,动作要轻柔,切忌粗暴按压,以免增加痛楚及病原体用。 (二)抗生素的应用 可根据细菌培养及药物敏感试验选择抗生素,但一般产褥感染多以革兰阴性杆菌为主,有时也可有革兰阳性球菌,故抗生素应以针对革兰阴性菌为主兼顾其他,以广谱抗生素为好。如大剂量青霉素、氨基苄青霉素、羧基苄青霉素等。在治疗中视反应予以调整。 (三)个别性治疗 1.伤口感染 应拆除缝线,充分引流,定期换药。 2.盆腔脓肿 应取半卧位,注意疏通大小便。如脓肿部位较低,阴道检查可抵脓肿,则可行后穹窿切口引流。 3.栓塞性静脉炎 宜抬高患肢,为防肺栓塞可用肝素,静脉给予,4h一次,每次5000~10000u,至少10天或根据改善情况。亦有主张施行近侧之静脉(如卵巢静脉)结扎。 4.中医中药 清热解毒、化瘀止痛等治则适于产褥感染。 第85章 痛经痛经是一种常见的临床症状。痛经可分为原发、继发两类。前者又称为功能性痛经,即无可察觉的盆腔器质性疾病;后者又称为器质性痛经,常见于子宫内膜异位症等疾病。 一、原发性痛经 (一)临床表现 本病多见于25岁以下未婚、未产的年轻妇女。往往在月经初潮后6~12个月内排卵月经建立后才发病。有的可追溯出经期受冷、劳累等诱因。疼痛皆在经血来潮前数小时或来潮时开始,一般持续数小时~2天即自然缓解。疼痛位地下腹部,为阵发性绞痛,可向腰骶或股内侧放射,亦可有肛门坠胀感或如分娩样痛。50%以上患者可伴有一种或多种其他系统的症状,如恶心呕吐(89%)、疲乏(85%)、腹泻(60%)、头痛(45%)、眩晕、尿频、易激惹等。疼痛剧烈者甚至面色苍白、冷汗、四肢厥冷、晕厥或虚脱,因此而来急诊。查体可有一过性脉捕微弱。血压正常。腹部及盆腔检查皆正常。有些患者母亲可有类似痛经史。疼痛在婚后、分娩后或随年龄增长而可能自然减轻或消失。 (二)病因及发病机理 原发痛经可由于精神因素、子宫收缩异常、宫颈因素、血管加压素(VP)释放过多及前列腺素(PGs)生产及释放过多等引起。痛经常见于精神紧张、过敏或抑郁患者。但多数患者发病前并无精神刺激史。故精神因素可能是痛经的结果,仅在少数药物治疗无效的患者才考虑可能与精神因素有关。目前尚未发现原发痛经患者有宫颈狭窄的证据,因此不能认为宫颈因素是原发痛经的病因。有些初步的研究提未原发痛经患者周期第1天血浆VP浓度高于正常,而催产素(OT)浓度却低于正常。给正常妇女滴注赖氨酸血管加压素(LVP)可引起子宫痉挛性收缩。尤其经前腹痛者VP增高的重要性更为突出。但是这些材料尚有待进一步系统地验证。 目前已有充分的证据提示原发痛经患者子宫内膜生产和释放PGs过度,导致子宫异常收缩、血流减少、缺血及缺氧,酸性代谢产物堆积于肌层而导致痛经。 1.子宫收缩异常 采用各种监测宫内压力的技术显示正常月经周期宫内压有周期性变化。经期子宫静止时张力最低(<1.33kPa),宫缩压最高(16.0kPa)收缩频率最低(每10min3~4次)。痛经患者宫内压可有一项或几项异常:①静止时子宫张力增高;②宫缩时宫内压增高;③宫缩频率增加;④宫缩节律率乱紊。Lumsden MA和Baired DT还显示有异常的子宫收缩与患者主观下腹绞痛在时间上是吻合的。由于子宫收缩异常,宫内压异常。宫内压异常增高达子宫动脉压以上时,子宫血流量减少而导致缺血、缺氧。 2.PGs生成及释放过度 大量的证据提示PGs在原发痛经发病上起重要的作用。①采用PGF2a行中期引产时引起的下腹痉挛性疼痛、恶心、腹泻及头痛等症状与原发性痛经的临床表现十分相似。②分泌期内膜PGs含量多于增殖期内膜,而原发性痛经仅发生于排卵性月经。③痛经患者经期内膜及经血内PGs浓度显著高于正常妇女。Lumsden MA报告周期第1~2天痛经患者经血PGF2a浓度为正常的3~4倍;PGE2浓度及PGF2a/PGE2比值为正常的2倍。Powell AM等收集经期全部月经垫提取后测量每周期释放入经血的PGF2a和PGE2总量,结果痛经组明显高于对照组。PGF2a总释放量与痛经程度相关最密切。PGs生产及释放量以经期第1~2天最多,痛经亦以这段时间最重。④PGs合成酶抑制剂(PgsI)可使本病患者疼痛缓解。 黄体期末,如卵子未受精,黄体退化,血内孕酮水平下降。内膜细胞内溶酶体失去稳定性,释放磷酯酶A2,使细胞膜磷脂水解生成花生四烯酸。加上经期内膜有创伤,花生四烯酸就进一步转变为前列腺素。原发痛经妇女的内膜组织生成和释放前列腺素的速度高于正常。过多的前列腺素引起子宫收缩异常及缺血,临床上表现为痛经。 黄体期末,如卵子未受精,黄体退化,血内孕酮水平下降。内膜细胞内溶酶体失去稳定性,释放磷酯酶A2,使细胞膜磷脂水解生成花生四烯酸。加上经期内膜有创伤,花生四烯酸就进一步转变为前列腺素。原发痛经妇女的内膜组织生成和释放前列腺素的速度高于正常。过多的前列腺素引起子宫收缩异常及缺血,临床上表现为痛经。 PGF2a使子宫肌层及小血管收缩,与痛经发生关系最密切。PGE2可能有加强PGF2a的作用。前列环素(PGI2)可使收缩的子宫血管松弛,故PGI2浓度减低可能与痛经有关。但血栓素A2与痛经似无关。 (三)诊断 原发痛经患者发病年龄多在初潮后2年之内。疼痛在月经来潮前数小时或来潮时开始。一般持续不超过2天。月经规则且有排卵,盆腔检查皆正常。主要应与引起继发痛经的各种器质性疾病进行鉴别。后者发病较晚,月经常不规则,有不育及反覆盆腔炎史。妇科检查应有阳性体征。如诊为原发痛经服PGSI无效时应进一步详细检查,除外继发痛经的可能。 (四)治疗 1.剧烈痛经者须在急诊室处理 可给予可待因、阿托平等止痛解痉药物。亦可用2%普鲁卡因4ml行曲骨穴封闭或针中极、关元及三阴交穴以止痛。恶心呕吐严重或虚脱者,可酌情补充液体及葡萄糖,注射止吐、镇静药物。 2.预防 为防止下次痛经发作,可采取内分泌治疗或PGSI。 (1)内分泌治疗:主要目的是通过抑制排卵而止痛。过去曾用大剂量雌激素或甲基睾丸素,现已被口服避孕药类所代替。服避孕药后内膜生长受到抑制,经血量减少,因此生成和释放的前列腺素亦减少;不仅如此,由于抑制了下丘脑-垂体-卵巢轴功能,体内雌激素水平相当于早卵泡期,此时内膜PG含量亦最低。90%患者可有显著效果。适用于有避孕要求者。但如服药3~4个月无效应改用或加用PGSI。 (2)PGSI:为非类固醇抗炎药物(NSAIDs)。能通过抑制环氧化酶而抑制前列腺素的合成,使痛经缓解。许多研究证明服药后经血PG含量确有降低。此类药物吸收迅速。45~60min即可奏效。不抑制排卵及黄体功能,对机体代谢无不良影响,只需在疼痛发作时服1~3天即足够。有效率为60%~90%。副反应发生率为5%左右。严重反应在1%以下。常见的有消化道症状(食欲差、恶心)、神经症状(头痛、易激惹)及过敏症状(皮疹)等。禁忌证有消化道溃疡、支气管痉挛史或过敏体质。本药适用于无避孕要求的患者。 常用的PGSI有阿司匹林类、保泰松类、消炎痛类、灭酸类及芳基两酸类五种。用于痛经者主要为后两类。常用有氟灭酸(Flufenamic acid),每次0.2g,每日3次;甲灭酸(Mefenamic acid),每次0.25g,每日4次;萘普生(Naproxen),每次0.25g,每日1~3次;布洛芬(Ibuprofen),每次0.2g,每日3次。等。 3.其他 文献报告可采用钙离子拮抗剂--Nifedipine,每次20~30mg、β2-肾上腺受体刺激剂--Terbutaline治疗痛经,但尚未经过足够临床试验。血管加压素抑制剂-去氨基乙基催产素作为一个新的治疗方案也值得研究。中药痛经散可温经化瘀、理气止痛,孙宁铨等报告有效率87.37%,服药后经血PGF2a浓度亦有降低。配方为:肉桂3g,三棱10g,,莪术10g,红花10g,当归10g,丹参10g,灵脂10g,木香10g,延胡索10g。制成冲剂,每剂分2袋,每袋10g,经前2天起服至经来3天,每次1袋,每日2次。外科治疗如骶骨前神经切除已废用。扩张宫颈不适用于未婚患者,而且效果短暂,亦已极少采用。给患者以解释疏导安慰,可对精神因素成分较重的患者起辅助治疗的作用。 二、继发性痛经 因生殖器官的器质性病变所引起的痛经称为继发性痛经。此类痛经多在初潮后一段时间出现。引起继发性痛经的疾病有子宫内膜异位症、子宫肌腺病、慢性盆腔炎、子宫肌瘤、生殖道畸形、宫腔粘连、放置宫内避孕器等。本节主要介绍因继发性痛经到急诊就医的常见疾患--子宫内膜异位症与生殖道畸形。 (一)子宫内膜异位症 当内膜组织异位至子宫肌层以外的组织或器官时称为子宫内膜异位症。此病为妇科常见病,近年来发病率明显增高,占人群的10%左右。占妇科住院手术的26%~36%,占不育病人的50%~60%,平均年龄为27~29岁。 1.病因子宫内膜异位症为良性病变,对其病因有子宫内膜种植学说、体腔上皮化生学说、淋巴及静脉播散学说。以子宫内膜种植学说最有说服力,即月经期子宫内膜碎屑随经血逆流,由输卵管进入腹腔,种植于卵巢表面或盆腔其他部位,并在该处生长蔓延而致病。当患有阴道闭锁、宫颈狭窄等经血外流不畅,或剖宫取胎术内膜移植于腹壁伤口而并发子宫内膜异位症,均可以种植学说解释。但经血倒流并非少见,尚难解释同样情况下何以有人发病,而有人则否。近年来提出两种新观点,免疫因素:认为本病由于遗传因素使受主的免疫功能障碍引起。因免疫功能低落,T抑制细胞减少,不能抵抗内膜侵犯并阻止其种植和发展。免疫功能低落程度与发病迟早和病情轻重有关。卵泡不破裂黄素化(LUF)学说:设想内膜异位症可能由于应激引起的神经内分泌功能失调,致催乳素增加,使促性腺激素减少而影响卵巢功能,并影响卵巢LH受体的合成和维持,使卵泡对UH反应迟钝而影响黄本功能。造成卵泡不破裂黄素化。正常排卵后妇女体腔液内17β求偶二醇和孕酮浓度很高,使倒流的内膜细胞内膜退化,而在LUF症妇女则浓度低,无法破坏内膜细胞,形成镜下种植。加上免疫功能障碍和周期性激素刺激,削弱了局部组织抵抗内膜侵犯,使病变发展而加重。 2.病理生理异位的内膜随内分泌改变而周期性出血,并刺激周围组织,引起纤维化及粘连,病变区形成紫褐色斑点或结节。异位内膜种植到卵巢组织最为常见,可因反覆出血而形成子宫内膜异位囊肿,因囊内液呈棕色糊状,又称为卵巢巧克力囊肿。如囊腔压力过高,囊壁出现裂隙囊内液可渗出,或自发破裂引起急腹痛和腹膜刺激征。盆腔其他部位如子宫骶骨韧带、子宫直肠凹或子宫后壁腹膜处,为异位病灶常见部位。痛经的机制曾用内出血刺激腹膜、粘连、病变涉及神经束来解释,但临床上疼痛程度与病灶大小并不成正比,病变严重者可能疼痛轻微。为此近年国外提出前列腺素(PG)新理论。国外形容结果认为异位内膜的PG含量显著高于在位内膜,并与病变范围无关。痛经程度与异位内膜PG量呈明显正比关系,而与在位内膜关系不明显。异位内膜PG过高,刺激炎性反应,激活缓激肽,使痛觉敏感,经期溶酶体破裂和出血,大量PG释放而导致疼痛加重。 3.临床表现及诊断 继发性痛经为子宫内膜异位症主要症状,经前1~2天或经期下腹及腰骶部痛,并可能放射至阴道、会阴、肛门或大腿部,患者常因严重痛经而来急诊就医。经净后症状逐渐缓解。其他症状有性效痛、肛门坠胀、月经失调及不孕。如前所述,病变轻重与症状不成正比,约有1/5患者并无自觉症状。典型病例通过盆腔检查于子宫骶骨韧带、子宫后壁或后陷凹处可扪及米粒至蚕豆大小不等痛性结节,及附件囊性粘连性包块。但盆腔检查或B型超声检查往往难以发现早期病变,国外及国内一些大城市已开展腹腔镜检查,不仅有助于发现子宫内膜异位症早期病变,并可作为临床分期的依据。由于腹腔镜操作复杂,需要条件、设备和技术,国内尚未普遍开展。近年来国内外有试用单克隆CA125抗体测定来诊断内膜异位症,由于异位内膜的CA125抗原与卵巢癌的抗体相似,非完全特异,对其诊断价值尚须进一步研究。 4.治疗 治疗原则根据年龄、症状轻重、病变部位和范围,以及对生育要求全面考虑。对有生育要求的年轻妇女尽量争取药物治疗或保守手术治疗,对年龄大而无生育要求妇女可行全子宫或附件切除。 (1)药物治疗:①假孕疗法:即合用孕酮类药和雌激素模拟孕期变化以抑制排卵,使异位内膜出现蜕膜样变、局限性坏死和腺体萎缩消退。②假绝经疗法:即用丹那唑、棉酚或LHRH增效剂等药物使子宫内膜萎缩,类似绝经内膜。其作用比假孕疗法强。丹那唑为17α-乙炔睾丸酮的衍生物,它可通过丘脑下部抑制排卵前LH高峰的出现,并能直接作用于子宫内膜雌激素受体以抑制内膜生长,停药后恢复月经可提高受孕率。缺点是价格昂贵,副作用大,常因肝功受损而不能坚持用药。棉酚为我国首创,从棉籽中提取的一种双醛萘化合物,作用于卵巢,对垂体无抑制,对内膜有特异性萎缩作用,造成假绝经。副作用有肝功受损和低血钾。此药价谦来源广,疗效与丹那唑相近。LHRH增效剂是通过过度刺激垂体,消耗LH受体,使之失去敏感而后促性腺激素下降,雌激素下降达绝经后水平,造成药物绝经。近年在美国、加拿大和欧州已试用成功。停药后恢复月经,有利怀孕,但易复发。 (2)手术治疗:有腹腔镜激光、保守手术和根治性手术。腹腔镜激光是目前国外最流行的治疗方法,用激光烧灼病灶,分离粘连,切割内膜囊肿,比剖腹手术为好,但技术要求高。保守手术多用于要求生育的妇女,以提高生育率。根治性手术用于40岁以上无生育要求的妇女。 (3)急诊处理:以上为常规处理内膜异位症的方法,遇急诊患者如痛经严重时可用前列腺素合成酶抑制剂--氟灭酸止痛,必要时可注射安痛定或杜冷丁。对巧克力囊肿破裂的急腹症病例,一旦确诊后,宜行剖腹手术为好。 (二)生殖道畸形 引起继发性痛经的生殖道畸形,常见者有处女膜闭锁,阴道完全性横膈,阴道斜膈。 1.处女膜闭锁 系泌尿生殖窦上皮增生的下界未向外阴前庭贯穿所致,如子宫及阴道发育正常,则初潮后每月经血潴留于阴道、子宫、输卵管而引起积血。 (1)临床表现:其临床特点为原发性痛经,有逐渐加重的周期性下腹痛,严重者常伴有便秘、尿频或尿潴留,因症状重而来急诊就医。下腹正中可扪及包块,处女膜无孔或形成透紫膨隆膜,自该处穿刺可抽出不凝的深褐色或暗红色血液。肛查时积血包块突向直肠,张力大,有压痛。 (2)处理:一旦确诊后应立即行X形切开处女膜,引流阴道积血,常规探查子宫颈,自颈口引流子宫及办理卵管积血,并予以抗感染药物。 2.完全性阴道横膈 系两侧副中肾管会合后,其末端与泌尿生殖窦相接处未贯通所致。此类情况不多见,其病理生理机制及临床表现与处女膜闭锁极为相似,处理方法为阴道横膈切开术。 3.阴道斜膈为类似双子宫双阴道一类的先天性畸形。其特点为双子宫及不对称的阴道畸形。阴道纵膈斜向附着于一侧阴道壁,形成一个盲管,将该侧宫颈遮蔽在内。膈的后方与宫颈之间有一个腔,称为膈后腔。此类畸形均伴有斜膈同侧的肾脏和输尿管发育不全。斜膈的起因可能是患侧苗勒管向下方延伸时未能达到泌尿生殖窦与后者接通,因之形成一个盲端。痛经是其最常见的症状,发生率高达80%。因斜膈侧的子宫所产生的经血无法排出,因此初潮后不久即出现严重之痛经,伴有胀、坠、憋的感觉,与处女膜闭锁引起之阴道积血症状相似。积血严重者可造成排便困难,如斜膈处有一小孔,可出现阴道流脓。 此病容易漏诊,如能认识此类畸形的特点,则不难诊断。遇以痛经为主诉的年轻患者,若一侧穹窿与阴道壁上触到囊性肿物,通过穿刺自肿物内抽出巧克力状的陈旧血液,则诊断基本肯定。如B超检查发现双子宫畸形,并包块同侧肾脏缺如,即可肯定诊断。 处理为经阴道切开斜膈,使膈后子宫颈与阴道腔接通,消除梗阻,症状自然解除。 第86章 妊期及产程中的紧急情况第一节 妊娠剧吐在妊娠早期(停经1~2个月间)约半数以上孕妇有挑食、食欲不振、轻度恶心、呕吐、头晕、倦怠等症状,称早孕反应。恶心、呕吐多在清晨空腹时较重,对生活、工作影响不大,不需特殊治疗。多在妊娠10~12周后自然消失。少数孕妇反应严重,持续恶心,呕吐频繁,不能进食,出现脱水、酸中毒者,称为妊娠剧吐或妊娠恶阻。 一、病因 尚不明确,可能与绒毛膜促性腺激素水平较高有关,但症状的轻重,个体差异性很大,不一定和激素含量成正比。神经功能不稳定、精神过度紧张的年轻初孕妇常会有较重而持久的妊娠呕吐。这是由于大脑皮质与皮质下中枢功能失调,致使丘脑下部植物神经功能紊乱所致。 二、临床表现 年轻初孕妇中妊娠剧吐较多见。一般在停经40天前后,开始出现晨起呕吐,厌食择食,以后逐渐加重,甚至不能进食进水。吐出物除食物、粘液外可有胆汁或咖啡色渣样物。由于严重呕吐,引起失水及电解质紊乱;由于长期饥饿,机体动用脂肪组织供给能量,导致脂肪代谢中间产物---酮体的积聚,引起代谢性酸中毒。患者明显消瘦,极度疲乏,皮肤、粘膜干燥、脱水,眼球深陷,脉弱,体温升高,血压下降,血红蛋白及红细胞压积升高,尿量减少,比重增加,并出现酮体。严重患者,因肝、肾功能受脶,可出现黄疸,血转氨酶、胆红质增高;尿量更为减少,并出现蛋白尿和管型,血清尿素氮、肌酐也增高。严重患者可出现精神神经症状,嗜睡或昏迷,有多发性神经炎。眼球活动障碍,眼球震颤,共济失调等。眼底检查可见视神经炎及视网膜出血。及个别严重者可引起Wernicke(威尼克)脑病。系维生素B1缺乏,凡是维生素B1摄入不足,吸收不良,代谢需要量增加和利用障碍均可导致发病。其机理不甚明了,当摄入维生素B1后在肝、肾及白细胞等组织中经磷酯化,即为羧化辅酶,参与糖类的代谢过程,在中间代谢氧化过程中起重要催化作用。缺乏时可使丙酮酸难于进入三羧酸循环而氧化,故有多量丙酮酸滞留于血液中或从尿中排出,神经及肌肉系统所需的能量主要由糖类供应,故受累最甚。妊娠剧吐者,摄入量不足,若不予以足够的维生素B1则会使体内贮存的维生素B1耗尽而加重病情发展,甚至进入昏迷死亡。 三、诊断和鉴别诊断 根据病史及检查,一般诊断并不困难。首先需确定是否为妊娠,可做尿妊娠免疫试验、血HCG化验及B超声检查。并排除消化性溃疡、传染性肝炎、胃癌、胃肠炎、胆囊炎、多胎、葡萄胎等疾病引起的呕吐。除临床表现外,可查尿比重、酮体;血红细胞计数及红细胞压积、血红蛋白、血二氧化碳结合力、钾、钠、氯、非蛋白氮及胆红素等测定,必要时可做眼底检查及神经系统检查。 四、治疗 应注意孕妇妇的精神状态,了解孕妇的思想情绪,解除顾虑。轻者可在门诊治疗,应适当休息,给予富含糖类及维生素,易于消化的食物,以少量多餐为宜。药物治疗可用维生素B6每次10mg,每日3次。维生素C每次100mg,每日3次。镇静止吐可选用鲁米那,每次0.03g,每日3次,或10%溴化钠溶液,每次10ml,每日3次。或三溴合剂每次10ml,每日3次。重者需住院治疗。有失水或酸中毒者,应先禁食1~3天,静脉滴注葡萄糖溶液及葡萄糖盐水,每日至少进入2000~3000 ml,输液中加入氯化钾、维生素B1、维生素B6、维生素C。合并有代谢性酸中毒,应给予乳酸钠或碳酸氢钠。镇静剂非那根每次25mg,每日2~3次,利眠宁每次10mg,每日3次。一般经上述治疗2~3天后即可有好转。呕吐停止后,可以试进易消化、浓缩而多含碳水化合物和维生素的食物,应避免进油腻食物。大部分患者经上述治疗后,均能逐渐痊愈。但有极少数病人虽经积极治疗,而病势仍继续加重者则需行人工流产,以终止妊娠。人工流产的指征为体温增高达38℃;脉细而不规则,心率超过120次/min;出现黄疸,血液中胆红质增加至20~40mg/L;出现抽搐、谵妄、昏迷等症状,视神经炎、视网膜出血等。 我国传统医学认为妊娠呕吐有三种类型:胃虚、肝热、痰滞。 胃虚型为上腹胀闷,呕恶不食或食后剧吐,全身乏力,精神倦怠思睡,舌淡苔白,脉缓滑无力,治宜健胃和中,调气降逆。药用香砂六君子汤加减。 肝热型为胸闷胁痛,呕吐苦水或酸水,嗳气叹息,头胀而晕。精神抑郁,面色苍黑,苔正常或薄黄,脉象弦滑。治宜抑肝和胃,调气舒郁。药用苏味黄连汤加味。 痰滞型为胸满不思进食,心悸气促,苔白而腻,脉滑。治宜豁痰降逆,顺气止呕。药用小半夏加茯苓汤。 第二节 先兆子痫和子痫子痫是妊娠20周以后“妊娠高血压综合征”(简称妊高征)的特殊表现,包括水肿、高血压和蛋白尿,特别于妊娠晚期发展呈最严重而紧急情况时,以抽搐及昏迷为特点,可并发肾功能衰竭、心力衰竭、肺水肿、颅内出血、胎盘早期剥离等。先兆子痫则是于抽搐前,在妊高征基础上伴有头痛、头晕、眼花、上腹不适、恶心等症状,预示子痫即将发生的阶段。 随着围生医学的发展,孕期保健加强,对妊娠高血压综合征预防及诊治水平的提高,子痫的发生率近年来已明显下降,约为1‰左右。本病发病急,病情变化快,后果严重,处理复杂,特别在急诊处理时,要求迅速诊断,及时抢救。在先兆子痫阶段如能抓紧治疗则可避免子痫发生。 一、病因 虽经半个多世纪的研讨,学说多种多样,尚无一致公认看法。本病特点与妊娠有关,妊娠结束,症状消失而自愈。 (一)免疫学说 通过动物实验及胎盘的病理改变,发现极似移植物的排异作用,提示妊高征的病因可能是对胎盘、胎儿某些抗原物质的免疫变态反应。 (二)子宫胎盘供血、供氧不足 本病多发生在初产妇及双胎孕妇,初次妊娠子宫供血不如经产;双胎及羊水过多时,子宫体积大,壁薄,供血不如单胎。其他如糖尿病、慢性肾炎患者有血管病变,也影响子宫和胎盘的供血、供氧,易发生妊高征。 (三)神经内分泌学说 认为此类患者对肾素、血管紧张素过度敏感。 (四)营养学说 认为低蛋白血症、缺锌都与发病有关,故本病多见于营养不良,贫血孕妇。 二、病理改变 全身小动脉痉挛是本病的基本病理改变。继发组织缺氧、水肿、代谢改变,涉及到心、肾、脑、肝等重要脏器而出现一系列症状。 (一)全身小动脉痉挛 可以通过眼底、甲床、胎盘子面进行观察。小动脉痉挛外周阻力增加,尤其肾小动脉痉挛,肾缺血,产生肾素、加压素,血管壁对血管紧张素敏感性增加,而出现高血压。 (二)肾小动脉痉挛 肾血流量减少,肾小球滤过率降低,血尿酸增高,水、钠潴留,而出现水肿、少尿甚或无尿。肾毛细血管痉挛,肾组织缺搓氧,肾小管通透性增加,吸收功能不全,蛋白漏出,出现了以白蛋白为主的蛋白尿、管型尿,血浆蛋白下降,白/球蛋白比例倒置。 (三)子宫及胎盘血管痉挛 子宫血流量减少,胎盘血管痉挛,动脉粥样硬化改变,严重者梗塞改变,胎盘早期剥离,胎死宫内。胎盘的病理改变致使胎儿生长迟缓(IUGR),新生儿体重低于正常(SGA),严重者胎死宫内。 (四)肝脏血管痉挛 阶段性狭窄,血管内皮损伤,部分红细胞裂解,血小板消耗,严重者肝窦及肝包膜下出血,肝破裂,临床上出现上腹不适,右上腹痛,胸闷,恶心等症状。实验室检查可有转氨酶、胆红素轻度上升,血小板下降,贫血,末梢血有异形红细胞等。 (五)脑血管痉挛 脑缺氧,脑水肿,脑组织点状出血,严重时脑血栓形成,脑血管破裂,颅内出血。临床上出现头痛、头晕、眼花、抽搐、昏迷、体温上升。 (六)眼底小动脉痉挛 阶段性狭窄如腊肠样改变,动脉变细,严重者有出血、渗出、视网膜及视乳头水肿。临床上有视力模糊,眼冒金花,视物不清等症状,发生视网膜脱离可致失明。 (七)心脏冠状小动脉痉挛 心肌供血、供氧不足,心肌间质水肿,严重时心内膜点状出血,局灶坏死。由于全身水肿、高血压,外周阴力增加,血液粘滞度增高,血液浓缩更增加心脏负担,致使可能发生心力衰竭。 (八)肺小动脉痉挛 肺水肿,特别于子痫抽搐后时有发生吸入性肺炎,抽搐后乳酸堆积,血pH降低,二氧化碳结合力降低。肺部可闻湿啰音。由于酸中毒,子痫抽搐后呼吸变得深而快。 (九)血液系统变化 包括血液浓缩,血容量减少,发生少尿或无尿。有人记载妊娠晚期妇女血容量可达5000ml,但先兆子痫或子痫患者血容量仅约3500ml。正常产妇产后出血500ml甚至更多,一般并不出现休克,而子痫患者产后出血时,血压下降,极易发生低血容量休克,常为临床医师忽视,有时误认为产后病情立即减轻,应引起警惕。 血小板计数可有轻度下降,末梢血涂片有红细胞碎片或变形红细胞,少数患者血清内有纤维蛋白降解产物,鱼精蛋白副凝集试验阳性,提示有DIC情况存在。 三、临床表现 妊娠晚期除具有水肿、血压高和蛋白尿的妊高征症状外,出现有剧烈头痛、头晕、恶心呕吐、右上腹痛、胸闷,视力模糊、眼冒金花、忧虑、易激动等症状时,即可诊为“先兆子痫”,应立即收入院治疗。一旦发生抽搐、昏迷即诊断为“子痫”,子痫可以发生在产前、产时或产后1周内,多数发生在产前。 子痫抽搐前多数有先兆子痫症状,也有个别患者前驱症状不明显,突然发作抽搐或进入昏迷。子痫发作时开始于面部,眼球固定,斜视一方,瞳孔放大,从嘴角开始出现面部肌肉痉挛,数秒钟后全身肌肉收缩,面向一侧歪曲,双手臂曲屈握拳,腿部旋转,约持续10余秒。下颌及眼皮一开一合,全身上下肢迅速强烈阵挛,口吐白沫,舌被咬破时口吐血沫。眼结膜充血,面部发紫发红,历时1~2min进入昏迷。昏迷后常有鼾声,少数患者抽搐后立即清醒,亦可停止片刻再发生抽搐。抽后血压常上升,少尿或无尿,尿蛋白增加。进入昏迷后体温上升,呼吸加深。抽搐中可能发生坠地摔伤,骨折。昏迷中如发生呕吐可造成窒息或吸入性肺炎,亦可有发生胎盘早剥、肝破裂、颅内出血及发动分娩。 四、诊断及鉴别诊断 病史中过去无慢性高血压、肾病及糖尿病史亦无抽搐发作情况,妊娠晚期有水肿、高血压和蛋白蛋情况,先有先兆子痫的症状,特别是初产妇、双胎妊娠及羊水过多等情况,先兆子痫的诊断一般不难肯定。如患者来院已发作过抽搐,注意了解子痫抽搐的典型表现,并量血压及体温,进行尿蛋白和肾功能检查,检查眼底,子痫诊断不困难。需要与子痫患者进行鉴别诊断的主要是与抽搐、昏迷有关的疾患,如常见的癫痫、脑炎、脑溢血、低血糖、癔病等。 (一)癫痫发作癫痫患者过去多有发作史,发作前常有先兆,发作时间短,继之神智丧失,跌倒,全身痉挛1~2min,亦可咬破舌,大小便失禁。但抽搐后多数立即清醒,即使有短暂昏迷或神智模糊,于短时内可恢复正常。无高血压、水肿及蛋白尿。眼底无妊高征变化。患者于抽搐后来急诊时注意询问有关病史,及时检查尿蛋白,测血压以利迅速诊断。 (二)高血压脑病及脑溢血 患者妊娠前应有慢性高血压病史,常无浮肿及蛋白尿。突然出现昏迷,意识丧失,软性偏瘫,病理反射阳性,瞳孔多不对称。脑溢血时脑脊液有特殊改变,即可诊断。 (三)脑炎 脑炎发病有季节性,乙型脑炎见于夏秋季,流行性脑炎多见于春季。起病虽然急,但先有发热、头痛,颈项不适,迅即高热、恶心、呕吐、烦躁、昏迷,亦可发生谵妄、惊厥。子痫患者并无发热,无颈项强直及脑膜刺激征,亦无病理反射。脑炎患者无高血压、水肿、蛋白尿,脑脊液检查有典型炎症改变。 五、实验室检查 (一)血、尿常规由于血液浓缩,血细胞容积及血红蛋白常偏高,如合并贫血则表现为正常及降低。血小板计数正常或减少。出、凝血时间正常或延长。白细胞计数偏高。周围血涂片有时可见形态不规则的红细胞或碎片。 (二)肝、肾功能及电解质检查 血清尿酸、肌酐、尿素氮于肾功有损害时可以升高,二氧化碳结合力下降,说明有酸中毒情况。肝转氨酶及胆红素可以轻度上升,表明肝细胞受损可能有病理性溶血情况。肝脏受损时血糖常偏低。白、球蛋白比例常倒置,由于大量血浆蛋白自尿中漏出,特别白蛋白为甚,白蛋白及总蛋白减少。测血清K+、Na+、Cl-以备补液参考。 行24h尿量及24h尿蛋白定量检查,并行尿比重及尿肌酐测定。 (三)血气分析 了解缺氧及酸中毒情况。 六、胎儿胎盘情况特殊检查 (一)胎儿电子监护 了解胎儿宫内缺氧是否存在,如NST(非应力试验)、OCT(催产素负荷试验)。注意NST无反应型及基线平直,心动过缓,晚减速等预示胎儿缺氧表现。 (二)B型超声扫描了解胎儿双顶径及腹围,计算胎儿体重,估计胎儿宫内生长迟缓可能性。了解胎盘成熟度以及羊水量以便适时终止妊娠。 (三)测定24小时尿或血清雌三醇及HPL(人胎盘生乳素)估计胎盘胎儿情况。 七、处理 先兆子痫和子痫的治疗应以预防为主,凡妊高征患者,血压较高,水肿较重,尿蛋白阳性者均应收入院治疗。当出现有先兆子痫症状来急诊检查时也应立即入院,积极对症治疗,以免子痫发作。一旦子痫发作都应立即采取紧急抢救措施。 (一)紧急处理 ①保持呼吸道通畅,避免吐物及异物吸入,使患者头部偏向一侧,取出假牙,插入开口器、导气管和牙垫,防止咬破舌头。如有呕吐物用吸痰器及时吸净以避免吸入性肺炎。②鼻塞给氧,如有呼吸障碍者行气管加压给氧,纠正缺氧酸中毒,避免胎死宫内。③如有抽搐发作,立即静脉注射安定10mg抽搐止后再行检查及继续治疗。④扼要采取病史,重点了解尿量及过去用药情况,查体、留尿检查蛋白,尽快作出诊断和鉴别诊断,如为子痫抽搐患者应按重病收入院全面检查及治疗。 (二)药物治疗 以止痉、镇静、降压、利尿为主,辅以其他支持疗法。 1.止抽搐、镇静、解痉 首选安定,止抽搐作用快,安全并有一定降压作用。10mg静脉注射(每分钟注射速度不得超过2~3mg),青光眼患者忌用。如果抽搐未能停止可以再行缓慢静脉注射,至抽搐停止为止。 硫酸镁具解痉及止抽搐作用,并有短暂降压效果。有关硫酸镁用法国内外方案很多,剂量偏大。北京协和医院目前采用初始剂量4g静脉推注(25%MgSO416mL+10%葡萄糖20ml,10~20min推入),然后以1g/h静脉点滴,加于5%~10%葡萄糖,依所需办理入液量而调整浓度。同时进行血镁浓度测定,使达2.5~3mmol/L。注意监测腱反射,尿量每小时不少于100ml,呼吸16次/min。一般24h内需25~30g。于夜间亦可采取双侧臀部深部肌内注射。每侧用25%MgSO410ml+2%普鲁卡因2ml,共5g。 冬眠Ⅰ号合剂(全量杜冷丁100mg,非那根50mg,冬眠灵50mg,共6ml)具有较强的镇静作用。人工冬眠具有使大脑皮质进入抑制状态作用,解除血管痉挛,提高组织对缺氧的耐受,综合起来有促眠、镇静、止吐、降压和抗惊作用。抽搐发作时可用1/3~1/2量加入50%葡萄糖20ml静脉注射,于5~10min注完,或者1/3~1/2量肌内注射,然后用1/2量加入5%~10%葡萄糖溶液中静脉点滴10~12h。 苯巴比妥钠大剂量止抽搐,如0.2g肌内注射:中剂量促眠,小剂量镇静作用。 吗啡具有镇静、止抽搐作用,皮下注射易于给药,作用快,0.015g/次。产时子痫要慎用,因为它有呼吸抑制作用,并可增加颅内压,近年少用。 以上硫酸镁、普鲁卡因混合液、冬眠Ⅰ号1/3量、苯巴比妥钠、安定、吗啡等可以交替肌内注射,每4~6h一次。 2.降压 肼苯达嗪具有强而迅速降压效果。该药抑制血管运动中枢,舒张平滑肌,不影响胎盘供血,亦无鼻堵副作用。静脉给药时用于舒张压高于或等于14.67kPa(110mmHg),肼苯达嗪5mg+生理盐水20ml,静脉推注,20min注完,同时每分钟测量血压1次。如果舒张压仍高于或等于14.67kPa(110mmHg),可以同法静脉推注10mg,1~2次。先兆子痫患或子痫患者清醒后可以口服,每次25mg,每日3次,或肼苯达嗪缓释片,每次50mg,每日1次。 甲基多巴也有很好降压效果,抑制儿茶酚胺合成,一般每次0.25g,每日3次口服。安达血平每次1片,每日3次口服,均不影响胎盘血液循环。 3.利尿 鉴于严重妊高征患者常有血液浓缩,一般不宜用利尿剂。但如果水肿严重,特别是肺水肿、心力衰竭、视乳头水肿、少尿或无尿及肾功能衰竭时可以应用利尿剂。常用药物如速尿,作用强而快。有较强的排钾作用,同时应注意补钾。常用剂量为20~40mg静脉或肌内注射,也可口服速尿,每次20mg,每日3次。其他如双氢克尿塞每次25mg,每日3次,需补钾。氨苯喋啶每次50~100mg,每日3次,有保钾作用。 应用利尿剂时注意复查血HCT及血电解质。 4.扩容及液体入量 先兆子痫、子痫患者常有血液浓缩,扩容后可以改善重要脏器的血液灌注,纠正组织缺氧。如有低蛋白血症,可以办理入白蛋白或血浆,其他也可以应用低分子右旋糖酐,同时给以5%葡萄糖,增加扩容时间,改善微循环。但对于心功能不佳、肺水肿产妇禁用。特别注意应在解痉基础上扩容,并应监测血HCT及尿比重。注意心衰、肺水肿征兆。 需要输液时,每日液量不得超过2500ml,根据血清钾、钠、氯水平,对电解质失衡进行补充和纠正。 (三)产科处理 1.适时终止妊娠先兆子痫或子痫患者停止抽搐后视病人血压、尿蛋白情况,如有好转,可等待胎儿存活,至胎肺成熟后终止妊娠。如情况严重,血压控制不满意,胎儿有宫内缺氧表现,抽搐后病情稳定24h后,考虑终止妊娠。 2.分娩方式 阴道分娩时尽量缩短第二产程,除非引产失败,或宫缩时胎儿有缺氧表现,胎儿监护异常,羊水过少,病情严重或有产科指征采取剖宫产。阴道分娩时应进行胎心连续电子监护,产程中应用镇静剂、止痛剂,防止抽搐再发或发生。可应用胎头吸引器或产钳协助缩短产程。 3.做好新生儿复苏准备先兆子痫和子痫患者常合并胎儿宫内生长迟缓,分娩时应请儿科医师到场,协助抢救婴儿。准备各项婴儿复苏等抢救措施。 4.预防产后出血 这类产妇常合并有慢性DIC情况,血小板偏低,长期应用解痉药物,血压高等都是易出血因素。加之血容量低,一旦出血耐受力差,易发生低血容量休克。因此当胎儿娩出后应常规给予催产素,并应保持静脉通道,必要时补充血容量。尽量避免应用强烈收缩子宫药物如麦角新碱。如出血多,尽量补新鲜血。 5.特殊护理 房间应安静、避光、空气流通,备有麻醉机、吸痰器、各种抢救器械及药品,子痫抽搐后留置导尿管,记出入量,安床档,防止摔伤。每2~4h记录血压、脉搏、呼吸,每日测体温4次,安排特别护理,专人看守不得离开,记录特殊记录单。 第三节 急产宫缩力强,使产程进展迅速,总产程在3h以内称为急产。 一、病因 多数急产发生于经产妇,亦有时发生在有流产史、中期引产史之初产妇。她们过去经过妊娠生理变化,再次妊娠分娩时,软产道及盆底组织相对较为松弛。个别孕妇肌肉、筋膜组织先天发育软弱亦可发生急产,产后常有阴道膨出及子宫脱垂倾向。 胎儿偏小、骨盆相对宽大,先露部位低下,都易发生急产。 以上是产道及胎儿方面有利于迅速分娩之因素。宫缩力强是急产主要因素,宫缩时宫腔内压力常达6.67kPa(50mmHg)以上,宫缩有间歇,但较短。宫缩持续时间偏长也是产力造成急产之因素。个别情况下也有错误应用宫缩剂造成超强宫缩致使产程缩短,发生急产。 精神、内分泌之改变也是宫缩强烈的内在因素,但这方面真正引起急产的原因尚不清楚。 二、临床表现 由于频发强烈的宫缩,产妇感到疼痛难忍,常常大声呼叫,辗转不安,呼吸急促。检查发现宫缩力强,子宫坚硬,宫缩频繁,持续时间长,虽有间歇,常只有1~2min。宫口开大迅速,胎儿先露部下降快。 胎心变化,于初期可能发生短暂心动过速,进而宫缩后心动过缓,羊水变为胎粪性,表明胎儿宫内缺氧。胎心电子监护可以有胎儿心动过缓,晚期减速或延长减速等胎儿宫内缺氧表现。 三、急产对母婴的危害 频繁的宫缩,过强的子宫肌肉收缩,致使母胎间血液中氧及营养物质交换常常中断,胎儿缺氧情况不能于宫缩间歇期补偿,除造成缺氧外还可发生酸中毒,新生儿出生后窒息。如为初产妇胎先露部承受压力较大,产程快,胎头来不及变形,严重时造成颅内损伤,脑幕撕裂颅内出血皆可发生。轻者头皮血肿,亦可导致休克。因此急产时围生儿发病率及死亡率增加。急产是新生儿窒息的重要原因之一。 强烈的子宫收缩,一经娩出胎儿后,肌肉疲劳,肌纤维回缩能力不佳,造成子宫弛缓性产后出血。 产程过快,接生人员估计不足,常来不及消毒接生,致使母婴感染,产道裂伤增加。如果来医院途中或尚未来院,有可能产于地上、厕所或家中,造成感染、破伤风、脐带断裂会出血、会阴严重裂伤等。 四、处理 ①有急产史的经产妇;有流产、中期引产史的初产妇;身材瘦弱,组织松弛或先露部低下之产妇均应适当放宽收入院待产。临产后应密切观察产程。②凡是产程进展快,血先露较多,烦躁不安产妇应给以氧气吸入。观察宫缩情况,确属宫缩过频时,或有胎儿窘迫征象者应给以子宫弛缓剂。常用硫酸镁4g(25%MgSO416m加l5%~25%葡萄糖20ml静脉慢推,不少于5min)或常规硫酸镁混合液12ml(25%MgSO410ml+2%普鲁卡因2ml)深部肌内注射,以及特普他林(Terbutaline sulfate)250μg,皮下或静脉给药。均可缓解宫缩。使胎儿宫内复苏。③进行连续胎心电子监护,密切注意宫缩情况及胎儿缺氧表现。如若胎膜破裂,注意羊水性状。④产后给以宫缩剂,防止产后出血。仔细检查产道有否裂伤,并一一修补。如未经消毒接生,产后行外阴冲洗消毒后再行检查及修补术。⑤未消毒分娩者,母、婴均应预防性给以抗生素,产于地面等不良环境中应给母、婴注射破伤风抗毒素。 第四节 胎儿窘迫胎儿窘迫是指由于胎儿缺氧年表现的呼吸、循环功能不全综合征。可分为急性、慢性。可发生于产前或产间。 一、急性胎儿窘迫 临产、分娩过程对胎儿是一种应力,多数胎儿可以耐受,无异常表现。但少数胎儿由于子宫收缩,造成缺氧,产生从轻(以后学习能力差)到重(脑损伤甚至死亡)的严重后果。胎儿的预后取决于临产前胎儿的状况,产科医生对胎儿状况的估计能力及发现问题处理是否及时、得当。 (一)病理生理 通过子宫胎盘血流交换,氧气及营养物质到达胎儿,维持胎儿生长发育。胎儿可储存能量,但不能储存氧气。宫缩时,子宫肌层压力增加超过羊膜腔及子宫血管的压力。宫缩高峰时,可造成绒毛间隙血流暂时性的中断,使胎儿得不到足够的氧气及营养物质,氧对胎儿的糖代谢,维持细胞内的pH是十分必要的,在有足够的氧存在时,通过三羧循环,葡萄糖分解,细胞腺粒体产生足够的38个ATP。而缺氧时,通过无氧的葡萄糖酵解,每个葡萄糖分子产生的能量仅为有氧代谢的1/19,大量乳酸堆积,引起pH下降的代谢性酸中毒,使多种细胞功能代谢所必要的酶失活,造成细胞死亡,遗留永久性的脑损伤。 (二)引起胎儿窘迫的原因 1.高危妊娠的胎儿 胎盘功能低下,产前尚未表现出明显的胎儿窘迫情况,但临产时宫缩应力可使胎儿表现有急性窘迫。 2.产间缺氧 产前胎儿无缺氧的情况,由于以下原因造成胎儿缺氧发生:①产程过长,产妇衰竭有脱水、低血压,使胎盘灌注不足,引起胎儿缺氧。②自然宫缩过频、过强或催产素静脉点滴引起宫缩过频、过强甚至发生强直性收缩,使胎儿大部分时间处于供氧不足,甚至停止供氧的状况而发生胎儿窘迫。 (三)临床表现 既往以听诊胎心率及羊水状况来诊断胎儿窘迫,但有时胎心率低于120次/min或高于160次/min,并不只意味着胎儿缺氧,它可能是因为母亲发热,有甲状腺功能亢进,或用药如阿托品、东莨菪碱引起胎心率过快,也可能因用心得安等类药物引起胎心率过慢。在胎粪污染的病例中,约有12%~25%出生后并无新生儿窒息。胎粪在羊水中存在伴有胎心率异常才更有临床意义。羊水中有稀薄的胎粪伴有胎心异常,常于产程末期胎儿才发生酸中毒,而羊水中稠的胎粪伴有胎心异常时,常较早就会发生胎儿酸中毒,出生后阿氏记分低的发生率较高。应用胎儿监护仪及胎儿血气分析可进一步判断胎儿窘迫的存在。缺氧型的胎心率图形可表现为:①胎心率基线可变性少于5次/min或消失。胎儿缺氧引起中枢神经系统抑制可造成基线可变性减少或消失。但需除外胎儿睡眠,用镇静、安宁药物的影响。②胎心率晚减速。宫缩后胎儿氧分压低至临界水平以下,可发生晚减速。早期可能为缺氧引起的迷走神经反向所致,但持续过长,缺氧造成心肌抑制,表现为胎心率晚减速。③严重可变减速。脐带持续受压,胎儿循环进行性阻断,可引起胎儿缺氧,表现为胎心率可变性减速。④延长减速。胎心率减速超过10min尚不能恢复时,可造成胎儿缺氧。 胎心监护表现有上述异常时,如行胎儿头皮血气检查可进一步肯定胎儿窘迫的存在。 表86-1 胎儿头皮血气正常值
(四)胎儿窘迫的诊断 听诊检查胎心率小于120次/min或大小160次/min,或羊水中混有胎粪时,应进一步行胎心监护,注意胎心率基线可变性减少或消失,同时是否伴有晚减速,或严重可以变减速,或延长减速等情况,必要时行胎儿头皮血气分析,以确定有无酸中毒存在。 (五)治疗 1.给氧 提高母体血氧含量,以提高胎儿的氧分压。 2.左侧卧位以减少下腔静脉受压,增加回心血流量,使胎盘灌注量增加,改善胎心缺氧。改变体位亦可减轻脐带受压,有利于胎儿循环。 3.积极处理低血压 因失血或产妇衰竭所致低血压,可输血或输液以纠正低血压的善。麻醉引起的低血压可通过加快输液速度,给麻黄素等药物来纠正。 4.减少子宫收缩 使用催产素引起胎儿窘迫,需及时停用催产素。自然宫缩过强、过频可用β受体兴奋剂,如舒喘灵,或硫酸镁来抑制宫缩。 5.一般支持 静脉注入50%葡萄糖100ml加维生素C500mg. 二、慢性胎儿窘迫 多见于产前期,主要有胎盘功能不全的表现。 (一)病理生理 高危妊娠如妊娠高血压综合征、慢性高血压、肾炎、糖尿病、心脏病、哮喘、重度贫血、过期妊娠等,或由于血管病变使子宫血液减少,或由于胎盘的退行变,或由于血氧浓度过低,使胎儿得不到足够的供氧,引起胎儿生长迟缓;红细胞增多症;胎动减产;甚至严重的胎儿窘迫,引起胎儿死亡。 (二)临床表现 ①孕妇体重、宫高、腹围持续不长或增长很慢。②胎动监测表明胎动减少,尤其是当胎动低于4次/h,要注意胎死宫内的可能。③B超声系统检查胎儿双顶径、头腹围之比、股骨长度、羊水量等表明有胎儿生长迟缓。④胎心监护有产前无应力试验(NST):观察胎动时胎心率无加速反应,或无胎动,即为无反应型。有时甚至发生胎心率自发减速。宫缩应力试验(CST)可为阳性结果。⑤综合生物物理图象评分检查:即通过B超声测胎儿呼吸、胎动、胎儿张力、羊水量、通过胎儿监护做NST试验。可表现为评分低。⑥胎盘功能检查可测雌三醇、胎盘生乳素雌激素/肌酐比值,有持续低值或递减趋向。⑦羊膜镜检查见羊水为胎粪污染。 (三)处理 可定期吸氧,左侧卧位,静脉给予葡萄糖,维生素C,静脉输入氨基酸等。若胎儿已足月,根据胎儿情况及宫颈的状况决定是引产阴道分娩或是剖宫产。未成熟胎儿可行羊膜腔穿刺,测定羊水的卵磷脂/鞘磷脂比值(L/S),了解胎肺成熟度,L/S≥2,可终止妊娠。L/S<2,可给予皮质激素,促进胎肺成熟,同时积极宫内复苏,待胎肺成熟,应积极终止妊娠。 第五节 脐带脱垂脐带脱落是分娩过程中发生的严重而紧急的并发症,直接地威胁胎儿生命,往往即使采取了紧急措施也难于挽救严重局面,胎婴儿并发症及死亡率高。由于紧急抢救常需采取急诊手术产,增加了母亲感染、损伤的机会,后果不佳时造成精神打击。 一、分类 按照胎膜是否破裂以及脐带脱垂的程度分为完全性脐带脱垂、脐带先露和隐性脐带脱垂或隐性脐带先露。 (一)完全性脐带脱垂 是指胎膜破裂后,脐带掉出于宫颈口外,仍存在阴道口内或掉出阴道口外。这是脐带脱垂中最严重的情况。 (二)脐带先露 是指胎膜未破,脐带位于胎先露前方或侧方,超过先露部前端。 (三)隐性脐带脱垂或隐性脐带先露 是指脐带位于先露部侧方、耳前,最低点不超越先露部的前方。 以上三种情况除脐带脱垂的脐带先露之定义各家一致外,隐性脐带脱垂、隐性脐带先露甚或脐带受压,虽有不同名称,尚无统一定义,但意指是一致的。 二、病因 胎先露部与母体骨盆间有较大空隙,致使脐带可以由此处滑出,如头盆不称,初产或经产胎头浮动,早产或宫内生长迟缓儿相对骨盆宽大,双胎、各种异常先露如臀位,特别足先露时发生脐带脱垂的可能性最大,肩先露、面先露、枕先露时的枕横位、枕后位等,先露部位不能紧贴盆壁,也可导致脐带脱垂。 胎盘附着位置偏低,特别是脐带又附着于胎盘下缘,也是脐带易于下滑受压因素。 脐带过长,羊水过多,胎膜早破,产程中阴道检查,手转胎头,人工破水等情况都有可能发生脐带脱垂。 三、临床表现 脐带完全脱垂,掉出阴道口外,肉眼可见不难诊断。通过阴道检查可以发现脱出宫颈口在阴道内的脐带。如果胎膜未破,通过阴道或肛门检查于先露部前方触及到条索状物。脐带有或没有搏动视胎心情况而定,搏动与胎心一致,是脐带先露时检查所见。脐带隐性脱垂或受压常常是在阴道检查时,企图摸清胎位或手转胎头纠正胎位时,触摸胎头侧方而发现有脐带存在。 腹部听诊,由于脐带受压时多出现胎变化,突然胎心变快迅即变慢、不规律而后消失。 胎心监护可发现胎儿心动过缓,可变减速,晚减速或延长自发减速等图形,表明有脐带受压及胎儿宫内缺氧表现,视血液循环中断情况不同而有不同改变。 如若脐带掉出阴道口外,产妇常常主诉有物掉出。于胎儿缺氧初始,胎动常频繁,产妇感到胎动活跃,当胎心消失胎死宫内,产妇感到胎动减少并迅即消失。 四、处理 需紧急处理。一旦发现胎儿心动过速或过缓,应立即改变产妇体位。不见好转时立即置产妇头低脚高位,并行阴道检查,确定宫口大小,了解脐带脱垂或受压情况,确定还纳脐带可能性,决定分娩方式。并立即给以氧气吸入,静脉注射50%葡萄糖,准备各种抢救婴儿措施。如估计不能立即阴道分娩,给以宫缩松弛剂,如静脉注射硫酸镁4g(25%MgSO416ml加5%~25%葡萄糖20ml,不少于5min注完)或深部肌肉注射常规硫酸镁混合液12ml(24%MgSO410ml加2%普鲁卡因2ml)以便减少或停止宫缩,减轻脐带受压。 当宫口开全,脐带脱垂或受压,无论头位或臀位,估计能够从速自阴道分娩出胎儿,胎心情况不佳或刚刚消失,均应分秒必争,尽快助产,协助胎儿娩出后,行新生儿复苏术。 宫口尚未开全,不能立即分娩,胎心存在,尽量还纳脐带。脐带脱垂时可使产妇取胸膝卧位,争取胎儿宫内复苏。同时准备就地剖宫产。待胎心有所恢复,估计胎儿可活,立即手术。切记不可过早撤出手臂,以免先露部下降,脐带再次受压,当然也不可过多触膜刺激脐带。 如经过各种紧急处置,胎心急速变坏消失,或复而出现,但有心律不齐,又不能立即阴道分娩。此时即使剖宫取出胎儿,但由于胎儿宫内缺氧,酸中毒,心脑受损严重,再施以复苏,纠正酸中毒往往也难奏效。 如若胎心已消失,又不能立即阴道分娩,可等待宫口开全,尽量自然分娩。 五、脐带脱垂对母婴的影响 不同程度的脐带脱垂及受压都造成共同的病理改变,使胎儿胎盘间血液循环中断,造成胎儿急速缺氧,继之酸中毒,重要脏器损伤,严重威胁胎儿生命安全。脐带脱垂发生率在1/300~1/400。脐带脱垂抢救成功的婴儿约占85%,围生儿死亡率颇高。 也有一些新生儿经过抢救成活,但由于宫内缺氧严重,患儿心、脑、肾等重要器官损伤严重,最终难免一死。即或有少数幸存者,这些婴儿将来的智力或神经运动后遗症也会致残终生。 随着胎儿监护手段的进展,一些脐带受压或隐性脐带脱垂常能及早发现,并给以紧急剖宫手术,抢救成活的病例亦不在少数,但严重的脐带脱垂则抢救成活的不多见。 脐带脱垂一旦发生,产妇及医护人员均要经历一声紧张和惊吓的磨难,紧急手术、助产有可能造成产道损伤、出血、感染,特别是婴儿损伤和死亡造成产妇巨大的精神创伤。因此如何预防或减少脐带脱垂的发生,一旦发生争取最佳后果是至关重要的。 六、预防 对于胎膜早破、初产头浮、胎位不正、多胎妊娠、羊水过多等,有可能发生脐带脱垂的高危因素应提高警惕。破膜后,临产时都应经常听取胎心,必要时行连续胎心电子监护。 对胎膜早破产妇要加强宣教,保持绝对卧床或头低脚高位,使之充分了解脐带脱垂后的胎儿危险性。 人工破膜时,特别对于羊水过多之产妇,应采取高位、细针破水,使羊水缓缓流出,避免大量羊水冲出造成脐带脱垂。产程中人工破膜应选在宫缩即将停止,羊膜尚有一定张力时,即易于刺破胎膜,又防止强烈宫缩造成羊水突然冲出。凡是自然或人工破膜时均应立即听取胎心,肛门检查了解宫颈情况,排除脐带脱垂及脐带先露。 产程中发现胎心异常或胎心监护胎儿宫内缺氧及脐带受压征象,经改变体位不能缓解时,均应行阴道检查,了解是否有脐带问题。产程中必要进行阴道检查时,动作要轻柔,必要时行阴部神经阻滞麻醉,取得产妇合作,手转胎头时不可将头上推太高,防止诱发脐带脱垂。 第六节 羊水栓塞羊水栓塞是产科少见而凶险的并发症。临床表现为足月分娩或中期妊娠引产时,产程中突然发作的呼吸窘迫、休克、出血和昏迷。产妇病死率高达80%左右。 一、病理生理 羊水内有形物质进入母血循环后,主要引起的病理生理改变是肺动脉高压和弥散性血管内凝血。 羊水进入肺循环后,羊水中的有形物质引起肺小动脉和肺毛细血管反射性痉挛,导致肺动脉高压,继而使右心排出受阻,造成急性右心衰竭和呼吸窘迫,肺毛细血管淤血,缺氧和渗出的增加及内皮损伤造成急性肺水肿。肺动脉高压和急性肺水肿使左心回心血量和排出量均明显减少,导致全心循环衰竭。 羊水进入母体血循环中,引起凝血功能障碍。由于羊水中促凝物质可激活凝血系统,使妊娠期特别是妊娠末期处于高凝状态的血液更加容易发生弥散性血管内凝血。羊水中还含有纤溶激酶,可使纤维蛋白的溶解,生成纤维蛋白的降解产物(FDP)。血中纤维蛋白降解产物增多时,可增加抗凝作用,使血液系统在发生弥散性血管内凝血,消耗了大量的凝血因子之后,加速进入低凝高溶状态或者发生血液不凝。 所以,肺动脉高压,急性肺水肿引起的急性呼吸循环衰竭是羊水栓塞时迅速致死的主要原因。继而发生的弥散性血管内凝血,将患者血液的高凝低溶状态迅速转变为低凝高溶状态,加重了出血和休克。 二、病因 病因有①胎膜早破或人工破膜;②宫缩过强、过频或催产素点滴时引起子宫收缩不协调所造成的宫腔内压力过高;③胎盘早期剥离;④胎死宫内;⑤宫颈裂伤或子宫损伤,使羊水可通过创面血管进入母体血循环内;⑥羊水混浊或混有胎粪。 三、临床表现 羊水栓塞的临床病程可分为急性呼吸循环衰竭和休克,凝血障碍和急性肾功能衰竭三个阶段。 典型的羊水栓塞表现为第一产程或第二产程中突然发作的憋气、呼吸困难、胸痛、寒战、烦躁不安和紫绀,迅速地出现循环衰竭、休克和昏迷。1/3左右的病例在数分钟内死亡。渡过休克关后,即发生大量子宫出血,伤口渗血及全身皮肤粘膜和内脏出血,出血时伴有凝血障碍。休克和出血导致肾功能衰竭,患者可死于尿少、懒洋洋才或尿毒症。 羊水栓塞时若胎儿尚未娩出,立即发生胎儿宫内窘迫,胎儿在短期内因缺氧死亡。 四、诊断 当羊水栓塞以突然的呼吸循环衰竭和胎儿宫内窘迫等危及生命的临床症状发生时,当务之急为迅速开始以心肺复苏为主的抢救工作,同时进行必要的辅助诊断:①X线检查,胸片可见双肺弥漫性点片状浸润,沿肺门周围分布,伴有轻度肺不张和右心扩大。②心电图示右房室扩大,右心衰竭和心肌缺血。③肺动脉插管了解血液动力学改变并取血涂片查找角蛋白和脂肪细胞。④血常规,出、凝血时间测定。⑤连续的血小板、凝血酶原和纤维蛋白原测定。⑥凝血块观察实验,方法为抽取5ml静脉血,放入8mm直径的试管内观察“ 6~10min内凝结,示纤维蛋白原正常; 11~15min内凝结,示纤维蛋白原在1500mg/L以上; 16~30min内凝结,示纤维蛋白原在1000~1500mg/L之间; 超过30min不凝结,示纤维蛋白原在1000mg/L以下。⑦纤维蛋白溶解试验,方法为抽取患者血2ml,加入已凝固的正常人血2ml内,置室温下,若30~45min内正常人血块破碎,提示纤溶系统活动增加。⑧鱼精蛋白副凝固试验(三P试验)。 五、治疗 (一)纠正缺氧 立即加压给氧,可行气管插管或气管切开。 (二)纠正肺动脉高压 ①盐酸罂粟碱,30~90min,静脉缓慢推注。②阿托品,0.5~1mg,静脉推注。可与盐酸罂粟碱共用。③肾上腺皮质激素,氢化可的松200mg或地塞米松40mg,静脉缓注。必要时可重复使用。④酚妥拉明,5~10mg,静脉点滴。⑤氨茶碱,0.25g加10%葡萄糖20ml,静脉缓推。 (三)纠正休克 用低分子右旋糖酐或新鲜全血补充血容量,同时用4%碳酸氢钠250~500ml,静脉点滴以纠正酸中毒和扩容。升压药物首选为多巴胺,扩容同时可考虑利尿。应及早测定中心静脉压,最好行下颈内静脉直接穿刺插管,并应不断监测肺动脉压、心输出量、血压和血气。 (四)纠正心衰 西地兰0.4mg加入20%葡萄糖20ml内,静脉推注,30min至2h内可重复。 (五)纠正弥散性血管内凝血 应用抗凝药物纠正羊水栓塞时发生的弥散性血管内凝血,是个有争议的问题。一般认为,在羊水栓塞的突发阶段,凝血障碍迅速发展,与心、肺功能紊乱共同威胁患者生命时,应用肝素等抗凝药物弊多益少。若患者闯过最初的生命危险,用全血或冻干血浆扩充血容量和纠正休克十分重要。应用肝素的目的主要在于阻止弥散性血管内凝血的继续发展,防止血小板和各种凝血因子的大量消耗,以改善微循环,恢复凝血功能。一般用法为肝素0.5mg~1mg/kg次,首剂炎50~100mg,加入生理盐水100ml内静脉滴注,30~60min内滴完。以后用50~100mg稀释后静脉滴注,维持。 使用肝素时需每4h用试管法测凝血时间,保持凝血时间在20~30min内,24h肝素用量一般在200mg以内。 在弥散血管内凝血的后期,纤溶亢进为主时,或在应用肝素后纤溶活性仍过强时,可用6氨基已酸5g加生理盐水静脉点滴,肾功能障碍者可用止血芳酸或止血环酸。 (六)产科处理传统观念认为第一产程中发病,或在改善产妇呼吸和循环功能的同时抑制子宫收缩,推迟产程进展;第二产程中发病则应及时助产,娩出胎儿。目前有人认为,在心、肺复苏的过程中做剖宫产,可增加母亲生存的机会,即使母亲不能复苏,若在最后10min胎心正常,死后取出的胎儿仍可存活且无后遗症。 是否应同时切除子宫,应视具体情况而定。手术本身可加重休克,但切除子宫后可减少胎盘剥离面出血,并阻断羊水内容物进入母血。 宫缩剂的使用虽有不同意见,但一般认为,除在催产素点滴时发生的羊水栓塞应及时停用外,其他情况无使用宫缩剂的禁忌。 (七)及时应用抗生素 预防感染。 总之,羊水栓塞发病急剧,病情凶险,故临床处理强调果断、迅速,最好由有经验的医生统一指挥,争取时间挽救生命。 (边旭明) 参考文献[1] 王淑贞等主编:实用妇产科学,北京,人民卫生出版社,1987;215~237,439~441 [2] 邵孝鉷 等主编:急诊临床,北京,人民卫生出版社,1985;475~478 [3]Schwartz GR,et al: Principles and practice of Emergency Medicine vol. 1Philodelphia Saunders Co.1986;532 [4]Chesley LC: Hypertension in pregnancy. Current problems in Obs and Gen 1981;4:1 [5]Benson RC:Current Obstetrics and Gynecology Diagnosis737 [6]Tollefson JE:Obstetric and Gynecologic Emergencies in the Emergency department.Current Problems in Obs and Gyn 1983-1984;7:41 [7]Hudleston J F:Management of acute fetal distress in the intrapartum period.ClinObstet 27:84 [8]Huddleston J F:Intrapartum fetal distress.in Diagnosis and Management ofObstetric Emer-gencies. Edited by H E Fadel,Menlo Park Publishingcompany,Inc,1982 [9]Quirk J G.Miller F C:F H R tracing characteristics that jeopardize thediagnosis of fetal well-being.Clinic Obstet 29:12 [10]Prichard J A,Macdonald P C; Technics to evaluate fetal health.in WilliamsObstetrics,16th edition,edited by Prichard J A Macdonald P C.New YorkAppleton-Century-Crofts,1980 [11]Allen Killam:Ammiotic Fluid Embolism,Clin Obstet Gynecol v.28 No.1.March 1985 [12]Steven L,Clark:Amniotic Fluid Embolism Clin in Perinatology v.13,No.4.1986 第87章 偶发性妇产科紧急情况第一节 阴道异物阴道异物一般发生在幼女或儿童,常见者为小球、弹子、发卡、铅笔杆、糖球、糖纸和钮扣等,很少有边缘尖锐的异物。发生在成年人者少见,有时为子宫托未能及时更换而嵌顿、放入阴道内器械的帽头脱漏等。 除非医生有警惕,幼儿异物常易被忽略。遇不明原因阴道流浓或分泌物增多时,应作肛门检查,可能触及异物而获诊断。有时因尿频就诊,可误认为是泌尿系感染。成人则可通过询问病史提供诊断线索,进一步作阴道检查而确诊。 成人阴道内异物可窥视下用钳子夹出。小儿如有阴道异物,用小指插入直肠,扪及异物后,用手指往外推出,最后固定不动,用小镊子把它取出。如是锐边的异物,例如玻璃,不要勉强推出,可在麻醉下细心夹出。如疑因锐边物引起邻近脏器损伤时,应住院治疗。入院后注意有无膀胱或直肠损伤,如有腹膜刺激征应剖腹探查。 第二节 子宫穿孔子宫穿孔是进行宫腔操作时各种器械或宫腔内的异物所致的意外而严重的并发症,幸而少见。根据子宫穿孔的情况可分为两类:自发穿孔和被动穿孔。其中以被动穿孔较为多见。 一、分类 (一)自发穿孔 除外由于癌瘤浸润子宫肌层引起穿孔外,是指带锐端的宫内节育器受子宫收缩逐渐嵌入至子宫峡部、角部或宫颈所致穿孔。如7型、T型宫内节育器。 (二)被动穿孔 系进行子宫操作时,如人工流产、放环、取环、诊断性刮宫或宫腔镜检查时,由于手术器械如探针、扩张器、吸宫、刮匙、卵圆钳或宫腔镜头等操作不当所造成的穿孔,多发生在峡部和宫角处。 二、原因 (一)子宫大小、位置不清 手术时未查清子宫位置及大小,操作时器械进入宫腔的方向和深度与子宫屈曲度不一致,或进入宫腔遇有阻力仍勉强前进造成穿孔。一般后位子宫易造成前壁穿破,前屈子宫易穿破子宫后壁。孕周较大、宫体较软时操作也易引起穿孔。 (二)术者操作不当手术者操作不熟练或较粗暴造成子宫颈或子宫损伤,如子宫探针或宫颈扩张器穿透子宫。 (三)子宫本身的原因 如哺乳期子宫壁软而薄;刮宫取子术后子宫壁上有疤痕;子宫畸形、或多次人工流产史者,子宫肌层有缺损时操作需格外小心轻柔,不然稍用力过度即可引起穿孔。 (四)宫内节育器的形状和质量 带有锐端的宫内节育器可引起自发穿孔,或未发觉断裂的金属单环端造成嵌顿和穿孔。特别当节育器已下移至子宫下端时,更易引起子宫峡部的部分性穿孔。 三、临床症状 随穿孔的大小、部位、性质和有否引起内出血、感染或损伤脏器而异,如诊断或处理不及时,严重者可危及生命。 (一)穿孔小 如探针穿孔或节育器造成自发穿孔时,未伤及血管和脏器,患者可完全无症状或仅有轻度下腹痛。 (二)穿孔大或伤及血管时 患者突然感到患侧下腹剧烈疼痛,并出现内出血症状,如腹壁紧张,有压痛、反跳痛和移动性浊音等,严重者可出现休克。如穿孔在侧壁伤及子宫血管时,可能有严重的出血或形成阔韧带内血肿。 (三)损伤脏器时 临床症状和后果较严重。多发生在中期流产钳刮术时,当不自觉的吸管或卵圆钳造成穿孔后继续吸引或钳挟,可伤及大网膜、血管、肠壁或输尿管,或将脏器吸挟入宫腔内造成脏器损伤和嵌顿的急腹症。 四、诊断 手术过程中,突然感觉器械进入宫腔有“无底”的感觉,并发现器械进入宫? ■[此处缺少一些内容]■ 宫颈口较紧或宫颈发育不良者,应顺序扩张宫颈,或术前先用药物、昆布或导尿管等扩张宫颈,必要时应给予麻醉药。扩宫遇有阻力时,不要勉强进入,应寻找原因,如过度前倾、前屈或后倾、后屈的子宫,切忌用吸管强行进入宫腔,以免损伤宫颈或造成穿孔。对子宫畸形者,术前应明确诊断,操作时更应谨慎细心,以免穿孔。 避免使用过高的负压吸引,一般控制负压53.3kPa(400mmHg)以下,因负压过大时,吸管孔紧吸住宫壁,操作时不能随意移动吸管,手感也不灵敏,用力移动吸管时,易损伤子宫肌层或引起穿孔。每次将器械进入宫腔时,都应顺着宫腔方向,掌握好宫腔深度。宫腔内容物基本清除后,应减低负压,通过颈管时最好解除负压,以免损伤宫颈。 六、治疗 一旦发现穿孔立即停止手术,根据穿孔的性质和临床表现,有无感染,内容物是否已清除和孕妇对今后生育的要求,进行适当和必要的处理。 穿孔小,临床症状轻者,如已完成人工流产术,可采取保守治疗,卧床休息,给予宫缩剂和抗生素,严密观察血压、脉搏、体温、出血和腹痛情况。如尚未进行吸宫操作,或清宫术未结束,出血不多,可严密观察1周,待病情稳定后再行吸宫术,由操作熟练者,在注射宫缩剂后小心谨慎地清理宫腔,术中避开穿乳孔部位,术后再密切观察病情。如阴道出血较多不能等待者,在有条件的医疗单位,可在腹腔镜监视下进行清宫术,并了解穿孔的危险程度。不然需进行诊断性剖腹术,并在直视下作清宫术或行子宫切开刮宫术,详细检查腹腔内脏器有无损伤,并对症处理。 穿孔较大且为吸管或卵圆钳穿孔时,原则上应剖腹探查。如临床症状轻,估计未伤及血管和脏器,且无子女者,也可按以上处理原则,必须严格观察临床表现,以免延误诊断和处理。 任何在观察期间出现出血、腹痛或感染等急腹症时,应立即行诊断性剖腹探查术,根据病症、感染和今后生育要求进行适当处理,术后积极控制感染。 穿孔时伴发有急腹症和内出血症状或怀疑有脏器损伤者,应立即行剖腹探查术。如宫腔内容物尚未清除干净,则在直视下行刮宫术,并修补穿孔处。如有较大的孩子可考虑同时行输卵管结扎术。术中必须详细检查大网膜、所有肠管和盆腔器管,包括膀胱和输尿管,特别是有淤血的部位,更应仔细检查,以免遗漏损伤的脏器,造成严重的后患。检查后根据脏器损伤的程度,对症处理,包括缝合穿孔部位,偶尔还需要切除子宫;修复损伤的肠壁、膀胱或输尿管等。 由于取宫内节育器时造成的穿孔,原则上应立即停止手术,根据临床表现,按以上原则处理。如节育器已放入宫腔内,对有尾丝的节育品,以取出后再观察为好。如节育器已随穿孔进入腹腔,如临床症状很轻,待控制感染,病情稳定3~4天,可在腹腔镜下取环,同时探查穿孔和内脏情况,同时可考虑绝育术。如有急腹症可疑时,应立即行剖腹探查,同时取环和进行必要的对症处理。 宫内节育器自发穿孔者,一旦诊断明确,原则上应该取环。取环方式根据节育器的类型、穿孔的部位和性质而定。 第三节 子宫破裂子宫破裂按发生时间可分为产前及产间破裂,按其程度可分为完全性及不全性破裂,还可根据破裂的原因分为自发性及创伤性子宫破裂。其发生率在不同国家、地区可有不同,从1/91~1/25000有不同的报道。 一、病因 (一)创伤性 产科使用催产素不当;中、高位产钳,臂牵引助产;宫腔内操作,如内倒转、穿颅术、产钳旋转胎头;肩难产助产;宫底加压分娩,忽略性头盆不称,均可创伤子宫引起破裂。有时放置宫内压导管、刮宫、器械引产、手取胎盘等操作亦可发生子宫破裂。此外,意外事故也可致子宫破裂发生。 (二)自发性既往子宫手术史,如前次剖宫史、肌瘤剔除史、刮宫史、手取胎盘史等。子宫先天畸形、宫角部妊娠、葡萄胎、绒毛膜上皮癌、植入性胎盘浸蚀子宫,均有发生自发性子宫破裂的可能。巨大、多胎、羊水过多、多产妇亦有发生子宫破裂的报道。 二、病理 产科操作损伤常从阴道撕达宫颈上延至宫体,破裂部位多见于子宫侧方,尤其左侧多见,与子宫右旋,左卵巢静脉引流至左肾静脉,左阔韧带充血有关。梗阻性分娩为时过长,使子宫下段过度拉长、变薄,形成上、下段间的病理收缩环,也是子宫破裂易发生部位。子宫疤痕愈合是纤维母细胞增生,结缔组织的生长过程,与手术缝合的技术及感染的存在有关,疤痕愈合不良(或有血肿形成或组织坏死),子宫破裂常发生在原疤痕部位。中期引产、死胎引产常在子宫后壁宫骶韧带上方横裂。此外,刮宫、植入性胎盘等常发生于子宫薄弱的部位。破口在子宫浆膜层外为完全性子宫破裂,尚在浆膜层内为不完全性子宫破裂。 三、症状与体征 急腹痛常伴有低血容量性休克是子宫破裂的症状。腹痛可为局限性,亦可为弥温性,可为间断亦可为持续性,取决于内出血量的多少,破裂发生的时间、部位及范围,胎儿及胎盘是否已从子宫进到了腹腔,子宫肌肉的缩复的程度等。疤痕子宫破裂可以很安静,甚至没有任何症状,直至再次剖宫产时才发现,有时伴有腹部隐痛及阴道出血,可发生在产前或产时。创伤性或梗阻分娩的子宫破裂常为锐性撕裂痛。临产时破裂前最痛,可向肩部,心脏周围、下肢等部位放射,宫缩间期子宫也不放松,尽管宫缩很强产程也不进展,疼痛的同时产妇常有烦躁不安、虚弱、苍白、出汗,恶心呕吐、阴道外出血,甚至血尿等症状。在子宫破裂前,产妇感到胎动十分活跃,一旦子宫已完全破裂胎动常常停止,子宫收缩也消失,产妇反而一过性疼痛减轻,但接着是大量内出血的腹膜刺激及出血性休克的症状。 检查产妇时可发现腹部有压痛,尤其是耻骨联合上区,子宫下极形状可不规则,上、下段之间有病理收缩环。随着病程的进展,全腹都可有压痛、反跳痛、肌紧张、肠鸣音消失等腹膜刺激症状。子宫破裂后,胎先露从骨盆入口处消失,游离在上,胎儿部分很易触着,胎心音消失。阴道检查若有阴道、宫颈撕裂,从撕裂的创口向上可触及子宫的破裂处。 产妇有贫血及休克的体征,血压进行性下降、脉快,下段子宫破裂累及膀胱时,尿中可有血或胎粪。 四、辅助诊断 实验室检查Hb进行性下降。B超声检查看不到有完整的羊膜腔,胎儿与宫壁的关系不正常,腹腔内常有游离液体。X线检查可看到胎儿位置异常高,在宫壁之处、腹腔有游离液。就入1%美蓝入膀胱,可发现膀胱损伤。 五、鉴别诊断 (一)胎盘早期剥离 注意病史,早剥时压痛较为乙限,B超常有胎盘后血肿。 (二)急性心肌梗死 子宫破裂有右心前区、左肩放射时,需与其鉴别。可通过EKG及病史,体征来鉴定。 (三)外科急腹症 如肠梗阻、阑尾脓肿等。 (四)阔韧带血肿 有自大腿放射的疼痛,需注意病史及腹部体征。 (五)意外事故发生车祸时,若有腹腔内出血,循环衰竭需手术探查,除外子宫破裂的可能。 六、处理 (一)纠正低血容量休克 准确地估计病人情况:查血型、配血、输血输液,尽快补充血容量。 1.心血管系统 动脉压、脉搏监测十分重要,一般失血少于20%全血容,病人可代偿好。行中心静脉压测定,一方面可了解失血的情况,另一方面可指导补液量的给予。 2.泌尿系统 应放置导尿管,测量每小时尿量。 3.代谢情况 有无酸中毒发生,作血气分析,注意酸碱状况。 4.注意窒息 放胃管抽空胃内容。 (二)手术治疗病人情况尚可耐受手术,需开放两个静脉输液系统,迅速补充全血、液体、电解质等,不能使用宫缩剂及宫腔内填塞。麻醉前不用药,局麻相对安全。进入腹腔,迅速探查止血,取出胎盘及胎儿。在止血前可压迫腹主动脉,以减少失血量。不能控制止血时可结扎腹下动脉。注意控查膀胱有无损伤。阔韧带血肿需清除血肿,结扎子宫动脉,注意输尿管及膀胱的损伤。 手术方式的选择要根据病人的情况,医生的经验水平,医院的设备情况,血库的有无及子宫破裂的情况决定。以下情况若条件允许需考虑全子宫切除:撕裂累及膀胱;多处子宫破裂;古典式切口破裂范围广;宫颈及阴道受累。而下段疤痕破裂,或破裂伤口整齐并无感染存在时,为保留今后生育功能,可考虑子宫修补术。介于两者之间的情况,可行部分子宫切除术。不论哪一种术式,很重要的是一定要注意阴道、宫颈的出血,否则解决了腹部的问题,而病人却可能死于阴道出血。 术后均需给广谱抗生素预防或控制感染。 七、并发症 感染可形成盆腔脓肿、膈下脓肿、伤口感染、肺部感染、肺不张、泌尿系感染、泌尿生殖道瘘。罕见子宫破裂出血后发生低纤维蛋白原血症。 八、预后 近年来由于对子宫破裂及时诊断,有效的治疗使产妇的病死率由过去的50%降至目前的5%。疤痕子宫破裂,产妇死亡率低,但膀胱损伤较多见。下段子宫疤痕多临产时破裂,而在剔除肌瘤疤痕可产前破裂(约占40%在36周前破裂)。自发生、创伤性子宫破裂,尤其后者出血多,创伤性子宫破裂需探查阴道、宫颈、子宫,常形成阔韧带血肿,产妇病死率高。 围生儿病死率:疤痕子宫约为15%,自发性破裂约为39%,创伤性破裂为43%。下段子宫破裂围生儿病死率低。即使胎儿分娩时存活,亦常死于早产、窒息、神经系统损伤等。 (乌毓明) 参考文献[1]Prichard JA,Macdonald PC:Injuries to the birth canal. In Williams Obstetrics 16th edition.Prichard J A ed Macdonald PC New York,Appleton-Century-Crofts,1980;p 859~891 [2]Herbert WNP,Cefala RC:Management of postpartum Hemorrheage ClinicObsGyn.1984;27:139 第十四篇 面颌部急诊第88章 口腔颌面部损伤第一节 概论一、口腔颌面部损伤的特点 (一)易愈合 口腔颌面部的血运丰富,组织的再生力和抗感染力均较强,创口容易愈合。因而初期清创缝合的时间限制比其他部位损伤宽,只要没有明显的化脓感染,经过清创,伤后24~48h或更长时间的伤口,仍可做初期缝合。 (二)出血多 口腔颌面部血运丰富,损伤后一般出血较多,易形成血肿,组织水肿出现得快而明显。血肿、水肿、血凝块和分泌物等可堵塞呼吸道,影响呼吸甚至引起窒息。 (三)腔、窦的影响 颌面部有口腔、鼻腔和副鼻窦,腔窦内常有病原菌存在,当创口与腔或窦相通时,容易引起感染。故在清创处理时,应尽早关闭与腔或窦相通的创口,以减少感染机会。 (四)可伴齿、骨损伤口腔内有牙齿存在,口腔的功能是咀嚼食物和发音。当受到创伤时,可发生牙齿折断、牙槽骨骨折、颌骨骨折和软组织损伤。在清创时应注意有无破碎异物进入周围软组织,一定要清理干净,否则易引起感染。在治疗骨折时要以恢复正常咬合关系为主要标准。确保其咀嚼和发音功能的恢复。 (五)影响外貌 颌面部是人体的暴露部分,面容的美观十分重要,扩创时如处理不当,对合不齐,将给病人带来巨大的精神创伤和痛苦。故在清创缝合时,要认真负责,缝合皮肤时要用小针细线。 (六)可伤及涎腺及神经面颌部腮腺和面神经,腮腺受伤时可并发涎瘘;面神经受损伤,则可出现面瘫,依据其损伤的部位不同,出现不同的表征。 (七)合并颅脑损伤 口腔颌面部损伤,可同时并有颅脑损伤,在抢救时一定要提高警惕,以免延误治疗而产生严重后果。 (八)影响进食 口腔颌面部损伤都有进食障碍,因而选用适当的食物和进食方法,维持伤员的营养,对伤口的愈合和身体的康复非常重要,不可忽视。 二、口腔颌面部损伤的急救 (一)窒息 可分为阻塞性和吸入性两种。阻塞性窒息系指异物(血凝块、碎骨片等)、舌后坠、口底组织水肿或血肿等堵塞呼吸道所致;吸入性窒息系指将血液、异物、呕吐物等吸入气管或支气管引起的窒息。 1.临床表现初期病人有烦躁不安、出汗、鼻翼扇动、吸气长于呼气或喉鸣音, 严重时出现发绀,吸气是出现三凹现象(即锁骨上窝、剑突下及上腹部内陷),呼气浅而速,继而出现脉速、脉弱、血压下降、瞳孔散大甚至死亡。 2.急救 关键在于早期发现及时处理,要把急救工作做在窒息发生之前。查出发生窒息的原因,针对原因进行抢救。 (1)阻塞性窒息的急救:用手指或吸引器清除堵塞的异物、血凝块或分泌物,同时改变患者的体位,采用头侧位或俯卧位,以解除窒息。对有舌后坠的患者,可用舌钳夹住舌体或用粗圆针粗线穿过舌中部将舌拉出口外,使呼吸道通畅。对咽部或口底肿胀引起呼吸道梗阻者,可经鼻孔放入鼻咽管以解除窒息,若仍不能解除,可用粗针头行环甲膜穿刺,同时行紧急气管切开术进行抢救。 (2)吸入性窒息的急救:应立即行气管切开术,迅速吸出气管或支气管内的异物或分泌物,以解除窒息。 (二)出血口腔颌面部血供丰富,损伤后一般出血或渗血较多,知名血管损伤可危及生命。急救时要针对出血的原因、部位和性质采用相应的方法。 1.压迫止血 该方法简便易行,见效快。 (1)指压法:适用于知名动脉远心端的出血。如在耳轮脚前压迫颞浅动脉,嚼肌前缘下颌缘处压迫面动脉,胸锁乳突肌前缘第6颈椎水平压迫颈总动脉,均可获得暂时的、明显的止血效果,然后再采用其他进一步止血措施。 (2)包扎法:适用于毛细血管、小动脉、小静脉的出血。先将软组织复位,在创面上覆盖纱布,用绷带加压包扎。用力要适当,不要影响呼吸道通畅。 (3)填塞法:适用于开放性的洞穿性损伤。将纱布填塞到创口内,再用绷带加压包扎。颈部和口底的创伤填塞时要注意保持呼吸道通畅,避免压迫气管,以免窒息。 2.结扎止血在条件允许的情况下,用止血钳夹住血管断端进行结扎和缝扎。对某些不易找到血管断端的深在伤口,经各种方法处理均不能止血时,应考虑行同侧颈外动脉结扎,以达到控制出血的目的。 3.药物止血 全身可使用止血药物,如止血敏、安络血、维生素K、对羧基苄胺等,协助加速血液的凝固。局部可用止血粉,将其散在创面上用干纱布加压包扎,可起到较好的止血效果。 (三)休克 是多种原因引起的一种急性循环不全综合征。引起休克的原因虽各有不同,但其病理生理变化一般是相同的。其主要临床表现有血压下降(收缩压降至10.67kPa以下,脉压低于2.67kPa)、心率加快、脉搏细弱、全身无力、皮肤湿冷、面色苍白或紫绀、静脉萎陷、尿量减少、烦躁不安、反应迟钝、神志模糊、昏迷甚至死亡。 口腔颌面外伤所导致的休克主要是创伤性休克或出血性休克。创伤性休克的处理原则是安静、镇痛、止血和补液,以及使用药物协助恢复和维持血压。对失血性休克则应紧急加压输血,补充其血容量,以恢复血压并加以维持。 (四)伴发颅脑损伤口腔颌面部创伤经常伴有颅脑的损伤,如脑震荡、脑挫伤、颅内血肿、脑脊液漏等。可疑伴发颅脑损伤应及时请神经外科会诊给予排除;已确诊伴有颅脑损伤,则颌面部损伤要退居次要地位,除局部止血保持呼吸道通畅外,首先由脑外科处理颅脑损伤,待病情稳定后再处理颌面部损伤,以免危及病人生命。 第二节 口腔颌面部软组织损伤口腔颌面部软组织损伤和机体其他部位损伤一样,从损伤的类型可分为擦伤、挫伤、刺伤、撕裂伤和撕脱伤等;从损伤部位可分前额、眉弓、眼睑、耳、鼻、颊、唇(上、下)、颏舌、腭、牙龈和口底等。 颜面部软组织的特点是皮肤薄而嫩,富有弹性,皮下组织疏松含有表情肌,因此外伤后出血多,肿胀明显,裂口较大。此外,还应注意到面部解剖的特殊结构,如涎腺及其导管,面神经和三叉神经等。 颌面部软组织损伤后的处理原则和一般外科相同,但也有其特殊性。 一、颌面部软组织损伤清创缝合术 一般认为,细菌进入创口6~12h以内,系处于静止或适应环境时期,尚未大量繁殖,多停留在损伤组织的表面,通过机械性的冲洗和清创易被清除,可按无菌创口处理原则作严密缝合。但由于颌面部血运丰富,抗感染力和创口愈合力强,若无明显感染,伤后24~48h,甚至数日后仍可行清创缝合。对估计可能发生感染,清创后缝合间隔距离稍为加宽,亦可放置引流条,方能获得良好的愈合效果。对伤口已发生感染,不应做初期缝合。 (一)麻醉 一般可在局麻下进行,对儿童或不合作者应行全麻。要保持呼吸道通畅,防止误吸。 (二)清创 1.准备 剃去伤口周围皮肤上的毛发,清除皮肤上的油垢(可用汽油或乙醚),用肥皂水和生理盐水洗净创口周围的皮肤。 2.清洗伤口 彻底清洗创口,可在局麻下进行。用消毒的肥皂水和生理盐水,或1.5%~3%双氧水和生理盐水冲洗伤口,清除异物和血凝块。 3.清理创口创口冲洗干净后,消毒周围皮肤,铺消毒巾,进行清创处理。原则上尽量保存组织,只清除坏死的组织,不要轻易地牺牲过多的组织,以免引起组织缺损畸形。 4.缝合 缝合前先用温盐水冲洗伤口,进行彻底止血。先关闭与口腔或鼻腔相通的伤口,用软组织覆盖暴露的骨面,再依次按层缝合。皮肤缝合用小针细线(3-0~5-0),创缘要对齐缝平。唇缘、口角、鼻翼、鼻孔、眼睑和眉弓一定要准确对位,以免术后遗留明显疤痕,造成畸形和功能障碍。 损伤组织如有缺损、移位或感染,清创后不能作严密缝合,应使组织尽可能先恢复正常位置,等后期再作处理。 二.口腔穿通伤缝合术 颜面组织损伤与口腔相通,重要的是面颊部的穿通,因为面颊部范围大,往往组织缺损多。为了避免口内分泌物和饮食对伤口的污染,减少感染机会,应尽早关闭穿通的伤口。根据组织损伤和缺损的具体情况,决定其缝合方法。 (一)无组织缺损 清创后先缝合口腔粘膜层,用大量盐水进行彻底的冲洗,再依次缝合肌层和皮肤层。 (二)口腔粘膜无缺损或缺损较少,而皮肤组织缺损较多 要严密缝合粘膜层,必要时进行粘膜下潜行分离以关闭口腔穿通口。面颊部皮肤软组织缺损区可用局部皮瓣转移进行修补;若缺损较大,不能用局部皮瓣转移进行修补缺损,可用不锈钢丝作减张定向拉拢缝合或游离植皮消灭创面,待后期再作整复。 (三)面颊全层组织缺损较多 不可勉强将组织拉拢缝合,否则创口愈合后将造成开口困难或面部畸形。此时应将创缘的皮肤与口腔粘膜相对缝合(图88-1)。消灭创缘的创面,遗留的洞穿性缺损后期再作整复手术。 三、腭部创伤的处理: 腭部损伤多见于儿童,常因尖锐玩具等物品放在口腔里不慎摔倒所致。可发生在硬腭或软腭,表现为软组织的刺伤、撕裂伤或穿通伤。
图88-1 面颊全层组织较大面积缺损的处理 (一)硬腭损伤 ①无组织缺损经清创后在创口两侧做粘膜下潜行分离直接缝合。②组织缺损不多,可在硬腭两侧做松弛切口,贴骨面进行分离,然后直接缝合。双侧松弛切口可填塞碘仿纱条(图88-2a,b)。③组织缺损多,用双侧松弛切口不能达到缝合的目的,可用局部粘膜瓣转移修补创面(图88-2c,d)。
图88-2 硬腭组织缺损的处理 a两侧作松弛性切口;b两侧松弛切口作贴骨分离,损伤处直接缝合; c、d不能用松弛切口缝合者,可用粘膜瓣修补。 (二)软腭损伤 软腭损伤无论是部分或全层均可在清创后按层次直接缝合。 四、舌损伤的处理 舌是运动器官,其功能是搅拌食物和说话。舌的血运丰富,抗感染力和愈合力强,故清创时一般不作组织的切除,缝合时一定要保持舌的长度,以免术后影响其功能。为了保持舌的长度,舌损伤一般采用纵行缝合,千万不要将舌尖向后转折缝合,否则舌长度缩短,将影响功能(图88-3)。别外在缝合时还一定要保持舌游离部分的长度,舌尖能抬起,恢复其发音的准确性。缝合方式以褥式加间断为宜,可以达到对合伤口和止血的目的。
图88-3 舌损伤的处理 a.舌损伤应纵形缝合,以保证其功能;b.横形缝合舌缩短,舌歪向一侧。 第三节 口腔颌面部硬组织损伤口腔颌面部硬组织损伤包括牙齿、牙槽骨、下颌骨、上颌骨、颧骨、颧弓和鼻骨等。牙齿、牙槽骨、下颌骨和上颌骨的损伤常出现牙齿折断、脱落或骨折片移位,牙齿的咬合关系错乱,破坏了患者的咀嚼功能。因此,在处理口腔颌面部硬组织损伤,进行颌骨骨折复位固定时,必须强调恢复患者牙齿的咬合关系,方能恢复颌骨的正常解剖关系和咀嚼功能。 由于口腔颌面部血运丰富,骨折愈合快,因此对上、下颌骨骨折应行早期复位固定,否则当其形成纤维性错位愈合,则其错位就难以纠正。一般认为颌面部骨折复位时间应争取在伤后10天以内进行。此外,颌面部骨折常伴有不同程度的颅脑损伤,在颅脑损伤未脱离危险以前,只能作简单的复位处理。待脑损伤基本控制后方可作进一步的复位固定。否则将影响治疗效果并危及患者的生命。 一、牙齿损伤(一)牙齿脱位 多因暴力撞击所致。根据受力的方向和大小,可出现不同情况。牙齿可向内、向外、向上或向下移位,甚至完全脱出牙槽窝,还常伴有齿槽骨的骨折。治疗的原则是尽量保存牙齿。可在局麻下将移位的牙齿复位并行固定。如果牙齿脱落,但时间不长,局部齿槽骨情况好,没有明显的吸收,则经清创后将脱落的牙齿清洗干净再植入牙槽窝内并固定。固定方法可采用不锈钢丝、牙线或缝合线做结扎固定,简单易行。 (二)牙齿折断 可分冠折、根折和冠根联合折三种。牙冠折断易被发现。牙根折断表现为牙齿松动、疼痛和触痛,X片显示有折断线。根据牙折的不同情况采用不同的治疗方法。牙冠折断而牙髓未暴露者,可用牙齿脱敏疗法加以保存。牙髓外露,可在局麻下拔髓作根管治疗。牙根折断或牙根与牙冠联合折断,则应将牙齿拔除。 二、牙槽骨骨折多见于前牙部分,或以单独发生,亦可伴有颌骨骨折或其他部位骨折。临床上牙槽骨骨折常伴有口唇和牙龈组织的损伤,骨折片移位、活动,摇动一个牙齿时其他邻牙亦随之活动,可有咬合错乱、牙齿折断或脱落。治疗为在局麻下将牙槽骨复位,用金属丝牙弓作结扎固定。 三、上颌骨骨折上颌骨为面中部最大的骨胳,左右对称,骨板较薄,骨质多疏松,血供丰富。其间有上颌窦,为副鼻窦中最大者。上颌骨周围与颧骨、额骨、鼻骨、泪骨、筛骨、蝶骨和腭骨衔接,形成一拱形支柱结构,轻微的外力不易造成骨折;过大的外力不但其本身产生骨折,同时可破坏邻近骨胳,发生颅底骨折和颅脑外伤,引起严重的后果。 上颌骨骨折可以是单侧的、双侧的、部分的或全上颌骨的骨折。骨折易发生在相邻的骨缝线上,临床检查或阅读X片时,要注意这些区域的改变,以免误诊或漏诊。 上颌骨骨折常与鼻腔、口腔和副鼻窦相通,虽然上颌骨的血运丰富,抗感染力强,仍应重视抗感染问题。 (一)临床表现 上颌骨骨折具有肿胀、疼痛、称位、出血、感觉异常和功能障碍等骨折的共性。但由于上颌骨的解剖结构和生理功能的特点,骨折时又有其特殊性 1.上颌骨骨折的类型1901年LeFort按照上颌骨骨折的好发部位,将上颌骨骨折分为三型。 LeFortⅠ型即低位骨折。骨折线从梨状孔下部水平向后伸延,经牙槽突底部上颌结节上方,至于蝶骨的翼突(图88-4)。使上口盖骨(牙槽骨、硬腭)与颌骨分离,借助口腔、鼻腔和上凳窦粘膜使骨折片相连,摇动上颌上个牙齿时,整个骨折片活动。伴有口腔、鼻腔出血,口盖骨向下移位,牙齿损伤等。
图88-4 上颌骨骨折Ⅰ型
图88-5 上颌骨折骨Ⅱ型 LeFortⅡ型即中位骨折。骨折线横过鼻梁向两侧沿眶内下到眶底,再通过颧骨下方或颧上颌缝向后达蝶骨翼突(图88-5)。有时可波及筛窦达颅前凹。检查可见鼻及眶下缘变形,鼻和结膜下出血,脑脊液外流等。 LeFortⅢ型即高位骨折。骨折线经过鼻梁,向后经眶部、颧骨上方向后达蝶骨的翼突,出现完全的颅面分离(图88-6),侧面观如图88-7。该型为三类中最严重者,常伴有颅脑损伤、颅底骨折。临床上出现面中部凹陷、结膜下出血、眼球下移、耳、鼻出血,脑脊淮外流等。
图88-6 上颌骨骨折Ⅲ
图88-7 上颌骨骨折LeFort三型的侧面观 由于暴力的大小和方向不同,临床上所见的上颌骨骨折并非按典型的LeFort的分型出现,往往是一种非典型性骨折。有时上颌骨骨折线通过中线,使上颌骨左右分开,骨折片向两侧移位。LeFort的分类法对提示损伤的严重性和指导治疗等方面有一定价值。 2.骨折片移位和咬 3.眼球运动障碍 上颌骨骨折累及眶板时,眼球位置常发生变化,常见者为眼球下降而出现复视。眼肌或眼的运动神经受损,则眼球运动不协调而出现视觉障碍。眼神经受损时,可出现失明。此外,临床上常出现眼睑水肿,结膜下出血,眼裂缩小等。 4.颅脑损伤 上颌骨与颅骨紧密相连,当受到暴力发生骨折时,常伴有脑震荡,严重时可发生颅底骨折,损伤颅底的重要结构,使病情加重。 (二)诊断对外伤的病人,首先要详细询问病史,了解受伤的全部过程,依据临床表现,体格检查和X片等辅助检查,做出正确诊断并不困难。X片检查首先要在病人全身情况允许的情况下才能拍摄。摄片以鼻颏位为主,必要时可加摄头颅侧位,病人全身情况危重不宜搬动时,暂且不可摄片。依据临床表现如面部肿胀,皮下瘀斑,咬合错乱,上颌骨异常活动,咬合无力,局部压痛,能扪到骨折线等亦可做出诊断。待全身情况好转再摄片检查,明确骨折线的走向,制订治疗方案。 (三)治疗 颌骨骨折的治疗原则是骨折片复位和固定,恢复其正常的咬合关系、咀嚼功能和面貌。 常用的复位方法有手法复位、牵引复位和切开复位;固定方法有单颌固定、结扎固定、颌间结扎固定、颅颌固定和骨间固定。临床上可依据不同的损伤和错位,选用不同的复位方法和固定方法。 现将最简单而常用的复位方法和固定方法进行介绍,复杂的治疗将由专科医生承担。 1.手法复位固定适用于单纯性颌骨骨折的早期,骨折片活动,用手法就能将移位的骨折片恢复到正常位置。可在局麻下进行。骨折片复位后可用颌金属丝夹板结扎固定,亦可用颌间结扎固定,即利用下颌牙弓固定上颌,同时还要采用颅颌绷带或颏兜协助固定。 2.牵引复位固定 适用于手法不能复位,骨折已超过1周以上并有初期纤维愈合。一般可分口内法和口外法两种。 (1)口内腭侧牵引复位固定:适用于上颌骨纵行骨折,骨折片向两侧移位造成腭部裂开者。在骨折线两侧牙齿上分段栓结铝丝夹板,在腭侧用橡皮圈向中间牵引,直至骨折片复位,恢复正常咬合关系,再维持3周,即可去牵引(图88-8)。 (2)颌间牵引复位固定:适用于单侧的上颌骨骨折,骨折片发生移位。或LeFert型辅助牵引,在上、下颌牙列上安装带钩的牙弓夹板,用橡皮圈作颌间牵引,将上颌移位的骨折片牵引至正常的咬合位置,再进行颌间结扎固定(图88-9))
图88-8 上颌骨纵形骨折口内腭侧牵引复位固定法
图88-9 上颌骨骨折颌间牵引复位固定
图88-10 上颌骨骨折口外牵引复位固定
图88-11 上颌骨骨折切开复位常用切口部位 (3)口外牵引固定:适用于上颌骨骨折用颌间牵引无效,或伴有其他面骨骨折,骨折片是后退嵌入式移位。在上颌牙列安置带挂钩唇弓夹板,在头部打石膏帽,从石膏帽前方伸出钢条支架,然后在牙弓夹板与钢条之间用橡皮条牵引,使向后移位的骨折片向前复位(图88-10)。复位后再作颌间结扎固定,即用下颌骨固定上颌骨。 3.切开复位固定 适用于骨折片不能用牙齿或牙弓作复位固定,或者骨折已错位愈合,采用口内、外牵引无效者。切开复位的切口视骨折的部位而定,一般均选择在隐敝区,如眶下缘、眶外侧缘和鼻唇沟等部位(图88-11),暴露骨折线断端,钻孔,用不锈钢丝结扎固定。 四、下颌骨骨折下颌骨是面部下1/3最大的骨胳,同时也是面部唯一能活动的骨胳。呈弓形,由下颌体、下颌角、下颌升支、喙状突和髁状突组成。骨皮质较厚,骨疏质较少,骨质结构比上颌骨坚实。但也有几处薄弱区域,如颏部正中联合、双侧颏孔区、双侧下颌角和双侧髁状突颈部,受到外力撞击时,均易发生骨折(图88-12)。此外,下颌骨是升颌肌群(即闭口肌群)和降颌肌群(即开口肌群)附着的地方,当下颌骨发生骨折时,由于肌肉相互间的平衡被破坏,骨折片常因咀嚼肌不同方向的牵引而产生不同方向的移位,致使开口、闭口活动受限,牙列变形,咬合错乱,咀嚼功能和语言功能出现障碍。
图88-12 下颌骨易发生骨折的薄弱区域 (一)临床表现 除具有一般骨折的临床表现外,下颌骨骨折还有其特殊的表现。 1.骨折片移位 依据外力的方向和大小,骨折可发生在单侧,亦可发生在双侧;可为闭合性骨折,亦可为开放性骨折。不同部位的骨折,产生不同情况的移位。 (1)下颌骨正中骨折:骨折线可是单发的,亦可是双发的或粉碎的。单发的正中骨折,其两侧肌肉牵引力相等,故常无明显移位。双发的骨折,由于颏舌骨肌的牵引,骨折片向后移位。粉碎性正中骨折或正中骨缺损,由于双侧下颌舌骨肌的牵引,两侧的骨折片向中线移位,使下颌牙弓缩窄,下颌后缩。 (2)颏孔区骨折:由于颏孔的存在,在解剖学上是个薄弱环节,受到外力时易发生骨折。临床上多见为单侧颏孔区垂直性骨折,下颌骨被分成两段,后段由于嚼肌、颞肌、翼内肌和下颌舌肌骨的牵引向上、向内移位,而前段由于颏舌骨肌和下颌舌骨肌的牵引向内下方移位,前牙可出现开 (3)下颌角区骨折:该区由于有第三磨牙(智齿)的存在。尤其是阻生时,使该区骨质更加薄弱,易发生骨折。若骨折线在下颌角,因两侧的骨折片都有嚼肌和翼内肌附着,骨折片可不发生移位;若骨折线在肌肉附着的前方,前面的骨折片由于降颌肌群的牵引向下、向后移位,后面的骨折片由于升颌肌群的牵引向上、向内移位。 (4)髁状突骨折:髁状突颈部是下颌骨最细弱的地方,一般多因暴力作用于颏部而产生间接的骨折。骨折可发生在单侧,亦可同时发生在双侧。由于翼外肌的作用,髁状突被拉向前内方移位。颞肌和嚼肌将下颌牵拉向上,单侧骨折则对侧出现开 2.咬合错乱 下颌骨骨折后,由于骨折片的移位,可出现各种不同情况的错 3.开口受限和吞咽困难 由于下颌骨的骨折,局部肿胀疼痛,骨折片移位,下颌关节损伤和肌肉运动失调等原因,致使患者出现开口受限,吞咽困难,有时还出现流涎。 (三)诊断 根据病史、临床表现和检查做出诊断并不困难。面颌部创口、肿胀、皮下瘀斑的部位一般都是骨折的部位。骨折处的压痛最为明显,若扪及骨折的活动度和摩擦音,就可确诊。在全身情况允许之下,X片检查万不可少。它不仅提示骨折的准确部位、方向、数目,骨折片移位的情况和牙齿与骨折线的关系,而且对治疗方案的制定起着非常重要的作用。 (四)治疗 颌骨骨折的治疗要有整体观念,在受伤的早期,应注意有无颅脑损伤和其他部位的损伤。有颅脑损伤的患者不可过早施行手术,以抢救生命为主。待全身情况稳定再进行颌面部创伤的处理。 在治疗下颌骨骨折时,必须注意恢复正确的咬合关系,才能恢复患者的咀嚼功能。 1.开放性下颌骨骨折的处理 (1)单纯性骨折或无骨缺损:首先按原则进行扩创,检查有无与口腔穿通。若与口腔穿通,则先关闭口腔,清洗后再做骨折的处理。显露骨折线,在两侧骨断端各钻两孔,用不锈钢丝做交叉式骨间固定,然后缝合软组织。若软组织缺损过多,不能做直接缝合,可根据缺损的具体情况,在局部设计滑行皮瓣覆盖骨面,以确保骨折的愈合。滑行皮瓣遗留的创面可用游离植友覆盖。 (2)粉碎性骨折或骨缺损:清创关闭口腔穿通伤后,由于骨缺损不能做骨间固定者,可使用特制的唇弓夹板,先行单颌结扎,保持其正常的颌弓(图88-13),再行颌间结扎,恢复其咬合关系,并利用上颌固定下颌。此外,在有条件的情况下,可在骨缺损区两断端间植入不锈钢夹板,两端各有两颗螺旋钉固定,恢复正常颌弓和咬合关系。两者均可在后期行植骨术修复骨缺损。
图88-13 下颌骨粉碎性骨折可用唇弓夹板固定
图88-14 颧骨及颧骨弓骨折 2.闭合性骨折的处理 (1)结扎固定可分单颌结扎和颌间结扎。①单颌结扎固定:适用于无明显移位的单纯性颌骨骨折。将牙弓夹板用细钢丝结扎在牙列的外侧面。患者仍可开口活动,对语言和进食影响不大。②颌间牵引固定:该法是颌骨骨折最常用的固定方法,适用于各个部位及各个类型的颌骨骨折。利用上、下颌牙齿作结扎或安置夹板,把移位的骨折片牵引固定在正常咬合关系的位置上,骨折愈合后能恢复正常的咀嚼功能。颌间固定一般4周左右即可拆除,逐步开口练习,同时密切观察骨折愈合情况。 (2)骨间固定:适用于新鲜骨折、陈旧性骨折、小儿的骨折和无牙的颌骨骨折。麻醉用全麻或局麻均可。手术进路根据骨折部位而定,以显露骨断端为目的。钻孔部位应在下颌体近下缘处,距骨折线约0.5~1.0cm,以免损伤牙根、牙胚或下齿槽神经。 下颌骨骨折可单独使用骨间固定,亦可同时采用牙弓夹板、颌间结扎或颏兜做辅助固定,以利于骨折的愈合。 五、颧骨、颧骨弓骨折颧骨和颧骨弓是颜面外侧最突起的部分,受到外力时易发生骨折,尤其是颧弓骨质细弱,更易发生骨折(图88-14)。颧骨骨折常伴颧骨弓骨折,而颧骨弓骨折则可单发。 (一)临床表现 主要是面部塌陷畸形、开口受限、复视等。 颧部受到直接外力的撞击,颧骨或颧弓发生骨折,骨折片向内移位。在伤后短时间内局部出现塌陷畸形。待局部软组织肿胀,其凹陷畸形即不明显,此时易被误诊或漏诊。数日后其肿胀消退,畸形可再次出现。开口受限,多见于颧骨弓的凹陷性骨折。凹陷的骨折片压迫颞肌或阻碍喙突的活动。单纯的颧骨骨折开口受限并不多见。复视和面部麻木,仅见于部分严重的颧骨骨折和眶下缘的骨折。由于眶外侧壁内陷,眼肌活动失去平衡、局部组织水肿或血肿,使眼球移位而出现复视。眶下缘骨折时,骨折片压迫眶下神经,面部可出现麻木。骨折复位后,其面部麻木可逐渐消失。 眶周皮下和结膜下出血性瘀斑,亦为颧骨骨折的临床表现之一。 (二)诊断 根据受伤史和临床特点,X片所见,做出明确诊断并不困难。面部可见双侧不对称,受伤侧颧部塌陷畸形,眼周皮肝作结膜下瘀斑;局部压痛,眶下缘可扪到骨不连续,有突出的骨棘,颧弓处凹陷,开口受限等。X片检查以鼻颏位为宜,患者上颌窦由于充满血液其密度可增高,同时可见到眶下缘,眶侧缘等处有骨折线,颧骨内陷;颧弓骨折在颅底位的X片上可呈“V”形向内凹陷的骨折。 (三)治疗 主要是手术复位。一般常用的是口内法,面部不留疤痕。但对口内复位困难或移位较大的颧骨骨折可用口外切开骨间固定。可在局麻下进行,在骨折线处注射2%奴佛卡因,切口处用1%奴佛卡因局部浸润。 1.内切开复位适用于颧骨弓的凹陷骨折和轻度移位的颧骨骨折。在上颌第二磨牙颊侧龈颊移行部作切口,切开粘膜,向后上作钝性分离,显露喙突前缘,用一平头骨膜分离器顺喙突外侧向上直达骨折的颧弓下方。左手放在口外骨折凹陷处,右手持骨膜分离器用力向外挑,将凹陷性骨折抬起复位。由于骨折线不整齐,复位后相互插的很紧,故一般不需要固定,但注意不要再受外力。 颧骨骨折亦可利用该法,只是将骨膜分离器按放在颧骨颞突的基部,用力向外抬,亦可使轻度移位的骨折复位。 严重的颧骨骨折,作口腔粘膜切开后,可发现上颌窦的外侧壁有粉碎性骨折,此时可将圆头骨膜分离器通过破碎的上颌窦外侧壁插入上颌窦内,用力向外将移位的颧骨复位,但经常要和口外骨间固定法相结合作用,才能达到满意的效果。
图88-15 颧骨骨折切开复位骨间固定 粉碎性的颧骨骨折,经上颌窦复位后,可用碘仿纱条填塞上颌窦,保持颧骨的位置。然后行下鼻道开窗,将填塞的碘仿纱条的一端穿入鼻腔,严密缝合口腔粘膜,两周后再通过鼻腔抽出填塞的碘仿纱条。 2.切开复位骨间固定 适用于口内复位法不易复位及移位较大的颧骨骨折。切口在眶下缘和眶侧缘,长1.0~1.5cm,切开皮肤直达骨折线处,用钻钻孔,不锈钢丝内固定(图88-15),结扎复位。 第四节 颞下颌关节脱位颞下颌关节脱位是下颌骨的髁状突滑出关节以外,不能自行复位。可以发生在单侧,亦可发生在双侧。临床上常见者为急性关节前脱位和复发性关节前脱位。 急性下颌关节前脱位一般因大开口,如打哈欠、唱歌、咬大块硬食物或恶心呕吐时,翼外肌持续性收缩,将髁状突拉过关节经节,同时升颌肌群发生反射性的挛缩,致使髁状突破阻挡在关节结节的前方,不能自行复位。另外当被动开口用力过大、过猛时,如使用开口器、气管镜、食管镜、胃镜以及全麻气管插管使用的直接喉镜等均可使关节脱位。急性关节脱位如果未得到及时正确的治疗,可并发关节盘损伤,关节囊及关节韧带组织松弛而导致复发性关节脱位。 一、临床表现 病人呈开口状态,不能闭口,流涎,进食及说话均困难,表现为极度痛苦。 检查可见下颌运动受限,前牙呈开 二、治疗 急性关节脱位要及时复位,复位后要限制下颌的运动。最常用的方法是口内手法复位。复位前可用手按摩双侧嚼肌,使肌肉松弛。一般不需要麻醉。 复位时患者坐在牙科椅上或坐在矮凳上,头依后墙,其下颌牙齿的咬合面要低于医生肘关节水平。医生站在患者的前方,双手拇指缠以纱布,以免咬伤。然后伸入患者口内,放在下颌磨牙咬合面上,其余四指托住下颌骨下缘(图88-16)。复位时双拇指用力压下颌骨向下,同时其余四指将下颌颏部往上托,使位于关节结节前方的髁状突移到关节结节水平以下时,再向后上方推送,将髁状突送入关节凹内(图88-17)。若为双侧关节脱位,可先复位一侧,然后再复位另一侧。
图88-16 颞下颌关节脱位复位时患者体位
图88-17 颞下颌关节脱位复位手法 当髁状突复位后,已恢复正常咬合关系,用弹力绷带或普通绷带包扎固定下颌2~3周限制下颌运动,以免再脱位。如果复位后未得到固定或固定时间太短,被撕裂的组织未得到完全恢复,可以继发复发生关节脱位及颞下颌关节紊知己综合征。 第89章 口腔颌面部急性感染第一节 颌面部急性感染口腔颌面部感染是最常见的口腔科急症。口腔颌面部有复杂的解剖特点,它有丰富的淋巴和血液循环,引流颌、面、颈等相应区域的淋巴液;它有复杂而互相联系的间隙,上达颅底,下至纵隔;颌面部的静脉缺少瓣膜,感染可与颅内海绵窦相通。这些解剖特点常使感染变得复杂化,如果治疗不当或延误治疗,颌面部急性感染造成严重并发症或导致死亡的病例并不罕见。 一、感染病菌 颌面部感染可以由一种细菌引起,或由多种细菌混合引起。根据不同的病原菌,可分为化脓性感染、腐败坏死性感染及特异性感染。 (一)化脓性感染 口腔中最常见的致病菌为葡萄球菌,主要为致病力强的金黄色葡萄球菌;其次为白色葡萄球菌、链球菌、肺炎球菌、大肠杆菌以及绿脓杆菌等。有时偶可见奋森螺旋体、梭状杆菌等杂菌。 (二)腐败坏死性感染 主要的病原菌以厌氧性细菌如产气荚膜杆菌、厌氧性链球菌、梭状芽胞杆菌、水肿梭状芽孢杆菌、产气芽孢、芽孢梭杆菌等。 (三)特异性感染 由某些特殊性病原菌引起的特定类型的感染,如结核、梅毒、破伤风及方线菌病等。 二、感染途径及扩散方式 (一)牙源性感染 是由有病变的牙体或牙周组织的细菌向颌骨及周围软组织蔓延引起的感染。如牙槽脓肿、智齿冠周炎及颌骨骨髓炎等均系牙源性感染所致。它们的扩散可引起颌面部间隙感染。由于龋齿及牙周病的发病率高,故牙源性感染在口腔颌面部占重要地位。从我们临床上观察,牙源性感染较其他途径引起的口腔颌面部感染为多见。 (二)腺源性感染 当细菌由淋巴管道引起淋巴结的炎症时,以及在全身衰弱、涎腺分泌减少、口腔不洁或涎石引起涎腺分泌障碍所致的涎腺炎症,如颌下腺、腮腺等炎症,腺被膜可因炎症而穿破向周围扩散引起腺源腺性蜂窝织炎及各种间隙感染。 (三)血运性 比较少见,身体其他部位化脓性病灶细菌栓子进入血流,如麻疹、伤寒、猩红热及其他急性传染性疾病感染后机体抵抗力减弱,细菌可循血流扩散。 (四)损伤性感染细菌由受伤的颜面皮肤、粘膜或开放性颌骨骨折引起。 三、感染的转归 (一)影响颌面部感染转归的因素 ①与细菌毒素的强弱和数量,以及菌种和生物学特点有关。②与机体的抵抗力有关,不同的年龄、健康状况和营养情况对细菌的感受不同。③与感染部位及解剖、生理状况有关。感染如发生在口角两侧至鼻根联线的所谓“危险三角”内,如处理不当,感染易扩散到颅内。眶下部的间隙感染。易并发海绵窦化脓性血栓性静脉炎。感染发生在口底,舌根部易引起呼吸道梗阻的严重并发症。④与感染扩散途径有关。一般来说血源性感染往往继发于败血症及脓毒血症,因此病情较为严重。⑤与治疗是否及时和得当有关。 (二)转归 根据临床表现、病理特点、临床上颌面感染可转归如下。 1.急性期起病急骤、进程快,局部反应强烈。病理变化以血液循环障碍、炎症渗出及坏死为主。在机体抵抗力强并得到及时而合理治疗的情况下,感染的渗出和坏死可吸收、机化,从而使感染局限及愈合。时间一般为1~2周。如果机体抵抗力弱,病原菌毒力强,治疗又不当,则可使感染扩散,迅速向周围组织蔓延。根据颌面解剖特点,可以发生一系列的严重并发症,甚至危及患者生命。 2.亚急性期及急、慢性期转化期 此期是由于急性期感染治疗不彻底;或因病菌毒力强,在短期内未能彻底消灭;或因机体抵抗力强,限制了感染的进展,但又未能全部消灭致病因素。此期为相持阶段,临床表现及病理介于急性和慢性之间。 3.慢性感染 急性症状逐渐消退,但致病因子未能全部控制。此期局部血管渗出反应轻微,但结缔组织增生性反应突出,变为慢性感染,慢性骨髓炎就是这种病理过程。 四、临床表现及并发症 (一)局部症状 在感染的急性期,局部血管扩张,血容量增多而使血流缓慢;局部的血循环障碍引起红、肿、热及严重疼痛。当血流速度减慢时,白细胞穿过血管壁侵入周围组织,此时合并血浆渗出,产生炎性水肿,压迫神经纤维,引起疼前。感染初期,炎症未局限,呈现为炎性浸润性肿胀,病变区与周围正常组织无明显界限。如病变局限化,脓肿形成,炎症现象占优势的为化脓性感染。坏死现象占优势的为急性坏死性蜂窝织炎,有腐败性感染时,则为腐败坏死性蜂窝织炎。 (二)全身症状 寒战、发热(38~40℃)、脉离及呼吸加快、全身不适、头痛、食欲不振、无力、白细胞增加并有核细胞左移。在腐败坏死性感染时,由于机体中毒,脉搏快而弱、低热、精神不振、神志淡漠、白细胞总数不高,但出现核细胞左移。在重症病例,可发生全身代谢紊乱,引起水与电解质平衡失调,血红蛋白下降,红细胞减少。病人有贫血,可出现肝、肾功能障碍,血压下降,感染性休克和昏迷。 (三)并发症 一般是很严重的,若有及时而正确地治疗预后是良好的。反之则往往导致严重后果,常见的并发症如下。 1.呼吸道梗阻 颌面感染下述情况可引起呼吸道梗阻:①口底和咽旁间隙感染波及咽喉部,形成喉头水肿;②口底蜂窝织炎引起舌体高度水肿,使舌后缩而阻塞呼吸道;③口底间隙感染侵入颈深间隙,引起组织水肿,压迫气管而引起呼吸道阻塞;④感染由颈部蔓延到纵隔而致;⑤合身中毒引起呼吸衰竭。 2.败血症及脓毒血症 参看第二篇。 3.海绵窦血栓性静脉炎 海绵窦和口腔颌面部解剖关系密切,又由于面部静脉缺少瓣膜,故感染可以逆流而上,通过内眦静脉或翼静脉丛流入海绵窦,形成血栓性静脉炎。临床表现为中毒及颅压增高的症状。如患者出现高烧、寒战、剧烈头疼、恶心呕吐、眼睑及结膜水肿、上睑瘫痪性下垂、眼球突出及运动障碍等症状应考虑为海绵窦血栓性静脉炎,应及时抢救治疗。 4.脑脓肿及脑膜炎 主要继发于颞或颞下间隙感染的并发症颞骨骨髓炎所致。因颞肌肥厚,表面又有致密的筋膜覆盖,若颞肌与颞骨之间积脓,难以自行破溃。而颞骨鳞部骨质是颅骨的薄弱处,其内外骨板间的板障很少,因此脓液容易压迫颞骨形成骨坏死,而感染可由此进入颅内。另外颞下间隙感染也可循颅底骨孔或骨缝侵入颅内。此外致病菌也可经血流直接扩散而形成脑转移性脓肿。如有下列情况应考虑为脑脓肿或脑膜炎:①出现进行性头痛、呕吐、嗜睡、颅内压增高;②颈强直、克氏征及巴彬斯基征阳性等;③出现局限性脑部定位病征,其表现随脓肿部位而不同。 5.纵隔炎及吸入性肺炎 口底、颈部及咽旁间隙等感染可向下沿颈部血管束或食管、气管扩散至纵隔,而引起纵隔炎;另一方面细菌也可能随血液侵入纵隔引起炎症。口底腐败性脓液可吸入呼吸道而造成吸入性肺炎。 五、治疗原则 (一)全身治疗 1.抗生素的应用 颌而感染葡萄球菌为多见,一般采用联合抗生素治疗,常首选青霉素。对耐青霉素的金黄色葡萄球菌,可首选新青霉素,联合选用卡那霉素或庆大霉素,或用红霉素、头孢菌素类。联合用卡那霉素或庆大霉素。对于大肠杆菌、绿脓杆菌颌面感染,请参阅第二篇。 2.中草药治疗 有五味消毒饮:银花31g、蒲公英31g、紫花地丁31g、野菊花12g、紫背天葵12g。复方黄连解毒汤:黄连9g、黄芩9g、大黄9g、栀子6g、连翘12g、大力子15g、甘草9g。其他有中药成药如清热消毒片、解毒消炎丸及抗炎灵等。 3.全身支持疗法 由于高烧脱水、进食困难能引起电解制紊乱及营养不足,所以要输液及补充大量维生素。维持水、电解质以及代谢平衡,减轻中毒现象。 体温过高的患者可采用头部冷水或冰水冷敷、冷水或酒精擦浴等物理降温,或退烧药物降温。 中毒性休克的患者,需补充血容量,纠正酸中毒。要密切观察病情、纠正缺氧。给予升压药物。 (二)局部治疗 1.外敷药物 如外敷化毒消肿膏、如意金黄散等。 2.理疗 如超短波、红外线等。 3.热敷问题 炎症早期,可作冷敷,减轻组织充血和渗出,降低炎症压力,有减少疼痛作用,但不能长期使用,以免引起组织的营养障碍。关于热敷问题,要注意避免促使炎症充血、渗血及扩散。 (三)手术治疗 手术治疗包括两个内容,一为切开脓肿,另一为清除病灶。 1.切开引流 一旦脓肿形成应及时切开。如果是急性口底腐败坏死性峰窝织炎,须早期进行切开引流术,不能等待。切开引流术的指征:①颌面感染用药3~5天,仍肿胀发烧不退,白细胞升高、跳疼,应考虑有脓肿形成,须行切开引流。因深部间隙感染位置较深,隔以肌肉筋膜,所以脓肿形成后不易扪到波动。②急性腐败坏死性口底蜂窝织炎,病情发展快,易引起呼吸道梗阻及严重中毒症状。一旦诊断明确,不要等待,应及时切开引流,以解除局部压力。③已破溃的脓肿,但引流不通者,仍需切开引流。④颜面部脓肿,因切口影响面部美观,可反覆抽出浓液,注入抗生素,可不予切开。但效果不良或局部已破溃,此流不畅、或行将破溃应切开引流。⑤颌面部结核性冷脓肿,可穿出脓液,注入抗结核药物;如效果不佳,或伴急性感染应作切开引流。 切开引流一般采用局麻,若脓肿深而又广泛亦可采用全身麻醉。 颌面部切开引流需注意以下原则。切口方向一般应与颌面部皮肤天然皱纹一致;要选择隐蔽的部位,如发际内、下颌支后缘、下颌下缘等;应避开面神经、涎腺导管及重要血管;切口要位于脓肿下方以有利于引流;如有多发性脓肿,应通过同一切口,逐一分向每个脓腔,使之彼此相通,必要时可增加切口。 如果在脓肿切开引流后,全身情况及局部情况仍不改善,可考虑下述原因:①引流不通畅,引流条未放入脓腔;②在多间隙感染时,只切开了一个脓肿,其他脓肿未予贯通;③切开操作不良,因脓肿深,不能立即准确地找到脓肿,在皮下组织内反覆游离时损伤了周围组织,毒素被大量吸收。 2.消除病灶 由于颌面感染以牙源性感染是主要原因之一,所以感染控制后,对于不能保留的牙齿要及时拔除,对于能保留的牙齿要及时治疗。在颌面部外伤性感染的患者要注意清除异物、碎牙、碎骨片等。对于颌骨骨髓炎患者,应在急性期后及早刮除死骨。 第二节 急性牙槽脓肿急性牙槽脓肿,多由牙源性浆液性炎症发展而来,脓肿最初只限于根尖部根尖孔附近的牙周膜。炎症细胞的浸润主要在根尖附近的牙槽骨中。若炎症继续扩散,感染可由牙槽骨的骨髓腔扩散到牙槽骨的骨外板,并通到骨密质上的营养孔而达到骨膜下。脓液可聚集在骨膜下,后穿透骨膜达牙龈粘膜下。 一、病因 (一)感染最常见为龋齿引起牙髓感染,继而引起根尖周感染。髓室及根管中的炎症、牙髓的细菌或毒素、脓液渗出物等都为感染源,可由于牙髓组织通向根尖孔而扩散。另外,牙周组织感染亦可通过牙周袋扩散到牙髓或根周。牙髓治疗时,器械不洁,细菌亦可进入牙髓或根管,引起感染。 (二)外伤急剧的外伤,如跌倒、撞击等暴力。或咬 (三)化学刺激 在治疗牙髓病和根尖病时,使用药物不当,药物刺激了根尖组织。如使用砷剂时封药时间长引起根尖病变;或药物渗出于牙周组织;或作根管治疗时封入刺激性强的药物,尤其是根尖孔粗大患者;牙髓塑化时,如压使塑化液超出根尖孔,亦可引起根尖感染。 二 临床症状 表现为剧烈的疼痛,主要为搏动性跳疼。由于牙周膜脓肿明显,使牙齿松动,有浮起感。临床检查有明显叩痛,不敢对 (一)根尖脓肿期根尖周围组织破坏、化脓,脓液不能引流。此阶段疼痛激烈,用药效果不佳。临床可见患牙叩痛,牙龈表面红肿。有时淋巴结可肿大。 (二)骨膜下脓肿期此时脓液沿骨松质扩散,并穿过牙槽骨到骨膜下,因骨膜坚韧,张力较大,故此期疼痛亦相当激烈。可出现全身症状,如发烧、白细胞增高等。 (三)粘膜下脓肿期此期脓液穿透骨膜到粘膜下,脓液从骨的唇、颊侧穿出,面部软组织出现肿胀。此时骨膜下压力下降。疼痛明显减弱,脓肿局限,波动感明显,易破溃。 三、治疗 (一)牙髓开放急性化脓初期,应尽量设法将牙髓打开,使脓液从根管引流,减轻压力。由于炎症渗出物在根尖周组织内,有时打开牙髓尚不能达到引流的目的,故需拔除炎症的牙髓,此时操作要轻巧,避免把感染牙髓扩散到深部。拔髓后不要密封,以利引流。 (二)脓肿切开一旦脓肿局限,必须切开,切开在局麻下进行,切口必须深达骨膜下,避免切断神经和血管。 (三)服用消炎及止疼药物急性牙槽脓肿有明显全身症状,或有全身疾病如糖尿病等,脓肿切开后,还应给予全身治疗及抗生素治疗。 (四)治疗患牙炎症控制后,根据患牙情况拔除或作根管治疗。 第三节 冠周炎冠周炎是牙齿萌出过程中所引起的一种并发症,主要表现为牙冠周围软组织的炎症。临床上多见下颌第三磨牙(俗称智齿)。其次上颌第三磨牙亦可发生。本病多发生于18~30岁之间。 一、病因 第三磨牙萌出困难是引起冠周炎的主要原因。这种原因的产生是由于磨牙萌出位置不符,这与人类种系发生和演变过程中,由于食物、生活习惯与咀嚼力的变化,逐渐产生下颌骨的退化有关。 磨牙阻生的类型对冠周炎的发生也有一定的影响。临床上以部分萌出的垂直陌生和近中倾斜阻生最多,也最常引起冠周炎。萌出不全的牙冠位置大多低于第二磨牙咬
图89-1 冠周炎 咬 二、临床表现 冠周炎初期只是牙龈疼痛红肿,在咀嚼及吞咽时加重,可出现张口疼痛加重,当感染波及嚼肌及翼内肌时可出现牙关紧闭。局部可出现肿胀,淋巴结可增大及压痛。此时可出现全身症状,如全身不适、发烧及白细胞增高。 发病2~3天如疼痛不止,发烧不退,可考虑炎症发展到化脓期。如此期及时切开引流,炎症则逐渐消退。如此期感染不予控制,则炎症扩散,感染可向嚼肌、颊部、咽旁、下颌等扩散引起相应间隙的间隙感染。并可进一步引起各种严重的并发症。 三、诊断及治疗 根据临床检查有第三磨牙,可拍X线牙片证实,以临床表现,不难作出诊断。有时反覆感染,在口腔前庭下颌第一磨牙龈颊沟处有一瘘管,这是急性炎症时骨膜下脓肿向阻力薄弱的嚼肌前缘侵犯所致。此时应注意,不要误诊为下颌第一磨牙的感染。 冠周炎的治疗早期应控制局部的细菌感染,局部处理很重要,可用3%过氧化氢或1:5000高锰酸钾液冲洗龈袋,再涂入磺甘油或碘酚。可给患者含漱剂,每日数次漱口。保持口腔卫生。另外给予抗生素治疗,因其常见致病菌为金黄色葡萄球菌,应使用抗金黄色葡萄球菌抗生素。 如脓肿局限,应在局麻下切开引流。 消炎后,要拔除病原牙。如有长期不愈的瘘管,须在拔牙同时刮除瘘管内的肉芽组织。如果磨牙位置正常,又有对 第四节 颌面部疖痈颌面部疖痈是一种常见病,它是皮肤毛囊及皮脂腺周围组织的一种急性化脓性感染。发生在一个毛囊及所属皮脂腺者称疖。相邻多个毛囊及皮脂腺累及者称痈。由于颜面部局部组织松软,血运丰富,静脉缺少瓣膜且与海绵窦相通。如感染处理不当,易扩散逆流入颅内,引起海绵窦血栓性静脉炎、脑膜炎、脑脓肿等并发症。尤其是发生在颌面部的“危险三角区”内更应注意。 一、病因 绝大多数的病原菌为金黄色葡萄球菌,少数为白色葡萄球菌。在通常情况下,人体表面皮肤及毛囊皮脂腺有细菌污染但不致病。当皮肤不洁,抵抗力降低,尤其是某些代谢障碍的疾病,如糖尿病患者,当细菌侵入很易引起感染。 二、临床表现 疖初起为一圆形红色的突起,有一硬结,稍感疼前。如不治疗,逐渐扩大,表面出现一黄色小脓点,周围红肿,疼痛加重。一般情况下脓头自行破溃,脓液排出,自行愈合。痈好发在上唇,常为疖发展而来,病初局部可见相继多个脓头,且有浓血渗出液,周围红肿。局部淋巴结可增大。患者感疼痛,张口疼,影响进食和说话,全身症状可出现食欲不振、乏力、畏寒及发烧等。白细胞增高,中性粒细胞比例可上升。 三、并发症 疖痈的主要并发症是经血行扩散,而致全身化脓性感染。特别指出,在“危险三角”内,遭受不良刺激,如挤压、挑破等创伤,更易引起血行扩散,引起败血症、脓毒血症及海绵窦化脓性血栓性静脉炎。有时在并发败血症时,可引起其他器管的转移性脓肿,多见于肺部。有时可导致中毒性休克。 四、治疗 疖、痈局部一般采用保守治疗,用2%碘酊涂敷患处,局部保持清洁。若脓头破溃可用高渗盐水或抗生素液纱布湿敷。颜面疖、痈一般不用热敷,尽量避免切开引流等刺激。如感染已明显局限,似要破溃,在尽量减少刺激下切开表面皮肤,以利引流。 由于疖、痈多为金黄色葡萄球菌所致,故对病情较重者要采用有效的抗生素,要作脓血培养及药物敏感试验来考虑治疗方案。对于已并发严重并发症者,要加强全身综合治疗,严密观察病情,采取相互措施,加强急救处理。 第五节 涎腺急性炎症涎腺急性炎症主要发生在腮腺和颌下腺,舌下腺及小涎腺少见。可能与腮腺及颌下腺的导管长、粗及分支多,易引起逆行性感染有关。 一、急性化脓性腮腺炎 腮腺炎分为急性化脓性腮腺炎和流行性腮腺炎两种。后者为病毒性传染病,此处不予讨论。 (一)病因急性化脓性腮腺炎主要的病菌为葡萄球菌,多见金黄色葡萄球菌。偶尔也可见链球菌所致。急性化脓性腮腺炎多发生在成年人,特别是老年体弱患者,或继发于其他疾病如败血症等。急性传染病,长期卧床的消耗性疾病或糖尿病患者也易发生。腹腔大手术后,由于腮腺反射功能降低。唾液分泌减少,易引起逆行性感染。腮腺导管涎石症,可阻塞液体分泌造成感染。腮腺邻近间隙感染也可扩散到腮腺组织内引起感染。 (二)临床表现急性化脓性腮腺炎的初期症状主要为疼痛,逐渐引起以耳垂为中心的腮腺区肿大,腮腺导管口可呈现红肿,压迫肿大的腮腺区导管口可流出脓性或炎性分泌物。如不及时治疗感染,可使腺体组织坏死,扩散到整个腮腺组织并向周围组织扩散。 炎症初期全身反应不明显。病情加重,可引起高烧,有时可高达40℃,白细胞特别是中性粒细胞增高。全身反应主要取决于细菌的毒力和病人机体的情况。 急性化脓性腮腺炎和流行性腮腺炎病原菌不同,治疗方法有所不同,要予以鉴别。后者主要为儿童,有接触史,多为双侧,白细胞分类中性粒细胞比例不高,但在分类计数中淋巴细胞增高。流行性腮腺炎急性期血液及小便中淀粉酶增高。流行性腮腺炎一般有终身免疫力。 (三)治疗炎症初期即浆液性炎症期,可采用抗生素治疗,如青毒素和链霉素联合治疗或其他广谱抗生素治疗。局部可用理疗,如超短波、红外线,或中药外敷。局部含漱,清洁口腔。并饮用酸性食物,促使分泌。如经保守治疗,炎症不能控制,患者有跳疼,局部出现可凹性水肿,或压迫腮腺组织,腮腺导管有脓液流出。应一方面将此脓液作药敏培养,另一方面则应作切开引流术。由于腮腺筋膜密,当脓肿形成时,很难扪到波动。 切开引流在局麻下进行,切口在耳屏前方或下颌角后缘,要用大号血管钳插入腮腺,要分离各个腺小叶的脓腔。切开时要避免损伤面神经。
图89-2 肋腺脓肿切开引流切口在下颌角
图89-3 腮腺脓肿切开引流切口在耳屏前 二、急性颌下腺炎 颌下腺炎主要由导管狭窄或堵塞所致,主要引起堵塞的原因为颌下腺导管结石,所以颌下腺炎常与涎石并发。 (一)病因 颌下腺炎常因导管结石堵塞引起,也可因其他导物如骨片、麦芒等进入导管所致。由导管进入的细菌性感染在临床也可见到。 (二)临床表现 颌下腺炎多见慢性,亦可急性发作。急性颌下腺炎为一般急性炎症之症状,患者口底肿胀疼痛,颌下三角处红肿。颌下腺导管口红肿,压迫颌下腺有脓液或炎性液体流出。全身症状为发烧,呼吸及脉搏加快,白细胞总数及中性粒细胞增多。 患者可反覆急性发作,同时可转向慢性。触诊患者颌下腺导管处有时可及硬的结石,X线摄片有时可发现阳性结石。 (三)治疗方法为抗炎治疗。加强口腔卫生,多饮酸性饮料,脓肿局限作切开引流。如为结石所致,待炎症控制后,去除涎石。如深部涎石不能取出,或临床上反覆发作者,腺体增大已呈纤维组织化,可行口外颌下腺摘除术。 第七节 急性化脓性颌骨骨髓炎急性化脓性骨髓炎是由一般化脓细菌引起,常见于青、壮年,男性比女性多见,约2:1。骨髓炎中以化脓性占多数,且下颌骨远较上颌骨多见,约5~10:1。且下颌骨病情也比上颌骨严重。这是由于下颌骨比上颌骨致密;周围肌肉及筋膜较厚,因此脓液不易引流;下颌骨血运比上颌骨差。一旦引起感染易使血管发生栓塞,形成大块死骨。 一、发病原因和病理过程 发病原因多见牙源性感染,多由于下颌第三磨牙冠周炎、牙齿感染的牙槽脓肿、牙周感染及间隙感染所致。也可由各种外伤引起的外伤性颌骨骨髓炎,或血源怀感染引起。 病理过程为最初骨髓表面充血和渗出。然后化脓。炎症如穿出骨皮质,流出体外,不向周围骨质扩散,炎症就局限,为局限性骨髓炎。如果炎症在骨内扩散,引起骨髓腔的压力增加,可以由于血管的栓塞感染,导致骨的营养障碍,发生骨坏死。 二、临床表现 急性期起病急聚,可出现高烧、白细胞增高,可出现核左移。全身有明显中毒现象,且伴全身不适、头疼、食欲下降等症状。患者可出现牙疼,并可很快波及邻牙,且疼痛沿三叉神经分布区放射。短期内可出现多个牙松动,牙周袋流脓,下齿槽神经受到炎症的损害可出现下唇麻木。由于炎症向周围扩散因而可出现颌面肿胀,如感染波及咀嚼肌又可出现牙关紧闭。如感染不及时控制可迅速向眶下、颞下、翼腭凹及经下颌孔引起翼颌间隙感染。全身并发症如败血症、颅内感染等也可能发生。 三、治疗方法 化脓性颌骨骨髓炎的病程经过,一般可分为急性期和慢性期两个阶段。由发病到死骨开始形成以前可统称为急性期,一般约3~4周。如感染未能在急性期得到彻底控制,则进入慢性期。为了能在急性期控制感染,必须采用足量及有效的抗菌药物治疗。选用药物多用抗金黄色葡萄球菌及混合感染的抗生素,另可根据细菌培养及药敏选择有效抗生素。在感染初期,亦可配合理疗治疗。 当感染进入化脓期,应及早行切开引流。待病情稍为缓解,张口度稍有改善后,应及早拔牙,使脓液从牙槽窝得到引流,防止感染在骨内扩散。 急性化脓性骨髓炎来势急、病情重,可引起血行及颅脑并发症,因此要密切观察病情,早用相应急诊处理。 第十五篇 眼科急诊第90章 结膜和角膜病变第一节 急性流行性出血性结膜炎急性流行性出血性结膜炎(AHC)为一传染性很强、容易引起暴发性流行的急性结膜炎。1969年于加纳首先报道AHC的流行。 一、病原学 AHC的致病菌为肠道病毒70型(EV70)和考克萨基病毒A24型变异型(Coxsackievir-us A24,CA24),是微核糖核酸病毒科的肠道病毒属。EV70和CA24的特点是对乙醚、氯仿和酸(PH3)有抵抗力,在培养基中不能被碘苷抑制,经1M氯化镁热失活1h仍稳定。 二、流行病学 1969~1972年发生了东半球AHC的流行,致病菌为EV70。1970年亚洲流行的AHC于新加坡证实为EV70和CA24的混合感染。我国1974年有AHC的报道。回顾20余年来流行病学的调查分析,每3年有一次暴发性流行,分别为1971、1974、1977和1980年。为什么会出现这样周期性的流行,其原因不明,有可能与人群中体内的抗体水平有关。位于沿海、热带、湿度大和人口稠密的城市更容易造成暴发性流行。 三、临床表现 AHC 的潜伏期为12~48h。一眼突然发生急性结膜炎,1~2日后另眼亦发病。主要表现为轻度刺激症状,畏光、流泪和异物感。眼睑轻度肿胀,结膜明显充血,有淋巴样滤泡和乳头。球结膜初期有点状出血,很快融合为片状,因球结膜出血为本病的特点,故而命名为急性出血性结膜炎。通常急性结膜炎症持续3~5天。部分病人还伴有浅层点状角膜病变,上皮下点状混浊,非肉芽肿性葡萄膜炎,视网膜出血。分泌物为水性,如果有脓性或粘液脓性分泌物,则为继发感染。耳前腺肿大多见了。 除上述局部症状和体征外,有25%病人合并合身症状,如疲乏无力、肌肉充痠痛,上呼吸道感染。当AHC1~8周后,可发生脊髓灰质炎样麻痹,其发生率为1/2万~1/1万。 四、诊断 AHC的发病急,传播快,因此必须及时诊断。我国已采用肠道病毒70型原型株病毒免疫鼠,以间接免疫荧光法作AHC的快速诊断。 五、治疗 目前尚无有效的药物治疗。局部滴用抗生素(0.25%氯霉素,0.3%庆大霉素)每日3~4次,防止继发感染。皮质类固醇滴眼,每日2~3次,可以减轻症状。 中医辨证其病因、病机为风热毒邪外袭,上犯白睛,治则祛风清热解毒,银翘散加减:双花、连翘、牛蒡子、荆芥、薄荷、豆豉、桔梗、竹叶、甘草、黄芩、石膏、丹皮、赤芍、生地。如果有角膜炎时,应加石决明,青葙子、密蒙花。 六、预防 AHC的传染性很强,为接触传染。多在夏秋季节流行,特点是在人口稠密、卫生条件差的地方,更应注意,以防暴发性流行。对患者可隔离,患者的用具、医院的眼药及眼科器械应彻底消毒。 第二节 流行性角结膜炎流行性角结膜炎(EKC)为一急性结膜和角膜疾患,在世界各地和各季节均可流行。 一、病原学和流行病学 腺病毒8型(adenovirus type 8)是EKC的主要致病菌,由Jawetz等人(1955年)分离。随后在EKC病人中又分离出多种血清型(2~4,7~11,14,16,19,29),其中以8型、19型EKC最多,结膜出血者多为11型。直接接触是最常见的播散方式,家庭中的密切接触、医院、办公室、游泳池等,均可为疾病流行传染的来源地,曾从有宫颈炎患者的生殖道分离腺病毒19型,4型多合并上呼吸道感染。未能彻底消毒的眼科器械,特别是眼压计可能是EKC的传染媒介。 二、临床表现 急性期眼睑肿胀,结膜充血,水肿,有滤泡和假膜形成。结膜病变后2~3周。开始出现EKC特殊的角膜上皮下浸润,其部位、数量和浓密度则因人而异,若位于中央则影响视力。急性结膜炎后期的角膜病变,是腺病毒迟缓超敏反应的结果。电镜下观察急性期的角膜标本时,证实了角膜上皮有腺病毒存在,病毒复制产生蛋白,因此而出现迟缓超敏反应。角膜上皮下病变可持续数月之久,混浊需1~2年吸收,年纪大的女性患者,角膜混浊的时间更长。单眼或双眼发病,两眼发病的时间间隔为1周左右。少数病人可能伴有前葡萄膜炎。 EKC儿童除上述眼部症状和体征外,还多数伴有发烧、无力、咽痛及胃肠道症状。 三、诊断 对于急性滤泡性结膜炎患者,应排除EKC。结膜囊分泌物涂片作姬萨染色,EKC显示淋巴细胞、变性上皮细胞及少许多形核白细胞。有假膜形成者,则以多形核白细胞为主。病毒分离可以作出明确的诊断,但必须早期培养,第1周有82%患者为阳性,以后则明显减少。结膜上皮刮片的直接和间接免疫荧光试验是简单和可靠的诊断方法。 四、治疗 急性期眼睑肿胀明显时,冷湿敷可以减轻症状。口服阿司匹林每次0.3g,每日3次,减轻疼痛和刺激症状。当合并角膜浸润时,皮质类固醇滴眼,每日2~4次。如果结膜炎症非常严重,激素的应用可以防止睑、球粘连。同时可用中药,以银翘散加减。 五、预防 同急性流行性出血性结膜炎。 第三节 淋菌性结膜炎淋菌性结膜炎是一严重的急性结膜炎症,可因淋菌性眼炎或角膜白斑而失明。因此,必须及时正确地诊断和治疗。解放以后,我国已基本根治了性病,因此淋菌性结膜炎极为罕见。但目前性病的发病率又有逐渐增加的趋势,因此淋菌性结膜炎也将成为不可忽视的眼科急症之一。美国每年有2000例淋菌性结膜炎,我国无精确的统计。 一、临床表现 潜伏期10~72h。分新生儿和成人两种结膜炎。 新生儿淋菌性结膜炎是由于患有淋病母亲产道的分泌物感染。极少数是在宫内感染。初期为轻型结膜炎,很快为结膜重度充血,结膜粗糙,有假膜形成。眼睑高度肿胀而紧闭,有大量脓性分泌物积聚在结膜囊内,甚或当医生检查时,可有脓溅到检查者眼中。 角膜上皮荧光素点状着色很常见,因脓性分泌物的毒性反应所致。如果病性继续加重,则有角膜边缘黄色浸润,迅速发展为角膜边缘溃疡甚或穿孔,最终因全眼球炎和角膜白斑而失明。边缘性角膜溃疡的临床和组织病理学改变类似于边缘角膜融解综合征。因此认为淋菌性角膜溃疡是因免疫介导的超敏反应所致,炎性细胞从角膜缘血管进入角膜实质,中性粒细胞及酶为造成角膜实质的融解因素。 成人淋菌性结膜炎多为自身感染。或他人尿道分泌物感染,其临床表现类似于新生儿淋菌性结膜炎。 二、诊断 由于淋菌性结膜炎是一发病急,进展迅速且可致盲的眼疾,因此必须及时诊断和治疗。当遇有可疑病人时,应立即做结膜刮片,在姬姆萨染色的刮片中有大量中性多形核粒细胞,革兰染色可见典型的革兰阴性淋病双球菌。同时应立即做结膜囊分泌物的细菌学培养。并应排除其他性病如梅毒和衣原体的混合感染。目前结膜囊细菌培养的淋菌耐青霉素菌株为B-乳酰胺酶(lactamase)阳性,对头孢甲氧霉素敏感。 三、治疗 分为局部和全身治疗。局部滴10%磺胺醋酰钠,2000u/ml青霉素,33mg/ml头孢菌素V(Cefalozin)溶液和0.25%红霉素眼膏。实验室分离的淋菌对红霉素敏感,因此应首先。有角膜溃疡时,应结膜下注射抗生素。 全身治疗分成人和新生儿两类。成人结膜炎可用青霉素G1000万u静脉滴入。青霉素过敏者,改用壮观霉素(Spectinomycin)2g/d肌注:合并角膜炎者,应加用头孢菌素V1g/d静脉滴入,共3天。新生儿结膜炎,头孢菌素V50mg/kg,,庆大霉素2~2.5g/kg,或青霉素G100000u/kg,静脉滴入,每日1次。 由于结膜囊内有大量脓性分泌物,对角膜是极大的威胁,因此必须冲洗结膜囊。通常用生理盐水或1:1万高锰酸钾冲洗。 四、预防 新生儿结膜囊滴1%硝酸银是预防淋菌性结膜炎的有效措施。但因其有刺激性,所以目前已较少应用。逐渐以抗生素眼药代替。女性淋病患者的临床表现并不明显,因此产前检查是很重要的,如果发现淋病患者应积极治疗,以防感染新生儿。淋菌性结膜炎是接触传染性眼病,患者应隔离。必须引起注意的是当医生检查病人时,要戴防护眼镜,以防患眼分泌物溅到眼内。 第四节 绿脓杆菌性角膜溃疡绿脓杆菌性角膜溃疡是角膜溃疡中最为严重的一种类型。其特点为溃疡位于角膜中央部,很快扩大穿孔,除非及早应用抗生素,否则视力会严重受损,甚或两日内失明。 一、临床表现 潜伏期短(1~2天)。患眼剧烈疼痛、畏光、流小、眼睑痉挛及水肿。球结膜高度充血和水肿,白色浸润区多在角膜中央,微隆起,很快形成灰白色坏死区,溃疡迅速扩大。在溃疡周围的浅层角膜实质内,可见Wessely环,此环是急性炎症细胞的毒性抗原所致的免疫环。由于急性炎症细胞在前房内蓄积,而出现大量前房积脓。溃疡表面常附有黄绿色粘液状分泌物,擦去后又很快出现。如果炎症未能及时控制,溃疡穿孔,角膜迅速坏死,感染向眼内扩散,最终因全眼球炎而失明。 二、诊断 从角膜溃疡的边缘取材,作角膜刮片,革兰染色,明确革兰阳性球菌或革兰阴性杆菌感染。并应作结膜囊细菌培养及药物敏感试验。值得注意的是病人多有角膜外伤或取异物病史。目前有报道角膜接触镜配戴者发生绿脓杆菌性角膜溃疡。 三、治疗 (一)抗生素 结膜囊细菌培养前,应该用广谱抗生素,以防混合感染。因1/3绿脓杆菌对庆大霉素耐药或中度敏感。因此,选用妥布霉素(Tobramycin)40mg,或头孢菌素V(Cefalo-zin)100mg结膜下注射。亦可用庆大霉素2~4万u结膜下注射。15mg/ml托布拉霉素或0.3%庆大霉素滴眼,每15min1次,6h后改为每h1次。1天后如果无治疗反应,有可能耐药,应改用其他抗生素。也可用多粘菌素B和粘菌素。 (二)散瞳 1%阿托品溶液滴眼,每日3次。解除睫状肌和括约肌痉挛,减轻疼痛和炎症。 (三)冲洗 3%硼酸或生理盐水冲洗结膜囊,将分泌物、坏死组织及细菌冲洗掉,以使抗生素能达溃疡区。 (四)前房穿刺 放出前房积脓,减轻疼痛,并可促进房水循环加速,有利于溃疡修复。 (五)减低眼压后弹力膜膨出或将要穿孔者,口服乙酰唑胺,降低眼内压,减少角膜穿孔的危险。 (六)手术 行穿通角膜移植术,将所有的坏死组织清除,是有效的治疗方法,并可保存一定的有用视力。 (七)中医中药 辨症其病因、病机为风热毒邪上攻,治宜清热解毒、祛风散邪,龙胆泻肝汤加减方:蒲公英、黄芩、龙胆草、泽泻、木通、栀子、生地、车前子、柴胡、石膏、桑白皮、防风。有前房积脓者,三黄汤:黄芩、黄连、黄柏、栀子。 四、预防 在皮肤和结膜囊可有绿脓杆菌存在。一旦角膜外伤后,即有发生角膜溃疡的危险。应用污染了的眼药(如荧光素)和眼科器械,即可致感染。因此,必须在无菌条件下取出角膜异物,荧光素及其他眼药应定期更换。 目前,配戴角膜接触镜者愈来愈多,因戴接触镜而发生绿脓杆菌性角膜溃疡者也在增加。在接触镜表面通常有粘蛋白附着,易有绿脓杆菌的污染。加之接触镜本身对角膜上皮有损害。特别是长期用接触镜,发生绿脓杆菌性角膜溃疡者更多。因此,角膜接触镜必须定期清洗和消毒。 第五节 单纯疱疹性角膜炎由于单纯疱疹病毒(herpessimplex virus,HSV)的广泛存在和激素的应用,HSK的发病率在不断增多,并已成为我国致盲性角膜病的首位。在全世界每年有200多万人因HS-K而引起不同程度的视力下降。 一、病原学 HSK的致病菌为单纯疱疹病毒Ⅰ型,HSV存在于人的皮肤和粘膜,通过血清学检查,90%以上的人曾感染过HSV。当发烧、感冒、劳累、机体抵抗力降低时有角膜炎发生。患者多为20~35岁。 二、临床表现 分为以下几种类型 (一)急性疱疹性角结膜炎 眼睑有水疱疹,结膜滤泡或有伪膜,角膜细点或粗点混浊,耳前腺肿大。此期病程很短。 (二)树枝状角膜溃疡 流泪、畏光等刺激症状。角膜上皮小泡很快破溃,融合为树枝状溃疡,角膜知觉减退。如果溃疡继续向深层侵犯,面积扩大,发展为地图状或阿米巴样溃疡。 (三)盘状角膜炎 在角膜中央部有边界比较清楚的盘状混浊、水肿和后弹力层皱折,有时可出现羊脂状KP。 (四)实质型角膜弥漫水肿,有单一或多处坏死性浸润,前实质层有环状浸润,为HSV抗原所致的Wessely免疫环。上皮大泡。可合并虹膜睫状体炎和继发性青光眼。 三、诊断 角膜溃疡上皮刮片姬姆萨染色有助于诊断。显示典型的胞核骨的嗜酸性包涵体,上皮细胞为气球样变性,单核细胞浸润。更为确切的诊断应作病毒培养。角膜上皮HSV间接免疫荧光试验是快速、简便和特异的诊断方法,在有条件的地方较易完成。 四、治疗 (一)清除病灶 4%碘酊烧灼病灶,可以清除坏死组织和病毒。烧灼后上药遮盖。防止继发感染。 (二)抗病毒药 目前最常用的是0.1%碘苷(IDV)和0.1%无环鸟苷(Acyclouir)眼药,每1h一次,后者对浅层和深层HSK均有效。0.1%可糖胞苷(Cytarabine,Ara-C),3%三氟胸腺嘧啶核苷(Triflurrothymidine)均为有效的HSV药物。 (三)抗生素 联合应用,防止继发感染。 (四)散瞳剂 当角膜炎严重或合并虹膜睫状体炎时,用1%阿托品,每日1~3次。 (五)皮质类固醇因激素有抑制成纤维细胞和角膜上皮细胞再生的作用,影响角膜病变的愈合,所以有上皮缺损或溃疡时,禁用激素。盘状和实质型HSK是因病毒抗原所致的免疫反应,所以在用足够量抗病毒药物的同时,应合并应用皮质类固醇。结膜下注射氟美松2mg或25mg/ml强地松龙0.5ml;局部滴0.25%~0.5%强地松龙2~3次/d。 (六)干扰素 系一种糖蛋白,其抗病毒的机制是阻止病毒复制,与其他药物联合应用有明显的抗病毒效果。干扰素与无环鸟苷或三氟胸腺嘧啶核苷联合应用,是目前治疗HSK最有效的方法。我国制备的基因工程干扰素α1型正在试用于临床。 第91章 视网膜血管病第一节 视网膜中央动脉阻塞视网膜中央动脉是颈内动脉的分支,它和供应脑部的动脉一样,彼此之间无吻合支,属于终末动脉,一旦发生阻塞,血流中断即成为视网膜中央动脉阻塞,被供应区的视网膜立即缺氧、坏死、变性。两小时以后,即使恢复了血供,视力遭受严重破坏,很难恢复。因此,视网膜中央动脉阻塞是眼科的一危重急症,必须予以紧急诊治。 一、症状 患眼视力急骤严重下降至光感全无。瞳孔散大,直接对光反应消失。视网膜动脉显着变窄,血柱颜色发暗,常呈节段状。视网膜静脉亦狭窄,但程度不如动脉明显。视网膜呈乳白色水肿混浊。黄斑由于视网膜组织菲薄,能透露脉络膜毛细血管层,与周围乳白色混浊对比,形成典型的樱桃红点。中心凹反射消失。如有睫状视网膜动脉,则可保留相应的视网膜功能,在该区域内视网膜局限区域呈正常橘红色。 二、病理与病程 病理上,在视网膜中央动脉阻塞2~3h后,内层视网膜细胞膜破坏。血管内皮和壁间周细胞变性。坏死组织被吞噬细胞吸收并清除。神经纤维、节细胞和内核层被神经胶质代替。数周后,视网膜混浊吸收,动脉细并有白鞘。有的动脉细如白线。黄斑区色素紊乱。视盘颜色苍白。两月以后,如虹膜上长新生血管,则有可能发生血管性青光眼。但其发生率远比视网膜静脉阻塞后为少见。 三、荧光血管造影 视网膜动脉充盈迟缓。臂-视网膜循环时间延长。阻塞动脉管腔呈低荧光。视网膜静脉充盈也迟缓,串珠样荧光。视网膜毛细血管无灌注,小动脉呈钝形残端。异常的血管与毛细血管渗漏荧光,管壁着染。数周后,阻塞动脉重新开放,血流恢复,出现正常荧光。若仍有部分阻塞,动、静脉管径仍细百不规则。荧光造影显示管内荧光的恢复,并不表示视网膜功能的恢复,还取决于阻塞时间的长短。 四、病 因 血栓形成、栓塞或痉挛是视网膜动脉阻塞的原因。视网膜动脉粥样硬化和高血压动脉硬化时,管壁内面粗糙,管腔逐渐呈不规则狭窄,易于盛开血栓。栓子并不多见,老年人栓子多来源于有病的颈内动脉或椎动脉。年青人栓子多来源于风湿性心脏病或细菌性心内膜炎的赘生物,特别是心导管或瓣膜手术后。长骨骨折后可能产生脂肪栓子。痉挛发生在血管壁健全的青年人中,常合并身体其他部位血管舒缩障碍。在老年人多有心血管病,或伴有血管硬化,有时发病与内源毒素(如流感、疟疾)、外源毒素(如奎宁或铅中毒)、球后麻醉、面颌部注射药物,以及俯卧位全麻手术,使眼球长时间受压等有关。 五、治疗 必须尽快解除血管痉挛,或将栓子推移到远端较小分支内,以缩小视网膜受累的范围。 (一)扩张血管鼻吸入亚硝酸异戊酯;含服硝酸甘油片;球后注射乙酰胆碱或妥拉苏林;静脉或肌内注射烟酸,或静脉点滴4%碳酸氢钠。 (二)急降眼压 反覆间歇按摩眼球或(及)行房穿刺术。注射或口服醋氮酰胺以降低眼压,促使血管扩张。 (三)病因治疗 ①内科治疗高血压、高血脂或糖尿病等全身疾病;②有炎症者用抗炎药物与激素;③血栓形成者用尿激酶静脉点滴;④支持疗法如维生素B1,B12,ATP;⑤中医中药。 第二节 视网膜静脉阻塞视网膜静脉阻塞比动脉阻塞较为常见,阻塞可发生在中央主干,更多见于其分支。阻塞发生后,静脉血液回流受阻,引起广泛的出血、水肿和渗出物。 视网膜静脉阻塞对视网膜的损害虽不如视网膜中央动脉栓塞所致那样迅速而严重,但也可以造成内层视网膜的广泛萎缩和变性。 一、临床表现 (一)视网膜中央静脉阻塞 1.症状 视力下降,可仅能辨识手指数目,或只见到手动,但不似中央动脉阻塞时那样光感消失。多半在清晨起床时忽然发现视物模糊。 2.眼底 视盘色红,边界模糊,整个视网膜满布出血斑,以后极部最为显着。主要为浅层火焰状或条状,在出血较少或近周边处也可见到圆形或不规则的深层出血。渗出斑掺杂于出血之间。视网膜水肿,尤以后极部为明显。视网膜动脉管径狭窄,可能因反射性功能性收缩或有动脉硬化。静脉扩张与迂曲。视网膜水肿与出血将血管部分遮挡,黄斑经常受累及。当阻塞不完全时,上述眼底改变的程度较轻,有的阻塞发展缓慢。 3.荧光血管造影 出血遮挡荧光。当浅层出血渐吸收,荧光造影显示大量毛细血管无灌注区。在发病后约2~3月,荧光造影可显示微血管瘤或新生血管形成,侧支循环或短路交通支。上述典型表现又称为缺血型(ischemic)或出血型(hemorrhagic)视网膜静脉阻塞。当患者眼底出血较少而稀薄,视力较佳,荧光造影未出现毛细血管无灌注,习惯认为是视网膜静脉不全阻塞,又称为非缺血型或淤滞型视网膜静脉阻塞。 (二)半侧视网膜中央静脉阻塞 患眼视盘上出现两支中央静脉主干,其中一支发生阻塞。视网膜出血、水肿与渗出出现在阻塞静脉所引流的半侧眼底。 (三)视网膜分支静脉阻塞 视网膜分支静脉阻塞临床上较中央静脉阻塞为多见。常为高血压动脉硬化的并发症。青年患者可于血管炎后发病。眼底病变局限于阻塞支的引流范围。常位于动静脉交叉处。视网膜出血、水肿与渗出呈-三角形分布。三角形的尖端指示阻塞所在处。对视功能的影响阻塞支的大小与所在部位而异。黄斑一小分支阻塞也严重地影响视力。 二、视野与玻璃体改变 视网膜分支静脉阻塞所致视野改变,因阻塞部位与范围而异,可表现出中心暗点和旁中心暗点,或局限性视野缺损,或周边视野向心性缩小。玻璃体部分脱离易伴有新生血管和玻璃体出血。 三、病因 (一)血管病变 静脉血管壁的改变,高血压动脉硬化。 (二)血液流变性改变 血小板聚集和释放增强。血液其他成分的改变,如红细胞、血小板增多,血浆脂类和蛋白质增加。 (三)血管炎症 多见于年青患者 四、并发症 新生血管和新生血管性青光眼,与视网膜缺血的严重程度与受累范围有关,它们在中央静脉阻塞缺血型为多见(33.3%)。 五、治疗 (一)全身治疗 高血压、动脉硬化、高血酯、糖尿病、血液情况和感染病灶等均应给予相应治疗。 (二)抗凝治疗 病之初起可谨慎地应用抗凝剂或纤溶制剂,减少血凝,促使纤维蛋白溶解,抗血小板聚集物,如阿司匹林、潘生丁。 (三)光凝治疗 局部光凝与播散性光凝,用以减少黄斑水肿及防止新生血管增殖。以氩激光光凝治疗的效果为为佳。光凝后,病变区视网膜水肿、渗出与出血均逐渐吸收,并防止了以后产生新生血管的危害。 第三节 视网膜静脉周围炎本病又称Eales病,多见于青年男性,常两眼先后发病。自觉症状主要为视力突然减退。有的患者在开始数日内感觉视力轻度模糊或有类似飞蚊幻视症状。随后,视力在短期内降至只辨认手指,甚至只存光感。发病轻者可无症状。 一、病理及临床表现 眼底在玻璃体有大量积血时不能看到,只见黑色或轻度红色反射。玻璃体出血吸收后,才能看见本病的主要改变,但玻璃体常遗留或多或少的不规则条索状、膜状或尘状混浊。周边视网膜呈现不同程度的扩张、充血、管径不规则和纡曲,邻近的视网膜上有火焰状或不规则形状出血,在小静脉壁上或附近可见到白色结节状或不规则渗出。当病变进行时受侵犯的小静脉愈来愈多,并且逐渐波及大支。有时大支先受侵犯。病变附近的小动脉偶然亦有同样病变。有的病例在活动期可合并脉络膜视网膜炎。在出血后几周内,视网膜出血、渗出等病变常自行好转。但在病变未完全吸收之前,又可出现新的出血。反覆发病的过程中,往往发生机化与新生血管增殖,形成增殖性视网膜病变,并可导致继发生视网膜脱离。 二、病因 尚不确切。文献记载在病变区找到过结核杆菌。我国不少本病患者全身有过结核病史,旧结核菌素皮肤试验阳性,故可能与结核引起的变态反应有关。脓毒病灶如扁桃体、口腔感染、皮肤脓肿等也与本病有关。其他原因如糖尿病、镰状细胞性贫血、结节病、麻见病、内分泌失调以及蛔虫病、钙及维生素C缺乏等均曾报道与本病发病有关。 三、治疗 在眼底急性出血时,应休息少活动。卧床时宜高枕。服用钙剂、维生素C、路丁及安络血等药物。由于本病有复发倾向,激素应用可有暂时抑制病变反应,对整个病程没有效果。详查全身如有病灶立即治疗。对结核患者作抗结核治疗。对旧结核菌素(OT)高度敏感者,可谨慎地用OT脱敏治疗。北京协和医院曾用抗结核或OT脱敏治疗取得较好疗效。中医中药亦可应用。在急性出血阶段,宜以清热凉血为主要治则,如槐花、藕节、旱莲草、女贞子、山栀、连翘等。在出血稳定后可适当加用活血化瘀类药物,如桃红四物汤。在慢性恢复期可选用昆布、海藻、决明子等助其玻璃体混浊吸收。 第92章 视网膜脱离视网膜脱离并非视网膜与脉络膜的脱开,而是视网膜本身的色素上皮与神经视网膜之间的分离。胚胎发育时,眼杯的外层和内层套叠在一起,外层分化为色素上皮层,内层则分化为其他各层,均属于神经视网膜,简称为视网膜。正常时,色素上皮细胞的突起裹住视网膜感光细胞的外节,并有粘多糖物质将两层紧密地贴合。一旦两者之间进入液体而彼此分开,即发生视网膜脱离。 视网膜脱离分为孔源性、渗出性与牵拉性三种,以孔源性视网膜脱离为最常见。后两者又合称为非孔源性视网膜脱离。 一、孔源性视网膜脱离本病多见于中年或老年人,男性患者较多,常为双眼先后发病,多数患有近视性屈光不正。 (一)自觉症状 多数视网膜脱离于几小时内发生,患者忽然觉得视野中出现黑幕状暗影,随着视网膜脱离发展而扩大。当黄斑受到累及时,中心视力立即下降。发病前,通常先有闪光亮点与黑影飘浮等症状。亦有的患者直到黄斑受累时才自觉。 (二)眼底表现 脱离区的视网膜呈灰色或青灰色隆起,表现呈波浪起伏,当眼球运动时微现震颤。若不及时就医,脱离范围扩大,可延及全视网膜,可遮盖视血,或呈漏斗状外观。仔细检查眼底可发现视网膜裂孔,孔缘一般易于辨识,因孔内外颜色呈鲜明对比,孔内色红,孔缘外视网膜色灰。裂孔多见于颞上象限,次为颞下。鼻侧虽少见,但亦可发生裂孔。锯齿缘部的裂孔多位于颞下或正下方。裂孔亦可发生在黄斑区或尚未脱离的视网膜上。最常见者为圆形和马蹄形裂孔,亦可为不规则裂缝状和半圆形的锯齿缘离断。裂孔大小与数目亦因人而有不同。 (三)发病机理 孔源性视网膜脱离的发病取决于三个因素,即视网膜裂孔,玻璃体液化及有一足够的拉力使视网膜与色素上皮分开,其中视网膜裂孔是关键。发生视网膜裂孔之间,常有视网膜玻璃体退行性变,视网膜周边部格子样变性和囊样变性;玻璃体液化、萎缩和收缩引起玻璃体后脱离。视网膜与玻璃体的退行性变与年龄、遗传、近视及外伤有关。 (四)病程与预后 视网膜脱离发生后,感光细胞层的营养受到损害,如不及时复位,视网膜将发生萎缩及变性,视力障碍不可恢复。即使经过手术成功地使视网膜解剖复位,功能仍难以好转。而且,长期视网膜脱离,眼压低及玻璃体混浊,视网膜上下与玻璃体内纤维组织增殖,表现为白色小点,白线条纹甚至膜样形成。久不复位的视网脱离,可并发虹膜睫状体炎、瞳孔闭锁、并发性白内障、继发性青光眼,甚至眼球萎缩。这时的手术治疗,孔源性视网膜脱离约有90%的病例,能在一次手术后成功地复位。黄斑区脱离2~3月以上的病例,在视网膜解剖复位后,视力恢复往往不能正常。因此视网膜脱离应作为急诊病种。早日诊断早期手术才能使预后转佳。延误时机即使成功的手术,亦不能挽救视力。多数患者发病急,有明显的主诉与眼底表现。急诊医师应想到争取早日使其脱离的视网膜复位。 (五)治疗 寻找与封闭全部裂孔,放出视网膜下积液,巩膜缩短、层间或巩膜外填充加压,使脱离的视网膜复位。脱离广泛者还有时需作环扎条带。封闭裂孔的方法有电凝、冷凝以及光凝。视网膜裂孔在视网膜脱离尚未发生时,或手术失败但裂孔位于手术嵴上,可以试以激光凝固,将视网膜裂孔封闭,达到防治视网膜脱离的目的。激光封闭视网膜裂孔成功率很高,但必需裂孔处没有视网膜下积液,否则光凝达不到应有的效应。 二、非孔源性视网膜脱离视网膜与其色素上皮层之间因渗出性液体、炎症反应或占位性病变使两者分离,称谓非孔源性视网膜脱离。 (一)自觉症状 患者主诉视力下降、视物变性。当视网膜脱离未影响黄斑时,病人多无自觉。通常发病不似孔源性视网膜脱离那样突然。 (二)眼底表现 视网膜隆起外表面平滑,无波纹状,视网膜下积液可随眼位而改变位置。无视网膜裂孔。可能合并视网膜或脉络膜疾病。包括炎症、肿瘤以及周身疾病,如严重高血压、妊高征、慢性肾炎。在合并视网膜玻璃体出血的眼底病,如视网膜静脉周围炎、糖尿病等,发生增殖性与视网膜粘连的玻璃体条带。由于纤维条带的收缩与牵拉,可以将视网膜与其色素上皮层分离,此时并无裂孔形成,称谓牵拉性视网膜脱离。 (三)治疗 非孔源性视网膜脱离的治疗,首要为找导发病原因及针对性处置。牵拉所致的视网膜脱离可用玻璃体切割或YAG激光切断牵拉的条带,可使视网膜平复。必需时可联合视网膜下积液引流手术。 第93章 眼眶及其周围感染第一节 海绵窦血栓性静脉炎海绵窦血栓性静脉炎是非常严重且病死率较高的疾病,自抗生素应用以来,减低了病死率。 一、解剖病理 海绵窦并非单纯的静脉通道,它由小梁结构组成,外被硬脑膜所包围。在其中有大动脉、互相吻合的静脉,因而血液运行、引流略为困难。它接受来自眼静脉的大部分回流血液,在其后端则与颈静脉丛、岩窦及翼状丛相连。由于面部(包括眼部及鼻部)静脉无静脉瓣,因而任何感染或病菌都可经过静脉回流停留在海绵窦,使血流缓行,有时被感染的凝块入海绵窦后,引起弯弯曲曲静脉内皮细胞的水肿,因而形成载有链球菌或金黄色葡萄球菌的血栓。 二、病因 常见为①面部、口唇、头部、眼界、咽喉等组织的疖肿经血运转移而来;②由眼眶峰窝织炎向后伸延至海绵窦;③其他组织的感染如乳突炎、副鼻窦炎经过侧窦或血运至海绵窦。 三、临床表现 发病急骤,病情凶险:①病变开始为单侧,前额剧烈头痛,三叉神经分布区域痛觉过敏;②眼界水肿,结膜充血水肿,眶内浸润,脓肿形成;③鼻根部静脉充血发红;④眼球很快地向前突出,转动时无疼痛;⑤第Ⅲ、Ⅳ、Ⅵ脑神经麻痹,眼球活动受限,甚或固定,瞳孔反射消失;⑥眼底检查见视网膜静脉扩张充血,视神经乳头水肿;⑦视力减退乃至失明;⑧病变迅速累及双侧眼眶部水肿、浸润等等;⑨全身有中毒症状,如体温升高,脉快,白细胞增多;⑩如向颅内延伸,则有脑膜炎,严重的头痛,颈强直,Kernig征(+),脑脊液检查白细胞增多,大脑或小脑可形成脓肿;如果脓性因栓流入颈静脉,可引起肺栓塞、胸痛、肺炎或胸膜炎。 四、诊断 诊断依据①全身性严重中毒症状;②双侧性超乎寻常的眼球突出,眼界、结膜充血、水肿。早期出现第Ⅲ、Ⅳ、Ⅵ脑神经麻痹,眼底有视网膜静脉充血及视盘水肿等;③有颅内脑膜刺激症状;④脑脊液内白细胞增多,培养时有链球菌或金黄色葡萄球菌。 鉴别诊断主要为眼眶蜂窝织炎:瞳孔反向正常,无视盘水肿,疼痛剧烈。 五、治疗 一旦诊断明确,迅速静脉大量应用甲氧苯青霉素、青霉素G,庆大霉素,必要时头孢菌素Ⅰ号。同时合并磺胺制剂。口服强的松。并与神经内科医师或内科医师密切联系,注视病情。经过积极治疗。绝大多数病人被挽救并保持一定的视力。 眼部滴用0.25%氯霉素肯药水或0.3%庆大霉素眼药水。并用湿房保护双侧眼球。 第二节 急性眼眶蜂窝织炎急性眶蜂窝组合炎是眼眶软组织的急性感染,是一种严重的眼眶疾患,如果诊断不及时或未能得到积极和合理的治疗,视力将减退或失明,甚至危及生命。 一 、病因 (一)外因性 1.外因性 凡眼眶周围的穿通伤伤及眼眶的眶隔,污染的异物,眼周围皮肤表面或结膜囊内的致病菌,或变异的正常菌丛,可随伤口进入眼眶软组织而发生急性感染性炎症。炎症常发生在外伤后48~72h。如有异物进入,有时在外伤后数月才出现感染性炎症。 2.手术后眼部手术后,如眼眶肿瘤切除术、视网膜脱离复位术、斜视矫正术均可引起眼眶蜂窝织炎。手术过程中,病人结膜囊内或皮肤表面的细菌、消毒不严密的手术器械、冲洗的液体、缝线或其他异物甚至手术室的污染空气都可成为术后眶蜂窝织炎的病因。手术的感染常发生在术后第2或第3天。 (二)内因性 ①最常见和最严重的眶蜂窝织炎是继发于副鼻窦炎,失明严重的并发症常为其后果;②全身菌血症、败血症及急性传染病如猩红热、流感等;③海绵窦血栓性静脉炎伸延至眼眶;④眶壁感染,骨膜下脓肿溃破骨膜进入眼眶内软组织;⑤眼界或面部疖肿或丹毒感染、上巩膜炎、泪囊炎等经过血运转移至眼眶内。 二、临床表现 1.眼部症状 ①眼球呈轴性突出,突出程度随炎症轻重而不同,严重者眼球突出类似眼球脱位;②眼界肿胀,质硬如木,皮下静脉扩张,眼界皮肤发红;③结膜水肿,严重时,结膜可以突出于睑裂外。结膜如长期被暴露可以干燥或有继发感染;④眼球活动受限甚至固定,活动时,眼球疼痛剧烈,瞳孔反射良好;⑤眼部有剧烈疼痛和触痛。 2.全身症状 有中毒症状 如发热、恶心呕吐、衰竭或虚脱。 三、解剖、病理 眼眶组织内有眶筋膜,眶筋膜与眼眶缘部的骨膜于上下眼眶内外侧部相连接并相互地附着,因而眼眶自然地形成一个密闭的盒子。一旦有炎症,炎症局限在眼眶肌锥软组织内。炎症可波及静脉,引起血栓性静脉炎,球后和肌锥内压力增高。在感染的早期,眶内组织便有广泛性坏死,而这些中毒的作用又可影响眼部动脉、视神经,导致视神经萎缩及失明,随炎症的发展,脓肿形成,脓肿可自皮肤面或结膜囊内破溃。脓肿还可向后通过眶上裂、视神经孔或坏死的眶顶侵入颅内。 四、并发症 (一)角膜受累 因眼球突出,角膜暴露,易发生暴露性角膜炎,并可发展为角膜溃疡,穿孔,失明。 (二)眼界坏疽 严重者,眼界发生坏疽,并有腐肉蜕落。 (三)视神经病变 因眶压增高,视神经受压,视网膜中央静脉及其供养的血管均被挤压,因而视神经乳头可以水肿。如果炎症浸润至视神经鞘膜及视神经实质,可以同时发生视神经炎。视神经实质内可以有局灶性脓肿及坏死,视神经很快出现萎缩,视力减退乃至失明。 (四)视网膜病变 因视网膜中央血管受累,视网膜有出血、视网膜静脉阻塞或视网膜动脉阻塞,或渗出性视网膜脱离。 (五)巩膜、脉络膜炎等 炎症可波及巩膜、脉络膜及视网膜等组织,可有急性局灶性坏死。 (六)海绵窦血栓性静脉炎 炎症向后伸延至海绵窦,形成海绵窦血栓性静脉炎或导致脑膜炎或脓肿而死亡。 (七)全身感染 炎症可经过血运发生毒血症或脓血症。 五、诊断 诊断依据①病史、眼部症状和体征;②X光摄片除外副鼻窦炎;③请耳鼻喉科医师会诊除外鼻窦炎;④取结膜囊分泌物或皮肤溃破或结膜囊破溃处的分泌物作涂片,以Gram染色检查,同时作细菌培养;⑤取鼻咽道分泌物作细菌培养及涂片检查。 六、鉴别诊断 (一)海绵窦血栓性静脉炎见海绵窦血栓性静脉炎章节。 (二)球筋膜炎发病快,双侧居多。炎症开始局限于一条眼外肌的肌腱处,运动受限。眼球突出,结膜水肿。如为化脓性者,则在下直肌下缘的球结膜下有黄色积脓区。 (三)眶骨髓炎 其症状和经过与其他急性眶尖端综合征相似。瞳孔散大,对光及聚合反射消失,眼球活动受限。上睑下垂,角膜知觉消失。 七、治疗 (一)抗感染 如涂片发现革兰阳性球菌,首先选用静脉应用Methicillin(甲氧苯青霉素,又称新青Ⅰ)200mg/(kg.d)(每2~4h一次)或青霉素200~400000u/(kg.d)(分为每日4次注入)。如涂片为革兰阴性球菌则静脉应用庆大霉素。如涂片未发现细菌,则静脉应用新青Ⅰ、青霉素G及庆大霉素。如患者为5岁以下的儿童应该联合应用氨苄青霉素(Am-picillin)及新青Ⅰ。如无条件涂片,应用新青Ⅰ,青霉素G及庆大霉素。同时可用大量磺胺制剂,或广谱抗菌药物如氟哌酸,口服,每日3~4次,每次0.2g,氟哌酸眼液滴眼,每日6次。 (二)一般支持及时对症处理 卧床休息,多饮水。局部热敷以使炎应局限。 (三)切开引流 如业已化脓,应在脓点处或最突起部位切开引流,如果为探查切开,应在眉下沿眶上缘内1/3处(相当于滑车部位)或泪腺窝处作切口,深入眶内。 (四)局部用药 眼球局部点用抗生素如0.25%氯霉素及0.3%庆大霉素,必要时用湿盒或温房保护眼球和角膜。 八、预后 虽然大量应用抗生素及磺胺制剂以减轻其后遗症,但严重的并发症仍有发生。如无并发症,视力的预后是好的。 第三节 眶上裂综合征一、解剖 眶上裂位于眼眶视神经的外侧,在眶上壁与眶外壁的交界处,由蝶骨大小翼组成。由此使中颅窝与眼眶相沟通。眶上裂的后端与眶下裂相汇合。第Ⅲ、Ⅳ、Ⅵ脑神经及第Ⅴ脑神经的眼支、眼上静脉、脑膜中动脉的眶支和交感神经等穿过此裂。凡肯眶内或眶内有病变累及此眶上裂便可出现眶上裂综合征。 二、病因 至今不完全了解。但有下列各种原因。 (1)眶内非特殊性炎症波及眶上裂或炎性的肉芽肿组织压迫眶上裂。继发于眼外肌手术或副鼻窦炎症的眼眶软组织炎波及至眶上裂脑膜、海绵窦,中枢神经系统的感染波及至眶上裂。 (2)眼内或颅内肿瘤波及眶上裂,如错钩瘤。 (2)外伤性颧骨骨折、水肿和出血压迫眶上裂。 三、临床表现 (一)炎症表现 病人主诉眼眶受累区域疼痛,随即出现复视及不同程度的上睑下垂。眼球转动时感觉球后疼痛、眼球轻度突出。有时全身乏力或有低热。 (二)脑神经受累表现 检查发现第Ⅲ、Ⅳ、Ⅵ脑神经及Ⅴ脑神经的眼支等麻痹,在临床上表现为眼外肌和眼内肌部分或完全麻痹,上睑部分或完全下垂,角膜知觉消失,上睑及前额皮肤知觉减退或消失。 (三)眼底表现眼底检查视神经乳头可以正常或充血,视网膜静脉充血。 四、诊断 诊断依据①眼眶X光摄片注意眶上裂有无变狭或硬化或破坏;②B超检查,必要时CT检查除外眶上裂处有眶内占位性病变;③请耳鼻喉医师会诊除外副鼻窦炎;④根据临床表现及病史。 五、鉴别诊断 其他疼痛性眼肌麻痹而有类似眶上裂综合征表现疾病,如转移性眶内肿瘤,广泛性鼻部肿物,全身性血管炎必须除外,根据X光摄片及血化等检查可以鉴别诊断。 六、治疗 (一)手术 如为肿瘤应根据眶内或颅内的位置、大小等具体病情决定手术与否。 (二)抗感染 如无占位性病变应考虑为炎症,查病灶,找病因。如查出病因应按病因治疗同时可用青霉素、庆大霉素及磺胺制剂。 (三)激素 口服强的松。 第四节 眶尖端综合征眶顶为由颅内进入眼球的神经和血管的通道。又是眼外肌和眼提上睑肌的起点。在眶顶部有眶上裂、眶下裂及视神经孔。 任何病变波及至眶顶部,便可出现眶尖端综合征。 一、病因 凡颅部及眶部外伤有颅骨或眶骨骨折伤及眶上裂、视神经孔,眶内肿瘤、眶内外伤或手术后的出血、血肿,或各种炎症如骨膜炎、血管周围炎等波及眶上裂及视神经孔,伤及第Ⅱ、Ⅲ、Ⅳ、Ⅵ脑神经及第Ⅴ脑神经的眼支者,均为其病因。 二、临床表现 临床表现除与眶上裂综合征相同外,因视神经被累及,因而还有视力障碍,视力可以减退或黑蒙。 三、诊断 根据病史及临床表现、X光摄片、B超及CT检查可作出诊断。 四、治疗 按照不同的病因,进行不同的治疗。凡属炎症者,视病情轻重。可服用大剂量或中等剂量的强的松,效果较好。还可辅助应用抗生素如青霉素、新青Ⅰ,以及磺胺制剂。 (费佩芬) 参考文献[1]Ferguson E,C,III:Deep wooden foreign bodies of the orbit:A report of two cases.Trans Am Acad Ophthalmol Otolarygol 1970; 74:778 [2]Von Noorden G.K.:Orbital Cellulitis following extraocular muscle surgery Am JOphthalmol 1972;74:627 [3]Louis A Wilson:External disease of the Eye Hagerstown,Maryland,New York,SanFrancisco,London,Harper 86:876 [8]Krohel GB.Krauss HR,Winnick J:Orbital abscess:Presentation,diagnosis,therapyand scquelae.Ophthalmology.1982;89:492 第94章 眼球穿通伤与化学伤第一节 眼球穿通伤和球内异物一、病史 当怀疑眼球穿通伤或球内异物时,首先迅速而准确地采集病史,了解受伤的经过,致伤的物体和性质以及受伤到就诊的时间至关重要。因为这些资料对诊断与处理十分有价值。 如果眼球裂伤较大,无需详细检查当应立即送往手术室进行初步修补,然后再作包括X线等的进一步检查。临床上常常遇到这样的病例,从病史上考虑,高度怀疑眼球穿通伤、但是伤口却不明显,这就需要熟悉眼球穿通伤后常见的临床征象。 二、眼球穿通伤的临床征象 临床表现有①视力减退;②低眼压;③前房消失或变浅;④瞳孔的大小,形状和位置发生变化;⑤角膜或巩膜裂伤,如果伤口不明确可用荧光素使泪液膜着色,再在裂隙灯下观察是否有房水外渗,其表现为光亮的绿色细流经过角膜,这对诊断常有很大帮助;眼内容脱出,明显的结膜水肿。 三、紧急处理 在不向眼球施加任何压力的条件下进行结膜囊培养和药物敏感试验的取材。滴用抗生素(但不要用抗生素药膏),或作结膜下注射,在某些病例为预防或治疗感染可以开始全身应用抗生素。应用破伤风抗毒素。 四、对于脱出的眼内容的处理原则 角膜伤口小而整齐,又无虹膜脱出者,无需缝合,只要结膜下2万u庆大霉素,充分散瞳,再用眼垫遮盖伤眼。角膜穿通伤合并虹膜脱出者,原则上剪除脱出的虹膜,但若脱出不久,表面干净,晶体完整者,也可将虹膜送回前房,然后仔细缝合角膜伤口。角膜及巩膜伤口大,又有虹膜、晶体及玻璃体脱出者,应切除脱出的虹膜、晶体和玻璃体,再缝合伤口,尽量保持眼球圆形。如果有作玻璃体切割的条件,应当在前房内注入空气、盐水或人工玻璃体(Sodium hyaluronate),然后由睫状体平坦部置入玻璃体切割器,切除残留的晶体与玻璃体,施行眼前节重建术。在角巩膜穿通伤合并睫状体脱出者,为避免球内大出血,原则上冲洗脱出的睫状体后送回。但是若脱出的范围大,历时较久,应考虑切除脱出的睫状体后再缝合伤口。若确认外伤已导致失明并不可挽回者,为了预防交感性眼炎发生,应当说服病人及时搞除眼球。锯齿缘后方的巩膜穿通伤,应将脱出的脉络膜和视网膜复位,再在伤口两侧作冷凝和巩膜外加压,防止视网膜脱离发生。晶体局部混浊者应当随诊观察,如晶体脱入前房应当立即摘除。但是若晶体脱位落入玻璃体,一般不必手术,可以长期观察。 五、球内异物 除了裂隙灯和眼底镜检查之外,X线和超声波是重要的检查方法,当异物存留眼部时应作定位检查,争取处理伤口与异物取出一次解决问题。常用的定位方法包括:①直接定位环法:在角膜缘作金属标记,可以用手持环或将金属环缝置在角膜缘;②切口标记定位:一般是在手术中未能取出异物,遂在切口部们巩膜缝上一小块金属网格或金属弯针作为参照物,经再次拍片后定位;③无骨定位法:确定眼前节异物,对于X线不显影的异物可采用超声波定位法。 第二节 化学性眼烧伤化学性烧伤是严重的眼科急诊,通常由酸或碱造成。其他形式的烧伤如催泪瓦斯(teargas)烧伤,也应按化学性烧伤处理,但一般不会造成眼部的永久性损伤。 一、化学性烧伤的病理生理 (一)碱性烧伤 碱要比酸对眼部破坏力大得多。因为碱与细胞膜的脂类结合后能迅速穿透角膜和前房。碱的致伤作用主要是pH的改变而不是碱的金属离子。是否发生永久性的损伤除了取决于碱的浓度和性质之外,更重要的是自受伤到眼部冲洗时间间隔的长短。 (二)酸性烧伤 酸的致伤作用仅限于酸与眼部组织接触后的数分钟至数小时,由于酸沉淀了组织中的蛋白质,迅速形成了“屏障”而使酸不易穿入眼内组织。但是氢氟酸(HF)和含重金属离子的酸有穿透角膜与前房的能力,要特别引起重视。 二、化学性烧伤的分级与预后 这种分级与预后主要适用于碱性烧伤。但对其他穿透力较强的酸和其他化学物质所致的损伤也适用。 (一)轻度 角膜上皮侵蚀,角膜轻度混浊,角膜缘结膜与巩膜无缺血与坏死。轻度碱烧伤抑制上皮的再生,影响角膜透明程度,视力可能会轻度降低。 (二)中度 角膜全层受累,虹膜细节不能窥清,角膜缘组织缺血与坏死区小于或等于1/2圆周。由于角膜瘢痕与新生血管形成,可造成永久性视力损害。 (三)重度 角膜全层严重受累,瞳孔不能窥见,角膜缘组织缺血与坏互区超过2/3圆周。由于角膜混浊,上皮再生不良,反覆发生溃疡及角膜缘结膜和巩膜坏死,视力严重丧失。 三、治疗 (一)伤后紧急处理 争分夺秒利用一切能得到的水源进行结膜囊冲洗。化学物质的直接接触区要持续冲洗数分钟。如有化学性固体异物要及时去除。 (二)充分冲洗 在初步冲洗后病人应立即送往医院,在表面麻醉下如0.5%地卡因,用生理盐水(至少1000ml)继续冲洗结膜囊,并用棉拭子除去可能残存的异物。冲洗完毕后要用pH试纸检测,使结膜pH值在7.3~7.7之间,5min后再复查一次pH值,以保证冲洗已充分。 (三)药物治疗 ①散瞳,可以减轻眼部疼痛和防止瞳孔后粘连;②局部施用抗生素液和膏剂以防止感染;③如果眼压升高,可以用碳酸酐酶抑制剂,如Diamox等;④为减轻伤口疼痛可以口服镇静药或止痛药;⑤有人主张在伤后3h内可用抗坏血酸50~100mg作结膜下注射;⑥国外目前主张在伤后立即开始局部应用皮质激素,如0.5%~1.0%强的松龙,每日4次,最好在伤后的7~10天逐步停药。如果此时虹膜睫状体炎仍明显,可以把局部应用改为全身用药;⑦国外报告局部应用1%乙酰胆碱,可以促进细胞有丝分裂,有利于角膜上皮修复;⑧胶原酶抑制剂的应用,至今未得到普遍接受;⑨化学性眼烧伤可以伴有急性呼吸道或其他部位的损伤,必要时应请其他科医生会诊。 (四)手术治疗 ①在伤后3h内进行前房穿刺其效果显著,超过24h者此项措施意义不大;②有人主张作结膜切开与结膜下冲洗,但没有被广泛接受;③晚期眼睑结膜由于瘢痕造成的畸形可以通过整形手术矫正。 第95章 急性视力损害(缺)第十六篇 喉科急诊第97章 急性喉阻塞喉腔受各种病变的影响发生急性狭窄或阻塞,产生喉生理功能障碍称急性喉阻塞。 一、病因 (一)喉的急性炎性疾病 小儿患急性喉炎易发生急性喉阻塞,因为小儿喉腔小,炎症时粘膜稍微肿胀就可致声门阻塞。又因小儿喉软骨软,粘膜与粘膜下层附着不紧密,粘膜下淋巴组织及腺体丰富,易产生粘膜下浸润,咳痰能力差,喉气管内的分泌物不易排除,小儿神经系统不稳定,容易发生喉痉挛等特点都使小儿急性喉阻塞机会多于成人。其他如白喉,邻近组织的急性炎症如咽后脓肿、口底峰窝织炎等炎症向喉部蔓延时都可造成急性喉阻塞。 (二)喉水肿 麻醉插管、变态反应、心肾疾病等均可引起喉水肿。 (三)喉外伤 喉外部和喉内部(如异物、烧灼等)的损伤,可因水肿、血肿、气肿等引起急性喉阻塞。 (四)喉痉挛破伤风、喉气管异物的刺激,低钙所致的手足搐搦症都可产生喉痉挛而致喉阻塞。 (五)喉肿瘤 良性和恶性肿瘤均能引起的喉阻塞。带蒂的较大声带息肉,突然嵌顿于声门时常可造成危急的急性喉阻塞。 (六)双侧声带外展麻痹 (七)先天性畸形 巨大喉蹼,先天性喉喘鸣等。 二、临床表现 急性喉阻塞常常突然出现较为严重的症状,如喉水肿、喉外伤等。一些慢性阻塞,如喉肿物,虽然阻塞症状随肿物生长而逐渐加重,一旦有粘稠分泌物停滞于声门时也会骤然出现喉阻塞的症状。 (一)吸气性呼吸困难和缺氧吸气性呼吸困难表现为吸气运动加强、吸气时间延长,吸气深而慢,感觉吸气费力,可见到吸气时鼻翼煽动,胸骨上窝凹陷,继续加重则吸气时由于胸腔负压增加,锁骨上下窝、肋间隙、剑突下窝发生吸气性凹陷。由于缺氧而出现烦躁,坐卧不安,严重缺氧则出现四肢发冷、面色苍白或紫绀、额部出冷汗、血压升高,甚致出现心力衰竭、昏迷、死亡。 一般将呼吸困难按轻重程度分为四度:Ⅰ度呼吸困难为安静时无呼吸困难表现,而活动时或小儿器闹后表现有鼻翼煽动,锁骨上窝、心窝轻度内陷等吸气性呼吸困难表现;Ⅱ度呼吸困难安静时即有Ⅰ度呼吸困难的表现;Ⅲ度呼吸困难除有Ⅱ度呼吸困难表现外,患者烦躁不安、躁动等缺搓症状明显;Ⅳ度呼吸困难既有Ⅲ度呼吸困难的表现,又出现青紫、昏迷等严重缺氧的表现。 (二)声音改变 引起喉阻塞的病变在声门或声门附近者声音嘶哑多为首发症状,病变部位在室带或者声门下者声音嘶亚出现晚或不出现,但在呼吸时可能产生哮吼或笛鸣声。 (三)喘鸣 喘鸣是喉阻塞的另一个重要症状,吸入气流急速通过狭窄的声门裂时,气流的摩擦和声带颤动即可发出哮吼和笛鸣,声音可传至邻室。 三、诊断 根据症状,详细询问病史,病情允许者经过咽喉检查,如间接喉镜、直接喉镜、纤维喉镜、喉X线体层片、CT喉部扫描等,查出病因,诊断急性喉阻塞是容易的。 四、治疗 急性喉阻塞的治疗原则是尽快解决患者呼吸困难,急分夺秒使严重缺氧患者尽早脱离缺氧状态,挽救生命。治疗方法及时机的选择要根据病因、呼吸困难程度、患者一般状态以及客观条件等因素全面考虑、当机立断。 (一)Ⅳ度呼吸困难 病情危重不允许做病因的详细检查,应立即做紧急气管切开术。病情危重者可行环甲膜穿刺或环甲膜切开术以求抢救病人于分秒之间。呼吸困难缓解后再行常规气管切开术,进一步查找原因,进行病因治疗。 (二)Ⅲ度呼吸困难病因经治疗会很快消除者,如急性喉炎经抗生素、激素等药物治疗后呼吸困难可很快消退或减轻为Ⅱ度,逐渐好转,气管切开术就可避免。对那些病因不清或经保守治疗病因不能去除的Ⅲ度呼吸困难患者(哪喉肿瘤),应及时做气管切开术。对某些体弱病人甚至在Ⅱ度呼吸困难时就可做气管切开术。然后再根据不同病因进行相应的治疗。 (三)Ⅰ度和Ⅱ度呼吸困难 原则上先进行全面系统检查,根据不同病因而选择相应的治疗。 对一些咳嗽功能差和有下呼吸道分泌物阻塞的严重喉阻塞患者,在气管切开术进行过程中可能发生窒息。因而在行气管切开术前先行气管插管或置入气管镜,抽吸分泌物并给氧,保证呼吸道通畅,然后再行气管切开术,对患者是安全的。 第98章 梅尼埃病梅尼埃病是一种独立的内耳疾病。为常见的耳科急诊之一。病人均因剧烈眩晕、恶心、呕吐和平衡失调就诊于急诊室。男性患者居多,且多中年发病。多一耳罹患,双耳患者约占9.2%~46%。 一、病理 本病主要病理改变是内耳膜迷路积水。由于积水致膜迷路膨大、扩张,尤以耳蜗中阶和球状囊为着。前庭膜可突入前庭阶中,使前庭阶内空隙闭合。前庭膜的最上段可通过蜗孔疝入蜗阶。球囊膨大。其壁周围偶有纤维化。椭圆囊也可膨大,并可呈疝状突向一个或数个半规管的外淋巴腔内。内淋巴管和内淋巴囊无明显变化。蜗小管无改变。膨胀的膜迷路可破裂,甚至有瘘管形成。内耳感觉上皮可有程度不同的变性改变。 上述病理改变如何引起临床症状,尚在争论。有人认为膜迷路积水的机械性压力作用于感觉上皮而产生症状。膜迷路一旦破裂、压力缓解而症状消失。也有人认为膜迷路破裂产生症状。此时,内、外淋巴中生化和生物电方面及感觉上皮结构均有改变。例如,通常内淋巴中K+较高,外淋巴中Ha+较高;膜迷路因积水膨胀而破裂时,内、外淋巴混合致K+逸入外淋巴,产生毒性作用,引起突发性症状。直到裂口愈合,内淋巴成分恢复后,症状也趋缓解。 二、病因 仍不清楚,觉的学说有。 (一)末梢血液循环障碍说 供应内耳的内听动脉为一终支,且较敏感。旦发生痉挛,极易使感觉上皮受到损害。由于中间代谢产物淤积,蜗管内渗透压增高,最终形成内淋巴积水。 (二)植物神经功能紊乱学 过度疲劳、情绪波动等均能影响植物神经系统稳定性,交感神经应激性增高,内耳小动脉痉挛,断而产生膜迷路积水。 (三)内分泌功能障碍说 肾上腺皮质功能减退等内分泌腺功能失调,可导致内听动脉痉挛,引起膜迷路积水。 (四)病灶及病毒说 扁桃体炎、胆囊炎及腮腺炎病毒等可诱发本病。 三、症状 突发性眩晕、耳聋和耳鸣为本病三个主要症状。 (一)眩晕多突然发作。病人感剧烈的旋转性头晕,或觉自身旋转,或觉周围物体绕自身旋转,并常有一定方向。也可感觉身体上下、前后或左右晃动,如坐船行于海上。睁眼或某一体位可使眩晕加重,改喜闭目平卧,并采取一特定体位。眩晕发作可持续数分钟、数小时或数日,但多于1周内缓解。可反覆发作,但间歇期完全恢复正常,且无意识障碍是本病的重要特征。 (二)听觉障碍 常有不同程度的听力下降。轻度听力下降可为本病“先兆”。发作期听力减退明显,间歇期听力可恢复正常。反覆发作的晚期患者,可有不可逆的听力障碍,甚至全聋。 (三)耳鸣 可为本病发作先兆。常为高音调持续性耳鸣。间歇期可完全消失。晚期可为持续性耳鸣。 (四)耳内胀满感或压迫感 发病前可感觉患侧头闷,患耳胀满感,犹如游泳后,耳内灌水的感觉。 (五)植物神经系统功能紊乱表现为面色苍白、出冷汗、脉搏加快、恶心、呕吐等。 四、检查 (一)眼震 发作期可见水平或水平旋转性眼震。此为重要体征,但无定位意义。 (二)眼震电图(ENG)检查 本病患者可表现出各种前庭功能障碍,如自发性眼震、位置性眼震,半规管麻痹,优势偏向,前庭重振等。 (三)听力检查 纯音测听为感音性聋曲线。早期低频下降,并呈波动式变化,即发作期后听力可恢复正常。晚期患者高频听力亦下降,甚至全聋,发作期语言识别率下降。尚可有听觉重振和复听(diplacusis)现象。 (四)耳蜗电图(ECOChG) 表现为SP-AP复合波增宽,AP振幅与刺激声强度的函数曲线有重振特点。-SP振幅异常增大,即-SP/AP比值≥0.4,其阳性率为60%~81%。CM畸变。甘油试验时-SP下降等。 (五)内淋巴脱水试验 如甘油试验、尿素试验。试验时,因膜迷路脱水,听力不同程度地提高。 (六)X线检查前庭导水管和内淋巴囊区域的X经检查结果分为Ⅰ、Ⅱ、Ⅲ型。梅尼埃病患者Ⅲ型最多。表现为前庭导水管周围气化差。导水管短而直,容纳颞骨外部内淋巴囊的小凹较窄。 (七)免疫学检查 多种食物、偶尔吸入物或化学性物质作为过敏原对产生内淋巴积水有重要作用。行过敏试验寻找过敏原以期减少发作。 五、诊断 典型的病史是正确诊断的主要依据。同时选择应用上述检查,寻找客观证据,最后确定诊断。听力学检查、前庭功能检查、蜗电图和脱水试验做为常规检查。 六、鉴别诊断 本病发作时眩晕剧烈、痛苦很大,但绝无生命危险。关键是要排除其他病变,特别是中枢神经系统病变引起的中枢性眩晕。以免贻误病情,造成严重后果。 (一)末梢前庭病变 1.突发性耳聋伴前庭功能障碍时可有剧烈的眩晕、恶心、呕吐和耳鸣,和梅尼埃病相似,但突发性耳聋患者均有较严重听力障碍,眩晕一次发作后,逐渐减轻,但持续时间较长。 2.良性阵发性位置性眩晕 为耳石器障碍引起。由头位或体位改变诱发的剧烈眩晕,眩晕为一过性,无耳聋和耳鸣。反覆检查,眩晕和眼震可逐渐衰减消失。 3.耳毒药物中毒性眩晕 庆大霉素、硫酸盐链霉素、卡那霉素、奎宁、利尿酸钠等多种药物可损害前庭系统,引起眩晕。此病有明确的药物史。发病较缓慢,眩晕较轻,多主诉为身体晃动,自身不稳定感。一般无听力障碍和耳鸣。持续时间较长,可达数月甚至数年。前庭功能检查亦双侧或单侧前庭功能障碍。步行看外界物体时有摇动感(Jumblimg现象)和识别障碍性眩晕(Dandy综合征)。 (二)前庭神经障碍 1.前庭神经炎 又称前庭神经元炎。一般认为由病毒感染引起。多有上呼吸道感染史,表现为突发性眩晕,伴恶心、呕吐。但无耳蜗症状。症状持续较长,可达数月或1年以上。可见自发性眼震,患侧前庭功能障碍或完全丧失。 2.神经血管压迫综合征 前庭神经或蜗神经受走行异常血管压迫,可出现眩晕、耳聋和耳鸣。与梅尼埃病极为相似。但发作仅数10s。 3.Hunt综合征 又名膝状神经节炎。表现为耳部疱疹、面瘫和眩晕、听力障碍等。 4.听神经瘤 早期可有头晕感。也可表现为突发性耳聋者。眩晕不重,多表现为平衡障碍和共济失调。肿瘤生长,可有头痛、三叉神经和面神经压迫症状。脑干诱发电位示波Ⅴ潜伏期和Ⅰ~Ⅴ间期延长。小脑桥脑角充气CT扫描可确立诊断。 (三)中枢性疾病 1.小脑前下动脉、小脑出血、缺血、梗死常有剧烈眩晕。常有误诊为梅尼埃病者。此病发迅速、很快昏迷、死亡。因此,对急性眩晕患者,先行神经内科检查是完全必要的。 2.椎基底动脉供血不足 约8%出现眩晕。 3.颈内动脉供血不足 约8%出现眩晕。 4.脑肿瘤小脑肿瘤、第四脑室肿瘤等,由于脑干或小脑障碍或受压而产生头位性眩晕。 (四)眼源性眩晕视觉异常,如屈光不正、弱视、眼肌麻痹时可出现眩晕。 (五)颈部疾病 颈椎病可引起眩晕。 (六)全身疾病 血液病(白血病、贫血等)、内分泌疾病(甲亢、糖尿病等)、泌尿系疾病(肾炎,肾性高血压)、代谢疾病(肝疾病、脂质代谢异常)、心血管疾病(心功能不全、高血压、低血压、动脉硬化)植物神经功能失调(直立性低血压、动摇症等)。 (七)其他疾病 如肠寄生虫病性眩晕、下颌关节综合征,变态反应。 七、治疗 本病不经任何治疗,症状也可自行缓解,有时从此不再发作,有时在间歇多年后又可突然发作,故给估计疗效带来很大困难。本病尚无特效疗法及预防方法。 保守疗法 1.一般疗法 说明本病并非严重疾患,解除其疑虑,树立信心,鼓励病人加强锻炼。吃低盐少水食品。 2.药物疗法 可酌情选用。①镇静剂:乘晕宁、氯丙嗪、东莨菪碱、安定等。②血管扩张剂:烟酸、地巴唑、脑益嗪、倍他啶、阿托品、654-2、复方丹参片、活血化瘀片等;③脱水剂:如醋氮酰受(Diamox)、双氢克尿塞、50%甘油盐水等;④维生素类药物;⑤其他:如4%碳酸氢钠注射液、ATP、ADP、肾上腺皮质激素等。 (二)手术疗法 经系统保守治疗半年以上无效者;眩晕反覆发作影响生活和工作者;眩晕发作伴倾倒者;听力逐渐下降者,可采取手术疗法。 1.解除血管痉挛手术 ①星状神经节阻滞术:用1%普鲁卡因10ml,经颈部到星状神经节封闭术,效果不肯定;②颈交感神经切除术:效果不肯定。 2.膜迷路减压术 为保存听力和生理性手术。①内淋巴减压术:手术暴露内淋巴术后,或单纯切开内淋巴术,或用引流管将内淋巴液引流到蛛网膜下腔,也可引流至乳突腔。经5年以上随访,后两者远期效果,眩晕控制约占42%~76%;②球囊切开术:经镫骨底板插入一特制小钉穿破膨大之球囊;③耳蜗球囊穿刺术。 3.前庭神经切除术可经颅中凹行前庭神经切除术,能解除眩晕,但保存听力,防止面神经麻痹。也可经迷路后或经迷路行前庭神经切除术。 4.迷路破坏手术 适用于听力严重下降者。①经耳道迷路破坏术;②超声波、冷冻法迷路破坏手术,可选择性破坏前庭器官而尽量保存听力和面神经完整。 第99章 突发性耳聋突发性耳聋(以下简称突聋)是一种突然发生的原因不明的感觉神经性耳聋,又称暴聋。DeKlevn(1944年)首先描述此病,发病率逐年有所增加,1万人中约有10.7人发病,占耳鼻喉科初诊病例的2%。两耳发病占4%,其中一半两耳同时发病,也有报告高达17%者。性别、左右侧发病率无明显差异。随年龄增加发病率亦增加,患病时年龄在40或40岁以上者占3/4。其发病急,进展快,治疗效果直接与就诊时间有关,应视为耳科急诊。 一、病因 突聋病因不明,文献记载引起本病的原因共100多种,其中许多是罕见的。据Mattox(1977年)的意见,本病的原因顺序为病毒感染、血管疾病、内淋巴水肿、迷路膜破裂及上述诸因素的联合。 (一)病毒感染 病毒感染是引起本病的最常见的原因。病毒感染循下述主要途径。 1.血行感染 病毒颗粒由血循环直接进入内耳血循环内,引起耳蜗循环障碍或内淋巴迷路炎。 2.经脑膜途径 病毒由蛛网膜下腔经内听道底的筛板或经蜗小管侵入外淋巴间隙引起外淋巴迷路炎,故耳蜗症状出现于脑膜炎之后。带状疱疹病毒是引起外淋巴迷路炎的主要病原。 3.经圆窗途径 病毒引起的非化脓性中耳炎,感染可经圆窗侵入内耳。 (二)血管病变 血管病变在突聋发病机制中有重要意义。Wilson指出由于部分或全部耳蜗血管堵塞引起的突聋的发病率还不清楚,但少于病毒性迷路炎。也有人认为血管病变在突聋致病原因中占3/4。由于血管痉挛、栓塞、血栓形成、血管受压、血管内狭窄、出血、血液凝固性增高、动脉血压波动以及其他血管障碍,因缺氧而使螺旋器感觉结构发生变性。其中除血管痉挛者外,其他预后均差,常致永久性聋。耳蜗耐氧力很弱,缺氧60s后耳蜗微音电位和神经动作电位就消失,如血流被阻30min,虽血流恢复,但耳蜗电位却不能恢复。大崎胜一郎借助放大55倍的皮肤粘膜显微镜观察到突聋病例中存在血管内“淤塞”现象,认为这种现象可能造成内耳微循环障碍而导致突聋。其病理生理机制是病理性血管内红细胞凝聚→血液粘度增加→血流速度下降→缺氧→渗透性增加、组织水肿、血液浓缩、小血栓形成→组织损伤。 (三)迷路膜破裂迷路膜破裂系指内耳的圆窗或卵圆窗膜破裂合并蜗管膜破裂。由于膜破裂,引起突发性感觉神经性耳聋、眩晕和耳鸣等症状。因突然用力活动或经历气压剧变引起中耳气压骤变及颅压骤变。此压力的改变引起迷路膜破裂的机制可从两方面理解。 1.外爆途径(图99-1)脑脊液压力增高,蜗小管和内听道的筛孔将此压力改变传递到外淋巴系统,其中蜗小管可能起主要作用。在正常情况下蜗小管内存在网状绒毛及屏障膜,使脑脊液与外淋巴间不能畅通无阻。
2.内爆途径(图99-2)耳咽管一鼓室压力骤增,压力向内直接作用于圆窗,或通过听骨链作用于卵圆窗,穿破圆窗膜或卵圆窗环韧带,有相似的内迷路膜(基底膜及前庭膜)破裂的逆向连锁反应,导致突聋。 (四)膜迷路积水 一些轻、中度突聋,不论有无眩晕,可能是梅尼埃病的不同类型。突聋亦可能是梅尼埃病最先出现的症状。患者中最后发展为梅尼埃病者占5%~6.6%。突聋速尿试验阳性者占27%(3/11人)。速尿是一种快速利尿剂,应用后前庭水肿减退,可使前庭功能趋向正常。上述现象支持有些患者可能存在膜迷路积水。
图99-2 内爆途径 二、症状和体征 (一)耳聋此病来势凶猛,听力损失可在瞬间、几小时或几天内发生,也有晨起时突感耳聋。慢者耳聋可逐渐加重,数日后才停止进展。其程度自轻度到全聋。可为暂时性,也可为永久性。多为单侧,偶有双侧同时或先后发生。可为耳蜗聋,也可为蜗后聋。 (二)耳鸣 耳聋前后多有耳鸣发生,约占70%。一般于耳聋前数小时出现,多为嗡嗡声,可持续1个月或更长时间。有些病人可能强调耳鸣而忽视了听力损失。 (三)眩晕 约2/5天1/2突聋伴有不同程度的眩晕,其中约10%为重度耳聋,恶心、呕吐,可持续4~7天,轻度晕感可存在6周以上。少数患者以眩晕为主要症状而就诊,易误诊为梅尼埃病。数日后缓解,不反覆发作。 (四)耳堵塞 耳堵塞感一般先于耳聋出现。 (五)眼震 如眩晕存在可有自发性眼震。 三、检查 (一)详细询问病史 病毒感染所致突聋病人可清楚地提供流感、感冒、上呼吸道感染、咽痛、副鼻窦炎等,或与病毒感染者接触的病史,这些可发生在听力损失前几周。血管病变致突聋者可提供心脏病或高血压史,也可有糖尿病、动脉硬化、高胆固醇血症或其他影响微血管系统的系统性疾病的病史。迷路膜破裂患者多有一清楚的用力或经历过气压改变的病史,如困难的排尿、排便、咳嗽、打喷嚏、弯腰、大笑等或游泳、潜水、用通气管或水下呼吸器的潜水或异常的飞行活动。 (二)全身检查应针对心血管系统、凝血系统、新陈代谢和机体免疫反应性。神经系统检查应排除内听道和小脑桥脑角病变,椎基底和大脑血管循环障碍,如摄内听道片和颈椎片、头颅CT扫描、眼底和脑血流图检查。王淑春等对104例突聋患者作了脑血流图检查,发现突聋患者脑血管功能状态较正常人为差。 (三)实验室检查 包括血象、血沉、出凝血时间、凝血酶原时间、血小板计数等。血清学检查分离病毒和抗体滴定度测量,还可考虑血糖、血脂、血氮和血清梅毒试验。 (四)耳镜检查 鼓膜常正常,也可微红。 (五)听力检查 纯音测听气骨导阈值上升,一般在50dB以上。听力曲线分型以平坦型为主,也有高频渐降型、高频陡降型或轻度低频下降型。阈上测听、言语测听、声阻抗测听、耳蜗电图检查及听性脑干反应用于鉴别耳蜗和蜗后损害、了解听力损失的性质、程度和动态。 (六)前庭功能检查 应包括变温试验、位置性眼震试验、瘘管试验、Romberg试验,必要时作眼震电图检查。八木聪明等报告51例突聋,初诊时50侧做位置性眼震检查,38例出现位置性眼震。48名作眼震电图检查,30例可见水平眼震。 四、诊断与鉴别诊断 根据上述病史、症状和各项检查可以作出突聋的诊断。但应尽可能作出病因诊断和鉴别诊断,以便及早进行合理治疗。尤应与咽鼓管狭窄、梅尼埃病和听神经瘤相鉴别。 (一)咽鼓管狭窄不少突聋表现为低频听力下降,这些病人初发症状为耳闷及低调耳鸣,酷似咽鼓管狭窄,且通气后又诉轻快感;此外突聋诱因-感冒也与咽鼓管狭窄或中耳卡他雷同;听力检查时如不正确使用骨导掩蔽,突聋病人常测出传导性听力曲线。因此,突聋可被误诊为咽鼓管狭窄以致延误治疗。还应注意两病可同时发生。 (二)梅尼埃病 突聋病人常伴有眩晕,但不反覆发作,仅一次发作导致耳聋而终结;无中低频听阈的动态变化;重振现象阳性率低。虽二者均可能有末梢前庭障碍,但突聋有时有方向交换性眼震,在发病3天内可见迷路兴奋期快相向患侧的自发性眼震,其后转向快相向健侧的麻痹性眼震。梅尼埃病几乎都有重振现象。 (三)听神经瘤 复习文献,听神经瘤以突聋表现要比一般认识的更常见。Berg报告133例听神经瘤中,17例主要表现为突聋,而且有4人在听神经瘤切除术前恢复了听觉功能,他提出突聋病人,即使恢复,也必须除外小脑桥脑角肿瘤的可能性。 五、治疗 (一)一般治疗 患者尽可能住院治疗,卧床休息,限制水、盐摄入。 (二)营养神经类药物 应及早使用维生素A、维生素B1、维生素B12、谷维素及能量合剂(ATP、辅酶A、细胞色素C)等药物。 (三)血管扩张剂 主要用于血管病变引起的突聋。烟酸口服、肌注或静脉注射。1~2mg磷酸组胺加于生理盐水250ml或5%葡萄糖500ml中静滴(注意滴速及病人反应)。也有用0.1%普鲁卡因250~500ml静脉滴注。冯照远等报告用罂粟碱60mg溶于10%葡萄糖500ml中静脉滴注,每日1次,10次为一疗程,隔3~5日开始第2疗程,一般3疗程。他治疗28例,24例有效。因罂粟碱为平滑肌解痉剂,有血管扩张作用。 (四)肝素有人提出突聋常常伴发于血液凝固性过高。肝素具有抑制凝血酶原形成凝血酶、抑制凝血酶的活性、并阻止血小板的凝集和破坏功能;尚有抗血管痉挛、减少血管渗透性等作用;其在体内可和组胺结合,限制组胺对细胞的破坏。小剂量肝素的应用已作为治疗突聋的常规用药。可作皮下、肌内或静脉注射,剂量因人而异。一般深部肌内注射每次100mg,8h一次。静注每次50mg,每4~6h一次。严重者可用100~200mg加入5%葡萄糖1000ml中缓慢静脉滴注,24h总量不超过300mg,以延长并维持凝血时间于30min(Lee-White试管法)为准而调整剂量。但对有出血倾向、严重高血压及肝病患者慎用或忌用。双香豆素、双香豆素醋酸乙酯及丙酮苄羟双香豆素也有类似效果。 (五)低分子右旋糖酐 可降低血液粘稠度,减少红细胞凝集,改善毛细血管循环。可用10%低分子右旋糖酐500ml静脉滴注,以后每隔6h滴注500ml,共滴注3天。 (六)激素类药物 早期应用效果较佳,包括ACTH、强的松、强的松龙及地塞米松等。皮质激素对神经损害及病毒引起的蜗后聋有效。ACTH可使ATP分解为AMP,循环AMP可减少血小板凝集;ACTH尚有分解甘油三酯的作用。40u皮下注射,同时肝素10000u皮下注射,每周2或3次,共两周,可抑制或缓和血管炎。 (七)泛影葡胺(Urografin) 泛影葡胺是一种水溶性含磺造影剂。其静脉注射时不能通过血脑屏障,因而也可能不透过血耳蜗屏障。它对突聋的治疗作用可能是其分子填塞了毛细血管壁上的缺损,恢复了被破坏的血耳蜗屏障,使Na+、K+、ATP酶恢复活性,从而重建耳蜗电位,使听力提高。上海市第六人民医院耳鼻喉科用泛影葡胺治疗突聋35例,方法是用60%的泛影葡胺作静脉注射或加入5%葡萄糖溶液中作静脉点滴,第1~2天2ml,以后每2~3天根据听力及有无药物反应,可渐增2ml,最大剂量10ml,20天为一疗程,注射总量80~160ml。8例同时应用丹参注射液。显效17例,进步7例,11例无效。用药前必须作碘过敏试验。 (八)混合氧治疗 二氧化碳是有效的血管扩张剂,吸入二氧化碳后脑血流量可增加30%~70%。动物实验示吸入10min、20min、30min后脑血流量增加,动脉供氧量增加,证实5%CO2加95%O2混合氧有利于改善脑的氧代谢。在脑血流量和动脉供氧量增加的情况下,耳蜗微循环也得到改善。Murata等报告吸入5%CO2-95%29~21min后外淋巴氧分压由5.04kPa(37.8mmHg)上升到18.16kPa(136.2mHg)。二氧化碳还能促进氧从血红蛋白中分离,有利于将氧运送至局部缺氧区。马惟力等用混合氧治疗34例突聋,方法为每小时30min,每天7h,共3天,需继续者每天治疗4h。有效率71%。停止治疗后应用血管扩张剂以巩固疗效。 (九)高压氧治疗 李正延等认为高压氧治疗突聋的原理是①提高氧分压,增加血浆中物理溶氧量及血氧弥散率。因此,可迅速纠正组织缺氧。另外,气体的分压差越大,弥散的速度也越快。因此,越是缺氧的部位在高压氧压力下弥散至该处的氧量也越多。②在氧分压增高的情况下,心率减缓,脑血管收缩,动脉血压下降,脑血流量可降低21%。但由于血氧含量增高,组织获氧仍然增加,而血管收缩却可改善或防止内耳组织水肿、渗出和出血。他们用此法治疗了100例突发性聋,有效率78%。 (十)星状神经节阻滞 性状神经节阻滞以引起内耳毛细血管反射性扩张,从而改善内耳循环。吴润身报告用星状神经节封闭治疗28例突聋,有效率75%。 (十一)理疗 微波治疗具有活血化瘀、改善内耳微循环的作用。吴润身用丹参注射液静滴,并用葛根汤内服及微波治疗15例突聋,有效率80%。 第100章 食管异物食管异物为食管的常见疾病,属耳鼻喉科急诊之一。由于咽肌的力量强大,能够把较大的和不规则的物体送入食管,食管上段的肌肉力量较弱,而且存在几处生理性狭窄,因此,容易发生咽入物体的嵌顿。任何能够梗于食管内的物体含均可成为食管异物。大约70%的异物位于食管入口处,多见于环咽肌下方。其次,为主动脉弓处及食管下部与胃的连接处。 一、病因 大约半数发生于10岁以下的儿童,其原因为:①儿童咽部保护性反射尚未发育完善,而且磨牙不全,不易排出食物中异物,多囫囵吞下。②喜欢在口内含硬币、笔帽或小玩具,稍一不慎即可咽下。③进食时嘻笑哭闹,易将大块食物吞下。成人多见于进食过急或精神不集中,将鱼刺、鸡骨等误咽入食管。睡眠或吃粘性食物时将假牙咽下。企图自杀或因精神病吞服金属针等物。 二、病理 多数异物可使食管局部粘膜发生水肿和炎症反应,其程度和范围视异物的性状、污染程度及存留时间长短而异。异物光滑,无刺激性而又未发生食管完全梗阻者,可在食管内停留较长时间而仅有局部粘膜轻度肿胀和炎症。尖锐异物易损伤食管粘膜使炎症扩散,可形成食管周围炎和纵隔炎。少数病例破溃到气管,形成食管气管瘘;严重者造成脓胸,或破溃至主动脉弓引起大出血而死亡。 三、症状 (一)疼痛 尖锐的异物刺入食管壁则引起较重的疼痛。根据异物在食管的位置,疼痛可位于颈下部两侧或胸骨后处,吞咽时疼痛加重。有时患者感觉疼痛的位置不一定就是异物停留的位置。仅有阻塞感或不适感。 (二)咽下困难 轻者或早期不完全阻塞者可进流食。颈段食管异物可使涎腺液增多。重者因食管反射性痉挛、吞咽疼痛而拒食。食管炎性肿胀,异物较大者可造成完全性梗阻,致使唾液及流质食物均不能咽下。 (三)呼吸道症状 较大异物压迫气管,或潴留咽部的唾液被吸入气管,都可产生呼吸困难、咳嗽等症状。 (四)颈部活动受限 以食管入口处有尖锐异物或已有食管周围炎者为著。因颈部肌肉痉挛使颈项强直,头部转动困难。 (五)发热 引起食管炎、食管周围炎、纵隔炎和颈深部感染等并发症时,患者可有体温升高、全身不适等症状。 四、诊断 (一)病史 详细询问病史、症状对正确诊断至关重要。患者有明显异物史,并伴有咽下困难、疼痛持续等症状,应考虑有异物存在。 (二)间接喉镜检查 用间接喉镜检查下咽部,如发现梨状窝有唾液存留,则需要行进一步检查。 (三)饮水试验 嘱患者饮水,若面部出现痛苦表情或不敢下咽,则有诊断意义。提示尖形异物嵌于颈部食管。怀疑食管穿孔者不宜采用此法。 (四)颈部检查 在胸锁乳突肌前缘向内侧压迫食管时有刺痛,或移动气管有疼痛,此对尖形刺激性异物有诊断意义。 (五)皮下气肿 若出现皮下气肿,可能有食管穿孔。 (六)X线检查对不透射线异物可立即诊断。对透射线异物需咽下混有棉丝的硫酸钡做挂钡检查。对疑有食管穿孔者忌用钡剂造影,可改用少量碘油造影。 (七)食管镜检查 一般情况用以上方法均可明确诊断。但有咽下痛等症状,X线检查为阴性时,为了除外异物存在,需要在局麻下做一次食管镜检查。发现异物则取出,反之可除外食管异物。 五、治疗 诊断一经确立,立即行食管镜下异物取出术。这是治疗食管异物可靠、有效的方法,而且越早越好,以免发生并发症。若异物存留时间长,局部有感染时,应先用1~2天抗生素和支持疗法再进行手术。 (一)术前准备 要了解患者的一般状况,有脱水、发热者应先给予抗生素及输液等支持治疗。还要了解异物的形状、大小及嵌顿位置,以便选择长短、粗细合适的食管镜及适当的异物钳子。食管上端异物最好选用25~30cm长的食管镜。一般异物均可选用鳄鱼嘴钳,个别情况视异物的形状而定。 (二)麻醉 一般采用1%的卡因局部粘膜表面麻醉。对于精神紧张、异物难取及小儿可采用全身麻醉。全麻时由于食管肌肉松弛有利异物取出。但要防止异物脱落滑入下胸部食管或胃内。 (三)手术方法 患者取仰卧垂头式。食管镜沿中线送至杓状软骨下方,粘膜呈方射状孔隙处即为食管入口。由于环咽肌收缩使食管入口甚紧,食管镜通过此处最为困难。应保持中线慢慢送入,切忌使用暴力,以免损伤食管或穿透梨状窝。在食管镜内看到食物渣、钡剂和脓液等时就应仔细观察,往往该部位就是异物存留处。将覆盖物小心吸出或取出,充分暴露异物,观察异物位置及周围情况。尖锐异物常易损伤食管粘膜。若异物与食管镜前端有一定距离,夹住异物后可将食管镜轻轻送下,使之靠近异物,然后将食管镜连同异物钳一起取出。 有作者报告用Foley管取食管异物。方法是先将Foley管送至异物下方,用水充满附在该管末端的水囊,再将管子徐徐拉出。让水囊托着异物上行,到咽部后再取出或吐出。此法适用于用钳子不便取出的较大光滑异物。 近年来还有作者用冷光源纤维食管镜或胃镜取食管异物。该镜优点为:①镜体软、细,病人痛苦小易于接受;②冷光源照明亮度高;③镜体可弯曲,患者亦可变动体位,便于异物取出。 但是从纤维食管镜的构造及钳子种类和性能看,远不能适应所有异物手术的要求。因此,硬质食管镜目前仍为取异物的主要手段。 第101章 气管、支气管异物气管支气管异物是耳鼻喉科常见急诊之一,75%发生于2岁以下的儿童,常常因为得不到及时恰当的处理而导致严重后果。 一、病因 异物常见于儿童,因为①小儿的咀嚼功能及喉反射功能不健全,较硬食物未经嚼啐而咽下,容易误吸;②喜欢将小玩具或食物含在口中,在突然惊吓、哭闹和遗失例时,易将口含物及入。 成人发生异物的情况少见,发生于①在睡眠或昏迷时将呕吐物、血淮或假牙吸入气管;②进食过急,说话或精神不集中,易将异物吸入气管;③不良工作习惯,误将含在口内的钉子、针等物吸入;④某些医源性意外。 二、异物种类 分内源性和外源性两类。 内源性异物为牙齿、血液、脓液及分泌物等。外源性异物种类很多,包括植物性异物、运物性异物和矿物性异物等一切从口内误入的异物。 三、异物存在部位 根据国内、外统计资料,异物分布为,56%在总气管,32%在右支气管,12%在左支气管。右支气管异物比左侧多3倍,原因为①总气管隆凸偏左,故右支气管口径较大;②右支气管与气管形成的角度小而且较直;③吸气时,进入右支气管的空气量大。 四、病理 异物被吸入气管支气管后可引起炎症等病理变化,其程度和异物的性质、大小及停留时间有密切关系。植物性异物如花生米、黄豆等,因其含游离脂肪酸,对粘膜刺激性大,易引起弥漫性炎性反应,粘膜充血肿胀,分泌物增多。久之可产生炎性肉芽组织,阻塞呼吸道。大异物或金属异物生锈引起的组织溃烂及肉芽增生也可阻塞呼吸道。小而无刺激性的异物如西瓜子产生阻塞的机会少。异物停留时间越长,产生损害越大。刺激性异物可以并发肺内感染,导致肺炎、支气管扩张、肺脓肿及脓胸等严重并发症。 五、症状 气管支气管异物产生的症状与异物的大小、性质、部位及局部的病理改变有关。可分为以下四期。 (一)异物吸入期 有剧烈咳嗽、憋气。异物较大或卡在声门时可发生窒息。 (二)安静期 异物吸入后可停留在支气管内某一处,此时可无症状或仅有轻咳。此期长短不一,与异物性质及感染程度有关。 (三)阻塞期 由于异物刺激和炎症反应,或已堵塞支气管,可出现咳嗽,形成肺不张或肺气肿。 (四)炎症期 轻者有支气管炎、肺炎,重者有肺脓肿和脓胸。患者表现为发烧、咳嗽、胸痛、脓痰多、咯血和呼吸困难。 六、诊断 根据病史、症状、体格检查和X线检查,诊断多无困难。 (一)病史 有异物吸入史及异物吸入后出现呛咳、呕吐、憋气、发绀等症状为诊断的重要依据。 (二)体征 光滑质硬的小异物位于正气管时,随呼吸上下移动可听到拍击声。在咳嗽时更为明显。有时以手指触膜气管上段时也可感觉到冲击。异物位于支气管或其分支时,可产生两种现象:①异物未完全堵塞管腔,吸气时由于管径扩大,一部分气体经过异物与管壁间隙吸到呼吸道下段,呼吸时管径缩小,气体不能排出,因而在异物以下部分形成阻塞性肺气肿。检查除听到出气延长的“咝咝声”外,阻塞一侧或一叶的呼吸音减低,语颤变弱,叩诊呈鼓音。严重者患侧胸部运动受限,呼气时心脏向健侧移位。②异物完全堵塞管腔,空气不能吸入也不能呼出,阻塞部位以下的空气被吸收,则形成阻塞性肺不张。检查可发现异物停留一侧或一叶呼吸音减低,语颤增强,叩音变浊。 (三)X线检查不透射线的异物可立即显现。透射线的异物可根据临床表现做出诊断,如原因不明的肺不张、肺气肿、支气管肺炎及纵隔偏移等。胸透较胸片也有其优点,可动态观察纵隔改变情况。总气管或主支气管异物,吸气时可见纵隔变宽。一侧支气管异物,可见纵隔随呼吸摆动。胸部正、侧位断层有时可发现较小异物,必要时可做CT或超声检查,以帮助诊断。 如果异物存留时间较长,难以明确诊断者,除需要和肺科医生讨论外,做气管镜检查对明确诊断是必要的。 七、治疗 气管支气管异物的诊断确定后,须立即手术取出异物。 (一)术前准备 异物存留超过2~3天,患有并发症、高烧、全身衰竭者需先收住院,治疗并发症,纠正脱水、水电解质平衡失调。待全身情况好转后再手术。刚做过支气管镜术未能取出异物者,也需先收住院消炎、休息,待气管、支气管粘膜消肿后再手术。根据感染和有无并发症等情况决定术前和术后给予抗生素的时间和剂量。 (二)麻醉方法 因呼吸困难需立即抢救者及幼小婴儿可以在无麻醉下手术。成人的较大儿童可采用1%的卡因粘膜表面麻醉。不能合作者可用全麻。术前应给阿托品、异丙嗪等药物。 (三)手术方法 根据异物性质、时间长短、病人年龄以及有无并发症等采用不同的方法。 1.直接喉镜(或前联合镜)下取异物法 该法是在直接喉镜下,用异物钳钳取异物,或张开异物钳在声门下等待,当患者咳嗽,异物冲击钳子时将异物夹住取出。 2.支气管镜下取异物法 位置较深的异物须用支气管镜伸入到接近异物的部位再钳取。先仔细吸出分泌物,看清异物的位置和方向。异物和支气管壁间的关系。研究夹取异物的最佳方法。通常在吸气时气管腔扩大时钳取。钳取异物时用力要适度。用力过大易将异物夹碎,用力过小易将异物脱落。尤其患侧有肺不张时,异物在总气管脱落易吸入健侧,造成严重缺氧。此时应将支气管镜送入健侧,取出异物。较大异物不能经支气管镜取出者,应将异物靠近支气管镜前端,与支气管镜一同取出。有尖刺的异物如针、图钉等,须将异物尖端夹在支气管镜内或用异物钳夹持尖端取出,以免损伤粘膜。对于较大异物不能从声门取出者,可行气管切开术,异物由切开口处取出。 近年来有作者使用纤维支气管镜取异物,可弥补硬质支气管镜术的一些不足。其优点是①照明亮度高,手术野清晰;②可弯曲,患者痛苦少,可用于年老体弱、颈椎病等颈部不能后伸的患者;③可观察分段支气管以下硬质支气管镜达不到的区域。但因纤维支气管镜吸引管的内径很小,使呼吸道变小,故不适用于小儿。 八、预后 小的异物可以自然咳出。较大异物如不及时治疗后果严重。近年来掌握支气管镜术的医院渐增多,又有防止感染的抗生素等药物,若能早期诊断,绝大多数异物都能在支气管镜下顺利取出。 喉外伤一、病因 喉外伤多为机械性外伤,由外界的直接暴力引起,如交通事故、体育运动时的意外伤害、工伤事故、战伤、刎颈自杀等。 二、临床表现及诊治。 急性喉外伤分为喉软组织挫伤和喉软骨骨折两大类,其临床表现和治疗方法有所区别。 (一)急性喉软组织挫伤 1.症状主要为喉痛和声音嘶哑。急性喉软组织挫伤为最常见的纯器喉损伤,可以出现浅表的喉粘膜裂口,会厌披裂皱襞、披裂以及声带的血肿。进行直接喉镜检查时要注意双侧声带是否在同一水平及其活动能力,同时要检查披裂软骨的被动活动能力。 2.治疗 此类损伤不需手术修复。可在伤后24h进行理疗或热敷促进血肿的吸收。披裂软骨被动活动受限,双声带在同一水平时一般认为是因为局部大块血肿所致,待血肿消失后披裂运动即可恢复。有环杓关节脱位者声带不在同一水平需在直接喉镜下行关节复位。急性喉软组织挫伤有明显喉阻塞者,需行气管切开术,待血肿消退后拔除气管套管。 (二)急性喉软骨骨折外力撞击喉、喉抵触颈椎时即可发生喉软骨骨折。骨折后喉软骨内面软骨膜、粘膜或外面软骨膜均可破裂,造成粘膜下出血,皮下气肿,软骨膜炎等。 1.症状 喉部疼痛、吞咽痛、咯血、呼吸困难是喉软骨骨折的主要症状。因喉水肿、粘膜下血肿的程度不同而产生不同程度的呼吸困难。检查时可见喉前软组织肿胀、皮肤瘀斑。有喉部软组织内出血和气肿时,颈部粗大。 甲状软骨骨折时甲状软骨上切迹消失,环状软骨骨折时环状软骨弓消失,触诊可发现有软骨磨擦音。环状软骨与气管间断裂则有皮下气肿和咯血。间接喉镜或纤维喉镜检查可见有喉粘膜裂伤、粘膜水肿、粘膜下血肿。检查时应注意双声带运动能力及是否在同一水平、有无暴露的软骨等情况。根据病情需要还可摄胸片、颈椎片、喉体层片、颈软组织片、食管造影、喉部CT扫描等。在检查患者时要注意患者的意识状态,感觉、运动神经的状况,以便及早发现并治疗喉外伤时合并其他器官的严重外伤。 2.并发症 喉软骨骨折,急性期可并发局部感染、皮下气肿、大出血(损伤大血管时)等并发症。喉软骨骨折后期喉部可发生狭窄或形成喉蹼,声带固定或麻痹,造成声音嘶哑、呼吸困难及吞咽困难等病症。 3.治疗 患者有联合外伤时,应先处理中枢神经系统损伤(如昏迷)、脊柱骨折、气胸、内脏破裂或腹腔内大出身等严重外伤,然后再处理喉外伤。 喉软骨骨折有急性喉阻塞或喉内出血者,应及时做低位横切口气管切开术,可在局部麻醉下进行,通常切开第3和第4气管环。 喉软骨骨折应在外伤后4周进行手术治疗,根据喉软骨肌折部位的不同采用不同的手术方法。按急性声门上损伤、声门损伤、贯通声门损伤(包括声门上、声门、声门下),声门下损伤(包括环状软骨骨折、有或无气管横断伤),将其治疗方法分别叙述如下。 (1)急性声门上损伤:声门上损伤包括甲状软骨板上半部骨折和会厌损伤(图96-1)。有急性喉阻塞者首先行常规气管切开术,然后行前连合直接喉镜检查,注意喉水肿和喉及下咽粘膜裂伤的情况。手术包括缝合粘膜裂口并切除会厌及会厌谿之血肿组织,颈前在舌骨水平做横切口,剪断舌骨后,给行切开甲舌膜进入咽腔(图96-2)。切除会厌,会厌根部血肿组织及双侧假声带(图96-3)。用丝线缝合喉粘膜,尽量对合复位骨折的甲状软骨板,并用丝线缝合甲状软骨外板软骨膜,再缝合甲舌膜(图96-4)。逐层缝合切口。术后48h经鼻咽置入下咽部一条吸引引流管,持续引流。待喉部手术后反应消退,可试行堵管,呼吸道通畅即可拔除气管套管。
图96-1 声门上损伤
图96-2 声门上损伤手术方法 剪断舌骨,纵行切开甲舌膜。 (2)急性声门损伤:急性声门损伤表现甲状软骨骨折和声带粘膜裂伤(图96-5、6)。需在局麻下行常规气管切开术。直接喉镜的检查可进一步明确喉粘膜破裂的部位及程度,声门损伤检查可见声带及前连合粘膜裂口及肿胀。
图96-3 切除会厌根部血肿
图96-4 缝合软骨外板软骨膜及甲舌膜
图96-5 甲状软骨骨折
图96-6 声带粘膜裂伤 4.手术方法 基底在舌骨水平的弧形切口,皮瓣包括颈阔肌被翻转向上。常规甲状软骨正中垂直裂开术。3-0线缝合声带粘膜裂口后,褥式缝合声带及室带使其与同侧甲状软骨板靠拢(图96-7)。对合复位骨折的甲状软骨板并用丝线缝合甲状软骨外板软骨膜。自甲状软骨板裂开术正中切口处,放入钽片,使其位于双声带前端之间前连合处,分开双侧声带,防止喉蹼形成,用钢丝将钽片固定在甲状软骨板上,缝合甲状软骨板正中切口处之外板软骨膜(图96-8)。逐层缝合切口。
图96-7 声门损伤手术方法
图96-8 甲状软骨板中置钽片 5.术后处理 ①常规气管切开术后护理;②选用适当抗生素全身应用;③术后7天切口愈合则拆除皮肤缝线;④拆除缝线后可试行堵管,无呼吸困难即可拔除气管套管;⑤术后3周切开皮肤及颈前筋膜,取出钽片。待切口愈合后可出院。 声门损伤经治疗后患者可能有不同程度的声音嘶哑。如处理不当可能发生喉蹼形成,喉狭窄,除管困难等。 (三)急性贯通喉损伤(包括声门上、声门、声门下损伤) 1.症状急性贯通喉损伤多表现有典型的急性喉阻塞、皮下气肿、甲状软骨变形、声带裂伤及喉软骨暴露于粘膜外等。采用喉裂开置入喉扩张模治疗急性贯通喉损伤。 2.手术适应证 凡喉粘膜裂伤(图96-9),喉软骨骨折较严重者都应行喉裂开置入喉扩张模进行治疗。
图96-9 喉粘膜裂伤 3.并发症 急性贯通喉损伤急性期的并发症有感染、皮下气肿以及气管切开术所有的一切并发症。后期则有喉蹼形成、喉狭窄、声带固定、声带麻痹、扩张模脱落、移位、阻塞,出血等,还可有发音、呼吸、吞咽等功能障碍。 4.手术方法 ①颈部低位横切口行常规气管切开术(图96-10)。②常规喉裂开术(图96-11)。直视下仔细缝合喉粘膜裂口(96-12)。置入事先准备好的喉扩张模(牙模胶或硅橡胶制成)放入喉腔,扩张模下界在环状软骨水平,上界在室带水平即可,用金属线固定此扩张模。金属线穿过甲状软骨板和皮肤后,用钮扣固定在颈部皮肤表面(图96-13)。尽量对合复位甲状软骨板,并缝合甲状软骨板外软骨膜,逐层缝合切口(图96-14)。③手术后使用强有力的抗生素控制感染。按气管切开术后护理。④6~12周后直接喉镜下取出喉扩张模。⑤取模后试行堵管,无呼吸困难后可拔除气管套管。
图96-10 颈部低位横切口气管切开
图96-11 喉裂开术
图96-12 直视下缝合喉粘膜裂口
图96-13 置入扩张模并固定之
图96-14 逐层缝合
图96-15 环状软骨骨折 (四)急性声门下损伤 1.症状 急性声门下喉损伤为环状软骨骨折(图96-15),或有或无贯穿喉损伤。如果发现有环状软骨与气管间断裂也可按声门下损伤处理。 2.手术适应证 单独环状软骨骨折,环状软骨骨折同时并有贯通喉损伤,环状软骨骨折并有气管损伤(包括环状软骨和气管环间横断伤)都为此手术适应证。 3.并发症 感染、气管切开术可触发的并发症,扩张模引起感染,扩张模被挤出,阻塞气管或出血等。后期亦有声带麻痹、声门下狭窄、除管困难等并发症发生之可能。
图96-16 喉正中裂口术
图96-17 内置扩张模示意图 4.手术方法 ①低位颈部横切口,皮瓣包括颈阔肌。②低位气管切开术,切开第6~7气管环,置入气管套管。③喉正中裂开术,同时切开气管环1~3环(图96-16)。④修复喉粘膜裂伤。⑤置入硅橡胶或牙模脑扩张模,扩张模上界平室带水平,下界在第2气管环水平,经皮肤甲状软骨穿过金属线固定扩张模,皮肤处将金属线固定在钮挰上,钮扣用酒精棉球覆盖(图96-17)。⑥尽量使骨折的环状软骨、甲状软骨复位并缝合软骨膜。缝合第1~3气管环。⑦逐层缝合软骨膜,皮下组织,皮肤,关闭切口,无菌包扎。⑧术后6~12周于直接喉镜下去除喉扩张模。⑨取出扩张模后试行堵管,无呼吸困难即可拔管。 第十七篇 皮肤科急诊第102章 药疹凡对患者有益而用于预防、诊断、治疗的药物,无论通过任何途径进入机体后,所引起的皮肤和(或)粘膜损害的不良反应,谓之药疹。为皮肤科急诊中常见的病种,占我院皮肤科急诊8.7%。 一、病因学 大多数药物都具有引起药疹的可能性,其中包括中草药物,但以抗原性较强者引起的最多。常见者为抗生素类,磺胺类,氨基比林、安乃近、保太松、水杨酸果等解热止痛类,催眠、抗癫痫类,抗毒素等血清类药物。根据药物结构分析,凡带有苯环及嘧啶环的药物,具有较强的致敏力。此外,对患有先天过敏性疾病的机体及重要器官患有疾病的患者,发生药疹的危险性比较大。 二、发病机理 多数药疹的发病机制不清,大体可分为过敏与非过敏反应性机制。 (一)非过敏反应性机制 包括有药物的过量、副作用、直接毒性反应、特定性反应(idiosyeracy)、Jarish-Hexheimer反应、菌群失调(ecologic imbalance)、向生体性效应(bio-trophiceffect)、药物之间的相互影响等。 (二)过敏反应性机制 大多数药疹由此机制引起,机理较复杂。大分子药物如血清、疫苗、脏器提取物、蛋白制品如酶类等,本身即为全抗原,有致敏作用;但大多数药物本身或其代谢产物是小分子物质,分子量小于1000,为半抗原,当进入机体内与蛋白质、多肽等大分子载体发生不可逆性共价键,形成结合性抗原之后就具有致敏作用。 当机体被药物性抗原致敏后,再接触同类抗原时,机体可通过抗体介导的第Ⅰ、Ⅱ、Ⅲ型等变态反应,或致敏淋巴细胞Ⅳ型反应,或两类兼有的反应,导致皮肤或(及)粘膜出现急性炎症性反应而发生药疹。由于药物化学结构的差异性、代谢物的复杂性,从而药物抗原决定簇就多而复杂,此外,个体之间对药物的反应形式又存在着差别,因之,同一种药物可在不同患者中引起不同类型的皮肤损害。反之,同一类型的皮肤损害也可由不同的药物所引起。 过敏反应性机制引发的药疹常有下述特点:①皮疹的发生与药量间无直线关系,并只在少数人中间出现;②第一次接触药物后有4~20天潜伏期,一般为7~10天,以后再接触该药时好不再有潜伏期,而在几分钟至24h内发病;③临床表现与药物的药理特性无关,有时可伴有哮喘、关节炎、淋巴结肿大、外周血啫酸粒细胞增多,甚至过敏性休克等过敏反应为特点的表现;④与结构相似药物间可出现交叉反应。 三、临床表现 药疹可在临床上模拟任何种皮肤病,现将急诊中能见到者,分型叙述于后。 (一)麻疹样或猩红热样红斑型药疹 亦称发疹型药疹。较常见,属轻型药疹,可能由第Ⅳ型变态反应所引起。 1.引发药物 多为解热止痛药,巴比妥,青霉素,链霉素,磺胺等。 2.临床表现突然发疹,常同时伴有轻或中度发热,中或重度瘙痒。麻疹样红斑型药疹皮肤损害与麻疹酷似,为散在或密集的红色帽针头样后疹,以躯干为多,可泛发全身。猩红热样型药疹的损害与猩红热相似。初起为细小红斑,从面、颈、上肢、躯干顺序向下发展,于2~3天可遍布全身并相互融合。面部四肢可出现肿胀,以皱褶处及四肢屈侧为明显。 3.鉴别诊断 应与麻疹、猩红热相鉴别。可依据药疹的发热与发疹间无传染病性规律,无扁桃腺化脓性炎症、杨莓舌、卡他症状及全身严重性中毒症状几点而与之鉴别。 (二)固定性红斑型药疹 或称固定性药疹,属轻型药疹,较常见。 1.引发药物 常为磺胺类,解热止痛类,催眠镇静类,四环素,酚酞等。 2.临床表现 起病急,皮损为孤立性或数个境界清楚的圆或椭圆形水肿性红斑,一般不对称,1~4cm直径大小,重者红斑上可出现大疱。有痒感而一般无全身性症状。皮损可发生在皮肤任何部位。位于唇、口周、龟头、肛门等皮肤粘膜交界部位者,常易出现糜烂或继发感染而引起疼痛,此时,患者常来急诊。皮损历1周不退,留有灰黑色色素沉着斑,经久不退。再服该药时,于数分钟或数小时内在原处发痒,继而出现同样损害并向周围扩大,致使表现为中央色素加深而边缘潮红的损害。复发时,其他部位可出现新皮损。 (三)荨麻疹型药疹 较常见。多由第Ⅰ型及第Ⅲ型,偶由第Ⅱ型变态反应所引起。 1.引发药物 多为青霉素,血清制品,痢特灵,水杨酸盐,磺胺,普鲁卡因等。 2.临床表现 与急性荨麻疹相似。也可有高热、关节痛、淋巴结肿大、血管性水肿、蛋白尿等血清病样综合征样表现,并可累及内脏,甚至发生过敏性休克。 (四)Stevens-Johson综合征型药疹多由Ⅲ型变态反应引起,属重型药疹。 1.引发药物 常为磺胺类特别是长效磺胺,巴比妥,保太松等解热镇前药,苯妥英钠等。 2.临床表现 发病急,伴高热等全身中毒性症状。皮损分布广泛,以水疱、大疱、糜烂与结痂为主。常位于腔口周围,并严重地侵及粘膜。可出现肝、肾功能障碍并伴发肺炎等合并症,病死率5%~10%。 (五)紫癜型药疹 由Ⅱ或Ⅲ型变态反应引起。 1.引发药物 多为磺胺类,保泰松,消炎痛,苯妥英钠,巴比妥等。 2.临床表现 轻者双小腿出现瘀点或瘀斑,散在或密集,重者四肢、躯干均可累及,甚至伴有粘膜出血,贫血等。Ⅲ型反应引起者为血管炎的表现,皮损形态可自风团、丘疹、结节,水疱至坏死溃疡等多种成分,但均有可触及紫癜性损害(palpable purpura)出现。重者可有肾、消化道、神经系统受累,并伴有发热、关节痛等全身症状。 (六)中毒性坏死性表皮松解型药疹(TEN)为最重型药疹,一般均在急诊中先见到。 1.引发药物 磺胺类,水杨酸盐,保泰松、氨基比林等解热镇痛药,酚酞,青霉素,四环素,巴比妥,苯妥英钠等。 2.临床表现 起病急,伴有高热、烦躁、嗜睡、抽搐、昏迷等明显全身中毒症状。皮肤表现为表皮全层坏死及表皮下大疱形成。开始时为大片鲜红斑片,继而紫褐色,1~2天内斑上出现大疱并扩展,副合成几十厘米大小,呈现出多数平行性条状绉纹。大疱极易擦破而出现大片糜烂,类似Ⅱ度烫伤。Nilolsky征(十),同时,口、眼、鼻、上呼吸道、阴部、食管处粘膜,可广泛受累。粘膜脱落后出现大片糜烂面。疼痛极著。体温常持续在40℃上下,历2~3周不退。心、肾、肝、脑亦常受累。预后严重,病死率25%~50%。多因继发感染、肝肾功能障碍、水电解质紊乱而死亡。 3.鉴别诊断 需与中毒性休克综合征(toxic shock syudrome)相鉴别。后者发生在月经来潮期妇女,皮肤虽出现广泛性红斑及脱屑,但无大疱出现,亦无疼痛而可鉴别。此外尚须与葡萄球菌性皮肤烫伤样综合征相鉴别(staphylococcal scalded skin syndrome,简称SSSS),该病全身性中毒反应亦明显,出现全身性红斑及大疱性损害,但其病变较浅,表皮松解所形成的裂隙在角层下面的颗粒层和棘细胞层上部;而前者则发生在基底细胞下方。若诊断有困难时,可取水疱表皮进行冰冻切片做HE染色即可鉴别。 (七)剥脱性皮炎型药疹 可能由Ⅳ型变态反应或重金属药物的直接毒性作用所引起,属重型药疹。 1.引发药物 多为鲁米那,磺胺类,保泰松,苯妥英钠,对氨基苯甲酸,链霉素,金、砷等重金属。其他如羟吡唑嘧啶(Allopurinol)、甲氧噻吩头孢菌素(Cefoxitin)、甲氰咪胍、氯喹、异烟肼、硫酰脲(Sulfonylurea)等亦可引起。 2.临床表现 首次用药潜伏期长,一般在20天以上。其中部分患者是在发疹型药疹基础上继续用药而发生。 此型药疹在发病开始即有寒战、高热等全身症状出现。皮损起初表现为麻疹样或猩红热样型损害,逐渐增重,最终全身皮肤呈现弥漫性潮红、肿胀,皱褶部位出现水疱、糜烂、渗液、结痂。灼痒感重;同时,唇、口腔粘膜潮红、水肿或水疱糜烂、结痂;眼结合膜水肿,分泌物多,畏光。全身浅表淋巴结可肿大。一般于两周后,红肿减轻,全身皮肤开始鳞片状脱屑,手足可呈套状剥脱,头发与甲亦可脱落。病程2~4周。重者可伴发支气管肺炎,中毒性肝炎,肾炎,皮肤感染,甚至败血症。若处理不当,伴发水电解质紊乱、继发感染时也可危及生命。 (八)光感型药疹 服药后需经紫外线作用后才出现皮损。分光毒及光过敏性反应两类。 1.诱发药物 磺胺类,四环素,灰黄霉素,酚噻嗪类,萘啶酸,苯海拉明,去敏灵,奎宁,异烟肼,维生素B1,氨甲喋呤等。 2.临床表现光毒反应性损害,可发生在初次服药的患者,经日晒后2~8h,暴光部位皮肤出现红斑、水肿或大疱。光过敏反应性损害则于暴光后有5~20天致敏潜伏期,以后再暴光时,于数分至48h内发病。皮损可为红斑风团性损害,也可为丘疹、水肿性斑块、结节、水疱或湿疹样等多形态性损害。除暴光部位外,非暴光部位也可发生。均伴瘙痒。 (九)系统性红斑狼疮(SLE)综合征样反应 1.诱发SLE的药物 指能激发潜在的SLE,或使已出现的SLE症状更形加重的药物。主要为青霉素,磺胺类,保泰松等。临床表现与SLE相同。停药后并不能阻止病的发展。 2.产生SLE的药物 指具有引起SLE综合征效能的药物。主要为肼苯哒嗪,普鲁卡因酰胺,异烟肼,苯妥英钠等。所引起的临床症状与真性SLE相同,但较轻。抗核抗体滴度很高,红斑狼疮细胞(十),而抗双链DNA抗体(-),补体总活性值正常。肾与中枢神经系统很少受累。停药后可愈。 四、诊断 由于药疹临床类型多,急诊工程师要时刻警惕药疹的可能性,但必须能排除其所模拟之疾病后才能做出正确诊断。又由于急诊中见到的药疹多为过敏反应性机制,下述规律有助于诊断:①有明确服药史;②初次接触有一定潜伏期;③皮疹发生突然,多数为对称性分布,进展快,1~2日即可遍及全身,皮疹色鲜红,伴瘙痒。皮疹与发热间无传染性规律;④对服用多种药物的复杂病例,主要根据服药与发疹两者在时间上的关联,并参考疹型与诱发药物间的规律进行分析,常能找出致敏药物。对初次使用之药物,一般将分析重点限在两周之内;对再次使用者,可限在3天之内。 五、药疹的治疗 (一)病因治疗尽可能明确病因,立即停用致敏或可疑致敏性药物,并终身禁用。鼓励病人多饮水或输液以加速药物自体内的排出。对由重金属如砒、金等引起的药疹,要给与络合剂,如二巯基丙醇(BAL)等使之与重金属离子络合后从尿中排出。BAL用法为第1~2日肌内注射3mg/kg,每4h一次,第3天改为每6h一次,以后10天内每日2次。 (二)对症及支持疗法 对重型药疹的治疗原则为及时抢救,尽早收入院治疗。留院观察时,须加强护理,加强支持疗法,严防或治疗继发感染,避免再次发生交叉过敏性反应。 1.抗休克与供氧 对伴发过敏性休克者要分秒必争,立即皮下或肌内注射1:1000肾上腺素0.3~0.5ml。呼吸困难者予以吸氧,喉头水肿已堵塞呼吸道时,可考虑气管切开。 2.激素 对Steveus-Johson综合征、TEN、重症剥脱性皮炎型药疹者,及早使用大剂量糖皮质激素为挽救生命的关键措施。用量应足以控制临床症状为准。一般用量为相当于强的松60~100mg/d的剂量。不能口服时,以琥拍酸氢化可的松200~400mg或氟美松5~10mg,加在5%~10%葡萄糖500~1000ml,静脉点滴,8h内输完。待病情稳定后可改口服。症状控制后应尽快减量至停药。 3.抗组胺药 选H1受体拮抗剂,如苯海拉明每次50mg,每日3次或20mg肌注,每日3次等,对皮肢瘙痒与水肿的缓解有一定效果。 4.维持水电解质平衡 注意胶体或蛋白质的输入量,必要时输血或血浆。 5.预防及治疗感染对大面积表皮脱落者应按烧伤对待,要求无菌性操作,包括房屋、床单等的无菌消毒。要及时进行皮肤损害与血液的细菌培养(包括真菌培养)和药敏试验,并均须投以与致敏药物结构无关的全身性抗生素。 6.伴发其他脏器损害的处理 如伴有再生障碍性贫血、粒细胞缺乏、血小板减少、溶血性贫血等则按血液病常规处理。对伴有心、肝、肾等方面的受累时亦应按内科常规处理。 7.粘膜损害的处理 可用3%硼酸水清洗结膜,皮质类固醇眼药滴眼每3h一次。解膜受累时要用抗生素眼药膏予以保护。要注意保护口腔粘膜损害的清洁,用2%碳酸氢钠或1%~2%H2O2漱口,必要时应请眼科或口腔科医师共同处理。 8.皮肤损害的局部治疗 选用无刺激、具保护性并有一定收敛作用的药物,根据损害的特点进行治疗。肿胀明显或渗液性损害,可用生理盐水或次醋醋铝液1:20~1:40进行开放性湿敷,每次20min,若已连续6次后,须停用至少0.5h,才能再次应用。渗出一旦停止,即可改用0.5%~1%氢化可的松霜,或硼锌糊,或30%氧化锌油。对TEN大面积大疱及糜烂面的治疗,以保持局部干燥为宜。可将全身皮肤暴露在无菌布罩内,用40W灯泡数个烘烤,以促进创面干燥。然后用1%龙胆紫或硝酸银(0.2%)涂面糜烂部位。 (三)对轻型药疹的治疗 一般于停药后2~7天皮损即可消退。若全身症状明显时,可口服相当于强的松20~40mg/d,皮疹消退后即可停药或减量。有继发感染时给与全身性抗生素治疗。局部可用单纯扑粉或炉甘石洗剂以止痒消炎,有糜烂渗液时可用湿敷。 (王洪琛) 参考文献 [1]Rook, A et al: Textbook lf Dermatology. 4 th ed. Vol.II Blackwell ScientificPublications Oxford London.1986 [2] 临床皮肤病学。江苏科学技术出版社,1981 [3]Fitzpatrick,TB et al: Dermatology in General Medicine 3 rd ed.McGraw-Hill BookCompany New York,1987 [4]Wintroub,BU et al: Cutaneous drug reactions:Pathogenesis and clinicalclassification J Am Ac-ad Dermatol1985;13:167 [5]Murata Y:Erythema Multiforme due to Elofibrate J Am Acad Dermatol 1988;18:381 [6] 李士荫:药物变态反应。青海人民出版社。1979 [7]Maddin S: Current dermatologic therapy.WB Saunders company.1982 [8] 张保如等。治疗8例大疱性表皮松解萎缩型药疹。临床皮肤科杂志,1986;15:101 [9] 曹思孝等:大疱性表皮松解型药疹23例报告,临床皮肤科杂志,1981;10:70 第103章 血清病血清病的经典定义为:注射异种血清(马血清)治疗疾病1~2周后出现以发热、关节痛、荨麻疹或血管性水肿为表现的一种综合性反应。现除偶用马血清抗毒素治疗破伤风、狂犬病、肉毒杆菌感染外,该病已甚罕见。大多数此种反应是应用药物而引起,称为血清病样反应。主要由青毒素、痢特灵、磺胺、硫氧嘧啶、保太松、对氨基水杨酸钠、链霉素、ACTH、胰岛素、各种酶制剂、抗淋巴细胞血清等引起。 一、发病机理 为典型的由血循环中免疫复合物(circulating immune compound,CIC)引起的第Ⅲ型变态反应机制所引起。抗原为异性血清蛋白或药物的结合性抗原。抗体主要为IgG、IgM。当免疫原初次进入机的体后,要经1~3周的致敏潜伏期,包括后期已有小量抗体形成的时期。此期由于抗原的量大,抗原抗体的比例处在抗原显著高于抗体的情况下,所形成的CIC甚小,能溶于血,但无结合补体的能力,因此不引起临床症状。此后,抗体产生的量逐渐增多,当达到比例为抗原中等度过量时,CIC即可达到中等度大小。此期的CIC既能溶于血中又具有结合补体的能力,同时又不能被网状内皮系统很快地清除。因此,可较长时期地存在于血液循环内到达机体各处而具有广泛性、强致病性的潜在能力。由于血液动力学及局部血管解剖学等因素的影响,CIC最易于沉积在血流湍急而具有分叉处的血管壁上,如皮肤毛细血管及静脉、关节滑膜、葡萄膜、肾小球等处的血管壁。在一些介质的影响下,如组胺等,使内皮组织出现收缩,CIC随之可沉积在内皮细胞下方与基底膜之间,并在该处结合并激活补体系统,引起具有活性的补体碎片的产生。C3b可将CIC粘在中性多核粒细胞及大吞噬细胞膜的特异性受体上,引起免疫性吞噬CIC的作用;C5a为中性粒细胞的强趋化性因子,可将炎性细胞汇集到有C5a的沉积之处;C3a、C5a为过敏性毒素,有使肥大细胞脱粒的作用,使之释出多种介质,包括平滑肌痉挛及血管活性物质,如组胺、缓激肽、SRS-A(主要为白三烯)、血小板激活因子等。后者又再激活血小板释放5-HT等。这些介质都有使血管扩张及内皮细胞收缩能力,导致血管通透性增强,血浆自内皮细胞间隙溢出。临床上即可出现大片风团或水肿损害。中性粒细胞在进行免疫性吞噬的过程中可释放出大量溶酶体酶,包括胶原蛋白酶、弹力蛋白酶、凝血激酶激活因子、阳离子蛋白、激肽激活因子等,导致局部血管组织的损伤,引起血管的出身及栓塞。临床上即可出现血管炎的不同症状。这些介质中,特别是三烯,为体内产生的热原,可引起发烧。此后,若无抗原的继续进入,则大部抗原已与抗体形成CIC而沉积在血管外,血流中抗原量已甚少。当继续形成的抗体量达到与抗原量相等或显著高于抗原量时,CIC的体积变得很大而自血中沉淀下来,很快可被网状内皮系统清除。该时疾病的症状与体征即可逐步好转而缓解。若再次应用致敏原时,则在12~35h之内可出现同样的临床表现。 二、临床表现 (一)潜伏期 首次接触异种血清7~12天,接触致敏药物1~3周后发病;再次接触者,可在12~36h内发生反应。 (二)皮肤表现 主要为泛发全身性大片风团及(或)血管性损害,伴瘙痒。另外尚可有麻疹样红斑、丘疹及紫癜性损害。 (三)全身症状 在发疹的同时或1~2天前可出现轻、中或重度发热,四肢多发性关节痛或红肿,全身浅表淋巴结肿大。有时可出现支气管哮喘、腹痛、末梢神经炎,偶有肾小球肾炎出现。病程1~3周。 三、实验室检查 早期可有白细胞总数增高,嗜酸粒细胞比例增高;晚期可减少。可有一过性蛋白尿及管型尿。 四、诊断 根据血清病有用药或注射异种血清抗毒素史,初次接触有一定潜伏期,全身性风团性损害并伴有发热、关节炎及全身浅表淋巴结肿大等特点,即可予以诊断。 五、治疗 (一)对轻型患者 如只有低热、关节痛、荨麻疹者,可给予H1受体抗组胺药,如赛庚啶每次4mg,每日3次;或安他乐每次25mg,每日2次,50mg睡前服。阿司匹林有缓解关节疼痛的作用。 (二)中度以上全身反应者 对中度以上发热,全身症状较著或较严重的荨麻疹时,应首选糖皮质激素治疗。以强的松为例,1mg/kg•d,总量不超过60mg,或静脉点滴氢化可的松,100~200mg于5%葡萄糖500~1000mg内,6~8h滴完。 (三)严重反应者 当出现喉头水肿或过敏性休克等严重反应时,要立即皮下或肌内注射1:1000肾上腺素水剂0.3~0.5ml,进行抢救(详见荨麻疹治疗)。 (王洪琛) 参考文献 [1]Yancy KB:Circulating immune complexes;their immunochemistry bilogy anddetection in sele-cted dermatologic and systemic disease.J Am Acad Dermatol1984.10:711 [2]Yancy KB 5:401 [3]Fitzpatrick,TB. et al: Dermatology in general medicine,3rd ed.1987 p 1296.Mcgraw-Hill Book Company 第104章 多形性红斑为一种自限性、急性炎症性皮肤与粘膜的疾病,以出现靶形(target)损害为特点,有轻重之分,急诊中常见者为重型。 一、病因学 未全明。与单纯疱疹病毒及支原体感染有直接关联;与组织胞浆菌、腺病毒、EB病毒等感染偶有关联。在药物因素中以磺胺,特点是长效磺胺为最重要,常为重症型的致病因素。其他如青霉素、巴比妥类、苯妥英钠亦可引发。此外,多形性红斑亦可与肿瘤、结缔组织病等相伴发。 二、发病机理 未全明。研究示为一种或多种因素引起的第Ⅲ型超敏反应所致。如发现真皮浅层血管周围有IgG、C3及纤维蛋白的沉积,总补体降低,不少患者并有循环免疫复合物的出现。有的在大疱液中亦测到免疫复合物。因之认为至少部分患者是由于免疫复合物沉积在皮肤、粘膜,或其他组织的小血管内皮细胞下方,结合补体,引起血管炎症反应,从而引起血浆渗出,细胞成分集聚以及脱粒作用,引起真皮水肿,表皮坏死,导致临床上表现为红斑、丘疹、风团,或大疱性多形态损害。 三、临床表现 一般发病急,约1/3患者在皮损前1周出现发热、不适、咽痛、流涕、咳嗽等前驱症状。 (一)轻型 皮损以丘疹型为主,开始时为暗红色斑丘疹,逐渐增大至0.5~1cm直径,边缘部出现两圈以上的同心圆性红斑,中心为绀色或出血性水肿斑块,称为靶形或虹膜状(iris)损害,为本病诊断的依据,典型者对称颁布于手背、手掌、腕部、前臂、足、肘、膝部,少数可在面部与后背出现,一般以手背为最好发部位。皮损在发病后5~10天内成批出现,2~3周后可自行消退。偶见有水疱及大疱性损害,但数目较少。偶尔侵及口腔粘膜,出现大疱或糜烂面,数目不多。本型多形性红斑愈后常易复发。 (二)重型 亦称StevensJohnson综合征。起病急骤,伴高热、头痛、全身不适、咽及扁桃体红肿疼痛、关节痛等症状。皮损炎症反应重,以水肿性红斑、水疱、大疱性损害为主,损害甚易糜烂结痂,可广泛分布于全身,并以腔口周围为著。粘膜常广泛性严重受累,包括唇、口腔、鼻、咽、眼、尿道、肛门、呼吸道等处粘膜,出现大疱、糜烂出血或溃疡。全身症状严重,短期内可进入衰竭状态。并发症最常见者为眼损害,包括严重性卡他性或脓性结合膜炎、角膜穿孔、前色素层炎或全眼球炎,10%可失明。若内脏受累严重时可导致死亡,病死率5%~15%,主要死于肺部炎症与肾功能衰竭。重症型病程约3~6周,愈后复发者少。 四、诊断与鉴别诊断 多形性红斑以皮损对称性分布,倾向于形成虹膜样损害及大疱,多个腔口周围出现糜烂结痂的特点则不难诊断。重症多形性红斑须与大疱性类天疱疮、中毒性表皮坏死性松解症、川崎病等相鉴别。 五、治疗 (一)病在学治疗 尽可能找出病因以进行治疗,对重症型多形性红斑,特别要详细询问服药史,发现可疑致敏药物时要立即停药,嘱病人今后勿再用此类药品,并记在病案之中。 (二)对症处理 重型者宜住院治疗。无床时须留院观察直至全身症状减轻、皮肤大疱消退、继发感染完全控制时为止。①加强护理,保持水电解质制裁平衡;②全身性糖皮质类固醇应及早、大量应用,以强的松为例,剂量为60~80mg/d。口服困难者,静脉滴注琥珀酸氢化可的松200~300mg或氟美松5~10mg于5%~10%葡萄糖500~1000ml。至少维持上述剂理5~7天后再酌情逐渐减量。 (三)局部治疗 1.皮肤损害 水疱大时应将疱液抽出,对渗出性损害可用生理盐水或1:40次醋酸铝(Burow液)湿敷,渗出水肿消退后外用氧化锌油,硼锌糊包扎。 2.口腔粘膜损害 可用1%~2%双氧水清洗局部或含漱,每天3~5次。局部可应用如0.1%去炎松牙用糊剂等,有减轻症状效果。口唇糜烂溃疡时可用0.1%利凡诺(Rivanol)液湿敷,然后外用0.05%肤轻松凝胶(Fluocinide gel)。或因口腔损害疼痛影响进食时,饭前应用粘膜麻醉剂外涂或喷雾,如0.5%普鲁卡因,2%利多卡因1:4稀释液,苯海拉明等。若出现白色念珠菌感染时可外用1%龙胆紫液或制霉菌素甘油液(含制霉菌素5万~10万u/ml)。 3.眼部损害 治疗需极小心,要有眼科医师参加治疗,包括湿敷,冲洗,解离粘连,局部应用皮质类固醇等治疗。 (王洪琛) 参考文献 [1]Rook A et al: Textbook of Dermatology 4 th ed. Vol II P.1085,BlackwellScientific Publica-tions 1986 [2]Kazmierowski J 71:366 [3]Bushkell LL et al: Erythema Multiforme: Direct immunofluorescance studies anddetection of cirenlating immune complexes.J Invest Dermatol 1980;74:372 [4]Leigh IM et al: Recurrent and Continuous Erythema Multiforme—A clinical andimmunological study Clin Exp Dermatol 1985;10:58 [5]Haff JC et al: Erythema Multiforme:A critical review of characteristicsdiagnostic criteria and causes.J Am Acad Dermatol.1983;8:763 [6]Rakel BE: The erythemas Conn’s Current Therapy.p675.W.B.Saunders Company.1986 第105章 急性日旋光性皮炎本病是由日光照射皮肤后,通过光毒性作用或光变态性反应而引起的。 日光经过大气层的臭氧层的吸收以及烟尘、蒸气、喷气机喷射的碳氟化合物的阻碍,大气层的散射等因素,使到达地面层的紫外线限止在波长为290~315nm的中长波紫外线(UVB)和315~400nm的长波紫外线(UVA)部分。皮肤的角质层以及黑素细胞能阻碍紫外线的穿透,起到屏障作用。UVB皮肤能力较大,但其能量大,所以对皮肤的损伤小。急性日旋光性皮炎常见的有三种,即晒斑、光毒性皮炎及光变态性皮炎。 一、晒斑 又称日晒伤。作用光谱主要是UVB,UVA则可使UVB引起的晒斑加重。因UVB能量较大,经日光照射2h即可出现红斑;UVA必须在强照射下经24~48h后才会发生红斑。 (一)发病机理 皮肤经过紫外线照射后,有直接短暂的扩张血管作用。同时表皮细胞在紫外线的强烈作用下可以释放介质扩散到真皮,引起红斑。这些介质包括组胺、5羟色胺、激肽、前列腺素E2和E2a。另外表皮细胞的溶酶体UVB破坏,释放水解酶。上述这些介质的作用可使血管扩张、渗出,引起红斑和水疱。 (二)临床表现 日晒后被晒皮肤出现弥温性红斑,24h达到高峰。晒斑的轻重与日光的强度、照射时间的长短、面积的大小以及皮肤的敏感性有关。轻者除大片弥漫性红斑外,出现水肿,表面有水疱或大疱,局部灼痛,日晒面积广泛时可引起全身不适,头痛恶心,发热等。晒斑一般在2天后可自然消退,留下色素沉着及脱屑。重者则需数日始能消退。 (三)治疗 晒斑较轻的可外用芦甘石洗剂以消散炎症,减轻症状。有水疱渗出的可外用硼酸氧化锌糊剂。出现全身反应时可按光毒性皮炎处理。局部用2.5%消炎痛溶液能阻断前列腺素合成酶,从而抑制UVB引起的晒斑。 二、光感性皮炎 外界的光感物质通过皮肤或经口进入人体并分布到皮肤组织,经过日晒后引起的皮炎称为光感性皮炎。 光感性皮炎又分为光毒性皮炎和光变态反应性皮炎。 外界光感物质的种类繁多,包括化学物质中的沥青、煤焦油、染料,化妆品中的多种香粒,植物中的灰菜、苋菜,水产品中的泥螺,中草药中的补骨脂、白芷、荆芥等,药物中的磺胺、四环素、灰黄霉素、氯丙嗪、异丙嗪、水杨酸盐类以及口服避孕药中的雌激素等。这些光感物质有的可引起光毒性皮炎,有的则引起光变态反应性皮炎,有的则两者均可发生。在临床上所见到的光感性皮炎常常是两者同时存在,不易区分。 三、光毒性皮炎 (一)病因和发病机理 在皮肤组织中的光感物质,又称色基,能吸收比正常组织多的紫外线的能量,这些能量很快即转移到细胞部位,通过光化学作用,产生单态氧O-2,氢氧根OH-,并使细胞膜上的蛋白质、脂肪酸,细胞核中的DNA,以及细胞浆中的溶酶体发生变化,引起毒性反应。此种反应可发生于任何人。 (二)临床症状 1.光毒性接触性皮炎光感物质通过外界接触,进入皮肤而引起的光感皮炎称为光毒性接触性皮炎,如沥青皮炎,某些化妆品皮炎等。皮疹在日晒后数小时发生,表现为红斑、丘疹,主感痒或灼痛。重者出现红肿、水疱或大疱。发病部位与接触外界物质及日晒部位相一致。本病经治疗后数天即能消退。如再次接触光感物质仍可再次由紫外光线激发皮炎。有极少数患者虽然已避开光感物质,但皮炎仍可持续数年。这可能是由于光感物质不易排出体外,长期存留于皮肤内;也可能是皮肤中的蛋白物质经日光照射产生了抗原性的缘故。 2.植物-日光性皮炎 是由于服食某种光感性植物或接触某种植物,并经过日晒后发生的一种急性皮炎。引起本病的植物有灰菜、苋菜等,常在一个家庭内同时发病,因此可能为光毒性皮炎。发病急,日晒后数小时即可发病。在暴露部位,如面部、手背、前臂等处出现弥漫性红斑或水肿,有瘀斑、丘疹、水疱等,水疱易破裂流水,形成糜烂面。水肿重时双眼睑闭合,不能睁开。主感烧灼、胀痛、麻木,常有全身不适,恶心、呕吐,发热、头痛。病程1~3周。 血常规检查示白细胞总数增多,嗜酸粒细胞数增多,可出现尿蛋白。 (三)诊断 可根据以下几点进行诊断:①发病前有接触光感物质或服食过有光感的蔬菜史;②有日光暴晒史,如田间劳动、海滨游泳、野外旅行等;③皮疹发生在暴露部位,多见于春夏季节;④皮疹为红斑、丘疹或红肿、瘀斑等,主感灼热。 (四)治疗 一般轻症者可内服维生素C及B,多饮水及促进排泄,接触光感物者可以清洗接触部位的光感物质。红斑丘疹处可外用炉甘石洗剂,或皮质类固醇制剂。皮炎严重者可用强的松,每次10mg,每日3~4次。水肿显著时可服利尿剂,如双氢克尿塞、安体舒通等。水疱糜烂处可用3%硼酸水或次醋酸铝溶液稀释20倍湿敷,亦可用中药马齿苋煎水湿敷。每次湿敷不少于20min,然后外用硼酸氧化锌糊包扎。水疱好转后可改用皮质激素制剂或炉甘石洗剂外用。 (王定邦) 参考文献 [1] 谭促楷:日光、紫外线及PUVA对皮肤的损害。国外医学皮肤病学分册,3期,1982,140。 [2] 张永康,李宇宁译:英国皮肤病学的概况,国外医学皮肤病学分册,2期 1981。 [3]Silvia Schander et al.Photodermatitis and Light Protection Int J Derm.1982 第106章 荨麻疹与血管性水肿荨麻疹是皮肤及(或)粘膜真皮部位一时性局部性充血与水肿。血管性水肿是真皮深部及皮下组织大面积局部性水肿。均为急诊中常见的病种,占北京协和医院皮肤科急诊患者的35.6%。 第一节 荨麻疹荨麻诊按病程长短,以6周为限。可分为急性与慢性荨麻疹,急诊中常见者为急性荨麻疹。若按发病机制分类,则可分为免疫性与非免疫性介导的荨麻疹。前者主要为Ⅰ型,有时为Ⅲ型,偶或Ⅱ型变态反应以及免疫性补体介导的荨麻疹;后者则分为致荨麻疹物质性荨麻疹(urticariogenic materials urticaria)、非免疫性补体介导性荨麻疹、物理性荨麻疹、慢性特发性荨麻疹。急诊中常见者为第Ⅰ、Ⅲ型变态反应介导的荨麻疹。 一、病因学 甚复杂。凡能引起皮肤或粘膜真皮部位出现一时性小血管充血与通透性增强的因素,均为荨麻诊疹的病因。常见的因素如下。 (一)吸入物 花粉、动物皮屑、真菌孢子、羽绒毛、烟尘、挥发性化学性物质等。 (二)食入或注入物 1.食物 蛋、虾、蟹、贝类、肉类、巧克力、咖啡、葡萄、香蕉,蘑菇等蔬菜类,食物添加剂等致敏性食物,某些柑橘类水果,草莓,某些鱼类等直接致荨麻疹性食物。 2.药物 青毒素、血清制品、痢特灵、水杨酸盐、磺胺、普鲁卡因等致敏性药物以及阿司匹林、非激素性抗炎类药物、可卡因、吗啡、可待因、阿托品、奎宁、硫胺、毛果芸香碱、多粘菌素B、葡聚糖、脱氢胆酸钠等直接致荨麻疹性药物。 (三)接触物 动物、昆虫、螨类产物、植物、化妆品、塑料及其他化学制剂等,能通过接触皮肤被迅速吸收而致敏,其他如水、海蜇毒素、某些植物与昆虫毒素等直接致荨麻疹性物质。 (四)感染 细菌、真菌、病毒(B型肝炎病毒)、寄生虫等感染性致敏因子。 (五)全身性疾病 恶性肿瘤、冷球蛋白血症、结缔组织病等可通过免疫性激活补体而致病。 二、发病机制 上述各种致病因素可经IgE或非IgE抗体介导的途径,激活或不激活补体系统,以及非免疫介导的途径,最终引起肥大细胞的脱粒作用,释放出多种生物活性介质而引起荨麻疹的产生。肥大细胞脱粒的机制甚为复杂,尚未完全清楚。第一步为细胞内cAMP水平出现降低。第二步为细胞外钙离子进入细胞之内,经一系列的反应最终引起细胞内肌蛋白纤维的收缩而将颗粒排出。CAMP浓度受腺苷酸环化酶影响。当该酶受到抑制时则cAMP的生成减少。还受磷酸二脂酶(PDE)活性的影响,当PDE活性增高时,cAMP的降解增多,生成减低。此外,cAMP与cGMP之比值对脱粒的发生亦起着重要作用,cGMP浓度增高时,比值降低,亦可导致脱粒。肥大细胞脱粒过程中释放出各种介质,其中,以组胺为最重要,包括H1与H2受体起作用者。它可直接或反射地引起平滑肌收缩,增加小静脉内皮细胞间的距离,从而增加小血管的通透性,并有扩张血管和致瘙痒作用。其他如激肽及其有关酶系统、前列腺素、白三烯、纤溶系统、补体等与荨麻疹的产生亦有关联。常为一个介质出现后又激发其他介质的活性而产生连锁反应,临床表现的严重程度可有不同。 三、临床表现 急性荨麻疹起病急,可伴或不伴发全身症状,如发热、头痛、恶心、呕吐、关节痛、出气不畅、声嘶甚至过敏性休克的表现、皮肤原发损害为风团,自甲大小至大于手掌。中心为水肿性斑块,肤色或红或淡白,周围有红晕,边界呈环形或匍形性。通常遍及全身,有剧痒。有时可侵及唇、喉、肠等处粘膜。单个皮损一般持续1~4h而退,最长不超过18h,退后不留任何痕迹。退后可再起新损害,病程为1~7天。外周血可出现嗜酸粒细胞增多。 四、诊断与鉴别诊断 荨麻疹可由其风团性损害,剧痒,发生与消退均快,单个皮损历时不超过18h,退后不留痕迹的特点,甚易诊断,并可与昆虫叮咬、多形性红斑、色素性荨麻疹、荨麻疹性脉管炎相鉴别。 五、治疗 由于急性荨麻疹的病因复杂,受累部位、血管扩张与血浆渗出的速度与程度的差异,在临床上表现可有很大不同。急诊医师应在迅速查询病因进行病因学治疗的同时,对伴发全身症状的患者要遵循小心谨慎,判断准确,处理及时的原则,随时注意观察全身状况,特别是呼吸、脉搏、血压的情况,给予恰当的治疗。对危急情况需请他科会诊时,也应贯彻边抢救边申请会诊的原则,以免贻误抢救时机。 急诊中常见几种情况的处理如下。 (一)单纯皮肤急性荨麻疹 首选为H1受体抗组胺药。其中最有效者为安他乐或赛庚啶,用量要足以达到临床最大效果。安他乐每次25mg,每日2次,50mg睡前服;或赛庚啶每次4mg,每日3次,8mg睡前服。至少用药1周。 (二)伴血清病样反应者 对伴有高热、血管性水肿、关节炎等血清病样反应者,首选药物为皮质类固醇。强的松1mg/(kg•d),总量不超过60mg,分4次口服,连续2日,继之0.75mg/(kg•d)连续3日,再0.5gm/(kg•d)连用3日后即可停药。一般在用药后24h内,症状即可出现明显减轻。不能口服时可用氢化可地松200mg或氟美松5mg加在5%葡萄糖液500~1000ml内静脉点滴,持续6~8h,以后即改口服。 (三)伴呼吸窘迫者 立即肌内注射1:1000肾上腺素水剂0.3~0.5ml(儿童剂量0.01ml/kg,最大量不超过0.3ml),并加用苯海拉明40mg肌内注射(儿童剂量1mg/kg)。上述处理后一般可于5~10min后症状消除。留院观察0.5~1h,若无呼吸不畅时即按(一)处理,若仍有轻微不畅时可加用盐酸麻黄素25µg口服,一日3次,共用24h。 (四)伴较严重过敏性休克者 要积极抢救,分秒必争。 1.第一步抢救措施 立即肌内注射1:1000肾上腺素水剂0.3~0.5ml,同时令病人平卧,抬高下肢,保持呼吸道通畅,给予吸氧,氧流速4~6L/min,同时建立静脉通道。给予快速大量生理盐水静脉点滴以纠正低血容量,直至中心静脉压正常为止。若血压在10~15min内仍不升时,可重复应用上述剂量肾上腺素一次。若5min内仍不起效时,将1:1000肾上腺素0.1~0.2ml稀释在10ml生理盐水中静脉内缓缓注入。一般过敏性休克经上述措施后,可在1~2h内得到纠正。 2.第二步抢救措施若上述处理无效时,即改用阿拉明0.3~0.4mg/kg加在500ml等渗盐水内静脉滴注,并视血压情况调节滴数。或用多巴胺20mg静脉点滴。开始每分钟20滴,以后根据血压调整滴数,量大剂量不超过500µg/min。 皮质类固醇静脉注射,国内经验用量偏小200~400mg琥珀酸氢化可的松加在500ml葡萄糖内静点。国外最近用量较大,500~1000mg静脉内注射或甲基强的松龙125~250mg静脉内注射,4~6h尚可重复再用。并给肌注苯海拉明40mg,每6h一次(国外用50mg静脉注射)。 严重过敏性休克纠正后,常于24~48h内有轻度过敏性休克症状的复发,此时可应用长效肾上腺素混悬液0.15~0.2ml肌内注射及苯海拉明50mg肌注,每6h一次。 (五)伴支气管痉挛出现严重哮喘者 一般皮下或肌内注射1:1000肾上腺素水剂0.3~0.5ml有效。若无效时,可静脉注射氨茶碱5mg/kg体重,稀释在50ml0.9%氯化钠液中,在15~20min内缓注,必要时可4~6h后重复一次。一旦缓解,立即停止注射而改为口服。 第二节 血管性水肿一、血管性水肿为慢性、复发性、真皮深层及皮下组织的大片局部性水肿。病因及发病机制与荨麻疹相同,只是血浆是从真皮深部或皮下组织的小血管内皮细胞间隙中渗出而进入到周围疏松组织内而引起。 (一)临床表现 多于眼睑、口唇、包皮、肢端、头皮、耳廓、口腔粘膜、舌、咽、喉等部位,突然出现局限性深部水肿性损害。常为单发,并常在同一部位反复发生,有时可与荨麻诊伴发。水肿面积较大,边界多不明显。水肿处皮肤紧张,发亮,色苍白或淡红,质地软,无可凹性。不痒或轻度瘙痒。水肿经1~2h或2~3天消退,退后不留痕迹。若发生在咽喉部位,可出现气闷、喉部不适、声嘶、呼吸困难,一般情况下则无全身症状。 (二)诊断与鉴别诊断 根据皮肤深在性水肿性斑块,无发热,局部淋巴结不肿大,皮损局部无热感或压痛,发病突然几点即可诊断,并能与丹毒或蜂窝织炎相鉴别。 (三)治疗 同荨麻疹,一般都对H1受体拮抗剂有效。若出现有喉水肿时,由于一般均不十分严重,医生要消除病人恐惧心理,并立即皮下或肌内注射1:1000肾上腺素水剂0.3~0.5ml,待症状消退后,留院观察0.5~1h,并接续应用抗组胺药,即可离院。 若偶有对肾上腺素治疗无效而出现窒息时,应立即进行气管切开术。 二、遗传性血管性水肿(hereditary angioedema)为一常染色体显性遗传病,因为血中缺少C1酯酶抑制剂(CTINH)(占85%患者),或虽不缺乏,但该酶活性降低(占15%),而出现不可控制性补体的生成,导致皮肤、胃肠、泌尿生殖道及喉部出现血管性水肿。该病常自幼年开始,反复发作而持续终生,少数亦可在成年期发病,均有明确的家族史。常在轻伤(如拔牙)、温度骤变、病毒感染、情绪波动后发作。急诊所见均为紧急状态,需要立即急救。 (一)临床表现 与血管性水肿相似,但有下述特点。 1.上呼吸道受累时常出现喉水肿性梗阻而引起死亡,占25%。 2.胃肠道常受累 可出现腹部绞痛,有时可现肠梗阻的体征,伴有恶心,呕吐。 (二)诊断与鉴别诊断 根据儿童期发病,皮肤肿块疼而不痒,常有反覆咽喉部水肿及家庭中有猝死于呼吸道梗阻史即可诊断,血清CFINH水平低,C4低为进一步确诊的依据,可在急救之后进行测定。 (三)治疗 抗组胺药无效。急性发作时,立即输入新鲜冷冻血解剖学,静脉注入利尿剂常可挽救生命。有喉水肿发作时,常需立即进行气管切开术。雄性激素有预防发作及减低发作时严重度的效果。炔羟雄烯异恶唑(Danazol)200mg/d或羟甲雄烷吡唑(Stanozolol)2.5~10mg/d。 (王洪琛) 参考文献[1]Moschella SL et al: Dermatology 2nd ed.Vol.I p 266 WB Saunders CompanyPhiladelphia London.1985 [2]Monroe EW 113:80 [3]Rook A et al: Textbook of Dermatology 4th ed. Vol.2 p.1099. BlackwellScientific Publica-tions.1986 [4]Rakel BEB: Urticaria 144:1246 第109章 丘疹性荨麻疹本病是一种好发于儿童的风团丘疹及水疱性疾病,痒显着,常有季节性,无全身症状。 一、病因 尚不清楚。目前认为是一种免疫性皮肤病,有关的原因多种,包括精神性、食物、胃肠障碍、遗传因素。近年来的研究认为与虫咬有关,其理由为①皮损部位与虫咬习惯性好发部位相符合,发病季节与虫子活动季节相一致;②用虫抗原作皮肤试验,患儿的阳性率显着高于正常儿童组;③已证明由虫咬引起的丘疹性荨麻疹的皮损的病理变化与虫抗原皮试后引起的皮炎的病理变化相似;④用杀虫剂杀灭虫子后皮损容易痊愈。 在我国不少医务工作者亦提出白蛉、恙螨、蒲团虫、米恙虫,以及动物身上的螨通过栖居的谷物、棉花、稻谷、树木、青草以及鸡、鸭等动物与人的皮肤接触,叮咬人的皮肤引起皮疹,因此如果调换环境本病就能自然痊愈。 二、临床表现 好发于6~7岁以下的儿童,有时同一家中可有两个以上的儿童发病。初起为1~2cm大小的风团,呈梭形,散在,多发,剧痒。随后在风团中间出现坚实小结节,在结节顶部有小疱疹或大疱,疱壁紧张,厚,黄色或白色,有光泽。经过2~3天,风团消退,仅留下丘疹及水疱,疱抓破后流出浆液结痂,约1~2周痂皮干燥脱落,残留疤痕或色素沉着。 皮损一般以四肢、胸背部多见。夏、秋季节多见,常常成批发生,因剧痒搔抓易引起继发感染,如脓疱病、疖子等。有的患儿经过多次发作产生耐受性,病情自然消失。 三、治疗 内服抗组胺类药物,如扑尔敏、克敏嗪、赛庚啶等。风团结节主要以消炎止痒为主,可外用炉甘石洗剂或皮质类固醇激素霜剂,如有大疱可用消毒空针抽出疱液,外用硼锌糊包扎,如有继发细菌感染可选用抗菌药物。 第110章 丹毒丹毒是由B型溶血性链球菌引起的急性皮肤表浅蜂窝织炎,但也可以由金黄色葡萄球菌引起。中医称为流火。 一、病因和发病机理 B型溶血性链球菌多由皮肤或粘膜的细微破损处侵入,引起真皮组织的急性炎症。如将生理盐水注入病损皮肤内即可引发水疱,将此疱液培养,则约有42%~90%有溶血性链球菌。此种链球菌有溶血素“O”,有溶血作用,对实验动物有致死作用。红斑毒素为低分子蛋白质,使皮肤发生红斑。溶纤维素、透明质酸有分解组织作用,使细菌在组织中扩展,病损因而扩大,故称为扩散因子,又B型链球菌株与肾小球的基底膜的抗原性相似,故链球菌在体内产生的抗体能结合在肾小球的基底膜上,通过Ⅲ型变态反应,使肾小球基底膜发生炎症反应。 二、临床表现 本病多见于小儿及老弱、营养不良、酒精中毒、低丙种球蛋白血症患者。局部因素为肾性水肿或淋巴引流不畅,使易感性增强。直接原因常由于皮炎、脓疱病或皮肤癣菌病继发感染引起,如耳及鼻前庭的感染病灶可引起颜面丹毒,足癣则常是小腿丹毒的主要原因。婴儿好发于腹部,儿童多见于脸部及耳部。成人则以小腿部多见。B型链球菌感染皮肤后经2~5天的潜伏期,突然寒战发烧,高时可达40℃,伴头痛、恶心、呕吐等中毒症状。皮损起初为红肿斑片,浸润增厚,表面紧张光亮,境界清楚,并可向四周蔓延,可从一侧颊部扩展到另一侧,或可在附近出现新的红斑再与原病损相连。病情严重者在红斑中间出现大疱或血疱。水肿程度视发病部位而不同,如眼眶部肿胀最明显。蔓延速度则视感染之轻重,患者在抵抗力以及治疗情况而不同。 三、并发症 包括淋巴管炎、蜂窝织炎及败血症等,慢性复发可引起象皮腿。儿童患者在病后可以引起肾小球肾炎。 四、其他菌类所致丹毒 (一)葡萄球菌性丹毒由葡萄球菌引起,大都由毛囊炎、疖子或虫咬后继发感染引起。其症状与链球菌丹毒的不同处为皮肤红肿,中间发白,皮肤境界有时不清楚,炎症浸润重,疼痛较强,局部蔓延速度较慢。因葡萄球菌缺少溶纤维素和透明质酸酶。 (二)坏疽性丹毒为化脓性细菌及绿脓杆菌或变形杆菌、大肠杆菌等的混合感染,也可由链球菌或葡萄球菌引起。皮损特点为红肿,中间为黑禢色痂,疼痛剧烈,痂皮脱落后有脓液流出,出现坏死组织。此型丹毒预后差。 (三)复发性丹毒丹毒未完全治愈而再发生,多见于老年体弱抵抗力低下或治疗不当的患者,约占急性丹毒患者的1%。其特点为全身症状轻,可以不发烧,红肿程度也轻,由于淋巴管炎引起淋巴管阻塞,小腿水肿,纤维组织增生,最后形成象皮腿。 五、治疗 一旦确诊为B型链球菌所致丹毒,应立即给予水剂青霉素G肌注,每次160万u,每日2次。一般在1~2天之内体温即可恢复正常,但仍需继续注射10天左右,以免发展为复发性丹毒。如为复发性丹毒则应肌注1个月左右。对青霉素过敏者可用红霉素、庆大霉素等。 局部治疗,卧床,抬高患肢。可用硼酸水,酯酸铅或0.1%雷佛奴尔液冷湿敷。 病愈后应检查尿以除外肾炎的可能性。 第111章 昆虫所致皮肤损伤第一节 白蛉叮咬皮炎白蛉在我国华北地区多见,以中华白蛉常见。白蛉是灰黄或灰白色双翅小虫,全身密布细毛,体长1.5~4mm,停息时两翅竖起,因身体小,能飞入沙窗。白蛉孳生于墙角、洞穴及潮湿阴暗处,卵、幼虫和蛹在泥土中发育。雄蛉以植物汁液为食料,雌蛉则在夏季晚间暗飞出,叮吸人及家第四的血液。雌蛉吸血后产卵30~80个,以后即死亡,我在5~6月繁殖。 白蛉有毒液,将此毒液稀释1000倍,仍能引起皮内反应。毒液内也有特异性抗原,可引起变态反应。反应之强弱个体差异很大,有遗传过敏患者反应较强,有的人经过反复多次叮咬,反应可渐渐降低,甚至可以脱敏。 一、临床表现 一般都在5~6月份发病,暴露部位多见。叮咬后不久局部起风团样红斑,痒甚。继而周围皮肤红肿,在叮咬处出现疱疹或紧张性大疱,约1cm直径。在手背、脸部及生殖器肿胀明显,附近可发生淋巴管炎,疼痛,肿胀。疱液破后结密痂,有时继发脓疱病。皮损约1~2周渐消退,但有的可能转变为搔痒性结节,为迟缓性变态反应引起。 二、治疗 刚叮咬时可外用含有氨的虫咬药水外涂,红斑风团发痒处可外用炉甘石洗剂或皮质类固醇霜,若有大疱则可抽取疱液,外用1%龙胆紫液或硼锌湖。内服药可选用一种抗组胺药物,如有断发感染可服抗生素,晚期结节可用冷冻疗法治疗。 第二节 隐翅虫皮炎隐翅虫属昆虫钢,鞘翅目,其中毒隐翅虫为一种黑色蚁形小甲虫,体长0.6~0.8cm。平时常栖息于田野草木间,夜间喜围绕灯光飞翔,叮咬人畜。隐翅虫没有毒腺体,但虫体内有一种毒素,当虫在人体皮肤停留时不引起皮炎,而只是在被打碎或压碎,使虫体内所含一种强酸性毒汁(pH1~2)接触皮肤,在数小时内引起皮炎反应。反应的轻重与接触毒汁的量有关。所以本病是由于人自觉或不自觉拍打停留在皮肤上的隐翅虫而引起的。 一、临床表现 多见于夏季,多数为夜间灯光下工作者。皮损好发于脸、颈及四肢等暴露部位。皮损初起时为丘疹,红斑,常很快形成条状或斑片状水肿性红斑,其上有密集丘疹、疱疹或脓疱疹,排列成条状,单一或多条,长短及方向不一,一般长约3~10cm,状如鞭子抽打样。在条状皮损附近也可出现丘疹及疱疹。局部有搔痒、灼热感及疼痛。附近淋巴结可肿大。约1周左右戏肿渐消退、脱屑,留下色素沉着。 二、治疗 最初应立即用肥皂水或10%氨水清洗。红肿处可外涂炉甘石洗剂。内服抗组胺类药物,如有继发感染则选用抗生素。 第三节 桑毛虫皮炎桑毛虫为桑毒娥幼虫,有很多毒毛,中心为空心管道,内有黄色液体,含有组胺类物质。如将此种细毛放置前臂皮肤,可在12h内出现丘疹、风团及疱疹,奇痒难忍。 桑毛虫多在我国南方的树林中繁殖,常见于桑树或杨柳树干或枝叶上,在刮大风时,大批毒毛自虫体脱落飘散在各处,接触人体皮肤即能发生皮炎。发病季节为6~10月份,常有成批患者发病。 一、临床表现 多发生于暴露部位,如颈、肩部及四肢等处。毒毛接触皮肤后约10min到3h出现剧痒,继而有刺痛感。皮疹轻重不等,疏散分布,可分为三型皮损。 (一)斑丘疹型 为粟粒到绿豆大小的丘疹,淡红色或鲜红色,呈水肿性,中心有黑色或深红色针尖大小的瘀点。 (二)丘疱疹型 粟粒大丘疹位于水肿性红斑上,中心有针豆大小的疱疹,抓破有糜烂面,结密痂。 (三)风团型 少见,1~2cm大小,数不多。毒毛常常附着于内衣而引起泛发性皮疹,搔抓后可使毒毛陷入皮肤,痒痛难忍。有时毒毛侵入眼内,可引起结膜炎或角膜炎。桑毛虫皮炎能自愈,病程约1~2周。若反覆接触毒毛可拖延较长时间。 二、实验室检查 用透明胶纸粘取法可从皮损处检出毒毛。 三、治疗 用橡皮胶布或透明胶布去除刺入皮肤内的毒毛。局部消炎止痒,如外用炉甘石洗剂,白色洗剂,水疱糜烂处可用3%硼酸水湿敷,或外涂龙胆紫。皮损较多时可内服抗组胺药物或强的松。 第四节 松毛虫皮炎松毛虫生活在种植松林的丘陵地带,我国南方多见。发病季节以9~10月多见,好发于从事农业劳动的青壮年。 松毛虫体有很多黑色刚体毒毛,能刺入皮肤引起皮肤肿痛,可能为所含的神经毒素所致。仅接触毒毛而未被毒毛刺入者也可以引起全身或局部发痒,发生皮疹。 一、临床表现 (一)皮肤损害 一般在接触毒毛后几分钟到十分钟内发病,见于四肢暴露部位。常见的是丘疹,水肿性红斑或风团,有中间起水疱,极痒,并有烧灼感。病程约1周,有的可演变为结节状,有压痛,需1~2周后渐消退。个别严重病例可出现红肿硬块,疼痛,后期出现波动感,穿刺为渗出液或浓液,破溃后约1~2周自行愈合。 (二)关节症状 发生于发病后数天内,常侵犯手足部小关节,局部红肿疼痛,有非常敏感的压痛点。关节可出现功能障碍,但多于1周内消退,无后遗症。 (三)全身症状 有骨关节症状及严重皮损者常有全身症状,如发热、畏寒及食欲不振等。 二、实验室检查 血沉升高,白细胞数增高。X线片示受累关节有虫蚀状破坏,脱钙及骨质疏松等。 三、治疗 皮炎以消炎止痒为主,可外用炉甘石洗剂,可白色洗剂。症状重者可内服抗组胺类药物或强的松。 关节炎患者可服阿司匹林、抗炎松或强的松等。局部可用0.5%普鲁卡因及去炎松混悬液封闭,或外用紫色消肿膏 第五节 蜂螫伤蜂类包括蜜蜂和黄蜂。蜜蜂腹部的最后数节内有毒腺,此种毒腺和蜜蜂的尾刺相通,尾刺与腹部连接不紧固。因此当蜜蜂接触人体皮肤后为了自卫将毒刺刺入皮肤后,其尾刺会留在皮肤内,同时将毒腺中的毒液注入人的皮肤内。蜜蜂的毒液含有组胺、磷酸脂酶A、透明质酸酶、卵磷脂酶;黄蜂的毒液则含有组胺、五羟色胺、缓激肽和胆碱脂酶等。此两种蜂毒液除含有共同抗原外,还含有各自的特异的抗原物质,因此在被螫的人体中有不同的抗蜂毒抗体,大都为IgE,能发生即刻过敏反应。 一、临床表现 蜜蜂螫后皮肤出现红色风团,中心有出血点或血疱疹,常发生于暴露部位,如面、颊、手背和小腿。反应重时可引起大片红肿,如在唇部及眼周围则红肿更明显。局部剧痒和疼痛,如果对蜂毒液无特异过敏反应则一般在2~3天内红肿渐消退。如受多数蜜蜂刺螫后,常常在0.5h内出现全身症状,轻者全身出现荨麻疹,血管神经性水肿,重者则有发热、头晕、恶心,呕吐,胸闷,四肢麻木,甚至可出现脉搏细弱,面色苍白,出汗,血压下降等虚脱症状。 黄蜂有多种,有的称为马蜂,可以单独飞翔,不经常螫人。如果捅捣蜂窝,则成群黄蜂飞出,叮刺皮肤。黄蜂螫伤的症状比蜜蜂严重,尤其是被成群黄蜂袭击,可引起严重皮肤损害,並可引起迟发性血清病型反应、坏死性血管炎或过敏性休克,如不及时抢救,可造成死亡。 二、治疗 (一)处理毒刺蜂螫后应立即仔细检查螫处皮肤有无折断的毒刺以及有无附有毒腺的囊。可用镊子把毒刺小心拔出,毒腺囊不能用镊子挟取,以免挟破毒囊使毒液流入皮肤组织内,有时虽然毒囊无破损,但亦可使毒汁挤入皮内引起严重反应。 (二)中和毒汁 蜜蜂的毒汁为酸性可用肥皂水或3%氨水冲洗螫处皮肤;黄蜂毒汁为碱性,可外搽醋酸。 (三)局部处理 局部红肿处可外用炉甘石洗剂或白色洗剂以消散炎症,亦可外用皮质类固醇制剂。红肿严重伴有水疱渗液时应用3%硼酸水或次醋酸铝溶液湿敷,然后外用硼酸氧化锌糊剂或1、2、3糊。 (四)中草药 在野外被蜂螫时可用鲜马齿苋或夏枯草捣烂,敷于螫处。 (五)全身用药 有全身反应可内服抗组胺药物或强的松。疼痛剧烈时可服止痛药。有低血压则可皮下注射1:1000肾上腺素0.3~0.5ml,并密切观察。 第六节 蝎螫伤蝎子有四对足,前部有一对强有力的巨爪,头胸较短,腹部分为前腹及后腹,后腹细长而成尾状,最后一节的末端有锐利的弯钩,与毒腺相通。毒腺内有酸性毒液,含有溶血毒素及神经毒素。蝎子在夜间出动,人在黑暗之处不慎碰上蝎子,蝎的尾钩就会刺入皮肤并释放毒汁,产生毒性反应。 一、临床表现 由于毒液中的溶血毒素的作用,螫伤处剧痛,局部大片红肿,中心有瘀斑,可引起淋巴管及淋巴结炎,严重时可引起蜂窝组织炎、坏疽。由于神经毒素作用于中枢神经和心脏,可发生头痛、恶心、呕吐,严重时出现寒战、高热、内脏出血、末梢神经麻痹、抽搐或呼吸中枢麻痹而死亡。 二、治疗 (一)防止或减少毒汁的吸收蝎螫以后,应尽快挤出毒汁,可用吸乳器或拔火罐等方法将毒汁自伤口处吸出。如四肢被螫应立即用止血带扎紧肢端,每15~30min放松1次。或可用氯乙烷喷雾使螫伤部皮肤降温,血管收缩,从而阻止毒素的吸收扩散。 (二)伤口处理 伤口用氨水或高锰酸钾稀释液冲洗,再用紫色消肿膏包扎,也可以用南通蛇片压碎后加凉水调匀,敷于患处。 (三)对症治疗 疼痛剧烈时可用盐酸吐根碱1ml(0.03或0.06mg)于患处作皮下注射,疼痛可在几分钟内消失。 (四)全身用药 有全身症状时可内服强的松或肌注抗蝎毒血清。有继发感染时可用抗生素。 第七节 水蛭咬伤水蛭又称蚂蝗,属于环节动物,体软而有强的伸缩力,在稻田、水塘或小河中快速地游动。当人赤足涉水或游泳时,水蛭的口部有吸盘能紧紧吸着于皮肤吸其血液,同时,口部唾液腺能分泌唾液,其中含有阻止血液凝固的水蛭素和组胺样物质。 一、临床表现 水蛭往往吸附于浸在水中的小腿或足背处,吸附处由于唾液中的组胺样物质进入皮肤使血管扩张,血浆渗出,引起丘疹或风团,中心有瘀点。如果用力所水蛭摘除,吸附处常流血不止,这是由于水蛭素的抗血凝作用。小的水蛭偶然可侵袭阴道或鼻腔引起疼痛、流血。 二、治疗 水蛭吸附于皮肤,不必惊慌,因为不会钻入皮肤,同时不要强行取下,可以用食盐,酒或米醋涂抹于虫体及吸附处,就可以使水蛭松开吸盘,自行脱落。对侵入阴道或鼻腔的水蛭可在该处涂抹蜂蜜或香油,诱使水蛭伸出然后去除。或可用棉球侵入0.1%的肾上腺素及2%盐酸普鲁卡因溶液中,塞入鼻腔,使水蛭麻醉,从而易于取出。 第八节 海蜇皮炎海蜇亦称水母。水母有很多种类,而海蜇则是各种水母的总称。海蜇在我国沿海均可见到,成熟的海蜇常在海水中随波飘浮,外观呈伞状,直径大小不一。在海上捕鱼的渔民以及海上游泳者常被海蜇的触须刺伤,引起皮炎。 一、临床表现 海蜇的触须和丝状体有很多刺丝囊,囊内有毒液,毒液由蛋白质、肽类、组胺、五羟色胺等物质组成。当触须刺伤皮肤时,由刺丝囊中放出毒液,被刺者立即感到剧烈刺痛或麻痛,几分钟后局部出现红丘疹、斑丘疹或风团状红斑,反应严重者有瘀血。刺伤范围大时常表现为线状或地图状。反应重时1~2日内可发生水疱或大疱。刺伤轻的皮肤损害1~2天就能消退,重者需经1~2周才能恢复。如多处被海蜇刺伤,则在数分钟到半小时内出现全身症状,包括全身不适,乏力,四肢肌肉疼痛,胸闷,呼吸困难,血压下降等严重症状。 二、治疗 在皮肤刺伤处应立即用肥皂水冲洗,红肿处外用炉甘石洗剂,水疱处可用高锰酸钾液,或次醋酸铝溶液稀释20锫湿敷,再用氧化锌糊剂涂抹包扎。有全身症状者可口服抗组胺药物或强的松,出现低血压时皮下注射肾上腺素、输液并密切观察。 第十八篇 急诊放射学检查与诊断第112章 急性肺部感染的X线检查与诊断“肺部感染”不是一个独立的疾病,系泛指肺部(包括支气管和肺)由病源体引起的炎性和(或)化脓性病变。它是临床上最常见的感染性疾病之一,而且发病率及病死率仍较高。 一、急诊X线检查的目的 肺部感染急诊X线检查的目的为①确定病变的存在范围、分布、程度以及有无并发病;②根据X线表现的特点,可提出某种疾病病源学诊断的可能性,以便进行病源学检查;③对于某些继发性肺炎的患者,X线检查可发现基础病变,如梗阻性肺炎患者,进行体层检查可发现支气管的狭窄变形的状态,提出进一步检查和诊断的意见。 二、X线检查应注意的问题 (一)适应证恰当,选择检查的时间要适时 如急性叶段性肺炎患者在急性寒战的初期,在未达到实变期前,X线检查可能为阴性。急性粟粒型肺结核患者胸部透视可为阴性,应申请胸片检查,而且投照条件要优良。 (二)立位正侧位胸片是比较理想的常规X线检查因为卧位床边胸片极大地影响对病变的观察,应尽可能避免;除非在危重不能起床的患者才可应用。 (三)透视与摄片的选择 胸部透视比较常用作为除外胸部病变。但对于胸部病变的观察远不如胸片检查明确。 (四)诊断疾病的时间因素与治疗措施的作用 这是放射诊断要注意的问题。如变态反应性肺内浸润具有瞬时改变和游走的特点,疾病的早期尚未出现特征性表现,并观察治疗效果。因此恰当的动态观察是很必要的。 三、急性肺部感染的病理改变及其X线表现 急性肺部感染的基本病理改变是肺部急性炎症性改变(充血、水肿、渗出、坏死和液化)。但是由于病变的部位、病变的范围、病变的性质(化脓性或非化脓性)以及感染途径等因素与病因和病原种类等均有密切的关系,因此通过对病变部位、范围、形态、分布等观察分析有助于病因、病原的推断,也有利于其他疾病的鉴别诊断。 (一)肺纹理增强及小结节状阴影 以支气管壁的炎性充血、水肿和渗出性病变为主,特别是小叶所属的终末细支气管及肺腺泡所属的呼吸性细支气管更重要,常伴有细支气管周围肺泡炎。间质性肺纹理增多、模糊並且可见小节结状影,大小约5mm,边界模糊,以中下肺野为多,常见于肺炎的早期、病毒性肺炎等。小病灶融合形成斑片状则见于融合性肺炎。 (二)斑片状阴影,常见于各种原因所致的支气管肺炎X线表现为约2cm大小的斑片状阴影,边界模糊,分布以两中下肺野为著,系小叶范围的渗出性肺泡炎。病变可通过孔氏孔和兰勃管蔓延,斑片状影扩大融合。 (三)段、叶性实变 多见于肺炎双球菌肺炎,可经过充血、红色肝变、灰色肝变及吸收消散四个时期。X线的特点是段、叶范围的实变,在叶间胸膜区界限清楚锐利,其他边界则模糊不清,病变区域内可见支气管气影征(air bronchogram sign)(图112-1)
图112-1 段、叶性实变之X线表现
图112-2 右肺化脓性肺炎之X线表现 (四)多发性球形阴影 以血源性感染为主。常见于金葡萄肺炎,大小1~3cm,边界清楚,密度均匀;有时可出现空洞。 (五)空洞 见于肺化脓性感染,革兰阳性或阴性菌感染。实变区域之内出现空洞,空洞内可见到气液平面(图112-2)。 (六)其他 肺炎的吸收期,病变内密度不均,并可见索条状影。此时与肺结核鉴别困难。另外肺气肿、肺大泡以及胸膜增厚也可见到。 四、几种特殊的肺部感染 (一)金葡萄肺炎 系金黄色葡萄球菌感染,比较严重,病死率较高。近年发病率有逐年增高的趋势,据统计1959年度占所有细菌性肺炎的2.0%,1968年度3.7%,1978年度8.7%。X线表现为①多发或单发的斑片或结节,边界清或模糊;②早期可出现空洞或大泡;③胸膜受累时可发生胸腔积液(图112-3)。 (二)克雷白杆菌肺炎 该菌是革兰阴性菌。这种肺炎易发生在老年人、酒精中毒者、心脏病、糖尿病、慢性肺疾病等病人。X线表现为①发病部位,右肺上叶、右肺中叶或下叶;②实变的肺叶肿胀明显,致叶间裂向健侧膨突;③病变进展迅速,形成空洞(肺浓肿);④可侵犯胸膜、心包形成积脓;⑤多发病变多在两下叶呈支气管肺炎表现(图112-4)。
图112-3 金葡萄肺炎之X线表现
图112-4 肺炎杆菌属肺炎之X线表现 (三)卡氏肺囊虫肺炎 易发生在免疫缺陷的患者。X线表现为①早期只侵犯2~3层肺泡,这时病灶不能在常规肺片上显示;②间质性肺纹理增强,主要为细胞浸润所致;③肺泡内的渗出和实变,可呈大叶性的实变,以大片融合性斑片为主要表现;④由于肺胞壁的破坏,可导致间质性肺气肿、肺大泡,形成胸片上所见的囊状透光区。在免疫缺陷的患者,肺内病变进展迅速,有利于此病的诊断(图112-5)。
图112-5 AIDS患者合并肺炎的X线表现 (四)军团菌病是由军团菌引起的一种传染性疾病。军团菌是种革兰阴性杆菌,广泛分布在自然界中,从土壤、湖泊、河流、沟渠和水道中均曾分离出此菌。尤其在空调设备的冷却中检出率最高。传播方式仍在控索中,一般认为通过空气由呼吸道感染。 临床上分两种类型:肺炎型和非肺炎型。肺炎型发病先缓后急,高烧40℃上、下,干咳、气短,有的有精神症状等。X线表现,肺炎型患者均有阳性发现,但无明显的特征性,因而与其他细菌性肺炎难予鉴别。典型的改变是早期在一侧肺下野出现浸润性阴影,界限不清,而后扩大到一叶肺甚至一侧肺。单侧者占32%~68%,有1/3~2/3的患者有不同程度的胸腔积液。动态观察肺内阴影需1~2月方可完全吸收。有的病变进展迅速,可有空洞出现。 第113章 急性上呼吸道梗阻的X线检查与诊断一、上呼吸道解剖生理特点 上呼吸道为由鼻、咽、喉和气管所组成的气体通道。管腔有的宽大如咽部;而有的部分比较窄小如喉部声门裂,容易发生梗阻;同时它又是发音器官,故在梗阻的时间可伴随发音的异常。 下咽部是气体和食物通过的交叉点,会厌可起到非常重要的作用,如果发生形态和功能的异常,就可发生异物进入气道致呛咳和气道梗阻。 喉部软骨(甲状软骨和环状软骨)和声门下区气管软骨环是该部气道的支架组织。在保持气道的通畅方面具有重要的支撑作用。气体通过咽部有三个轴线(图113-1)①口鼻至咽轴线,此线接近水平线;②咽部至声门轴线,这两个轴线接近垂直线,故与口鼻-咽轴线成角;③声门至气管轴线。
图113-1 气体通过咽部的轴线示意 o、p、a为通过口、咽的轴线;p、g、a为通过咽、声门的轴线。 这三个轴线的关系与头颅部的位置有重要的关系。头颈部前屈,这三个轴线是折曲的,增加气体通过的阻力。而头颈部后伸,这三个轴线是垂直的,减轻气体通过的阻力。保持气道通畅,这是抢救的重要措施。 二、上呼吸道梗阻的原因 (一)感染性原因上呼吸道软组织的各种感染性炎症如急性咽喉炎、白喉、Ludwi咽峡炎、咽后壁脓肿等。 (二)上呼吸道外伤直接的暴力性损伤,化学毒物的腐蚀,外伤性血肿,烧烫伤等。 (三)呼吸道异物吸入较大的食团卡阻在喉部,所谓“咖啡馆冠心症”是众所周知的急症,特别是老人(图113-2)。①由于酒精或药物的中毒致会厌的反射和知觉障碍而吸入食物;②义齿牙托随食物吸入;③未嚼研讨会的食团吸入,最常见的是肉块,在儿童最常见者是花生米、豆粒、瓜子等。食管异物压迫侵犯气道而进入气管。
图113-2 片中示较大的食团卡在喉部
113-3 气道肿瘤(两箭头之间) (四)占位性病变 ①血肿、脓肿是较常见的原因,如咽后壁脓肿;②肿瘤(图113-37),管腔内或管壁良恶性肿瘤如错构瘤、血管瘤和癌等;③气道附近组织器官的肿瘤,如甲状腺的肿瘤压迫侵犯气道。这类原因引致的气道梗阻,一般是慢性进行性的。然而当气道狭窄的程度超过管径的75%以上,由于附加因素如粘痰等可导致急性气道梗阻,产生严重的呼吸困难,甚至窒息死亡。④异物吸入气官。 (五)喉声带疾病喉痉挛、喉水肿可由过敏性因素或血管神经性的原因引起。 (六)睡眠呼吸暂停综合征这是近代人们所注意的一个综合征。中老年肥胖者易犯此症,上呼吸道通气障碍,以至梗阻。表现为颈短、睡眠打鼾、呼吸不规则、呼吸暂停和不安,低氧血症、高碳酸血症等。 三、X线检查与诊断 (一)基本原则 ①首先抢救患者的生命,要保持上呼吸道的基本通畅,避免在检查中窒息死亡;②检查过程力求迅速敏捷,做到及时准确;③尽力避免在检查中增加患者的痛苦,增加呼吸困难的程度;④严重者或在检查中可能出现窒息者,而且又必须进行X线检查,临床医师应当陪同,与放射科技术员合作完成检查,放射科医师应及时作出诊断报告。 (二)检查方法 ①胸部X线片,除外心、肺疾患所致的呼吸困难;②面颌颈部侧位片,照片包括咽喉部及颈段气管,以同样的位置可照该部位体层片;③胸腔入口区平片或体层;④气管正位或侧位体层。 (三)X线观察①咽喉部侧位要注意咽喉颈段气管腔道的形态,有无异常的阴影;②胸腔入口区要注意气管形态改变,有无压迫移位及异常软组织影;③气管肿瘤虽然是一种慢性生长的占位性病变,当病变增长占居管腔的75%以上时,由于附加因素如粘痰等可引致急性呼吸道梗阻的症状-阻塞性呼吸困难,如气管错构瘤;④咽部径线和横断面积(CT片)测量,对诊断呼吸睡眠综合征有帮助。 第114章 急性肺水肿的X线检查与诊断肺水肿是一动态的病理生理过程。于肺血管外,肺组织内液体异常增多和积聚,分布在肺间质内和肺的终末气腔内。肺内液体的积聚,致肺动能异常导致低氧血症,甚至出现呼吸衰竭。肺水肿不是一个独立的疾病,它是许多疾病引起的一个综合征。按基本病因分为心源性肺水肿和非心源性肺水肿两个基本类型。 第一节 肺水肿的X线表现放射诊断专家根据液体在肺内积聚的部位,将肺水肿分为间质性肺水肿和肺泡性肺水肿,根据肺水肿发生发展的过程分为急性或慢性肺水肿。 一、肺泡性肺水肿 液体积聚在肺的终末气腔内。心源性或非心源性致病原因,引起肺腺泡内液体的积聚,表现为肺泡的实变。小者呈腺胞结节状阴影,融合扩大呈斑片状,可单侧或双侧分布。但以双侧分布为多见。根据分布和形态可分为三种类型。 (一)中央型肺水肿 以两肺门为中心向两肺野扩展的阴影(可见支气管气影征),由深变淡,肺野边缘、肺尖和肺底清晰,呈“蝶翼状”分布,这是中央型肺水肿典型的X线表现(图114-1)。常见于心脏和尿毒症患者。治疗及时一般很快吸收消失(3天之内);如治疗不及时,肺泡内除渗液外,可以为凝固的纤维蛋白和巨噬细胞所充填。可产生炎性改变。肺水肿可继发感染。
图114-1 心源性肺水肿的X线表现 (二)弥漫性肺水肿 呈弥散性分布于两肺野,其大小和密度不等,轮廓不清,可融合而呈斑片状阴影。以非心源性,如成人急性呼吸窘迫综合征(ARDS)为多见。 (三)局限型肺水肿 肺泡性肺水肿所产生的阴影可呈局限性,以右侧多见。这可能与心脏病患者喜欢右侧卧位,和心脏增大压迫左肺动脉,使左、右肺血液量不同所致。 二、间质性肺水肿 液体积聚在肺间质内。以现出间隔线为特征。 (一)肺纹理增强,肺血再分布 即上肺野血管纹理增多,而下肺野血管纹理减少。 (二)肺门阴影增大而且轮廓不清。 (三)可见KerleyA、B、C、D线以A、B线常见,KerleyB线多见于两肺下野肋膈角区,呈横行与胸膜垂直的短线状影。KeleyA线较B线少见,多出现于中央区,较B线长,可呈弧形或弯曲状,斜行向肺门。 (四)其他表现 如心呈二尖瓣型增大,少量胸腔积液,肺静脉增高的表现等。 第二节 肺水肿的X线诊断与鉴别诊断间质性肺水肿有较为特殊的X线表现:Kerley A线和B线。大多见于心脏病患者,如二尖瓣病变,诊断不难。典型的中央型肺水肿,呈“蝶翼状”分布,也容易做出肺水肿的诊断。然而要注意肺水肿原发病的诊断,是心源性的或非心源性的。前者有心形大小形态的改变和心脏病的体征可以确诊。后者诊断是比较困难的,而且病因很多,如损伤、感染、中毒、过敏、缺氧、神经血管性因素等。 鉴别诊断首先是支气管肺炎,从X线形态表现作鉴别是困难的,如有发烧,白细胞增高等呼吸道感染的症状,又无肺水肿的原因可查,倾向于诊断支气管肺炎。然而要注意肺水肿和支气管炎同时存在的可能性。肺泡癌可呈肺水肿和支气管肺炎同时存在的可能性。肺泡癌可呈肺泡实变,呈斑片状,也是鉴别诊断应考虑的问题。肺梗死也有此表现,如伴有严重的胸膜性胸痛,应想到肺梗死的可能。另外中央型肺水肿应注意与肺泡蛋白沉着症(pulmonary alveolar proteinosis)相鉴别(图114-2)。肺泡实变的分布也呈“蝶翼状”,但病程慢性进行性,不同于急性发病的肺水肿。 成人呼吸窘迫综合征是急性肺循环衰竭,X线表现出从间质性肺水肿到肺泡性肺水肿的发展过程,这是鉴别诊断的重要问题。此症的临床特点包括①进行性呼吸困难;②进行性难以纠正的低氧血症;③进行性的肺水肿,在X线上表现为肺水肿,经积极治疗病变范围无明显吸收者有利于此症的诊断。 第115章 肺不张的X线检查与诊断第一节 肺不张的发生机制、分类及病因一、肺不长的发生机制 要保持肺气腔处于良好膨胀状态,必须具备三个基本的条件。 (一)气道必须保持通畅 如果气管是某一部分发生阻塞则引起远侧的肺组织萎陷,气体被吸收。这种肺不张发生是以支气管梗阻为直接的原因,诊断的基本问题是找出支气管梗阻的原因,这类肺不张是指狭义的肺不张。 (二)胸腔负压的存在 如果胸腔内的负压消失则肺被压缩将导致压缩性肺不张,这类我们通常称之为肺压缩(压缩性肺不张)。 (三)肺组织必须具有良好的弹性各种疾病导致的肺纤维化,均可引起肺组织弹性减低,致肺组织萎陷。 另外,近代文献中所提到的所谓“圆形肺不张”(roundatelectasis),是肺基底胸膜附近周围肺叶的萎陷,其重要的X线特征是“彗星尾征”-肺血管。 二、肺不张的分类 肺不张的分类方法甚多,从肺脏的解剖和X线形态可分为七类。 (一)一侧性全肺不张主支气管梗阻或全肺破坏、纤维化-肺硬变。 (二)大叶性肺不张 叶支气管梗阻为主。 (三)肺段性肺不张 段支气管的梗阻。 肺癌、结核、炎症是造成支气管梗阻的主要原因,也是上述三种肺不张的直接原因。 (四)小叶性肺不张 多见于支气管肺炎和支气管哮喘的患者。 (五)线状或盘状肺不张 多见于膈肌升高的患者,如肝脏增大、腹水等。 (六)压缩性肺不张 由气胸、胸腔积液、巨大胸壁或纵隔肿瘤、巨型肺囊肿,肺大泡等引起。 (七)弥漫性肺不张(限制性肺不张)各种原因所致弥漫性肺间质纤维化。 三、肺不张的致病原因 导致肺不张的病因是很多的,现分类叙述如下。 (一)支气管梗阻(图115-1、2) 1.支气管腔内梗阻 如肿瘤、粘液栓、支气管狭窄、支气管异物、支气管断裂、支气管痉挛等。 2.支气管腔外压性梗阻 如淋巴结肿大、血管环压等图115-1右下肺不张
图115-1 右下肺不张
图115-2 支气管造影示支气管阻塞 (二)表面张力的降低或丧失 ①各种感染性疾病;②急性放射性损伤;③化学性肺损伤。④急性成人呼吸窘迫综合征;⑤透明膜性疾病(新生儿);⑥尿毒症。 (三)通气功能的低下 镇静、限制性肺疾病、肥胖、胸痛、进行性骨化性肌炎、神经源性的因素。 (四)小气道的死腔增加老年者、吸烟、慢性阻塞性肺疾病、仰卧的体位等。 第二节 肺不张的X线征象虽然有一部分肺不张临床上根据其症状、体征等可以拟诊,但是绝大多数的病例还必须依靠X线检查作出诊断。甚至还能根据X线表现的特点,作出某种病原学诊断。 一、肺不张的直接X线征象 (一)密度的改变 这是必有的改变,只是程度不同,均匀性密度增高,恢复期或伴有支气管扩张时可密度不均(囊状透亮区)。 (二)体积的改变 不同程度的体积缩小。 (三)形态、轮廓、位置的改变 叶段性肺不张一般呈钝三角形,宽而纯的面朝向肋膈胸膜面,尖端指向肺门,有扇形、三角形、带状、圆形等。 二、肺不张的间接X线征象 肺不张的间接X线征象是与直接X线征象相位出现的,对肺不张的诊断同等重要,有的病例直接征象隐蔽时,如左下叶肺不张,直接征象被心影所遮蔽等,间接征象就很重要。 (一)叶间裂移位 向不张肺侧移位,如右肺横裂叶间胸膜移位,两侧的斜裂叶间胸膜移位。 (二)肺纹理的分布异常 肺不张体积缩小,附近肺叶的代偿性膨胀、致肺血管纹理稀散,并向不张的肺叶弓状移位。 (三)肺门阴影的改变 ①肺门阴影向不张的肺叶移位;②肺门阴影缩小和消失,并且与肺不张的致密影相隔合。 (四)纵隔、心脏、气管向患侧移位 特别是全肺不张时特明显,有时可见纵隔肺疝形成(健侧肺疝向患侧)。纵隔摆动主要系健侧肺呼吸时压力的变化所致。 (五)其他 隔肌升高,胸廓缩小,肋间变窄等。 第三节 肺不张的病原诊断与鉴别诊断肺不张的病原诊断,比发现肺不张更为重要,不仅放射科医师必须努力,而且也是临床医师对患者进行诊治的重要步骤。应该指出,病原诊断越早越好,直接关系到患者的预后和劳动力的保护。放射学医师必须熟悉引起肺不张的病原及其X线特征,及时准确的诊断肺不张及某种病原,并提出进一步处理和进一步检查的意见。 一、癌性肺不张的主要特点 支气管肺癌引起肺不张基本病理改变是癌组织侵犯支气管,形成支气管的狭窄、梗阻,造成肺不张。然而,癌组织向支气管管腔外生长或局部淋巴结肿大,则出现占位性病变的征象,如肿块和叶间裂向健侧移位,则表现出不同形式的“S”状征,肺不张边缘的“波浪征”,支气管体层和支气管造影则可发现支气管的狭窄变形和局部肿块。另外,还可出现肺门、纵隔淋巴结肿大、膈肌麻痹、癌性脓疡、骨转移等。 二、结核性肺不张的特点 (一)结核引起肺不张的原因 ①结核性肺门淋巴结肿大,压迫,造成外压性的狭窄梗阻;②肺门淋巴结核破溃,干酷样坏死物进入支气管腔内,阻塞支气管,再加粘痰、血块等的作用;③支气管内膜结核破坏支气管壁,纤维疤痕形成等,造成梗阻;④结核性肺硬变(非梗阻性肺不张)。 (二)X线表现特点①结核性肺不张具有明显的胸膜肥厚粘连;②其他肺野可见结核病灶;③支气管梗阻部位多发生在2~4级支气管,支气管有扭曲变形,梗阻端表现不典型。肺硬变为非梗阻性肺不张,常伴有支气管扩张和陈旧性空洞,以及支气管播散病灶。 三、急性炎症性肺不张 肺炎合并肺不张的原因有①支气管腔内分泌物的阻塞(图115-3);②支气管壁粘膜的炎性肿胀及炎性刺激,引起支气管痉挛;③肺泡的表面张力的降低和丧失;④肺炎后纤维组织增生收缩,肺实变有不同程度的体积缩小,并伴有呼吸系急性感染的表现,这是诊断炎性肺不张的重要依据。
图115-3 支气管粘液栓引起肺不张 四、大叶性肺炎与肺叶不张的鉴别 大叶性肺炎应与肺叶不张相鉴别,两者的鉴别要点为大叶性肺炎①因肺组织主要是实变,而非萎陷,故体积不缩小或仅略有缩小,无叶间裂纵隔、肺门移位的表现;②邻近肺组织无代偿性肺气肿征象;③在实变阴影中可见气管充气象;④病变的发展与消退有其规律性。 第116章 肺栓塞的放射学检查与诊断第一节 基本的病理改变一、栓子来源 栓子来源有①深静脉血栓、盆腔及下肢内血栓脱落形成栓子,据文献报道,栓子来自下肢静脉占79.1%、盆腔占11.5%;②右心栓子占8.2%;③肿瘤性栓子,12%为肿瘤栓子栓塞,以肺、胰腺、消化道和生殖系统的肿瘤最易发生肺栓塞;④其他有感染性栓子,如心内膜炎、静脉炎,粥样硬化斑块脱落,羊水、脂肪及气栓等。 二、病理改变 (一)部位双肺多于单侧肺,右肺多于左肺,下肺多于上肺。栓塞可以较大,完全阻塞肺动脉或骑跨于两个叶以上的肺动脉。 (二)栓塞后的变化 肺栓塞后肺血流中断,如果发生肺组织的坏死则为肺梗死。肺梗死少见,占肺栓塞的10~15%,因为①肺动脉系统、②支气管动脉系统、③气道三个氧的来源中有两个以上受到影响时才发生肺梗死。坏死液化由支气管排出形成空洞。肺栓塞后约有30%~40%可伴有胸膜渗出。 (三)呼吸生理的改变 肺泡死腔增大,通气受限,肺泡表面活性物质减少,肺泡塌陷,肺不张,咯血,致低氧血症。 (四)血液动力学改变 肺血管阻力和肺动脉压增加,致右心负荷增加。肺血液动力改变与下列因素有关:①栓塞的范围,肺血管床面积丧失50%以上才出现显著的肺动脉高压;②患者栓塞以前的情况,有心肺疾患者时肺栓塞的耐受力差。 第二节 放射学检查与诊断一、胸部X线片 虽然大约15%巨块型肺栓塞和30%次巨块肺栓塞患者的胸片是正常的,甚至大多数肺栓塞患者的胸片是正常的,然而,胸部平片仍然是首选的放射学检查方法。 (一)胸片可以除外,引起胸部症状的其他原因如骨折、气胸、纵隔气肿、食管破裂、肺炎、纵隔肿物、夹层动脉瘤等。 (二)有胸片可以正确地解释肺核素扫描的图象 (三)胸片可以显示肺栓塞的某些X线表现 ①一侧膈肌升高,大约有一半的急性肺栓塞的患者有此表现(肺容积的减少);②约有30%~50%的肺栓塞患者有一过性的肺实质浸润;③肺不张(约20%),但机制不清;④胸膜渗出,有1/3的患者出现;⑤有两个特异性的X线表现:Hampten’s驼峰征,为一个肺内的实变征,呈圆形圆顶状轮廓,顶部指向肺门,位于肺肋膈角区或后肋膈窦区;Wamptark’s征,栓塞侧近侧肺动脉扩张而远侧缺乏之灌注(无血管区),这两种特异的征象是很少见的;⑥肺动脉主干扩张、肺动段突出,甚至右心室增大。 二、肺放射性核素扫描 (一)肺灌注扫描(lungpefusion scan) 静脉注射99m锝标记的蛋白颗粒(MAA),使肺内显象,直接反应肺血流的状态,敏感性高,但特异性低,必须综合分析判断。 (二)肺通气扫描(pulmonaryventilation scan) 受检者从一个固定容量的容器中,呼吸133氙和氧混合的气体,肺泡逐渐充盈显象。可分两个时期,即充盈相和排出相,另外也有人用81m氪做肺通气扫描。 (三)分析判断原则 首先要强调指出:①正常的肺灌注扫描可以除外肺栓塞的诊断;②肺栓塞的阳性诊断不能单纯地依靠肺灌注扫描。 1.肺通气和灌注扫描均正常,肺部X线片亦正常,可以除外肺栓塞。 2.胸片正常,肺通气扫描正常,而肺灌注扫描有明显段缺损,临床表现典型,则可诊断肺栓塞。 3.任何局限性或多发性的肺通气扫描和灌注扫描异常缺损均不能诊断为肺栓塞(相匹配),但是如果临床怀疑肺栓塞,肺扫描有局限性相匹配,这时肺血管造影是有价值的,可缩短造影检查的时间。
图116-1 肺梗死 三、肺动脉造影和数字减影血管造影 (一)数字减影血管造影(DSA)目前一般采用时间减影法。在注射造影剂前后将受检部位的影象由模数转换器转变成数据,输入计算机,指令造影后减去造影前,再由数模转换器转变成图象,通过显示和照象系统形成影象(纯血管影象)。应用简单周围静脉注射可能显示为非选择的,通过导管亦可做选择性的肺血管造影,肺血管的显示更为清楚。 (二)传统的肺血管造影 传统的肺血管造影是将导管从周围静脉插入,经右心至肺动脉系统,同时可做肺动脉压、血气分析等测量。造影是高压注射下快速连续摄片,可做选择性造影,根据肺片、肺扫描所见确定选择的部位。 (三)肺栓塞的血管造影表现 1.血管管腔内充盈缺损是肺动脉内栓子造成的直接征象,对诊断最有意义。 2.肺动脉完全阻塞造成的截断现象为诊断肺栓塞的可靠依据。 3.某一区域肺血管减少,可表现出“剪枝征”,像一树枝被剪掉样。 4.肺血管分布不均称,不完全阻塞时可以出现。 肺血管造影对肺栓塞的诊断具有很高的特异性,并且可进一步进行溶栓治疗(介入放射学),但是它是一种损伤性检查方法,可以出现并发症。 四、放射学诊断方法的选择原则 临床上症状(胸痛、呼吸困难、咯血)、体征(呼吸急促、肺动脉第二音亢进、发绀)、血气分析(低氧血症)等怀疑肺栓塞的可能,依下列原则选择放射学诊断方法。 1.首先选择胸部平片,可除外其他原因引起的上述临床表现,且有时能发现诊断肺栓塞的依据。 2.肺的通气和灌注扫描为第2位影象诊断方法,有一部分病人可以除外或肯定肺栓塞的诊断,而终止检查。 3.对于临床、X线及肺扫描均不能明确诊断而又非常怀疑则应考虑数字减影肺血管造影或传统的肺血管造影检查。 第117章 气管、支气管断裂伤的X线检查与诊断在胸部创伤中,气管、支气管断裂伤是比较罕见的,Bertelsen在1178例由创伤致死解剖中,发现33例具有气管或支气管损伤,仅占0.3%。但有逐年增加的趋势,根据Harris的统计,1955~1959年4例,1960~1964年18例,1965~1969年27例。Burker报告气管、支气管断裂伤的数量在10倍地增长。这可能与交通事业的发展和来医院前急救措施的改善有关。气管、支气管断裂伤是一个非常严重的创伤,估计病死率在30%上下。如果气管、支气管同时合并断裂,则病死率约90%上下。因此及时诊断抢救是至关重要的。 第一节 气管创伤的X线检查在胸部创伤中,气管、支气管断裂伤是比较罕见的,Bertelsen在1178例由创伤致死解剖中,发现33例具有气管或支气管损伤,仅占0.3%。但有逐年增加的趋势,根据Harris的统计,1955~1959年4例,1960~1964年18例,1965~1969年27例。Burker报告气管、支气管断裂伤的数量在10倍地增长。这可能与交通事业的发展和来医院前急救措施的改善有关。气管、支气管断裂伤是一个非常严重的创伤,估计病死率在30%上下。如果气管、支气管同时合并断裂,则病死率约90%上下。因此及时诊断抢救是至关重要的。 第一节 气管创伤的X线检查气管的损伤可分为锐器伤,如颈部气管的刀切伤,呈横断性的;钝器伤,在汽车事故中最易发生钝器伤,特别是胸内气管,以撕裂伤多见,可以呈横斜裂伤,亦可以为纵行裂伤。 一、临床表现的要点 气道的阻塞和呼吸困难是很常见的症状。有时可发生咳血、紫绀和声音嘶哑。物理检查发现颈部、胸部以至上肢皮下气肿的征象,触之有捻发感。 二、X线表现 (一)皮下气肿 胸片可以发现。在65例颈部气管损伤中,41例具有颈部皮下气肿,占63%。 (二)纵隔气肿 这也是很常见的X线征象,Grover等报道14例气管、支气管创伤中、13例具有皮下气肿,11例气管创伤中6例具有纵隔气肿,占54%。因此皮下及纵隔气肿是气管穿通伤间接的X线征象。 (三)气管断层检查 可发现气管断裂的直接征象,气管透亮带的变形及不连续,甚至有错位的征象。 (四)气管造影检查 可显示得更清楚,但适应证的选择要适当,而且要与胸外科、麻醉科医师配合,加强急救措施方可进行。 第二节 支气管断裂伤的X线检查支气管断裂伤是一严重的损伤,估计病死率为30%,男女之比为3:1,最常发生于20~50岁这个年龄组。因为伤员的一部分来院前就死亡了,又未做尸解检查,故正确的发病率很难确定。但根据医院就诊的胸部伤员相对的发生率,死后检查确诊的支气管断裂伤约为胸部创伤的3%~5%。 一、支气管断裂伤发生机制 1.胸部前后径的减小(挤压)和宽广的胸廓横断面同时存在。由于胸内负压使肺膨胀和表面张力,在气管隆突区产生一种牵拉力量。这种力量超过了支气管壁的弹力,则发生断裂。 2.声门关闭,气道内压力突然增加,超过支气管壁的弹力。 3.由于隆突区气流急剧减低,产生一种剪力导致支气管断裂。 二、临床表现 临床症状的出现及程度与损伤的程度、是否与胸腔相通有关。呼吸困难、皮下气肿、咳血和紫绀比较常见,有时可出现心脏方面的症状。 三、X线表现与诊断 (一)间接的X线征象怀疑支气管断裂。①肋骨骨折、气胸,特别是大量张力气胸;②纵隔、皮下气肿;③持续性肺不张。 (二)直接的X线征象①主支气管显示不表,管腔变形,错位,体层片显示清楚;②支气管造影(后期检查)可显示支气管断裂的状态。支气管造影对支气管断裂的诊断是有帮助的,一般在术前做这种造影检查(图117-1)。
图117-1 左侧主支气管断裂 第118章 急性心肌、心包疾病的影象学检查与诊断第一节 急性心肌梗死的影象学诊断急性心肌梗死发病急骤,如抢救不及时,很易造成死亡。对于绝大多数的心肌梗死患者,是不需要马上用心脏影象学检查就能做出明确诊断的。但是,即使最有经验的临床医生,具有理想的实验室检查设备,有时也会遇到难以确诊的病例。这些病例用影象学检查可能有所帮助。有三种核素成象的方法可供选择。 一、201铊心肌显象 201铊心肌显象是无损伤性的,方法简单。由静脉注射201铊的钾盐,用γ照相机就可显象。正常的心肌细胞能吸收铊,表现为具有放射性的“热区”;而死亡的心肌细胞不能吸收铊,表现为无放射性的“冷区”。因此,心梗症状发生后,立刻做201铊的心肌扫描,对诊断心肌梗死是很敏感的。 二、99m锝(99mTc-焦磷酸盐)心肌显象 正常的心肌不能聚积99m锝-焦磷酸盐,然而新鲜梗死的心肌则可以聚积99m锝-焦磷酸盐,产生“热区”显象,与铊显象正好相反。方法亦行静脉注射,由γ照象机显象。梗死发生后,12h就可显象,48~72h显象最强,7~14天均有不同程度的显象。 三、核素心室造影 一般用放射性同位素标记自体红细胞的方法,这是一种无损伤性的方法,只需要周围静脉注射,心腔内血液显象;而心肌不显象。可测定射血分数,估计心脏功能;观察心壁的形态和功能,对心肌梗死的诊断是有助益的。但是不能鉴别新旧心肌梗死。 四、心脏超声检查 超声检查可发现心壁运动功能的异常,与核素心室造影相同。这种区域性的运动异常提示心肌梗死的可能。但也不能鉴别新的和陈旧性的心肌梗死。 五、心脏的X线平片 床边卧位胸片或后前立位胸片,可观察心影的大小、形态改变,肺淤血和肺水肿表现 第二节 急性心包积液的影象学检查心包的炎症可引起心包积液。急性心包炎可由多种感染和非感染性病因所引起。以结核性心包炎最为常见,另外支气管肺癌也是急性心包积液不可忽视的原因。 一、X线表现 (一)少量积液(200~300ml) 不易发现,侧位胸片可见心影向后增大,下腔静脉影消失。 (二)中等量至大量心包积液X线诊断比较容易。①心影增大,心缘上的弧段分界不清;②大血管影缩短,液体充盈所致。呈烧瓶状;③心包向两侧扩张,由于在膈上的附着点比较固定,所以心膈角变得非常锐利;④心脏搏动减弱或完全消失;⑤两肺野清晰,有助于和心力衰竭的鉴别。 心包积液的诊断一般不难,但应注意与心肌炎和心力衰竭的鉴别。 二、心脏超声检查 心包积液是低回声区,从而在两层心包膜之间显示一低回声或无回声区。但对心包积血或有血凝块时则造成诊断困难。 三、CT扫描 CT扫描能发现心包积液、心包膜增厚等,但不是首选的检查方法。另外,核素扫描也有助于发现心包积液。 诊断心包积液影象学检查方法选择的顺序: 1.胸部X线片,特别是侧位片对于发现少量的心包积液是有帮助的。 2.心脏超声检查,由于简单易行,无损伤性,便宜等,也可以作为首选的方法。 3.心脏的CT扫描和核素扫描检查,应在诊断困难的病例有选择地应用。 (严洪珍) 参考文献[1] 孙桐年、隋兆美、郑丽叶等:金黄色葡萄球菌肺炎85例分析与控讨、中华结核和呼吸疾病杂志,1980;3:169 [2] 张季平:军团菌肺炎、中华医学杂志,1983;63:521 [3]Harris HHTobin HA:Acute injuries of the larynx and trachea in 49 patients.Laryng-cope 1970;80:1376 [4]Cho SR,Henry DA,Seachley MC,et al: Round Chelical atelectasis.Br JRadiol,1981;54:643 [5]Bell WRSimon TL:Curretn status of pulmonary thromboemblic disease:pathophysiology, diagnosis, prevention and treatment. Am Heart J 1982;103:239 [6]Bell WR:Pulmonary embolism: progress and problems. Am J Med 1982; 72:181 [7] 罗慰慈:成人呼吸窘迫综合征、北京医学,1982;4:170 [8] 蔡柏蔷等:100例肺栓塞症临床分析、中华内科杂志,1984;23:233 [9]Dalen JE ,Brooke HL, Johnson LW,et al: Pulmonary angiography in acute pulmonaryemboli-sm: indications, techniques and results in 367 patients. Am Heart J1971;81:175 [10]Wackers FJTh: Thallium-201 myocardial scientigraphy in acute myocardialinfarc-tionand is-chemia. Semin Nucl Med 1980; 10:127 [11]Carden DL et al: Pneumonia and lung abscess,Emerg Med Clin N A,1983; 2:347 [12]Cho SR,et al: Round Chelical Atelectasis. Br J Radiol,1981;54:643 [13] 李铁一等;急性肺循环障碍,肺部疾病的X线影象及其病理基础。人民卫生出版社,P119,1985 [14] 蔡柏祥等;100例肺栓塞症临床分析。中华内科杂志,1984;23:233 相关阅读点评内容我要报错 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


 酮。其药理作用为选择性阻滞肌细胞膜上的慢通道,抑制Ca2+内流和兴奋-收缩耦联中的Ca2+的利用,使平滑肌松弛。正常或狭窄段的冠状动脉扩张,血流量增加。体循环动脉也扩张,阻力减小,心脏后负荷降低,心排血量增加,从而提高了心脏的作功。对冠状动脉痉挛所致的变异型心绞痛有良好疗效。对稳定型和不稳定型心绞痛亦有效。硝苯吡啶口服10~20mg,每天3~4次;异搏停口服40~80mg,每天3~4次;硫氮
酮。其药理作用为选择性阻滞肌细胞膜上的慢通道,抑制Ca2+内流和兴奋-收缩耦联中的Ca2+的利用,使平滑肌松弛。正常或狭窄段的冠状动脉扩张,血流量增加。体循环动脉也扩张,阻力减小,心脏后负荷降低,心排血量增加,从而提高了心脏的作功。对冠状动脉痉挛所致的变异型心绞痛有良好疗效。对稳定型和不稳定型心绞痛亦有效。硝苯吡啶口服10~20mg,每天3~4次;异搏停口服40~80mg,每天3~4次;硫氮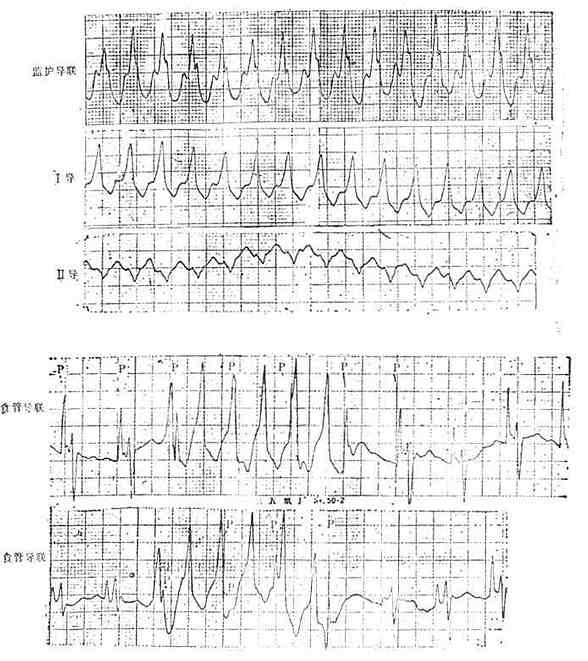
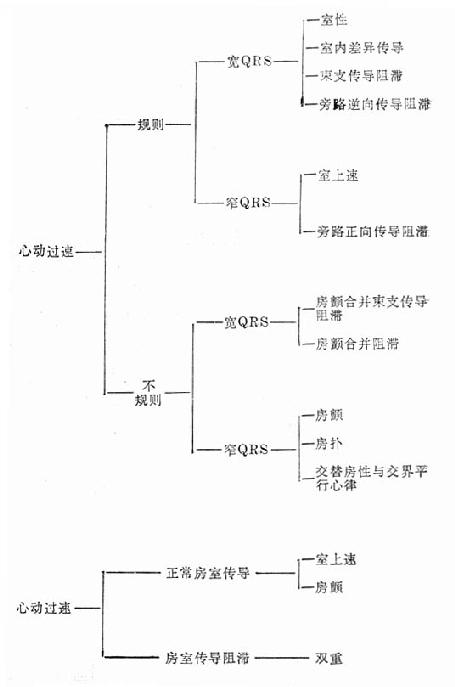
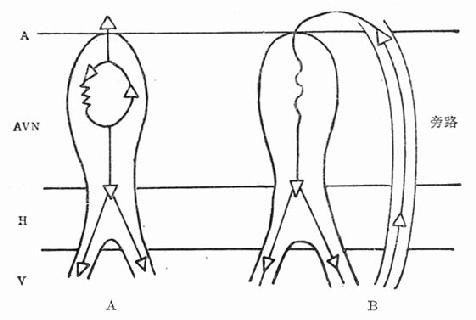
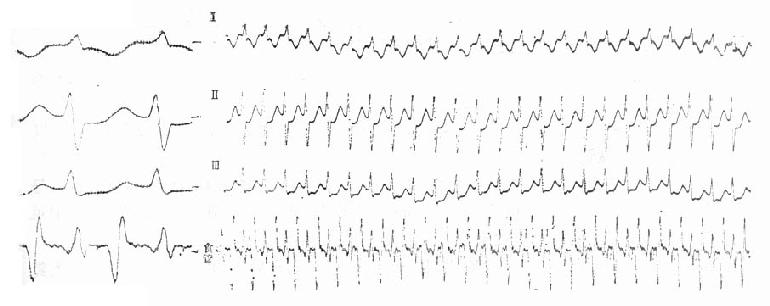
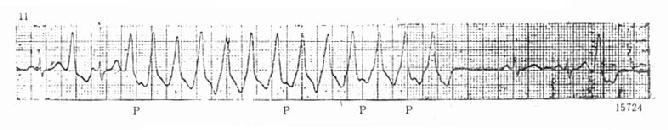
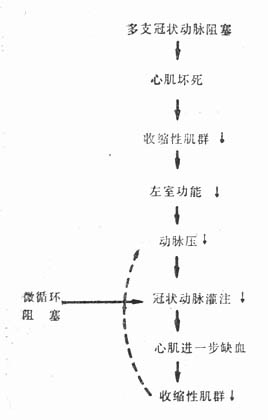
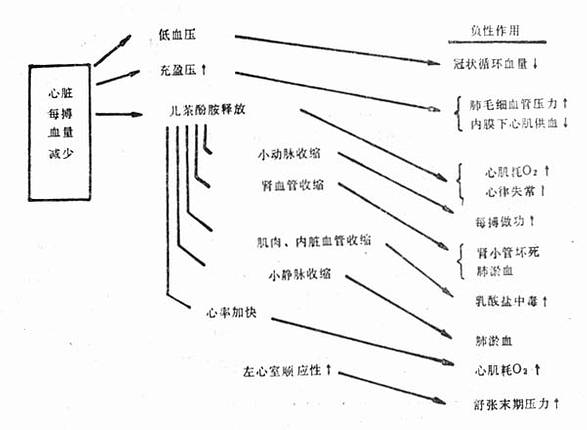
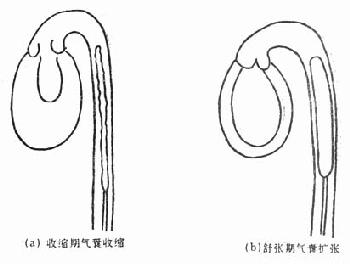
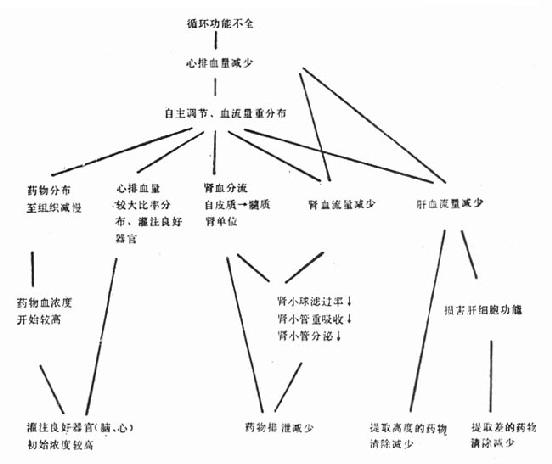
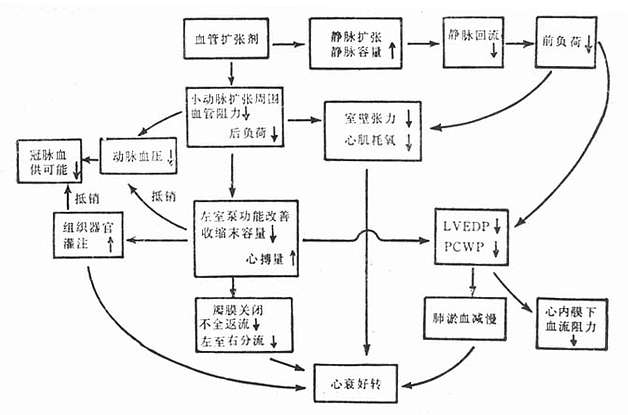
 A)的下降,引起PaCO2升高,高碳酸血症。同时,根据肺泡气公式
A)的下降,引起PaCO2升高,高碳酸血症。同时,根据肺泡气公式 )失调 是引起低氧血症最常见的病理生理学改变,是因肺内通气与血流灌注不均所决定(参见第3章)。经West JB等人滴注6种不同可溶性气体,然后测定呼出气与血液中的浓度,显示了正常人不同体质、不同年龄
)失调 是引起低氧血症最常见的病理生理学改变,是因肺内通气与血流灌注不均所决定(参见第3章)。经West JB等人滴注6种不同可溶性气体,然后测定呼出气与血液中的浓度,显示了正常人不同体质、不同年龄
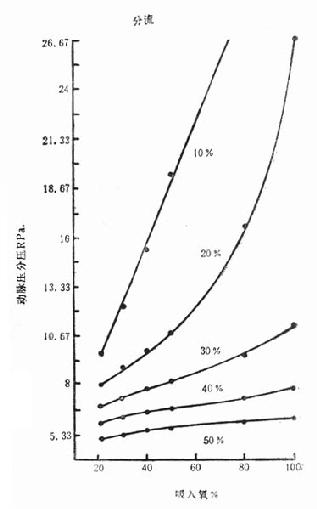
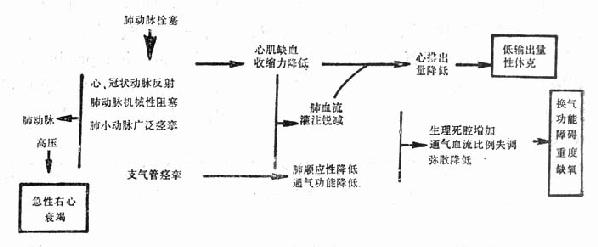
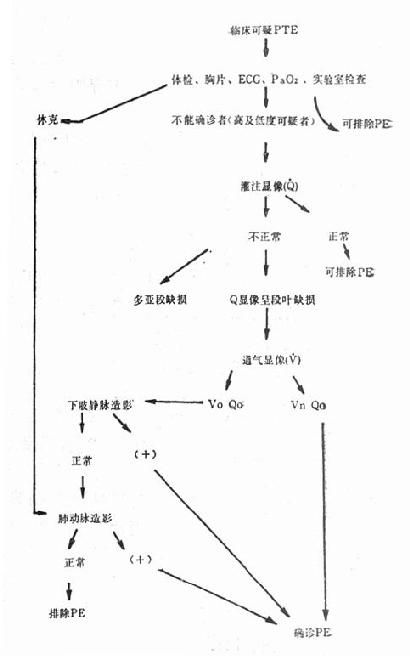
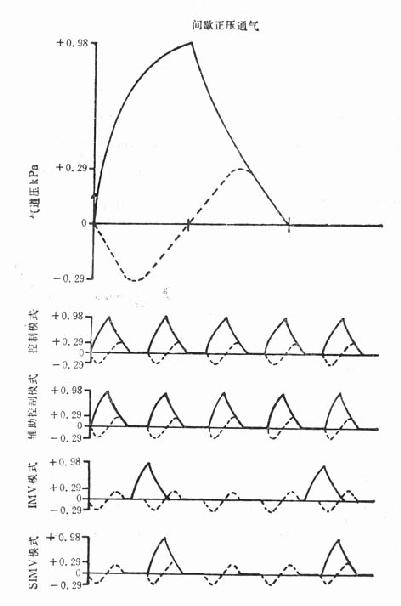
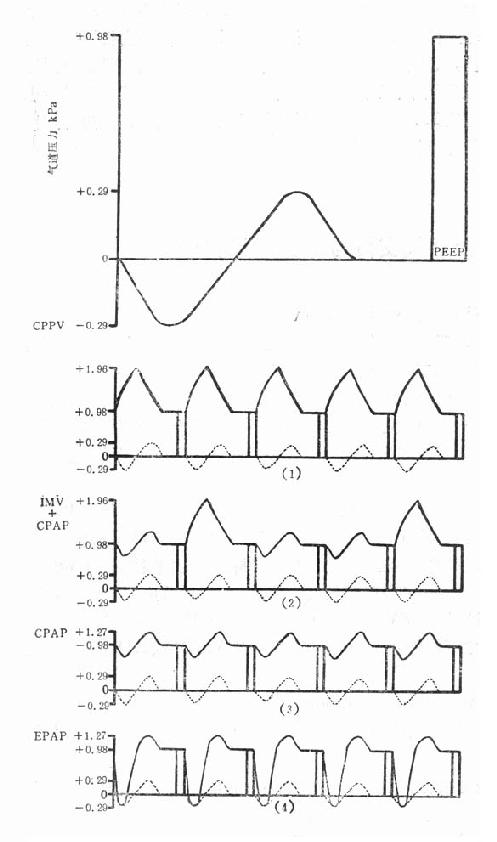
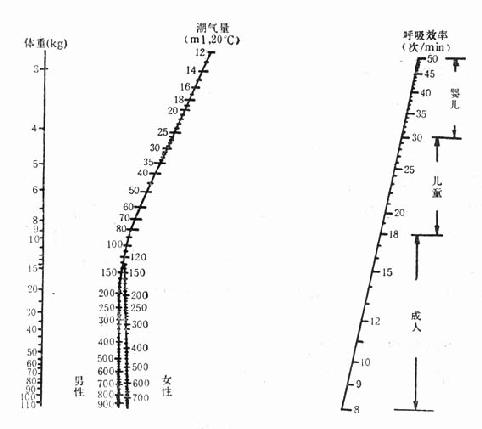
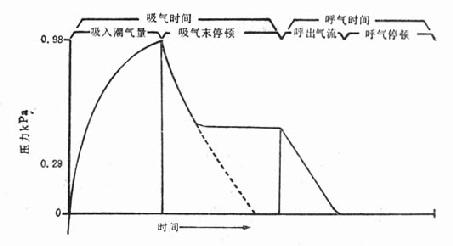
 Eedith),过滤装置放在气管切开套管(或插管)与呼吸机管道的连接处,用来湿化吸入气体,并且作细菌过滤器,一次性使用。一般现代呼吸机上还设有药物雾化器,利用射流及虹吸原理,将药液喷击成细小的雾状颗粒,随吸入气流进入肺部。
Eedith),过滤装置放在气管切开套管(或插管)与呼吸机管道的连接处,用来湿化吸入气体,并且作细菌过滤器,一次性使用。一般现代呼吸机上还设有药物雾化器,利用射流及虹吸原理,将药液喷击成细小的雾状颗粒,随吸入气流进入肺部。
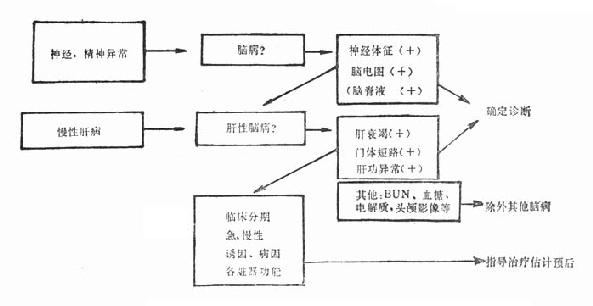
 啶酸、普鲁卡因酰胺、萘、美蓝
啶酸、普鲁卡因酰胺、萘、美蓝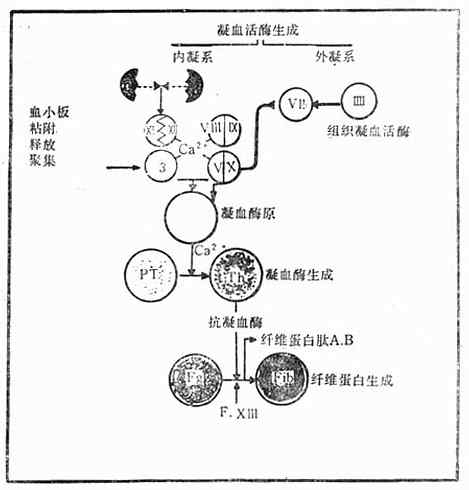
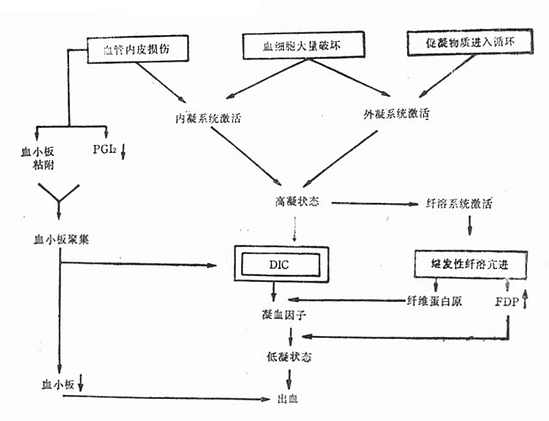
 丁、
丁、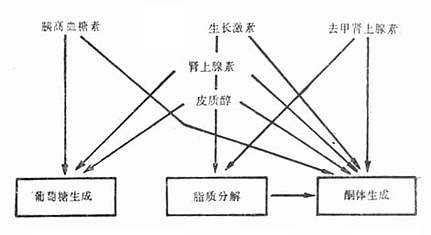
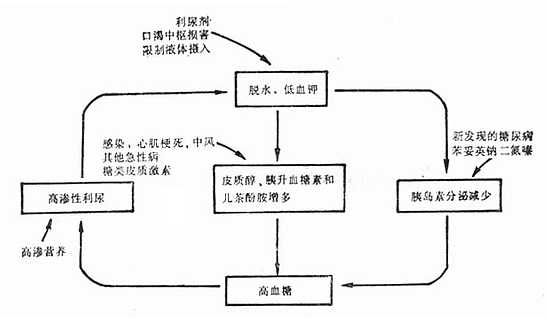
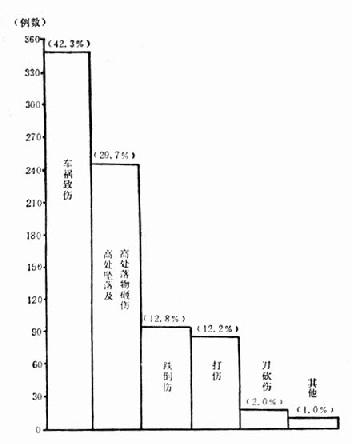
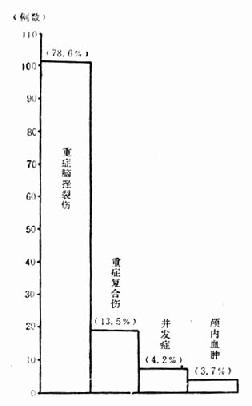
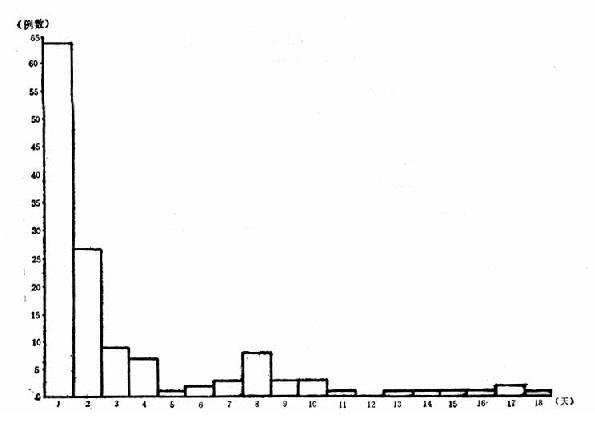
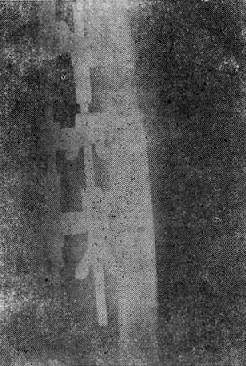


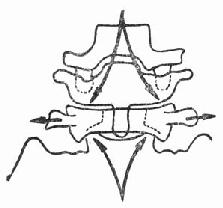
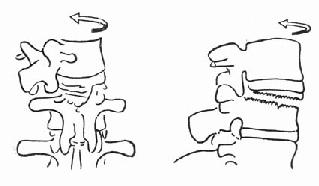
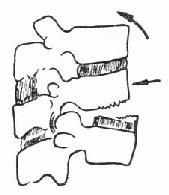
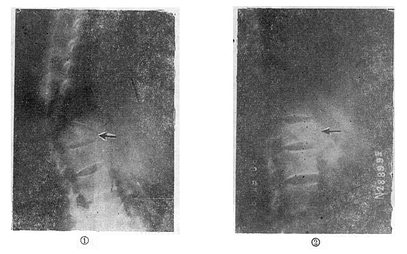
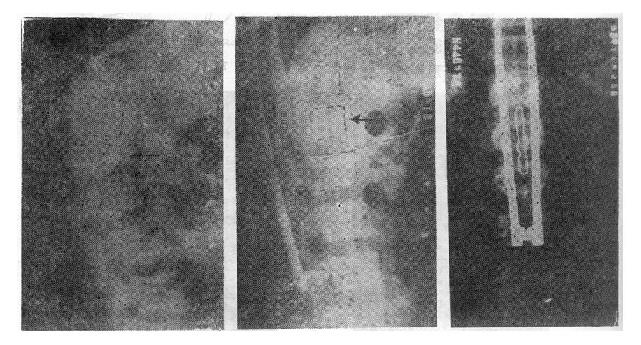
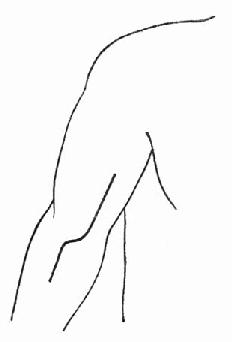
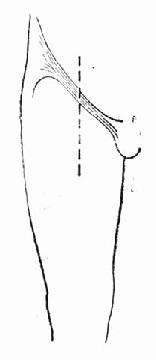
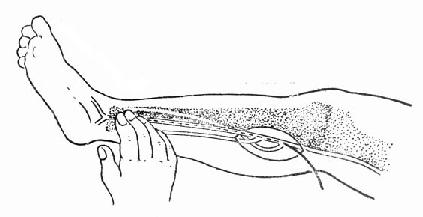
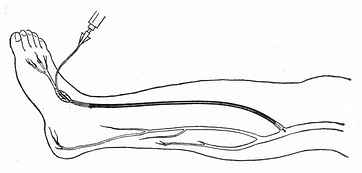



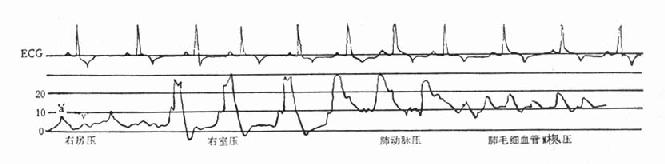
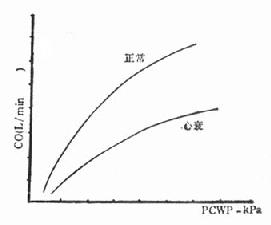
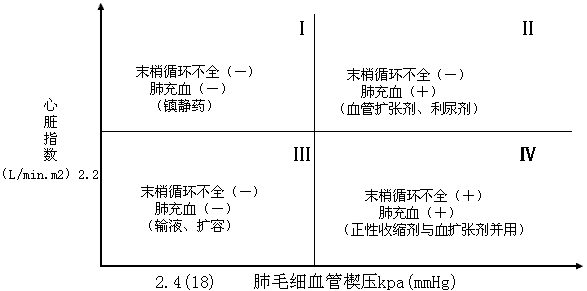
 -PCWR)/100×SI
-PCWR)/100×SI -PCWR)/100×SI
-PCWR)/100×SI CO2×0.863/
CO2×0.863/ 区域。例如:慢性阻塞性肺疾患、肺不张、肺梗死、肺水肿或气胸等。
区域。例如:慢性阻塞性肺疾患、肺不张、肺梗死、肺水肿或气胸等。
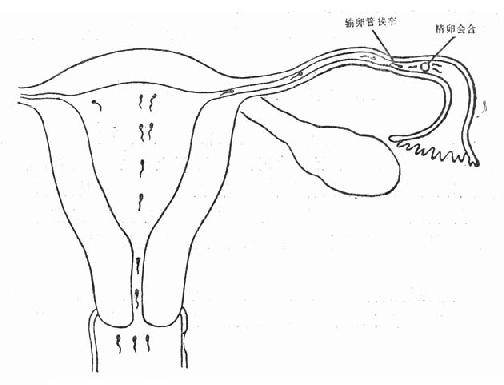
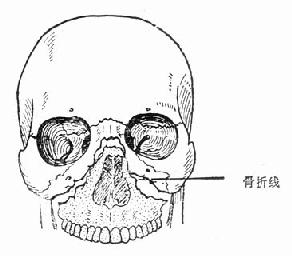
 状态。上颌骨纵行骨折,即上颌骨从正中分开,向两侧移位。依据其移位的情况不同,其咬合可呈显上牙舌尖与下牙颊尖相对或舌尖咬在下牙颊尖的外侧。当上颌骨骨折片被推向后上方时,则前牙呈切
状态。上颌骨纵行骨折,即上颌骨从正中分开,向两侧移位。依据其移位的情况不同,其咬合可呈显上牙舌尖与下牙颊尖相对或舌尖咬在下牙颊尖的外侧。当上颌骨骨折片被推向后上方时,则前牙呈切

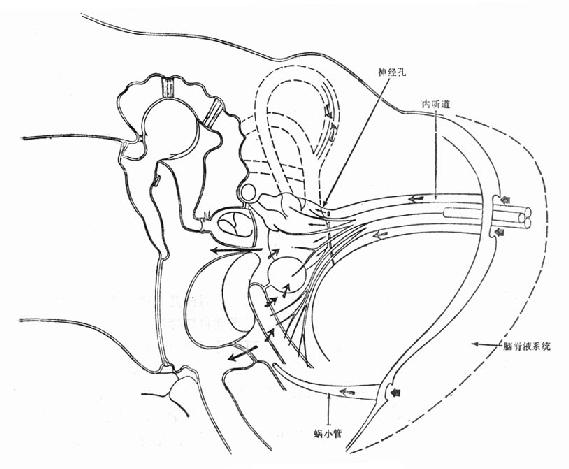
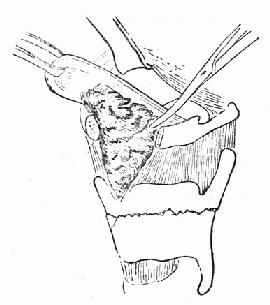
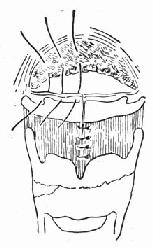

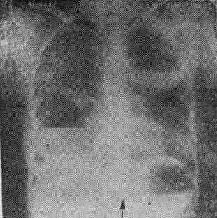
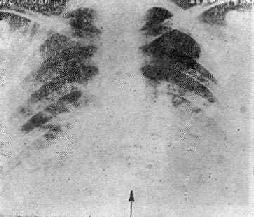
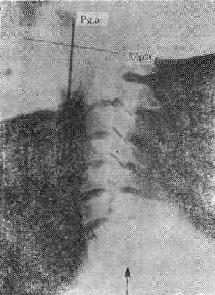

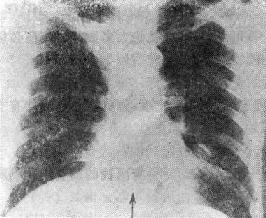
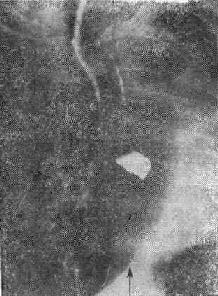

 在线咨询
在线咨询