| 150次/min)时,则心室舒张期过短,充盈量过低,致心肌收缩力下降,CO反见减少。加之心率增快致心肌的氧和能量消耗增加,可致心力衰竭。心率显著过缓时,虽然每搏排出量(stroke volume ,SV)增加,但心脏指数(cardiac index,CI) 降低,亦可致心力衰竭。 五、心室收缩的协调性 心室收缩时室壁运动协调亦是维持正常CO的重要因素之一,此对冠心病、尤其是心肌梗死患者的心功能尤显重要。心肌缺血、心肌梗死时,可出现心肌局部运动减弱或消失,运动不同步甚至形成矛盾运动,使心室收缩失去协调性,患者CO降低(参看第2章第一节)。 第二节 急性心力衰竭的病因心力衰竭根据其发生的速度分为急性心力衰竭和慢性心力衰竭。急性心力衰竭以急性左心衰竭最常见,严重者表现为急性肺水肿。右心室对压力负荷的耐受性较差,各种引起肺血管阻力增加的疾患均可诱发右心衰竭,临床上右心衰竭常继发于左心衰竭。 一、急性肺水肿(一)心源性肺水肿 1.左室功能障碍 常见于急性心肌梗死、急性心肌炎和肥厚型心肌病等。冠状动脉粥样硬化所致的急性心肌梗死是急性肺水肿的常见原因,多为大面积或广泛的心肌梗死,一般梗死面积在25%以上。当梗死面积达40%,则左室射血分数(left ventricular ejection fraction,LVEF)由正常的0.66±0.10降至0.40,可出现心源性休克。前壁梗死面积常大于下壁和后壁,故易合并左心衰竭。鉴于梗死部位心肌多丧失收缩功能,甚至向外膨出,故左室心肌收缩力减弱,伴室壁运动障碍,LVEDP增加,SV和CO降低。 各种原因的心肌炎均可引起心肌纤维损害。如果损伤严重或病情发展迅速,使心肌收缩力显著下降,终致心肌衰竭。 肥厚型心肌病者室间隔呈非对称性肥厚,和肥厚的左室其他部位不成比例,可伴有流出道梗阻。患者心室僵硬度增加,即△P/△V增加,其中△P为压力变化,△V为容量变化。心室舒张受限且左室腔形状可能异常。其主要的血液动力学异常是心室充盈障碍,LVEDP多增加。加之室壁运动不协调,故当合并快速性心律失常、舒张期显著缩短、左室充盈显著受限时,则LAP急性升高,致急性肺水肿。 2. 心脏负荷过重 (1)前负荷过重:常见于某些病因引起的急性主动脉瓣关闭不全或二尖瓣关闭不全,如乳头肌急性缺血或坏死、腱索的严重损伤或断裂、感染性心内膜炎所致的瓣膜穿孔或破裂等,以及某些有分流的先天性心脏病。此时左室收缩力无减弱,但由于急性血液返流,左侧心腔容量负荷过重,LVEDP和(或)LAP升高,待肺静脉和肺毛细血管压升高至一定程度时,即可引起急性肺水肿。某些左向右分流的先天性心血管病,如房、室间隔缺损和动脉导管未闭等,当分流量大时,右心容量负荷明显增加,肺循环淤血致肺毛细血管压升高,亦可产生肺水肿。 某些心外疾患,如甲状腺功能亢进、脚气病、严重贫血、动静脉瘘和嗜铬细胞瘤等,由于血容量过多或循环速度加快致回心血量增加,CO代偿性增加,心搏功(strok work,SW)增加,但心肌的能量供给不足,亦可引起左心衰竭。 (2)后负荷过重:高血压、主动脉口狭窄等均可使左室压力负荷增加。急性左心衰竭主要发生于血压急剧升高或左 ■[此处缺少一些内容]■ 础鱒/△P降低。引起心脏舒张功能障碍,严重妨碍心脏舒张期血液充盈,CO降低,且心肌氧耗量增加。左室心内膜心肌纤维化,LVEDP升高、二尖瓣返流。这些疾患亦常引起严重的肺动脉高压,出现急性左心衰竭。 (二)非心源性肺水肿 根据发病原理,大致归纳以下几种。 1.肺泡毛细血管膜通透性增加 系物理、化学或生物因素等对肺泡上皮或肺毛细血管内皮的直接损伤所致,为非心源性肺水肿的最常见原因。患者常合并左室衰竭或灌注过多所致的肺毛细血管高压。见于成人呼吸窘迫综合征;严重肺部感染,如肺炎球菌、流感病毒性肺炎;氯气、氨气、二氧化氮和二氧化硫等毒性气体吸入;内毒素或蛇毒等进入血循环而形成循环毒素;急性变态反应;氧中毒;播散性血管内凝血;放射性损伤及尿毒症等。 2. 肺毛细血管压力升高 除心源性以外,尚可由下列因素引起。①血容量增加过多,见于输血或输液过多过快和溺水等;②肺毛细血管胶体渗透压下降,多见于门脉性肝硬变、肾病和严重营养不良,尤其当伴左心功能不全或输液过多时;③肺淋巴回流障碍,如矽肺或肺癌压迫、肿瘤细胞侵入淋巴管,均可造成淋巴管阻塞;④肺间质负压突然增加,见于快速、大量抽吸胸水或胸部腔内空气等。 3.其他 因多种原因或不明原因引起者,见于急性高原反应、有机磷中毒、肺栓塞、麻醉药过量和妊娠中毒等所致的肺水肿。 二、急性右心衰竭多数急性右心衰竭源于左心衰竭,个别急性右心衰竭系急性肺原性心脏病所致,这些患者多由急性肺栓塞引起,如果阻塞部位的肺组织发生缺血性坏死,则出现肺梗死(详见第116章急性肺梗死)。 第三节 心源性肺水肿的发病机制正常的血管以外肺组织仅含少量组织液,其生成和回流量处于动态平衡。当其生成量明显超过回流量,致肺泡和间质内积聚过多液体时即形成肺水肿。 肺内液体代谢主要在“肺终末液体交换单位”进行,它由肺毛细血管、肺泡、肺组织间隙和肺淋巴管组成。肺泡毛细血管膜由肺泡上皮、肺毛细血管内皮和二者共有的基底膜组成,其厚度小于1μm。肺泡膜的薄部为气体交换部位。肺泡上皮包括至少三种细胞:Ⅰ型细胞为扁平细胞,覆盖于90%以上的肺泡表面;Ⅱ型细胞内含嗜饿的板层小体,产生单分子磷脂的表面活性物质,具有降低肺泡表面张力的作用,从而降低肺泡回缩力,不使其在呼气末萎缩,此外亦与维持肺泡的干燥有关;另为肺泡巨噬细胞,对吞噬和清除进入肺泡的颗粒性物质具有重要作用。为了维持肺毛细血管内外液体交换的平衡,必须保持上述结构完好和功能正常。 除上所述,亦与左、右肺毛细血管内、外液体交换的因素密切相关,促进肺毛细血管液体向肺泡或间质滤出的因素包括肺毛细血管平均压、肺间质液的胶体渗透压、肺间质负压和肺淋巴回流负压。促使肺泡或间质液体回流入肺毛细血管的因素包括肺泡毛细血管胶体渗透压和肺淋巴管的胶体渗透压。与其他组织相比,肺组织的抗水肿能力较强,因为肺毛细血管的胶体渗透压与体循环的胶体渗透压相同,约3.60kPa(27mmHg),而肺毛细血管平均压明显低于周身毛细血管平均压,仅0.93kPa(7mmHg),利于液体自肺泡或间质流入肺毛细血管内。一般只有在肺毛细血管压快速增至4.0kPa(30mmHg)以上时才致肺毛细血管液体外漏,出现急性肺水肿。肺毛细血管压急剧上升是产生急性心源性肺水肿的重要原因。左心衰竭时LVEDP升高,相继引起LAP和肺静脉压升高,出现肺淤血,肺毛细血管压亦随之升高,使组织间液生成过多,而血管和淋巴管又不及引流,乃引起肺水肿。 第四节 急性心力衰竭的临床表现一、左心衰竭(一)症状 1.呼吸困难 呼吸困难是患者的一种主观感觉,自己感觉“喘不过气”、“呼吸费力”、“气短、气憋”。轻度左心衰竭,患者在安静状态下可无明显不适,体力活动时出现呼吸困难,称劳力性呼吸困难。待病情加重,即使在平卧状态下患者亦感“气短,气憋”,坐位后减轻,称端坐呼吸。其原因主要是平卧时下肢静脉血液回流增多,进一步加重肺淤血和肺水肿;而取坐位后,血液在重力作用下,部分转移到腹腔和下肢,肺淤血减轻;且坐位后膈肌下降,胸腔容量增加,肺活量增加,故呼吸困难减轻。 左心衰竭患者,尤其是出现端坐呼吸后,常发生阵发性夜间呼吸困难。患者入睡后突然气憋、胸闷而醒,频频咳嗽、喘息,有时伴细支气管痉挛而哮喘,称为心源性哮喘。轻者10余分钟后缓解,可继续入睡。重者可咯粉红色泡沫样痰,甚至发展为急性肺水肿。其发生机制可能包括:患者平卧后下半身静脉血液回流增多,肺淤血、水肿加重;膈肌上升,肺活量减少;睡眠时迷走神经紧张性增加,支气管口径变小,通气阻力增加,肺通气量减少。睡眠时神经反射的敏感性降低,待肺淤血严重时才能刺激呼吸中枢,乃突然出现呼吸困难。 急性肺水肿为左心衰竭的最严重表现,表现为突然端坐呼吸、剧烈气喘、面色青灰、唇指紫绀、冷汗淋漓、烦躁不安、恐惧和濒死感觉,可咯出或自鼻、口涌出大量粉红色泡沫样血痰,甚至咯血。早期双肺底可闻少量湿啰音,晚期双肺对称地满布干、湿啰音和哮鸣音;心率加快,心脏杂音常被肺内啰音掩盖而不易听出;血压正常或偏高。如病情严重、持续过久或抢救失利,则可因严重缺氧而昏迷,CO急剧下降而休克,导致死亡。 急性肺水肿多见于频现劳力性呼吸困难和阵发性夜间呼吸困难者,且多有前述的某些诱发因素。 肺淤血、肺水肿引起呼吸困难的可能机制为①肺顺应性降低。肺顺应性与肺弹性回缩力密切相关。当肺组织间隙渗入组织液和(或)血液后,肺泡表面活性物质被大量破坏或消耗,肺泡表面张力增加,肺弹性回缩力减弱,使肺不易扩张。故吸气时弹性阻力增加,产生限制性通气障碍。此外,小气道内液体增加,尤其当合并支气管痉挛时,管腔变窄而不规则,气道阻力明显增加,亦存在阻塞性通气障碍和通气/血流比例失调。②在限制性通气障碍时,肺-毛细血管旁感受器(J感受器)受刺激,冲动经迷走神经传入,兴奋呼吸中枢,反射性地使呼吸运动增强,患者感到呼吸费力。③肺毛细血管与肺泡间气体交换障碍,致动脉血氧含量降低,兼呼吸作功增加,乃加重缺氧和呼吸困难。 2.咳嗽、咯血 主要见于重度二尖瓣狭窄,二尖瓣狭窄引起二尖瓣口的机械性梗阻。正常二尖瓣口面积约4~6cm2,当瓣口狭窄、面积小于1.5cm2时,左房扩张超过代偿极限,致心室舒张期左房血难以充分流入左室,左房淤血,压力明显升高,尤其伴有心动过速、心室舒张期缩短时。随之肺静脉压和肺毛细血管压亦升高。当支气管内膜微血管破裂时,常咯血丝痰;支气管静脉与肺静脉侧支循环曲张破裂时,可喷射样咯血;出现急性肺水肿时可咯粉红色泡沫浆液痰。 3.其他 患者CO降低,骨骼肌缺血,故常感疲劳、乏力,休息后可缓解。严重二尖瓣狭窄伴肺动脉高压者,常现严重乏力。部分患者声音嘶哑,系左肺动脉扩张压迫左喉返神经所致。 (二)体征 1.左室扩大 除二尖瓣狭窄左房大而左室不大外,患者多左室不同程度扩大,心尖搏动向左下方移位。 2.心脏听诊 心率增快,第一心音减弱。心尖部可闻收缩期杂音,肺动脉瓣听诊区第二心音亢进。 3.心律失常 除原有心房颤动者外,尚可出现其他心律失常,如室上性心动过速、室性心动过速、窦性心动过缓伴交接区性逸搏和不同程度的房室传导阻滞等。 4.舒张期奔马律 心尖部舒张期奔马律常为左心衰竭的早期表现之一。一般认为其产生机制系LVEDP和LAP升高,心房强烈收缩使心室快速充盈所致。 5.交替脉 系左心衰竭的另一早期表现。脉搏规整,便强弱交替出现。明显者可用手扪出,不明显者测血压时可听出。 6.肺部啰音和胸水 湿啰音的分布部位随体位而变化。左心衰竭患者喜取半坐位,故湿啰音多分布在两肺底部。病情加重时湿啰音可波及全肺,并伴有干啰音或哮鸣音。部分患者可出现胸水。 7.紫绀 轻者劳累或平卧久后可现紫绀。紫绀随病情加重而趋明显。 (三)实验室检查 1.X线检查 胸部X线检查对左心衰竭的诊断有一定帮助。除原有心脏病的心脏形态改变之外,主要为肺部改变。 (1)间质性肺水肿:产生于肺泡性肺水肿之前。部分病例未现明显临床症状时,已先现下述一种或多种X线征象。①肺间质淤血,肺透光度下降,可呈支雾状阴影;②由于肺底间质水肿较重,肺底微血管受压而将血流较多地分布至肺尖,产生肺血流重新分配,使肺尖血管管径等于甚至大于肺底血管管径,肺尖纹理增多、变粗,尤显模糊不清;③上部肺野内静脉淤血可致肺门阴影模糊、增大;④叶间隙水肿可在两肺下野周围形成水平位的Kerley B线;⑤上部肺野小叶间隔水肿形成直而无分支的细线,常指向肺门,即Kerley A线。 (2)肺泡性肺水肿:两侧肺门可见向肺野呈放射状分布的蝶状大片支雾阴影;小片状、粟粒状、大小不一结节状的边缘模糊阴影,可广泛分布两肺,可局限一侧或某些部位,如肺底、外周或肺门处;重度肺水肿可见大片绒毛状阴影,常涉及肺野面积的50%以上;亦有表现为全肺野均匀模糊阴影者。 2.动脉血气分析 左心衰竭引起不同程度的呼吸功能障碍,病情越重,动脉血氧分压(PaO2)越低。动脉血氧饱和度低于85%时可出现紫绀。多数患者二氧化碳分压(PaCO2)中度降低,系PaO2降低后引起的过度换气所致。老年、衰弱或神志模糊患者,PaCO2可能升高,引起呼吸性酸中毒。酸中毒致心肌收缩力下降,且心电活动不稳定易诱发心律失常,加重左心衰竭。如肺水肿引起CO2明显降低,可出现代谢性酸中毒。 动脉血气分析对早期肺水肿诊断帮助不大,但据所得结论观察疗效则有一定意义。 3.血液动力学监护 在左心衰竭的早期即行诊治,多可换回患者生命。加强监护,尤其血液动力学监护,对早期发现和指导治疗至关重要。 应用Swan-Ganz导管在床边即可监测肺动脉压(pulmonary arterial pressure,PAP)、PCWP和CO等,并推算出CI、肺总血管阻力(total pulmonary resistance,TPR)和外周血管阻力(systemic vascular resistance,SVR)。其中间接反映LAP和LVEDP的PCWP是监测左心功能的一个重要指标。在血浆胶体渗透压正常时,心源性肺充血和肺水肿是否出现取决于PCWP水平。当PCWP高于 2.40~2.67kPa(18~20mmHg),出现肺充血,PCWP高于2.80~3.33kPa(21~25mmHg) ,出现轻度~中度肺充血;PCWP高于4.0kPa(30mmHg),出现肺水肿。 肺循环中血浆胶体渗透压为是否发生肺水肿的另一重要因素,若与PCWP同时监测则价值更大。即使PCWP在正常范围内,若其与血浆胶体渗透压之差小于0.533kPa(4mmHg),亦可出现肺水肿。 若PCWP与血浆胶体渗透压均正常,出现肺水肿则应考虑肺毛细管通透性增加。 左心衰竭患者的血液动力学变化先于临床和X线改变,PCWP升高先于肺充血。根据血液动力学改变,参照PCWP和CI两项指标,可将左室功能分为四种类型。 Ⅰ型 PCWP和CI均正常。无肺充血和末梢灌注不足。予以镇静剂治疗。 Ⅱ型 PCWP高于2.40kPa(18mmHg),CI正常,仅有肺淤血。予以血管扩张剂加利尿剂治疗。 Ⅲ型 PCWP正常,CI小于2.2L/(min.m2)。仅有末梢灌注不足。予以输液治疗。 Ⅳ型 PCWP高于2.40kPa(18mmHg),CI小于2.2L/(min.m2)。兼有肺淤血和末梢灌注不足。予以血管扩张剂加强心药(如儿茶酚胺)治疗。 二、右心衰竭多数右心衰竭继发于左心衰竭,故常兼左、右心衰竭的临床表现。单独的急性右心衰竭多系急性肺栓塞所致,患者起病急剧,突然呼吸困难、剧烈胸痛、烦躁不安,继之恶寒高热、咳嗽咯血,可合并严重心律失常或休克,重者可迅速昏厥、死亡。 第五节 诊断和鉴别诊断一、急性肺水肿心源性肺水肿的诊断需顾及三个方面,即肺水肿的存在、原发心脏疾患和诱发因素。 根据既往心脏病史,突发严重呼吸困难、剧烈咳嗽和咯粉红色泡沫样痰,典型心源性肺水肿的诊断并不困难。心脏杂音、舒张期奔马律、肺部湿啰音和紫绀等体征,以及胸部X线检查对确诊肺水肿可提供重要佐证。 左心衰竭常现夜间阵发性呼吸困难,可伴喘息,需与支气管哮喘相鉴别。心源性哮喘者,多有明确的冠心病、高血压或瓣膜病等既往史,发作时患者可咯泡沫血痰,除心脏体征外,双肺底可闻湿啰音;胸部X线检查可发现肺水肿征。支气管哮喘以年轻者居多,常有多年哮喘史,查体心脏正常,双肺野可闻哮鸣音,胸部X线检查心脏正常,肺部清晰。结合以上诸点,常可确立诊断。右一时难以鉴别,可先静脉注射氨茶碱,待症状缓解后再行有关鉴别检查。此前不宜使用吗啡,以策安全。 此外,有时尚需与吸入性肺炎鉴别,尤其对衰弱、卧床和原有心脏病者。吸入性肺炎常突发呛咳,多伴发热,且经治疗后肺部阴影消失速度远不及肺水肿迅速。 能否尽快查清心源性肺水肿病因亦与预后相关。其重要性在于患者临床症状一俟缓解,需进一步针对性治疗;且不同心血管病所致的肺水肿的治疗各有侧重面。例如,血压过高所致者,应首先投以快速血管扩张剂,行有效降压;主动脉口狭窄者,不宜以大量利尿作治疗手段,相反忌大量利尿;合并严重心律失常,应同时并用抗心律失常药;急性心肌梗死的治疗,旨在缩小梗死面积,当合并肺水肿时,所用强心甙剂量宜小,以免发生中毒和诱发心律失常,对发病第1~2日者慎用强心甙。 分析、清除或减轻诱发因素,以减少以后肺水肿复发的可能性。 二、急性右心衰竭多发生于急性肺栓塞,发病突然、剧烈胸痛、呼吸困难等急性表现,结合心电图呈急性肺源性心脏病改变,胸部X线呈肺动脉高压表现,不难确诊。严重肺梗死常须与急性心肌梗死相鉴别,但急性心肌梗死心电图多出现特异性动态改变,且血清肌酸磷酸激酶、谷草转氨酶和乳酸脱氢酶均升高,此有别于急性肺梗死。此外,有时尚需注意与肺炎和胸膜炎等鉴别。 第六节 急性心力衰竭的治疗急性心力衰竭的治疗可归纳如表19-1。 表19-1 急性心力衰竭治疗处理概况 | 急性左心衰竭 | | | 急诊治疗 纠正缺氧 鼻导管吸氧、面罩吸氧、加压给氧 | | 除泡剂 | | 降低心脏负荷 硝普钠、酚妥拉明、硝酸甘油、哌唑嗪、巯甲丙脯氨酸 | | 加强心肌收缩力 强心甙类 | | 儿茶酚胺类(多巴胺、多巴酚丁胺) | | 非甙类非儿茶酚胺类(氨吡酮,二联吡啶酮) | | 强效利尿剂 速尿、利尿酸钠 | | 镇静剂 吗啡、杜冷丁 | | 糖皮质类激素 地塞米松、氢化可的松 | | 机械辅助循环 主动脉内囊反搏动、体外反搏动 | | 消除诱因、治疗原发疾病 | | 急性右心衰竭 | (急性肺栓塞所致者) | | 急诊治疗吸氧 | | 止痛 杜冷丁、罂粟碱 | | 控制心力衰竭 毒毛旋花子甙K或西地兰 | | 抗休克治疗 | | 抗凝治疗肝素 | | 抗血栓治疗 链激酶、尿激酶 |
一、急性左心衰竭急性肺水肿的急诊治疗措施大体相同,诸如消除患者紧张情绪、改善供氧、减轻心脏负荷、增加心肌收缩力和消除诱因等,且这些措施需同时进行。在积极抢救过程中尽快寻找病因,以行病因治疗。 (一)对症治疗 1.纠正缺氧 急性肺水肿均存在严重缺氧,缺氧又促使肺水肿恶化,故积极纠正缺氧是治疗的首要环节。 (1)鼻导管吸氧:氧流量4~6L/min,且常加用除泡剂(见下),对部分轻度肺水肿有效。 (2)面罩吸氧:可提高氧浓度,神志清醒者多不能耐受,适用于昏睡病例。 (3)加压给氧:适用于神志不清的患者。经上述方法给氧后(PaO2)仍低于6.67kPa(50mmHg)时,应行气管插管或气管切开,使用人工呼吸器。初始宜间歇正压呼吸给氧,如仍无效,可改用呼气末正压呼吸给氧。加压给氧可减少肺毛细血管渗出、破碎气道内的泡沫、改善通气和增加功能残气量。亦有效地阻止呼气时肺泡萎缩和提高血氧分压。 (4)体外膜式氧合器:简称肺膜给氧治疗。在其他治疗无效时常可挽救一些危重的肺水肿患者。 2.除泡剂的应用 严重肺水肿患者的肺泡、支气管内含有大量液体,当液体表面张力达一定程度时,受气流冲动可形成大量泡沫,泡沫阻碍通气和气体交换,乃加重缺氧。所以,降低泡沫表面张力以使泡沫破裂,亦是改善通气和保证氧供的重要措施。 经鼻导管吸氧时,可将氧气通过含75%酒精的滤过瓶,与氧一起吸入。初始流量2~3L/min,待患者适应后可增至5~6L/min,间歇吸入。 20%酒精经超声雾化吸入,可吸20min,停20min。 三甲基硅油消泡气雾剂(消泡净)雾化吸入。一般5min开始生效,用药后15~30min作用达高峰,有效率达90%以上。 在应用消泡剂的同时,应间断经吸引器吸取气道内的分泌物,保持呼吸道通畅。 3.降低心脏前、后负荷 除急性心肌梗死者外,应取坐位,腿下垂。同时可用止血带轮流,间歇结扎四肢,以减少回心血量,减轻心脏的前负荷。 应用血管扩张剂则是通过扩张周围血管减轻心脏前和(或)后负荷,改善心脏功能。根据药物的血液动力学效应,血管扩张剂可分为扩张小动脉为主、扩张静脉为主和均衡扩张小动脉和静脉三类。 对急性肺水肿采用静脉给药。常用制剂有硝普钠、酚妥拉明、硝酸甘油、哌唑嗪和巯甲丙脯氨酸。 (1)硝普钠:直接作用于血管平滑肌,均衡扩张小动脉和静脉。其作用强、起效快(2~5min即可生效),作用持续时间短(2~15min)。主要用于急性心肌梗死和高血压等引起的急性左心衰竭。对二尖瓣和主动脉瓣关闭不全所致的心力衰竭亦有效。 用法:静脉滴注,滴注速度从小剂量开始,初为12.5~25μg/min,再根据临床征象和血压等调节滴速。血压正常者一般平均滴速50~150μg/min有效。伴有高血压的左心衰竭者滴注速度可稍快,达25~400μg/min。 (2)酚妥拉明:为α受体阻断剂,以扩张小动脉为主,也扩张静脉。起效快(约5min),作用持续时间短,停药15min作用消失。 用法:静脉滴注,初始剂量0.1mg/min,根据反应调节滴速,可渐增至2mg/min,一般0.3mg/min即可取得较明显的心功能改善。紧急应用时,可用1~1.5mg溶于5%葡萄糖液20~40ml内,缓慢直接静脉注入,再继以静脉滴注。 该药可增加去甲肾上腺素的释放,使心率增快;剂量过大可引起低血压。 (3)硝酸甘油:主要扩张静脉,减少回心血量,降低LVEDP,减轻心脏前负荷。 用法:片剂0.6mg ,舌下含化。2min内生效,作用持续20min,每5~10min含服1次。静脉滴注时,将1mg硝酸甘油溶于5%~10%葡萄糖液内,初始剂量为10μg/min,每5~10min可增加5~10μg。在血液动力学监测下,酌情增、减剂量。待病情好转,可改用二硝酸异山梨醇(硝心痛)维持治疗,初始剂量5mg,每4h一次,可渐增至每次20~40mg。 (4)哌唑嗪:系轴突后α受体阻断剂,能均衡地扩张动脉和静脉,减轻心脏的前和后负荷。口服后45~60min出现最大效应,药效持续6h。可用以替代硝普钠等快速制剂,作维持治疗。 用法:小剂量始用,首次0.5mg,如无不良反应可增至1mg,每6h一次。嗣后每2~3日增至每次2~3mg,每6h一次。每日总量小于20mg。 (5)血管紧张素转换酶抑制剂:应用最广的是血管紧张素Ⅰ转换酶抑制剂—巯甲丙脯氨酸。该药通过降低血浆中血管紧张素Ⅱ和醛固酮水平而减轻心脏前、后负荷。服药后15~30min起作用,CO增加,PCWP和SVR降低。服药后1.5h作用达高峰,6h左右消失。当急性心力衰竭不宜用硝普钠时可选用本药。 用法:从小剂量开始,初为12.5~25mg/次,每日3~4次,饭前服用。根据病情酌增剂量,每日总量不宜超过450mg。 应用血管扩张剂治疗急性心力衰竭主要适用于伴LVEDP增高的患者。选用血管扩张剂宜在严密的血液动力学监护下进行。使用时应防止血压过度下降,一般收缩压不宜低于12.0kPa(90mmHg)。避免用药过量,当PCWP低于2.0kPa(15mmHg)、有效循环血量不足时,不应单独继续使用血管扩张剂,否则可因心脏前负荷不足致CO和血压下降,心率增快,心功能恶化。 4.加强心肌收缩力 加强心肌收缩力旨在对抗升高了的压力负荷,增加CO,降低LVEDP,缩小左室容量负荷,减少心肌张力,从而减少心肌氧耗量、改善心脏功能。 (1)强心甙类:洋地黄制剂迄今仍是加强心肌收缩力最有效的药物。治疗急性心力衰竭时应选用速效制剂。对冠心病、高血压性心脏病所致者,选用毒毛旋花子甙K较好,剂量为0.25~0.5mg加入5%葡萄糖液20ml内,缓慢静脉注射,必要时4~6h后可再给予0.125mg。亦可选用毒毛旋花子甙G(Ouabain),剂量与用法同上。对风湿性心脏病合并心房颤动者,选用西地兰或地高辛较好。西地兰0.4~0.8mg加入5%葡萄糖液20ml内,缓慢静脉注射,必要时2~4h后可再给予0.2~0.4mg。病情缓解后,可口服地高辛维持,剂量为0.25mg,每日1次。对二尖瓣狭窄而不伴心房颤动者,一般不宜使用强心剂,以免因右心室CO增加而二尖瓣口血流不能相应增加致肺淤血愈重。 (2)非甙类非儿茶酚胺类:①氨吡酮(Amrinone):为双吡啶衍生物,其正性肌力作用机制尚不完全明瞭。该药可增加CO,降低LVEDP和SVR,对心率和血压影响不大。静脉输注初始速度2~3min内为0.75mg/kg,嗣后按5~10μg/(kg·min)续以给药。口服量为50~450mg/d,分3次给予。②二联吡啶酮(Milrinone):系氨吡酮的同类药物,其作用较后者强10~40倍。副作用较少,静脉滴注75mg/kg。长期应用可改口服制剂。该类药物用于临床时间尚短,需进一步总结疗效。 (3)儿茶酚胺类:①多巴酚丁胺(Dobutamine):系合成的儿茶酚胺类,主要作用于心脏β1受体,可直接增加心肌收缩力。用药后CO、EF增加,LVEDP降低,SVR无明显变化。主要用于以CO降低和LVEDP升高为特征的急性心力衰竭。初始剂量为2.5μg/(kg·min),参照血液动力学指标调节剂量,可渐增至10μg/(kg·min)。②多巴胺:系去甲肾上腺素的前体,兴奋心脏β1受体而增加心肌收缩力。与其他儿茶酚胺类不同的是,小剂量时(2~5μg/kg·min)可作用于肾、肠系膜、冠状动脉和脑动脉床的多巴胺受体,致相应血管床舒张。当剂量超过10μg/(kg·min),兼兴奋α肾上腺素能受体而致全身血管床收缩。 实践证明,将扩血管药物与非甙类正性肌力药物合用,可发挥各药疗效,减少其副作用,比单用一种药物疗效佳。诸如硝普钠与多巴胺或硝普钠与多巴酚丁胺联合应用治疗急性左心衰竭,既能改善组织灌注,又可迅速解除肺水肿症状,避免血压过度下降。对CO降低、PCWP升高的患者可获较佳的血液动力学效应和满意的临床疗效。 5.利尿剂 利尿治疗主要是减少增加过多的血容量,即减轻心脏的前负荷、缓解肺循环和体循环的充血症状。对于急性左心衰竭、尤其是急性肺水肿患者,可酌选利尿剂以加强疗效。常用制剂包括速尿和利尿酸钠。除利尿作用外,静脉注射速尿还可扩张静脉、降低周围血管阻力,是缓解急性肺水肿的另一因素。静脉注射后约5min起效,疗效持续4~5h。 用法:速尿20~40mg溶于5%葡萄糖液20~40ml内,缓慢静脉注射。或利尿酸钠25~50mg溶于5%葡萄糖液30~50ml内,缓慢静脉注射。 此外,可用氨茶碱0.25g,溶于5%葡萄糖液20ml内,缓慢静脉注射,能加强利尿,兼可减轻支气管痉挛,改善通气。 利尿治疗以将PCWP维持在1.60~2.40kPa(12~18mmHg)为宜,需注意防止利尿过度而造成低血容量状态,此时因心室充盈不足而致CO下降。另外,利尿不当可引起电解质平衡失调,尤其是出现低钾血症和低镁血症等,诱发严重心律失常,甚至危及患者生命,故应注意监测血电解质,及时相应补充。 下列急性左心衰竭不宜应用强力的利尿剂:急性心肌梗死合并休克,而休克主要系低血容量所致者,应着重纠正低血容量;主要因左室顺应性降低所致的老年心力衰竭,对利尿治疗反应差;主动脉口狭窄合并心力衰竭,需要较高的左室充盈压来维持CO,过分利尿可导致CO急剧下降,病情恶化。 6.镇静剂 急性左心衰竭患者呼吸十分困难,精神极度紧张,既增加氧耗、加重心脏负担,又严重影响治疗,须尽快使患者安静下来。首选吗啡,5~10mg/次,皮下或肌内注射,对左室衰竭和心瓣膜病所致的急性肺水肿疗效尤佳。一次注射常可收到显效,必要时15~30min后可重复应用1次。吗啡系中枢抑制药,能有效地消除患者的紧张情绪,减少躁动,使患者安静下来,且可扩张周围血管、减轻心脏负荷和呼吸困难。对老年、神志不清、休克和已有呼吸抑制者应慎用。 此外,尚可选用杜冷丁,50~100mg/次,皮下或肌内注射。该药尚可用于合并慢性阻塞性肺部疾患或休克的肺水肿,以及颅内病变所致者。 一般镇静药和安定药疗效不如吗啡和杜冷丁。 7.糖类皮质激素的应用 此类药物作用广泛,可降低毛细血管通透性、减少渗出;扩张外周血管,增加CO;解除支气管痉挛、改善通气;促进利尿;稳定细胞溶酶体和线粒体,减轻细胞和机体对刺激性损伤所致的病理反应。对急性肺水肿的治疗有一定价值,尤其是伴通透性增加的肺水肿。应在病程早期足量使用。常用地塞米松5~10mg/次,静脉注射或溶于葡萄糖液内静脉滴注。或氢化可的松100~200mg/次,溶于5%~10%葡萄糖液内静脉滴注。嗣后可酌情重复应用,至病情好转。 8.机械辅助循环 严重的急性左心衰竭,如急性心肌梗死所致,尤其兼有休克时,仅用药物治疗常难奏效,有条件时行机械辅助循环,辅助左室泵功能,可望改善心脏功能。 所用方法为主动脉内囊反搏动和体外反搏动。前者是经股动脉将气囊导管送至胸主动脉上部,于体外有规律地经气泵向囊内泵入或抽出氦气,用心电图控制气泵的节律;在心脏舒张期将气囊充胀,以提高主动脉舒张压,增加冠状动脉、脑动脉和其他脏器的灌注;收缩期则气囊被排空,以降低主动脉压,减轻心脏后负荷。故能增加CO、降低LVEDP和减轻心肌氧耗量。 体外反搏动是将患者下肢置于封闭的水囊内,治疗原理与上相似。在心脏舒张期以加压,促使血液回流,提高主动脉舒张压;收缩期减低,降低左室射血阻抗,即减轻左室后负荷。 主动脉内囊反搏动创伤性治疗方法,疗效优于体外反搏动。对明显泵衰竭、尤其合并心源性休克者更适用。体外反搏动具非创性优点,适用于轻度泵衰竭和不稳定型心绞痛患者。 药物治疗与机械辅助循环常联合应用。 (二)消除诱发因素和积极治疗原发疾病 在抢救急性心力衰竭的同时或以后,应努力寻找和消除诱发因素,如消除心律失常、治疗感染、控制高血压、缩小心肌梗死面积、纠正休克和改善心脏收缩功能等。左房粘液瘤、瓣膜病变和某些先天性心血管病,嗣后可酌情手术治疗。 教会患者预防方法,如避免紧张过劳、饮食清淡、忌暴饮暴食和防治感染等,防止急性心力衰竭复发。 二、急性右心衰竭鉴于常见的右心衰竭多系左心衰竭引起,故处理与左心衰竭相似。对于急性肺栓塞所致的急性右心衰竭,因起病急剧,常需紧急处理。 (一)对症治疗 患者卧床、氧气吸入;剧烈胸痛者予以杜冷丁50~100mg或罂粟碱30~60mg皮下或肌内注射;心力衰竭可选用毒毛旋花子甙K或西地兰,用法同急性左心衰竭;合并休克者予以抗休克治疗。 (二)抗凝疗法 多选肝素50~75mg加入5%葡萄糖液内静脉滴注,根据凝血时间每隔6h酌量续用1次。亦可经右心导管将肝素直接注入栓塞部位,疗效明显。 应用过程注意监测血凝状态,使凝血时间(三管法)维持在20~30min为宜。有条件时,应同时监测凝血酶原时间和白陶土凝血活酶时间。对年老体弱、出血性体质、活动性消化性溃疡、严重肝肾功能不全和血压过高者慎用或不用。 (三)溶血栓疗法 目前溶栓药物主要有链激酶和尿激酶两种。 1.链激酶 50万u加入5%葡萄糖液100ml内静脉滴注,然后每h10万u续滴,至血栓溶解,疗效明显,一般用药12~24h。亦可通过右心导管将药直接注入栓塞部位,疗效更佳。 2. 尿激酶 由静脉滴注,每日剂量200万u~270万u不一。 一般认为,溶栓与抗凝药物不宜同时应用,溶栓治疗后可继以肝素或低分子右旋糖酐治疗。 (王子时、游凯) 参考文献[1] Braunwald E: HeartDisease---A Textbook of Cardiovascular Medicine. 2nd Ed,1984;Chap17.W.B.Saunders Co.,miladelphia. [2] Robin ED,et al: MedicalProgress:Pulmonary Edema. New Engl J Med 1973;288:239,293 [3] Parmley WW: Pathophysiologyof congestive heart failure.Am J Cardiol 1985;55:9A [4] Drobinski G,EugineM:Exploration Hemodynamique Cardiovasculaire.1982;Masson,Paris. [5] Chatterjee K,et al :The roleof vasodilator therapy in heart failure.Prog Cardiovasc Dis 1977;19:301 [6] Sonnenblick EH,et al: Newpositive inotropic drug for the treatment of congestive heart failure. Am JCardiol 1985;55:41A [7] Miller RR,et al: Combinedvasodilator and inotropic therapy of heart failure:Experimental and clinical concepts.Am Heart J 1981;102:500 第20章 急诊心律失常的诊治心律失常的机制是心脏传导系统自律性及(或)传导性异常。它不仅见于器质性心脏病也见于正常心脏。身体其他脏器疾病、药物中毒、电解质紊乱、外科手术、麻醉等都能有心律失常发生。在急诊遇到心律失常时,一方面要做出正确诊断,决定恰当的治疗措施,同时还应考虑诱发原因及病因,以便较彻底地防止其发作。 第一节 心律失常的血液动力学后果心脏功能是泵血以维持身体各器官和组织进行正常的新陈代谢。泵血功能受到三个主要因素的影响。①心室舒张末期容积,按Frank-Starling机制,心室肌收缩力决定于收缩前(舒张末期)肌纤维长度;②心肌的收缩能力的内在状况;③心房和心室收缩顺序的协调性。心律失常通过影响以上几方面的机制,使心肌供血和心脏泵血功能障碍时,就需急诊处理。 一、心率的变化 正常心脏可以承受范围广泛的心率变化,慢自40次/min,快到170次/min。在此范围内,心脏仍能保持一定的排出量。但是已有器质性心脏病情况就与正常不同。心动过速使舒张期缩短,心肌耗氧量增加。当心率只是略有增快,心室缓慢充盈期缩短,心搏出量稍下降。随着心室率进一步加快,心室快速充盈期也缩短,心搏出量更为降低。心率极快时,心搏出量过于减少,即使加快心率也不足以代偿明显降低的心排血量。舒张期缩短,除了心室充盈受损,也影响了冠状动脉的灌注。某些心脏病,如二尖瓣狭窄,原来就依赖于延长舒张期以提高心室充盈容积,此时可能出现失代偿的现象。又如冠心病人心率快速,心肌耗氧量增加,但冠脉灌注反而降低,就使缺血进一步恶化而出现心绞痛。心动过缓时每搏量增多但是相对固定,不能有效地适应活动和代谢的需要。同时长期多量搏出久而久之心脏扩大。若原有器质性心脏病则可导致心力衰竭。 二、心房的功能 心房是静脉系统与心室之间的通道。实验和临床研究证实心房尚有两项重要的功能:①心房在心室舒张后期主动收缩挤血入心室;②促使房室瓣在心室收缩之前已先关闭。心房主动收缩,可以排入心室的血量占心排血量的10%~30%,甚至达40%。心房和心室的激动顺序是很重要的。P-R间期0.10~0.20最多(0.30)s时心搏出量最大,低于或超过此范围,心搏出量、动脉血压和心室作功效率都会降低。心心纤颤、完全性房室传导阻滞、室性心动过速时,心房收缩功能和房室协调关系都受到影响,使已有降低的心排血量更为减少,出现不同程度的心脏失代偿的症状。在完全性房室阻滞中孤立的心室收缩前没有心房收缩促使房室瓣紧闭,可能发生瓣膜反流,这也是心排血量减少的因素之一。 三、心肌的状况 慢性器质性心脏病的心肌多有病变。心律失常的不良血液动力学变化加重心肌损伤,反过来又使血液动力学恶化。心肌受损又可能产生更为复杂的心律失常。 第二节 急诊诊断心律失常的原则绝大多数的心律失常通过病史询问,体格检查,及心电图检查,可以做出正确的诊断。 一、病史 应注意了解发作初始的情况,诱因,有无心脏病史,用药经过等。若是反复发作的心律失常,则应了解每次发作的症状,持续的时间,终止发作的规律,接受过何种治疗措施,效果如何。特别要注意有无易患因素,如电解质紊乱(低血钾),洋地黄制剂,排钾利尿剂的反应,及有无产生过副作用的药物。 二、体格检查 首先要注意患者的循环状态,血压、神志、肤色、脸色及尿量等。若是患者来时处于神志丧失和无脉状况,可以先给以前胸重击一拳,然后“盲目”除颤,不需先做系列的心电图或其他常规检查。 系统的体格检查时注意左、右心功能状况,有无心力衰竭的体征,以及其他合并症(如栓塞现象)。 三、心电图 是确定心律失常性质的关键。为了使临床工作人员能够从长条心律记录中尽快地获得正确诊断,宜按步骤有条不紊地进行分析。这些步骤是①有无心房活动?是否为P波?是否规则?是否为f或F波?②心室活动的QRS波群形态如何?时间正常还是增宽(>0.12s)?规则与否?③P波与QRS波群之间的关系如何?④有无其他需要解释的早搏或间歇? 四、心房活动 正常窦性心律的P波在标准肢体导联和右胸前导联中比较清晰易见。加做右胸V3R,V4R导联,或是右胸双极导联(CR),都能使心房活动显示更为清楚有助于识明P波。 食管导联是近年来国内广泛使用的非侵入性方法。食管紧贴左房后壁,所记到的心房波代表左房电活动,振幅较大易于辨识(图20-1)。 五、QRS波群 QRS波群的时间代表激动在心室中除极的过程。激动通过左、右束支的速度极快,故正常QRS波群时间远不及0.12s。QRS波群时间正常者,代表心室由室上或交界区传来的冲动所控制。 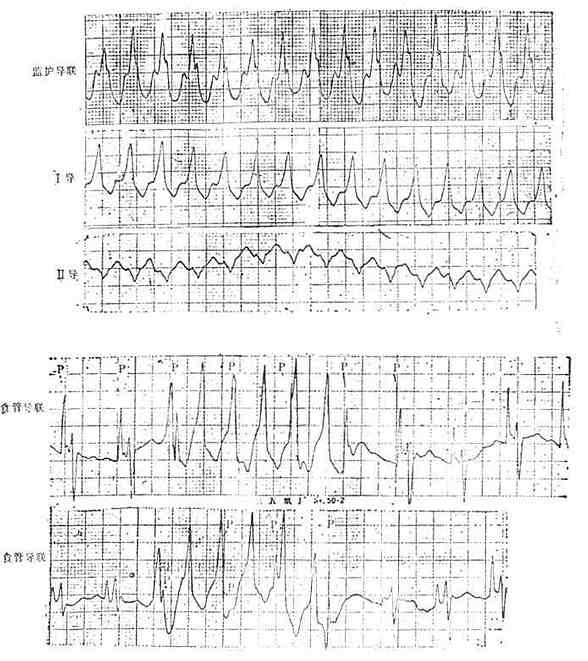
图20-1 食管导联心电图室速。显示心房电活动波群(P)。 QRS大于或等于0.12s有三种可能性:①冲动来源于心室;②室上性冲动伴束支功能性传导障碍,这种室内差异性传导是束支相对不应期尚未脱离所致;③室内传导系统原有病变。室性或上性伴差异传导的波群在心电图有一些鉴别特征(表20-1),但是特征都不是绝对的,有时仍难于鉴别。所幸,急诊处理宽大QRS波群心动过速的原则是根据临床情况决定治疗措施。当病人血液动力学状况不稳定时,应首选电转复终止快速心律,而心律失常的原因和机制可以留待病情稳定后进一步检查确定。 表20-1 室性和室上性伴差异传导的QRS波群的鉴别要点 | 室性心动过速 | 室上性心动过速伴差传 | | QRS波群呈右束支传导阻滞型 | 少见 | 常见,85%属此型 | | P波与QRS波群的关系 | 房室分离或有逆传P波(但房室交界性心动过速伴室内差传或束支传导阻滞者除外) | 以异位或过早的P波开始,1:1房室传导。或偶有Ⅱ度房室传导阻滞 | | 室性夺获或融合搏动 | 具有诊断意义,但不能排除伴有室内差传的交界性心动过速 | 房性心动过速不会出现室性夺获 | | QRS波群形态与出现心律失常之前的比较 | QRS图形和原有的室性早搏相似 | 与以前的束支传导阻滞相似,或与以前的室上性早搏伴心室内差传的图形相似 |
第三节 常见急诊心律失常的诊断和治疗急诊时心电图是诊断心律失常的主要依据,下图是根据心电图上特点提供的诊断线索(图20-2)。 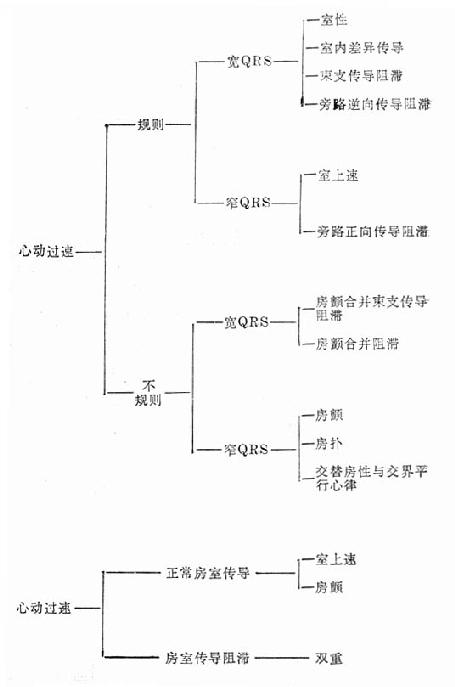
图20-2 根据心电图特征提示的心律失常诊断表 一、阵发性室上性心动过速(室上速)室上速包括阵发性房性和交接区性心动过速,实际从心电图上难以区分,现今统称为室上速。室上速的发生机制有折返激动和自律性增高两大类。折返激动可以发生在窦房结与心房之间、心房内、房室结内及房与室之间。后两种近返占室上速的90%以上,是急诊常见的一种心律失常。前两种折返,及自律性增高者不及10%,而且频率不是极快或者不是持续性的,不经常促使患者去急诊就医。 房室结内折返是房室结内存在两条电生理性能不同的途径:一条快径,传导快速但相对不应期较长;另一条慢径,传导缓慢但相对不应期较短(图20-3A)。正常时激动从快径下传。若激动提早下传遇到快径不应,激动于是从慢径下传。当激动传到慢径远端时快径已脱离了不应期,激动便可以通过快径逆行传到心房。此时慢径也已脱离不应期,激动得以再次经慢径下传,周而复始形成折返性心动过速。房室间折返的途径最常见于房室间旁路(或附加肌束)和正常传导系统,及心房和心室(图20-3B)。显性房室旁路,心电图表现为预激综合征(短P-R间期和△波)。隐性旁路心电图上无特殊表现,与正常无异,但是旁路仍有逆行传导的功能,而且近年来发现并不少见。室上速发作时,多数情况下激动由正常传导系统下传,从帝路逆行上传,QRS波群时间正常。约有10%在心动过速时激动从旁路下传到心室,再由正常传导系统递传到心房,此时的QRS波群宽大畸形,系心室完全预激。旁路折返室上速QRS波群窄的称为正向传导性,QRS波群宽的为逆向传导性。 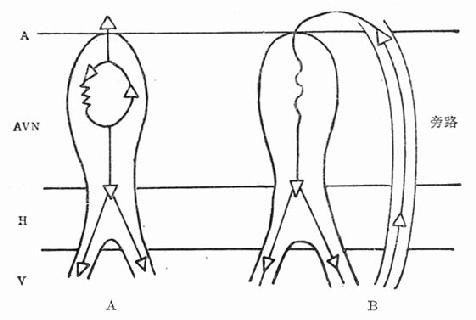
图20-3 房室结内及房室间折返性室上速的示意图 室上速发生和终止都是突然的,这个特征有助于正确诊断。心动过速频率150~240次/min,很是匀齐。从心电图上不易区分房室结内抑是房室旁路的折返(在QRS波群正常时)。房室结折返的室上速频率167~190(平均178)次/min,旁路折返者为187~214(平均201)次/min。结内折返的逆行P波埋在心室波群内不能查见,而旁路折返的逆行P波紧跟在R波之后,仔细观察常规12导联心电图,往往能在某些导联中见到倒置的P波。室内差异性传导在旁路折返时也比结内折返远为多见,因此QRS波群呈束支传导阻滞图形。若有正常图形的心动过速作比较,出现束支阻滞图形时心率减慢(心动过速周期延长30ms以上)提示同侧旁路。偶尔在房室结内折返心速时出现2:1房室传导阻滞,但在旁路折返中绝对不会有房室阻滞而心动过速仍持续不止(图20-4)。 
图20-4A 房室结内折返室上速心电图 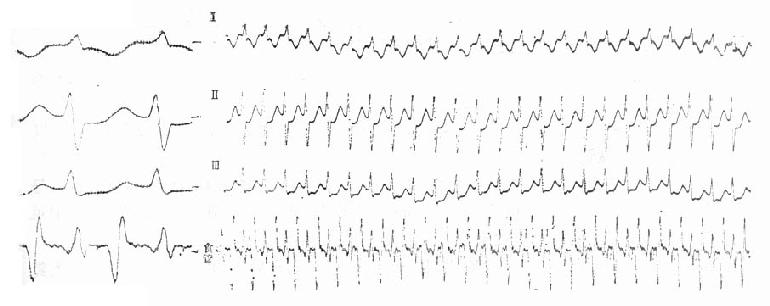
图20-4B 旁路折返室上速心电图 逆向传导折返性室上速,QRS波群宽大、匀齐,与室性心动过速的心电图往往难于鉴别。 室上速的处理也是决定于血液动力学的状态。在器质性心脏病的基础上又发生了室上速,病人耐受差。逆向传导室上速中心室激动顺序完全不正常,对血液动力学的影响较大,同时有可能演变为心室纤颤。因此在血液动力学状态不稳定时宜选用直流电同步转复,迅速终止室上速。一般所需电量在100Ws上下。 多数室上速发生于无器质性病变的心脏,血液动力学状态稳定,即使有轻度胸闷、胸痛或轻度心脏失代偿的现象,也无需立即直流电转复,可试用下列治疗措施。 (一)刺激迷走神经 这种方法简便、易行,往往最先采用。其中以颈动脉窦按压和乏萨瓦(Valsava)动作效果较好。压迫眼球可能导致视网膜剥离,目前已较少采用。久犯的患者常自行引吐或蹲踞憋气试图终止发作。 压迫颈动脉窦时,病人取卧位或半卧位,以免发生晕厥。在约与甲状软骨上缘同一水平摸得颈动脉搏动最明显处用手指按压。先压右侧,如无效,数分钟后再按压左侧,不可双侧同时按压。每次按压不宜长过5s,并应进行心电监测,一旦心率减慢则立即停止。年龄超过75岁,有过脑血管病变者禁用此法。压迫颈动脉窦改变了血管内压力,压力升高的信息传递到心脏抑制中枢,反射性地增强了迷走神经张力。乏氏动作为会厌紧闭用力呼气,使肺内和胸膜腔内压力上升,肺内压力上升更多些。压力升高刺激了张力感受器,引起迷走反射减慢心率。另外在用力呼气胸内压力升高时回心血量减少,动脉血压及心搏出量也下降,一旦憋气动作停止,回心血量骤然增多,动脉血压突然上升,反射性地增强了迷走神经兴奋性。 兴奋迷走的措施一方面治疗心动过速,另外有鉴别作用。只有室上速可以因兴奋迷走而突然终止,而其他快速心律失常或无反应或逐渐减慢心率。 (二)升压药物 升压药物可以提高血压反射性地增加迷走张力。应注意升压药物仅能用于没有心、脑血管疾病者。一般当收缩压升高到21.3kPa(160mmHg)时心动过速常可终止,升压不宜过高。可选用的升压药有美速克新命(一次静注不宜超过15mg)、阿拉明、多巴胺、去甲肾上腺素及苯肾上腺素(5mg溶于50ml生理盐水缓慢静脉注射,使血压升到4.0~5.3kPa)。升压药还可以和抗心律失常药物同用,以提高疗效。 (三)抗心律失常药物 窄QRS波群的室上速,血液动力学稳定,异搏停是最有效的药物,可终止95%的发作。首次静脉推注剂量为5~10mg(0.1mg/kg体重)。初始的5mg可以稍快地推入,以后的剂量应按1mg/min的速度推进。多数发作于2~3min内奏效,无效时过15min再重复5~10mg。推注过程中监测心律,心动过速终止则停止注射。异搏停剂量过多,推注过快,可引起严重的窦性停搏,房室传导阻滞,及血压降低。已有血压编低的患者不宜选用维拉帕米,但是在升压之后仍不终止时可合用,往往能使心动过速迅速停止。合并轻度心功能障碍而血压正常者,维拉帕米并不禁忌,因为药物迅速终止发作反而有利于心功能的恢复。 西地兰0.4~0.6mg,或心得安0.1~0.15mg/kg体重静脉注射(1mg/min的速度)可以终止心动过速,或减慢心室率。 心律平是近年用于临床有效的药物,可用70mg溶于葡萄糖液中,5min内缓慢推入静脉。无效时,于20~30min后可重复注射。必要时还可注入第3个70mg。心律平半减期短无蓄积作用,相对安全,但它有致室律失常的副作用。 乙胺碘呋酮5mg/kg缓慢静脉推注,其终止心动过速的有效率约50%。但长期口服预防再犯的效果良好。 三磷酸腺苷20mg快速静注可迅速终止发作,其有效率与维拉帕米同。但该药副作用多,可致血压下降,窦性心动过缓,及异位室性搏动等。所幸此药半减期极短,副作用消失也快。 (四)电生理方法 由于90%以上室上速为折返性质,给以程序刺激延长折返途径中某一段组织的不应期,使再传来的激动无法如期通过,从而中止发作。 经皮静脉穿刺插入电极导管放置在右房或右室尖部,给以短于心动过速周期50ms左右的脉冲,连续3~10次刺激往往能终止发作。短阵突发刺激或持续10~20s的超速刺激也可奏效。 经食管左房调搏方法简便,可广泛应用。从患者鼻孔插入电极导管。成人插入深度为35~40cm。选择食管电图上房波振幅最高的部位进行程序刺激,容易夺获心房,达到治疗的目的。程序刺激电压20~40V,脉冲宽度10ms,方法如心内。 电灼希氏束区或房室旁路是在电生理检查基础上开展的新治疗,有待积累更多的经验后可能用于急诊治疗。 二、阵发性室性心动过速(室速)及扭转型室速室速的最常见病因是冠状动脉硬化性心脏病(冠心病),急性心肌梗死时或急性缺血时,有时没有明确的缺血征象也可能发生。各种心肌病、二尖瓣脱垂、主动脉瓣狭窄、先天性心脏病中伴有肺动脉高压和右室发育不良,以及电解质紊乱和酸碱平衡失调等都是室速的病因。一小部分患者在临床上找不到原因,即“原发性”室速,但尸检往往发现有心肌炎或心肌病的改变。 室速的机制主要为折返激动,少见的有自律性增强及洋地黄制剂中毒时的触发活动所致。室速在心电图上表现为宽大QRS波群,基本匀齐,频率多在150~180次/min间,更快的也不少见。其特征如表20-1。图20-5为一典型室速心电图。 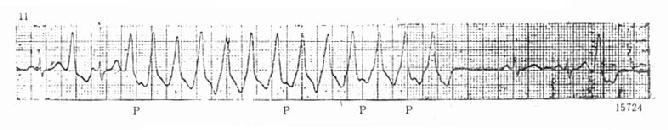
图20-5 室性心动过速的心电图 从第4个QRS波群出现短阵的室速,隐约可见P波,与R波无关。 室速前后可见室性期前收缩,形态相同。 室速根据发作情况分为持续性和非持续性。持续性室性心动过速指发作延续15s以上,有的作者认为30s以上。非持续性室速多不引起明显的症状。持续性室速的临床症状取决于室速的频率和心脏功能。一部分出现严重的血液动力学障碍,另一部分则症状轻微。所以症状轻重不是诊断室速的指标。 出现严重血液动力学障碍的室速,必须立即直流电转复,不宜先试用抗心律失常药物。在转复为窦性心律后可以酌情用药维持并预防近期复发。只有当血液动力学稳定时才可用药物试行控制室速。 (一)利多卡因 此药半减期短,作用发生与消失均很迅速,对血液动力学也无明显影响,使用安全,是紧急情况下治疗室速的首选药物。利多卡因对急性室速,尤其是急性心肌梗死合并室速时疗效好,而对慢性、反覆发作的室速作用并不理想。 利多卡因只能静脉使用,应先给予负荷剂量(1~2mg/kg),每10~15min给一次,总量不超过250mg。开始给药就应维持静脉给药2~4mg/min。将静注和静滴结合起来给药可以迅速提高血浓度达到治疗水平。利多卡因给药浓度过多,速度加快,可能产生神经系统副作用,如嗜睡、乏力、震颤、抽搐等。 (二)普鲁卡因酰胺 普鲁卡因酰胺静脉注射,50~100mg,5min一次,总量不超过1g。室速终止发作后可用1~4mg/min的速度静脉维持点滴。 静脉用药的副作用是引起血压下降而被迫停止用药。还可能延长房室和室内传导,故用药时注射要缓慢,并监测血压及心电图,一旦出现不利副作用立即停药。控制室速后改用口服普鲁卡因酰胺,250~500mg,每4~6h一次防止再发。 (三)心律平 静脉点滴心律平对室速有较好的效果。心律平210mg溶于200ml5%葡萄糖液,以每分1~2mg的速度静脉点滴,直到生效。也可以分次静脉注射(见室上速节)。口服心律平450~600mg/d,分2~3次可以预防再发。 (四)溴苄胺 当首选的一线药物无效,可试用溴苄胺。它延长心肌不应期,提高室颤阈值,有协助电转复成功的作用。但是它有明显的副作用,溴苄胺阻断交感神经,开始用药时神经末端儿茶酚胺被释放使血压上升,过后血压又下降,在儿茶酚胺增多时可能诱发室性异位搏动。常用剂量为5~10mg/kg,稀释后缓慢静注(用10~20min),必要时可以重复给药。 (五)奎尼丁、乙胺碘呋酮、慢心律 都有一定的效果。 (六)β受体阻滞剂 对运动或窦律快速伴有交感张力过高状况时易发的室速,心得安、氨酰心安、美多心安等β受体阻滞剂可能控制其发作。当上述各种药物无疗效时可以合并用药,ⅠA型加ⅠB型或ⅠC型,或与β受体阻滞剂、Ⅲ型药物同用(药物分类型法见心脏病药物章)。 (七)维拉帕米 近年来发现部分病人,各种药物无效但对维拉帕米有效,使用方法同室上速。这部分室速的机制可能与触发活动(依赖钙离子浓度)有关,故钙拮抗剂可控制发作。 近年来开展电生理-药理学方法,能在较短时间内选到有效的药物。用程序刺激法诱发与临床发作相似的室速,当时给药就可以观察疗效,是终止发作,是预防诱发,或是无效。以不能再诱发或不再发生持续性室速为有效,继续改为口服长期使用有预防复发的作用。电生理检查在急诊时不易进行,若是药物控制不满意,心内安置的导管可用程序刺激以终止室速。 有一种特殊类型的、恶性的室性心动过速,其QRS波群形态多变,波群尖端上下翻动,也称为“尖端扭转性室速”(图20-6)。这种室速往往发生于Q-T间期延长:家族性Q-T间期延长综合征,药物尤其是抗心律失常药如奎尼丁、普鲁卡因酰胺、乙胺碘呋酮,甚至包括利多卡因都可能诱发。临床上低血钾、低血镁、心动过缓、心肌缺血或炎症,及急性中枢神经病变都可能是诱因。 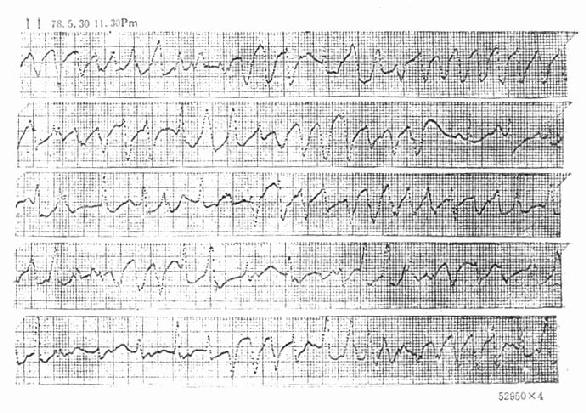
图20-6 尖端扭转性室性心动过速 尖端扭转室速的心电图上可见不规则的QRS波群,增宽或不明显增宽,频率160~300次/min,Q-T间期延长,诱发的室早落在T波在下降支,QRS波群尖端时而朝上时而朝下。往往发作连续3~20个搏动,间以窦性搏动。由于频率过快可伴有血液动力学不稳定的症状,甚至心、脑缺血形象。持续发作控制不满意可能发展为室颤。 扭转性室速用电转复治疗只能暂时奏效,过后仍要复犯。常用的抗心律失常药物效果并不满意,ⅠA型药物中如奎尼丁、普鲁卡因酰胺、双异丙吡胺等有可能加重Q-T的延长,所以一般避免使用。 伴有低血钾时可用静脉点滴稀释后的氯化钾,可以减轻发作。硫酸镁与氯化钾合用,协助细胞钠-钾泵将钾离子转入细胞内,也可以单独应用控制扭转性室速的发作。25%硫酸镁20ml加入5%~10%葡萄糖100ml中以20~25滴/min的速度静脉点滴,过6~8h还可重复应用。 异丙肾上腺素静脉点滴可加快窦律,缩短Q-T间期,有利于夺获心室,减少发作。静脉点滴2~8μg/min,开始小剂量,每5min左右增多1μg。异丙肾上腺素的副作用是加快窦性心律,诱发室性早搏,扩张周围血管使血压下降,及增加心肌耗氧量。因此在用药期间要监测血压、心电图。 先天性Q-T间期延长综合征的机理是双侧心脏交感神经不平衡。右侧张力弱及(或)左侧张力过亢,致使出现扭转室速。给以β受体阻滞剂长期口服有预防作用。获得性药物或电解质紊乱造成的扭转性室速,清除诱因就可以不再复犯。 三、心房纤颤心房纤颤是最常见的心律失常,有阵发性及持续性两类,多见于器质性心脏病。风湿性心脏病二尖瓣狭窄和关闭不全、冠心病、高血压性心脏病是最多见的原因。心肌病、心包疾病,及某些非心脏病如甲状腺功能亢进、肺栓塞、慢性阻塞性肺部疾患都可能是其潜在的病因。有一小部分病例为阵发性心房纤颤,并无器质性心脏病的证据,更少的是无病因的持续性心房纤颤。近年来认为这部分病例中部分是心肌炎或是病态窦房结综合征的患者。 临床检查听诊时发现完全不齐的心律,多可以就此做出诊断。心电图(图20-7)示P波消失,代之以大小不一,间距不等的心房颤动波-f波。f波在Ⅱ、Ⅲ、aVF及V1导联比较明显,有时振幅太低不易辨明。QRS波间距绝对不等,可以是窄的也可以是宽的。原有束支传导阻滞即可呈现为宽QRS波群。若是间断地出现宽波群就需要鉴别室内差异性传导和室性早搏,两者在心房纤颤时都很常见。室内差异性传导因心室率快速,心动周期短于室内传导系统的相对不应期所致。一般出现在长心动周期后的短心动周期时。长心动周期时室内传导系统的相对不应期较短周期时延长,当心动周期突然缩短,室内传导组织仍处于相对不应状态,传导速度缓慢,使接踵而来的QRS波群时间增宽,表现束支传导阻滞的图型(图20-8)。室性早搏则不存在上述周期变化的规律。 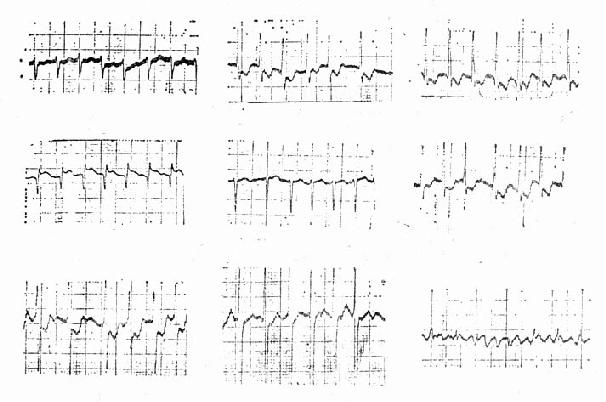
图20-7 心房纤颤心电图 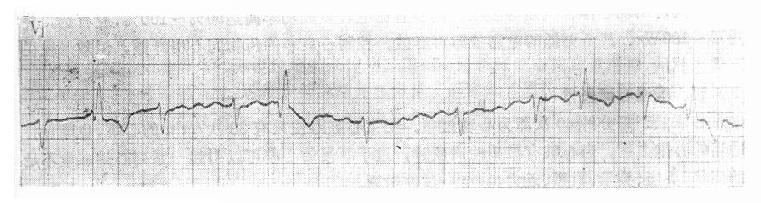
图20-8 心房纤颤时差异传导的QRS波群 第6、9、13、15个QRS波群为室内差异传导 心房纤颤时,由于失去了心房收缩对心室的充盈作用及快速而不规则的心室搏动,使心排血量降低。若是原有心脏病已近于失代偿,则能导致不同程度的心力衰竭,有时甚至难于恢复代偿状态。因此治疗房颤的最终目的是恢复窦性心律,并维持窦性心律。如果房颤不能纠正,则应控制心室率保持适当的心排血量。 (一)阵发房颤 对发作时间短且无明显症状者可不进行特殊治疗。嘱患者休息、给予镇静剂即可。但若发作时间长或有血液动力学影响时则应争取恢复窦性心律。恢复窦性心律的方法宜首选直流电转复,其次是药物,如乙胺碘呋酮、心律平等。奎尼丁是较有效的复律药物,用前需先给适量的洋地黄制剂,以减慢房室传导。 洋地黄制剂,如地高辛和西地兰,在治疗房颤中占有重要地位。对于不是正在接受洋地黄类药物治疗的病人,可静脉给予西地兰0.4~0.8mg溶于5%葡萄糖20ml中缓慢注射。其主要目的在于迅速减慢心室率,从而减轻由于心室率过快所造成的血液动力学异常及临床不适。必要时过4~6h后还可给西地兰0.2~0.4mg。西地兰纠正房颤恢复窦律的作用并不肯定,但是部分患者在房颤率减慢后能自行恢复。 (二)持续性房颤 由于心室率未能满意控制,引起临床症状加重,常使慢性房颤患者急诊就医。此时首先应详细了解病史,进行全面检查,找寻可能的诱发因素,并做相应处理。诱因去除后症状常可明显好转。 持续房颤患者多已长期口服洋地黄制剂,当心室率加快或心力衰竭加重时,需要分析药量不足抑或过多。血清地高辛浓度测定有一定帮助,高于20ng/L有过量之可能,10~20ng/L之间常表示用量合适。若无过量之可能,可酌情加口服地高辛0.125~0.25mg,或静注西地兰0.1~0.2mg,并严密观察心率和病情。 协助洋地黄制剂控制心室率的药物有钙离子拮抗剂维拉帕米。维拉帕米作用于房室结,减少房颤波的下传。口服40mg,一日2~3次,有人主张可小剂量静脉推注。但维拉帕米可成倍地提高地高辛的血浓度,引起临床洋地黄中毒症状。所以要慎重,实在心室率不能被满意控制必须加维拉帕米时,地高辛的剂量宜减半。β受体阻滞剂心得安也有减慢心室率的作用,注意事项同上。 持续房颤一般不作急诊直流电转复,需要进行全面检查,权衡病程、心脏大小、心房大小、有无血栓和栓塞,及长期预防复发等多方面条件后才能做出是否转复窦律的决定。 心房扑动多为阵发性,少数为持续性。心房扑动不如心房纤颤常见。心电图上扑动波(F波)在250~350次/min,呈不同比例下传心室。若呈2:1,甚至1:1下传,心室率极为迅速,病人可出现心悸、气短等症状。同步直流电转复成功率高达90%~100%,应首选。使用75~100Vs,甚至更低的电能量即可奏效。控制心室率的药物同心房纤颤,但效果往往不满意。 四、缓慢心律失常心率低于每分钟60次即为心动过缓。正常心脏即使只有30次/min的心跳,也能保持适当的心排血量。当心脏有器质性病变时,过于缓慢的心率可以引起一系列心排血量不足的症状,头痛、头晕、眼黑、乏力,甚至一过性晕厥。 严重的窦房结病态综合征(病窦)和高度房室传导阻滞是急诊中常见的缓慢心律失常。 (一)病态窦房结综合征病窦的临床表现有三种:窦性心动过缓(持续性)、窦房传导阻滞,及慢快综合征。持续的窦缓和阻滞比例高的窦房阻滞使心率降低到40次/min上下,甚至仅有30余次/min。慢快综合征的症状多发生在两种心律转换的时候,由慢突然变快(此时多为房性心动过速或房颤、房扑)病人觉得心慌、气短,由快变慢往往发生很突然,病变的窦房结受到快速心律的抑制,不能按正常时间恢复发放冲动,致心脏停搏较长时间,此时病人觉得一系列脑缺血的症状,甚至晕倒。正常窦房结恢复时间在1.5s以内,病变时可长达数秒之久(图20-9)。 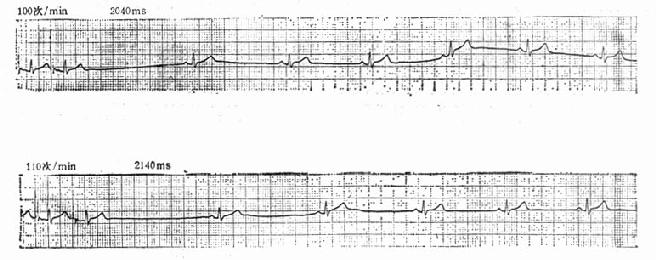
图20-9 病窦的复律时间 病窦的病因有心肌缺血、心肌炎症及药物副作用。老年人窦房结细胞退行性变,可能在这基础上合并上述病因,病窦的发生率自中年后随年龄而增长。多种抗心律失常药物,如Ⅰ型快通道抑制剂,β受体阻滞,钙离子拮抗剂,和乙胺碘呋酮等都有抑制窦房结的作用。治疗剂量的药物对于正常窦房结没有或轻微作用,一旦窦房结功能障碍,药物抑制作用便可显现,以致发生严重的缓慢心率。 窦房结不正常还在1/4的病例中合并房室交接区的病变,使有代偿作用的交接区逸搏频率也很缓慢,甚至不出现,加重了患者的症状。 有症状的病窦,从心电图上就可以获得诊断。 处理的办法是:①药物提高窦房结频率。可用阿托品0.6mg静脉注射,如心动过缓未改善则可再给予0.4~0.6mg。阿托品作用持续10min至6h,若心动过缓再度出现可再给予阿托品,但在2.5h内总剂量不应超过2.5mg。阿托品的首次剂量大于0.8mg约有半数病例可出现窦性心动过速,若剂量过小(如0.3mg)可能使心率进一步减慢。阿托品适用急性心肌梗死,低血压,心力衰竭,或伴有室性早搏时的心动过缓。第二个药物是异丙肾上腺素,1mg溶于葡萄糖液内成2~4μg/ml。开始小剂量(1.0~2.0μg/min)静脉点滴,逐步调整剂量以达到最合适的心率。异丙肾上腺素是有力的β受体兴奋剂,可以加快心率,增强心肌收缩力,但是对周围血管为无选择性地扩张作用。周围血管扩张使心排血量增加,相对地肾血流量减少,动脉舒张压降低,可以使冠脉灌注压降低。心率和心肌收缩力增加,心肌耗氧量增多,另一方面冠脉灌注减少,有可能不利于心肌代谢,在冠心病中加重心肌缺血。②安装心导管临时起搏。消除诱因,给以药物后心率不增快,仍心排血量不足或心功能不全的症状时,宜经皮静脉穿刺送入起搏导管,留置于右心室心尖部(偶有在右心房临时起搏),进行起搏。临床起搏一般不超过7天,病情好转;若超过2周仍不缓解,则应考虑安置永久心脏起搏器。 (二)高度房室传导阻滞房室传导阻滞分为三度。Ⅰ度表现为P-R间期延长;Ⅱ度为房室传导部分受阻,P波后面心室脱落;Ⅲ度则为完全受阻,P波与QRS波群无传导关系。 Ⅰ度传导阻滞没有症状,往往因周身疾病就诊发现。治疗针对病因,注意随诊以防止其进展为Ⅱ度或Ⅲ度。 Ⅱ度传导阻滞时,阻滞比例较高,R波脱落较多,心室率就会明显缓慢,如2:1或3:1房室传导时心室率很慢。 Ⅲ度传导阻滞时,根据发生的急缓和心室率决定其症状,从头晕、乏力、活动时加重,直到阿-斯综合征(图20-10)。 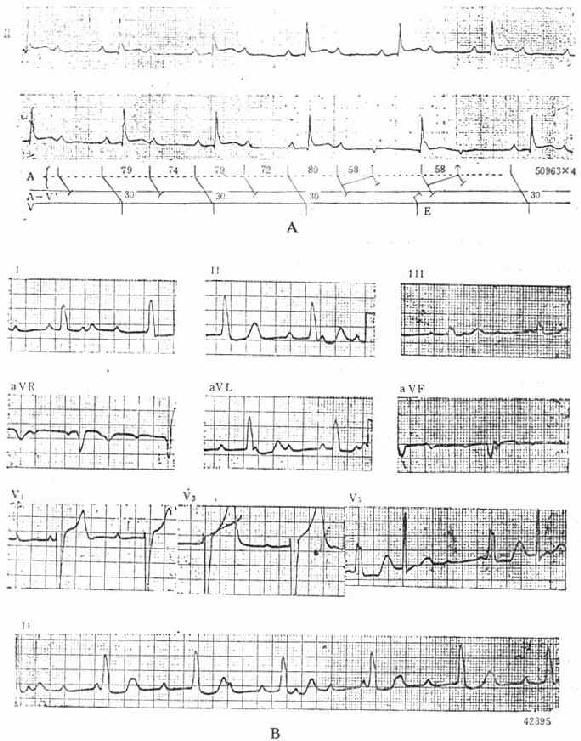
图20-10 Ⅱ度及Ⅲ度房室传导阻滞的心电图 分析心电图上P波及QRS波群的传导时间及传导关系便可获得诊断。近年来经希氏束电图检查,将房室间分为房内、房室结、希氏束、希氏束远端等部分,进一步确定各种程度传导阻滞的部位。房室传导阻滞的定位有一定的临床意义,可以协助判断预后,因为阻滞部位越是靠下,心室率越慢,异位逸搏点的稳定性差,有可能发展为完全性阻滞而出现心脏猝死。房室结部位的阻滞,心室逸搏点在交接区,频率在55次/min左右,QRS波群正常。其病因为风湿性心肌炎、急性下壁心肌缺血或梗死,及洋地黄中毒等,原发病恢复后房室传导随之也好转或正常。希氏束内和希氏束远端传导阻滞,逸搏点在心室内,频率慢,40次/min上下,多数QRS波群宽大呈束支阻滞型。其病因为传导系统退行性变、心肌病,及广泛的前间壁心肌梗死,多反映病变广泛而病情严重。患者症状明显,是需要及时处理的。 处理上可以先试行给以异丙肾上腺素静脉点滴,剂量同病窦综合征。异丙肾上腺素可以提高逸搏频率,但也可能诱发室性搏动。阿托品静脉注射可能改善房室结传导,但对希氏束及其远端阻滞者加快了窦率,增重了传导阻滞部位的承受,反而减少了房室间的传导。急性心肌炎或心肌缺血可以试用静脉氢化考地松或氟美松,可能帮助消除传导部位的水肿。若是点滴2~3天无效则不宜长时间应用。 急性Ⅲ度房室传导阻滞常伴有明显的症状,病人可能时时发生心脑综合征。首先,立即以60~70次/min的频率,有节奏地拳击病人胸骨下部,以维持病人的心跳,为植入临时心脏起搏器赢得时间。因这种措施有可能使室颤发生,故应在心电监护下进行。国内有经食管调搏心室对Ⅲ度房室传导阻滞进行保护性起搏的成功报道。食管电极由鼻孔插入45±5cm,此时食管电图上房波很小,心室波明显,多呈QR或qR型。所用电刺激脉宽10ms,电压自15V开始渐增,直到夺获心室起搏。 五、特殊情况的处理(一)预激综合征合并宽大QRS波群的快速心律 正常房室结有递减传导性能,心房侧的激动周期缩短而房室结的不应期却延长,保护心室率不会过于快速。像在心房纤颤时,心房率超过300次/min,心室率就不会超过180次/min。但是在预激综合征时,由于旁路的不应期短,而且多数旁路不具有递减性能,不随心率的加快而延长传导。因此在两种情况下预激综合征并发快速心律时,心室率极快:①逆向折返室上速;②阵发性房颤。逆向折返室上速在前节谈到,旁路承担全部的室上性激动下传心室,QRS波群宽大,频率快速。预激综合征的病人约20%~30%合并房颤(合并房扑少见)。房颤时心室率极快,约1/4的病例可高达250次/min。心房冲动部分或完全地通过旁路下传,使QRS波群呈不同程度的预激(图20-11)。预激综合征合并宽大QRS波群的快速心律时容易发生血液动力学障碍,因为除了心室率过快之外,心室激动顺序不正常。若伴有血流动力学的恶化,应立即同步体外直流电转复。恢复窦律后可使用普鲁卡因酰胺、奎尼丁、乙胺碘呋酮等药物,这些药物可减少心房异位搏动及房颤的复发,同时也可延长旁路不应期,即使发生房颤,也可使心室率不致过快。 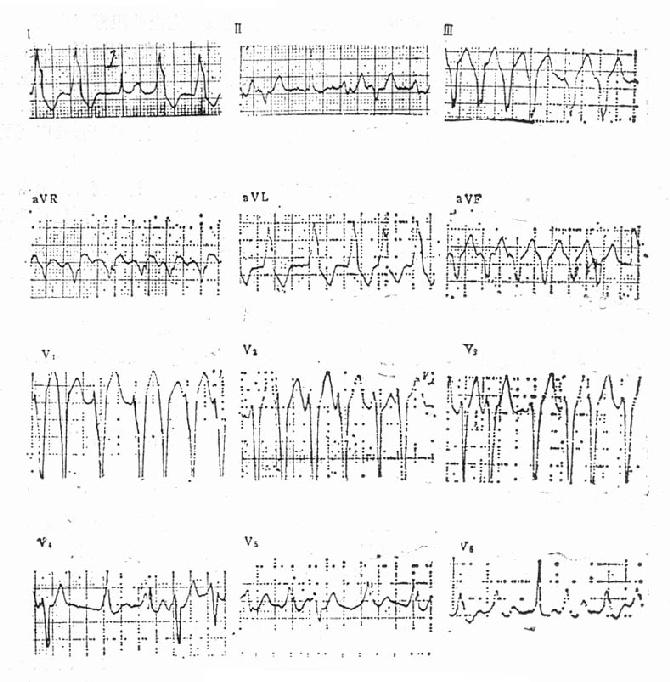
图20-11 预激综合征合并心房颤动 当血液动力学恶化不明显,可考虑静脉用上述药物以延长旁路不应期,减慢心室率。值得注意的是,若旁路不应期很短,以上药物的作用有限。 利多卡因对旁路不应期的影响不固定,有使用后心室率反而加快的报道。 地高辛使大约1/3的预激综合征的病人旁路不应期缩短,若合并房颤,心室率反而加快,因此当预激合并房颤时禁用洋地黄制剂。 静注维拉帕米也可延长正常传导组织不应期而使旁路传导更为容易,故亦应禁用。 当合并房扑时,心房扑动波经旁路1:1传导时,宽大的QRS波群与室速很相似,体表心电图上两者不易鉴别。置放一根食管电极导管辨明P与R的关系,对于诊断很有帮助。紧急处理与室速相同。 (二)洋地黄制剂中毒时心律失常 洋地黄制剂(以下均以地高辛为代表)是临床上治疗心脏病最常用的药物。由于剂量掌握不当或心肌功能太差,就容易发生中毒现象。或者由于合并应用某些抗心律失常药物,使地高辛血浓度增高而出现中毒症状。这些抗心律失常药物中常用的有奎尼丁、维拉帕米、心得安、双异丙吡胺、乙胺碘呋酮等。其中奎尼丁或维拉帕米与地高辛合用尤易发生,故宜将地高辛剂量减半。 洋地黄中毒时心律失常可以包括各种快速或缓慢心律失常。此时心律失常的发生机制为:①诱发浦肯野纤维的延迟后电位,引起触发活动性质的自律性增强;②通过迷走神经间接或直接作用于房室结区,使之传导延缓或阻滞。其他的作用如通过迷走神经影响窦房结和心房纤维,及改变心房肌不应期等均可能参与心律失常的形成。常见的洋地黄中毒心律失常有室性期前收缩(多源性常见)、Ⅱ度和Ⅲ度房室传导阻滞、非阵发性交接区心动过速、房性心动过速伴房室传导阻滞,及房颤时交接区心律。室性心动过速、窦房传导阻滞及阵发性新发生的房颤都可能是洋地黄制剂所致。 诊断上首先仔细询问病史,了解有无中毒的诱因,用药的过程等。心电图上若出现快速异位心动过速合并传导阻滞是提示可能中毒的线索。地高辛血浓度超过2μg/L,结合临床有利于过量的诊断。但是相反的情形和浓度低于2μg/L表现中毒的病例也是不少见的。 处理上应先停用洋地黄制剂,并严密观察。多数病例停药后逐步恢复,无需更多的特殊处理。血清钾低是洋地黄中毒的因素。检查若有血钾低于正常水平应静脉补充钾盐,尽快地使血清钾恢复正常。补充钾盐对房室传导阻滞有加重的危险,但是当血钾在不正常的低水平,宜严密观察下补充钾盐,速度适中。 洋地黄中毒合并室性早搏或室性心动过速多表示病情危重,预后不佳。苯妥英钠(大仑丁)有特效的作用,静脉注射100mg,5min一次,总量不超过1g。其副作用是降血压,减慢心率,并抑制中枢神经。利多卡因、普鲁卡因酰胺均可有效,奎尼丁最好避而不用。直流电转复是相对的禁忌证,在洋地黄中毒时电击可能造成严重的心律失常,必要时宜先给上述药物再行电转复。 洋地黄中毒时室上性心动过速,试用苯妥英钠也可奏效。静脉用苯妥英钠控制心律后改口服维持量。 其他急性心肌梗死时心律失常和起搏器心律失常将在有关章节中论述。 (吴宁) 参考文献[1]Benchimol A:Significance of the contribution of atrial systole to cardiac function in man.Am J Cardiol1969;23:568 [2]Kosowsky BD,et al: Reevaluation of the atrial contribution to ventricularfunction. Am J Cardiol 1968;21:518 [3]Brockman SK: Mechanism of the movements of the atrioventricular valves.Am JCardiol 1966;17:682 [4]Marriott HJL,et al: Crieria, old and new,for differentiating between ectopicventricular beats and aberrant ventricular conduction in the presence of atrialfibrillation.Prog Cardiovasc Dis 1966;9:18 [5]Josephson ME: Paroxysmal SVT:An electrophysiologic appraoch.Am J Cardiol1978;41:1123 [6]Thibault GE, DeSanctis RW:Cardiology:Arrhythmias.Wilkins EW,Jr.,Dineen JJ,Moncure AC, Gross PL(Eds):MGH Textbook of Emergency Medicine,2nd,ed.,Williams p 69 [7]Helfant RH,et al: The electrophysiological properties of diphenylhydantionsodium as compared to procaine amide in the normal and digitalis-intoxicatedheart. Circulation 1967;36:108 [8]Prytowsky EN: Selection of antiarrhythmic drugs based on electrophysiologicstudies,Dreifus LS(Ed):Cardiac Arrhythmias:Electrophysiologic Techniques andManagement.FA Davis,Philadelphia,1985;p239 第21章 心源性休克心源性休克是指心搏出量减少而致的周围循环衰竭。心搏出量减少,或是由于心脏排血能力急剧下降;或是心室充盈突然受阻。因此,称之为“动力衰竭”(power failure)或者“泵衰竭”(pump failure)。临床上最多见的病因是急性的心肌梗死(因心肌坏死,收缩能力降低而致泵血障碍),其他原因有急性心肌炎、重症的急性瓣膜病、严重心律失常、心包填塞、心脏创伤、室中隔穿孔、乳头肌腱索断裂、张力性气胸、肺栓塞、巨大心房粘液瘤以及心脏手术等。 住院急性心肌梗死病人的最常见死亡原因之一是“泵衰竭”其中约15~20%并发心源性休克;心源性休克是重度“泵衰竭”的表现,在死于心源性休克的急性心肌梗死患者尸检中,左心室心肌坏死的范围至少为40%。这些患者绝大多数均有包括左冠状动脉前降支在内的三支冠状动脉病变。近20~30年来,由于血液动力学以及代谢方面监护的开展,大大地增加了对心源性休克的病理生理机制的认识。一些新治疗技术的发展,如辅助循环装置及心脏外科手术等,虽取得了一定的效果,但本病病死率未见明显下降,最低者仍超过50%,值得临床努力加以研究改进。本文将着重讨论急性心肌梗死并发休克的病因,病理生理及其处理的进展。 一、临床表现 急性心肌梗死并发心源性休克的临床主要表现为重要器官血流灌注量的降低。如病人仅仅出现低血压则不足以诊断心源性休克。原因是许多病人发病后,在短期内会发生严重的低血压(收缩压低于10.7kPa)。此种低血压可较顺利地得到恢复,因此只有当低血压伴有其他循环功能不良的临床体征时方可以为有休克综合征的存在。 (一)临床特征 概括心源性休克患者应有以下一些特征:①血压降低,收缩压低于12.0kPa(90mmHg)或者原有高血压者,其收缩压下降幅度超过4.0kPa(30mmHg);②心率增加、脉搏细弱;③面色苍白、肢体发凉、皮肤湿冷有汗;④有神志障碍;⑤尿量每小时少于20ml;⑥肺毛细血管楔压(PCWP)低于2.67kPa(20mmHg)、心脏指数(CI)低于2L/(min·m2);⑦除外由于疼痛、缺氧、继发于血管迷走反应、心律失常、药物反应或低血容量血症等因素的影响。 (二)主要特征 急性心肌梗死病人出现第一心音减弱可认为有左心收缩力下降;当出现奔马律时,即可认为左心衰竭的早期衰竭现象;新出现的胸骨左缘响亮的收缩期杂音,提示有急性室间隔穿孔或乳头肌断裂所致急性二尖瓣返流,如杂音同时伴有震颤或出现房室传导阻滞,都支持室间隔穿孔的诊断。 (三)血液动力学的测定 心源性休克时,血液动力学的测定结果,表现为严重的左心室功能衰竭;心脏每搏作功降低,每搏血量减少,因而导致左心室舒张末压或充盈压上升,以及心排血量下降。此外,按一般规律,心输出量降低均会引起外周阻力的代偿性升高,心肌梗死病人中大部分心输出量的降低可由全身血管阻力的代偿性升高而得到代偿,血压不致明显下降。而在急性心肌梗死合并休克时,相当一部分病人的全身血管阻力(SVR)并没有预期的代偿性升高,而是处于正常或偏低的状态。因为心肌梗死时全身血管阻力受两种相反作用的影响。一种作用是心输出量降低,使主动脉弓和颈动脉窦的压力感受器的冲动减少,反射性地引起交感传出冲动增加,SVR升高。另一种作用是心室壁内的牵张感受器受牵引,拉长时反射性抑制交感中枢而使交感传出冲动减少,SVR降低,上述两种相反作用的力量对比决定着SVR的变化方向。因此,在急性心肌梗死休克时,SVR的变化很不一致,这不仅是因为心输出量降低的程度不同,而且还由于上述两种反射效应的相对强度不同所致。因此在急性心肌梗死合并及不合并休克时心脏指数(CI)、平均动脉压(MAP)、左室作功指数(LVWI)均有明显差异,而两者的SVR变化不完全一致,即多数表现增高,部分正常,少数则降低。心肌梗死休克时由于组织的血液灌注量减少,因而出现动脉血氧降低、高或低碳酸血症、代谢性酸中毒、血中乳酸盐增加等改变。 心肌梗死合并休克综合征可以在发病一开始即发生,但大多数是逐渐发生的。在急性心肌梗死出现后的数小时至2~3天内均可发生休克,且其危险性与过去是否曾发生过心肌梗死、高血压、充血性心力衰竭以及年龄是否超过60岁,有着密切的关系。此外,心脏增大、周围水肿和肺水肿的存在亦将使得死亡率增加;其中梗死面积大小和既往是否曾发生过心肌梗死是影响预后的重要因素。此与Alonso等的发现是相符合的。 (四)病程进展及监测 心源性休克病情进展甚快,一般在出现后24h内死亡,为此应严密观察病情和不断根据病人的血液动力学、呼吸以及代谢状态制订合理的治疗方案。当前大多数冠心病监护病房(CCU)所用的是视力观测心电图或检测心律失常的自动心率仪,其效率仅约为65%。 1.急性心肌梗死休克时,中心静脉压测定,由于种种原因,目前多数人已认识到它不再是左心室充盈压的可靠指标。1970年Swam—Ganz气囊漂浮导管用于临床后,通过肺动脉插管法测定肺毛细血管楔压,间断测定左心房和左心室的充盈压(或左心室舒张终末压),成为一种监护测定左心室功能简易和安全的方法。操作者可在病人床边经皮肤穿刺插入“漂浮”导管,导管甚至可留置1周。将导管顶端的气囊短暂注气,不致发生肺节段性缺血和肺梗死,却可反覆测定肺毛细血管楔压,并同时测得心排血量。测定肺毛细血管楔压或肺动脉舒张压对心源性休克的处理有以下重要意义。 (1)它是一种间接但可靠的估计左心室前负荷的方法,而前负荷则是决定心脏功能的一个主要因素。 (2)测定肺毛细血管压力。肺毛细血管压力是引起肺水肿的一个重要因素,当肺毛细血管楔压超过2.27kPa(17mmHg)时,即会有肺充血发生;超过3.33kPa(25mmHg)时出现肺泡性肺水肿。 (3)肺动脉舒张压、肺毛细血管楔压以及心排血管量等指标可作为鉴别心源性休克和血容量不足引起的低血压的重要依据。 (4)根据心排血量计算的各种指数,可用于估计病情预后,当心脏工作量大于3.0kg/m2时,预后较佳,低于此数值者预后差。如心脏指数小于2.4L/(min·m2),左室充盈压超过2.0kPa(15mmHg)者,病死率达50%;Afifi等认为心搏指数是估计预后的最可靠的单项血液动力学指标:若超过25ml/次者,预后佳,其可靠性为73%,如与动脉血乳酸浓度作为周围灌注不良的指标同时结合考虑,评价预后的正确性可增至88%。临床还可根据肺动脉楔压与血液渗透压计算出血浆胶体渗透压与静水压级差,用以预计发生肺水肿的可能性。当胶体渗透压减静水压级差降低至0.16±0.173kPa(1.2±1.3mmHg)时,X线检查可表现出肺水肿,如级差在正常范围内(平均为1.29±0.227kPa)即无肺水肿发生。 2.对于心源性休克患者,观察尿量的改变,对病情预后也是一项不可忽视的指标。有人分析指出,尿量超过60ml/min者,存活的可能性增大,其可靠性为50%。休克后的病人,如尿量维持在50ml/min者,预后较佳,可靠性为78%。所以对于心源性休克病人,为了保证测定尿量的准确性,应采用留置导尿管。 3.急性心肌梗死合并心源休克者常有低血氧发生,此可通过动脉血的常规气体分析测得。临床实践证实,动脉氧分压的降低往往早于肺水肿X线征象的出现,此为肺内存在分流的重要线索。 4.呼吸性酸中毒和碱中毒也是常伴随的临床表现,且可增加急性心肌梗死病人室上性和室性心律失常的发生率。为此需对病人常规进行血pH、二氧化碳以及重碳酸盐的监护测定。 5.对有血压低和周围血管收缩情况的严重心源性休克病人,常规气袖血压计测量血压不可靠,需采取动脉内插管测压,特别是在较大的动脉如股动脉,对初次测压和以后观察疗效均较可靠。有人认为初测的舒张压超过7.33kPa(55mmHg)者,其预后佳,可靠性为68%。如果同时用动脉内舒张压和动脉血乳酸浓度这两个指标来估计预后,则可靠性为80%。 二、发病机理 (一)心肌部分坏死致心输出量降低 缺血性损伤或细胞死亡所造成的大块心肌病变是导致急性心肌梗死心肌收缩力减退和引起休克的决定性因素。Alonso等观察了22例死于休克的急性心肌梗死患者,发现平均50%以上的左心室心肌丧失功能;与此对比,10例猝死但无休克者,只有25%以下的心肌丧失功能。证实了可收缩心肌量的显著减低是心肌梗死发生休克综合征的根本原因,并由此导致一系列病理生理变化。首先导致动脉压减低,从而使凭藉主动脉灌注压力的冠状动脉血流量减低,这又进一步损害心肌功能,并可扩大心肌梗死的范围,加上随之而来的心律失常和代谢性酸中毒,可促进上述结果的恶化(图21-1)。 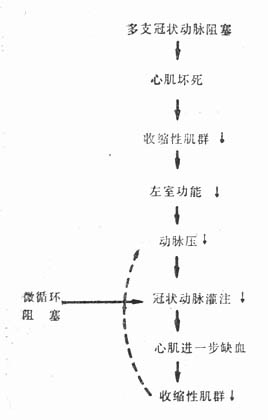
图21-1 冠状动脉阻塞引起心源性休克和进行性循环衰竭的恶性循环 由于急性心肌梗死合并心源性休克时,心搏出量急性下降,在静脉回流无变化的情况下,使心室内残余血量增加,心肌纤维伸展的强度增加。根据Frank-Starling机制,心肌纤维伸展增强,长度增加,可使心排血量相应增加。Ross等研究表明,心室充盈压在2.67kPa(20mmHg)范围内,心搏出量的上升与压力的上升相平行;急性心包伸展障碍和急性梗死区域的心肌僵硬,均影响心室舒张期进一步扩张和充盈。由于充盈压上升,使心肌,特别是心内膜下心肌的灌注进一步减少。心搏出量的下降,还可影响心肌的化学和压力感受器与主动脉弓和动动脉窦内压力感受器之间的关系,使之趋向于强烈的反调节。此过程称为交感肾上腺反应,其结果是强烈地刺激了肾上腺,并使节后交感神经末梢释放儿茶酚胺。所以在急性心肌梗死伴有心源性休克时,血中儿茶酚胺比无合并症者明显增高。交感肾上腺反应可以使尚有收缩能力的心肌纤维的收缩力增强,还使心率加快,两者均使心肌耗氧量增加。此外,这一反应还可刺激周围血管的α受体,使血管收缩,其作用主要是维持动脉血压,并保证足够的冠状动脉灌注。这一点有决定性的意义,因为灌注压如低于8.66~9.33kPa(65~70mmHg),冠状动脉血流将不成比例地急剧下降。如原有冠状动脉狭窄,灌注量进一步减低,心肌缺血更为严重,坏死区域继续扩大,心排血量更为降低,心室充盈压继续上升,影响心肌灌注,构成恶性循环(图21-2)。 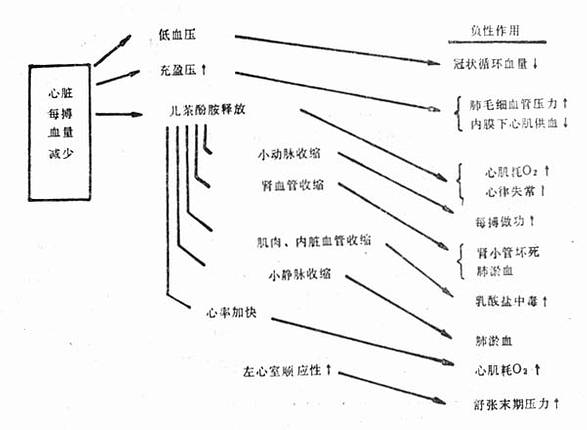
图21-2 心肌梗死合并休克的恶性循环 (二)心肌收缩运动不协调 梗死部位的心肌不仅本身不很好地收缩,且在梗死发生的早期,由于梗死的心肌尚保持一定的顺应性,在正常心肌收缩时,该部位被动地拉长,且向外膨出。这种不协调的心室收缩现象,严重影响了心脏作功,其作用犹如二尖瓣闭锁不全。继之梗死心肌变得僵硬,心脏收缩时梗死部位不再被拉长,但也不能起收缩作用,同样表现为心脏收缩期运动不协调,即未梗死部位的心肌必须增加舒张期长度以保持适当的心输出量。如果左室有大片心肌梗死,则剩余心肌即使最大限度地伸长也不能维持心输出量,每搏心输出量便明显降低。虽心率增加也不能使每分心输出量适应全身循环的需要。 (三)心肌抑制因子 Glenn等证实心源性休克以及其他休克过程中,血循环中存在一种心肌抑制因子(MDF)。MDF为一多肽类,胰腺因为缺血,其中的溶酶体便解体,酸性蛋白酶使内源性蛋白质分解,产生MDF。MDF可使心肌收缩力明显减弱,从而加重休克的进展。 (四)心肌自体抗原作用 近年来,有人提出起源坏死心肌的自体抗原,可能在急性心肌梗死休克的发生发展中起一定的作用。试验发现心肌梗死病人循环血液中存在自体抗原。梗死发生后6h自体抗原开始释放入血,并随时间的延长,其滴定度上升。如将心肌梗死的自体抗原静脉注入正常狗及致敏狗,可引起血压下降,心率增加。可见心肌自体抗原具有降压及心肌毒性作用,为此成为急性心肌梗死休克的附加发病因素。 (五)心律失常 正常心脏能适应较大范围的心率变化,缺血心脏的这种适应能力明显减弱。急性心肌梗死发生快速心律失常时使心肌耗氧量增加,进一步加重心肌缺氧,可引起严重的心输出量降低。发生慢性心律失常时,由于心脏贮备已经不足,心跳减慢本身即可成为心输出量降低的原因,或使已注降低的心输出量进一步减少。 (六)其他附加因素 虽然急性心肌梗死合并休克的基本发病环节是心肌部分坏死,导致心输出量的降低,但是血容量不足或恶心、呕吐、大量失水? ■[此处缺少一些内容]■ 的速度静注5%葡萄糖200~300ml,每3min测定一次尿量、静脉压。如有效则尿量增加、静脉压暂时性上升。嗣后点滴液体速度则可依据尿量、静脉压、血压、肺部体征或肺毛细血管楔压、心排血量而定。肺毛细血管楔压,应控制在2.67~3.20kPa(20~24mmHg),静脉压的上升限于1.47~1.96kPa(15~20cmH2O)左右,并结合临床肺水肿体征适当掌握输液量和速度。 (二)通气及纠正酸中毒 首先保持上呼吸道通畅,当意识不清时,因舌根容易下坠,去掉枕头,使前颈部伸展,经鼻导管供氧5~8L/min。意识不清或动脉血二氧化碳分压(PCO2)上升时,应做气管内插管,行辅助呼吸。当患者PCO2在6.13kPa(46mmHg)以上,pH7.35以下时,需采用人工呼吸机通气。另一方面,由于休克引起PCO2降低和呼吸肌过度活动,也可以用呼吸机加以抑制。对于肺水肿病人,采用呼吸机正压呼吸,有减轻和防止肺水肿的作用。 静注碳酸氢钠(5%或8.4%),可以纠正组织低氧引起的酸中毒,剂量可按下列公式计算。 体重(kg)×0.2×BE=mmolNaHCO3(8.4%) 开始给药可按计算所得的半量,以后根据血气分析的结果决定用药剂量。 (三)药物治疗 1.儿茶酚胺类 常用药物有去甲肾上腺素、肾上腺素、异丙肾上腺素、多巴胺、多巴酚丁胺等。在低血压的情况下,肾上腺素可以提高血压和心脏指数。当血压较高时,肾上腺素不能使心肌灌注量再增加,反而使心脏指数下降,故肾上腺素仅能短期应用,待血流动力学稳定后,尽快改用较弱的升压药。但也有人认为肾上腺素可使冠状动脉狭窄段后的血供区血流量相对降低,所以不适用于急性心肌梗死后心源性休克的治疗。心源性休克时,应用低浓度(0.03~0.15mg/kg·min)去甲肾上腺素,可通过提高心肌血流量而改善心肌供氧。异丙肾上腺素虽可提高心排血量,但由于扩血管作用降低血压,而使心肌氧供减少。多巴胺是去甲肾上腺素的前体,具有正性心力作用,用药后心率增加不明显。对不同的血管其作用与药物浓度有关,2~4(~8)μg/(kg·min)时对肾脏和内脏血管有扩张作用,引起肾血流量增加,尿量增加。因此适合于明显的心动过速和末梢循环阻力低下的休克患者,有时往往与异丙肾上腺素并用。用量从1μg/(kg·min)开始,逐渐可增加到15μg/(kg·min)。多巴酚丁胺(Dobutamin)是最近新发现的儿茶酚胺类药物,有与多巴胺相似的正性心力作用,有轻微的增加心率和收缩血管的作用,用药后可使心脏指数提高,升压作用却很弱。本药静脉点滴,治疗量为5~10μg/(kg·min)。 2.强心甙 在心源性休克时除特殊情况不应使用,因为洋地黄不能增加心源性休克时的心排血量,却可引起周围血管总阻力增加,反而减少心搏出量。还可诱发心律失常,因此只有在伴发快速性心律失常时方考虑应用。 3.其他药物 高血糖素、皮质激素、极化液对心源性休克均有其有利的一面,但其疗效不确切。血管扩张剂对急性二尖瓣返流和室间隔穿孔时的血流动力学障碍有调整作用。对于急性心肌梗死合并心源性休克者,有选择地给于抗凝治疗,可防止发展为消耗性凝血病,降低血栓栓塞并发症的发生率,预防左心室内腔梗死部位的附壁血栓形成,并可防止冠状动脉内的血栓增大。肝素常用量为3万~4万u/24h。此外,对于早期急性心肌梗死病人,冠状动脉内或周身采用溶血栓治疗,可使缺血心肌的血供恢复,从而改善心室功能与消除心源性休克的发生。因为冠状动脉闭塞后至形成心肌坏死尚需一段时间;目前认为在动脉闭塞后3~6h内,如能通过系统的或冠状动脉内溶血栓治疗,或是利用机械方法,使血管再通,恢复心肌血液供应,则至少有一部分心肌不致发展到坏死的程度。 (四)辅助循环 主要是指应用主动脉内气囊反搏(intra-aorticballonpumping,IABP)。IABP对心源性休克的治疗效果意见不一致,存活率为11%~70%,这和适应证的选择、使用时机,以及是否同时采取外科治疗措施有关。IABP是把前端带气囊的导管从股动脉插到锁骨下动脉,向气囊扩张,使舒张期主动脉压上升;于收缩期气囊收缩,则主动脉压减小(图21-3)。此法对心脏有如下四个优点:①由于收缩期压力减小,使心工作量减少;②心肌耗氧量减少;③由于舒张压力上升,使冠状动脉血量增加;④保持平均动脉压。 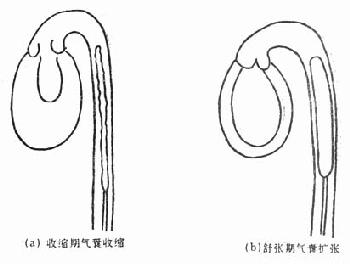
图21-3 气囊反搏示意图 总之,使用IABP者,存活率要比单纯药物治疗者高。所以,只要患者没有明显禁忌证(如主动脉瓣关闭不全,盆腔动脉栓塞性病变),且有可能接受手术治疗者,应采用IABP治疗。 (五)外科治疗 急性心肌梗死并发室间隔穿孔或乳头肌断裂而致急性二尖瓣返流者,半数以上的病人将发生心源性休克。对于这种病人如先经药物和主动脉内气囊反搏治疗,待病情稳定后3~6周再行选择性手术,可大大降低病死率。急性心肌梗死心源性休克,经保守治疗病情稳定12h后,作冠状动脉搭桥手术,其病死率也明显低于保守治疗者。 第22章 心血管病急诊药物临床药理学第一节 血循环功能不全对药代动力学的影响一、心脏急症时血循环功能不全的病理生理特点 (一)血循环功能不全 指血循环(主要为心脏)不能提供足够心排血量以满足机体组织代谢需要,它是心脏急症时改变药代动力学最重要和最常见的原因。 (二)心肺复苏 心肺复苏时心排血量明显减少,平均动脉压的下降,在病人大于50%,在实验狗,少于30%。麻醉狗的实验,室颤造成的心脏骤停时,脑血流量减少不明显,心和肾以及其他器官的血流量则明显减少。 二、受影响的药代动力学环节 上述病理生理改变往往涉及三个主要参数(图22-1)。 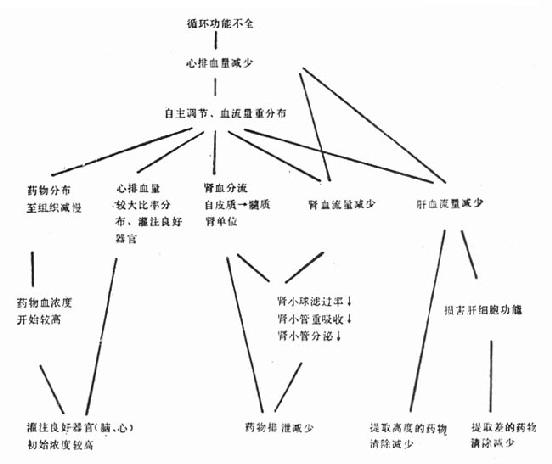
图22-1 循环功能不全对药代动力学的影响 (一)分布容量 心排血量减损,机体血流量重分布,较大部分的心排血量供给脑、心等器官的灌注。心功能不全患者的中心室分布容量较正常减小。因此按通常剂量给予药物常引起非期望的过高血药浓度,出现不良反应。 (二)清除率 药物自血浆的清除,可经肝而生物转化为其他形式(灭活性或活性);或经肾排泄;或经肝及肾两者而消除。决定消除率有两个独立因素:通过器官的血流率和清除机制的活性。这些因素在心功能不全时常降低。 其他因素如体液潴留可增加水溶性药物的分布容量;低蛋白血症可增加蛋白结合率高的药物分布容量,或减少高提取率药物的肝清除率。合用的药物可产生血流动力学效应,从而改变对药物处置。 (三)清除半减期(T1/2)大多数药物以一级动力学过程清除,即自血浆移除的药量与当时的血浆药物浓度成比例。分布容量(vd)与清除率(cl)决定清除半减期(T1/2),其关系为:T1/2=vd×0.693/cl,如vd减小,cl成比例也减少,可不改变T1/2;利多卡因常先给予负荷量以期加速达到治疗水平,但心衰时vd减小,故易使血浓度较高;cl延缓,T1/2也延长,因而心衰病人利多卡因达到稳态的时间也显著较长,增量时需更加逐步进行。 第二节 各别药物临床药理学心血管药物种类和制剂众多,本章的讨论包括其药理作用、药代动力学参数、临床应用、适应证、禁忌证、用法、剂量、剂型和注意事项、不良反应及药物交互作用。 表22-1 心血管病急症常用药物 | 一、正性肌力药 强心甙 西地兰、毒毛旋花子甙K、地高辛 非强心甙类 多巴胺、多巴酚丁胺、氨吡酮、咪利酮 二、利尿药 呋喃苯胺酸、利尿酸、布美他尼 三、抗心律失常药 利多卡因、奎尼丁、普鲁卡因胺、双异丙吡胺、茚满丙二胺、丙胺苯丙酮、美心律、普萘洛尔、胺碘酮、溴牙苄胺、维拉帕米、阿托品、三磷酸腺苷、苯妥英钠、异丙肾上腺素、钾盐、镁盐 四、扩血管药及其他降压药、抗心绞痛药 硝普钠、酚妥拉明、硝酸甘油、巯甲丙脯酸、降压嗪、利血平 五、抗凝药、溶栓药 肝素、链激酶、尿激酶、组织型血浆素原激活剂 |
{4}一、强心甙(洋地黄,Digitalis) 正性肌力药(强心药)大多属强心甙。目前国内急诊常用的强心甙有毛花甙丙、毒毛旋花子甙K、地高辛。 (一)药理作用 强心甙作用性质类同。 1.正性肌力作用 洋地黄抑制肌膜Na+-K+-ATP酶,增加Na+内流,K+外流,细胞内Na+堆积,促使Na+—Ca2+交换,Ca2+内流增加,改变细胞内[Ca2+]而增加心肌收缩力。强心甙使衰竭心脏的心排血量和心脏作功增加,左心室舒张末压和舒张末容量增加,它对心功能降低者的作用较正常心脏显著。 洋地黄有收缩血管作用。甚至发生在增强心肌收缩作用之前,对人冠状动脉也有类似作用,但仅出现在快速给药时,若给药缓慢则可避免。 2.电生理作用 洋地黄提高迷走神经活性,抑制窦房结,可减慢心率;通过减慢房室结传导速度和延长其有效不应期,可减慢心室反应(房颤时),中毒量强心甙可增高自律性,抑制传导性而产生各种心律失常。 (二)药代学 不同制剂在作用的强弱、快慢、久暂有差别。 西地兰(毛花甙丙,Cedilanid,Lanatoside-C)口服吸收差,仅10%~40%,主要静脉给药。地高辛仅小部分与蛋白结合,主要由肾排泄,80%为原型,17%为主要代谢产物地高辛。T1/2约36h。 地高辛(Digoxin)口服吸收60%~85%,25%与蛋白结合,60%~90%由肾排泄,T1/2为33~36h。肾功能不全时延长。主要口服,也可静脉给药用于急诊。 毒毛旋花子甙K(StrophanthineK)口服几乎不吸收(2%~5%)、90%~100%由肾排泄,T1/2为12~19h。 (三)临床应用 急诊时宜选用静脉给药。 1.主要适应证 ①房颤或房扑,伴室率增快者;②急性心力衰竭或原有心力衰竭加重;③折返性室上性心动过速(首选用维拉帕米,W-P-W综合征时不用)。 用法、剂量、剂型见表22-2。 表22-2 常用速效强心甙:成人剂量与用法 | 制剂 | 剂型(安瓿) | 急症剂量与给药方法 | 生效速度 | 最大作用时间 | 效力维持时限 | | 毛花甙丙 | 0.4mg(2ml) | 开始0.4mg小壶入,或20ml葡萄糖水稀释后,缓慢静注,必要时2~4h后再给0.2~0.4mg | 10min | 1/2~2h | 1~2d | | 毒毛旋花甙 K | 0.25mg(1ml) | 开始0.25mg,用20ml葡萄糖水稀释,缓慢静注,必要时2~4h后再给0.125mg | 3~10min | 1h | 1~2d | | 地高辛 | 0.25mg(1ml) | 开始0.25~0.5mg稀释后静注,4~6h后再给0.25mg | 10min | 14h | 1~2d |
2.禁忌证 ①Ⅱ度或Ⅲ度房室传导阻滞或窦性心动过缓;②肥厚性梗阻性心肌病,洋地黄增加收缩性,可加重梗阻;③预激综合征;④直接电转复有发展严重室性心律失常危险;可能因钾与儿茶酚胺耦联,增加洋地黄毒性。转复前应先停地高辛24h,洋地黄毒甙72h。 (四)不良反应 洋地黄治疗指数低,常需近中毒量的60%以产生治疗效应。以下多种因素可影响机体对洋地黄敏感性,甚至在治疗剂量时也可能发生毒性反应(表22-3)。 表22-3洋地黄中毒易促因素 | 1.电解质紊乱 | 3.疾病状态 | | 低血钾 | 甲状腺功能减低 | | 高血钙 | 低血氧症 | | 低血镁 | 肾衰竭(地高辛) | | 高血钠 | 心肌炎 | | 碱中毒 | 新近心外科手术 | | 严重心脏疾病 | | 2.药物 | 4.老年 | | 失钾利尿剂 | (减少肌肉质,减少ATP酶结合部位,减少分布容积,减少肾功能使Digoxin排泄减少) | | 生胃酮(Carbenoxolone) | | | 皮质激素 | | 利血平 | | 奎尼丁 | | 儿茶酚胺 | | 胺碘酮 | | 维拉帕米、硝苯吡啶 |
(五)血浓度监测的临床意义 测定稳态洋地黄甙血浓度(地高辛服后6h或下次给药前取血标本),对洋地黄中毒的判断有一定参考价值。治疗病例,通常地高辛血浓度为0.5~2ng/ml,在此范围,一般说血浓度测定对指导治疗无大意义;因血清中的含量不一定可靠地反映心肌内的含量。 (六)用药注意事项 ①给药前应详细了解近两周内使用洋地黄情况,如1周内曾用过洋地黄或不详者,不应按通常给药量,而应将剂量减少和分次给予,以防过量;②急性心肌梗死最初1~2天,避免用洋地黄,因此时期心肌心电不稳,易出现心律失常;③急诊静脉给药后常需换用口服制剂,常用地高辛,在末次西地兰后6h开始,0.125mg q6h,两次,次日起0.25mg,每日1次。 (七)药物交互作用 其他药物(如排钾性利尿药)产生的低钾可增强洋地黄甙不良反应。 奎尼丁同用时,可因减少地高辛肾清除率和改变组织分布容积而增高Digoxin血浓度,增加不良反应发生;可增加Digoxin血浓度,从而增加中毒危险性的药物尚有乙胺碘呋酮、维拉帕米、硝苯吡啶。 二、非强心甙类正性肌力药70年代以来有一系列非强心甙类增加心肌收缩力的药物陆续引入临床应用(表22-4),是近年心力衰竭治疗上一个方面的新进展。其中儿茶酚胺类的多巴胺、多巴酚丁胺、吡丁醇以及双异吡啶类的氨吡酮(Amrinon)、咪利酮(Milrinone)可静脉给药,作为急诊强心治疗。 表22-4强心药的作用机制 | 药 名 | 主 要 作 用 机 制 | | 1.洋地黄强心甙 | Na-K-ATP酶抑制 | | 2.儿茶酚胺 | | | 静脉 去甲肾上腺素 | β1刺激→↑cAMP | | 肾上腺素 | | | 多巴胺 | | | 多巴酚丁胺 | | | 对羟苯心安(premalterol) | β1兴奋 | | Butopamine | | | 口服 吡丁醇 | β1及β2兴奋 | | 舒喘灵 | | | H80/63 | | | 异波帕胺(Ibopamine) | β1兴奋及部分β1抑制 | | 3.双吡啶类 | | | 胺吡酮 | ↑Ca2+运动 | | 咪利酮(Milrinone) | 磷酸二酯酶抑制 | | Enoximone | | | 4.黄嘌呤类 | | | 氨茶碱 | 磷酸二酯酶抑制→cAMP↑ | | 5.钙 | ↑Ca2+运动 | | 6.胰高血糖素 | 刺激cAMP |
儿茶酚胺的正性肌力作用是通过兴奋心肌β1肾上腺素能受体。肌浆网的β受体受兴奋,激活腺甙环化酶,后者催化APT为3′、5′-cAMP。然后蛋白激酶受cAMP激活,使多膜系统磷酸化作用增加,结果增加钙离子逆转,更多的钙与收缩蛋白作用而产生正性肌力效应。β1受体兴奋同时也增加窦房释放和房室传导,致心动过速及(或)心律失常可能出现,因而可能限制这类制剂最大正性肌力作用的发挥。各种拟交感胺制剂对各种交感胺受体的作用不同(表22-5)。 (一)多巴胺(Dopamine) 1.药理作用 多巴胺为去甲肾上腺素的直接前体。多巴胺兴奋三种不同的受体:①兴奋多巴胺受体,小剂量(1~5μg/kg·min)即有突出效应,使肾血管、肠系膜及内脏血管扩张,血流增加,尿量增加。②直接兴奋心肌β受体(5~10μg/kg·min),也使去甲肾上腺素释放,产生正性肌力作用,使心排血量持续增加,心率仅轻微增加。③作用于α1受体,引起血管收缩,血压增高,小剂量时此效应不显,当剂量小于10μg/(kg·min)时,增高血压作用明显,可产生心动过速、心律失常;当剂量大于30μg/(kg·min),对周围血管作用似去甲肾上腺素,但不影响肾血流量。 表22-5心脏、血管的交感胺受体和拟交感胺制剂的作用 | 受 体 | 肾 上 腺 素 能 受 体 | 多 巴 胺 受 体 | | β1 | β2 | α1 | α2 | 1 | 2 | | 部位 | 轴突后 | 轴突后 | 轴突后 | 轴突前 | 轴突后 | 轴突前 | 轴突前 | | 效应 | 心肌兴奋 | 血管扩张 | 血管收缩 | 阻抑去甲肾上腺素释放 | 血管收缩 | 血管扩张 | 阻抑去甲肾上腺素稀放 | | 多巴胺 | ++ | + | ++ | | | +++ | | | 多巴酚丁胺 | ++ | + | + | | | + | | | 对羟苯心安 | ++ | ○ | ○ | | | | | | 去甲肾上腺素 | ++ | + | ++++ | - | ++ | | | | 肾上腺素 | +++ | +++ | +++ | + | ++ | | | | 异丙肾上腺素 | ++++ | ++++ | ○ | | | | | | 间羟胺 | ○ | | ++++ | | | | | | 沙丁胺醇 | + | ++++ | ○ | | | | |
2.药代学 T1/2为1~2min,故此需持续滴注。受单胺氧化酶作用,75%代谢产物无活性,25%代谢形成去甲肾上腺素。 3.适应证 多巴胺可用于急性心肌梗死的心源性休克,开放式心脏外科手术和术后,创伤,内毒素性败血症,肾功能衰竭,对少尿、周围血管阻力降低或正常的病人更有益。对心源性休克,应在低血容量矫正后使用多巴胺。对已显示或正在发展过度血管收缩的病人宜与酚妥拉明或硝普钠合用,偶也可与异丙肾上腺素合用。 4.禁忌证 嗜铬细胞瘤、甲状腺功能亢进。当考虑期望的益处大于对胎儿的危险性时,多巴胺也可用于妊娠期。 有周围血管病史(如动脉硬化、动脉栓塞、冻创、雷诺病或Büerger病等),应用多巴胺时应密切监测肢体皮肤颜色或温度改变,避免肢体缺血或坏死,有时需减少剂量。 5.剂量和用法 多巴胺20mg加入5%葡萄糖液(或其溶液)100~200ml,静滴,自小剂量开始。根据体重及治疗反应调整浓度和速率。小剂量(2~5μg/kg·min)使尿量增加,心排血量不变或轻度增加;中等量(6~10μg/kg·min),增加心排血量,尿量维持,开始使心率、血压增加;较大剂量(11~20μg/kg·min)使心排血量增加明显,心率和血压增加,肺毛细血管压增加,可致心律失常,应用多巴胺过程需适当补充血容量,因尿量较大;停药时应逐步减少剂量再停用,防止低血压发生。 6.不良反应 最常见有心悸(由于期前收缩或心动过速)、恶心、呕吐、心绞痛、头痛、低血压、血管收缩表现(肢冷、脉压减小),其他如心动过缓、QRS增宽、血压增高、氮质血症等。 7.药物相互作用 与单胺氧化酶抑制剂合用时,多巴胺剂量应减少(前药可加强多巴胺作用),初始剂量可为通常剂量的1/10。 多巴胺增强利尿药作用,因它扩张肾血管,增加肾血流量和肾小球滤过液以及钠排泄。 多巴胺拮抗吗啡的镇痛作用。 多巴胺可与异丙肾上腺素、酚妥拉明或硝普钠合用。对利尿药或多巴胺反应差的病人,多巴胺与利尿药如速尿合用,可产生较好的利尿效果。 如多巴胺不能维持血压,可与间羟胺合用。 接受多巴胺的病人静脉给予苯妥英钠,可发生低血压和心动过缓,宜避免合用。 (二)多巴酚丁胺(Dobutamine,Dobutrex®) 1.药理作用 为一种合成的儿茶酚胺。①直接增强心肌收缩性(β1受体兴奋),作用强度相等于异丙肾上腺素,但变时性效应和增强周围阻力效应明显较小,为其优点。剂量小于7.5μg/(kg·min),心排血量增加,不增快心率和血压。②可降低肺毛细血管压,不像多巴胺甚至可增高肺毛细血管楔压。③剂量大于7.5μg/(min·kg)可微弱兴奋α受体,偶有轻度血管收缩,通常周围血管阻力降低。最适用于正常血压病人,继发于心排血量降低的中度低血压,因其可增加心排血量。显著低血压患者宜与加压药合用,不宜单用。多巴酚丁胺与多巴胺对心力衰竭患者血流动力学效应的异同见表22-6。 表22-6 多巴酚丁胺与多巴胺对心力衰竭患者的血液动力学效应的比较 | 心排血量 | 动脉压 | 周围循环阻力 | 左室充盈压 | 心率 | 每搏排血量 | 心搏作功指数 | | 多巴酚丁胺↑↑ | — | —↓ | — | —↑ | ↑↑ | ↑↑ | | 多巴胺↑↑ | ↑ | —↑ | —↑ | ↑ | ↑↑ | ↑↑ |
—表示不变, ↓↓或↑↑表示明显减少或增加。 2.药代学 1~2min内生效,达高峰作用一般需10min;血浆T1/2为2min。主要代谢途径为儿茶酚甲基化和结合。人尿主要排泄产物为多巴酚丁胺的3—0—甲基多巴胺的葡萄糖醛酸盐,后者无活性。 3.适应证 心肌收缩力减弱所致成人心力衰竭,作为正性肌力支持治疗,可静脉短时给予(24、48至72h)。急性心肌梗死病例应小心应用。 4.禁忌证 肥厚性心肌病;心房颤动应先用洋地黄控制心室率;原有高血压,可致血压严重增高;妊娠,其对胎儿作用尚未明确。 5.用法、剂量 对大多数病人,多巴酚丁胺2.5~10μg/(kg·min),可获满意反应,对一些病人0.5μg/(kg·min)有效,另一些需40μg/(kg·min)。最好用输液泵控制给药。 每小瓶含多巴酚丁胺250mg或100mg,可加入5%葡萄糖液、生理盐水或N/6乳酸钠溶液中,溶液呈粉红色,随时间变深,不说明药效显著丢失。可按表22-7稀释。 表22-7多巴酚丁胺配制参考表 | 最后浓度 | 100mg | 250mg | | 加入溶液量 | 加入溶液量 | | 1000μg/ml | 100ml | 250ml | | 500μg/ml | 200ml | 500ml | | 250μg/ml | 400ml | 1000ml | | 200μg/ml | 500ml | |
用药期间应持续监测心电图、血压,最好能监测肺动脉楔压和心排血量。用药前应用适当扩张血容量以矫正低血容量。 6.不良反应 常见恶心、头痛、心绞痛及非特异性胸痛,可引起心率增快,血压(尤其收缩压)增高。可引起异位心律,如房早、室早,偶见室性心动过速。过敏反应如皮肤红斑、发热、嗜酸粒细胞增多,偶有支气管痉挛。 7.药物交互作用 不应与β受体阻滞剂如心得安合用,因后者可干扰其作用。多巴酚丁胺可与洋地黄、亚硝酸类、利尿药、利多卡因等合用。 三、利尿药急诊选用的利尿药常要求作用迅速、强效,在各类利尿药中以髓襻利尿药如利尿酸、呋喃苯氨酸、布美他尼等符合上述要求。 (一)呋喃苯胺酸(速尿,Furosemide,Lasix) 1.药理作用 ①利尿迅速、效强,但相对短暂。主要作用于肾小管髓襻升支髓质部,抑制Cl-主动重吸收,Na+重吸收也随之减少;排Na+、排Cl-,也排K+,易致低血钾。②其他作用,速尿可刺激肾素分泌,扩张肾皮质血管,增加肾血流量(肾功能不全也适用)。还可能扩张其他器官血管床,静脉给药可改善肺充血,降低左心室充盈压,急性血流动力学效应出现在利尿之前。 2.药动学 肌注速尿30min达高峰,口服则为1h。作用持续4~6h。口服可吸收但不完全,蛋白结合率95%~99%,可诱过胎盘和自乳汁分泌。经肾排泄,大部分为原型,10%代谢,与葡萄糖醛酸结合,也经胆汁排泄。T1/2为30~70min,心衰、肾衰时延长。 3.治疗应用 适用于急性肺水肿或充血性心力衰竭、高血压急症、肾病综合征或肾硬变性水肿。对其他利尿药无效病例可能有效。 急诊常肌注或缓慢静注(1~2min),初剂20~40mg,至少等1~1.5h后,视情况再给第2剂。大剂量用于急性或慢性肾功能衰竭,有时用量达1000mg/d。10天以上的长期用药,利尿效应减弱。宜间歇疗法,给药1~3天,停用2~4天。每支20mg(2ml),片剂20mg。 4.不良反应 ①液体和电解质失衡:常见如低钠血症、低钾血症、低镁血症、低血容量可伴低血压。可出现电解质紊乱的一系列症状,如食欲不振、恶心、呕吐、疲劳、乏力、口渴、头晕、肌痉挛等。②其他代谢改变:高尿酸血症、高血糖症、尿糖阳性等。③不常见的不良反应,如胰腺炎、高渗性昏迷、光感性皮炎、皮肤红斑、骨髓抑制、颗粒细胞减少、血小板减少、暂时性耳聋、听力减退(血药浓度大于50μg/ml)。 5.药物相互作用 速尿抑制肾脏排泄庆大霉素、头孢菌素和地高辛,当与前两者合用时,可增加其肾和耳毒性,在肾功能衰弱时,此相互作用更易发生。速尿产生的低血钾增加洋地黄中毒的发生率和危险。 速尿可干扰水杨酸盐排泄,两者合用时,有时低剂量即可出现水杨酸中毒。 妊娠初3个月最好避免用速尿,前列腺肥大和排尿困难病例宜慎用。 速尿不应与强酸性溶液混合。 (二)利尿酸(Ethacrynicacid,Edecrin) 1.药理作用 似速尿,为襻利尿药,作用强。 2.药代学 利尿作用,静注10min左右出现,持续2h;口服30min后生效,2h达高峰。作用持续6~8h。95%血浆蛋白结合。分布于肝浓度较高,主要由近曲小管分泌和经胆汁排泄。在体内无蓄积作用。 3.治疗应用 治疗各种水肿。每支含利尿酸钠25mg,急性肺水肿时可以25~50mg利尿酸钠溶于20~40ml5%葡萄糖液或生理盐水,缓慢静注,或静点。 必需注意补钾。 4.不良反应 似速尿。如电解质紊乱,胃肠道症状常见;厌食、恶心、呕吐、腹泻、可致胃肠道出血;晕眩、暂时性或永久性耳聋。耳聋可出现在静注100mg后1h内,应避免与氨基糖甙类抗生素合用。少数病人可致肝细胞损害、粒细胞减少、皮疹等。 (三)布美他尼(丁尿胺,Bumetanide,Bumex) 1.药理作用 为较新的速尿类衍生物。作用机制似速尿。利尿效应较速尿强20~40倍,因而剂量较小。失钾作用较速尿轻。有扩张肾血管作用。 2.药代学 可静脉注射,数分钟后开始利尿,30~60min达高峰,作用持续2~4h。T1/2为1~1(1/2)h。口服吸收迅速,30min显效,1~4h达高峰,持续4~6h。蛋白结合率大于95%。分布容积0.2~0.3L/kg。部分代谢,部分以原型自尿排出。 3.治疗应用 用于各种顽固性水肿和肺水肿、急性左心衰竭可静注或肌注0.5~1mg(每支2ml含0.5mg),必要时30min再给1次。口服1~10mg/d,分次给(每片1mg)。 4.不良反应 同速尿,糖尿发生率低。不宜加入酸性溶液中静点,以避免发生沉淀。 四、抗心律失常药目前临床应用的抗心律失常药分类是根据药物主要电生理作用而区分的(表22-8)。 第Ⅰ类钠通道阻滞剂,也称膜抑制剂,有局麻作用,对心肌细胞膜电位。相有直接抑制作用,此外有抗胆碱能作用,通过植物神经间接影响传导系统,减慢传导;对动作电位时间,4相除极电位坡度也有不同程度影响,根据其影响程度又可分为ⅠA、ⅠB、ⅠC三亚类型。 表22-8 抗心律失常药分类—依据其作用机制 | 分类 | Ⅰ类 | Ⅱ类 | Ⅲ类 | Ⅳ类 | 其他 | | A | B | C | | 主要作用 | 钠通道阻滞剂 | 交感阻滞 | 延长除极 | 钙通道阻滞 | | | 抑制O相 | 抑制O相 | 抑制O相 | | | | | | 中度 | 轻 度 | 显 著 | | | | | | 减缓传导 | 减缓传导 | 减缓传导 | | | | | | ++ | 0~+ | ++++ | | | | | | 延长除极 | 缩短除极 | 对除极很少作用 | | | | | | 药物 | 奎尼丁 | 利多卡因 | 英卡胺 | β阻滞剂 | 胺碘酮 | 维拉帕米 | 洋地黄 | | 普鲁卡因胺 | 苯妥英钠 | 氟卡胺 | 普萘洛尔 | 溴苄胺 | 硫氮 酮 酮 | 钾盐 | | 双异丙吡胺 | 氨酰甲苯胺 | 氯卡胺 | 氨酰心安等 | | | 异丙肾上腺素 | | 美心律 | 茚满丙胺 | | | | 烯苯胺咪 | | 乙吗噻嗪 | 丙胺苯丙酮 | | | | | | | 缓脉灵氯乙酯 | | | | |
急诊常用的有利多卡因、奎 ■[此处缺少一些内容]■ 结影响小。②治疗剂量的利多卡因极少引起症状性或临床主要的血流动力学异常,可安全用于已洋地黄化的心衰患者。③利多卡因可影响中枢神经系统,小剂量具有镇静、中枢镇痛及抗惊厥作用,过大剂量则引起惊厥及呼吸停止。 2.药代学 利多卡因口服虽可吸收,但因其高度的肝清除率,故只宜静脉或肌注给药。静脉入壶,3min内即达峰浓度,持续10~20min。呈二室模型分布。消除半减期1~2h。利多卡因抗心律失常有效治疗血浓度为1.5~5μg/ml(即6.5~21μmol/L),浓度为3~5μg/ml时治疗作用与致毒作用交叉,大于6μg/ml(25~26μmol/L)常出现中枢神经中毒症状。心力衰竭、活动性肝病时利多卡因清除率降低,半减期延长,易出现中毒症状。利多卡因静滴24h,半减期也延长,可达4h,故宜减量使用。 3.适应证 ①各种室性早搏,特别是频发(5次/min以上),成联律或多源性,发生于T波顶峰;各种急诊情况,如急性心肌梗死、心导管检查或心外科手术时,疗效佳;②室性心动过速,效佳;③洋地黄中毒或电复律后的室性快速性心律失常;④室颤引起的心脏停止,效佳。 4.禁忌证 ①对胺类麻醉药过敏者;②高度窦房、房室或心室内阻滞;③窦性心动过缓伴室性(或房室交界性)逸搏,除非预先用异丙肾上腺素使心率增快,否则利多卡因可增加逸搏频率,或出现更严重的室性心律失常;④房颤伴差异性传导(QRS畸形),误给利多卡因可增加房室传导而增快心室率。 5.剂量用法 针刺,每支0.2g(10ml)或0.4g(20ml)。可由小壶入,静滴剂量为先50~100mg,小壶入(不稀释),或每15min50mg,必要时重复1~2次;同时静滴,速率1~3mg/min(即100~300mg利多卡因加入5%葡萄糖液100ml中),每分钟1ml或用恒速输液泵调节。 6.不良反应 与剂量有关,通常发生于剂量在200~300mg/h以上时。局部可发生血栓静脉炎。 神经系统可有头晕,激动或欣快,倦睡,耳鸣或听力减退,视物模糊或复视,呼吸、说话或吞咽困难,热、冷或发麻感觉,呕吐,肌肉震颤,局部或全身抽搐或发生惊厥,神志不清,呼吸抑制甚至呼吸停止。 心血管系统通常不受影响,但过量时可产生低血压、休克、心动过缓、完全性房室阻滞、窦房阻滞或心脏停顿。 如发生严重反应,应即中止给药;如有搐搦,可用超短作用的巴比妥盐,如硫贲妥钠0.1~0.2g或安定10mg静注。 7.药物相互作用 利多卡因与普鲁卡因酰胺间或利多卡因与奎尼丁间的交叉敏感罕见,但可发生。利多卡因与普鲁卡因同用,可增加中枢神经敏感性,产生烦躁不安、幻视或其他症状。 心得安可增加利多卡因毒性。甲氰咪胍也可增加利多卡因毒性。 (二)奎尼丁(Quinidine)为奎宁的右旋体。 1.药理作用 属ⅠA类抗心律失常药。①也直接作用传导系统,减缓AV传导,可延长P-Q间期,延长心室肌动作电位时间,可增宽QRS及QT间期,QRS较对照值增宽25%至50%为毒性症状。②有抗胆碱能作用,可加快心室率,特别于房颤或房扑时。③有β受体阻滞作用,在严重心脏病,快速性心律失常伴低血压,奎尼丁对心肌抑制作用。④α受体阻滞作用,使周围血管对α肾上腺素能兴奋剂不起反应,故奎尼丁引起的低血压严重。 2.药代学 口服吸收良好。口服单剂,达峰时间1~3h,作用持续6~8h,T1/2为6h,老年人延长(9.7h左右)。80%与血浆蛋白结合,经肝氧化途径消除。10%~20%以不变形式经尿排出。充血性心衰或肾功能不全时,奎尼丁尿排泄减慢,血中游离型浓度较高,宜减少剂量。碱性尿延缓奎尼丁排泄,酸性尿加速其排泄。治疗范围的血浆奎尼丁浓度为1.5~5μg/ml(平均3.5μg/ml),宜测峰值和谷值(末次剂量后1h后6~8h取血,如为奎尼丁葡萄糖醛酸盐,峰值在口服后4~8h)。肾功能不全时,奎尼丁血浓度可升高,但并不提示奎尼丁毒性。 3.适应证 ①房性早搏,效佳。②阵发性房性心动过速,效佳。③房颤转复和维持窦律,效佳。转复过程可出现暂时性房扑(如用药过程中房扑持续,应停奎尼丁)。为预防其阻滞迷走神经作用而增快心室率,宜先给速效洋地黄。④预激综合征合并阵发性房颤,效佳。⑤房扑转复(洋地黄化后),效可。⑥交界性早搏,效好。⑦交界性阵发性心动过速,效好。⑧室性早搏,室性心动过速,效好至效佳。⑨洋地黄所致室性心动过速,效可。 4.禁忌证 ①室颤,奎尼丁减低室颤波幅度,增加电复律电能;②Ⅱ度或完全性传导阻滞;③对奎尼丁或奎宁类药物严重不良反应或毒性史。 5.剂量、用法 硫酸奎尼丁,每片0.2g,主要口服。为复律目的。第一天0.2g,每2h一次,共5次。如无效也无毒性反应,第2天增至0.3g,每2h一次,连续5次,每日总量一般不超过2g。每次给药前应测血压与心电图。恢复正常心律后,即给维持量。一般为有效量减去0.2g,2~3次/d。奎尼丁有效剂量与中毒剂量之间距离甚狭窄。不宜静脉用奎尼丁。 6.不良反应 最常见不良反应为恶心、呕吐、腹泻、头晕或头痛、耳鸣、视力障碍(金鸡纳反应)。如不严重一般可不停药,其发生与血药浓度无相关。心血管系统可有心动过缓、心力衰弱、低血压、休克、完全性房室传导阻滞、心室停搏、扭转型室性心动过速、室颤等。晕厥为严重不良反应,由于尖端扭转型室性心动过速,可致猝死。奎尼丁晕厥甚至可发生于治疗血浓度范围内。过敏反应如血管神经性水肿、特异质反应、潮红与呼吸困难、丘疹等。 7.药物相互作用 奎尼丁抑制肾小管对地高辛的排泄,使地高辛稳态血浓度倍增。两者合用时,地高辛量应减半。苯巴比妥、苯妥英、利福平等增快奎尼丁的代谢清除,合用时奎尼丁量需增大。奎尼丁不宜与延长QT间期的药物(如普鲁卡因胺、胺碘酮、双异丙吡胺等)合用。利尿剂等引起的低血钾可减弱Ⅰ型抗心律失常药的效应,应用奎尼丁时应先纠正低血钾。 (三)普鲁卡因胺(普鲁卡因酰胺,Procainamide,Pronestyl,简称PA) 1.药理作用 属ⅠA型抗心律失常药,似奎尼丁。降低心肌自律性,减慢房室传导速度,延长动作电位时间和不应期,α肾上腺素受体拮抗作用。可发生低血压,可减弱心肌收缩力,增高左心室舒张期终末压,也降低心排血量和增高肺动脉压。 2.药代学 口服后几乎完全吸收。生物利用度为剂量的75%~95%。口服后1h,肌注后30min,血浓度达高峰。静脉单剂,符合开放式二室模型。平均T1/2α为5min;T1/2β为3h(2.2~5.0h),晚期肾功能不全显著延长。PA约50%在肝代谢,经乙酰化而形成主要代谢产物。肝疾病对PA代谢减弱,应减小PA剂量。充血性心衰病人也应相应减少负荷与维持剂量。治疗血浓度为4~8μg/ml(占85%病例),另10%有效病例血浓度为8~12μg/ml。 3.适应证 急、慢性房性或室性心律失常,特别对室性心律失常更有效,如室性早搏、室性心动过速效佳;用于洋地黄所致室上速不伴AV阻滞、室速效好。 4.禁忌证 Ⅱ度或Ⅲ度AV阻滞、重症肌无力、过敏反应者(与普鲁卡因可能产生交叉过敏反应)。 5.剂量、用法 紧急复律先用静注或静滴。静注为3~5min内静注100mg,每隔5~10min重复一次,直至有效,或总量不超过10~15mg/kg;也可静滴;0.5~1g溶于5%~10%葡萄糖液100~200ml,开始10~30min速度可适当较快,于1h内滴完,无效者,1h后可再给1次。总量不超过2g/d。 6.不良反应 ①恶心、呕吐、厌食,口服时常见。②心脏方面有低血压,甚至休克,尤其静脉用药时;可发生室内传导阻滞、QT间期延长、室性心动过速、心室颤动、停搏、心衰等。③特异体质病人可发生过敏反应,可见皮疹、发热、肌肉痛、粒细胞减少、血管神经性水肿等。毒性处理为首先停药。严重低血压有时需用升压药。明显QRS增宽伴心率减慢,可静脉给予碳酸氢钠。 7.药物相互作用 可与心得安合用,两药剂量宜减少。可与洋地黄合用。不宜与延长QT间期的其他药物如奎尼丁、胺碘达隆等合用。与利尿药、降压药合用时可加重低血压作用。PA可增强神经肌肉阻滞剂作用,合用时可产生严重呼吸抑制。 (四)双异丙吡胺(Disopyramide,Rythmodan,Norpace) 1.药理作用 ①似奎尼丁,具有Ⅰ类直接抑制细胞膜作用(属Ⅰa类),缩短、减低Vmax,抑制4相除极坡度,延长动作电位时间。②有较强的抗胆碱能作用。③有负性肌力作用,减弱左心室射血分数和心排血量,心储备功能降低时可诱发心力衰竭,尤易发生于静脉用负荷量时。 2.药代学 磷酸盐口服吸收迅速、完全(90%),峰浓度出现在2~3h后,血浆蛋白结合率50%~80%;表观分布容积0.5L/kg;约50%以原型自尿排出,部分经N-脱羟基作用代谢,代谢物具有突出的抗胆碱能作用。T1/26~10h,肾功能不全时延长。通常有效治疗血浓度为3~5μg/ml,其蛋白结合率为浓度依赖性。游离血浓度对不良反应呈线性关系,应用时应监测游离型血浓度。 3.适应证 可用于室性和室上性心律失常;对室性早搏、持续性和非持续性室性心动过速有效。长期口服,有效率50%以上。对自然发生的室速,静注后75%~95%终止发作。对20%~66%程序刺激诱发的室速有预防作用。对室上速效果较差。 4.禁忌证 心源性休克;原有Ⅱ度或Ⅲ度房室传导阻滞(未安装起搏器者);已知对本药过敏者;病窦综合征。前列腺肥大、轻度心力衰竭慎用。 5.剂量、用法 50~100mg稀释后静注,5~10min内缓慢注完,必要时45~60min后可再给1次;静滴,100~200mg以5%葡萄糖液500ml稀释,速度不宜太快,一般0.5~1mg/kg·h(即20~30mg/h),每支50mg(5ml)。口服100~150mg,每日3次。每个胶囊为100mg或150mg。缓释胶囊(Norpace CR)为100mg或150mg,每12h一次。 6.不良反应 ①口干、视力模糊、排尿困难常见(抗胆碱作用所致)。②主要副作用在心脏方面,可产生严重心力衰竭或心源性休克,慢性口服者也可发生。偶可引起多形性室性心动过速、室颤。发作前QRS增宽,QT间期延长。开始用药即应EKG监测,一旦发现QRS增宽即应停药。③胃肠道可发生恶心、呕吐、腹泻,可有肝功能损害,出现黄疸。④神经系统有头晕、乏力、倦怠等急性精神症状。⑤其他如低血糖。 7.药物相互作用 与Ⅰ类抗心律失常药合用时应防其相加作用,发现QRS增宽,应停药。与β受体阻滞剂心得安等合用,可加重负性肌力作用,诱发心衰。与地高辛合用可改善本品负性肌力作用。与苯妥英钠合用,可加速本品代谢,应增大剂量。 (五)茚满丙二胺(安搏律定,Aprindine,Aprinidine) 1.药理作用 属ⅠC类抗心律失常药。对窦房结影响较小,减慢心房及房室传导,延长A-H和A-V间期及其不应期。缩短浦肯野纤维动作电位时间,使有效不应期缩短,有阻断房室旁路传导作用,能延长旁路不应期。很少影响植物神经系统。静脉用药使心 ■[此处缺少一些内容]■ 50mg,每日3次;以后每日50mg,每日2次,或每次25mg,每日2~3次维持。也有报道首次100mg,以迅速提高血浓度,以后再按一般剂量服用。每片25mg或50mg。静滴时首次100~200mg,用5%~10%葡萄糖液100~200ml稀释,滴速为2.5(2~5)mg/min,必要时30min及6h可分别再给100mg,24h总量不超过300mg。次日改为口服。急诊病例可在心电图监测下滴速可增加为10mg/min。密切观察QRS,若增宽15%应减慢滴速;如需静滴维持,也须逐日减半剂量,50~100mg/d为维持剂量。 6.不良反应 有效治疗浓度范围很窄,易发生不良反应。①中枢神经系统反应有眩晕、感觉异常、颤抖、复视、幻觉,严重时可出现癫痫样抽搐,停药3~4天可恢复;②胃肠道反应;③剂量过大或注射速度过快可引起QRS增宽,P-R间期轻度延长,停药15~20min可逐步恢复,严重时可出现室性心动过速或室颤;④也有出现粒细胞减少症(常于初始4~6周出现)和黄疸的报道,应定期复查WBC、肝功能。 (六)丙胺苯丙酮(心律平,Profafenone,Rytmonorn) 1.药理作用 ①属ⅠC类,为表面麻醉药。降低细胞O相上升速度(Vmax),轻度延长动作电位时间和有效不应期。一次静脉给药,A-H、H-V、心房、心室有效不应期、A-V传导时间均延长。QRS波群、P-R间期增宽,但多在正常范围内,超过正常者与剂量过大、本身有器质性心脏病有关。QT间期延长20%左右,说明对整个传导系统均有抑制作用,也延长旁路传导。②有轻度抑制心肌作用,增加舒张末期压,减少搏出量,作用依赖剂量。 2.药代学 口服后吸收良好,2~3h达高峰血浓度。呈二室模型。半减期平均3h,但在体内代谢有强弱之分,T1/2长于10h者为弱代谢型,大部分为强代谢型。治疗血药浓度个体差异大。增加剂量,血浓度呈非线性上升。 3.适应证 对室上性和室性心律失常均有较好疗效。室早有80%以上病例完全抑制,室性心动过速控制率90%以上。对抑返性室上性心动过速效果比房性心动过速为好,至少可减慢心室率。对阵发性房颤、房扑、半数可转复,尤其WPW综合征伴房颤时,可明显减慢心室率,并可预防再发。 4.禁忌证 严重心力衰竭、心源性休克、严重窦缓、病窦综合征,明显电解质失调,严重阻塞性肺病患者,明显低血压禁用。 5.剂量、用法 静注,必要时在ECG监护下进行,70mg(每支70mg/20ml)于3~5min内注入,间隔10~20min可再给一次,最大量不超过350mg。也可按0.5~1mg/kg静注后,改口服。口服首次量300~600mg,以后600~900mg/d,分2~3次服用。片剂每片为50mg或150mg。 6.不良反应 较少。①恶心、呕吐等轻度胃肠道反应,可有味觉障碍;②轻度阻滞β受体作用,运动心率下降,收缩期血压降低,P-R延长(减慢心率作用不及心得安的1/4),于服药后1~2h消失;③有报道出现心功能损害,心力衰竭,个别出现束支和房室传导阻滞,室性心律失常发作较频繁。 7.药物相互作用 与地高辛同服时,本品可使地高辛血浓度增高。 (七)美心律(慢心律,Mexiletine) 1.药理作用 似利多卡因,属IB型抗心律失常药。可口服,抑制心肌快反应及膜反应性,缩短动作电位时间(APD),延长有效不应期(ERP)及ERP/APD比值。对植物神经系统无明显作用。 2.药代学 口服生物利用度高,近90%;2~4h达血浓度高峰;分布容积9L/kg,与血浆蛋白结合率中度(70%),消除T1/29~12h;有效治疗血浓度0.5~2μg/ml。约10%经尿排泄。 3.适应证 治疗,尤其预防室性快速性心律失常(如急性心肌梗死时,二尖瓣脱垂,QT延长综合征、洋地黄中毒等),对房性快速性心律失常可能无效。 4.禁忌证 中度以上传导阻滞、病窦综合征、严重心动过缓;心力衰竭时慎用。 5.剂量、用法 静注:70~100mg(针剂每支100mg/2ml)加入5%葡萄糖液20ml,缓慢静注(3~5min),如无效,隔10~20min重复一次,以后以1.5~2mg/min,静滴3~4h后,减慢速度0.75~1mg/min,并维持24~48h。口服:片剂每片50mg或100mg。一般每次150mg,每6~8h一次,有效后酌情减量,每次100mg,每日3次。 6.不良反应 中枢神经系统症状有头晕、震颤、复视、嗜眠等;消化道症状有恶心、呕吐;心血管反应有低血压、心动过缓、房室传导阻滞,尤其静脉用药后。 7.药物相互作用 其他局麻性抗心律失常药可加强其效应;可与β受体阻滞剂、地高辛安全合用;麻醉性止痛药可延缓其吸收。 (八)普洛萘尔(心得安,Propranolol,Inderal) 1.药理作用 为一种最常用的β受体阻滞剂。心脏仅有β1肾上腺素能受体,对去甲肾上腺素、肾上腺素(或异丙肾上腺素)起反应,结果产生正性肌力作用(增加收缩强度)和正性变时性效应(增快心率)。心得安于心肌及心脏传导组织β受体部位与儿茶酚胺进行竞争,结果产生负性肌力和负性变时变性效应,也增加肾小管钠重吸收而增加血容量(可致水肿及其他充血性心衰症状)。 心得安具有非特异性抗心律失常作用,属Ⅲ类抗心律失常药。其抗心律失常机制主要通过阻滞对起搏点电位的肾上腺素能激动作用,抑制应激性和传导性,这使交感神经过度刺激,如在急性心肌梗死或洋地黄中毒时产生的心律失常对β受体阻滞剂反应良好;β受体阻滞剂预防心肌缺血,可减少自律性,抑制折返机制。 心得安的负性肌力作用可引起左室舒张末压增高和心排血量降低(可被洋地黄部分抵销);心得安不干扰硝酸甘油类药物的扩血管作用;它可降低血压。 2.药代学 口服吸收良好,肝“首过”代谢显著,生物利用度通常低于40%,峰浓度出现在口服后1~4h,空腹时或进食后吸收更快,作用持续5~6h。心得安治疗血浓度30~100μg/ml,宜于服后1h和1~8h取血测峰值及谷值。如血浓度大于120μg/ml而抗心律失常作用未达到,不应再加剂量而应换药。在人体,心得安85%~95%与血浆蛋白结合。 静脉给药,最大效应发生于10min内,持续约1h? ■[此处缺少一些内容]■ mg,每日3次;嗜铬细胞瘤术前3天服药,每次10~20mg,每日3次;治心绞痛,每次10mg,每日3~4次,逐渐加量至80mg/d或更大。 6.不良反应 主要有①心动过缓;②心力衰竭(诱发或加重);③支气管哮喘(诱发或加重);④乏力、思睡、头痛、失眠、恶心、腹胀、便秘等;⑤周围血管收缩,甚至出现雷诺现象;⑥慢性应用心得安病人如突然停药,可出现心绞痛加重,甚至心肌梗死,宜逐步减量至停用。 7,药物相互作用 心得安等β阻滞剂常与其他抗心律失常药合用;可与洋地黄制剂合用,有助于加强控制房颤、房扑的心室率和减少β阻滞剂的负性肌力作用;与奎尼丁、普鲁卡因胺、利多卡因合用时需减小剂量,以防增强心肌抑制作用。原用利血平一类药,加用心得安可能产生过度交感阻滞;合用心得安可能加强中枢神经抑制药如麻麻醉药、止痛药、巴比妥类、其他镇静药及乙醇等的作用。甲氰咪胍抑制心得安肝代谢,可增高心得安血浓度;维拉帕米等钙拮抗剂与β阻滞剂合用可增强心动过缓,心肌抑制和低血压,特别静脉用药时,不宜合用。心得安可增强胰岛素或口服降糖药效应,甚至产生低血糖。心得安可阻滞甲基多巴的扩血管作用,合用时反可产生高血压(应激时)。与肾上腺素合用时可能产生高血压、宜慎用。 (九)胺碘酮(乙胺碘呋酮,Amiodarone,Cordarone) 1.药理作用 属Ⅲ类抗心律失常药。胺碘酮延长动作电位时间,对整个传导系统,包括旁路均有抑制作用。一次静脉注射(5mg/kg),减慢房室传导,延长A-H间期,增加房室不应期,并轻度延长窦房结复律时间,但不延长H-V间期和心房不应期;长期口服胺碘酮减慢窦率及A-V传导,也减慢希-浦纤维传导,心房、心室及A-V结不应期延长。心电图表现窦缓(不被阿托品拮抗);QT延长。 胺碘酮对血管平滑肌有松弛作用,可降低冠状及周围血管阻力,增加冠状动脉血流。静脉注射过快或量大可明显扩张血管,使血压下降。 本品为含碘化合物,0.2g含碘75mg,可干扰体内碘代谢及甲状腺功能。 2.药代学 吸收不完全,生物利用度20%~40%。口服后达高峰血浓度约4~7h。静注后作用出现快,15s至51min,最大作用为15min~3h,2~6h作用消失。本品为高度亲脂性,体内分布可能为三房室模型,口服4~5天已完成对心肌的分布(浅周边室达相对稳定),即可进行血浓度监测。消除缓慢,T1/2长达15天、3周甚至更长。有效治疗血浓度0.5~2μg/ml(谷值),不良反应与血浓度无直接关系。主要代谢产物为去乙基胺碘酮,其血浓度也随药物剂量而变化。小部分经肝或肾排泄。 3.适应证 对室上性和室性快速性心律失常均有效。阵发性房颤、房扑的预防;房颤转复,未复律者多数心室率明显降低;房室交界性折返性心动过速;伴随WPW的室上速或房颤;对反覆发作室速效果也较好;各种早搏有效;由于室颤、猝死存活者。 4.禁忌证 不宜用于原有重度阻滞或症状性心动过缓(未装起搏器者);甲状腺功能失调者;低心排血量性心力衰竭慎用。 5.用法、剂量 静注,一次量不超过5mg/kg(每支150mg~3ml),以5%葡萄糖液稀释成20ml,缓慢静注5min以上。再次注射间隔15min以上。 口服:国内主张负荷量较小,第1周每次0.2g,每日3次,第2周每次0.2g,每日2次,以后维持量为每日0.2g~0.1g;也可初两周负荷量较大;1.2g/d,分3次给,用2天,以后1g/d×8天,0.6g/d×4天,一日量分次给,再后维持量0.2g/d。每片0.2g。 6.不良反应 长程口服病例不良反应发生率约30%~50%。严重反应有甲状腺功能亢进或低下,需及时停药;肺纤维化;肝功能损害(SGPT增高);心血管方面有低血压(静脉注射过快),心衰可诱发,QT延长(QTC>0.6s需停药)、窦缓、传导阻滞;色素沉着,光敏感;恶心,便秘;视力障碍等。应定期查肝功能、甲状腺功能及X线胸片。 7.药物相互作用 胺碘酮增高地高辛血浓度,合用时应减少地高辛用量。胺碘酮与华法令等口服抗凝药合用时,可延长凝血酶原时间,应减少抗凝药剂量。 (十)维拉帕米(异搏定,戊脉安,Verapamile,Isoptin) 1.药理作用 属Ⅳ类抗心律失常药。特异性抑制慢通道钙(可能还有钠)的内流进入传导或收缩时的心肌细胞和血管平滑肌。窦房结和房室结的电活动取决通过慢通道的钙内流,因而维拉帕米对室上性快速性心律失常非常有效。 类似洋地黄,维拉帕米对伴房颤的WPW综合征病人可缩短不应期和增加心室反应,甚至产生室颤,因而不应给予此类病人。 有扩血管作用,并降低左心室心肌代谢需要,有抗心绞痛作用。 2.药代学 口服吸收良好,近90%,但生物利用度仅10%~22%,说明有明显肝“首过”代谢。呈二房室模型分布。T1/2-α为18~35min,消除T1/2170~440min。70%经尿排泄,16%粪排出。90%与蛋白结合。口服后电生理作用出现于2h,5h达高峰。静注维拉帕米,1~2min内出现效应,10~15min达高峰,维持6h。 3.适应证 静注用于阵发性室上性心动过速,伴或不伴结外途径;房颤或房扑伴快速心室率;由于冠状动脉痉挛引起的室性心率失常。口服用于与洋地黄合用,控制房颤或房扑的快速室率;肥厚性心肌病,如伴左心功能不全、病窦、显著房室结病变者不用。 4.禁忌证 病窦综合征,Ⅱ度或Ⅲ度房室阻滞,心源性休克,低血压(非心动过速所致),与心率无关的心力衰竭,疑洋地黄中毒。避免用于正在服用β阻滞剂、双异丙吡胺、利血平病人,也不用于WPW综合征伴房颤或房扑病人。 5.用法、剂量 静注首剂0.075mg/kg(总量不超过5.0mg),用5%葡萄糖20ml释稀,注射2min以上;如无效或无不良反应,10min后可重复1次上述剂量;仍无效,30min后可给0.15mg/kg一剂。针剂为每支5mg/2ml。口服为每次40mg,每6h一次;2~3天后,需要时渐增量至每次120mg,每6h一次。片剂为40mg/片。 6.不良反应 低血压,有时需用10%葡萄糖酸钙或氯化钙逆转,甚至需用儿茶酚胺;严重心动过缓,重度房室传导阻滞,有时需用异丙肾上腺素、阿托品、起搏器等;心力衰竭,诱发或加重;可有眩晕、恶心、呕吐、便秘等。 7.药物相互作用 维拉帕米可减少地高辛肾清除,增高其血浓度,合用时地高辛应减量;不宜与β受体阻滞剂合用,特别在充血性心肌病、心力衰竭、新鲜心肌梗死时,以防加重心肌抑制。应用维拉帕米前48h和以后24h内不宜与双异丙吡胺合用。 (十一)阿托品(Atropine) 1.药理作用 为阻断M-胆碱受体的抗胆碱药。药理作用多方面。能解除肠道、膀胱及血管平滑肌痉挛和刺激有关的括约肌;抑制汗腺、支气管及其腺体分泌;解除迷走神经对心脏的抑制,增快心率;散大瞳孔,使眼压升高;兴奋呼吸中枢。 2.药代学 口服吸收良好,但经肝“首过”代谢。心脏效应持续2h,其他全身效应可持续24h。 3.适应证 在心脏方面解除迷走神经张力所致窦缓,药物所致心动过缓(如洋地黄、吗啡等);治疗锑剂引起的阿-斯综合征;治疗有机磷中毒;各种内脏绞痛等。 4.禁忌证 前列腺肥大、幽门梗阻、青光眼。 5.用法、剂量 针剂每支为0.5mg或1mg或2mg(以上心脏病常用);尚有5mg及10mg(治疗有机磷中毒用)。皮下或肌注每次0.5mg;静注每次1~2mg,5%葡萄糖10~20ml稀释。口服:片剂为每片0.3mg,每次0.3~0.6mg,每6~8h一次。 6.不良反应 口干,眩晕、皮肤潮红、瞳孔扩大、心率增快、兴奋、谵语、惊厥等。原有前列腺肥大时可引起尿潴留。 (十二)三磷酸腺苷(腺三磷,Adenosinetriphosphate,ATP) 1.药理作用 ATP为一种重要的中间代谢物,参与多种重要生化途径,调节一系列生理过程,包括冠状动脉及体循环血管张力、血小板功能、脂肪组织分解等。 使A-H间期延长,延缓或阻滞房室结的前向传导,阻断折返环路以终止心动过速;房内传导时间、希浦系传导时间等无变化;此外还有较强的拟迷走神经作用,复律后可同时出现窦性停搏及(或)窦性心动过缓。 2.药代学 血浆清除迅速,约30s。作用快,药效消失也快。 3.治疗应用 用于室上性心动过速(维拉帕米无效时可试)。病窦综合征、严重窦缓禁忌;老年人慎用;有过敏史(本品为生物制品)不用。 针剂每支20mg-2ml或粉剂20mg,附磷酸缓冲液2ml。首剂20mg,用葡萄糖液稀释成5ml,5~20s静注,无效者,5min后可再入30mg,单剂量不超过40mg。应用心电图蓝测,观察血压变化和病人反应。 4.不良反应 本品有报道对室上速复律率较高(88.5%),但不良反应发生率也高(90.4%)。可有轻重不等全身不适、胸闷、头晕、头胀、四肢麻木、腹痛、恶心、面部潮红;一般1~2min后可自行缓解;可出现窦停搏、窦缓、Ⅰ~Ⅱ度房室传导阻滞、室性早搏、短阵室性心动过速、房早等;一般对血压影响不大。 (十三)苯妥英钠(Phenytoin,Dilantin,DPH) 1.药理作用 属ⅠB类抗心律失常药。在洋地黄中毒时可使房室传导时间和房室结不应期缩短,减少自律性,减小浦肯野纤维4相坡度。皮外,苯妥英钠可能降低心排血量,增加左室舒张末压,可能引起血压下降。抗癫痫,对大脑皮质运动区有高度选择性抑制作用;抗周围神经痛。 2.药代学 口服吸收慢,个体差异大,高峰血浓度出现在2~8h。充分药物作用出现在口服7~10天后。停药后作用仍可持续1周左右。静脉注射作用发生于5~20min。治疗血浓度10~20μg/ml,高于16μg/ml可能中毒。可于静脉负荷量后2~4h,取血测浓度以明确治疗浓度是否已达到。口服药物,1周后开始可测下次剂量前的谷浓度。蛋白结合率高,约90%。5%以原形自尿排出;主要在肝代谢,代谢慢,苯环被肝微粒体羟化,再与葡萄糖醛酸结合,经胆汁、尿排出。其清除取决于肝代谢能力,T1/2在成人一般为24h(20~30h),肝病时可延长。 3.适应证 本品为一种二线抗心律失常药,很少单独应用。目前主要用于洋地黄毒性反应引起的异位心律,如房性心动过速、房颤、房扑、室早、室性心动过速等。 4.禁忌证 伴完全性传导阻滞的室上性心动过速(非洋地黄所致);肝、肾功能衰竭。血浆蛋白低患者慎用,应适当减量。 5.用法、剂量 粉针剂每支0.1g或0.25g。静注每次100mg(注射用水5~10ml稀释),3~5min缓慢注射,每隔5~10min可重复,共3~4次。为维持治疗可改口服,每次0.1g,每日3~4次。 6.不良反应 静脉注射过快可引起低血压、休克、呼吸抑制、心动过缓、传导阻滞、心室颤动、心停搏,甚至猝死。注射速度每分钟不超过50mg,以防其发生。中枢神经反应有头晕、头痛、眼球震颤、运动失调、嗜睡、语言障碍。长期服用可发生恶心、呕吐、厌食、牙龈增生、皮疹、白细胞减少、全血减少或巨细胞性贫血(叶酸缺乏)、紫癜等。 7.药物引互作用 可诱导或抑制肝混合性功能氧化酶的药物均可改变DPH代谢。 与华法令等双香豆素口服抗凝药合用,彼此的血浓度均增高(服DPH,且需口服抗凝剂时,最好换苯茚二酮);阿司匹林、丙戊酸钠等取代血浆蛋白结合,可一过性增加DPH作用;异烟肼、安定药、三环类抑制剂等抑制肝代谢,也增加DPH血浓度,加强其作用,DPH可加强心得安作用。 (十四)异丙肾上腺素(喘息定,异丙肾,Isoproterenol,Isoprenaline,Isuprel) 1.药理作用 为一种强的合成拟交感胺的非选择性β受体激动剂(表22-5);增快心率及心肌收缩性;扩张肾及肠系膜血管,此外,也降低周围血管阻力;增加心排血量,轻度增加收缩压,但降低平均动脉压;对心脏组织的兴奋性和传导性一般增加;增加心肌氧耗量。松弛平滑肌,使变态反应性刺激后的组胺释放减少;松弛妊娠子宫。在人体的主要代谢作用为使游离脂酸稀放。临床作为支管扩张剂、心脏刺激剂以增加房室传导和抗休克药用。 2.药代学 口服吸收完全,但有明显的“首过”代谢。在小肠经硫化作用。T1/2为2.5h。静脉给药的代谢情况不同于口服或吸入。静脉注射后,66%以原形排出,其余游离或结合为3-间-甲基代谢物。口服后,排出的原形占6%~10%;3%~11%以主要结合型3-间-甲基异丙肾排出,其余80%为与硫酸结合的异丙肾形式。3-间-甲基异丙肾为一种非常弱的β肾上腺受体拮抗剂。舌下给药,于15~30min开始作用,持续45min至2h。 3.适应证 抗休克,特别当感染性休克伴有周围血管收缩时;Ⅲ度房室传导阻滞,包括在急性心肌梗死时;治疗哮喘。 4.禁忌证 急性心肌梗死心源性休克时因本品有增加心肌氧耗量作用,一般主张不用。伴血容量不足情况应先扩张血容量,再用异丙肾。 5.剂量、用法 抗休克,在初步扩张血容量后,用0.2~0.4mg异丙肾加入200ml溶液,静滴(每支1mg/2ml)。根据心率反应调整速率。高度房室传导阻滞,心率低于40次/min,0.5~1mg加入5%葡萄糖液200~300ml,静滴。轻者可10mg舌下含服,每日3次。每片10mg。 6.不良反应 心动过速;心律失常(室早、室性心动过速);心悸、头痛、头晕、面部潮红、肌肉震颤、恐惧等。为控制毒性必要时可用β受体阻滞剂。 7.药物相互作用 与其他拟交感胺药物(如肾上腺素等)、氨茶碱等合用可能增加其毒性。 (十五)钾盐 1.药理作用 体内钾大部分集中细胞内,是细胞内主要阳离子,参与细胞内渗透压和酸碱平衡调节、糖及蛋白质合成和能量代谢、神经冲动传导以及心肌和骨骼肌收缩等。心肌细胞内、外钾浓度对心肌的自律性、传导性和兴奋性都有影响。低血钾增加浦肯野纤维自律性,增加静止膜电位和复极速率,使机体对洋地黄敏感性也增加,可诱发多种心律失常;高血钾抑制心肌自律性、传导性和兴奋性。 2.药代学 正常成人自食物摄取钾,每日约2~4g,大部分自肠吸收。正常血钾浓度3.5~5mmol/L。钾离子很快进入细胞内,细胞外液中过量的钾离子迅速经肾由尿排出。 3.适应证 洋地黄中毒引起的阵发性心动过速,如房性心动过速伴房室传导阻滞、交界性心动过速和频发室性早搏;防治低血钾,补充电解质以维持平衡。 4.禁忌证 无尿、高血钾忌用;肾功能严重减退尿少时慎用;除洋地黄中毒外,传导阻滞者慎用。 5.用法、剂量 急诊常用的钾盐制剂有二:氯化钾或门冬氨酸钾镁。氯化钾常用10%氯化钾溶液,每支1g/10ml,含钾20mmol。静滴一般每次用10%~15%溶液10ml,加入5%~10%葡萄糖液500ml稀释,慢滴,溶液浓度一般不超过0.2%~0.4%;为治疗心律失常必要时浓度可加至0.6%~0.7%,即10%氯化钾10ml(或15%7ml)加入葡萄糖溶液200~300ml,在心电图监护下缓慢静滴,多数病例滴注1~2g可见效。滴注过程如心房率开始减慢,预示有效剂量已接近。心律失常控制后改口服制剂。 门冬氨酸钾镁注射液(Potassium magnesium aspartateinjection)为10%溶液,每支10ml含钾2.9mmol,还含镁1.75mmol。门冬氨酸参与柠檬酸循环和鸟氨酸循环,对细胞亲和力强,可作为钾离子载体而使钾离子重返细胞内,相当氯化钾1/4量的门冬氨酸钾,即可充分起治疗作用。10~20ml,加入5%或10%葡萄糖液250~500ml缓慢静滴。 6.不良反应 静滴过量时可出现疲乏,肌张力减低,反射消失,周围循环衰竭,心率减慢甚至心脏停搏。溶液浓度过大可引起局部剧痛、静脉炎。 (十六)镁盐 1.药理作用 镁和钾一样同是细胞内最主要的阳离子。人体镁47%分布细胞内,仅0.4%分布于血浆。在各种与能量有关的活动中,镁是ATP的一种辅因子,也是细胞膜Na+-K+-ATP酶的辅因子。低血钾时此酶活性降低,除非也补充镁,钾返回细胞内也受到限制。硫酸镁注射后可抑制中枢神经系统,松弛骨骼肌,有解痉、镇静、降颅内压作用,可用于惊厥、子痫、尿毒症、破伤风及高血压脑病等。 失钾利尿药过分应用,吸收不良综合征,慢性酒精中毒或其他产生低血钾条件,可致镁缺乏,一般为慢性和发展缓慢。 血镁急剧下降,临床可见于作为应激后,游离脂酸增高的结果,如撤停酒精、急性心肌梗死、心脏搭桥外科手术、暴露于极端寒冷中,应用肾上腺及氨茶碱的后果。洋地黄中毒也伴高发生率的低镁血症,常伴有严重心律失常,需补充镁盐以治疗。 2.药代学 正常血清镁浓度0.75~1.2mmol/L(或1.8~2.9mg/dl)。但即使血镁正常,有时镁盐治疗也有效。硫酸镁虽口服吸收,但治疗心律失常主要用静滴或肌注。 3.治疗应用 用与镁缺乏有关的快速性心律失常、阵发性房性心动过速或室性心动过速、洋地黄产生的心律失常、尖端扭转型室性心动过速。禁忌证为有致高血镁条件者如肾功能不全,心脏传导阻滞。洋地黄化病人小心应用。 硫酸镁常用为每支10%10ml,10%20ml或25%10ml。肌注用25%溶液,每次10ml。或以此量加5%~10%溶液10ml,以5%葡萄糖液10ml稀释后缓慢静注。也可用门冬氨酸钾镁溶液,能同时补钾盐。 4.不良反应 镁为心脏及中枢神经的抑制剂,静脉给药或肌注可产生血压下降,甚至心脏停搏;可产生室性早搏,或室性心动过速。毒性心电图表现包括P-R延长,QRS增宽。血清镁浓度高于2mmol/L可出现高镁血症的症状:出汗、面部潮红、低血压、深腱反射抑制、弛缓性麻痹、体温降低、心功能抑制、中枢神经抑制,甚至导致致命性呼吸抑制。可产生低血钙。 中毒治疗为立即静注10%葡萄糖酸钙10~20ml。钙盐可迅速对抗镁对中枢神经系统的作用。 5.药物相互作用 于洋地黄化病人,当镁中毒给予钙时可产生传导阻滞。当与其神经肌肉阻滞剂合用,可产生过分的神经肌肉阻滞。 五、血管扩张剂、其他降压药、抗心绞痛药近年在心血管急诊应用相当广泛的一类药物为血管扩张剂,常用于治疗高血压、急性和慢性心力衰竭、心绞痛、瓣膜疾病等。血管扩张剂根据其主要作用部位可区分为三大类:有些扩张动脉为主,直接松弛血管平滑肌,或激动血管壁α受体;有些主要扩张静脉;还有些均衡扩张动脉和静脉(表22-9)。 表22-9 常用血管扩张剂分类——根据其作用部位 | 动脉 | 静脉 | 混合性动脉/静脉 | | 血管扩张剂 | 血管扩张剂 | 血管扩张剂 | | 1.平滑肌松弛剂 | 硝酸盐类 | 1.α受体阻滞剂 | | 肼苯达嗪 | 硝酸甘油 | 酚妥拉明 | | 长压定 | 二硝酸异山梨醇酯 | 酚苄明 | | 2.β2受体激动剂 | 单硝酸异山梨醇酯 | 派唑嗪 | | 沙丁胺醇 | | 2.转化酶抑制剂 | | 对羟苯心胺 | | 巯甲丙脯酸 | | 叔丁喘宁 | | 苯酯丙脯酸 | | | 3.硝普钠 | | | 4.钙拮抗剂 | | | 硝苯吡啶 |
高血压特征为周围血管阻力增加,直接作用于血管平滑肌的药物使阻力血管松弛而迅速降低血压。血管扩张剂治疗心力衰竭的作用机制一方面通过扩张静脉,增加静脉容量,减少回心静脉血量,降低肺毛细血管压和左室舒张末期压(前负荷),从而减轻肺充血;另一方面,也通过扩张小动脉,减轻外周血管阻力,从而减轻后负荷,改善左心室泵血功能,增加心搏量及心排血量,使左室舒张期容量减少,肺毛细血管压降低,从而心力衰竭好转。血管扩张剂减轻前、后负荷,也减少心肌氧消耗,有利改善心肌缺血(图22-2)。 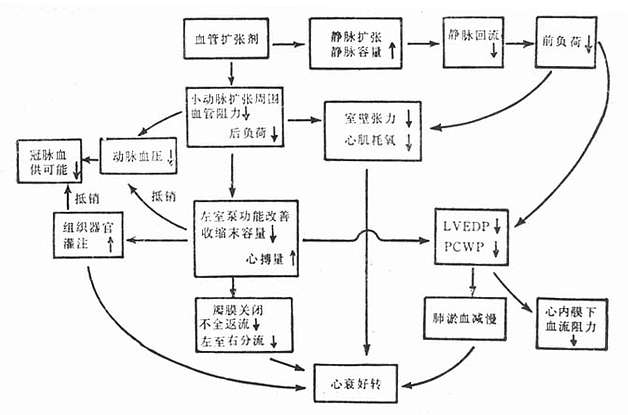
图22-2 血管扩张剂治疗心衰的机理 血管扩张剂能诱发或加剧严重心力衰竭患者的低血压,而使其应用受限制。血管扩张剂的效应取决其剂量。一般分三个阶段。小剂量时心排血量增加,肺毛血管压降低而动脉压很少变化;如滴注速度加快,在进一步增加心排血量及降低肺毛血管压同时,动脉压也开始下降;如再增快速度,则心排血量、肺毛血管压及动脉压均下降,严重时甚至可危及生命。因此多主张治疗心衰时采用小剂量以发挥其治疗效果和避免量过大。应用时必需遵循两项原则:①只用于伴肺充血、肺毛血管压力增高者,当后者低于2.0~2.4kPa(15~18mmHg)(临床估计,肺底无啰音),不再应用这类药物;②使动脉压保持在生理范围内,一般收缩压不应低于13.3kPa(100mmHg)。 (一)硝普钠(Nitroprusside sodium) 1.药理作用 为一种强力短效血管扩张剂,直接使小动脉及静脉平滑肌松弛,降低周围血管阻力及使静脉贮血。由于血压下降,可引起轻至中度心动过速,对心肌梗死和心力衰竭可改善心排血量。 2.药代学 仅静脉给药。1~2min内起效,作用持续5~10min。一分子硝普钠释出5分子氰化物离子,可与红细胞及组织的巯基结合,形成氰化物,后者于肝转化为硫氰盐。硝普钠半减期极短,约几秒钟;而硫氰盐半减期为7天,几全部经尿排泄。 3.适应证 各种高血压危象,需迅速降压,如高血压脑病、急进型高血压、急或慢性肾小球肾炎或急性左心衰竭合伴高血压急诊、颅内出血、嗜铬细胞瘤、主动脉夹层动脉瘤;急性心肌梗死时的心源性休克伴血管收缩状或左心衰竭;其他原因所致左心衰竭。 4.剂量、用法 硝普钠为水溶粉剂,每支50mg,用5%葡萄糖液溶解(其他溶液可能产生毒性产物)。为避免开始血压下降过快,宜先静点5%葡萄糖液,调节速度(8滴/min开始),再将新鲜溶好的25~50mg加入500ml溶液中。从15μg/min开始(伴高血压者可自25μg/min开始),每3~5min监测血压,调整滴速,直至肺毛血管楔嵌压降至正常,而动脉血压在13.3kPa(100mmHg)以上。如无血液动力学监测,在血压增高者,速度为25~400μg/min,血压正常者为25~150μg/min。对硝普钠的通常反应,血压立即下降30%~40%。对心衰病人,注意使血压下降不超过2.67kPa(20mmHg),心率增加不超过20次/min。 硝普钠水溶液不稳定,应临用前新鲜配制溶液。遇光易降解为铁氰化钠和氰化物。使溶液颜色变深褐,故滴注过程所用滴器,滴管均应避光(可用黑布、黑纸或银纸包遮)。治疗时间长,特别肾功能衰竭者应监测血硫氰盐浓度(毒性开始于50~100μg/ml)。 5.不良反应 滴注过快可产生恶心、呕吐、烦躁不安、头痛、头晕、胸骨后不适、腹痛、肌肉颤搐等;也可产生皮肤潮红、精神症状、减慢或中止滴注可迅速好转。用药时间长,硫氰盐蓄集产生中毒症状,如手足抽搐性痉挛、缺氧综合征。可引起进展迅速的甲状腺功能减退,明显乏力、恶心、低血压甚至死亡。可产生变性血红蛋白,维生素B12缺乏,乳酸性酸中毒。硫氰盐可被透析消除。羟钴胺(Hyhroxycobalamine)也可用于治疗中毒。 (二)酚妥拉明(苄胺唑啉,Phentolamine,Regitine) 1.药理作用 为一种α受体阻滞剂。对突触前受体(α1)和突触后受体(α2)均有强的阻滞作用。对心肌有直接的正性肌力和变时性作用;对血管壁平滑肌还有直接松弛作用,可降血压。对胃肠道还有组胺样作用。 血液动力学效应似硝普钠,降低小动脉张力,也减低静脉张力,增加静脉容量,降低增高的左室舒张末压;降低动脉压,使降低的心排血量明显增高。易引起心动过速,加上正性肌力作用,可增加正肌氧耗量。静滴5min达作用高峰,作用持续15~30min。 2.治疗应用 适应证为预防和治疗嗜铬细胞瘤高血压危象(术前准备或手术时);服单胺氧化酶抑制病人的高血压危象;抗休克,当有过分血管收缩时,尤其当肺毛血管楔压大于2.67kPa(20mmHg)或中心静脉压大于1.96kPa(20cmH2O);难治性心力衰竭;肾上腺素或多巴胺等缩血管药漏出血管外,可作皮肤浸润,以预防坏死;嗜铬细胞瘤诊断(酚妥拉明试验)。老年人、溃疡病患者禁用。 针剂每支10mg/1ml。10mg加入5%葡萄糖液50~100ml,以0.1~1mg/min速率静滴。口服每片25mg。 3.不良反应 静脉用药可引起窦性心动过速或快速性心律失常,心绞痛发作,头晕、恶心、面部潮红;严重者可有低血压;大剂量可产生鼻堵、腹泻、溃疡活动。 4,药物相互作用 可与去甲肾上腺素、多巴胺等合用,以治疗休克;可与心得安合用,治疗嗜铬细胞瘤高血压。宜待酚妥拉明作用过后应用洋地黄制剂。 (三)硝酸盐类(Nitrates)急诊常用的有硝酸甘油(Nitroglycerin,GTN),二硝酸异梨醇酯(消心痛,Isorbide nitrate,Sorbitrate,Isoket),单硝酸异梨醇酯(Isorbide-5-mononitrate,Elantan)。 1.药理作用 硝酸盐类松弛血管壁平滑肌,特别是毛细血管后的血管,包括大静脉。增加外周血池,减少回心血量,减轻左室舒张末压;也轻度降低动脉压力,扩张冠状动脉,有利减少心肌氧耗量;此外尚能促进侧支循环,增加缺血区的血流量,以缓解心绞痛,也用以治疗心力衰竭。 硝酸盐类对其他平滑肌也有松弛作用,可缓解幽门痉挛、胆绞痛、肾绞痛等。 2.药代学 硝酸甘油口服,因100%的首过肝代谢而无效。可自口腔粘膜和皮肤吸收,但也迅速被肝代谢。T1/21~2min。少数资料提示硝酸盐反覆应用可使循环效应产生耐受性(动物可发生)。骤停药可能导致血管收缩。 二硝酸异山梨醇酯口服后,20%~70%经肝“首过”代谢为单硝酸脂,后者也有扩血管作用。T1/2:消心痛为0.5h;2-单硝酸异山梨醇酯为1.5h;5-单硝酸异山梨醇酯为5h(4~6h)。5-单硝酸代谢产物吸收慢,半减期长,可产生较恒定的效应,有异于硝酸甘油。由肾排泄的为原形的药物部分,为灭活的代谢产物。 3.适应证(静脉用药) 左心衰竭(尤其急性心肌梗死所致);急性心肌梗死伴发严重的心绞痛;严重心绞痛,口服抗心绞痛药效差;外科过程中产生可控制的低血压。 4.禁忌证 过敏体质(对硝酸盐类过敏史);低血压或未纠治的低血容量(可产生严重低血压,器官灌流不足,甚至血栓形成);肺毛细血管楔压正常或降低的患者;颅内压增高(如颅脑外伤、脑出血等);缩窄性心包炎或心包压塞。 5.用法、剂量 硝酸甘油片剂为每片0.5mg或0.6mg,舌下含;注射剂为1mg/1m1或50mg/10ml(Tridil)。一支(1mg)临用前以5%~10%葡萄糖液100~200ml稀释后静滴,开始剂量5~10μg/min,每隔5min可增加剂量,最大量不超过200μg/min。一般剂量0.6~12mg/h。有效后,应缓慢减量,不应骤停,防心绞痛复发。 经皮贴剂为每贴含硝酸甘油为0.5、5、10、15mg不等。每24h一贴,贴天胸腹部皮肤。 5-单硝酸异山梨醇酯(Elantan)片剂每片20mg或40mg。每次20mg~40mg,每日3次。 6.不良反应 低血压伴反射性心动过速,静脉用药时易有此作用,如血压降低明显,应暂中止滴注,抬高肢体,很快消失。出现正铁血红蛋白血症,当硝酸甘油剂量超过500μg/min,可致紫绀;正铁血红蛋白血浓度>1.5%,也可出现紫绀。用药过程如出现紫绀,应减量或中止滴注,必要时给予美蓝,2mg/kg,10min内静脉注射。头痛常见,此外可有心悸、心动过速、头晕、焦虑不安、胸骨后不适、肌肉搐搦、腹痛等。 7.药物相互作用 不宜与硝普钠等其他扩血管药合用;可与β受体阻滞剂或钙拮抗剂合用。静脉用药时,应停用其他硝酸盐类药物。 (四)巯甲丙脯酸(Captopril,Capotan) 1.药理作用 为一种转化酶(即激肽酶Ⅰ)竞争性口服抑制剂,抑制血管紧张素转化酶活性,降低血管紧张素Ⅱ(有强烈收缩血管作用),舒张小动脉;也抑制内源性缓激肽降解;抑制醛固酮形成和抗利尿激素分泌,对各类型高血压均有明显降压作用;对高肾素和正常肾素和正常肾素型高血压降压最明显,对低肾素型高血压加用利尿剂后降压也明显;由于扩张小动脉、小静脉,减轻心室前、后负荷,尤其是后负荷,从而改善心脏功能。 2.药代学 口服吸收迅速,1h达血浓度高峰,一般吸收70%,食物可降低药物吸收率至30%。60%以原型自尿排出,余下30%代谢为灭活性产物。蛋白结合率30%;T1/2为4h。肾功能损害时蛋白结合减少,半减期延长。 3.治疗应用 适用于治疗常规疗法效差的严重高血压(各种类型);常规方法疗效差的慢性难治性心力衰竭。过敏体质者忌用。 每片为25mg、50mg或100mg。治疗高血压时每次25mg,每日3次(饭前服用);渐增量至每次50~100mg。每日最大量为450mg。治疗心力衰竭从小剂量6.25~12.5mg开始,每日3次。效差病例可加利尿剂。 4.不良反应 常用有皮疹、发热、关节痛、搔痒、味觉障碍、消化道症状;长程用药个别可发生蛋白尿、膜性肾小球病变或肾病综合征;粒细胞缺乏症、中性细胞减少,减量或停药后上述副反应可消失或避免。 (五)降压嗪(氯甲苯噻嗪唑,低压唑,Diazoxide,gyperstat) 1.药理作用 为一种非利尿性噻嗪类。直接松弛动脉平滑肌,降低周围血管阻力,使血压急剧下降。增快心率,反射性使心排血量增加。初始,肾血流量下降,以后增加。抑制胰脏β细胞分泌胰岛素,可产生暂时性血糖增高,通常12h内作用消失。可产生钠、水潴留。 2.药代学 分布容积0.2L/kg,与蛋白结合率为90%~95%。肾功能不全时结合率减少。本品可通过胎盘。T1/2为20~40h(成人),55%~60%被代谢,其余尿排出。静脉注射,血压下降于1~5min最显著,随后10~20min血压相对迅速回升,降血压作用持续2~12h。口服100%吸收。 3.治疗应用 用于高血压危象(高血压脑病、急进型高血压),此外可作为升血糖药,治疗胰岛细胞瘤、糖元累积症、幼儿特发性低血糖症引起的低血糖。 禁用于嗜铬细胞瘤,与单胺氧化酶抑制剂反应有关的高血压危象,继发于主动脉缩窄或动静脉分流引起的高血压,合并心力衰竭、缺血性心脏病或糖尿病的高血压,对噻嗪类药物过敏者。妊娠、肾功能不全慎用。 针剂每支300mg,附专用溶剂20ml。治疗高血压危象,静注,单剂75~150mg(1~3mg/kg,最大量150mg),卧位快速静注或小壶入,心避免与血浆蛋白结合;必要时5min后重复1次剂量或静滴5mg/kg。 4.不良反应 常见的严重不良反应为浮肿、心衰加重(重复用药易有)、低血糖。不常见的严重不良反应为低血压伴心动过速,心绞痛,心肌梗死、尿素氮增高。可出现一时性脑缺血,发热感,头痛、恶心、失眠、便秘、腹部不适等。治疗严重低血压有时可用多巴胺,心动过速用心得安。 5.药 ■[此处缺少一些内容]■ 技亮靠晌?.25mg,1~2h后如无过分血压下降可增量。 4.不良反应 一般剂量可引起鼻塞、乏力。较大剂量(>0.5mg/d)可引起嗜睡、体重增加、阳萎、腹泻等;可引起帕金森综合征、精神忧郁症、溃疡病活动出血;妊娠期应用可增加胎儿呼吸系统合并症。 5.药物相互作用 与洋地黄合用,可增加洋地黄毒性,洋地黄也增加利血平的心脏作用,可发生室性快速性心律失常或心动过缓。与奎尼丁合用可增加心肌抑制和降压作用。与利尿剂或其他降压药合用,可增强降压效应。利血平降压作用可被拟交感胺类(如麻黄碱或三环抗忧郁剂)所拮抗,胍乙啶减弱其降压作用和产生心动过缓或精神抑郁。麻醉药显著增强利血平降压作用,手术前两周应停本品,或诱导麻醉前预先用阿托品防止过度心动过缓。与单胺氧化酶抑制剂合用可突然血压升高或严重忧郁症。 六、抗凝药、溶栓药(一)肝素 1.药理作用 是一种粘多糖硫酸酯,其结构中所含磺胺基有强负电荷,是抗凝血活性的有效基团。肝素有多方面的作用。 (1)抗凝血:对凝血链锁反应的多个环节,血小板粘附、聚集,以及纤维蛋白溶解系统均有影响。肝素的抗凝活性是由于它与蛋白质,尤其凝血因子相互作用而引起。肝素需抗凝血酶Ⅲ为辅因子,凝血酶及凝血因子Ⅸ、Ⅹ、Ⅺ等,都是具有以丝氨酸为活性中心的蛋白水解酶。肝素与抗凝血酶Ⅲ的赖氨酸残基结合,发生空间构象改变,使它易于与活性丝氨酸部位反应,因而抑制上述凝血因子的促凝活性,主要抑制凝血酶和激活的凝血因子Ⅹ。由于抑制了在凝血机制中占中心位置的激活的凝血因子Ⅹ,使凝血酶原不能转为凝血酶;由于也抑制已形成的凝血酶活性,使纤维蛋白原不能转变为纤维蛋白,使凝血时间延长。肝素也抑制凝血酶对Ⅷ、Ⅴ、Ⅷ因子的激活,血小板第3因子释放等方面的作用。肝素也抑制纤维蛋白所致的血小板聚集。 (2)激活脂蛋白脂肪酶:促使血脂蛋白转运,脂血廓清。 2.药代学 口服无效,必需注射。静滴部分被血小板第4因子中和。主要在肝代谢(80%),休克时肝血流量减少,代谢减弱。20%以原型尿排出。T1/2依赖于剂量,小剂量时(21%)氧的吸入可以使肺泡气氧分压提高。若因PAO2降低造成低氧血症或主因 / / 失调引起的PaO2下降,氧疗可以改善。氧疗可以治疗低氧血症,降低呼吸功和减少心血管系统低氧血症。 失调引起的PaO2下降,氧疗可以改善。氧疗可以治疗低氧血症,降低呼吸功和减少心血管系统低氧血症。 氧疗的设备、方法,注意事项等请参阅第27章。 (三)机械通气 近20余年来,随着敏感的传感器和专用的微处理机及微电脑等高技术的推广,使机械通气机性能日益完善,再加对呼吸生理学认识和深入和血液气体分析技术的应用,使呼吸衰竭的治疗效果显著提高,也是急诊医学领域中一项重要进展。 1.机械通气的目的 保证适合患者代谢所需的肺泡通气量和纠正低氧血症及改善氧运送是机械通气机(此名较人工呼吸器更恰当,故在本文中均用机械通气机一名)的主要用途。 2.通气机的类型 过去曾被临床应用的负压通气机(铁肺)已很少使用。目前应用最为广泛的通气机属于气道正压通气机类型。它又因机器开始送气进入吸气相的方法,提供送气气源方式和使吸气相终结的方法各异而有不同类型。习惯上,以吸气相终止的方法来区分比较容易理解,也就是可分为容量转换型、压力转换型、时间转换型和流量转换型等。当一事先预置的吸入气潮气量送入机体时,吸气相终止,机器立即转入呼气相,此种通气机即称为容量转换型通气机。若按预置压力转换吸气相,或按预置时间、预置流量转换者即相应称为压力、时间或流量转换型。现在设计师们更将容量、时间、压力等条件按要求结合起来设计出更新类型的通气机。 晚近10余年来,又出现了一种高频通气机,包括高频喷射通气、高频正压通气和高频震动三种,机器设置、通气原理和机体反应都和习惯常用的正压通气不同,尚待进一步观察与研究,方可评价它的实用意义和价值。 3.通气型式 虽然通气机类型不同,通气型式基本上不外以下几种(图27-1)。 (1)控制或控制/辅助通气(CMV、AMV):通气机控制患者的呼吸频率、潮气量或每分钟通气量,呼吸时比也由通气机设定,以上参数不受患者的动力或反应所变动,此即为控制式通气(CMV)。通气频率越慢(如少于12次/min),气道内均压较低,对静脉回流影响也少。潮气量决定着吸入气的肺内分布和肺泡通气量,也就是决定着二氧化碳的排出。医师们通过通气机控制着患者的有效通气量、呼吸时比、呼吸频率,也就是掌握着患者的通气型式。 当患者的自发呼吸,产生一基线以下的吸气压力(触发压力),通气机即按医师设置的要求开始吸气相,一旦患者自发的呼吸频率过低或不能产生足够的吸气负压,机器自动进入控制式通气,此即为控制/辅助式通气(CMV/AMV)。 (2)间歇指令通气(IMV)和同步间歇指令通气(SIMV):采用此种通气方式时,患者一方面接受通气机按预定时间间隔给予的间歇正压通气,一方面患者自己可以通过通气机管路进行自发呼吸,与通气机气流并不发生阻抗,而所吸入的气体是经通气机提供的经适宜温化、湿化和饱含氧气的气体,此为间歇指令通气(IMV)。通气机按需给以间断通气,为达到此目的,在通气机的管路中需设有持续气流系统。 当患者一方面可以通过通气机自发呼吸,不与通气机的间歇正压通气发生阻抗,而且预置的由通气机提供的正压送气均与患者的自发吸气相同步,即为同步间歇指令通气(SIMV)。这需要在通路中设有按需找开的活瓣,保证按需气流系统才能完成。与持续气流系统相较,患者所需承受或进行的呼吸功较大,以致有的患者在病情的一定时期不能接受SIMV通气方式。 (3)呼气末正压通气(PEEP)和持续气道内正压通气(CPAP):通气机呼出管路增有设施,使呼气期末保持高于大气压力。当患者自发呼吸,通过装置使呼气末处于正压,此时吸气期气道内也同时为正压,于是整个呼吸周期气道内均为正压通气。 PEEP的通气方式在抢救呼吸衰竭中已为临床广泛接受,尤其是在抢救成人呼吸窘迫综合征患者时,因其确能提高患者已经十分降低的功能残气量,使肺内分流量得以降低,部分病人可以吸入低于60%浓度的氧气就可以提高PaO2到能维持组织氧合代谢的需要而得以存活。至于呼气末正压以多少为合适,也就是最佳PEEP,就要兼顾动脉血氧分压和PEEP对血流动力学的干扰及气压伤等几个方面来考虑了。 4.全部呼吸支持(FVS)与部分呼吸支持(PVS)CMV或AMV等均为由通气机提供了患者通气所需的能量,患者不用再作任何呼吸功。IMV和SIMV最初应用于临床时曾只做为一种撤离通气机的方式,近年来有学者认为只有IMV和SIMV两种通气型式可以由通气机补足患者自己进行通气作功不足时所需的能量,也就是后两种通气型式具有部分通气支持的特点。PVS具有FVS所不具备的优越性,更符合于生理状态。这些新概念的提出值得在日后工作中进一步观察与验证。 绝大部分患者在呼吸衰竭的最初几个小时,全部呼吸支持(FVS)可使病情迅速稳定,提供进行病因、病情诊断的足够时间,和得以确定合适的治疗方案。一旦获得足够生理学数据的佐证,当患者已能耐受部分通气支时(PVS)时,则宜尽早有计划、逐步地降低通气机提供正压通气的频率,进入PVS。下一步就是判断撤退通气机的时机。 5.使用通气机的适应证和撤机 当患者呼吸骤停,或发生急性通气性呼吸衰竭,二氧化碳急骤升高,严重低氧血症,经过一般给氧治疗仍不能纠正等均应视为机械通气的绝对适应证。当各种原因使患者需要依靠通气支持以减轻心、肺功能、纠正已经发生或即将发生的呼吸衰竭,也具有应用通气机的指征。不但要了解诱发呼吸衰竭的原因疾病,同时更需了解该种疾病影响呼吸病理生理的严重程度,才能据之作出是否应当使用通气机的判断。不同的参考书籍列举出许多具体肺功能参数作为用应用通气机的指标,诸如肺活量低于15ml/kg,呼吸频率超过35次/min,最大吸气峰压低于-1.96kPa(-20cmH2O),以及PaCO2、PaO2、pH等最高或最低限度等等。实际上,这些具体数据均不能作为绝对性依据,必需结合患者的具体病情来考虑,有时甚至不得不考虑到医疗、护理、监护力量等因素才能使通气机的应用合理。 撤机同样应当选择合宜时机。尽早撤机已是公认的原则,但撤机的最佳时机不由医、患者主观意愿决定,应当根据诱发患者发生呼吸衰竭的原因是否得到适当控制,心肺功能和呼吸肌肌力是否恢复到能够支持代谢所需等作出科学客观的判断。一般认为当肺活量恢复到10~15ml/kg,吸气压达到-1.96kPa(-20cmH2O),在吸入气氧分数(FiO2)小于0.4时PaO2能超过8.0kPa(60mmHg),PaCO2低于6.67kPa(50mmHg)即达到撤机条件。同样,绝对数值仍为参考依据,患者的个体性必需重视,而患者的信心,医护人员的经验,医、患间的密切配合也是很重要的。 撤机可通过上述IMV通气型式合用T形管技术达到,患者通过T形管呼吸,同时逐渐延长停用呼吸机时间,最后完全撤机。撤机过程是一有计划、需密切观察的过程。一旦出现需要重新连机的征象则应及时恢复。一般使用通气机时间越久,撤机中遇到困难可能会越多。 6.使用通气机的并发症 通气机均需通过人工气道连接,因此人工气道的并发症亦为使用通气机过程中可能发生的合并症。此外,气压伤和循环系统血流动力学的影响是通气机使用中应注意防止的两项重要合并症。 当气道内压过高时,可引起气胸、纵隔气肿等气压伤。胸腔内压过高,影响回心血量,干扰心室顺应性,使心排血量降低,均可增加已经十分危重的患者的病情。在应用较大潮气量行CMV或较高PEEP时必需小心观察与防止。 7.使用通气机时的床边监测 除必要的血流动力学参数外,通气机是否按计划正常运转,患者气道内压力变化,肺及总顺应性改变,气道阻力等机械力学方面的变化也应做为监测内容。定时血气分析的数据,或通过经皮电极连续监测得到的氧和二氧化碳分压等数据,可作为气体交换的指标,都是不可缺少的监测项目。最为直观重要的依然是患者血压、脉搏、一般状况、神志状态、呼吸型式等。 总之,机械通气在呼吸衰竭治疗中的应用,提高了呼吸衰竭抢救的成功率。另一方面,也提高了呼吸衰竭危重患者对医护条件的要求。 (四)心血管系统功能的监测与改善 低氧血症和二氧化碳潴留本身会影响心脏功能,常与呼吸衰竭并存的心血管疾患也将增加呼吸衰竭治疗的困难。在治疗急性呼吸衰竭过程中,应当注意观察各项心血管系统功能的指标。如有条件,对危重患者应采用漂浮导管了解心排血量、右心室压力、肺动脉压力、肺毛细血管楔压和肺循环阻力,并可直接测定混合静脉血氧和二氧化碳浓度。 经氧疗或机械通气后,低氧血症仍不能纠正时,可用以上数据分析除呼吸功能障碍以外是否还存在着心功能不全、心排血量不足。混合静脉血氧分压(PVO2)可提供组织供氧状况,帮助了解氧运送的状况。 如此可以更适宜地调整通气机的各项指标,必要时也当配合给予强心、利尿剂。 (五)肾、脑、肝功能和水电解质,酸碱平衡的维持 脑水肿的预防与治疗,肾血流量的维持以及肝功能和各种电解质、酸碱平衡的维持都是不可忽视的重要环节。 (六)病因治疗 引起急性呼吸衰竭的病因很多,治疗各异。例如重症肺炎时抗生素的应用,哮喘持续状态时支气管解痉剂和肾上腺皮质激素的合理使用,均各具特殊性。需强调指出,必需充分重视治疗和去除诱发急性呼吸衰竭的基础病因。 第二节 成人呼吸窘迫综合征(ARDS)成人呼吸窘迫综合征,以下简称ARDS,是急性呼吸衰竭的一种,由于它的发病率较高且病死率一直高达50%左右而受到人们的重视。从1967年美Ashbaugh等首次提出此名称,20年来围绕此病征开展了大量的临床和实验室研究,至今仍未能阐清它的发病机制,在急诊医学中亦占有重要位置。 一、简史 早在40年代就有关于“创伤后湿肺”的报道,描述在严重创伤后发生的急性呼吸衰竭;1950年又有作者以“充血性肺不张”的名称诊断类似病征;60年代以来,由于创伤和失血性休克等治疗条件的改善,急性呼吸衰竭的重要性渐又突出,“休克肺”的诊治问题再次被重视。至1967年美Ashbaugh等人首次报道平民创伤后的急性呼吸衰竭,提出临床表现与新生儿呼吸窘迫综合征颇多相似之处,当时认为表现活性物质代谢和功能失常是病征的主要病因,提出了成人呼吸窘迫综合征(ARDS)这一名称。经历了20年发病机制方面的研究,虽然已知表面活性物质的失常在此病征中的作用与新生儿呼吸窘迫综合征中并不相同,但ARDS这一病名已为较多学者所接受,取代了众多各种类似的名称。 ARDS指的是一组严重的临床综合征,其特征是进行性加重的呼吸困难,一般常用的给氧方法难以纠正的低氧血症,X线胸片示双肺弥漫性浸润阴影。可引起本病征的病因很多,患病率较高,1976年美国约有150000名患者,1982年美费城某医学中心本病占该院危重住院患者的5%,在美克拉雷多州三个医院的本病征高危因素患者(指休克、败血症、外伤等)993人中发现ARDS 88例。国内虽无准确发病率的调查报告,但有关本病征较大数目的病例报道日多。而病死率虽经20年的努力仍高达50%左右,故一般均认为它是重危患者致命的重要病因。 二、ARDS的病因 多种致病因子或直接作用于肺,或作用于远离肺的组织,造成肺组织的急性损伤引起相同的临床征候。 (一)直接作用于肺的致病原因 如创伤、误吸、毒物吸入、各种病原体引起的严重肺部感染和放射性损伤等。 (二)间接原因 如败血症、休克、肺外创伤、药物中毒、输血、坏死性胰腺炎、体外循环等。 三、ARDS的病理形态学和病理生理学改变 ARDS的组织形态学改变可分为三期。渗出期(于发病后24~96h)特点是间质和肺泡内水肿、毛细血管充血,间质内红、白细胞浸润。Ⅰ型肺泡上皮细胞呈不同程度退行性变,甚至坏死脱落,裸露出基底膜。于严重上皮细胞损伤处,特别在呼吸性细支气管和肺泡管处可见到透明膜形成。血管内皮细胞变化相对较轻。微血管中常见到由白细胞、血小板、纤维蛋白形成的微血栓。病变严重处呈现出血坏死区。增生期(发病第3~10天)Ⅱ型肺泡上皮细胞增生,覆盖肺泡表面,间质因白细胞、成纤维细胞浸润和纤维组织增生而变厚,毛细血管减少,肺泡塌陷。纤维化期(自发病第7~10天开始)特点为肺泡间隔和透明膜处纤维组织沉积和纤维化,并渐发展至全肺。 急性期肺组织外观充血、水肿、出血、实变。因此,病理形态学的表现并无特异性,实际上反映了严重广泛的肺组织损伤的共同性变化。 由于本病征最关键性的变化是肺泡上皮和血管内皮细胞受损,使肺泡毛细血管膜通透性增加,蛋白含量高的水肿液渗漏入肺泡间隔和肺泡腔内。于是肺的顺应性下降,肺变硬。同时Ⅱ型肺泡上皮细胞损伤,肺泡表面活性物质生成障碍,使肺泡表面张力降低,肺泡变得不稳定,容易塌陷,产生微小肺不张,肺顺应性进一步下降,以致功能残气量下降,肺弹性回力增加,肺组织更易萎陷。此时,存在大面积的低/ 区,肺内分流量显著增加,出现严重的低氧血症。如前所述,此种呼吸衰竭用提高吸入气氧浓度的措施不能纠正,严重时,传统的间歇正压通气方式(CMV)也不能改善。 区,肺内分流量显著增加,出现严重的低氧血症。如前所述,此种呼吸衰竭用提高吸入气氧浓度的措施不能纠正,严重时,传统的间歇正压通气方式(CMV)也不能改善。 四、ARDS的临床表现 (一)起病 一般多在原发致病因子(如休克、创伤等)发生后,经过一短暂的相对稳定期(也被称为潜伏期,约24~48h)出现下述呼吸困难等症状,但也有时起病急骤、迅即出现严重呼吸衰竭者(即暴发型),也有时起病较缓渐者。潜伏期发生的原因可能与表面活性物质的代谢或与白细胞的动员有关。 (二)临床特征 患者表现严重的呼吸困难,呼吸频率增速可达30~50次/min。鼻翼煽动,辅助呼吸肌运动增强。口唇、甲床明显紫绀。肺部体征常不如症状明显,呼吸音增强,有时可闻及哮鸣音或少量湿性啰音。胸部X线早期只表现纹理增深,常迅速出现以侧弥漫性浸润性阴影。 呼吸功能检查可发现每分钟通气量明显增加,可超过20L/min。肺静态总顺应性可降至153~408ml/kPa(15~40ml/cmH2O)。功能残气量显著下降。 动脉血氧分压降低,吸入气氧浓度大于50%(FiO2>0.5)时,PaO2仍低于8.0kPa(60mmHg),PaCO2可正常或降低,至疾病晚期方增高。PA-aO2显著增加,当FiO2=1.0时,PaO2低于46.7kPa(350mmHg)。计算QS/QT常超过30%,或PaO2/PAO2≤0.2。 以漂浮导管进行血流动力学监测时,肺毛细血管楔压(PCWP)≤2.13kPa(160mmHg)是一项重要诊断指标,但当合并左心功能不全或应用呼气末正压通气(PEEP)治疗时,应当注意它们对PCWP测量结果的影响。 五、诊断 目前各临床单位对ARDS的诊断标准虽不尽相同,一般不外从以下诸方面考虑:即严重的低氧血症需依赖机械通气的支持,胸片示双肺弥漫性浸润性阴影,静态肺顺应性≤510kPa(50ml/cmH2O),PaO2/PAO2≤0.2和PCWP≤2.13kPa(16mmHg)。当患者能够满足以上指标时虽能得到较肯定的诊断,但病情均已发展到重笃阶段,病死率甚高。即使近十几年来随着机械通气方式的改进,ARDS患者藉机械通气的帮助,虽有时能使PaO2保持在6.67kPa(50mmHg)以上,可保证必要的氧合功能,但仍常因心血管、肾、脑或肝等脏器同时或相继出现功能衰竭而最终归于不治。加以最近有些学者提出多系统器官衰竭(MSOF或MOF)的概念,认为MSOF与ARDS具有共同的病理生理学变化,肺常是第一个出现衰竭的器官。因此对临床工作者提出早期诊断的要求,以便及时诊治,提高ARDS或MSCF的存活率。事实上,已有学者对存在发生ARDS高危因素的患者如重症肺炎、感染中毒性休克病人中进行前瞻性监测,及时检出ARDS患者,以期改善本病征的预后。但仍然需要寻找—可靠、为临床实用的早期诊断指标,这一要求的实现有赖于对ARDS发病机制的继续深入研究,一旦了解肺泡毛细血管膜通透性改变的机制,有可能寻求到早期诊断的指标,同时也就有可能有针对性地提高治疗效果。 目前,对肺灌洗液的临床测定,某些物质如血管紧张素转换酶,纤维连接蛋白,人白细胞弹性蛋白酶,纤维蛋白降解产物碎片等测定的观察,均是在寻找能够作为早期诊断的标帜物,迄今尚未有理想的发现,仍是临床研究工作者继续努力的目标。 六、ARDS的发病机制 虽然公认肺泡毛细血管膜通透性改变,形成非心源性肺水肿是本病征发病的中心。但究竟如何产生通透性改变,由哪些环节介导发生此变化等问题,虽经大量实验室和临床研究仍未阐明。多数学者接受的假说是中性多形核白细胞(PMN)最可能是主要负责的、介导细胞。 (一)白细胞及其发生损伤的机制 在ARDS患者肺内,支气管肺泡灌洗液中均发现有较多PMN隔离或存在;在实验动物中若以内毒素或其他各种微栓造成肺泡毛细血管膜通透性增加时均可见到周围血中PMN一过性减少,而肺内有大量PMN隔离在微血管中;若以去除白细胞动物进行类似实验时,肺水肿较轻;离体培养的内皮细胞也显示白细胞对它的损伤作用,均支持PMN可能是介导肺损伤的主要介导细胞。白细胞释放氧自由基和弹性蛋白酶可以起破坏作用,损伤肺组织。白细胞中其他物质如前列腺素类物质,以及白细胞和其他炎性细胞间相互作用也可能与产生肺损伤有关。 但白细胞减少的患者仍可发生ARDS,在人体中直接说明白细胞损伤的证据还不够充分。目前一方面均肯定PMN在ARDS发病中可能存在的重要作用,但也有可能它不是唯一的介导细胞,对巨噬细胞、淋巴细胞的作用也在研究之中。 (二)血小板、血液凝集和纤维蛋白溶解在发病中的作用 ARDS患者的肺微血管中常发现血小板凝集与微栓存在;弥散性血管内凝血(DIC)患者是发生ARDS的高危因素;急性呼吸衰竭患者经血管造影可见肺血管中有血栓栓塞发生;实验动物中纤维蛋白、纤维降解产物(FDP)都是形成肺泡毛细血管膜损伤的必要条件,以纤维蛋白裂解产物碎片D输入家兔中,动物出现呼吸困难,PaO2下降;血小板激活因子(PAF)又有使PMN在肺内隔离的作用。 凝血与纤溶在ARDS发病过程中的作用是十分值得重视的。 (三)前列腺素和其他生物活性物质的作用 肺也是产生、灭活前列腺素类物质的场所。在实验动物因内毒素诱发的肺损伤中,已证实早期肺动脉高压期有TXA2和PGI2的升高。对含蛋白水肿液在肺泡内,间质中渗漏认为与脂氧化酶代谢产物白三烯类物质(LTCLTD)等有关。 七、治疗 1986年以来已有临床上以PGE1治疗ARDS得到效果的报道。至于其他生物活性物质如血管紧张素转换酶、纤维连结蛋白、调节肽类物质的研究均在进行中。 由于ARDS的发病学仍未阐明,无论在诊断或治疗上都存在相当困难。目前对ARDS的治疗基本上属于支持疗法,尽力维持必要的氧合功能,和保证足够的心排血量以维持脑、肾、肝等脏器的功能。 (一)机械通气 合理、适时的应用机械通气,可能是使ARDS由早期严重病死率降至目前50%左右的主要原因之一。若间歇正压通气仍不能使PaO2维持在6.67kPa(50mmHg)以上时,则应采用呼气末正压通气(PEEP)。在密切观察下,调整呼气末正压至最佳PEEP即能使QS/QT降至最小,心排出量最大,PaO2维持在最佳时的最低呼气末压。使用PEEP时要注意观察气道内压力,及心排血量,以减少气压伤和影响回心血量的不利作用。 (二)体液控制 由于输入液体不当时,可继续渗漏入肺间质而使肺水肿加重,故一般均采取严格观察液体的出入量,使之控制在尽力减少输入量,以使肺血管内液量尽可能最小,但同时需保证足够的左室充盈以维持心排血量。在有条件单位则可用漂浮导管取得必要的血流动力参数以指导治疗。不然,则需严格细致观察尿量作为参数。 (三)原发病的治疗 是至为重要的治疗原则。 (四)其他药物治疗 经过多中心治疗观察对大剂量皮质激素治疗基本持否定态度,认为弊多于利,应在有应用皮质激素的具体适应证情况下再应用。皮质激素对ARDS本身并无肯定的治疗效果。 应用甲氰咪呱等组胺受体拮抗剂以预防因应激性溃疡产生的消化道出血。 抗生素则视感染情况针对性使用。 若存在支气管痉挛时可使用解痉剂。 八、预后 ARDS是一预后差、病情凶恶的疾病,虽经20年努力病死率仍高达50%左右。大多数患者若存活,多不留有肺功能慢性损伤,但亦有因ARDS修复后形成间质纤维化的报道。 (朱元珏) 参考文献[1] ZapolWM 134:825 [3]Kirby RR 2:123 第25章 咯血支气管、肺咯血是患者来急诊就诊的常见症状,大咯血者常可因窒息而死亡,因此熟悉和掌握咯血尤其是大咯血的诊断和处理,具有重要的临床意义。 喉以下呼吸道任何部位的出血,经喉头、口腔而咯出称咯血。确定是否是咯血,首先应除外鼻、咽和口腔部的出血,此外还需与呕血鉴别。呕血为上消化道出血,经口腔呕出。咯血与呕血的鉴别一般不困难,但在有些情况,如患者病史诉说不清,或出血急剧,鉴别并不容易(表25-1)。 表25-1 咯血与呕血的鉴别 | 咯血 | 呕血 | | 咳出 | 呕出 | | 常混有痰 | 常有食物及胃液混杂 | | 泡沫状、色鲜红 | 无泡沫、呈暗红色或棕色 | | 呈碱性反应 | 呈碱性反应或酸性反应 | | 有肺或心脏疾病史 | 有胃病或肝硬化病史 | | 咳血前喉部瘙痒,有“忽忽”声 | 呕血前常上腹不适及恶心,并有眩晕感 | | 除非经咽下,否则粪便无改变 | 粪便带黑色或呈柏油状 | | 咯血后继有少量血痰数天 | 无血痰 |
一、病因和发病机理 对咯血病人虽然应用了各种检查方法,仍有5%~15%病人的咯血原因不明,称隐匿性咯血。部分隐匿性咯血可能由于气管、支气管非特异性溃疡、静脉曲张、早期腺瘤、支气管小结石及轻微支气管扩张等病变引起(表25-2)。 表25-2 咯 血 的原 因 | (一)感染 | (五)自身免疫性疾病 | | 1.气管、支气管炎(急性和慢性) | 1.儿童及成人含铁血黄素沉着病 | | 2.结核 | 2.肾小球肾炎伴随肺出血(肺出血、肾炎综 | | 3.咽炎 | 合征、Goodpasture综合征) | | 4.支气管扩张症 | 3.结节性多动脉炎 | | 5.肺炎(细菌性和病毒性) | 4.系统性红斑狼疮 | | 6.肺脓疡 | 5.贝切特(Behcet)综合征 | | 7.霉菌病(曲霉菌病、组织孢浆菌病、球孢子菌病) | 6.伴有肺血管炎的肺淋巴管平滑肌瘤病的微血管病的溶血性贫血 | | (二)肿瘤 | 7.青霉胺引起的肺出血和肾小球性肾炎 | | 1.肺癌 | 8.三苯六羧酐引起的肺出血 | | 2.咽喉炎 | (六)其他 | | 3.支气管腺瘤 | 1.吸入异物 | | 4.转移癌 | 2.囊性纤维化 | | (三)外伤 | 3.肺隔离症(肺叶内和肺叶外) | | 1.肺挫伤 | 4.支气管的子宫内膜异位或绒癌肺转移 | | 2.胸壁穿透伤 | 5.支气管结石病 | | 3.胸钝伤 | 6.尘肺 | | (四)心血管病 | 7.肺囊肿和肺大泡 | | 1.二尖瓣狭窄 | 8.气管-无名动脉瘘 | | 2.肺栓塞或梗死 | 9.支气管胸膜瘘 | | 3.严重左心室衰竭 | 10.出血素质 | | 4.肺高压 | 11.凝血病 | | 5.动静脉畸形 | (七)医源性原因 | | 6.奥-韦-郎(Osler-Weber-Rendu)病 | 1.抗凝治疗 | | 7.三尖瓣心内膜炎 | 2.漂浮(Swan-Ganz)导管 | | 8.艾森曼格(Eisenmenger)综合征 | 3.经气管吸引 | | 9.阻塞性肺血管病 | 4.经胸和经支气管活检 | | 5.锁骨大动脉-肺动脉(Blalock-Taussing)吻合术 |
虽然许多肺内外疾患、全身性疾患均可咯血,但咯血的机制各不相同。例如外伤使肺血管破裂引起出血;异物引起粘膜损伤、局部充血、水肿及感染而出血;各种原因的急、慢性炎症侵及血管壁破裂或造成血管病于剧咳或剧烈动作破裂而出血或大出血;细菌毒素使血管壁通透性增加,红细胞由毛细血管壁间隙逸入肺泡,可使痰中均匀地混血或有小血点;肿瘤本身坏死或溃疡,肿瘤侵犯邻近血管而致咯血;此外肺动脉压升高,风湿性心脏病二尖瓣狭窄引起肺淤血亦可引起不同程度的咯血。 二、诊断及鉴别诊断 对咯血的病因、出血量及影响咯血诊治的有关因素的估价,必需详细询问病史、全面的体格检查与必要的实验室及特殊检查(表25-3)。 表25-3 咯血的实验室检查 | 血液试验 | 细菌、抗酸菌、毒菌培养 | | 血常规、分类及血小板计数 | 皮肤试验 | | 凝血时间、部分凝血酶原时间 | 结核菌素试验 | | 动脉血液气体分析 | 组织胞浆菌属抗原 | | 尿液分析 | 球孢子菌素 | | 痰液检查 | 可能出血来源 | | 革兰染色和抗酸染色 | 胸片、硬质或纤维支气管镜、支气管动脉造影 | | 细胞学检查 | |
对咯血量的估计有不同的定义。大咯血通常指在24h内咯血量超过600~800ml或每次咯血量在300ml以上;小量咯血指每次咯血少于100ml;中等量咯血指每次咯血100~300ml。 急诊对认识大出血、防止窒息的诊断和处理十分重要。大咯血可由于病变部位广泛,咳血量较多,患者心肺功能不全,体质衰弱咳血力量不足;或有气管移位,支气管引流障碍;或精神过度紧张等原因,导致声门或支气管痉挛;或咳血后误用多量镇静、止咳剂,使血不易咳出,阻塞支气管而发生窒息,可继发肺水肿及心室纤颤而死亡。如患者咯血后突然出现胸闷、呼吸困难、烦躁不安、急要坐起作端坐呼吸、或张口瞠目、面色苍白、咳血不畅及缺氧等表现,均需警惕由于大咯血而发生窒息,需积极处理。 (一)病史 咯血量、性状、发生和持续时间及痰的性状对咯血病因的鉴别诊断有重要价值。脓性痰伴咯血多见于支气管炎、支气管扩张症或肺脓疡。肺水肿多见为粉红泡沫痰。长期卧床、有骨折、外伤及心脏病、口服避孕药者,咯血伴胸痛、晕厥应考虑肺栓塞。40岁以上吸烟男性者要警惕肺癌的可能。女性患者于月经周期或流产葡萄胎后咯血,需要警惕子宫内膜异位或绒癌肺转移。对年轻女性,反覆慢性咯血,不伴其他症状,需考虑排除支气管腺瘤(表25-4)。 表25-4 咯血病史的询问 | 现病史 | 心脏病史 | | 咯血的发作和持续 | 肺部疾患史 | | 伴有胸痛否 | 自身免疫病 | | 痰液的特征 | 酒精中毒 | | 以前咯血的发作 | 滥用药物 | | 吸烟史 | 脑血管意外 | | 肺栓塞的危险因素 | 症状的回顾 | | 暴露在化学物质环境的情况 | 胃肠、鼻和口咽病的症状 | | 结核及寄生虫病接触情况 | 血尿 | | 过去病史 | |
(二)体征 应详细检查肺部。当胸部X线检查尚未能进行时,为尽早明确出血部位,可用叩诊法,如咯血开始时,一侧肺部呼吸音减弱或(及)出现啰音,对侧肺野呼吸音良好,常提示出血即在该侧。物理检查也能支持一些特异性的诊断,如二尖瓣舒张期杂音有利于风湿性心脏病的诊断;在限局性肺及支气管部位出现喘鸣音,常提示支气管腔内病变,如肺癌或异物;肺野内血管性杂音支持动静脉畸形;杵状指多见于肺癌、支气管扩张症及肺脓疡;锁骨上及前斜角肌淋巴结肿大,支持转移癌。 (三)实验室检查 根据病史做必要的实验室检查是必要的。血常规、有关凝血机制的检查、痰内抗酸杆菌、瘤细胞、肺吸早卵、痰普通培养及真菌培养等,对明确咯血的病因帮助很大。 (四)X线检查 对每个咯血者均应进行胸部X线透视,必要时进行胸部后前位及侧位摄影、休层及CT摄影。如发现胸部平片有圆形支气管影、双轨征,有利于支气管扩张的诊断;有气液平面支持肺脓疡的诊断,团块样阴影有利于肺癌的诊断,肺曲霉菌病在圆形团块阴影内可见一新月形X线透亮阴影,为霉菌球。胸部X线阴影不是特异性病因的表现,需与病史、体征及其他等检查综合分析、判断咯血的原因。约有1/3咯血者胸部X线检查可表现正常。此外,由于咯血吸入到邻近肺野亦可形成淡片状阴影,一般咯血停止后1~2周可吸收。支气管碘油造影是诊断支气管扩张症的主要方法,停止咯血4周后进行较为安全。对经支气管造影和纤支镜检查仍不能确定咯血原因和部位的隐原性咯血者,可采用选择性支气管动脉造影,以显示区域性支气管动脉异常,确定出血部位,有高度敏感性。但大多数血管异常是非特异性的,可与其他检查方法互为补充,在某些疾病如支气管动静脉蔓状血管瘤则是唯一诊断的手段。在了解出血部位的基础上,可行支气管动脉栓塞治疗止血,有的患者可获较好的效果。但也有的患者由于造影剂经吻合支进入脊髓前动脉,可引起神经毒性或脊髓缺血的严重并发症,应严格选择适应证,操作尤需注意。 (五)支气管镜检查 咯血期间纤维支气管镜检查的适应证为:①大咯血内科治疗不能控制,考虑手术或选择性支气管动脉栓塞术,但胸片阴性,或胸片双侧均有病变,或一侧有病变其性质不能满意解释咯血来源,只有靠纤支镜检查确定咯血来源。②诊断不明,不能进行合适的治疗。③支气管栓塞术有广泛的适应证,可作为手术前急救措施,栓塞术前最好经纤支镜检查确定出血来源。④胸外伤咯血,了解有无支气管断裂。⑤肺切除术后咯血,了解血是否来自支气管残端,检查病变有无复发。⑥须经纤支镜注入止血药或放入细导管填塞支气管止血等。患者咯血量较大时,因纤支镜吸引管腔较小,血液易阻塞管腔,模糊镜面,无法辨认,吸引血流及通气效果均不如硬质气管镜,此时也可考虑将纤支镜通过硬质气管镜进行检查,既能观察到较细的支气管病变,又能较好地吸引和维持通气。对老年伴有脊柱后突或伴有颈椎不稳定的外伤患者,不适宜应用硬质气管镜。 三、治疗 咯血急诊治疗的目的是:①制止出血;②预防气道阻塞;③维持患者的生命功能。 (一)一般疗法 1.镇静、休息和对症治疗 少量咯血,如痰中带血者,一般无需特殊处理,适当减少活动量,对症治疗即可;中等量的咯血应卧床休息;大量咯血则应绝对卧床休息,以患侧卧位为宜,尽量避免血液溢入健侧肺,若不能明确出血部位,则暂取平卧位。对精神紧张,恐惧不安者,应解除不必要的顾虑,必要时可给少量镇静药,如安定10mg或苯巴比妥纳0.1~0.2g肌注,或口服安定、鲁米那、芬那露、奋乃静等。咳嗽剧烈的大咯血者,可适当给予镇咳药,如口服或皮下注射可待因0.03g,或口服咳美芬10mg,或克咳敏5mg。禁用吗啡,以免过度抑制咳嗽,使血液及分泌物淤积气道,引起窒息。 2.加强护理,密切观察 大、中量咯血者,应定时测量血压、脉搏、呼吸。鼓励患者轻微咳嗽,将血液咯出,以免滞留于呼吸道内。为防止患者用力大便,加重咯血,应保持大便通畅。对大咯血伴有休克的患者,应注意保温。对有高热患者,胸部或头部可置冰袋,有利降温止血。须注意患者早期窒息迹象的发现,做好抢救室息的准备。大咯血窒息时,应立即体位引流,尽量倒出积血,或用吸引器将喉或气管内的积血吸出。 (二)大咯血的紧急处理 1.保证气道开放 取轻度侧头仰卧位(trendelen/burg position);或向出血患侧侧卧位;紧急气管内插管直达主支气管(如出血在右侧,用Forgarty或Foleg堵塞,然后撤回气管内管到隆突上2cm;如右侧主支气管无出血,然后行补助通气),经硬质气管镜补助通气。 2.安排实验室检查 包括全血计数,分类及血小板计数;血细胞容积测定;动脉血气分析;凝血酶原时间和不完全促凝血激酶时间测定;X光胸片检查。 3.通知血库 查血型及配血;在适当时间用新鲜冰冻血浆纠正基础凝血病。 4.适当应用止咳、镇静剂 如用硫酸可待因,每次30mg,肌注,每3~6h一次,以减少咳嗽。用安定以减少焦虑,每次10mg,肌注。 5.应用静脉注射药物 慢性阻塞性肺疾患者用支气管扩张剂;如有指征,用抗生素;止血药物的应用。 6.及时通知内、外科有关人员 如第一线内科医师、胸外科、支气管镜检查者、血管造影者、麻醉师及手术室工作人员等。 (三)止血药的应用 1.垂体后叶素 本药为脑垂体后叶的水溶性成分,内含催产素与加压素,加压素有强烈的血管收缩作用,可使肺小动脉收缩,使血管破裂处血栓形成而止血。是大咯血的常用药。 (1)静脉给药:突然大量咯血时可取该药5~10u,用5%~25%葡萄糖液20~40ml稀释后缓慢静脉注射,5~20min注完,作用可维持10h左右,必要时隔6h以上重复注射。每次极量20u。大量咯血停止后仍有反覆咯血者,可将该药10u溶于生理盐水或5%葡萄糖100~500ml内静脉点滴,维持3~5日。 (2)肌内注射:每次5~10u。 用药后可有面色苍白、出汗、心悸、胸闷、腹痛、便意及过敏等不良反应,对高血压、冠心病、肺原性心脏病、心力衰竭、孕妇原则上禁用,如非用不可,宜从小剂量开始,并应在密切观察下进行。 2.普鲁卡因 用于大量咯血不能使用垂体后叶素者。用法为:0.5%普鲁卡因10ml(50mg),用25%葡萄糖液40ml稀释后缓慢静脉注射,1~2次/d。或取该药150~300mg溶于5%葡萄糖液500ml,静脉点滴。用药需注意:①用药前必须先作皮试;②用药量不能过高,注入速度不宜过快,否则可引起颜面潮红、谵妄、兴奋、惊厥,对出现惊厥者可用异戊巴比妥或苯巴比妥钠解救;③有该药过敏史者禁用。 3.安络血 能降低毛细血管渗透性,缩短出血时间。用法为肌注每次10mg,每日2次。口服每次2.5~5mg,每日3次。癫痫及精神病患者忌用。 4.维生素K 能促使肝脏合成凝血酶原,促进血凝。用法为维生素K1每次10mg肌注或缓慢静脉注射,每日1~2次;维生素K3每次4~8mg,每日2~3次,肌注或口服。 5.仙鹤草素 能缩短凝血时间,用法为每次10mg肌注,每日2次。 6.止血敏 能促使血小板循环量增加,增强血小板功能及血小板粘附性,增强毛细血管抵抗力,缩短凝血时间。用法为每次0.25~0.75g,肌注或静注,每日2~3次。静脉快时可发生休克,须密切观察。 7,氨已酸(6-氨基已酸) 能抑制纤维蛋白溶酶原的激活因子,使纤维蛋白溶酶原不能激活为纤维蛋白溶酶,大而抑制纤维蛋白的溶解,达到止血作用。用法为每次4~6g,以5%~10%葡萄糖液或生理盐水100ml稀释,15~30min内滴完,然后以1g/h维持12~24h或更长。 8.云南白药 每次0.3~0.5g每天3次,口服。止血粉每次0.5~1.0g,每日3次,口服。 9.酚妥拉明 10~20mg加入5%葡萄糖或5%葡萄糖盐水500ml,静脉滴注,滴速每分钟5~8ml,每日一次,连用5~7天,亦有报道对大咯血者治疗有效。其止血机理推测是酚妥拉明为α肾上腺素能阻滞剂,有直接扩张血管平滑肌作用,使肺血管阻力降低,肺动静脉压降低,肺淤血减轻而使咯血停止。 (四)萎陷疗法 经各种方法治疗,咯血仍不能控制者,可用萎陷疗法。若出血部位明确,可采用人工气胸法,若出血部位未明或出血来自下肺者,可用人工气腹疗法。如有膈肌及胸膜粘连,或心肺功能不全者,不宜采用萎陷疗法。 (五)紧急外科手术治疗 国外报道,大咯血内科保守治疗死亡率高达23.2~64.5%,手术近期死亡率4.9%,认为对有适应证的病例,宜尽早选用手术治疗。手术治疗的适应证为:①咯血量大,如24h内超过600ml,或咯血过猛,如16h内达600ml,内科治疗无止血趋向者;②反覆大量咯血,有发生窒息及休克者;③一叶肺或一侧肺有慢性不可逆病变,如纤维空洞、肺不张、毁损肺、支气管扩张症、慢性肺化脓症,对侧肺健全或病变已稳定,适于手术治疗者;④全身情况及主要器官可接受大手术者;⑤出血部位明确者。 (六)选择性支气管动脉造影及栓塞治疗 对药物治疗无效,又不宜行手术治疗的大咯血者,是一个有效治疗的途径。部分病例可使大咯血长期缓解或使咯血减轻和暂时控制。可出现严重脊髓损伤的并发症,需严格掌握适应证,和需要熟练的技术。 (七)支气管镜止血 用硬质气管镜和纤维支气管镜插入出血侧支气管,将血液吸出,注入血管收缩剂、止血药或作气囊填塞,控制出血,或对有肺叶切除术适应证者作术前准备。 (八)原发病的治疗 根据咯血的不同原因,采取不同的治疗方法。如二尖瓣狭窄、急性左心衰竭所致咯血,应按急性左心衰竭处理;全身性出血性疾病者,可少量多次输新鲜血;肺结核、肺炎等引起的咯血,针对不同病因,选用适当的抗生素控制感染。 (九)合并症的处理 咯血常见的并发症为窒息、出血性休克、肺不张、结核病灶播散、继发肺部感染、继发贫血等。肺不张时可将血液吸出或用少量支气管扩张剂,促使肺叶复张;出血性休克时可适量输血或用血浆代用品,维持正常血压;不可输血过多,使血压偏高而造成再咯血。其他抗体克的治疗,参考休克有关章节。 第26章 肺栓塞肺栓塞(pulmonary embolism,PE)是由于肺动脉的某一支被栓子堵塞而引起的严重并发症,最常见的栓子是来自静脉系统中的血栓。当栓塞后产生严重血供障碍时,肺组织可发生坏死,即称肺梗死。 PE是急性肺部疾病的常见原因。目前美国每年发病率约60万人以上,死亡于PE的达20万,在临床死亡原因中居第三位。值得注意的是凡及时作出诊断及治疗的PE病人中,只有7%死亡,而没有被考虑PE诊断的病人中60%死亡,其中33%在第1h内迅速死亡。鉴于上述结果,目前出现过多地诊断PE及抗凝治疗,从而又增加了病死率。据报告生前能被确诊者仅10%~50%,因此早期正确诊断PE是内科医生极为重要和困难的问题。在我国本病发病率较低,据我院病理资料,PE的尸检检出率为3%。近年来PE发病率在我国也有逐渐增多的趋势。 一、病因 (一)栓子来源 1.血栓 最常见的肺栓子为血栓,由血栓引起的PE也称肺血栓栓塞(pulmonary/thromboembolism,PTE)。约70%~95%是由于深静脉血栓(deepvenous thrombi,DVT)脱落后随血循环进入肺动脉及其分支的。原发部位以下肢深静脉为主,文献报告达90%~95%,如腘、股、深股及髂外静脉。行胸、腹及髋部手术时,患脑血管意外及急性心肌梗死的患者中DVT发生率很高。于手术中或手术后24~48h内,小腿腓静脉内可形成血栓,但活动后大部分可消失,该处5%~20%的血栓可向高位的深静脉延伸,并有3%~10%于术后4~20天内引起PTE。腋下、锁骨下静脉也常有血栓形成,但来自该处的血栓仅1%。盆腔静脉血栓是妇女PTE的重要来源,多发生于妇科手术、盆腔疾患等。极少数血栓来自右心室或右心房。另应注意,下肢浅静脉炎虽不能直接产生PTE,但其中20%与DVT有密切关系。 2.其他栓子 如有脂肪栓、空气栓、羊水、骨髓、寄生虫、胎盘滋养层、转移性癌、细菌栓、心脏赘生物等均可引起PE。 (二)静脉血栓形成的条件 1.血流淤滞 为最重要条件,使已激活的凝血因子不易被循环中的抗凝物质所抑制,有利于纤维蛋白的形成,促使血栓发生。常见于老年、久病卧床、下肢静脉曲张、肥胖、休克、充血性心力衰竭等患者或妊娠的妇女。据北京协和医院病例资料,40%PE有各种性质的心脏病,其中以风湿性心脏病最为常见。 2.静脉血管壁损伤 如外科手术、肿瘤、烧伤、糖尿病等。因组织损伤后,易产生内源性和外源性的活性凝血活酶。 3.高凝状态 见于肿瘤、真性红细胞增多、严重的溶血性贫血、脾切除术后伴血小板溶解、高胱氨酸尿症(homocystinuria)、口服避孕药物等。我院100例PE中,35%患者有各种恶性肿瘤史,其中以肺癌多见。国外文献报告胰腺癌具有最高的DVT的发生率。因此DVT可能成为恶性肿瘤的预兆。实验室检查报告在反覆发作DVT的患者中有凝血机制的异常,如血小板粘着性增加及寿命降低、第Ⅴ及Ⅶ因子增加、抗凝血酶第Ⅲ因子(antithrombinⅢ)缺乏、纤维蛋白原异常、静脉壁内皮细胞内纤维蛋白溶酶原激活剂降低、纤维蛋白溶酶原及纤维蛋白溶酶的抑制剂增高等。 凡能产生上述条件的疾病和病理状态,即孕育着血栓形成的危险,并成为血栓栓子的发源地。 二、病理 PTE常见为多发及双侧性,下肺多于上肺,特别好发于右下叶肺,约达85%,这无疑是与血流及引力有关。尸检中仅5%~10%的PTE患者发现肺梗死。这主要因肺组织的供氧来自三方面:肺动脉、支气管动脉及局部肺野的气道。只有上述两个以上的来源受严重影响时才发生梗死。但当患有慢性肺疾患、左心衰竭时,即使小的栓子也易发生肺梗死。通常情况下决定于血管栓塞的程度及速度。 栓子的大小可以分:①骑跨型栓塞:栓子完全阻塞肺动脉及其主要分支;②巨大栓塞:40%以上肺动脉被栓塞,相当于两个或两个以上的肺叶动脉;③次巨大栓塞:不到两个肺叶动脉受阻塞;④中等栓塞:即主肺段和亚肺段动脉栓塞;⑤微栓塞:纤维蛋白凝块、聚集的血小板等进入深部的肺组织。 当肺动脉主要分支受阻时,肺动脉主干即扩张,右心室急剧扩大,静脉回流受阻,产生右心衰竭的病理表现。若能及时去除肺动脉的阻塞,仍可恢复正常。如没有得到正确治疗,并反覆发生PTE,肺血管进行性堵塞,以致形成肺动脉高压,继而出现慢性肺原性心脏病。 肺梗死时,显微镜下可见肺泡壁有凝固性坏死,肺泡腔内充满红细胞及轻微的炎性反应。一般1周后胸部X片可显示出上述浸润性梗死阴影。不完全性梗死时,肺泡腔内有渗出的红细胞,便没有肺泡壁坏死,因此胸片上显示的浸润阴影约2~4天即可消失,也不留疤痕。肺梗死时约30%病人可产生血性胸膜腔渗出。 三、病理生理 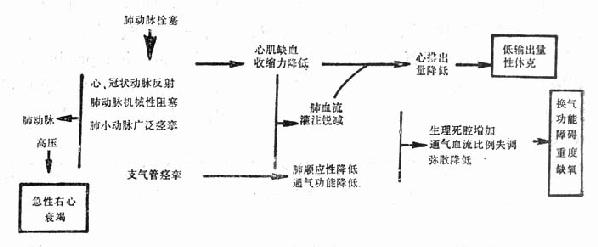
图26-1 肺动脉栓塞的病理生理 PTE发生后,肺血管被阻塞,随之而来的神经反射、神经体液的作用,可引起明显的呼吸生理及血流动力学的改变(图26-1)。 (一)呼吸系统的病理生理 1.肺泡死腔增加 被栓塞的区域出现无血流灌注,使通气-灌注失常,不能进行有效的气体交换,故肺泡死腔增大。 2.通气受限 栓子释放的5-羟色胺、组胺、缓激肽等,均可引起支气管痉挛,通气降低。表现为中心气道的直径减小,气道阻力明显增高。 3.肺泡表面活性物质丧失 表面活性物质主要是维持肺泡的稳定性。当肺毛细血管血流中断2~3h,表面活性物质即减少;12~15h,损伤已非常严重;血流完全中断24~48h,肺泡可变形及塌陷,出现充血性肺不张,临床表现有咯血。 4.低氧血症 由于上述原因,低氧血症常见。当肺动脉压明显增高时,原正常低通气带的血流充盈增加,通气-灌注明显失常,严重时可出现分流。心功能衰竭时,由于混合静脉血氧分压的低下均可加重缺氧。 5.低碳酸血症 为了补偿通气-灌注失常产生的无效通气,产生过度通气,使动脉血PaCO2下降。 (二)血流动力学改变 发生PTE后,即引起肺血管床的减少,使肺毛细血管阻力增加,肺动脉压增高,急性右心室衰竭,心率加快,心输出量猝然降低,血压下降等。70%病人平均肺动脉压高于2.67kPa(20mmHg),一般为3.33~4.0kPa(25~30mmHg)。血流动力学改变程度主要由如下条件决定。 1.血管阻塞程度 肺毛细血管床的储备能力非常大,只有50%以上的血管床被阻塞时,才出现肺动脉高压。实际上肺血管阻塞20%~30%时,就出现肺动脉高压,这是由于神经体液因素的参予。 2.神经、体液因素 除引起肺动脉收缩外,也引起冠状动脉、体循环血管收缩,而危及生命,至呼吸心跳骤停。 3.栓塞前心肺疾病状态 可影响PTE的结果,如肺动脉压可高于5.33kPa(40mmHg)。 (三)神经体液介质的变化 新鲜血栓上面覆盖有多量的血小板及凝血酶,其内层有纤维蛋白网,网内具有纤维蛋白溶酶原。当栓子在肺血管网内移动时,引起血小板脱颗粒,释放各种血管活性物质,如腺嘌呤、肾上腺素、核苷酸、组胺、5-羟色胺、儿茶酚胺、血栓塞A2(TXA2)、缓激肽、前列腺素及纤维蛋白降解产物(fibrindegradation products,FDP)等。它们可以刺激肺的各种神经,包括肺泡壁上的J受体和气道的刺激受体,从而引起呼吸困难、心率加快、咳嗽、支气管和血管痉挛、血管通透性增加。同时也损伤肺的非呼吸代谢功能。 四、临床表现 临床症状及体征常常是非特异性的,且变化颇大,与其他心血管疾病难以区别。症状轻重虽然与栓子大小、栓塞范围有关,但不一定成正比,往往与原有心、肺疾病的代偿能力有密切关系。 (一)急性大块PTE 表现为突然发作的重度呼吸困难、心肌梗死样胸骨后疼痛、晕厥、紫绀、右心衰竭、休克、大汗淋漓、四肢厥冷及抽搐。甚至发生心脏停搏或室颤而迅速死亡。体检见高血压或血压降低,颈静脉充盈、肝颈反流阳性,肺动脉瓣第二音增强及分裂,于胸骨左缘有室性奔马律及三尖瓣关闭不全杂音,后两者在吸气时增强,若用Valsalva方法检查时,即减轻或消失。当心输出量明显下降时,肺动脉瓣第二音可正常或降低。 (二)中等大小的PTE 常有胸骨后疼痛及咯血。当病人原有的心、肺疾病代偿功能很差时,可以产生晕厥及高血压。体检可无明显发现。有时有胸膜摩擦音,肺实变体征,如震颤增强,叩浊,管状呼吸音,语音增强。胸腔积液时语颤降低、叩诊浊音、呼吸音低,或使实变的体征消失。有些病人可没有症状。也有表现长期(几个月至几年)反覆发作,终至肺原性心脏病及心力衰竭。 (三)肺的微栓塞 可以产生成人呼吸窘迫综合征。因微栓塞引起肺血管阻力增高,通透性增强,导至通气-灌注比例失调、肺内分流,产生严重的缺氧型呼吸衰竭。 (四)肺梗死 常有发热、轻度黄疸。体温一般37.8~38.3℃,如高于39℃应考虑伴感染。 总之PTE最常见症状有不能解释的呼吸困难、胸痛、恐惧、烦躁、咳嗽、突然发生和加重的充血性心力衰竭。主要体征有呼吸频率增快(大于20次/min)、心动过速(100次/min以上)、固定的肺动脉第二音亢进及分裂,其次有室上性心律紊乱、局部湿性啰音及哮鸣音。仅35%病人有深静脉炎表现。偶在肺部可听到血管杂音,为收缩期增强的喷射性杂音,吸气时明显,提示血流经部分阻塞的肺动脉,一般出现在栓子溶解时。 五、实验室检查 (一)血常规及酶谱 乳酸脱氢酶、SGOT、CPK对诊断PTE是无意义的。当有肺梗死时,血白细胞及血沉可增高。 (二)可溶性纤维蛋白复合物(soluble fibrincomplexes,SFC)和FDP SFC提示最近有凝血酶产生,FDP提示纤维蛋白溶酶活动。在PTE中的阳性率为55%~75%。当两者均为阳性时,有利PTE的诊断。但FDP的水平受肝、肾、弥漫性血管内凝血的影响。血浆中游离DNA于发病后1~2天即能测得,持续约10天。本试验法较快速,可增加诊断的特异性及敏感性。但当病人有血管炎或中枢神经系统损伤时也出现阳性。 (三)动脉血气分析及肺功能 ①吸空气时,约85%PTE患者显示PaO2低于10.7kPa(80mmHg)。其可提示栓塞的程度。②肺泡氧分压与动脉血氧分压差(PA-aDO2)的测定,较PaO2更有意义。因发生栓塞后,病人常有过度通气,因此PaCO2下降,肺泡气的氧分压(PAO2)增高,PA-aDO2应明显增高。③死腔气/潮气量比值(VD/VT)在栓塞时增高,当病人无限制性或阻塞性通气障碍时,比值大于40%提示PTE可能,小于40%又无临床栓塞的表现可排除PTE。 (四)心电图检查 主要表现为急性右心室扩张和肺动脉高压。显示心电轴显著右偏,极度顺钟向转位,右束支传导阻滞,并有典型的SⅠQⅡTⅢ波型(Ⅰ导联S波探、Ⅲ导联Q波显著和T波倒置),有时出现肺型P波,或肺-冠反射所致的心肌缺血表现,如ST段抬高或压低的异常。上述变化常于起病后5~24h内出现,大部分在数天或2~3周后恢复。只有26%的病人有上述心电图变化,大多数病人心电图正常,或仅有非特异性改变。因此心电图正常,不能排除本病。另外心电图检查也作为与急性心肌梗死的鉴别的手段。 六、胸部X线表现 由于肺栓塞的病理变化多端,所以X线表现也是多样的。疑肺栓塞的患者应连续作胸部X线检查,约90%以上的患者出现某些异常改变。如正常也不能除外肺栓塞,常见改变可以参看本书第116章。 七、肺灌注显象和肺通气/灌注显象 肺的放射性同位素灌注显象(以99mTc标记的巨聚白蛋白颗粒静注后扫描显象)简便安全,提高了PE的诊断正确性。当肺动脉某一支被阻塞,该支的灌注显象显示出肺叶或段的放射性缺损。但它不是高度特异性,如慢性气管炎、肺气肿、支气管哮喘、支气管扩张、支气管癌、肺炎、胸水等均可产生肺灌注显象的缺损。因此需结合同位素99mTc气溶胶显象、局部通气功能检查,以提高正确性。两者结合也称之 / / 显象,有以下三种类型:① 显象,有以下三种类型:① n/ n/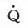 n:通气和灌注均正常,可除外肺栓塞;② n:通气和灌注均正常,可除外肺栓塞;②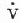 n/ n/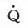 o:通气正常伴肺段或肺叶的灌注显象缺损,如临床症状典型,可确诊PE;③ o:通气正常伴肺段或肺叶的灌注显象缺损,如临床症状典型,可确诊PE;③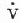 o/ o/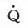 o:部分肺的通气及灌注显象均有缺损,此时不能诊断PE,必须结合临床,必要时作肺动脉造影。若栓子未引起血管完全阻塞,或栓子位于周围小血管,肺显象可能显示不出缺损。 o:部分肺的通气及灌注显象均有缺损,此时不能诊断PE,必须结合临床,必要时作肺动脉造影。若栓子未引起血管完全阻塞,或栓子位于周围小血管,肺显象可能显示不出缺损。 八、肺动脉造影 选择性肺血管造影是目前诊断PE最准确的方法,阳性率达85%~90%,可以确定阻塞的部位及范围。若辅以局部放大及斜位摄片,甚至可显示直径0.5mm血管内的栓子,一般不易发生漏诊,假阳性很少,错误率6%。有时因栓子太小不易检出,因此可产生灌注显象阳性,而肺动脉造影阴性。作为肺栓塞诊断依据,肺动脉造影的X线征象:必须见到肺动脉腔内有充盈缺损或血管中断。其他具有提示意义的征象如局限性肺叶、肺段的血管纹理减少,或血流缓慢及血量减少等。 肺动脉造影时还可得到一些其他有助诊断的资料,如肺动脉楔压可指示有无左心衰竭存在;导管与心影的距离,可决定是否有心包炎;正确地测到肺动脉压。但肺动脉造影有4%~10%发生并发症,如心脏穿孔、热原反应、心律失常(多见房性和室性期前收缩)、支气管痉挛、过敏反应、血肿等。偶有死亡发生,死亡率0.4%。因此选择性肺动脉造影必须结合临床、胸片及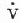 / /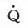 肺显象,主要指征为① 肺显象,主要指征为①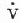 / /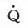 肺显象不能确诊,又不能排除PE的病人,尤其原有充血性心力衰竭及慢性阻塞性肺疾患的病人;②准备作肺栓子摘除或下腔静脉手术前。为避免发生肺动脉造影所致危险,应先测肺动脉压,若肺动脉压太高,易在造影中产生心脏骤停。因此需在右心转流下进行造影。 肺显象不能确诊,又不能排除PE的病人,尤其原有充血性心力衰竭及慢性阻塞性肺疾患的病人;②准备作肺栓子摘除或下腔静脉手术前。为避免发生肺动脉造影所致危险,应先测肺动脉压,若肺动脉压太高,易在造影中产生心脏骤停。因此需在右心转流下进行造影。 九、其他检查 数字减影血管影(digital subtractionangiography,DSA),本方法可明显降低造影剂浓度、用量及副作用,基本无并发症及死亡发生。与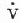 / / 显象比较符合率83.5%。本法适用于 显象比较符合率83.5%。本法适用于 / / 显象高度可疑者,或估计栓塞位于肺动脉主要分支者。尤其慢性阻塞性肺疾病者及不能接受肺动脉造影者。它的X线征象类似于血管造影(图26-2)。 显象高度可疑者,或估计栓塞位于肺动脉主要分支者。尤其慢性阻塞性肺疾病者及不能接受肺动脉造影者。它的X线征象类似于血管造影(图26-2)。 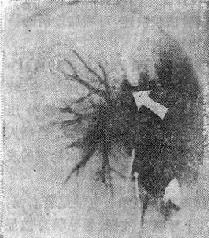
图26-2 肺栓塞的数字减影血管造影 核磁共振成象技术也是提供诊断肺动脉高压及肺动脉内栓子的有效方法,但价格太昂贵。 十、DVT的检测方法 (一)肢体静脉造影 是测定下肢DVT的最精确方法,可显示静脉阻塞的部位、范围及侧支循环。当肺 / / 显象阳性,而该检查阴性时,PE的可能仍不能除外。 显象阳性,而该检查阴性时,PE的可能仍不能除外。 (二)电阻抗静脉图像法(impedence phlebography,IPG)利用下肢血管内血容量变化引起的电阻改变原理,来测定静脉血流的情况。如静脉回流受阻,静脉容量和最大静脉回流量就明显下降。 (三)放射性纤维蛋白原测定 静脉内注入125I标记的纤维蛋白原,然后定时在下肢各部位扫描,以测定纤维蛋白原沉着部位及计数。本试验只能测检小腿静脉血栓的形成,当数值增加20%以上,表示该处深静有血栓形成。另,标记的纤维蛋白原必须在血栓形成前结予,反之纤维蛋白原就不再沉积于病变处,本试验就显示阴性。 (四)多普勒超声血管检查 当发生DVT时血流在静脉中的响声就消失,这响声用多普勒超声可检出,因此有助DVT的诊断。 十一、诊断及鉴别诊断 PTE的诊断比较困难,尤在我国发病率较低,因此在临床工作中易忽略,如不及时诊断,往往使病人丧失抢救时机。在诊断过程中应注意以下几点。 (一)发现可疑病人 1.有引起肺栓塞的原因,如外科手术、骨折、长期卧床、肿瘤、心脏病(尤其合并房颤)、分娩、肥胖及下肢深静脉炎等。 2.突然发生呼吸困难、胸痛、咯血、紫绀、心律紊乱、休克、昏厥、发作性或进行性充血性心力衰竭、慢性阻塞性肺疾病恶化、手术后肺炎或急性胸膜炎等症状。 3.遇有上述情况时,庆考虑排除其他心肺疾病。如①大块PTE:表现为剧烈的前胸痛和(或)高血压,这时应除外心肌梗死、降主动脉瘤破裂、急性左心衰、食管破裂、气胸等;②中等大小的PTE没有发生梗死时,应与过度通气综合征、哮喘、外源性过敏性肺泡炎、病毒引起的胸膜炎、结缔组织疾病引起的浆液性胸膜炎等鉴别;③急性PTE伴肺梗死时往往与大叶性肺炎、支气管粘液栓、支气管肺癌伴阻塞性肺炎、脓胸、结核性胸膜炎鉴别。 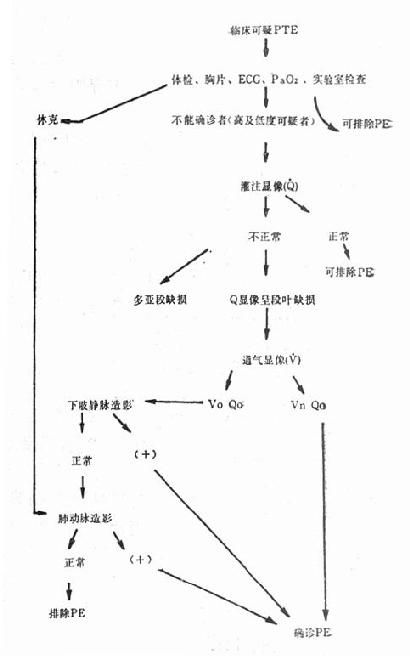
图26-3 肺血栓栓塞的检查步骤 4.下述的临床表现往往不可能是PTE,即没有引起PTE的原因存在;反覆胸痛,且固定在同一部位;胸片正常,病人却有反覆咯血,量在5ml以上;血压明显且突然增高,而没有颈静脉充盈;有胸膜摩擦音,同时又伴心包摩擦音。 由于临床对PTE常常误诊,临床已确诊的PTE,约2/3在尸检时被否定;同样尸检中确诊为PTE,其中2/3临床没能诊断。因此对已发现的可疑病人还必须作进一步检查。 (二)可疑PTE病人检查步骤 可参考图26-3步骤进行。 表26-1肺栓塞临床诊断标准 | 临床发现 | 可疑病人 | | 高 度 | 低 度 | | | 存在PE危险因子 | 有 | 无 | | 典型的症状及体征 | 明显 | 有一些 | PaO214.28mmol/L(40mg%),则提示上消化道出血在1000ml以上。第二节 判断是否继续出血临床上不能单凭血红蛋白在下降或大便柏油样来判断出血是否继续。因为一次出血后,血红蛋白的下降有一定过程,而出血1000ml,柏油样便可持续1~3天,大便匿血可达1周,出血2000ml,柏油样便可持续4~5天,大便匿血达2周。有下列表现,应认为有继续出血。 1.反复呕血、黑粪次数及量增多,或排出暗红以致鲜红色血便。 2.胃管抽出物有较多新鲜血。 3.在24h内经积极输液、输血仍不能稳定血压和脉搏,一般状况未见改善;或经过迅速输液、输血后,中心静脉压仍在下降。 4.血红蛋白、红细胞计数与红细胞压积继续下降,网织细胞计数持续增高。 5.肠鸣音活跃。该指征仅作参考,因肠道内有积血时肠鸣音亦可活跃。 如果病人自觉症状好转,能安稳入睡而无冷汗及烦躁不安,脉搏及血压恢复正常并稳定不再下降,则可以认为出血已减少、减慢甚至停止。 第三节 出血的病因诊断对消化道大出血的病人,应首先治疗休克,然后努力查找出血的部位和病因,以决定进一步的治疗方针和判断预后。 上消化道出血的原因很多,大多数是上消化道本身病变所致,少数是全身疾病的局部表现。据国内资料,最常见的病因依次是:溃疡病,肝硬变所致的食管、胃底静脉曲张破裂和急性胃粘膜损害,胃癌。其他少见的病因有食管裂孔疝、食管炎、贲门粘膜撕裂症、十二指肠球炎、胃平滑肌瘤、胃粘膜脱垂、胆道或憩室出血等。 下消化道出血的病因,国内以恶性肿瘤(多数是大肠癌)、肠息肉、炎症性肠病最为多见,其次是痔、肛裂、肠血管畸形、小肠平滑肌瘤、缺血性肠炎、肠憩室、肠套叠及贝切特(Behcet)病等。国外便血的病因则以癌及憩室为最常见。 一、病史及临床征状 急性消化道出血时,往往病情重,病人不宜接受详细问及查体,因此应抓住关键,突出重点。据病史及症状、体征、多数病人可作出初步病因诊断。 (一)消化性溃疡病 出血是溃疡病的常见并发症。据国内、外报道,溃疡病出血约占上消化道出血病例的50%,其中尤以十二指肠球部溃疡居多。致命性出血多属十二指肠球部后壁或胃小弯穿透溃疡腐蚀粘膜下小动脉或静脉所致。部分病例可有典型的周期性、节律性上腹疼痛,出血前数日疼痛加剧,出血后疼痛减轻或缓解。这些症状,对溃疡病的诊断很有帮助。但有30%溃疡病合并出血的病例并无上述临床症状。 溃疡病除上腹压痛外,无其他特异体征,尽管如此,该体征仍有助于鉴别诊断。 (二)食管、胃底静脉曲张破裂 据北京地区5191例成人上消化道出血病例统计,食管、胃底静脉曲张破裂出血占25%。绝大部分病例是由于肝硬化、门脉高压所致。临床上往往出血量大,呕出鲜血伴血块,病情凶险,病死率高。如若体检发现有黄疸、肝掌、蜘蛛痣、脾大、腹壁静脉怒张、腹水等体征,诊断肝硬化不难。但确定出血原因并非容易。一方面大出血后,原先肿大的脾脏可以缩小,甚至扪不到,造成诊断困难;另一方面肝硬化并发出血并不完全是由于食管、胃底静脉曲张破裂,有1/3病例合并溃疡病或糜烂性胃炎出血。肝硬化合并溃疡病的发生率颇高。可能因肝功能减退或门腔分流,使正常存在于门静脉血液内的胃促分泌物不能灭活,导致胃分泌过多的结果。而肝硬化合并急性糜烂性胃炎,则可能与慢性门静脉淤血造成缺氧有关。因此,当临床不能肯定出血病因时,应尽快作胃镜检查,以便及时作出判断。 (三)急性胃粘膜损害 急性胃粘膜损害包括急性应激性溃疡病和急性糜烂性胃炎两种疾病。而两者主要区别在于病理学,前者病变可穿透粘膜层,以致胃壁穿孔;后者病变表浅,不穿透粘膜肌层。以前的上消化道出血病例中,诊断急性胃粘膜损害仅有5%。自从开展纤维胃镜检查,使急性胃粘膜损害的发现占上消化道出血病例的15%~30%。 1.急性应激性溃疡 这是指在应激状态下,胃和十二指肠以及偶尔在食管下端发生的急性溃疡。应激因素常见有烧伤、外伤或大手术、休克、败血症、中枢神经系统疾病以及心、肺、肝、肾功能衰竭等严重疾患。严重烧伤所致的应激性溃疡称柯林(Curling)溃疡;颅脑外伤、脑肿瘤及颅内神经外科手术所引起的溃疡称库兴(Cushing)溃疡。据认为严重而持久的应激会引起交感神经强烈兴奋,血中儿茶酚胺水平增高,导致胃、十二指肠粘膜缺血。在许多严重应激反应的疾病中,尤其是中枢神经系统损伤时,可观察到胃酸和胃蛋白酶分泌增高(可能是通过丘脑下部-垂体-肾上腺皮质系统兴奋或因颅内压增高直接刺激迷走神经核所致)从而使胃粘膜自身消化。至于应激反应时出现的胃粘膜屏障受损和胃酸的H+回渗,亦在应激性溃疡的发病中起一定作用。可见,应激性溃疡的发生机制是复杂的。归结起来是由于应激反应造成神经-内分泌失调,造成胃、十二指肠粘膜局部微循环障碍,胃酸、胃蛋白酶、粘液分泌紊乱,结果形成粘膜糜烂和溃疡。溃疡面常较浅,多发,边缘不规则,基底干净。临床主要表现是难以控制的出血,多数发生在疾病的第2~15天。因病人已有严重的原发疾病,故预后多不良。 2.急性糜烂性胃炎 应激反应、酗酒或服用某些药物(如阿司匹林、消炎痛、利血平、肾上腺皮质激素等)可引起糜烂性胃炎。病灶表浅,呈多发点、片状糜烂和渗血。 (四)胃癌 多数情况下伴有慢性、少量出血,但当癌组织糜烂或溃疡侵蚀血管时可引起大出血。病人一般在45岁以上,出血前常有食欲不振及消瘦,贫血与出血的程度不相称,出血后上腹疼痛不减轻,有时反而加剧。如果上腹触及包块、左锁骨上窝及直肠周围淋巴结肿大,则胃癌已属晚期。 (五)食管裂孔疝 多属食管裂孔滑动疝,病变部位胃经横膈上的食管裂孔进入胸腔。由于食管下段、贲门部抗返流的保护机制丧失,易并发食管粘膜水肿、充血、糜烂甚至形成溃疡。食管炎以及疝囊的胃出现炎症可出血。以慢性渗血多见,有时大量出血。食管裂孔疝好发于50岁以上的人。可能由于年龄大,食管裂孔周围支持组织松弛有关。患者平时常有胸骨后或剑突下烧灼痛症状,向左肩、颈、前胸放射,伴反酸、嗳气。在饱食后、负重、弯腰或平卧时易发作,站立走动后缓解。有以上表现的上消化道出血病人,应高度怀疑为本症,并作相应的检查,及时确诊。 (六)食管-贲门粘膜撕裂症 本症是引起上消化道出血的重要病因,约占8%。酗酒是重要的诱因。有食管裂孔疝的患者更易并发本症。多数发生在剧烈干呕或呕吐后,造成贲门或食管下端粘膜下层的纵行性裂伤,有时可深达肌层。常为单发,亦可多发,裂伤长度一般0.3~2cm。出血量有时较大甚至发生休克。 (七)胆道出血 肝化脓性感染、肝外伤、胆管结石、癌及出血性胆囊炎等可引起胆道出血。临床表现特点是出血前有右上腹绞痛,若同时出现发热、黄疸,则常可明确为胆道出血。出血后血凝块可阻塞胆道,使出血暂停。待胆汁自溶作用,逐渐增加胆道内压,遂把血凝块排出胆道,结果再度出血。因此,胆道出血有间歇发作倾向。此时有可能触及因积血而肿大的胆囊,积血排出后,疼痛缓解,肿大的胆囊包块亦随之消失。 (八)大肠癌 直肠或左半结肠癌多伴有血便或脓血便、里急后重及大便习惯的改变。后期可出现肠梗阻。右半结肠癌大便可呈酱红色甚至黑色。有时病人突出表现为贫血。病变部位往往有压痛,有时可扪及包块。 (九)肠息肉 肠息肉便血多数为间歇性,量少,个别有大出血。有时息肉自行脱落后,蒂部血管出血可致休克。由于肠息肉多分布在左半结肠及直肠,因此排出的血色鲜红或暗红。 (十)炎症性肠病 此类疾患在下消化道出血病例中占相当比重,仅次于大肠癌及肠息肉。其中,非特异性溃疡性结肠炎最常见,临床症状特点除便血外,往往伴腹泻腹痛。发生急性大量便血者大约占3%。 (十一)肠血管畸形 过去认为肠道血管畸形十分少见,近年来随着纤维内镜、选择性血管造影及核素扫描的临床应用,肠道血管畸形病例的检出日渐增多,肠道血管畸形是造成慢性或急性消化道出血的一种不可忽视的原因。按Moore将血管畸形分为血管扩张(telan giectasis)、血管发育不良(angiodysplasia)及遗传性出血性毛细血管扩张症Osler-Weber-Rendersyndrome)等三型。这些病例往往是经过常用检查手段,而仍然原因未明的消化道出血患者。 二、化验检查 急性消化道出血时,重点化验应包括血常规、血型、出凝血时间、大便或呕吐物的匿血试验(有条件可作放射性核素或免疫学匿血测定法),肝功能及血肌酐、尿素氮等。有条件应测血细胞压积。 三、特殊检查方法 (一)内镜检查 在急性上消化道出血时,纤维胃镜检查安全可靠,是当前首选的诊断方法,其诊断价值比X线钡剂检查为高,阳性率一般达80%~90%以上。对一些X线钡剂检查不易发现的贲门粘膜撕裂症、糜烂性胃炎、浅溃疡,内镜可迅速作出诊断。X线检查所发现的病灶(尤其存在两个病灶时),难以辨别该病灶是否为出血原因。而胃镜直接观察,即能确定,并可根据病灶情况作相应的止血治疗。做纤维胃镜检查注意事项有以下几点。 1.胃镜检查的最好时机是在出血后24~48h内进行。如若延误时间,一些浅表性粘腹损害部分或全部修复,从而使诊断的阳性率大大下降。国内报道一组904例上消化道出血、24h内做胃镜找到出血灶者占77%,48h则降至57.6%,72h降至38.2%。因此,必须不失时机地抓紧检查。 2.处于失血性休克的病人,应首先补充血容量,待血压有所平稳后做胃镜较为安全。 3.事先一般不必洗胃准备,但若出血过多,估计血块会影响观察时,可用冰水洗胃后进行检查。 (一)下消化道出血时首先用硬式乙状结肠镜检查,直肠炎、直肠癌以及肛周病变引起的出血经检查能迅速得以明确。大量便血时作紧急纤维结肠镜检查往往不易成功,因为大量血液及血凝块难以清除掉,影响操作及观察。如果出血不多或慢性出血,则可以经肠道准备后做纤维结肠镜检查。 (二)选择性动脉造影 当消化道出血经内镜和X线检查未能发现病变时,应做选择性动脉造影。该项检查对肠血管畸形、小肠平滑肌瘤等有很高的诊断价值,而且,尚可通过导管滴注血管收缩剂或注入人工栓子止血。据国外动物实验结果,若造影剂外渗,能显示出血部位,则出血速度至少在0.5~1.0ml/min(750~1500ml/d)。故最适宜于活动性出血时做检查,阳性率可达50%~77%。一般选择肠系膜上动脉及腹腔动脉造影已足够显示所要的范围。禁忌证是碘过敏或肾功能衰竭等。一些有严重的动脉硬化的病人,插管亦十分困难,不易成功。 (三)X线钡剂造影 尽管内镜检查的诊断价值比X线钡剂造影优越,但并不能取而代之。因为一些肠道的解剖部位不能被一般的内镜窥见,而且由于某些内镜医师经验不足,有时会遗漏病变,这些都可通过X线钡剂检查得以补救。但在活动性出血后不宜过早进行钡剂造影,否则会因按压腹部而引起再出血或加重出血。一般主张在出血停止、病情稳定3天后谨慎操作。对某些诊断困难病例,可以用Miller-Abbot管达小肠,分段抽吸肠液,在带血肠液部位注入钡剂检查。此法有时可以提高诊断阳性率。注意残留钡剂可干扰选择性动脉造影及内镜的检查。 (四)放射性核素扫描 经内镜及X线检查阴性的病例,可做放射性核素扫描。其方法是采用核素(例如99m锝)标记病人的红细胞后,再从静脉注入病人体内,当有活动性出血,而出血速度能达到0.1ml/min,核素便可以显示出血部位。注射一次99m锝标记的红细胞,可以监视病人消化道出血达24h。经验证明,若该项检查阴性,则选择性动脉造影检查亦往往阴性。 第四节 治疗一、迅速补充血容量 大出血后,病人血容量不足,可处于休克状态,此时应首先补充血容量。在着手准备输血时,立即静脉输入5%~10%葡萄糖液。强调不要一开始单独输血而不输液,因为病人急性失血后血液浓缩,血较粘稠,此时输血并不能更有效地改善微循环的缺血、缺氧状态。因此主张先输液,或者紧急时输液、输血同时进行。当收缩压在6.67kPa(50mmHg)以下时,输液、输血速度要适当加快,甚至需加压输血,以尽快把收缩压升高至10.67~12kPa(80~90mmHg)水平,血压能稳住则减慢输液速度。输入库存血较多时,每600ml血应静脉补充葡萄糖酸钙10ml。对肝硬化或急性胃粘膜损害的患者,尽可能采用新鲜血。对于有心、肺、肾疾患及老年患者,要防止因输液、输血量过多、过快引起的急性肺水肿。因此,必须密切观察病人的一般状况及生命体征变化,尤其要注意颈静脉的充盈情况。最好通过测定中心静脉压来监测输入量。血容量已补足的指征有下列几点:四肢末端由湿冷,青紫转为温暖,红润;脉搏由快、弱转为正常、有力;收缩压接近正常,脉压差>4kPa(30mmHg);肛温与皮温差从>3℃转为30ml/h;中心静脉压恢复正常(5~13cmH2O)。 二、止血 应针对不同的病因,采取相应的止血措施。 (一)非食管静脉曲张出血的治疗 1.组胺H2受体拮抗剂和抗酸剂 胃酸在上消化道出血发病中起重要作用,因此抑制胃酸分泌及中和胃酸可达到止血的效果。消化性溃疡、急性胃粘膜损害、食管裂孔疝、食管炎等引起的出血,用该法止血效果较好。组胺H2受体拮抗剂有甲氰咪胍(Cimetidine)及雷尼替丁(Ranitidine)等,已在临床广泛应用。甲氰咪胍口服后小肠吸收快,1~2h血浓度达高峰,抑酸分泌6h。一般用口服,禁食者用静脉制剂,每次400mg,每4~6h一次。雷尼替丁抑酸作用比甲氰咪胍强6倍。每次口服150mg,早晚各一次。静脉滴入每次50mg,每8h一次。抑酸作用最强的新药是质子泵阻滞剂洛赛克(Losec),口服20mg,每日一次。 2.灌注去甲肾上腺素 去甲肾上腺素可以刺激α—肾上腺素能受体,使血管收缩而止血。胃出血时可用去甲肾上腺素8mg,加入冷生理盐水100~200ml,经胃管灌注或口服,每0.5~1h灌注一次,必要时可重复3~4次。应激性溃疡或出血性胃炎避免使用。下消化道出血时,亦可用该液反覆灌肠3~4次止血。 3.内镜下止血法 (1)内镜下直接对出血灶喷洒止血药物:如孟氏液(Monsell)或去甲肾上腺素,一般可收到立即止血的效果。孟氏液是一种碱式硫酸铁,具有强烈收敛作用。动物实验证明,其作用机理是通过促进血小板及纤维蛋白的血栓形成,并使红细胞聚集、血液加速凝固而止血。常用浓度5%~10%,每次50~100ml。原液可使平滑肌剧烈痉挛,曾有使纤维胃镜因肌肉挛缩过紧不能拔出的报道,故不宜使用。孟氏液止血有效率85%~90%,去甲肾上腺素可用8mg加入等渗盐水20ml使用,止血有效率80%。 (2)高频电凝止血:电凝止血必须确定出血的血管方能进行,决不能盲目操作。因此,要求病灶周围干净。如若胃出血,电凝止血前先用冰水洗胃。对出血凶猛的食管静脉曲张出血,电凝并不适宜。操作方法是用凝固电流在出血灶周围电凝,使粘膜下层或肌层的血管凝缩,最后电凝出血血管。单极电凝比双极电凝效果好,首次止血率为88%,第2次应用止血率为94%。 (3)激光止血:近年可供作止血的激光有氩激光(argon laser)及石榴石激光(Nd.YAG)两种。止血原理是由于光凝作用,使照射局部组织蛋白质凝固,小血管内血栓形成。止血成功率在80%~90%,对治疗食管静脉曲张出血的疗效意见尚有争议。激光治疗出血的合并症不多,有报道个别发生穿孔、气腹以及照射后形成溃疡,导致迟发性大出血等。 (4)局部注射血管收缩药或硬化剂:经内镜用稀浓度即1/10000肾上腺素作出血灶周围粘膜下注射,使局部血管收缩,周围组织肿胀压迫血管,起暂时止血作用。继之局部注射硬化剂如1%十四烃基硫酸钠,使血管闭塞。有人用纯酒精作局部注射止血。该法可用于不能耐受手术的患者或年老体弱者。 (5)放置缝合夹子:内镜直视下放置缝合夹子,把出血的血管缝夹止血,伤口愈合后金属夹子会自行脱落,随粪便排出体外。该法安全、简便、有效,可用于消化性溃疡或应激性溃疡出血,特别对小动脉出血效果更满意。国外报道用J型水夹止血有效率70%以上。 (6)动脉内灌注血管收缩药或人工栓子:经选择性血管造影导管,向动脉内灌注垂体加压素,0.1~0.2u/min连续20min,仍出血不止时,浓度加大至0.4u/min。止血后8~24h减量。注入人工栓子一般用明胶海绵,使出血的血管被堵塞而止血。 (二)食管静脉曲张出血的治疗 1.气囊填塞 一般用三腔二囊管或四腔二囊管填塞胃底及食管中、下段止血。其中四腔二囊管专有一管腔用于吸取食管囊以上的分泌物,以减少吸入性肺炎的发生。食管囊和胃囊注气后的压力要求在4.67~5.33kPa(35~40mmHg),使之足以克服门脉压。初压可维持12~24h,以后每4~6h放气一次,视出血活动程度,每次放气5~30min,然后再注气,以防止粘膜受压过久发生缺血性坏死。另外要注意每1~2小时用水冲洗胃腔管,以免血凝块堵塞孔洞,影响胃腔管的使用。止血24h后,放气观察1~2天才拔管。拔管前先喝些花生油,以便减少气囊与食管壁的摩擦。气囊填塞常见并发症有以下几项:①气囊向上移位,堵塞咽喉引起窒息死亡。当病人有烦躁不安,或气囊放置位置不当,食管囊注气多于胃囊或胃囊注气过多破裂时尤易发生。为防止意外,应加强监护,床头置一把剪刀,随时在出现紧急情况时剪断皮管放气。②吸入性肺炎。③食管粘膜受压过久发生坏死,食管穿孔。 气囊填塞对中、小量食管静脉曲张出血效果较佳,对大出血可作为临时应急措施。止血有效率在40%~90%不等。 2.垂体加压素 该药使内脏小血管收缩,从而降低门静脉压力以达到止血的目的。对中、小量出血有效,大出血时需配合气囊填塞。近年采用周围静脉持续性低流量滴注法,剂量0.2~0.3u/min,止血后减为0.1~0.2u/min维持8~12h后停药。副作用有腹痛、腹泻、诱发心绞痛、血压增高等,故高血压、冠心病患者使用时要慎重。当有腹痛出现时可减慢速度。 3.内镜硬化治疗 近年不少报道用硬化治疗食管静脉曲张出血,止血率在86%~95%。有主张在急性出血时做,但多数意见主张先用其他止血措施,待止血12h或1~5天后进行。硬化剂有1%十四烃基硫酸钠、5%鱼肝油酸钠及5%油酸乙醇胺等多种。每周注射一次,4~6周为一疗程。并发症主要有食管穿孔、狭窄、出血、发热、胸骨后疼痛等。一般适于对手术不能耐受的患者。 胃底静脉曲张出血治疗较难,有使用血管粘合剂止血成功。 4.抑制胃酸及其他止血药 虽然控制胃酸不能直接对食管静脉曲张出血起止血作用,但严重肝病时常合并应激性溃疡或糜烂性胃炎,故肝硬化发生上消化道出血时可给予控制胃酸的药物。雷尼替丁对肝功能无明显影响,较甲氰咪胍为好。所以从静脉滴入,每次50mg,每12h一次。一般止血药物如止血敏等效果不肯定,维生素K1及维生素C或许有些帮助。 三、手术治疗 在消化道大出血时做急症手术往往并发症及病死率比择期手术高,所以尽可能先采取内科止血治疗,只有当内科止血治疗无效,而出血部位明确时,才考虑手术治疗止血。 (麦灿荣) 参考文献[1]中华内、外科杂志编委会:关于上消化道急性出血的诊断和治疗问题座谈记要。中华内科杂志1979;18:305 [2]中华内、外科杂志编委会:关于下消化道出血的诊断和治疗问题座谈记要。中华内科杂志1981;20:114 [3] 尹朝礼等:上消化道出血若干诊断方法的评价。中华内科杂志1984;23:211 [4]Fleischer D:Etiology andprevalence of severe persistent upper gastrointestinal bleeding.Gastroent1983;84:538 [5]Athanasoulis CA: Therapeutic application of angiography.New End Med 1980;302:1117,1174 [6]MacDougall BRD,et al:Increased long-term survival in variceal heaemorrhage using injectionsclerotherapy.Lancet 1982;1:124 [7]Som P, et al: Detection of gastrointestinal blood loss with99mTc-labeled,heat-treated red blood cells.Radiology 1981;138:207 [8]Bohlman TW,et al: Fiberoptic pansigmiodoscophy:An evaluation and comparission with rigid sigmoidoscopy.Gastroent1977;72:644 第32章 急腹症的诊断与鉴别诊断腹痛为急腹症的主要表现形式,处理的正确与否对病人的安危有很大的关系。现仅就与急腹症鉴别诊断有关的若干问题,进行简要的讨论。 一、腹痛的机制 (一)解剖概念 腹部的神经分为脊髓神经和植物神经。前者司腹壁的运动和感觉;后者管内脏的运动和感觉,痛觉纤维随交感神经传导到中枢。从腹壁来的感觉神经和从内脏传入的痛觉神经纤维均汇集于脊髓的背根(图32-1)。 
图32-1 腹痛发生的神经传导 简言之,内脏的感觉冲动随交感神经的传入纤维进入脊髓的背根,此时,与某一皮肤区域传入的感觉神经,在脊髓灰质的同一区域内替换神经元;然后,再过渡到脊髓对侧的白质内,随脊髓丘脑束上升,在丘脑内再替换神经元;最后传达到大脑皮质的躯体感觉区。在这一感觉通路上,由腹部脏器传来的冲动将会提高相应脊髓中枢的兴奋性,从而影响邻近的中枢。因此,内脏的疼痛经常反映在同一脊节背根神经所支配的皮肤感觉区;反之,某些躯体病变的刺激冲动也能通过同一感觉通路表现为腹痛,这种现象叫做“牵涉痛”。这一点,对于腹痛的鉴别诊断有重要意义。 由于上述神经传导的解剖关系,内脏的疼痛反应到体表,常呈一定的脊髓节段性分布。一般来说,支配腹部皮肤感觉的脊节自胸。到腰1。我们可以根据体表的某些标志物来记住腹部相应脏器痛觉传导的神经分布(表32-1)。 表32-1 体表标志物与腹部内脏神经分布 | 体表标志 | 脊 节 | | 剑 突 | 胸 6 | | 脐 | 胸 10 | | 腹 股 沟 | 腰 1 |
(二)腹痛的类型 从神经机制腹痛可分为三种基本类型。 1.单纯性内脏疼痛 传入途径纯系交感神经通路,脊髓神经基本不参与或较少参予。例如,胃肠收缩与牵拉时的某些感觉。疼痛的特点:①深部的钝痛或灼痛;②疼痛部位含混,通常比较广泛或接近腹中线;③不伴有局部肌紧张与皮肤感觉过敏;④常伴有恶心、呕吐、出汗等迷走神经兴奋症状。 2.牵涉痛 交感神经与脊髓神经共同参与疼痛的机制。又分为牵涉性躯体痛和牵涉性内脏痛。前者实际上是一种体神经的机制,例如,当横膈中央部分受到刺激时,可放射到肩部,这是由于分布于横膈中部的膈神经进入颈维3-5节脊髓水平,该节脊髓神经沿着臂丛分布于肩部的缘故。而后者是我们主要要讨论的,其疼痛的特点为:①多为锐痛,程度较剧烈;②位置明确,在一侧;③局部可有肌紧张或皮肤感觉过敏。 此种疼痛在临床上的意义比较大,通常反映器官有炎症或器质性病变而非功能性。 3.腹膜皮肤反射痛 只有体神经或脊髓神经而无内脏神经参与疼痛的机制。脊髓神经的感觉纤维分布于腹膜壁层、肠系膜根部及后腹膜。病变侵犯到接近以上神经末梢的部位时,疼痛就反映到该脊节所支配的皮区。疼痛的特点为:①具有脊髓节段性神经分布的特点;②程度剧烈而持续;③伴有局部腹肌的强直、压痛与反跳痛,一般代表有腹膜受侵。 在临床工作中,我们所接触的腹痛实际上常为混合型,可有一种以上的疼痛机制参与。有时,随时间推移,腹痛的类型亦可起变化。如阑尾炎早期,阑尾的管腔剧烈地收缩,企图排除粪石,表现为纯内脏疼痛,部位在脐周,并可伴有恶心、呕吐;当炎症出现以后,痛觉感受阈降低,兴奋性增加,在传导途径中影响了脊髓背根中的体神经,遂发生牵涉痛,疼痛的部位转移到右下腹;最后,炎症的发展波及邻近的腹膜壁层,又出现腹膜皮肤反射痛,疼痛的程度更剧烈,且伴有局部的压痛、反跳痛和腹壁的肌紧张。 二、腹痛的病因 (一)腹部病变 1.腹膜刺激或炎症 包括细菌感染或化学刺激(如穿孔所致的胃液、肠液、胆汁、胰液的外漏以及内脏破裂出血等)引起的病变。 2.空腔脏器的梗阻 包括膈疝、贲门、胃与十二指肠、小肠、结肠、胆管、胰管等部位的梗阻;可因炎症、溃疡、蛔虫、结石、肿瘤等引起。 3.供血失常 ①栓塞与血栓形成;②扭转或压迫性阻塞,包括绞窄性疝、肠扭转、囊肿蒂扭转等。 4.支持组织的紧张与牵拉 如肝包膜张力的剧增,肠系膜或大网膜的牵拉等。 5.腹壁肌肉的损伤或炎症。 (二)腹外邻近器官的病变 1.胸腔病变 例如肺炎常有上腹部的牵涉痛;心冠状动脉供血不足常有胸骨后、剑突下和疼痛并放射至左臂。 2.盆腔病变 包括输尿管、膀胱、生殖系。例如,输尿管结石的疼痛常在腹部两侧,向后腰及腹股沟放射。 3.胸腰椎病变 有时疼痛在上腹部,并可因增加脊柱的屈曲度而加重,仔细检查常可发现脊柱的畸形与压痛。 (三)新陈代谢紊乱与各种毒素的影响 糖尿病酸中毒,尿毒症,化学毒物如砷、铅中毒均可引起腹痛。此外,卟啉病或一些过敏性疾病亦可发生腹痛。 (四)神经源性 1.器质性 如脊髓痨、带状疱疹、末梢神经炎等均可表现腹痛症状。 2.功能性 包括中空脏器的痉挛,肠运动功能失调及精神性腹痛等,均需与急腹症加以鉴别。 三、临床常见类型的腹痛 (一)食管 脊髓节段为胸1~胸6。①疼痛的部位常在胸骨后;②疼痛常在病变水平;③可伴有吞咽困难和吞咽疼痛。 (二)胃与十二指肠 脊髓节段为胸7~胸9。①部位通常在中上腹,有时可偏右或左侧,偶尔可在乳头水平和脐之间;②疼痛加重时,范围可较广泛并放射至背部或肩胛间区;③可具有以下特点:与饮食有关;可因进食、服用抗酸剂或呕吐而减轻;常于夜间加重;消化性溃疡的疼痛常有节律性和季节性。 (三)胰腺 脊髓节段为胸12~腰2。①疼痛可在上腹部,但有时范围广泛;一般说来,头部病变位于中线右侧;胰体病变痛在脐周或中线部位;胰尾病变在中线左侧;②疼痛常可感觉于腰背部;③疼痛通常为持续性且较重,但有时可以轻微。 (四)胆道 脊髓节段为胸6~胸10,主要为胸9。①胆囊的疼痛和压痛通常位于右上腹;②胆管的疼痛位于剑突下或中上腹;③疼痛常放射到右肩胛区和肩胛间区;④起病突然,为剧烈绞痛,常伴有发热与黄疸。 (五)小肠 脊髓节段为胸10。①疼痛部位在脐周;②通常为绞痛性质。 (六)结肠 脊髓节段为胸8~胸12。①部位:横结肠和乙状结肠的疼痛在脐与耻骨之间,升结肠的疼痛在脐右,降结肠在脐左,直肠在恥骨上或腰骶部;②疼痛可为绞痛性质;③可因排便或排气而减轻;④可伴有排脓血或粘液。 (七)肾与输尿管 脊髓节段为胸12~腰1。①解剖部位在腹膜后,属于躯体痛,在患侧腰部可有压痛和叩击痛;②泌尿系结石呈绞痛,向下放射至会阴部和大腿内侧;③可伴有排尿痛或血尿。 (八)妇科疾病 与急腹症鉴别诊断有关的妇科疾病主要是宫外孕、卵巢囊肿或肿瘤扭转和卵巢破裂。特点如下:①疼痛部位主要在下腹;②与月经有关;可有停经史,疼痛发生在月经中期或中期后;③可有内出血症状;④阴道、腹部双合诊有时可触及有压痛的肿块。 四、急腹症的诊断与鉴别诊断 (一)病史采取和症状分析 1.问腹痛 由于腹痛是急腹症的主要表现形式,所以首先要问腹痛,并询问有关腹痛的情况。 (1)腹痛的部位:可反映腹部不同器官的病变,有定位价值,在鉴别诊断上很有重要(表32-2)。 表32-2 腹痛部位的鉴别诊断 | 腹痛 部 位 | 腹 内 病 变 | 腹外 病 变 | | 上腹部 | 右上 | 十二指肠溃疡穿孔、急性胆囊炎、胆石症、急性肝炎、急性腹膜炎、右膈下脓肿等 | 右下肺及胸膜炎症、右肾结石或肾盂炎 | | 中上 | 胆道蛔虫症、溃疡病穿孔、胃痉挛、急性胰腺炎、阑尾炎早期、裂孔疝等 | 心绞痛、心肌梗死、糖尿病、酸中毒 | | 左上 | 急性胰腺炎、胃穿孔、脾曲综合征、脾周围炎、脾梗死、左膈下脓肿等 | 左下肺及胸膜炎症、左肾结石或肾盂炎、心绞痛 | | 脐周 | 小肠梗阻、肠蛔虫症、小肠痉挛症、阑尾炎早期、回肠憩室炎、慢性腹膜炎等 | 各种药物或毒素引起的腹痛 | | 下腹部 | 右下 | 阑尾炎、腹股沟嵌顿疝、局限性肠炎、肠系膜淋巴结炎、小肠穿孔、肠梗阻、肠结核、肠肿瘤等 | 右输尿管结石 | | 下腹 | 宫外孕破裂、卵巢囊肿扭转、盆腔及盆腔脏器炎症、盆腔脓肿、痛经等妇科疾病往往偏重于一侧 | 尿潴留、膀胱炎、急性前列腺炎等 | | 左下 | 腹股沟嵌顿疝、乙状结肠扭转、菌痢、阿米巴性结肠穿孔、结肠癌等 | 左输尿管结石 | | | | | |
(2)腹痛的性质:通过对腹痛性质的了解,对诊断也有参考意义。例如,绞痛往往代表空腔脏器的梗阻,如肠梗阻、胆管结石等,并常有阵发性加重;胆道蛔虫则常有剑突部位的钻顶痛;消化性溃疡穿孔多为烧灼性或刀割样的锐痛,可迅速扩散到全腹;胀痛常为器官包膜张力的增加、系膜的牵拉或肠管胀气扩张等所致。 (3)腹痛的程度:有时和病变严重的程度相一致,如腹膜炎、梗阻、绞窄、缺血等病变腹痛剧烈;但病人对疼痛的耐受性有很大差异,如老年人或反应差的病人,有时病变虽重,疼痛却表现不太重。 (4)腹痛的放射或转移:由于神经分布的关系,一些部位病变引起的疼痛常放射至固定的区域,如胆道或膈下的疾患可引起右肩或肩胛下疼痛;胰腺位处腹膜后,其疼痛常涉及后腰背;肾盂、输尿管的病变,其疼痛多沿两侧腹向腹股沟方向放射。此外,疾病不同阶段的牵涉痛,可引起腹痛部位的转移,最典型的例子,是阑尾炎的疼痛。根据这些特点,对引起腹痛病变的定位诊断有很重要的参考意义。 2.问病程 包括腹痛发生的时间,起病是缓渐的还是突然的,疼痛是持续还是间歇等。 腹痛发生的时间结合病人的周身状况对我们判断病情的轻重缓急有很大的关系,如发病时间很短而病人的周身情况恶化或伴有休克,常提示有严重的腹膜炎或内出血。此外,腹痛发生的时间对我们考虑应采取何种诊断性措施亦有关系,例如刚发生不久的中上腹或脐周围痛、不伴有右下腹的压痛和反跳痛,并不能否定阑尾炎的存在,此时,需要进一步的观察。又如,在病程1~2h之内的急性胰炎往往血清淀粉酶并不升高,需要再过一段时间重复取血才能确定诊断。 穿孔或肠扭转等常发病突然,有些炎症则起病缓渐而呈逐渐加重。此外持续的疼痛常提示炎症或血运障碍;间歇而阵发加重的疼痛常表示空腔脏器的梗阻或结石。 3.问呕吐 胃肠道疾病常伴有呕吐。对疼痛与呕吐的关系,进食与呕吐以及吐后疼痛是否减轻都应该注意。此外,呕吐出现的早晚,吐的内容物(酸、苦、食物、粪质、蛔虫等),对判断梗阻的部位和原因等都有重要的意义。 4.问有关症状 如腹痛是否伴有排便的改变,骤然发作的腹痛若伴有腹泻和脓血便常提示有肠道的感染;反之,如腹痛无排便和排气则可能有肠梗阻。腹痛伴有尿急、尿频、尿痛、尿血、尿石头等表示患有泌尿系的感染或结石。此外,是否伴有塞战、发热、黄疸、脱水、休克等,亦须加以注意。 5.问诱因 一些急腹症有时和一定的诱发因素有关。例如饮酒和进油腻食物可诱发急性胰腺炎或胆道疾病;暴饮暴食后可发生急性胃扩张或溃疡穿孔;急性胃肠炎可因饮食不洁而发生。此外,创伤、受凉、精神因素等都可能是某些急腹症的诱因。 6.问往史 过去的病史可能有助于急腹症的诊断。例如,过去有无类似发作,频度及规律;以往的患病和手术史以及长期接触某种有害物质的职业史等,可能都与现疾病有一定的关系。 7.问月经 对女病人要问月经。末次月经的日期,既往周期是否规律,有无停经及停经后有无再出血,血量与以往月经量是否相同等,都应仔细询问。 8.问治疗 应了解患者过去的治疗经验,这次疾病发作后用了哪些治疗及其对治疗的反应,作为诊断和处理的参考。 (二)体格检查 1.要重视周身情况 观察患者的一般状况、神志、呼吸、脉搏、血压、体温、舌苔、病容、痛苦程度、体位、皮肤情况以及有无贫血、黄疸。不忽视全身体检,包括心、肺。 对周身情况的观察在急腹症是十分重要的,可以初步判断患者病情的轻、重、缓、急,是否需要作一些紧急处置,如输液、输血、解痉、镇静、给氧等,然后再作进一步的检查。对危重病人,检查的顺序有时也不能按一般常规,也不能过于繁锁;可重点地进行问诊和最必要的体检后先进行抢救生命的处理,待情况允许再作详细检查。这一点是与对待一般疾病有区别的。 2.腹部检查 要重点注意下列各点。 (1)观察腹部外形有无膨隆:有无弥漫性胀气,有无肠型的蠕动波,腹式呼吸是否受限等。 (2)压痛与肌紧张:①固定部位的、持续性的深部压痛伴有肌紧张常为下面有炎症的表现。②表浅的压痛或感觉过敏,或轻度肌紧张而压痛不明显、疼痛不剧烈,常为邻近器官病变引起的牵涉痛。③全腹都有明显压痛、反跳痛与肌强直,为中空脏器穿孔引起腹膜炎的表现。 对于急腹症,触诊的手法要轻柔;先检查正常或疼痛轻的部位,逐渐移向疼痛的中心部位。诱导反跳痛有两种方法:①在病变部位的腹壁上轻轻进行叩诊;②让患者咳嗽。这样,即可引出反跳痛。 (3)腹部有无肿块:炎性肿块常伴有压痛和腹壁的肌紧张,因此境界不甚清楚;非炎性肿块境界比较清楚。要注意肿块的部位、大小、压痛、质地(软、硬、囊性感)、有无杂音及活动度等。 (4)肝浊音界和移动性浊音:肝浊音界消失,对胃肠穿孔有一定的诊断意义。但有时肺气肿或结肠胀气可使肝浊音界叩不出。此外,胃肠穿孔时,肝浊音界也不一定都消失,这决定于穿孔的大小和检查时间的早晚。所以,要辅以腹部X线透视。少量积液时不容量发现移动性浊音,但发现时对腹膜炎的诊断很有意义,可用诊断性穿刺来证实。 (5)听诊:对肠鸣音的改变要连续观察,要重视音调的改变,如金属音、气过水声等,高亢的肠鸣音结合腹部胀气或发现肠襻提示可能有肠梗阻存在。但肠梗阻在肠麻痹阶段也可有肠鸣音的减弱或消失。 3.直肠、阴道检查 对于下腹部的急腹症,直肠检查有时可以触及深部的压痛或摸到炎性的肿块。对已婚妇女请妇科医生协助做阴道检查可有助于对盆腔病变的诊断。 (三)实验室诊断 1.化验 血白细胞、尿、粪常规、酮体及血清淀粉酶是最常做的急诊化验。怀疑卟啉病要测尿紫质;疑铅中毒应查尿铅。 2.X线检查 作胸腹透视目的在于观察胸部有无病变,膈下有无游离气体,膈肌的运动度以及肠积气和液平面。有时需摄腹部平片(取立位或侧卧位)。当怀疑乙状结肠扭转或肠套叠时可行钡灌肠检查。 3.B型超声诊断 近年来B型超声检查在急腹症的诊断中起重要作用,可以发现胆系的结石,胆管的扩张和胰腺、肝脾的肿大等。对于腹腔少量的积液,B超检查较腹部叩诊为敏感。在宫外孕的诊断中,有时可看到子宫一侧胎儿的影象或输卵管内的积液。B超对于腹内的囊肿和炎性肿物也有较好的诊断价值。 4.诊断性穿刺及其他 对于腹膜炎、内出血、胰性腹水及腹腔脓肿等可试行诊断性穿刺。目前较多采用超声定位下的细针穿刺,既准确,且安全。对穿刺物应立即作常规、涂片显微镜检查及细胞培养。对妇科急腹症患者有时需作阴道后穹窿穿刺或腹腔镜检查。 5.手术探查 当诊断不能确定,内科治疗不见好转而病情转危的紧急情况下,为挽救生命应考虑剖腹探查。 五、诊断原则和经验教训 (一)诊断原则 对急腹症,在诊断方面必须依次回答以下三个问题。 1.有无外科情况需要紧急处理?在不能明确此点之前,绝不能掉以轻心,并要慎用麻醉性镇痛剂,以免影响诊断,延误及时治疗。 2.是器质性还是功能性腹痛?原则上要首先除外器质性疾病,不要轻率诊断功能性腹痛。 3.腹痛最后的病因是什么?不论何种腹痛,最后总要归结到病因问题。只有弄清病因,才能有最正确的处理。故不能满足于对症处理,要争取尽早弄清诊断。 (二)经验教训 1.急腹症的及时和正确的诊断,不单纯取决于业务技术,往往需要医生对患者有高度的责任心,才能认真仔细地观察病人,有时需要不分节、假日,夜以继日地工作。 2.早期正确的诊断,必须有一个科学的、实事求是的态度;应提倡亲临第一线观察病人,客观全面地掌握病情资料,避免主观片面性;还是善于分析各种检查结果,“去粗取精,去伪存真”,学会运用唯物辩证法,抓住主要矛盾。 3.要注意观察和随诊。我们对于疾病的认识,不但常常受着科学条件和技术条件的限制,也受着客观过程的发展及其表现程度的限制。所以,必须注意连续观察,在发展变化的过程中去鉴别疾病。这一点对急腹症的鉴别诊断尤为重要,因急腹症的发展变化是较快的。例如急性阑尾炎,在最初数小时内,腹痛往往在脐周,但10余小时后则每每呈现出典型的右下腹转移性疼痛。故医务人员要认真观察病情的变化,对于一时不能确诊而病情又有危险的病人,不要轻易放过。 4.急腹症是一个变化多端的复杂过程,且同一疾病在不同条件下差异极大,不一定都符合书本上的典型描述。例如肠穿孔,在老年、反应差及农民患者(对痛的耐受性较强)的表现程度不一,稍一麻痹大意即容易造成漏、误诊。因此,医生决不能故步自封,满足于书本上的知识。对于任何疑点和不能解释的问题,都要当作新课题去进行探索,必要时应请示上级医生并进行会诊。 (潘国宗) 参考文献 [1] 邵孝鉷,蒋朱明主编:急诊临床;人民卫生出版社,北京,1985;p257~276 [2] Harrison’s principles ofinternal medicine;ed. by Braunwald E et al. 11th.ed.,McGraw-Hil BookCo.,NY.1987;p23~26 第33章 急性胆道病急性化脓性胆管炎或急性胆囊炎对病人的生命都有严重威胁,是我国胆石病人死亡的主要原因。 一、病因和发病机理 胆管急性梗阻使胆汁淤滞,胆管内压迅速升高,当其超过胆管壁所能承受的压力时,即可使肝内、外胆管的粘膜屏障发生程度不等的损害,为细菌侵入引起急性化脓性感染提供了有利条件。感染的菌种主要是革兰阳性杆菌,其中以大肠杆菌最常见,其次为变形杆菌、绿脓杆菌等。 造成胆管急性梗阻的原因以结石嵌塞最为常见。胆总管末端的生理缩窄区是最常发生结石嵌塞的部位,其次是病理性的疤痕狭窄环。这种疤痕狭窄环可以发生在胆总管、肝总管、左右肝管开口部,以及肝内胆管。狭窄环口径小于正常胆管者称真性狭窄,有的狭窄环口径等于甚至大于正常胆管,但因其上游的胆管更为扩张,对比之下仍明显狭窄者称为相对狭窄。少数病例手术时发现胆管狭窄处有肉芽组织增生,堵塞管腔但无结石。此外进入胆管的蛔虫常引起急性化脓性胆管炎,有结石和胆管狭窄者更是如此。胰头部或胆管本身的肿瘤所造成的梗阻一般进程较慢,梗阻逐渐加重而不引起感染,但个别病例也可并发急性化脓性胆管炎。 二、病理生理 胆管的化脓性炎症向四周蔓延,向胆囊和肝外胆管周围蔓延,可引起脓性渗出和粘连。向肝内胆管周围蔓延,则引起胆管炎性化脓性肝炎和肝脓肿。脓肿或小胆管破裂可以引起弥漫性腹膜炎或肝周围局限性脓肿,如膈下或肝下脓肿,并可因而引起反应性的胸腔或心包积液,脓肿也可破入支气管或心包。胆管周围炎侵蚀门静脉或肝动脉,可引起胆道出血。当然含菌的胆汁也可沿此途径进入血流,这可说明急性化脓性胆管炎的病人常迅速出现感染性休克,并易发生败血症的原因。 如果在出现致命的后果之前,梗阻得以解除,炎性渗出物和坏死组织被吸收机化,胆囊和胆总管壁增厚并与周围器官粘连,也可引起或加重胆管狭窄,致使胆道的梗阻和感染容易复发,使上述病变重演。 三、临床表现 急性化脓性胆管炎以上腹绞痛、寒战、高热、黄疸为特点。腹疼常先出现,位于上腹或右上腹,呈持续痛,阵发加重。旋即出现高热寒战。黄疸于发作后数小时或数日才出现,为梗阻性黄疸。体检见剑突下或右上腹有明显压痛,肌紧张,部分病人可触到胀大的胆囊或肿大的肝脏,并伴有压痛。实验室检查血白细胞计数明显升高,尿胆红素阳性,血清总胆红素和直接胆红素以及SGPT升高。严重者并有低血压或休克。如果治疗不及时,可在数小时内昏迷、死亡。 四、诊断 (一)B超 B超在胆道疾病诊断中起着重要的作用。超声不仅能够清楚显示胆囊外形和大小,观察有无畸形、结石、炎症及肿瘤等;还能够用于探测肝外胆管及其分支,查明有无胆管扩张、阻塞,提示阻塞的原因,为梗阻性黄疸的诊断和鉴别诊断提供了有力的帮助。超声检查简便易行,无痛无创伤,其敏感性为67%~93%,特异性为82%~100%。但有时超声难以鉴别门静脉及扩张的肝内胆管,同时由于肠内气体干扰,有时胆总管下端结石难以显示。因此在急性化脓性胆管炎病人,超声检查阴性也不能完全排除胆道结石存在。 (二)逆行胰胆管造影 逆行胰胆管造影(endoscopic retrogracle cholangio-pancrea-tography,ERCP)对鉴别黄疸性质的诊断正确率在75%~89%,造影提示梗阻部位和病变性质与手术病理结果相符率为85.7%。临床上胆石症有时颇难与胆管癌相区别,ERCP可以帮助确诊。胆石常伴有胆管扩张,有时可看到胆石嵌顿于壶腹部而引起乳头区明显充血,肿胀。胆石一般不引胆管完全梗阻,造影剂往往从胆石周围包绕而过。但管癌造成充盈缺损常在一侧壁或造成胆管完全梗阻。ERCP总的并发症为2.5%,病死率为0.001%~0.2%。胆管炎致败血症是ERCP致命的并发症,发生率为0.65%~0.8%,病死率为0.005%~0.1%。因此急性化脓性胆管炎作ERCP,同时必须做引流,避免败血症发生或加重。 (三)经皮肝穿刺胆道造影术 经皮肝穿刺胆道造影术(percutaneous cholangiography,PTC)操作简单,并发症少,胆系显影成功率高(93%),胆系影象清晰,较完整,结石诊断率高(94%)。PTC在急性胆道病患者中除用作诊断外,还可用作引流,术前胆道减压,可使临床症状迅速缓解,争取择期手术治疗。 (四)胆道闪烁显象术 正常人静脉注射99mTc-HIDA(二甲基亚胺二乙酸)5min,除清晰的肝影外,胆总管和十二指肠也出现放射性;注射15~30min,除肝影外,胆总管、胆囊管和胆囊、十二指肠清晰显象。假如在注射后2h内胆囊不显影,则可注射胆囊收缩素后30min再注射99mTc-HIDA。若胆囊仍不显影,证明胆囊管阻塞,存在急性胆囊炎。Weissmann报道诊断正确率98%,特异性100%,假阴性5%,假阳性0%。但Hirvis报道特异性38%,假阳性54%。 五、治疗 (一)经内镜非外科手术疗法 1.经内镜乳头括约肌切开术 经内镜乳头括约肌切开术(endoscopicsphincterectomy,EST)是近十几年来由ERCP发展起来的一项新技术,成功率90%~95%,其适应证为①胆管结石并发原发性阻塞性化脓性胆管炎(primary obstructive suppurative cholangitis,POSC),结石
|
|  酮。其药理作用为选择性阻滞肌细胞膜上的慢通道,抑制Ca2+内流和兴奋-收缩耦联中的Ca2+的利用,使平滑肌松弛。正常或狭窄段的冠状动脉扩张,血流量增加。体循环动脉也扩张,阻力减小,心脏后负荷降低,心排血量增加,从而提高了心脏的作功。对冠状动脉痉挛所致的变异型心绞痛有良好疗效。对稳定型和不稳定型心绞痛亦有效。硝苯吡啶口服10~20mg,每天3~4次;异搏停口服40~80mg,每天3~4次;硫氮
酮。其药理作用为选择性阻滞肌细胞膜上的慢通道,抑制Ca2+内流和兴奋-收缩耦联中的Ca2+的利用,使平滑肌松弛。正常或狭窄段的冠状动脉扩张,血流量增加。体循环动脉也扩张,阻力减小,心脏后负荷降低,心排血量增加,从而提高了心脏的作功。对冠状动脉痉挛所致的变异型心绞痛有良好疗效。对稳定型和不稳定型心绞痛亦有效。硝苯吡啶口服10~20mg,每天3~4次;异搏停口服40~80mg,每天3~4次;硫氮
















 /
/ 失调引起的PaO2下降,氧疗可以改善。氧疗可以治疗低氧血症,降低呼吸功和减少心血管系统低氧血症。
失调引起的PaO2下降,氧疗可以改善。氧疗可以治疗低氧血症,降低呼吸功和减少心血管系统低氧血症。


